-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
18. kongres ČSARIM, Praha 6.–8. 2011 – část II. Abstrakta a postery
Vyšlo v časopise: Anest. intenziv. Med., 22, 2011, č. 6, s. 355-370
Kategória: Kongres ČSARIM
Lékařská sekce – přednášky (2. část)
HYPOTERMIE + KPR
Mírná terapeutická endovaskulární hypotermie u pacientů po oběhové zástavě
A. Krüger1, P. Ošťádal1, J. Herget2
1Kardiovaskulární centrum, Kardiologické oddělení, Nemocnice Na Homolce, Praha; 2Fyziologický ústav 2. LF UK v Praze, Praha
Úvod: Navození hypotermie je postup používaný u pacientů po oběhové zástavě s cílem protekce mozku před ischemicko-reperfuzním postižením (posthypoxická encefelopatie) a zlepšením prognózy.
Soubor a metodika: Analyzovali jsme soubor nemocných po srdeční zástavě, léčených endovaskulární hypotermií v Nemocnici Na Homolce. Zjišťovali jsme vztah mezi stupněm neurologického deficitu a dobou do obnovení oběhu (ROSC), hodnotou neurospecifické enolázy (NSE) a vstupní hladinou laktátu. Sledovali jsme také hodnoty nitrotyrosinu a nitrátů/nitritů jako ukazatele oxidativního stresu a produkce oxidu dusnatého.
Výsledky: Do našeho souboru jsme zařadili celkem 70 pacientů po oběhové zástavě mimo nemocnici, průměrný věk 65 let (33–88). Všichni podstoupili řízenou hypotermii endovaskulárním systémem Coolgard či Thermogard, s cílovou teplotou 33 °C. V našem souboru přežilo bez neurologického postižení nebo s mírným deficitem 65 % pacientů, těžký neurologický deficit mělo 13 %, zemřelo 22 % pacientů. Potvrdili jsme vyšší mortalitu u pacientů s asystolií jako vstupním rytmem, pozorovali jsme též horší neurologický deficit u pacientů s vysokou hladinou NSE.
Závěr: Naše výsledky naznačují, že endovaskulární hypotermie je metoda, která příznivě ovlivňuje oxidativní stres, a tedy zlepšuje prognózu nemocných. Za důležité pokládáme co nejrychleji navozenou hypotermii, udržování teploty bez teplotních výkyvů a řízený ohřev. Výsledky pacientů ošetřených touto technikou v našem souboru se zdají být dokonce lepší než běžně uváděné literární údaje.
PRE-COOL 4: vliv masivní volumexpanze chladným krystaloidním a koloidním roztokem na funkci obou srdečních komor po experimentální srdeční zástavě
R. Škulec1, 2, A. Truhlář1, 3, Z. Turek1, R. Pařízková1, V. Černý1, 4
1KARIM, UK v Praze, LF v Hradci Králové, FNHK, Hradec Králové; 2USZSSK, Beroun; 3ZZSKHK, Hradec Králové; 4Dept. of Anesthesia, Dalhousie University, Halifax, Canada
Cíl: Zhodnotit vliv volumexpanze chladným krystaloidním a koloidním roztokem na systolickou funkci levé (LK) a pravé srdeční komory (PK) na prasečím modelu srdeční zástavy s následným návratem spontánní cirkulace (ROSC).
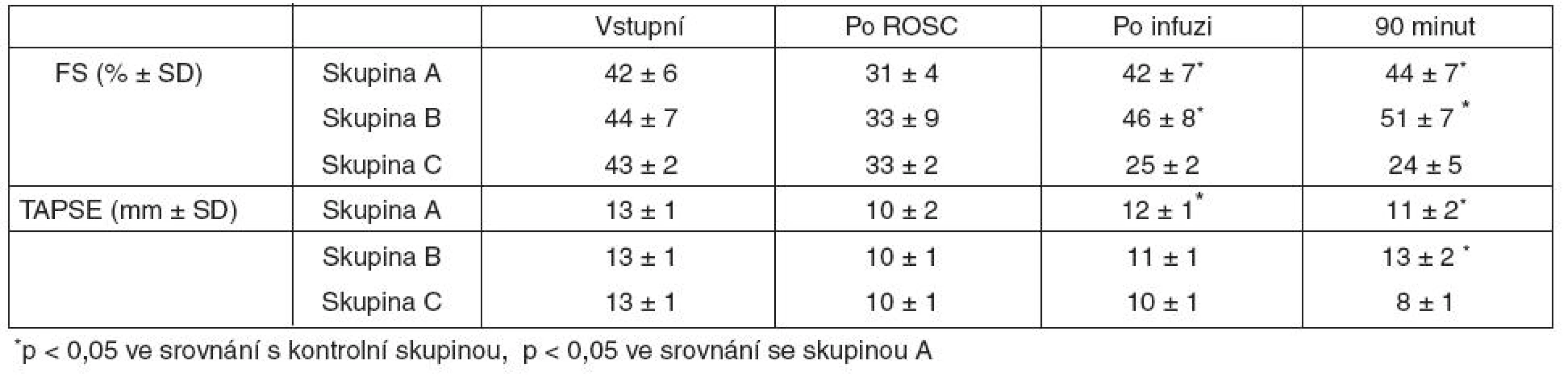
Metoda: U 22 samic prasete domácího byla navozena fibrilace komor s ROSC po 15 minutách. Poté byla zvířata randomizována k i. v. podání fyziologického roztoku (skupina A), koloidního roztoku (6% hydroxyethylamin v 0,9% NaCl, skupina B) nebo ke sledování bez volumexpanze (kontrolní skupina C) v poměru 9 : 9 : 4 a po jeho aplikaci monitorována 90 minut. Ve skupině A i B bylo podáno 45 ml/kg roztoku o teplotě 1 °C rychlostí 75 ml/min. Echokardiograficky byly stanoveny frakční zkrácení (FS, funkce LK) a pohyb trikuspidálního anulu (TAPSE, funkce PK) v úvodu protokolu, po ROSC před podáním infuze, po podání infuze a 90 minut po ukončení aplikace infuze.
Výsledky: Výsledky shrnuje tabulka 1.
Ihned po ROSC jsme pozorovali srovnatelný pokles systolické funkce LK i PK ve všech skupinách. Zatímco v kontrolní skupině C v průběhu sledování pokles dál pokračoval, ve skupině A i B došlo po volumexpanzi k nárůstu FS i TAPSE vyjadřující úpravu systolické funkce obou komor.
Závěr: Indukovaná fibrilace komor v trvání 15 minut vedla k významnému poklesu systolické funkce LK i PK. Masivní volumexpanze chladným roztokem vedla k nárůstu systolické funkce obou komor, a to bez ohledu na typ roztoku.
Podpořeno granty IGA MZ ČR NS10383-2/2009 a MZO 00179906.
PRE-COOL 4: srovnání ochlazovací účinnosti chladného krystaloidního a koloidního roztoku na prasečím modelu srdeční zástavy
A. Truhlář1,2, R. Škulec1,3, Z. Turek1, R. Pařízková1, V. Černý1, 4
1KARIM, UK v Praze, LF v Hradci Králové, FNHK, Hradec Králové; 3ZZSKHK, Hradec Králové; 3USZSSK, Beroun; 4 Dept. of Anesthesia, Dalhousie University, Halifax, Canada
Cíl: Srovnání ochlazovacího účinku nitrožilní aplikace chladného krystaloidního a koloidního roztoku na prasečím modelu fibrilace komor s následným obnovením spontánní cirkulace (ROSC).
Metoda: U 22 samic prasete domácího byla navozena fibrilace komor s ROSC po 15 minutách. Poté byla zvířata randomizována k podání fyziologického roztoku (skupina A), koloidního roztoku (6% hydroxyethylamin v 0,9% NaCl, skupina B) nebo ke sledování bez volumexpanze (kontrolní skupina C) v poměru 9 : 9 : 4 a po aplikaci monitorována 90 minut. Ve skupině A i B bylo podáno 45 ml/kg roztoku o teplotě 1 °C rychlostí 75 ml/min. Tělesná teplota (TT) byla během celého protokolu kontinuálně měřena rektálně (ReT), v arteria pulmonalis (TAP), intracerebrálně (CrT), intramuskulárně a v břišním podkožním tuku.
Výsledky: Ve skupině A a B navodilo podání chladného roztoku pokles TT ve všech sledovaných lokalizacích. Ve skupině C došlo naopak ke spontánnímu nárůstu TT. V okamžiku ukončení infuze byl ve skupině A pozorován větší pokles CrT (-1,7 ± 0,4 vs. -1,1 ± 0,3 °C, p < 0,05) a TAP (-1,7 ± 0,4 vs. -1,1 ± 0,3 °C, p < 0,05) než ve skupině B. Analýza plochy pod křivkou poklesu TT prokázala ve skupině A výraznější pokles intacerebrální TT než ve skupině B (-91 ± 30 vs. -62 ± 32 °C/min, p = 0,06). Kalkulované absorbované teplo bylo vyšší ve skupině A než ve skupině B (33,9 ± 5,7 vs. 26,6 ± 3,4 cal, p < 0,05).
Závěr: Na experimentálním prasečím modelu srdeční zástavy s úspěšnou resuscitací měla aplikace chladného fyziologického roztoku vyšší ochlazovací účinnost než podání koloidního roztoku o stejné teplotě.
Podpořeno granty IGA MZ ČR NS10383-2/2009 a MZO 00179906.
PRE-COOL 5: průzkum používání terapeutické hypotermie v přednemocniční neodkladné péči v České republice v roce 2010
R. Škulec1, 2, A. Truhlář1, 3, J. Šeblová2, J. Knor2, E. Smržová4, O. Klementová5, V. Černý1, 6
1KARIM, UK v Praze, LF v Hradci Králové, FNHK, Hradec Králové; 2USZSSK, Kladno; 3ZZSKHK, Hradec Králové; 4ZZSUK, Ústí nad Labem; 5Oddělení urgentního příjmu, FNO, Olomouc; 6Dept. of Anesthesia, Dalhousie University, Halifax, Canada
Cíl: Analýza používání terapeutické hypotermie po mimonemocniční srdeční zástavě (OHCA) v přednemocniční neodkladné péči v České republice.
Metoda: V rámci 5. projektu skupiny PRE-COOL (Pre-hospital Cooling in Cardiac Arrest Patients) jsme v říjnu 2010 obeslali všechny členy Společnosti urgentní medicíny a medicíny katastrof elektronickým strukturovaným dotazníkem hodnotícím zkoumanou problematiku.
Výsledky: Z 227 členů SUMMK vyplnilo dotazník 126 respondentů (55,5 %). V době průzkumu používalo přednemocniční terapeutickou hypotermii (PTH) 52 respondentů (41,3 %) z jedenácti krajů České republiky. Podíl pacientů léčených PTH ze všech zresuscitovaných nemocných každým respondentem byl 45,4 ± 25,9 %. 61,5 % respondentů indikovalo ochlazování bez ohledu na iniciální rytmus, přítomnost svědků a etiologii (při respektování kontraindikací). Nejvíce používanou ochlazovací technikou byla nitrožilní aplikace chladného krystaloidního roztoku (84,6 %). Nejsilnějším demografickým prediktorem používání PTH byla praxe v oboru ≤ 5 let (OR 5,6, 95% CI 1,8–19,7, p < 0,05). Nejčastější motivací k implementaci, kterou uváděli respondenti, byla realizace a výsledky klinické studie PRE-COOL (42,3 %). Z respondentů, kteří TH v PNP nepoužívali (n = 74), plánovalo zavedení metody 23,0 % a připraveno k použití u prvního nemocného bylo 13,5 % respondentů. Nejčastější příčinou nepoužívání byla absence technického vybavení (52,7 %).
Závěr: Používání PTH u nemocných resuscitovaných pro OHCA v České republice stoupá. Nejúčinnějším impulzem pro implementaci metody byla realizace lokální klinické studie. Hlavní bariérou pro další rozšiřování PTH byla absence technického vybavení. Odstranění této překážky by proto mělo být nejdůležitějším cílem v úsilí o plošné používání metody.
Podpořeno granty IGA MZ ČR NS10383-2/2009 a MZO 00179906.
Jakých chyb se dopouštějí laici při provádění KPR na modelu při simulaci zástavy oběhu?
M. Ponikelský1, V. Šalbaba2
1ARO, Krajská nemocnice Liberec a.s., Liberec; 2Vodní záchranná služba Třebíč
Cíle: Zhodnocení chyb při provádění KPR proškolenými laiky na modelu osoby se simulovanou zástavou oběhu.
Metoda: Sledování a následná analýza chybovosti účastníků celostátního kola branného závodu při diagnostice zástavy oběhu a provádění KPR (60 žáků 11–14 let a 48 dorostenců 15–17 let). Účastnící soutěžili v družstvech po třech, přičemž rozdělení úkolů v rámci družstva bylo určeno losem. První z nich měl za úkol poznat zástavu oběhu, zavolat odbornou pomoc a zahájit KPR, další dva ho střídali v provádění KPR.
Hodnotili jsme jednotlivé kroky – diagnostiku zástavy oběhu, zavolání odborné pomoci, provádění umělého dýchání a kompresí hrudníku. Za chyby v provedení jednotlivých úkonů účastníci obdrželi trestné body (bez chyby, lehká chyba, neprovedení nebo hrubá chyba).
Výsledky: V souladu s obecnými znalostmi činilo největší obtíže umělé dýchání, kdy hlavní příčinou bylo špatné provedení či opomenutí záklonu hlavy a zvednutí brady. Tato velmi frekventovaná chyba se vyskytovala i při diagnostice bezdeší. Dalším problémem bylo opomenutí zavolání odborné pomoci, či dokonce neznalost telefonního čísla. Chyby při kompresích hrudníku spočívaly hlavně ve špatném určení místa pro jejich provádění.
Závěr: Analýza chyb je důležitým vodítkem pro zlepšení edukace správného provádění KPR.
Literatura: www.resuscitace.cz; European Resuscitation Council Guidelines for Resuscitation 2010, Resuscitation 81 (2010) 1219–1276.
INTENZIVNÍ MEDICÍNA
Tuky v parenterální výživě na multioborové JIP
J. Ehrenberger
Multioborová JIP (MOJIP) – chirurgické oddělení, Vítkovická nemocnice, a. s., Ostrava-Vítkovice
Cíl: Seznámit s vývojem tukových emulzí v parenterální výživě od 1. do 3. generace.
Metoda: Autoři probírají historii využití tukových emulzí při parenterální výživě. Rozebírají jednotlivé generace těchto tukových emulzí, jejich složení, účinky a postupné zlepšování jejich složení, které vede k tomu, že se stávají nejen zdrojem esenciálních mastných kyselin a energie, ale zlepšuje se především poměr n3 a n6 mastných kyselin. Tím podporují činnost imunitního systému, mají protektivní účinky na jaterní funkce, podporují správnou funkci plic, tlumí zánětlivou odpověď, mají imunomodulační účinek, zlepšují reologii krve a zlepšují funkci střeva zlepšeným průtokem krve splanchnikem.
Závěr: Potřeba živin je u většiny parenterálně živených pacientů úspěšně naplněna při použití standardizovaných průmyslově vyráběných vaků, nejčastěji jsou používány tříkomorové vaky. Nejsprávnější by dnes bylo používat jen vaky, které obsahují tukové emulze 3. generace. Je faktem, že výhody imunomodulace využijeme jen u těžkých nemocných v akutní a intenzivní péči především na ARO odděleních. U běžných nemocných na chirurgických JIP většinou vystačíme s vaky, které obsahují tukové emulze 2. generace.
Srovnání minimálně invazivních systémů mechanické oběhové podpory
P. Ošťádal, P. Neužil, A. Krüger, S. Horáková, P. Šedivý, P. Kmoníček, O. Aschermann, M. Mates, D. Doubek, P. Jehlička
Kardiovaskulární centrum, Nemocnice Na Homolce, Praha
Cíle: V posledních letech bylo do klinické praxe zavedeno několik miniinvazivních systémů mechanické oběhové podpory pro zvládnutí stavů s nedostatečným vlastním minutovým srdečním výdejem pacienta. Mezi dostupnými systémy jsou výrazné rozdíly v principu fungování, hemodynamické účinnosti i způsobu zavádění.
Metody: Hodnotili jsme pozorování u více než 50 nemocných s těžkým srdečním selháním, u nichž jsme doposud v léčbě použili některý z miniinvazivních systémů cirkulační podpory (extrakorporální membránová oxygenace – ECMO; krevní pumpa BioConsole a Performer CPB, Medtronic, USA), krevní pumpa Levitronix Centrimag (Levitronix, USA) a systém CardioHelp (Maquet, Německo)), TandemHeart (Cardiac Assist, USA), Impella 2.5 (Abiomed, USA), PulseCath iVAC 3L (PulseCath, Nizozemí). Jejich funkční parametry jsme porovnávali také na zvířecím modelu u prasat. Srovnávali jsme nejen hemodynamickou účinnost ale i možnosti cévního přístupu a další vlastnosti.
Výsledky: Všechny sledované systémy zvyšují minutový výdej kontinuální průtokem s výjimkou systému PulseCath, který se vyznačuje tokem pulsatilním. Mezi systémy jsme nalezli významný rozdíl v hemodynamické účinnosti, zvláště při hemodynamicky nejzávažnějších stavech (srdeční zástava), přičemž nejúčinnějším se jeví systém ECMO, následovaný systémem Tandem Heart (p < 0,001). Systémy se také zásadně odlišují ve způsobu zavedení, v cévním přístupu a v řadě dalších parametrů.
Závěr: Naše výsledky ukazují, že mezi sledovanými systémy jsou významné rozdíly, které mohou zásadním způsobem ovlivňovat volbu nejvhodnějšího zařízení v závislosti na klinickém stavu a přidružených onemocněních ošetřovaného pacienta.
Podpořeno grantem MZd ČR č. NT12153.
MARS v detskom veku
I. Topoľský
Klinika pre deti a dorast A. Getlíka SZU a Univerzitnej nemocnice v Bratislave, Bratislava, Slovenská republika
Úvod: Systém MARS (molekulárny adsorbčný recirkulačný systém) je určený jednak na elimináciu toxínov viazaných na albumín, ale umožňuje aj odstránenie látok rozpustných vo vode, ktoré sa eliminujú klasickou dialýzou. Používa sa pri zlyhaniach pečene rôznej etiologie s cieľom poskytnúť čas na regeneráciu pečeňových funkcií alebo čas na získanie vhodného orgánu na transplantáciu. Design okruhu a relatívne malý extrakorporálny objem umožňuje použitie metódy aj u detí.
Metódy: MARS sme použili doteraz u 5 pacientov v detskom veku s rôznymi diagnózami (ak. zlyhanie pečene po intoxikácii A. phalloides, ak. zlyhanie pečene – toxické poškodenie liekmi, ak. zlyhanie pečene a ALL, zlyhanie pečene po chirurgickom výkone na pečeni, Wilsonova choroba). Vekové rozpätie pacientov bolo od 5 mesiacov do 17 rokov. Celkovo sme spravili u detí 28 výkonov (5,6 výkonu na pacienta).
Výsledky: Z piatich pacientov 3 zomreli, u jedného prišlo k obnoveniu pečeňových funkcií a jeden bol po premosťujúcej liečbe úspešne transplantovaný. Počas liečby sme zaznamenali pri dvoch procedurách kardiovaskulárnu instabilitu u pacienta s fatálnym priebehom ochorenia. U ostatných pacientov sme nežiadúce účinky nezaznamenali.
Záver: MARS je relatívne bezpečná eliminačná metóda použitelná aj u najmenších vekových skupín.
Literatúra: 1. Covic, A., Goldsmith, D. J. A., Gusbeth-Tatomir, P., Volovat, C., Dimitriu, A. G., Cristogel, F., Bizo, A. Successful use of Molecular Adsorbent Regenerating System (MARS) dialysis for the treatment of fulminant hepatic failure in children accidentally poisoned by toxic mushroom ingestion. Liver International, 2003, 23 (Suppl. 3), p. 21–27; 2. Rubik, J., Peitraszek-Jezierska, E., Kaminski, A., Skarzynska, A., Jozwiak, S., Pawlowska, J., Drewniak, T., Prokurat, S., Grenda, R., Kalicinski, P. Successful treatment of a child with fulminant liver failure and coma caused by Amanita Phalloides intoxication with albumin dialysis without liver transplantation. Pediatr Transplantation, 2004, 8, p. 295–300.
Zkušenosti s citrátovou antikoagulací u dětí u kontinuálních eliminačních metod (CRRT)
T. Zaoral, M. Hladík
Oddělení dětské intenzivní a resuscitační péče, Dětská klinika, Fakultní nemocnice Ostrava
Cíle: Srovnání užití citrátové antikoagulace u CRRT a výhody a rizika citrátu s ohledem na různou hmotnost dětí.
Metody: Soubor 48 dětí, u kterých jsme u CRRT využili citrát, byl rozdělen na skupinu dětí I. pod 5 kg a skupinu dětí II. nad 5 kg. Srovnávali jsme epidemiologická data, mortalitu, PRISM II, medián živostnosti hemofiltru, rychlost průtoku krve, dialyzačního roztoku, dávku citrátu/kg, poměr Ca/Ca++ (toxicita citrátu) a incidenci metabolické alkalózy/acidózy u obou skupin dětí.
Výsledky: Ve skupině II. bylo 36 dětí (mortalita 25%), ve skupině I. 12 dětí (mortalita 66,6%). Dávka citrátu vztažená na hmotnost byla 1,5–2krát větší ve skupině I. Medián fungování hemofiltru byl 33 ± 11 hod. ve skupině I. a 69 ± 17 hod. ve skupině II. Ve skupině I. byla zaznamenána metabolická alkalóza ve 24 %, ve skupině II. v 11 %. Metabolická acidóza nebyla zaznamenána ani v jedné ze skupin. Toxicita citrátu (Ca/Ca++ > 2,5) byla zaznamenána u 1 dítěte ve skupině I. (8,3 %).
Závěr: Užití citrátu u dětí vede k delší životnosti kapiláry při srovnání s heparinem, přináší nižší rizika krvácivosti. U malých dětí dochází k vyšší dávce citrátu na kilogram než u větších dětí a dospělých pacientů. To s sebou přináší vyšší riziko metabolické alkalózy.
Literatura: 1. Chadha, V., Garg, U., Warady, B. A., Alon, U. Citrate clearance in children receiving continuous venovenous renal replacement therapy. Pediatric nephrology, 2002, 17, p. 819–824; 2. Elhanan, N., Skippen, P., Nuthall: Citrate anticoagulation in pediatric continuous venovenous hemofiltration. Pediatr. Nephrol., 2004, 19 (2), p. 208–212.
Diagnóza kontuze srdce u polytraumatu
R. Sviták1, 2, R. Bosman2
1Zdravotnická záchranná služba Plzeňského kraje, Plzeň; 2Anesteziologicko-resuscitační klinika Fakultní nemocnice v Plzni
Cíle: Myokardiální kontuze se vyskytují nejčastěji u tupých traumat hrudníku. Izolované zhmoždění srdce se vyskytují vzácně. Tupý úraz hrudníku obvykle mnohem snáze způsobí pohmoždění plíce než poranění myokardu. Poranění srdce lze většinou očekávat u deceleračních poranění (při dopravní nehodě, pád z velké výšky atd.). U řidičů bývá otřes či kontuze srdce v pozadí za poraněním hlavy, pohmožděním plic, popř. i trhlinou v oblouku či sestupné části srdečnice. Častěji je vidět morfologické projevy srdeční kontuze u chodců, pokud je postava sražena zepředu a následuje nucený pád těla na přední sklo. Poměrně často se zhmoždění srdce vyskytuje u jezdců na jízdních kolech (přepadnutí přes řidítka – když může dominovat poranění hlavy).
Metody: V naší studii jsme retrospektivně zhodnotili soubor nemocných, kteří byli transportováni Zdravotnickou záchrannou službou Plzeňského kraje na Emergency ARK a následně hospitalizování na Anesteziologicko-resuscitační klinice Fakultní nemocnice Plzeň v období od ledna 2008 do prosince 2010 s diagnózou polytraumatu (včetně poranění hrudníku) nebo samostatné poranění hrudníku. Jediným vstupním kritériem bylo přijetí nemocného na ARK v období do 24 hodin od počátku úrazu. Ve skupině nemocných s podezřením na srdeční kontuzi byla provedena všechna dostupná vyšetření ve fakultní nemocnici (CK, CK – MB, troponin I, EKG, TTE). Cílem bylo stanovit incidenci kontuzí srdce ve sledovaném souboru, porovnat dostupné metody pro stanovení diagnózy a zhodnotit jejich validitu. Pro stanovení diagnózy kontuze srdce byly třeba patologické nálezy minimálně ve dvou uvedených diagnostických metodách.
Výsledky: Incidence srdeční kontuze v našem souboru byla 11,76 %. Četnost pozitivních nálezů ve skupině nemocných s diagnózou kontuze srdce: 80 % (CK-MB/CK), 86 % (troponin I), 82 % (EKG), 72 % (transtorakální echokardiografie). Dále jsme hodnotili pozitivní výsledky u celého souboru vyšetřovaných nemocných s podezřením na kontuzi srdce během třech časových období (přijetí, za 24 a 48 hodin): 51–26–4 % (CK-MB); 11–19–9 % (troponin I), 42–23–11 % (EKG); 4–11–13 % (TTE).
Závěr: Stanovení diagnózy kontuze srdce není jednoduché, vyšetření CK a CK-MB jsou pro diagnostiku srdeční kontuze málo specifická. Nálezy na EKG a echokardiografii (zvláště v časné fázy) jsou často minimální. Ani jejich negativní nález nevylučuje kontuzi srdce a nelze je hodnotit izolovaně od ostatních metod. Pro přesnější hodnocení funkce srdce by byla jistě přínosem transezofageální echokardiografie. Nejspecifičtější jsou výsledky troponinů. Pro stanovení diagnózy je nutno kombinovat více metod.
Literatura: 1. Mori, F., Ital. Heart, 2, 2001, p. 222–227.
Podpořeno z projektu EU – Spolupráce 21. století (CZ.1.07/2.4.00/17.0114).
Předávkování fenobarbitalem – kazuistika
M. Albrechtová, H. Pácová, P. Kozlík
ARO Privamed Healthia, s. r. o., Masarykova nemocnice v Rakovníku
Cíle: Zveřejnění kazuistiky pacienta předávkovaného fenobarbitalem při suicidálním pokusu.
Metody: Kazuistika.
Výsledky: 54letý pacient, léčený s periodickou depresivní poruchou, přivezen RLP po požití fenobarbitalu při suicidálním pokusu. Při přijetí na ARO již hemodynamicky nestabilní, zahájena symptomatická léčba. Ke snížení plazmatické koncentrace byl použit výplach žaludku, adsorpční uhlí a dále eliminační metody hemoperfuze a CVVH. Celková letální dávka fenobarbitalu byla překročena více než 10krát a letální koncentrace v krvi téměř 3krát.
Závěr: I přes již omezené používání barbiturátů v neurologických a psychiatrických indikacích jsme se setkali s předávkováním fenobarbitalem v rámci suicidálního pokusu. Zajímavým nálezem byla zjištěná dynamika laboratorních nálezů koncentrace fenobarbitalu v krvi.
Těžká akutní otrava organofosfáty
J. Zatloukal, E. Kasal, A. Židková, J. Beneš
Anesteziologicko-resuscitační klinika, Fakultní nemocnice v Plzni
Cíle: Cílem sdělení je seznámit účastníky s problematikou akutní otravy organofosfáty (OF), jejími klinickými projevy, diagnostikou a léčbou, včetně léčby na lůžkách intenzivní péče.
Otrava OF je problematikou týkající se především jihovýchodní Asie. U nás se jedná o otravu poměrně vzácnou. OF při svém toxickém působení blokují acetylcholinesterázu, a tím odbourávání acetylcholinu(Ach). Zvýšená nabídka Ach pak vede k projevům toxicity na úrovni muskarinových a nikotinových Ach receptorů, a to jak na úrovni CNS a autonomního nervového systému, tak i na nervosvalové ploténce. Důležité je tuto otravu včas diagnostikovat a léčit. Názory na optimální léčbu nejsou stále ve všech detailech jednotné. Zásadní zůstává včasná dekontaminace zasaženého, aplikace vysokých dávek atropinu, reaktivátorů Ach esterázy a v neposlední řadě komplexní resuscitační péče včetně UPV.
Metody: Literární přehled + kazuistika.
Výsledky: V rámci kazuistiky popisujeme případ 29letého muže, který náhodně požil vysokou dávku organofosfátováho insekticidu. V důsledku zpoždění mezi otravou a transportem do nemocnice a počáteční disimulace nemocného došlo k plnému rozvoji symptomatologie otravy OF. Vzhledem k požití liposolubilního OF ve vysoké dávce se jednalo o stav vyžadující dlouhodobou intenzivní péči, která byla ve svém průběhu komplikována septickým šokem, rozvojem MODS a některými specifickými komplikacemi spojenými s tímto vzácným typem otravy.
Závěr: V našich podmínkách se jedná o otravu poměrně vzácnou, a tak i klinické zkušenosti s její léčbou nejsou příliš bohaté. Zásadou je stav včas rozpoznat a adekvátně léčit. Hlavní je včasné zajištění dýchacích cest, UPV, eventuálně dekontaminace GIT, aplikace atropinu a oximů. Názory na další možnosti léčby (užití hemodialýzy, hemofiltrace, plasmaferézy, MgSO4 apod.) nejsou jednotné.
Intenzivní péče o tyto pacienty může být dlouhodobá a spojená s řadou komplikací.
Literatura: 1. Eddelston, M. Management of acute organophosphorus pesticide poisoning. Lancet, 2008, 371 p. 597–605.
Kazuistika pacientky se získanou hemofilií A
M. Chobola1, J. Hruda1, M. Zvarová2, V. Šrámek1
1Anesteziologicko-resuscitační klinika, FN u sv. Anny v Brně; 2Oddělení klinické hematologie FN u sv. Anny v Brně
Kazuistika: Předkládáme kazuistiku 84leté pacientky, u které byl diagnostikován inhibitor faktoru VIII po opakovaných urologických operacích. Přestože předoperačně byla laboratorní diagnostika negativní, došlo v pooperačním průběhu k indukci inhibitoru koagulace (faktoru VIII), pravděpodobně v souvislosti s léčbou krvácivých projevů masivními převody krevních derivátů. I navzdory časné detekci cirkulujícího antikoagulans a plné terapii s podáním rekombinantních faktorů srážení (Novo-Seven) pacientka zemřela pátý den hospitalizace.
Epidemiologie: Incidence získaných inhibitorů faktoru VIII se udává na 1,48/1 milion obyvatel a stoupá s věkem. Vznik inhibitorů je v 60 % případů idiopatický, v ostatních případech bývá často spojen s autoimunitními onemocněními, lymfoproliferativními chorobami, solidními tumory a lékovými interakcemi.
Léčba: Vedle léčby vyvolávající příčiny terapie zahrnuje také zástavu krvácení a eradikaci inhibitoru. První linií léčby pro zástavu krvácení jsou přípravky obcházející aktivitu faktoru VIII. V současné době jsou k dispozici dva přípravky, a sice NovoSeven a FEIBA (Factor Eight Inhibitor Bypassing Activity). Při nižších titrech inhibitoru mohou být použity i jiné preparáty jako koncentrovaný faktor VIII, DDAVP nebo antifibrinolytika.
Závěr: Získaná hemofilie A je vzácné, ale léčitelné onemocnění. Při diagnostice u krvácivých projevů a izolovaně prodlouženého aPTT je nutné na tuto diagnózu nezapomínat. Postup léčby je nutné konzultovat s hematologickým pracovištěm, které má s léčbou daného onemocnění zkušenosti. Je třeba mít na paměti, že podání mražené plazmy může ve výsledku daný stav paradoxně zhoršovat. Při léčbě je vždy nutné zvážit přínos léčby pro pacienta z důvodů medicínských i ekonomických, neboť se jedná o terapii stále velmi nákladnou.
Literatura: 1. Collins, P. W., Hirsh, S., Baglin, T. P. et al. Acquired hemophilia A in the United Kingdom a 2-year national surveillance study by the United Kingdom Hemophilia Centre Doctors Organisition. Blood, 2007, 109, p. 1870–1877; 2. Ma, A. D., Carrizosa, D. Acquired factor VIII inhibitors: pathophysiology and treatment. Hematology, (Am. Soc. Hematol. Educ. Program) 2006, p. 432–437.
Syndrom zlomeného srdce aneb Může se to stát i vám (kazuistika)
M. Kolář1, J. Ulman2, P. Toušek2
1Klinika anesteziologie a resuscitace, Fakultní nemocnice Královské Vinohrady a Univerzita Karlova, 3. lékařská fakulta, Praha; 23. interní – kardiologická klinika, Fakultní nemocnice Královské Vinohrady a Univerzita Karlova, 3. lékařská fakulta, Praha
Úvod: Takotsubo kardiomyopatie (TTC) je definována jako přechodná dysfunkce levé komory s hypokinezou, která neodpovídá distribuci prokrvení jednotlivými koronárními tepnami a je bez nálezu významné koronární léze. Výskyt je nejčastější u postmenopauzálních žen s anamnézou proběhlého emočního nebo fyzického stresu. Incidence TTC se udává 1–2 % pacientů s bolestí na hrudi a ischemickými změnami na EKG, nicméně tyto hodnoty jsou pravděpodobně podhodnocené. V patogenezi zřejmě hraje roli náhlý příval katecholaminů. Jednoznačná doporučení pro léčbu TTC neexistují, při rozvoji kardiogenního šoku je doporučováno spíše použití intraaortální balonkové kontrapulzace než aplikace inotropik, která mohou stav spíše zhoršovat. Prognóza onemocnění je dobrá, s postupnou normalizací funkce LK v průběhu 2–4 týdnů.
Kazuistika: 69letá chodkyně sražená automobilem byla přijata se sdruženým poraněním (fraktura pánve, žeber, hlezna, lopatky, úrazové subarachnoidální krvácení, drobné kontuze mozku, subkapsulární hematom sleziny) na JIP chirurgické kliniky. Zde dochází k rozvoji křečí, pro které je pacientka intubována a přijata na resuscitační oddělení (RO). Na RO dominuje výrazná oběhová nestabilita s mírnou elevací kardiospecifických markerů, známkami ischémie na EKG a s echokardiografickým nálezem dyskineze srdečního hrotu a hyperkineze baze (apical ballooning). Vzhledem k anamnéze traumatu a riziku krvácení při systémové antikoagulaci je doporučena pouze konzervativní léčba. Ke zlepšení oběhových parametrů dochází až při masivní inotropní podpoře (kombinace dobutamin + milrinon + terlipressin + noradrenalin). Pro přetrvávající kardiogenní šok je 4. den hospitalizace na RO provedena selektivní koronarografie s nálezem nezužující koronární aterosklerózy. V dalších dnech dochází k lepšení EF LK a CI, je postupně snižována inotropní podpora, 9. den je pacientka extubována a 14. den přeložena na koronární jednotku, kde postupně dochází k normalizaci echokardiografického nálezu.
Typický echokardiografický nález (apical ballooning), koronarogram bez průkazu akutní koronární léze a postupná restituce ad integrum potvrzují v tomto případě diagnózu takotsubo kardiomyopatie.
Tři týdny trvající křeče po KPR – kazuistika
L. Žihlová, P. Šuráň, P. Švancar, I. Zýková, Z. Krejzar, D. Morman
ARO Krajské nemocnice Liberec, Česká republika
Úvod: Křeče u pacientů po srdeční zástavě a úspěšné KPR jsou všeobecně považovány za negativní prognostický marker obnovy mozkových funkcí. Prezentujeme kazuistiku pacienta po KPR pro srdeční zástavu v důsledku iatrogenně způsobeného anafylaktického šoku.
Metody: Kazuistika. U pacienta po chirurgickém výkonu došlo k zástavě oběhu v důsledku anafylaktického šoku po podání metamizolu i. v. při známé alergii. ROSC trval 38 minut. Po obnově oběhu byl pacient přijat na ARO, 48 hodin aplikována léčebná hypotermie. Po postupném ohřátí a změlčení sedace se objevily křeče, které i přes terapii kombinací antikonvulziv trvaly déle než tři týdny. Vzhledem k etiologii zástavy byla pacientovi poskytována maximální resuscitační péče (včetně CRRT), i když jsme v obnovu mozkových funkcí vzhledem k dlouhému ROSC a křečím nevěřili. O to více jsme byli překvapeni, když se od 27. dne začal neurologický stav pacienta zlepšovat, 32. den mohl být dekanylován a začal hovořit, postupně se zlepšovala i hybnost všech končetin. 41. den byl přeložen na JIP chirurgie, 61. den pak na lůžkové rehabilitační oddělení. Klinicky dominovalo pomalejší psychomotorické tempo, pacient se sám najedl, chodil s dopomocí 1 osoby o 2 francouzských holích, komunikoval ve větách a přiléhavě. Pozvolna se zlepšovala koordinace, stabilita, mozečková symptomatologie. Rodina pacienta denně navštěvovala. Po necelých 4 měsících od zástavy byl pacient přeložen do rehabilitačního ústavu v Hostinném k další rehabilitaci, ergoterapii a logopedii.
Závěr: Tato kazuistika změnila náš pohled na pacienty po zástavě srdeční. Znovu jsme si museli uvědomit, že člověk není bůh a byť se naše prognostické úvahy opírají o mnohaleté vlastní i cizí zkušenosti, s jistotou nemůžeme předpovědět nic. Pokud byla KPR zahájena včas a prováděna správně, šance na úspěch je i při dlouhém trvání ROSC. Za velmi významný považujeme i účinek léčebné hypotermie.
Literatura: 1. Samaniego, E. A., Persoon, S. Wijman, Ch. Prognosis after Cardiac Arrest and Hypotermia: A New Paradigm. Cur. Neurol. Neuroscience Reports. 2011, p. 111–119; 2. Andrew, C., Hui, F. et al. Prognosis following Postanoxic Myoclonus Status epilepticus. European Neurology, 2005, 54, p. 10–13; 3. Airboix, Adfria, Comes et al. Prognostic value of very early seizures for in-hospital mortality in atherothrombotic infarction. European Neurology, 2003, p. 78–84.
Antibiotická léčba těžké akutní pankreatitidy
J. Ehrenberger, P. Holéczy
Multioborová JIP (MOJIP) – chirurgické oddělení, Vítkovická nemocnice, a. s., Ostrava-Vítkovice
Cíl: Seznámit se zkušenostmi s použitím Sulperazonu při léčení těžké akutní pankreatitidy.
Metoda: Autoři analyzují soubor pacientů hospitalizovaných na MO JIP chirurgického a gastroenterologického oddělení Vítkovické nemocnice, a. s., s diagnózou akutní pankreatitidy (AP) v období 1. 6. 2008 až 31. 5. 2011. V souboru bylo 196 pacientů, z toho 127 mužů a 69 žen. Věk pacientů se pohyboval v rozmezí 30–94 roků, s průměrem 64,2 roku.
Diagnostika byla provedena na základě anamnézy, fyzikálního vyšetření, laboratorního nálezu a nálezů zobrazovacích metod. USG břicha jsme provedli u 92,35 % nemocných, CT břicha u 77,9 % nemocných. U pacientů z těžkou formou AP, kterých bylo 77 (39,3 %), jsme CT vyšetření provedli u 100 % nemocných. ERCP jsme indikovali u 33,7 % nemocných.
Výsledky: Jako lék první volby jsme užili u 60 nemocných (77,9 %) Sulperazon. U 50 nemocných, v 64,9 % byla tato monoterapie účinná. U 21 nemocného byl přidán Abaktal, u 15 nemocných při delším léčení byla léčba doplněna Flukonazolem pro zabránění kvasinkové superinfekce.
Závěr: Sulperazon (cefoperazon a sulbaktam) v léčbě pacientů s těžkou formou AP, který se autorům osvědčil a doporučují jeho použití pro jeho antimikrobiální efektivitu, cenovou přístupnost a způsob podávání.
ORGANIZACE, ZDRAVOTNÍ POJIŠŤOVNY, LEGISLATIVA
Anesteziologem s humanitární organizací lékaři bez hranic
I. Rusnoková1, V. Vyhnal2
1Klinika anesteziologie, resuscitace a intenzivní medicíny, Fakultní nemocnice Brno; 2Anesteziologicko-resuscitační oddělení, Fakultní nemocnice Na Bulovce, Praha
Autoři, kteří měli možnost působit v rámci projektů humanitární organizace Lékaři bez hranic v Etiopii, Keni a Afghánistánu, vysvětlí principy a působení organizace a práci anesteziologa v podmínkách humanitární mise.
Organizace Lékaři bez hranic (Médecins Sans Frontières) je nezávislá mezinárodní humanitární organizace, která ve více než 60 zemích světa poskytuje akutní zdravotnickou pomoc lidem postiženým ozbrojenými konflikty, epidemiemi a přírodními katastrofami či lidem vyloučeným ze zdravotní péče.
Anesteziolog je součástí mezinárodního týmu, věnuje se hlavně anestezii na operačním sále, na porodnici, pooperační léčbě bolesti a resuscitaci v jednoduchých podmínkách s minimálním nutným vybavením. Nejčastější typy podávané anestezie jsou spinální anestezie a celková anestezie s použitím ketaminu při spontánní nebo řízené ventilaci s použitím kyslíkového koncentrátoru. Dalším úkolem anesteziologa je vypracování jednoduchých postupů a školení personálu v místě působení v anestezii a základní či rozšířené resuscitaci.
V přednášce uvedou autoři vlastní zkušenosti z nemocnice pro populaci somálských uprchlíků v Keni a z okresní nemocnice v okolí Kábulu.
Literatura: 1. Vreede, E. Field Anaesthesia: Basic practice. Paris, France: Medecins sans Frontieres, 2001. 77 s.; 2. Médecins sans Frontieres [online]. [cit. 2011-06-26]. Lékaři bez Hranic. Dostupné z www: .
Anesteziológ a súdne spory (skúsenosti súdneho znalca)
O. Masár1, K. Fedorová2
1Klinika urgentnej medicíny a medicíny katastrof, Lekárska fakulta Univerzity Komenského, Bratislava; 2Právnická fakulta Masarykovy univerzity, Brno
Súdny znalec sa musí riadiť platnou legislatívou. Prípady na posúdenie mu spravidla dáva vyšetrovateľ, prokuratúra a súdy, odmietnuť prípad môže len v odôvodnených prípadoch (osobná zaujatosť a pod.). Znalcom je len ten, kto je zapísaný v zozname znalcov, ktorý je uverejnený na serveri MS (ČR, SR).
Najdôležitejšie skúsenosti za 10-ročnú prax:
- Nejasne definovaná zodpovednosť služobne staršieho kolegu pri dohľade nad začínajúcim kolegom. Začiatočník zahajuje anestéziu pri obtiažnej intubácii, regurgitácia obsahu žalúdka, aspirácia. Starší kolega preberá anestéziu, ale už sú rozvinuté klinické príznaky Mendelsonovho syndrómu – trestná zodpovednosť plne na staršom kolegovi.
- Neinformovanosť lekárov o kompetenciách sestier. Anesteziológ telefonicky poverí sestru na podanie farmák (opiátu a anestetika do epidurálneho katétra), po podaní útlm dýchania, kóma a smrť pacientky – pacientka nebola hospitalizovaná na OAIM.
- Ignorovanie legislatívy o súdnych znalcoch. Súd akcepuje vyjadrenia neznalcov, ktoré sú často v priamom rozpore so znaleckými posudkami a vo svojom rozhodovaní ich uprednostní – je to procesná chyba, ktorá ale znamená i odvolanie proti postupu súdu a prieťahy v súdnom konaní.
Záver: Kriminalizácia lekárskej praxe môže mať za následok, že sa dostane do mantinelov právneho poriadku a strachu z právnych následkov. Pri podaní trestného oznámenia občan neplatí poplatok a nesie iba veľmi diskutabilné riziko trestného stíhania pre trestný čin krivého obvinenia podľa ustanovenia § 345 Trestného zákona (úspešná žaloba na ochranu osobnosti je u nás ilúziou). Paradoxne spravidla nejde o postihnutie lekára, ale v prípade uznania jeho viny je veľký predpoklad získania finančného odškodného v následnom občiansko-právnom spore.
Zásadnou ochranou okrem lege artis medicínskych postupov je i zvýšenie právneho povedomia lekárov tak, aby vedeli prípadným obvineniam adekvátne čeliť.
Literatúra: 1. Barancová, H. et al. Medicínske právo, SAV, 2008; 2. Mach, J. Lékař a právo. Praktická příručka pro lékaře a zdravotníky. Grada: Praha, 2010.
LÉKAŘI SESTRÁM
Umělá plicní ventilace, základy ventilačních režimů, jak a proč nastavit ventilátor, nové trendy UPV
M. Otáhal
Klinika anesteziologie, resuscitace a intenzivní medicíny 1. lékařská fakulta UK a Všeobecná fakultní nemocnice v Praze
Cíle: Přehled základů UPV a nových trendů.
Metody: Přehled jednotlivých základních režimů UPV, jejich nastavení, open lung koncept, recruitment manévry, základy jak a proč nastavit ventilátor.
Výsledky: Porovnání jednotlivých režimů včetně nekonvenčních, neinvazivní režimy. Nové trendy v UPV – NIV, NAVA, BCT, ASV / Intellivent, EIT.
Závěr: Pochopení základů UPV je nutné k minimalizaci nežádoucích vedlejších účinků UPV a opimalizaci UPV jako základní léčebné intervence u pacientů s respiračním selháním.
BEZKREVNÍ MEDICÍNA
Kyselina tranexamová u 20 000 krvácejících pacientů po úrazech (studie CRASH-2) z pohledu center v ČR a na Slovensku
P. Svoboda1, I. Kantorová1, P. Scheer2, Š. Trenkler3
1Úrazová nemocnice v Brně; 2International Clinical Research Center – ICCTRM, FN u svaté Anny, Brno; 3I. klinika anestéziológie a intenzívnej medicíny FN LP, Košice, Slovensko
Cíle: Kyselina tranexamová (TXA) může inhibicí fibrinolýzy zmenšit rozsah krvácení u chirurgických pacientů. Studie CRASH-2 zkoumala vliv jejího včasného (do 8 hodin po úrazu) krátkodobého podávání na úmrtí, cévní okluzivní příhody a potřebu transfuzí krve u pacientů s úrazem se závažným krvácením. V další analýze pak posuzovala závislost účinku na době podání.
Metody: Studie byla provedena v 274 nemocnicích ve 40 zemích u celkem 20211 dospělých (98,1 % z rozvojových zemí) s významným krvácením nebo jeho vysokým rizikem. Pacienti byli centrálně randomizováni a přiděleni do skupiny dostávající TXA (bolus 1 g následovaný infuzí 1 g/8 hodin) nebo placebo. Hlavním cílem bylo porovnat úmrtí v nemocnici do 4 týdnů.
Výsledky: TXA dostalo 10 060 analyzovaných pacientů, zatímco placebo 10 067. Celková mortalita byla významně nižší u léčené skupiny 1463 (14,5 %) proti kontrolám 1613 (16,0 %); p = 0,0035. Rovněž riziko úmrtí pro krvácení bylo u léčených nižší [489 (4,9 %) vs. 574 (5,7 %); p = 0,0077]. Pokud byla TXA podána do hodiny od úrazu, zemřelo na krvácení 5,3 % (198 ze 3747) pacientů; mortalita u kontrol 7,7 % (286/3704) byla významně vyšší (p < 0,0001). Při podání 1–3 hodiny po úrazu byla úmrtnost léčených stále ještě významně nižší (4,8 % (147/3037) vs. 6,1 % (184/2996); p = 0,03. Při podání mezi 3–8 hodinami byla naopak úmrtnost na krvácení skupiny léčené TXA signifikantně vyšší (léčení 4,4 % (144/3271) vs. kontroly 3,1 % (103/3362); p = 0,004).
Závěry:
- TXA snížila významně celkový počet úmrtí u pacientů s krvácením po úrazu a snížila počet úmrtí na krvácení, když byla podána do 3 hodin od úrazu. Pokud byla podána později, tj. 3–8 hodin po úrazu, počet úmrtí naopak zvýšila.
- TXA by měla být součástí přednemocniční léčby, protože je levná, dobře se skladuje a její podání má být co nejčasnější.
- Není jasné, zda lze výsledky interpretovat i pro medicínsky vyspělejší země, kde je systém přednemocniční i nemocniční péče přece jen značně odlišný.
- Investigátoři CRASH-2 byli poctěni cenou roku 2011 BMJ za nejlepší výzkumnou práci.
POSTERY
Vliv věku a pohlaví na farmakodynamické vlastnosti rokuronia během totální intravenózní anestezie
M. Adamus1, L. Hrabálek2, T. Wanek2
1Klinika anesteziologie, resuscitace a intenzivní medicíny, FN a LF Univerzity Palackého v Olomouci; 2Neurochirurgická klinika, FN a LF Univerzity Palackého v Olomouci
Cíl: Srovnání farmakodynamiky rokuronia podaného v jedné dávce 0,6 mg/kg mužům a ženám dvou věkových skupin během totální intravenózní anestezie.
Metody: Vyšetřovali jsme muže a ženy dvou věkových skupin (20–40, 60–75 roků), bez predikované obtížné intubace, kteří byli indikováni k operaci v TIVA (midazolam, propofol, sufentanil, kyslík/vzduch/sevofluran, okruh s nízkým příkonem čerstvé směsi, tracheální intubace, UPV). Monitorovali jsme průběh nervosvalové blokády po podání rokuronia (0,6 mg/kg): stimulace loketního nervu v režimu train-of-four [TOF] s opakováním každých 12 s, EMG vyhodnocení odpovědi m. adductor pollicis. U každého nemocného jsme stanovili rychlost nástupu účinku (interval od aplikace rokuronia do maximální deprese T1), délku klinického účinku (interval od aplikace do 25% zotavení T1) čas do plného spontánního zotavení (od podání rokuronia do TOF-ratio ≥ 0,9).
Výsledky: Shrnuje tabulka. Data jsou medián [mezikvartilové rozpětí].
Závěr: Ženy a senioři jsou citlivější k účinku rokuronia. Pro racionální a bezpečné podávání doporučujeme objektivní monitorování hloubky blokády.
Literatura: 1. Adamus, M., Konupcikova, K., Wanek, T., Hrabalek, L. Influence of age and gender on the pharmacodynamic parameters of rocuronium during total intravenous anaesthesia. Eur. J. Anaesthesiol., 2011, 28, Suppl 48 : 131, 9AP2-4.
Podpořeno grantem IGA Ministerstva zdravotnictví číslo NS9618-4/2008.
Reverze nervosvalové blokády sugammadexem v průběhu XLIF (Extreme Lateral Interbody Fusion)
M. Adamus1, L. Hrabálek2, T. Wanek2, K. Konupčíková1
1Klinika anesteziologie, resuscitace a intenzivní medicíny, FN a LF Univerzity Palackého v Olomouci, Olomouc; 2Neurochirurgická klinika, FN a LF Univerzity Palackého v Olomouci, Olomouc
Cíl: XLIF (Extreme Lateral Interbody Fusion) je metoda stabilizace bederní páteře. Retroperitoneální operační přístup vyžaduje dostatečnou nervosvalovou blokádu (NMB). Chirurg pomocí elektrické stimulace peroperačně identifikuje průběh bederních nervových kořenů, aby předešel jejich poškození. V tomto okamžiku musí být naopak NMB minimální. Cílem studie bylo určit, nakolik musí svalová relaxace odeznít pro spolehlivou detekci bederních kořenů.
Metody: Po souhlasu etické komise a informovaném souhlasu nemocných jsme vyšetřovali 5 mužů a 6 žen, ASA 1/2, bez predikované obtížné intubace, kteří byli indikováni k XLIF. Všem byla podána stejná celková anestezie (midazolam, propofol, sufentanil, kyslík/vzduch/sevofluran, rokuronium, tracheální intubace, okruh s nízkým příkonem čerstvé směsi plynů, UPV). Účinek úvodní dávky rokuronia (0,6 mg/kg) jsme monitorovali (train-of-four [TOF], stimulace loketního nervu ve 12sekundových intervalech, EMG vyhodnocení odpovědi m. adductor pollicis). Po zajištění adekvátního operačního přístupu k bederní páteři začal chirurg stimulovat bederní nervové kořeny (jednotlivé pravoúhlé impulsy, 5–10 mA, interval opakování 20 s). Vyčkali jsme spontánního zotavení NMB na úroveň TOF-count 2 a poté podali sugammadex (2 mg/kg). Zaznamenali jsme TOF-ratio, při němž se objevila reakce na stimulaci bederních nervových kořenů.
Výsledky: Věk 50,1 ± 8,6 roků (průměr ± SD), BMI 26,3 ± 4,1 kg/m2. Délka operace 94 ± 28 min, anestezie 125 ± 24 min. Interval do plného zotavení po sugammadexu (od TOF--count 2 do TOF-ratio 0,9) 3,1 ± 0,3 min. Svalovou odpověď na stimulaci bederních kořenů proudem 10 a 5 mA bylo možné detekovat po zotavení na hodnoty TOF-ratio 0,67 ± 0,11, resp. 0,82 ± 0,09.
Závěr: Pro spolehlivou detekci bederních kořenů proudem 10 mA během XLIF musí být NMB zotavena na TOF-ratio nejméně 0,70 (při 5 mA na 0,85).
Literatura: 1. Adamus, M., Hrabalek, L., Wanek, T., Konupcikova, K. Intraoperative reversal of neuromuscular block with sugammadex during XLIF surgery. Eur. J. Anaesthesiol., 2011, 28, Suppl 48, p. 134, 9AP3-5.
Podpořeno grantem IGA Ministerstva zdravotnictví číslo NS9618-4/2008.
Ludvík Kleinwächter, pražský lékař, objevitel fyzostigminu jako antidota otrav atropinem
B. Dvořáček1, J. Málek1, 2, J. Pokorný1, O. Horáková2
1Komise pro historii ČSARIM; 2Klinika anesteziologie a resuscitace 3. LF UK a FNKV Praha
Cíle: Cílem je upozornit na L. Kleinwächtera, který byl první, kdo publikoval účinek kalabarských bobů obsahujících fyzostigmin při otravě atropinem.
Metody: Předkládáme výtah z jeho životopisu a původní publikace [1].
Výsledky: L. Kleinwächter se narodil 15. listopadu 1839 v Praze [2, 3 093, kde na lékařské fakultě dokončil studium lékařství 31. ledna 1863 a doplnil je 25. 7. 1863 nástavbou z chirurgie. Roku 1864 se přihodila v Kais. Königl. Allgemeines Krankenhaus zu Prag (dnes Všeobecná fakultní nemocnice) závažná nehoda. Čtyři trestanci při úklidu ambulance objevili láhev, o které se domnívali, že obsahuje líh. Byl to však roztok atropinu, a podle míry požití začali brzy vykazovat známky intoxikace, dva z nich těžké. Zvyklé oživovací výkony zůstaly bez účinku, a postižení trestanci byli proto považováni za ztracené. Kleinwächter, kterému byla známa příčina kritického stavu trestanců, vyprávěl o této nehodě svému kolegovi oftalmologovi, dr. Niemetschekovi. V oftalmologii bylo tehdy novinkou používat odvar kalabarských bobů jako protilátku atropinu u zvýšeného nitroočního tlaku, proto se po diskusi rozhodli u hůře postiženého muže podat extrakt z kalabarských bobů orálně, místo konjunktiválně. Jeho stav se rychle zlepšil, zatímco stav dalšího, původně méně postiženého, se nelepšil. Kleinwachter během krátké doby popsal tuto kazuistiku a zaslal text do Berliner Klinische Wochenschrift, který ho uveřejnil (1864; s. 369–371). Tím byl dán rozhodující objev přístupu k otravám atropinem, důležitý zejména u dětí, kde otrava bývá často vyvolána plody okrasných keřů, připomínajících rybíz anebo omyly při sběru borůvek (vraní oko). Kleinwächter se dalšímu výzkumu v této problematice nevěnoval, zaměřil se na gynekologii a porodnictví a v tomto oboru habilitoval r. 1871; v r. 1875 byl jmenován docentem gynekologie a porodnictví na lékařské fakultě v Praze.
Závěr: L. Kleinwächterovi náleží světové prvenství v publikaci možnosti terapie otravy atropinem. Ačkoliv neznal účinnou látku antidota – fyzostigmin, položil tak nevědomky i základ léčby centrálního anticholinergního syndromu.
Literatura: 1. Nickalls, R. W. D., Nickalls, E. A. The first use of physostigmine in the treatment of atropine poisoning. Anaesthesia, 1988, vol. 43, p. 776–779; 2. Pagel, J. et al. Bibliographisches Lexikon. Berlin, Vienna, 1901; 3. Bibliografický slovník pražské lékařské fakulty 1348–1939, ed. J. Adamec et al., UK Praha, 1988, s. 125, část I A-K.
Rizikové faktory pro rozvoj gramnegativní bakteriémie u těžce popálených pacientů
M. Fiamoli1, B. Lipový1, 2, M. Hanslianová3, H. Řihová1
1Klinika popálenin a rekonstrukční chirurgie, Fakultní nemocnice Brno; 2Lékařská fakulta Masarykovy univerzity Brno; 3Oddělení klinické mikrobiologie, Fakultní nemocnice Brno
Cíl: Identifikovat základní rizikové faktory pro rozvoj gramnegativní bakteriémie u těžce popálených pacientů. Zhodnotit vliv nárůstu ABSI (abbreviated burn severity index) na riziko pomnožení gramnegativních kmenů bakterií v krevním kompartmentu.
Design: Retrospektivní monocentrická studie.
Metody: Do studie byli zařazeni všichni pacienti s termickým traumatem hospitalizováni na Klinice popálenin a rekonstrukční chirurgie FN Brno v období od 1. 1. 2006 do 31. 12. 2010. U těchto pacientů jsme hodnotili rozsah a hloubku popálené plochy, věk a přítomnost inhalačního traumatu. Tyto parametry byly následně použity ve výpočtu ABSI. Pravidelnými odběry byla u pacientů také monitorována a vyhodnocována mikrobiologická situace nejen na popálených plochách, ale také v dolních cestách dýchacích, v močovém systému či krevním řečišti.
Výsledky: Celkem bylo ve sledovaném období identifikováno 40 těžce popálených pacientů. Poměr M:F pacientů v souboru byl 4 : 1, průměrný věk 43,73 let, průměrný rozsah popálené plochy 38,0 % TBSA (total body surface area). 22 pacientů (55,0 %) v souboru mělo bronchoskopicky verifikováno inhalační trauma. Průměrná hodnota ABSI byla 8,73, medián 9 a směrodatná odchylka 2,44. Ve 188 případech byla zaznamenána pozitivní hemokultivace se záchytem gramnegativních bakterií. Mezi nejčastěji izolované bakterie patřily Klebsiella pneumoniae (76krát), Pseudomonas aeruginosa (29krát) a Escherichia coli (28krát).
Závěr: Ve studii se nám podařilo identifikovat nezávislé rizikové faktory pro rozvoj gramnegativní bakteriémie u popálených pacientů. Z prezentovaných dat vyplyne, že narůstající ABSI zvyšuje riziko rozvoje infekce v krevním řečišti.
Vliv hyperoxie na oxidační stres v prasečím modelu ruptury aneurysmatu břišní aorty
J. Hruda1, P. Suk1, I. Čundrle jr.1, M. Helán1, J. Krbúšik1, Z. Konečny2, R. Vlachovský2, M. Vlašín3, M. Matějovič4, V. Šrámek1
1Anesteziologicko-resuscitační klinika, FN u sv. Anny a ICRC Brno, Masarykova univerzita, Brno; 2II. chirurgická klinika, FN u sv. Anny a ICRC Brno, Masarykova univerzita, Brno; 3Veterinární a farmaceutická univerzita a ICRC Brno; 4I. interní klinika, FN Plzeň, Karlova univerzita, Plzeň
Cíle: Zhodnotit účinky hyperoxie (100% FiO2) na markery oxidačního stresu v prasečím modelu ruptury aneurysmatu břišní aorty (AAA).
Metody: Dvacet osm prasat o hmotnosti 38 kg (37–39 kg) bylo rozděleno do normoxemické (25% FiO2) a hyperoxemické (100% FiO2) skupiny; v každé skupině bylo v intravenózní celkové anestezii studováno 9 prasat v intervenční podskupině a 5 prasat v kontrolní. Ruptura aneurysmatu břišní aorty byla simulována vykrvením zvířat a navozením nitrobřišní hypertenze intraperitoneální infuzí teplého FR, operační řešení ruptury pak 2hodinovým zasvorkováním aorty a resuscitací oběhu. Experiment byl ukončen po dalších 11 hodinách intenzivní péče; prasata v kontrolních podskupinách nepodstoupila simulaci ruptury AAA. V přesně stanovených bodech protokolu byly odebrány vzorky arteriální krve k analýze TBARS, MDA a izoprostanů z plazmy. Na konci experimentu byly odebrány a zamraženy vzorky myokardu, aorty, ledviny a jater.
Výsledky: Nepozorovali jsme statisticky významný rozdíl v markerech oxidačního stresu (TBARS, MDA, izoprostany) získaných z plazmy zvířat. Analýza markerů oxidačního stresu na úrovni orgánů (iNOS, MPO, NF-κB) bude k dispozici v září 2011. V tabulce uvádíme hodnoty MDA (nmol/ml) u intervenčních skupin prasat, 0,1 nmol/ml je detekční práh metody.
Závěr: Hyperoxie v tomto modelu nezvyšuje koncentrace markerů oxidačního stresu detekovatelných z plazmy.
Podpořeno grantem IGA MZCR NS 10109-4 a VZ MSM 0021620819.
Vliv imunosuprese na projevy sepse u zvířecího modelu cékální ligace a punkce
E. Kieslichová1, M. Ročeň1, D. Merta1, J. Čáp1, M. Kudla2, J. Malušková3, R. Gürlich1
1Klinika anesteziologie, resuscitace a intenzivní péče, Transplantcentrum IKEM, Praha; 2Klinika transplantační chirurgie, Transplantcentrum IKEM, Praha; 3Pracoviště klinické a transplantační patologie, Transplantcentrum IKEM, Praha
Cíle: Sepse u pacientů s imunosupresivní terapií je přes svou závažnost málo prostudovanou problematikou. V experimentu byl sledován vliv imunosuprese na projevy sepse u miniprasete.
Metody: U 22 dospělých miniprasat byla vyvolána polymikrobní sepse užitím modifikovaného modelu cékální ligace a punkce (CLP). U 10 z nich byla před výkonem podávána imunosupresiva (cyklosporin, mykofenolát mofetil, prednison). Šest zvířat bylo kontrolních (sham). Byly monitorovány vybrané laboratorní a klinické parametry a analyzovány histologické změny v orgánech.
Statistické metody: Základní statistické parametry, Mannův--Whitneyův test, Kruskalův-Wallisův test.
Výsledky: U všech CLP zvířat došlo oproti sham skupině do 24 hodin k rozvoji septického šoku, byla přítomna peritonitida a histologické změny v orgánech, odpovídající obrazu sepse. Aktivace sleziny byla významně vyšší ve skupině bez imunosuprese. Objem podávaných tekutin byl u obou skupin srovnatelný, potřeba vazopresorické podpory byla u skupiny s imunosupresí opožděná, rozdíl však nedosahoval statistické významnosti. Statisticky významné rozdíly v hemodynamické odpovědi na sepsi nebyly mezi oběma skupinami prokázány.
Závěr: Byly zjištěny signifikantní rozdíly v hemodynamické odpovědi a v histologickém nálezu mezi septickými a kontrolními zvířaty. Hemodynamická odezva na sepsi ve zvířecím modelu CLP byla podobná ve skupině s imunosupresí i bez ní, byl zaznamenán statisticky významný rozdíl v aktivaci sleziny mezi oběma skupinami. Bylo prokázáno, že CLP představuje jednoduchou a spolehlivou metodu navození sepse na prasečím modelu.
Podpořeno grantem Ministerstva zdravotnictví ČR číslo NS10556-3/2009.
Srovnání interindividuální a intraindividuální variability parametrů mikrocirkulace
J. Krbúšik, P. Suk, J. Hruda, V. Šrámek, I. Čundrle jr.
Anesteziologicko resuscitační klinika, Fakultní nemocnice u sv. Anny v Brně, Lékařská fakulta Masarykovy univerzity
Úvod: Našim cílem bylo zhodnotit interindividuální a intraindividuální variabilitu parametrů SDF (sidestream dark field imaging) dvou investigátorů v rámci pokusu simulujícího rupturu abdominální aorty u prasat.
Metody: Interindividuální variabilita byla hodnocena u záznamů pořízených sublinguálně a z ileostomatu. Vždy šlo o tři náhodně vybraná místa a záznamy byly pořízeny v pravidelných intervalech během celého experimentu. Hodnocení proběhlo zaslepeně, off-line v programu AVA 3.0 dvěma experimentárory (zkušený – tisíce zhodnocených videí a začátečník – stovky zhodnocených videí). Hodnocen byl parametr denzity (TVD) a parametr perfuzní (MFI). Intraindividuální variabilita byla hodnocena zaslepeně u pěti videí, náhodně hodnocených třikrát. Interindividuální variabilita byla hodnocena pomocí Blandovy-Altmanovy analýzy a výsledky byly vyjádřeny jako procentuální bias (rozdíl/průměr . 100) a limits of agreement (rozsah dvou směrodatných odchylek). Bias > 15% byl považován za signifikantní. Intraindividuální variabilita byla hodnocena pomocí koeficientu variability (směrodatná odchylka/průměr) a byla vyjádřena jako medián (horní; dolní kvartil). Pro nízkou variabilitu je koeficient < 1.
Výsledky: Zhodnoceno bylo 570 videí pro interindividuální variabilitu a 30 videí pro intraindividuální variabilitu. Sublinguálně byl bias (limits af agreement) pro TVD -5% (-20 %; 12 %) a MFI -3% (-22 %; 15 %). V ileostomatu byl bias (limit sof agreement) pro TVD 7% (-49 %; 62 %) a MFI 7 % (-31 %,45 %). Koeficient variability byl 0,07 pro TVD a 0,08 pro MFI u zkušeného hodnotitele, u začátečníka byl 0,05 pro TVD a 0,08 pro MFI.
Závěr: Intraindividuální variabilita byla minimální pro oba hodnotitele. Interindividuální rozdíly byly rovněž malé (bias < 15%). Limits of agreement byly širší pro ileostomickou mikrocirkulaci.
Podpořeno IGA MZCR NS 10109-4 a VZ MSM 0021620819.
Závislost srdečního výdeje na plnících tlacích na prasečím modelu ruptury aneurysmatu břišní aorty
A. Lamprechtová1, V. Šrámek1, J. Hruda1, P. Suk1
1Anesteziologicko-resuscitační klinika, Fakultní nemocnice u sv. Anny v Brně, Lékařská fakulta Masarykovy univerzity, Brno
Cíle: Cílem práce bylo zjistit, jestli centrální žilní tlak (CVP) a tlak v zaklínění (PAOP) lze použít jako prediktory srdečního výdeje (CO) u prasat se simulací ruptury břišní aorty.
Metody: Prasata byla uvedena do celkové anestezie a napojena na umělou plicní ventilaci. Poté jim byl do pravé a. carotis zaveden arteriální katétr pro invazivní měření arteriálního tlaku a na odběr krve, do pravé v. submandibularis byl zaveden Swanův-Ganzův katétr pro měření plnících tlaků (CVP a PAOP) a CO termodiluční metodou. Do dutiny břišní byly zavedeny katétry pro infuzi tekutin a přímé měření intraabdominálního tlaku (IAP). Skupině HEM byla odebírána krev v množství 2 ml/kg celkem 10krát v průběhu 90 minut. Celková ztráta tvořila 25–30 % krevního objemu. Zároveň byl infuzí tekutin do břisní dutiny postupně zvyšován IAP na cílovou hodnotu 20 mm Hg. V kontrolní skupině (CON) byl pouze zvýšen IAP bez krevní ztráty. Závislost proměnných byla hodnocena korelací, vývoj hodnot pomocí Wilcoxonova párového testu.
Výsledky: Celkem bylo zkoumáno 16 prasat v HEM a 3 v CON. U obou skupin nebyla prokázána žádná závislost mezi CVP a CO (r = -0,02 pro HEM a r = 0,03 pro CON; p > 0,86), ani mezi PAOP a CO (r = 0,01 pro HEM a r = 0,14 pro CON; p > 0,65). I přes výraznou hypovolémii vedl růst IAP k vzestupu CVP (p < 0,001); hodnoty PAOP nebyly významně ovlivněny (p = 0,064). V CON vzrostly oba plnící tlaky.
Závěr: Plnící tlaky levé i pravé komory neodpovídají srdečnímu výdeji v experimentu modelu ruptury aneurysmatu břišní aorty. Vzestup IAP vede bez ohledu na krevní ztrátu k vzestupu CVP, PAOP byl ovlivněn jen u kontrolní skupiny.
Literatura: Kumar, A., Anel, R., Bunnell, E. et al. Pulmonary artery occlusion pressure and central venous pressure fail to predict ventricular filling volume, cardiac performance, or the response to volume infusion in normal subjects. Crit. Care Med., 2004, 32 (3), p. 691–699.
Podpořeno grantem IGA MZCR NS 10109–4 a VZ MSM 0021620819.
Ventilátorová pneumonie pacientů s inhalačním traumatem
B. Lipový1, 2, H. Řihová1, M. Fiamoli1, M. Hanslianová3, N. Gregorová1
1Klinika popálenin a rekonstrukční chirurgie, Fakultní nemocnice Brno; 2Lékařská fakulta Masarykovy univerzity Brno; 3Oddělení klinické mikrobiologie, Fakultní nemocnice Brno
Cíl: Stanovit prevalenci ventilátorové pneumonie u pacientů s inhalačním traumatem. Definovat základní kmeny podílející se na jejím rozvoji.
Materiál a metodika: V období od 1. 1. 2004 do 31. 12. 2009 bylo hospitalizována na jednotce intenzivní péče Kliniky popálenin a rekonstrukční chirurgie FN Brno 348 dospělých pacientů s termickým traumatem. U 127 pacientů bylo diagnostikováno inhalační trauma (laryngoskopicky, bronchoskopicky). Pro diagnózu ventilátorové pneumonie byly použity CDC (Centers for Disease Control and Prevention) kritéria.
Výsledky: Ze 127 pacientů bylo v souboru 31 žen. Průměrný věk pacientů v souboru byl 38,4 roku, průměrný rozsah popálené plochy byl 29,3 % TBSA (total body surface area). Průměrná délka hospitalizace byla 49,4 dní a doba trvání umělé plicní ventilace byla 8,7 dní. Zemřelo 18 pacientů (14,2 %) souboru. U pacientů s inhalačním traumatem bylo izolováno z dolních dýchacích cest celkem 309 kmenů bakterií. Nejčastěji izolovanou bakterií byla Klebsiella pneumoniae (78krát), následovaná Pseudomonas aeruginosa (49krát) a Acinetobacter baumannii (28krát). Ventilátorová pneumonie byla diagnostikována u 34 pacientů v souboru (26,8 %). Incidence ventilátorové pneumonie byla stanovena na 30,8 případů na 1000 ventilačních dní.
Závěr: Ve studii potvrzujeme, že pacienti s inhalačním traumatem představují nejrizikovější skupinu pacientů v intenzivní péči z pohledu rozvoje infekčních komplikací v dolních dýchacích cestách. U těchto pacientů se nám podařilo stanovit incidenci a také dominantní patogeny v rozvoji ventilátorové pneumonie u těchto pacientů.
Užití trombelastografie při monitorování změn koagulačního profilu během akutní normovolemické hemodiluce u pacientů podstupujících operaci radikální prostatektomie
R. Malý1, R. Gál1, I. Sas1, P. Ševčík1, D. Pacík2
1Klinika anesteziologie, resuscitace a intenzivní medicíny Fakultní nemocnice Brno, LF Masarykovy univerzity Brno; 2Urologická klinika, Fakultní nemocnice Brno, LF Masarykovy univerzity Brno
Cíle: Testovali jsme bezpečnost a změny koagulačního profilu před odběrem akutní normovolemické hemodiluce (ANH), po odběru ANH a na konci operace radikální prostatektomie.
Metody: Do souboru jsme zařadili 41 pacientů podstupujících radikální prostatektomii. Krevní ztráty způsobené ANH byly hrazeny do normovolemie, polovina krystaloidy v poměru 2 : 1 a druhá polovina koloidy v poměru 1 : 1. Transfuzi krve získané z ANH jsme zahájili při probíhající krevní ztrátě a dosažení předem vypočítaného transfuzního triggeru. Trombelastografie probíhala přímo na sále s konstantními intervaly mezi odběrem pacientovy krve a vložením krve do analyzátoru. Z laboratorních metod jsme sledovali krevní obraz a koagulační parametry rozšířené o antitrombin, fibrinogen a D-dimery.
Výsledky: V úvodu anestezie jsme neprokázali statisticky významné poruchy koagulace jak metodou trombelastografie, tak laboratorní analýzou. Po odběru pacientovi krve k ANH, jsme u laboratorních testů hemokoagulačního profilu zjistili statisticky významný vzestup středních hodnot INR o 16,5 % (1,27 ± 0,12), APTT o 8,18 % (1,19 ± 0,12). Naměřené hodnoty potvrzují laboratorní hypokoagulaci. Zároveň dochází ke statisticky významnému poklesu ATIII o 29,55%, fibrinogenu o 34,48 % a trombocytů o 14,78 %. V kontrastu s naměřenými laboratorními metodami vykazuje trombelastografie prodloužení hodnoty R o 46,25 %, K o 16,67 % a zmohutnění MA o 3,47 %. Angle se zvýšil o 10,38 %. Hyperkoagulaci potvrdil i měřený pokles fibrinolýzy a signifikantní pozitivita indexu CI.
Závěr: Během odběru krve při akutní ANH dochází ke změnám koagulačních parametrů, které ale u žádného pacienta nevedly ke krvácivým nebo trombembolickým změnám. Pokud je zachována normovolémie, jedná se o bezpečnou metodu účelné hemoterapie.
Literatura: Ellenberger, C., Licker, M. Acute normovolemic hemodilutlon: advantages and limitations. Revue Medicale Suisse, 2006, 2 (88), p. 2670–2673.
Zavádění „Enhanced recovery in colorectal surgery“ – první rok zkušeností
I. Otáhal, P. Havalda
Oddělení anestezie a intenzivní péče, Glangwili General Hospital, Carmarthen, Velká Británie
Cíle: Demonstrovat pozitivní aspekty nově zavedené strukturované perioperační péče v kolorektální chirurgii (ERAS) pro pacienty a zdravotnická zařízení dosažené během prvního roku trvání programu.
Metody: Do souboru byli zahrnuti všichni pacienti podstupující plánované resekce tlustého střeva. Jednotlivé faktory jejich péče byly srovnávány s obecně přijatými standardy Enhanced Recovery ve Velké Británii. Mimo jiné jsme sledovali dobu hospitalizace, frekvenci předoperační ortográdní přípravy střeva, zavádění gastrické sondy, tekutinovou terapii, perioperační lačnění a mobilizaci.
Výsledky: Všichni pacienti podstoupili otevřenou operaci. Doba hospitalizace se oproti předchozímu roku zkrátila na 7 dní v průměru – redukce o 3,6 dní s finančním efektem, frekvence přípravy střeva s průvodní dehydratací poklesla pod 50 %, rutinní se stala předoperační energetická nálož a časná pooperační nutrice a mobilizace.
Závěr: První zkušenosti s Enhanced Recovery v kolorektální chirurgii ukazují slibné výsledky. Udržení vzestupné tendence vyžaduje multidisciplinární přístup. Rezervy existují v další eliminaci doposud obvyklé předoperační dehydratace při přípravě střeva, pozornost zasluhuje pooperační nevolnost limitující příjem potravy a restriktivní tekutinová terapie.
Literatura: 1. Maessen, J., Dejong, C., Hausel, J., Nygren, J., Lassen, K., Andersen, J. et al. A protocol is not enough to implement an enhanced recovery programme for colorectal resection. Br. J. Surg., 2007, 94 (2), p. 224–231; 2. White, P. F., Kehlet, H., Neal, J., Schricker, T., Carr, D. B., Carli, F. et al. The role of the anesthesiologist in fast-track surgery: form multimodal analgesia to perioperative medical care. Anesth. Analg., 2007, 104 (6), p. 1380–1396.
T regulační lymfocyty u pacientů se sepsí
M. Průcha1, J. Melichová1, L. Sedláčková1
Oddělení klinické biochemie, hematologie a imunologie, Nemocnice Na Homolce, Praha
T regulační lymfocyty (TREG) jsou charakterizovány expresí CD25 (receptor pro interleukin 2) a intracelulárně přítomností Foxp3 (transkripční faktor). TREG se uplatňují v kontrole, respektive zabránění vzniku autoimunitních onemocnění. Kromě toho se ale prokázal jejich vliv na regulaci intenzity zánětlivé odpovědi u infekce. Jejich funkce se dá zobecnit jako imunosupresivní s postižením odpovědi lymfocytů i antigen prezentujících buněk.
Cílem práce bylo zjištění exprese T regulačních lymfocytů u pacientů se sepsí a pacientů po kardiochirurgické operaci v mimotělním oběhu a jejich srovnání se zdravými kontrolami.
Pacienti a metody: Bylo vyšetřeno 24 pacientů splňující kritéria těžké sepse a 8 pacientů po kardiochirurgické operaci v mimotělním oběhu. Kromě toho byla vyšetřena skupina zdravých dobrovolníků. Metodou průtokové cytometrie byla vyšetřena exprese TREG. Kromě toho byla vyšetřena exprese TREM-1 na monocytech, a TREM-1 na granulocytech, koncentrace sTREM-1 v séru, C-reaktivního proteinu a prokalcitoninu, počet leukocytů a granulocytů. Vyšetření bylo provedeno u septických pacientů jednorázově do 24 hodin po splnění kritérií těžké sepse, u kardiochirurgických pacientů bylo vyšetření provedeno 1., 3. a 5. den po kardiochirurgickém výkonu.
Výsledky: Nezjistili jsme statisticky významný rozdíl počtu FoxP3+ pozitivních lymfocytů mezi skupinou kardiochirurgických pacientů a pacientů se sepsí (p = 0,07), stejně jako nebyl tento rozdíl mezi oběma skupinami a skupinou zdravých kontrol. Počet FoxP3 pozitivních lymfocytů slabě inverzně koreloval s expresí TREM-1 na monocytech a granulocytech (r -0,32, p = 0,008, respektive r -0,26, p = 0,03.
Závěr: Neprokázali jsme statisticky významný rozdíl v počtu FoxP3 pozitivních lymfocytů u pacientů splňující kritéria těžké sepse a skupinou pacientů po kardiochirurgické operaci.
Masivní plicní embolie komplikovaná poraněním jater při KPCR
Z. Přikrylová, Z. Havelka, J. Petruška, P. Cvrčková, M. Pelichovská
Klinika anesteziologie a resucitace 2. LF UK a IPVZ, FN Motol, Praha
Cíle: Účelem tohoto sdělení je prezentace kazuistiky mladé ženy s masivní plicní embolií provázené profuzním krvácením do dutiny břišní při poranění jater během KPR.
Vlastní kazuistika: 33letá pacientka byla přivezena RZS na oddělení ARO za kontinuální téměř 60 minut trvající KPR pro asystolii a PEA. Na základě anamnézy (úraz kolene, hormonální antikoncepce, náhlý kolaps s dušností při stolici) a fyzikálního vyšetření byla za příčinu stavu od počátku považována plicní embolie. TTE potvrdilo akutní cor pulmonale. Neprodleně byla zahájena trombolytická a antikoagulační terapie. Při vysoké katecholaminové podpoře byl obnoven srdeční výdej a oxygenace.
Po 3 hodinách došlo opět ke zhroucení oběhu a další KPR. Zároveň byl zjištěn výrazný pokles hemoglobinu. Na CT vyšetření bylo verifikováno hemoperitoneum a potvrzen i embolus v levé dolní větvi a. pulmonalis.
Po úpravě koagulačních parametrů byla indikována operační revize, při které bylo zjištěno krvácení z jaterního parenchymu a jaterních žil.
K chirurgickému ošetření zdrojů krvácení bylo nutné zavedení MO. Pro pokračující masivní krvácení při koagulační poruše byla ponechána v dutině břišní tamponáda rouškami a pro rekuperaci krve byl zaveden Cell saver.
Krevní ztráty do dutiny břišní pokračovaly ještě dalších 10 hodin. Peroperačně bylo podáno 40 TU EM, 60 TU MP, 12 TU trombo z aferézy, 7 g fibrinogenu. S odstupem 1 dne bylo nutné provést ještě revizi hrudníku pro hemotorax. Po 48 hodinách byla bez problémů odstraněna tamponáda z dutiny břišní a další průběh hospitalizace byl již bez významnějších komplikací. Pacientka se probrala k plnému vědomí a odešla domů bez neurologického deficitu. Při následném hematologickém vyšetření bylo zjištěno zvýšení F VII a snížená aktivita proteinu S, které lze považovat za trombogenní faktory. Naopak verifikovaná MTHFR mutace při normální hodnotě homocysteinu není významným rizikovým faktorem.
Závěr: Masivní plicní embolie je život ohrožující stav až s 50% mortalitou. Její incidence je 0,5–1/1000 obyvatel ročně. Poranění jater ve spojení s trombolytickou a antikoagulační terapií je potom komplikací téměř fatální, velmi obtížně řešitelnou i v podmínkách velké fakultní nemocnice.
Užití laryngeální masky ve scénáři nemožné intubace u laparoskopického výkonu – kazuistika
M. Rapi, P. Štourač, A. Foltýnová, O. Smékalová, R. Gál, P. Ševčík
Klinika anesteziologie, resuscitace a intenzivní medicíny, Lékařská fakulta, Masarykova univerzita, Fakultní nemocnice Brno
Cíle: Scénář obtížného zajištění dýchacích cest je jednou z obávaných komplikací úvodu do anestezie. Skórovací systémy včetně Mallampatiho skóre se ukazují jako nespolehlivý prediktor obtížné intubace. Užití alternativního zajištění dýchacích cest je považováno za metodu volby při selhání intubačních pokusů. Jako bezpečné je popisováno užití laryngeální masky ProSeal (LMA) i v případě laparoskopických výkonů.
Metody: Před operačním výkonem bylo zhodnoceno ASA a Mallampati skóre. V průběhu výkonu byl použit pokyn pro řešení obtížného zajištění dýchacích cest KARIM (DAM) a vyhodnoceno modifikované Cormack-Lehane skóre (C-L). Při následném vyšetření týden po operačním výkonu jsme vyhodnotili parametry obtížného zajištění dýchacích cest (Mallampati, záklon hlavy, thyreomentální distance, vzdálenost řezáků, předsunutí dolních řezáků před horní, přítomnost retrogenie, hyoid-mentální distance, sterno-mentální distance, obvod krku, délka mandibuly, hybnost temporo-mandibulárního kloubu) a subjektivní obtíže pacientky.
Výsledky: 47letá pacientka s anamnézou hypertenze, fumator, negativní anesteziologickou anamnézou, ASA II, tělesnou hmotností 95 kg, byla přijata k plánované laparoskopické cholecystektomii po dvouměsíčním odkladu pro infekt horních cest dýchacích. Podle předanestetického vyšetření bylo Mallampati skóre II. Po úvodu do celkové anestezie (propofol, sufentanil, cis-atracurium) provedeny dva pokusy o zajištění dýchacích cest orotracheální intubací při intermitentní ventilaci obličejovou maskou. Podle protokolu DAM poté byla zavedena laryngeální maska a byl přivolán anesteziolog se specializovanou způsobilostí. Z důvodu laparoskopického charakteru výkonu a habitu pacientky byl proveden za pomoci videolaryngoskopu C-MAC (Storz) další intubační pokus, který však byl neúspěšný. Skóre C-L bylo hodnoceno 3b. Následně byla zavedena laryngeální maska ProSeal s gastrickou sondou a následnou desuflací žaludku. Výkon i pooperační období proběhlo bez komplikací. Vyšetření týden po výkonu neprokázalo subjektivní obtíže pacientky. Z prediktorů obtížné intubace jsme hodnotili pozitivně pouze Mallampati, přehodnocené ze II na III, a předsunutí dolních řezáků před horní. Habitus pacientky lze subjektivně hodnotit také jako pozitivní prediktor.
Závěr: Současné možnosti predikce obtížného zajištění dýchacích cest nejsou spolehlivé. Každé anesteziologické pracoviště by proto mělo disponovat algoritmem a pomůckami k řešení neočekávaného zajištění dýchacích cest.
Nitrosrdeční pravo-levý zkrat jako příčina závažné hypoxémie u pacienta s mechanickou srdeční podporou
L. Říhová1, P. Syrovátka1, H. Říha1, J. Malý2, M. Pinďák1, T. Kotulák1, F. Kopáč1, M. Želízko3, Z. Dorazilová3, I. Netuka2, J. Pirk2
1Klinika anesteziologie a resuscitace; 2Klinika kardiovaskulární chirurgie; 3Klinika kardiologie; Kardiocentrum IKEM, Praha
Cíle: Foramen ovale může být příčinou pravo-levého zkratu (při vyšším tlaku v pravé síni v porovnání s levou síní) s následnou hypoxémií a progresí plicní hypertenze vedoucí k tlakovému přetížení a dysfunkci pravé komory.
Metody: 20letému muži s chronickým srdečním selháním na podkladě dilatační kardiomyopatie byla implantována mechanická srdeční podpora HeartMate II LVAD v indikaci most k transplantaci srdce. Předoperační i peroperační TEE bylo bez známek nitrosrdečního zkratu (vyšetření na sále včetně kontrastu).
Výsledky: První pooperační den (POD) ráno došlo bez zjevné příčiny k poklesu SpO2, v krevních plynech se objevila výrazná hypoxémie a zvýšil se tlak v plícnici; TEE vyšetření odhalilo útlak pravostranných srdečních oddílů koaguly, nitrosrdeční zkrat nebyl identifikován; následovala operační revize. První i druhý POD se intermitentně objevovaly epizody hypoxémie se vzestupem tlaku v plicnici, které byly řešeny úpravou parametrů UPV a nasazením inhalačního NO; zároveň nutnost vysoké inotropní podpory pro dysfunkci pravé komory. TEE s kontrastem potvrdilo přítomnost foramen ovale patens s významným pravo-levým zkratem. Situace se výrazněji nezlepšovala. Pátý POD byl proveden katetrizační uzávěr zkratu Amplatzerovým okluderem; vzhledem k nepříznivé anatomii byl významný zkrat přítomen i nadále. Přetrvávala nutnost vysoké inotropní podpory i aplikace inhalačního NO a sildenafilu; odvykání od UPV bylo neúspěšné. 9. pooperační den byl proveden chirurgický uzávěr defektu mezisíňové přepážky. Poté se podařilo vysadit inhalační NO a postupně i inotropní podporu. Odvykání od UPV bylo protrahované s využitím tracheostomie; dvacátý druhý POD proběhla úspěšná dekanylace. Dvacátý šestý POD byl pacient přeložen na JIP k další léčbě.
Závěr: U poruch oxygenace je nutné vyloučit také přítomnost pravo-levého zkratu. V tomto případě došlo po implantaci levostranné mechanické srdeční podpory k otevření foramen ovale, a to v důsledku poklesu tlaku v levé síni (funkční mechanická podpora) a vzestupu tlaku v pravé síni při regionální srdeční tamponádě; stav musel být nakonec řešen chirurgicky.
Podpořeno výzkumným záměrem Ministerstva zdravotnictví ČR č. MZO 00023001.
Roboticky asistovaná resekce ledviny u morbidně obézního pacienta
J. Špaňhel
Klinika anesteziologie, resuscitace a intenzivní medicíny, Univerzitní nemocnice Olomouc;
Nemocný (51 let) před operační bandáži žaludku pro morbidní obezitu, BMI 56,8 (výška 173 cm, váha 170 kg). Při vyšetřování před operací zjištěn TU renis l. sin. Navržena roboticky asistovaná resekce ledviny vzhledem k obezitě. Operace provedena v doplňované anestezii. K úvodu podán Propofol 300 mg i. v., Sufentanil 20 mcg i. v., Midazolam 3 mg i. v., Esmeron 100 mg i. v. Anestezie byla vedena opiáty s inhalačním anestetikem Sevorane. Esmeron v celkové dávce 140 mg. Na konci výkonu při nástupu spontánní ventilace provedena antagonizace kurarizace podáním Syntostigminu 3,0 mg a Atropinu 1,0 mg i.v. Poté nemocný hladce extubován. Po extubaci však dochází k projevům ventilační insuficience s poklesem periferní saturace na 88 %. Ventilace podporována manuálně pomocí obličejové masky, nemocný má velmi malé dechové objemy k zajištění dostatečné ventilace, proto podán Bridion k úplné antagonizaci svalové relaxace v dávce 200 mg i. v. Záhy poté dochází ke zlepšení spontánní ventilace nemocného bez manuální podpory. Nemocný převezen k pooperační péči na JIP, kde již normální průběh bez nutnosti intervence. Čtvrtý pooperační den nemocný v dobrém stavu propuštěn domů.
Změny intraabdominálního tlaku při endoskopickém zavádění duodenální sondy
Z. Štěpánek1, Z. Matznerová2, R. Kobzová2
1ARO, Nemocnice České Budějovice, a. s.; 2Gastroenterologické oddělení, Nemocnice České Budějovice, a. s.
Cíl: Zvýšení intraabdominálního tlaku (IAP) z jakýchkoliv příčin u pacientů na JIP může vést k celé řadě velmi závažných orgánových komplikací. Cílem naší práce bylo registrovat a zhodnotit změny nitrobřišního tlaku při insuflaci žaludku a duodena vzduchem během endoskopického zavádění duodenální sondy (DS).
Metodika: U dvanácti ventilovaných pacientů byl měřen intraabdominální tlak v močovém měchýři systémem AbViserR – před výkonem, těsně po ukončení výkonu, 30, 60 a 120 minut po ukončení výkonu. K zavádění sondy a insuflaci vzduchu byl použit přístroj Olympus GIF XQ 34 s průtokem vzduchu 700 ml/min. Před extrakcí fibroskopu byla vždy provedena aktivní desuflace vzduchu.
Sedace byla zajištěna kombinací sufentanyl a midazolam nebo sufentanyl a propofol. K relaxaci pacientů bylo užito pipekuronium. Pouze jeden pacient měl před zaváděním DS II. stupeň abdominální hypertenze.
Výsledky: Medián IAP před endoskopickým zavedením DS byl 8(6–16) mm Hg, těsně po ukončení výkonu 11(6–16) mm Hg, 30 minut (7–15) mm Hg , 60 minut 9(6–14) mm Hg, 120 minut 10,5(6–14) mm Hg. Průměrná doba trvání výkonu byla 11 minut. Statisticky významně (p = 0,027) se lišily hodnoty IAP před výkonem a ve 120. minutě.
Závěr: Endoskopické zavádění duodenální sondy vedlo v této skupině pacientů ke statisticky významnému zvýšení IAP 120 minut po ukončení výkonu. Pouze u jednoho pacienta – vstupně s normálním hodnotou IAP – bylo v tomto časovém intervalu dosaženo hodnoty IAP 12 mm Hg splňující kritéria intraabdominální hypertenze. Délka trvání výkonu neměla vliv na hodnotu IAP.
Orgánový metabolismus glukózy a laktátu během experimentálního hemoragického šoku
V. Teslíková, V. Šrámek, J. Hruda, P. Suk
Anesteziologicko-resuscitační klinika, FN u sv. Anny v Brně, LF Masarykovy univerzity, Brno
Cíle: Sledování spotřeby a tvorby laktátu (Lac) a glukózy (Glc) na orgánové úrovni (ledviny, střevo a kaudální končetiny) během simulace ruptury aneurysmatu břišní aorty (AAA).
Metody: Bylo zkoumáno 8 prasat (6 s rupturou AAA a 2 kontrolní). Po instrumentaci byly odebrány základní odběry (BLINE). Během šokové fáze (SHOCK) bylo postupně odebráno 25 ml/kg krve a břišní dutina naplněna tekutinou na 20 mm Hg. Následovalo zasvorkování infrarenální aorty na 90 minut a resuscitace oběhu odebranou krví (CLAMP). Po uvolnění svorky probíhala 11 hodin pooperační péče (POPER). Byla sledována hladina glukózy a laktátu v následujících cévách: a. carotis, v. renalis, v. portae a v. cava inf. Odebrané vzorky krve byly ihned zpracovány bed-side analyzátorem GEM Premier 3000 (chyba měření do 10 %) a byly vypočteny transorgánové gradienty (produkce označena +, spotřeba -). Výsledky jsou uvedeny jako medián, všechny hodnoty jsou v mmol/l.
Výsledky: U zvířat s rupturou AAA vzrostl arteriální laktát z BLINE 1,7 na 10,0 během SHOCK. Během CLAMP byla hodnota laktátu 6,1, na konci POPER 7,5. V ledvinách probíhala za normálních podmínek (BLINE) glukoneogeneze (Glc +0,3; Lac -0,1). Během šoku převážila tvorba laktátu a spotřeba glukózy (SHOCK: Glc -0,5; Lac +0,3), během clampingu se stav opět normalizoval. Střeva v BLINE spotřebovávala glukózu za tvorby laktátu (Glc -0,6; Lac +0,4). Během SHOCK se spotřeba Glc zvyšila (Glc -1,0; Lac +0,2), během CLAMP naopak poklesla (Glc -0,1; Lac -0,1). V povodí v. cava inf. se v BLINE tvořil laktát za spotřeby glukózy (Glc -0,2; Lac +0,6). Během SHOCK se zvýšila spotřeba Glc (Glc -1,0; Lac +0,4). Zasvorkování aorty vedlo k výrazné produkci laktátu (Glc -0,8; Lac +1,5). Ve všech sledovaných oblastech se hodnoty v POPER blížily BLINE. U kontrolních zvířat nedošlo k výraznému ovlivnění metabolismu glukózy a laktátu.
Závěr: Hemoragický šok významně zasáhl do metabolismu laktátu, a to ve smyslu jeho zvýšené tvorby i v orgánech, které jej za normálních podmínek eliminují. Zasvorkování infrarenální aorty negativně ovlivnilo pouze kaudální končetiny, metabolismus střeva a ledvin nebyl ovlivněn.
Podpořeno grantem IGA MZCR NS 10109–4 a VZ MSM 0021620819.
Analýza bakteriální rezistence a klonálního šíření původců komunitních a nozokomiálních pneumonií u pacientů na JIP
R. Uvízl1, V. Hanulík2, M. Kolář2, V. Husičková2, M. Htoutou Sedláková2
1Klinika anesteziologie, resuscitace a intenzivní medicíny FN Olomouc; 2Ústav mikrobiologie LF UP v Olomouci a FN Olomouc
Cíle: Úkolem prospektivní observační studie bylo zjistit prevalenci původců bakteriálních nozokomiálních bronchopneumonií u pacientů na UPV. Dále určit úroveň bakteriální rezistence, četnost multirezistentních kmenů (MDR) a stanovit případné klonální šíření patogenů.
Metody: U pacientů na KARIM FNO jsme v průběhu roku 2009 odebírali podle standardního protokolu vzorky endosekretu. Do souboru jsme zařadili pacienty s RTG známkami bronchopneumonie + přítomností nejméně 2 dalších příznaků infekce respiračního traktu: teplota > 38 °C, produkce hnisavého sputa, leukocytóza > 10 . 103/mm3 nebo leukopenie < 4 . 103/mm3 nebo hodnota oxygenačního indexu PaO2/FiO2 ≤ 300 mm Hg. K izolaci a identifikaci bakter. kmenů jsme použili standardní mikrobiologické metody. Citlivost k testované škále antibiotik jsme stanovili diluční metodou podle standardů CLSI a EUCAST. Modifikovaným DDST a diskovým AmpC testem jsme prokázali produkci širokospektrých beta-laktamáz typu ESBL a AmpC.
Výsledky: Z 508 pacientů splnilo kritéria zařazení 63 pacientů (48 mužů a 15 žen), věk 19–87 let. Ze 130 vzorků endosekretu jsme konfirmovali 106 bakteriálních izolátů. Určili jsme 92 bakteriálních kmenů jako etiologické agens. Nejčastěji izolované kmeny: Klebsiella pn. (32 %), Pseudomonas aerug. (22 %), E. coli (10 %) a Burgholderia cepacia (8 %). Za MDR kmeny jsme označili 56 % kmenů Klebsiella pn., 52 % kmenů Pseudomonas aerug., 25 % kmenů E. coli a 100 % kmenů Burgholderia cepacia. Frekvence MDR kmenů dosáhla u pozdní formy HAP 55 %. Produkci širokospektré beta-laktamázy typu ESBL jsme zjistili u 39 % kmenů Klebsiella pn. a 17 % u kmene E. coli. Mortalita v souvislosti s respirační infekcí byla 33% (21 pacientů). Při adekvátní iniciální ATB terapii přežilo 21 pacientů (70%), 9 zemřelo. Naproti tomu v podskupině s nesprávně zvolenou iniciální ATB léčbou přežilo 12 pacientů (57 %), 9 zemřelo. Mortalita při adekvátní iniciální terapii ATB byla tedy 30%, avšak při neadekvátně zvolené iniciální antibioterapii dosáhla 43%.
Závěr: Nejčastějšími původci nozokomiálních bronchopneumonií jsou Klebsiella pn. (32 %) a Pseudomonas aerug. (23 %). Průměrně 54 % kmenů uvedených species lze označit za MDR. I když bylo prokázáno klonální šíření identických kmenů mezi pacienty, většinu patogenů (83 %) lze považovat za jedinečné kmeny a tedy bronchopneumonie označit jako endogenní.
Podpořeno výzkumným záměrem:
MSM6198959223 a MSM6198959205.Biodostupnost a účinnost úvodní dávky klopidogrelu 600 mg u kriticky nemocných pacientů
L. Vocilková1, 3, R. Opatřilová2, O. Hlinomaz1, 4, P. Suk1, 3, V. Šrámek1, 3
1Fakultní nemocnice u sv. Anny v Brně, Anesteziologicko-resuscitační klinika, Brno; 2Veterinární a farmaceutická univerzita Brno, Ústav analýzy léčiv, Brno; 3Masarykova univerzita, Lékařská fakulta, Brno; 4Fakultní nemocnice u sv. Anny v Brně, I. interní kardiologicko-angiologická klinika, Brno
Cíle: Srovnání farmakokinetické a farmakodynamické odpovědi vysoké úvodní dávky klopidogrelu u kriticky nemocných pacientů s akutním infarktem myokardu (AMI) a pacientů s plánovanou perkutánní koronární angiografií (PCA) s implantací stentu. Biodostupnost a účinnost klopidogrelu podávaného ve formě rozdrcených tablet pomocí nazogastrické sondy (NGS) zatím nebyla stanovena.
Metody: Pacienti byli rozděleni do dvou skupin: NGS (n = 9, v bezvědomí, po KPR, umělá plicní ventilace s terapeutickou hypotermií), kde byl klopidogrel podán ve formě rozdrcených tablet pomocí NGS a skupina perorální (PO; n = 10, pacienti při plném vědomí, podstupující plánovanou PCA s implantací stentu), kde klopidogrel polykali ve formě neporušených tablet. Farmakokinetika byla měřena pomocí HPLC u všech pacientů v obou skupinách před podáním úvodní dávky a po 0,5, 1, 6, 12, 24 hodinách po podání úvodní dávky 600 mg klopidogrelu. U pěti pacientů v PO skupině a u pěti pacientů v NGS skupině byl měřen klinický účinek klopidogrelu před podáním a 24 hodin po podání úvodní dávky 600 mg TEG PlateletMapping. K analýze byly použity neparametrické statistické testy, hodnota p < 0,05 byla považována za statisticky významnou.
Výsledky: Karboxylový metabolit klopidogrelu byl detekován u všech pacientů v PO skupině. U 8 pacientů byla max AUC naměřena v intervalu 0,5–1 hodina po podání úvodní dávky. U 4 pacientů ve skupině NG nebyl karboxylový metabolit klopidogrelu vůbec detekován, u zbývajících pacientů byla absorpce významně zpožděná (p = 0,012). Všichni pacienti ve skupině PO dosáhli klinicky relevantní odpovědi v inhibici ADP destičkového receptoru po 24 hodinách od podání úvodní dávky, ve srovnání pouze s jedním pacientem ze skupiny NGS (p = 0,037), měřeno pomocí TEG PlateletMapping.
Závěr: Tato studie prokázala, že biodostupnost klopidogrelu je narušená u hemodynamicky nestabilních kriticky nemocných pacientů, kteří vyžadují hlubokou analgosedaci, terapeutickou hypotermii, umělou plicní ventilaci, vysoké dávky katecholaminů a kterým je klopidogrel podán ve formě rozdrcených tablet pomocí NGS. Sledování klinického účinku klopidogrelu v takovéto skupině pacientů je oprávněné.
Literatura: 1. Pea, F. et al. Clinical relevance of pharmacokinetic and pharmacodynamic in cardiac critical care patients. Clinical Pharmacokinetics, 2008, p. 449–462; 2. L. Vocilková et al. Determinatin of Clopidogrel by chromatogramy. Current Pharmaceutical Analysis, 2009, p. 424–431.
Kazuistika léčby invazivní GAS infekce s rozpadovou pneumonií a syndromem toxického streptokokového šoku penicilinem a linezolidem
L. Zach1, I. Herold1, J. Žižka1, V. Kňourek1, J. Nováček1, J. Fridrichovská1, R. Jirsa2, P. Rybáček3, J. Janota3, B. Francová4, P. Červa5
1Anesteziologicko-resuscitační oddělení Oblastní nemocnice Mladá Boleslav, a. s., nemocnice Středočeského kraje; 2Mikrobiologické oddělení Oblastní nemocnice Mladá Boleslav, a. s., nemocnice Středočeského kraje; 3Radiologické oddělení Oblastní nemocnice Mladá Boleslav, a. s., nemocnice Středočeského kraje; 4Oddělení klinické biochemie Oblastní nemocnice Mladá Boleslav, a. s., nemocnice Středočeského kraje; 5Plicní oddělení, Oblastní nemocnice Mladá Boleslav, a. s., nemocnice Středočeského kraje
Streptococcus pyogenes skupiny A je původcem stále častějších tzv. GAS infekcí, z nichž až 11 % probíhá jako komunitní pneumonie, často v rozpadové formě. Tyto nekrotizující pneumonie bývají komplikovány syndromem streptokového toxického šoku (STSS) a nekrotizující fasciitidou a jsou i přes adekvátní ATB a podpůrnou léčbu ve 30–60 % fatální.
V léčbě těchto infekcí nachází nejčastěji uplatnění cefalosporiny, makrolidy a peniciliny. Při STSS je doporučován clindamycin, jiné protokoly uvádějí i vancomycin a ampicilin/sulbaktam. Nezřídka je nutná i resekční chirurgie plic.
Linezolid je nové antibiotikum oxazolidinové skupiny, díky své účinnosti a vysoké penetraci měkkých tkání přímo určené k léčbě infekcí plic grampozitivními mikroorganismy. V recentní studii ukázal navíc linezolid, samotný i v kombinaci s penicilinem, in vitro schopnost snížit uvolnění streptokokového exotoxinu A s potenciálem dobrého efektu při léčbě STSS.
Závažnou GAS rozpadovou pneumonií onemocněla 21letá, předtím zcela zdravá zdravotní sestra v období vrcholící epidemie pandemické chřipky v únoru 2010. Byla přijata na naše oddělení. Onemocnění progredovalo do obrazu ARDS s STSS s multiorgánovým postižením s opakovanou úspěšnou KPCR. Jako rescue léčba ve snaze zlepšit inotropii cytokinovou bouří postiženého myokardu byl použit levosimendan. Byla vyloučena infekce virem skupiny H1N1, rychlá mikrobiologická diagnostika prokázala infekci S. pyogennes skupiny A. Počáteční antibiotická léčba (penicilin, clarithromycin, fluconazol) byla vzhledem k trvajícímu obrazu rozpadové pneumonie po 10 dnech zaměněna za linezolid s amikacinem. Změna byla následována rychlým ústupem systémového zánětu a febrilií a uzdravením ad integrum s kompletní regresí plicního nálezu. Nežádoucí učinky nebyly pozorovány.
Kinetika magnezia během kontinuální hemodiafiltrace v citrátové antikoagulaci
M. Zakharchenko1, M. Balík1, P. Leden1, M. Otáhal1, J. Hrubý1, F. Polák1, K. Rusinová1, Z. Stach1, J. Vávrová2, A. Jabor3
1Klinika anesteziologie, resuscitace a intenzivní medicíny 1. LF UK a VFN, Praha; 2Ústav klinické biochemie a diagnostiky, Fakultní nemocnice Hradec Králové; 3Pracoviště laboratorních metod, IKEM, Praha
Cíle: Citrátová antikoagulace ovlivňuje hladiny dvojmocných kationů. Změny ionizovaného kalcia se rutinně používají k monitorování citrátové antikoagulace, ale o paralelních změnách hladin magnezia je toho známo mnohem méně. Autoři porovnávali kinetiku magnezia u dvou různých protokolů hemodiafiltrace v citrátové antikoagulaci a u heparinových kontrol.
Metody: Byli srovnávány tři skupiny podle antikoagulace: 2,2% citrát (ACD) (n = 40), 4% citrát (n = 32) a nefrakcionovaný heparin (n = 16). Eliminace u všech pacientů probíhala v režimu CVVHDF na přístrojích Baxter Aquarius s polysulfonovými filtry Aquamax 1,9m2 a náhradními roztoky s obsahem 0,75 mmol/l magnezia. Celková ztráta magnezia byla vypočtena jako jeho přísun náhradním roztokem minus ztráta magnezia efluentem. Vzorky byli odebírány 24 hodin po zahájení eliminace (T0) a následně za 60 minut (T1). Nastavení eliminace nebylo měněno v době mezi T0 a T1.
Výsledky: Průměrná dávka ACD 367,5 ± 89,0 ml/h (41,5 ± 10,1 mmol/h) byla signifikantně (p < 0,001) vyšší ve srovnání s 175,1 ± 27,4 ml/h (23,6 ± 3,7 mmol/h) dávkou 4% citrátu. Medián ztráty magnezia ve skupině ACD -0,89 s interkvartilním rozmezím -1,46 až -0,62 mmol/h byl signifikantně vyšší (p < 0,05) než u pacientů v 4% citrátu -0,6 (-1,08 až -0,35) mmol/h. Ztráta magnezia v heparinové skupině -0,57 (-0,68 až -0,18) mmol/h byla srovnatelná se skupinou 4% citrátu a signifikantně nižší (p < 0,002) než v ACD skupině.
Závěr: Režimy eliminačních metod vyžadující vyšší dávky citrátu jsou spojeny s signifikantně vyššími ztrátami magnezia efluentem a mohou vyžadovat až dvojnásobně vyšší substituci magnezia než je běžné u kriticky nemocných.
Štítky
Anestéziológia a resuscitácia Intenzívna medicína
Článek Fasciální konceptČlánek Poselství anesteziologůmČlánek VĚCNÝ REJSTŘÍKČlánek Nejbližší odborné konferenceČlánek JMENNÝ REJSTŘÍK
Článok vyšiel v časopiseAnesteziologie a intenzivní medicína
Najčítanejšie tento týždeň
2011 Číslo 6- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Metamizol v liečbe pooperačnej bolesti u opioid-tolerantnej pacientky – kazuistika
- e-Konzilium.cz — Masivní plicní embolie při tromboembolické nemoci
- DESATORO PRE PRAX: Aktuálne odporúčanie ESPEN pre nutričný manažment u pacientov s COVID-19
-
Všetky články tohto čísla
- Výsledky atestací oboru Intenzivní medicína – můžeme být spokojeni?
- Fasciální koncept
- Chladit či nechladit? Úskalí zavedení léčebného protokolu terapeutické hypotermie
- Vliv terlipresinu na perfuzi vitálně důležitých orgánů při kardiopulmonální resuscitaci – experimentální studie TERCA (Terlipressin in Cardiac Arrest)
- Ťažký priebeh Stillovej choroby s multiorgánovým zlyhávaním a závažnou pečeňovou dysfunkciou
- Principy umělé plicní ventilace u chronické obstrukční plicní nemoci
- Dvousté výročí J. Y. Simpsona
- Poselství anesteziologům
- 18. kongres ČSARIM, Praha 6.–8. 2011 – část II. Abstrakta a postery
-
Max Harry Weil, MD, PhD, ScD (Hon)
(1927–2011) -
MUDr. Karel ZÍTKO
(1928–2011) - Nejlepší odborné publikace v roce 2010
- Ohlédnutí za XVIII. kongresem ČSARIM, Praha 2011
- Newsletter CSIM č. 1, (18. 10. 2011)
- Formáty účasti ČSIM a jejich definice
- Nejbližší odborné konference
- Competency based training in intensive care medicine in Europe (druhá část)
- JMENNÝ REJSTŘÍK
- VĚCNÝ REJSTŘÍK
- Anesteziologie a intenzivní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Principy umělé plicní ventilace u chronické obstrukční plicní nemoci
- Výsledky atestací oboru Intenzivní medicína – můžeme být spokojeni?
- Ťažký priebeh Stillovej choroby s multiorgánovým zlyhávaním a závažnou pečeňovou dysfunkciou
- Fasciální koncept
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy