-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Kvalita života pacientů jeden rok po propuštění z intenzivní péče
Quality of life one year after discharge from the ICU
Objective:
Assessment of the quality of life one year after ICU discharge.Design:
Prospective observational study.Setting:
Dept. of Anesthesiology and Intensive Care Medicine of University Hospital.Materials and methods:
Quality of life before admission and one year after discharge from the ICU was assessed by EuroQoL-5D and State Trait Anxiety Inventory questionnaires. The Wilcoxon signed-rank test, χ2 and Fisher’s exact test were used for statistical analysis with p < 0.05 considered statistically significant. Stepwise logistic regression analysis was performed to evaluate the dependence of the single dimensions of quality of life on age, severity of the condition on admission to the ICU, length of ICU stay, length of mechanical ventilation, level of organ dysfunction and previous quality of life.Results:
The questionnaires were sent to 483 patients of whom 194 (41.2%) responded. At one year from discharge all the dimensions of the EuroQoL-5D deteriorated. Mobility deteriorated by 20.1%, self-care deteriorated by 28.9%, daily activities deteriorated by 39.2%, pain by 44.8% and the feelings of anxiety by 29.9%. Increased anxiety in men (37.4%) and in women (21.1%) was confirmed by using the State Trait Anxiety Inventory questionnaire. All the mentioned changes were significant (p < 0.0001). Independent predictors of worsening of the quality of life were age, length of ICU stay, length of mechanical ventilation and presence of pain and anxiety before ICU admission.Conclusion:
The stay on the ICU was associated with deterioration of the quality of life in all the evaluated aspects at one year after discharge. Quality of life after the discharge from the ICU was influenced by age, length of ICU stay, length of mechanical ventilation and previous quality of life.Keywords:
quality of life – intensive care – EuroQoL-5D – State Trait Anxiety Inventory (STAI) – Posttraumatic Stress Disorder (PTSD)
Autori: Židková Alexandra; Chytra Ivan; Šestáková Blanka; Kasal Eduard; Týblová Iveta
Pôsobisko autorov: Anesteziologicko-resuscitační klinika, Fakultní nemocnice v Plzni, Univerzita Karlova v Praze, Lékařská fakulta v Plzni
Vyšlo v časopise: Anest. intenziv. Med., 23, 2012, č. 2, s. 75-81
Kategória: Intenzivní medicína - Původní práce
Súhrn
Cíl studie:
Analýza kvality života před propuštěním a po propuštění z intenzivní péče.Typ studie:
Prospektivní observační studie.Název a sídlo pracoviště:
Resuscitační oddělení anesteziologicko-resuscitační kliniky fakultní nemocnice.Materiál a metoda:
Kvalita života před přijetím a jeden rok po propuštění z intenzivní péče byla hodnocena dotazníky EuroQoL-5D a State Trait Anxiety Inventory. Ke statistickému hodnocení byly užity Wilcoxonův test, chí2 test a Fisherův exaktní test s hladinou významnosti p < 0,05. Krokovou logistickou regresí byla hodnocena závislost změn jednotlivých dimenzí kvality života na věku, na závažnosti stavu při přijetí, na délce hospitalizace, na délce umělé plicní ventilace, na stupni orgánové dysfunkce a na předchozí kvalitě života. Studie byla schválena etickou komisí fakultní nemocnice.Výsledky:
Dotazníky byly zaslány 483 pacientům, odpovědělo 194 nemocných (41,2 %). Jeden rok po propuštění došlo ke zhoršení mobility o 20,1 %, ke snížení péče o vlastní osobu o 28,9 %, k poklesu běžných aktivit o 39,2 %, ke zvýšení bolesti o 44,8 % a k nárůstu úzkostných stavů o 29,9 %. Zvýšení úzkosti po propuštění u mužů (o 37,4 %) i u žen (o 21,1 %) bylo prokázáno rovněž dotazníkem State Trait Anxiety Inventory. Všechny uvedené změny byly významné (p < 0,0001). Nezávislými prediktory zhoršení některých dimenzí kvality života jeden rok po propuštění byly vyšší věk, délka hospitalizace, délka umělé plicní ventilace a přítomnost bolesti a úzkosti již před přijetím do intenzivní péče.Závěr:
Hospitalizace v intenzivní péči byla po jednom roce od propuštění spojena se zhoršením kvality života ve všech hodnocených aspektech. Kvalita života po propuštění z intenzivní péče byla ovlivněna věkem, délkou hospitalizace, délkou umělé plicní ventilace a předchozí kvalitou života.Klíčová slova:
kvalita života – intenzivní péče – EuroQoL-5D – State Trait Anxiety Inventory (STAI) – posttraumatická stresová porucha (PTSD)Úvod
Řada pacientů, kteří prošli intenzivní péčí a hodnotí svoji situaci s odstupem, udává (bez ohledu na vstupní diagnózu, která vedla k přijetí do intenzivní péče) podobnou povahu potíží fyzického i psychického charakteru. V poslední době se objevují práce, které se snaží hodnotit kvalitu života nemocných po intenzivní péči a pokoušejí se definovat faktory, které mohou tuto výslednou kvalitu života ovlivnit.
Důvody, které vedou k řešení této problematiky, mají odborný, etický i ekonomický ráz. Záchrana života nebývá automaticky spojena s uspokojivou kvalitou života, a to jak z hlediska pacienta, tak z hlediska členů rodiny či blízkých osob, které vnímají tento stav mnohdy jako utrpení pro obě strany. Při hodnocení následné kvality života nevztahuje pacient kvalitu života ke zdraví, ale spíše k nemoci, respektive ke specifické nemoci. Model nemoci je definován jako kombinace biologického psychologického modelu, v jehož centru se pacient ocitl a očekává pomoc lékaře [1]. Současné dotazníky týkající se kvality života byly koncipovány a validizovány pro nemocné osoby, protože u „zdravých“ nebo “normálních“ jedinců může z psychologického hlediska dojít v pohledu na kvalitu života k odlišnostem. Nemocný jedinec totiž strádá vědomím, že trpí sociálně a osobně nežádoucí skutečností, tj. svým onemocněním. Chce se této okolnosti zbavit, změnit tento stav. Pacientův patofyziologický stav může do určité míry modifikovat aktuální psychologický stav, proto odpovědi v dotaznících, poznámky a upřesnění vyžadují specifický přístup.
U mnoha pacientů se po propuštění z intenzivní péče objevují jak fyzické, tak psychické následky, a u velkého počtu pacientů lze diagnostikovat příznaky posttraumatického stresového syndromu. Posttraumatická stresová porucha (PTSD) je definována jako duševní porucha, která vzniká po náhlých, život či osobní integritu ohrožujících událostech, kterou může být i hospitalizace v intenzivní péči. Typickými rysy PTSD jsou pocity úzkosti, strachu, bezmocnosti, bezradnosti a úzkostné znovuprožívání traumatizující události. Dalšími příznaky PTSD jsou vyhýbání se situacím připomínající negativní prožitek, snížení bdělosti a psychologické oploštění. Souvislost hospitalizace v intenzivní péči se vznikem PTSD byla spolehlivě prokázána [2].
Cílem studie bylo stanovit frekvenci výskytu psychických potíží, změny úrovně bolesti a dalších aspektů zdravotního a psychického stavu ve srovnání se stavem před přijetím do intenzivní péče.
Soubor pacientů a metoda
Do studie byli zařazeni dospělí v produktivním věku (18–65 let), hospitalizovaní na lůžkovém oddělení ARK FN Plzeň v období od 1. 1. 1999 do 31. 12. 2004 po dobu delší než 72 hodin. Kvalita života byla hodnocena dotazníky EuroQoL-5D [3] a STAI (State-Trait Anxiety Inventory) [4].
Dotazník EuroQoL-5D byl pro posuzování kvality života vyvinut v 90. letech minulého století a hodnotí kvalitu života v 5 oblastech: mobilita, péče o vlastní osobu, běžné aktivity, bolest/nepohodlí, úzkost/deprese. Problémy v uvedených oblastech jsou podle závažnosti klasifikovány do třech stupňů jako žádné, nějaké a zásadní. Dotazník byl validizován pro evropskou populaci a byl užit v řadě klinických studií [5–7]. Kvalita života před hospitalizací byla vyplňována u lůžka pacienta během hospitalizace, pokud byl pacient v bezvědomí nebo pokud analgosedace neumožňovala odebrání odpovědí přímo od pacienta, byly údaje získány od nejbližšího příbuzného. Dotazník hodnotící kvalitu života jeden rok po propuštění byl zasílán poštou.
Dotazník STAI byl původně koncipován v USA jako prostředek pro studium anxiety v dospělém věku. Je to sebeposuzovací dotazník, který zahrnuje oddělené měření „okolnostní“ a povahové úzkosti. Při hodnocení výsledků dotazníku znamená vysoké skóre vyšší výskyt „okolnostní“ a povahové úzkosti, a naopak nižší hodnota skóre znamená nižší výskyt „okolnostní“ a povahové úzkosti. Standardní skóre je použitelné pro mužskou i ženskou pracující populaci ve třech věkových skupinách (19–39, 40–49, 50–69), hodnota STAI skóre 50 je akceptována jako hraniční pro rozdělení na normální a patologický stav. Údaje o stavech úzkosti před rokem hospitalizace i rok po hospitalizaci v intenzivní péči byly získány zasláním jednoho dotazníku 1 rok po propuštění z intenzivní péče.
Studie byla schválena etickou komisí fakultní nemocnice. Informovaný souhlas nemocného byl získán od všech participujících pacientů.
Byly hodnoceny následující parametry: základní diagnóza při přijetí do intenzivní péče, věk, pohlaví, délka hospitalizace (LOS) v intenzivní péči, délka umělé plicní ventilace (UPV) a závažnost stavu při přijetí hodnocená skórovacím systémem APACHE II (Acute Physiology and Chronic Health Evaluation). Stupeň orgánové dysfunkce byl posuzován užitím SOFA skóre (Sequential Organ Failure Assessment score) [8]. Hodnoceny byly hodnoty SOFA při přijetí (SOFA-adm) a nejvyšší hodnota SOFA během hospitalizace (SOFA-max). Všechny uvedené proměnné byly užity pro hodnocení možného vlivu na kvalitu života jeden rok po hospitalizaci v intenzivní péči.
Statistika
Pro inspekci proměnných bylo užito popisných statistik, rozložení dat bylo hodnoceno Kolmogorovým - -Smirnovým testem. Nulové hypotézy rozdílů v kvalitě života před hospitalizací a po hospitalizaci v intenzivní péči byly ověřovány Wilcoxonovým párovým testem. Frekvenční data byla analyzována chí2 nebo Fisherovým exaktním testem. Výsledky užitých testů jsou vyjádřeny hodnotami pravděpodobnosti. Pro všechny testy byla zvolena hladina významnosti p < 0,05. Podle distribuce proměnných jsou hodnoty vyjádřeny jako medián a rozpětí mezi prvním a třetím kvartilem (interquartile range – IQR) nebo jako průměr a směrodatná odchylka (± SD). Pro hodnocení vztahu sledovaných parametrů k predikci změny kvality života po hospitalizaci v intenzivní péči byla užita kroková logistická regrese. Při jejím užití byly jednotlivé dimenze EuroQoL-5D a STAI rozděleny na dichotomní hodnoty. Pro EuroQoL-5D žádné obtíže = 0, pro nějaké a závažné obtíže = 1, pro dotazník STAI hodnota ≤ 50 = 0, hodnota > 50 = 1. Pravděpodobnost ovlivnění kvality života je vyjádřena poměrem šancí (odds ratio, OR) a 95% intervalem spolehlivosti (95% CI – confidence interval). Statistické vyhodnocení bylo provedeno s využitím statistického software MedCalc®, Version 7.1.0.0. (Frank Schoonjans, MedCalc Software, Broekstraat 52, 9030 Mariakerke, Belgium).
Výsledky
Dotazníky byly rozeslány poštou 483 pacientům. Odpovědělo 194 pacientů (41,16%), 42 dotazníků bylo nedoručitelných, 247 neodpovědělo. Charakteristiku souboru respondentů ukazuje tabulka 1. Přehled příjmových diagnóz je uveden v tabulce 2.
Tab. 1. Charakteristika souboru respondentů 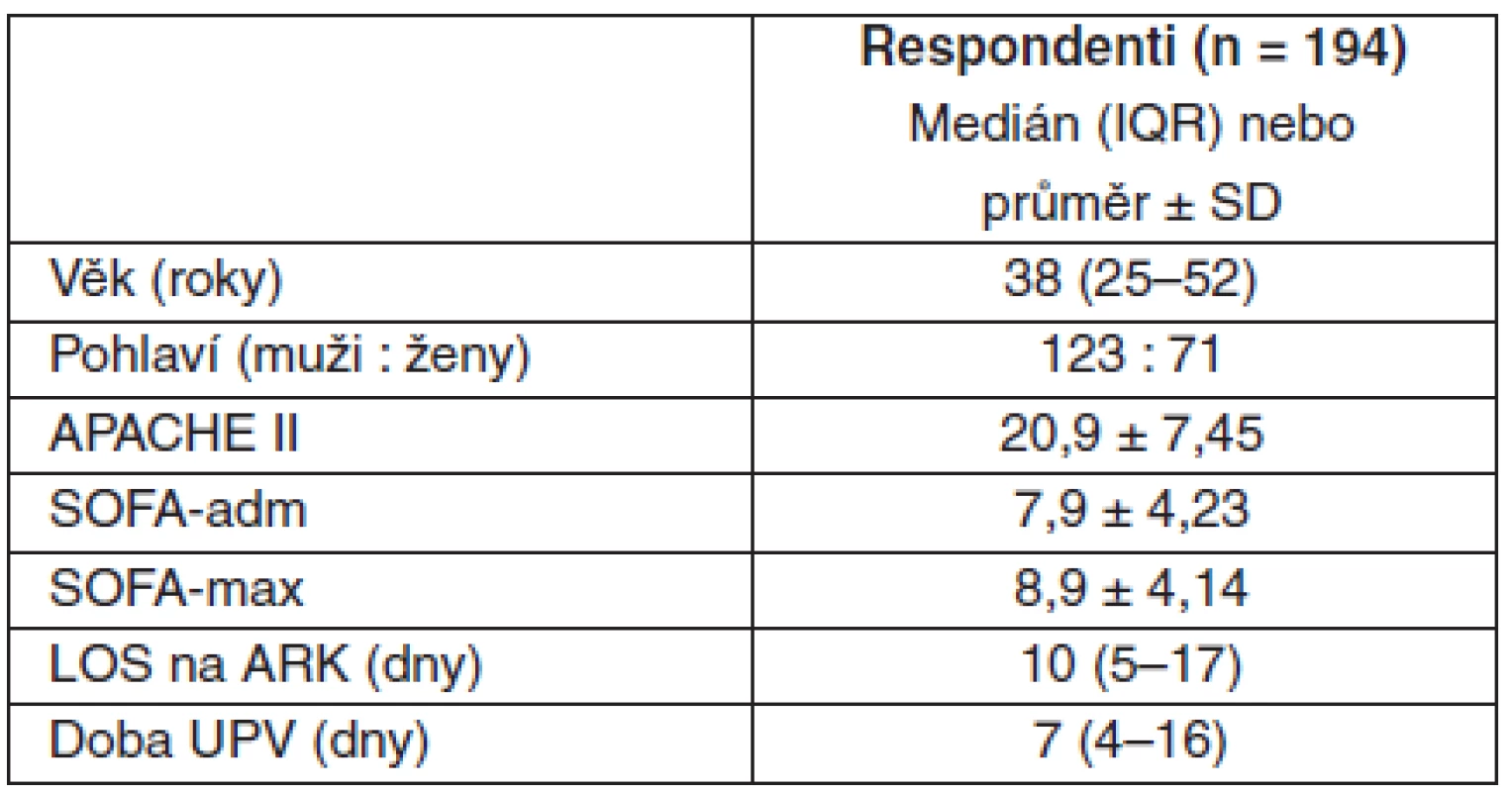
APACHE II – Acute Physiology and Chronic Health Evaluation, SOFA-adm – Sequential Organ Failure Assessment při přijetí, SOFA-max. – nejvyšší hodnota Sequential Organ Failure Assessment v průběhu hospitalizace, LOS – délka hospitalizace, IQR – interquartile range, SD – směrodatná odchylka Tab. 2. Prehled príjmových diagnóz souboru respondentu 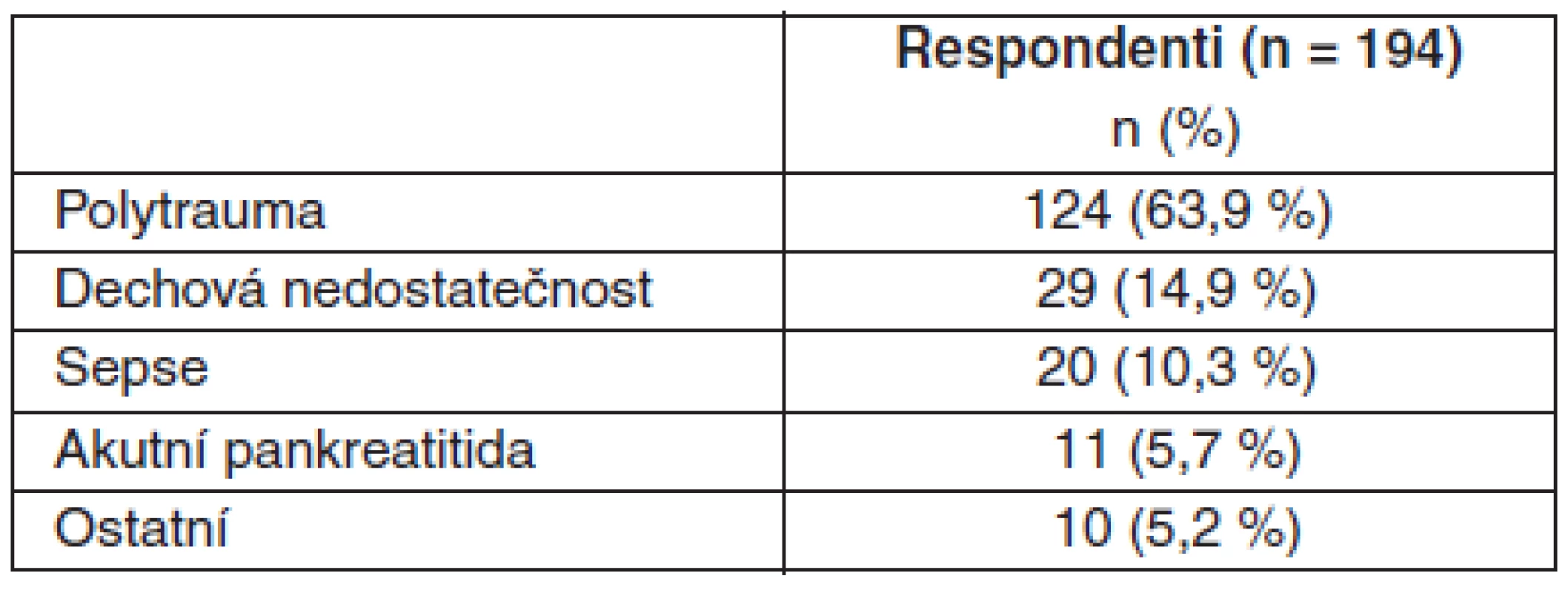
Hodnocení kvality života dotazníkem EuroQoL-5D
Vyhodnocení dotazníku EuroQoL-5D prokázalo po propuštění z hospitalizace ve srovnání s obdobím před hospitalizací významné snížení celkové kvality života hodnocené indexem EuroQoL-5D, i zhoršení kvality života ve všech jeho pěti dimenzích (p < 0,0001) (tab. 3, grafy 1–5). Při hodnocení pouze závažných problémů došlo ke zhoršení pouze u mobility, běžných aktivit a bolesti.
Tab. 3. Kvalita života před přijetím a jeden rok po propuštění z intenzivní péče hodnocená dotazníkem EuroQoL-5D 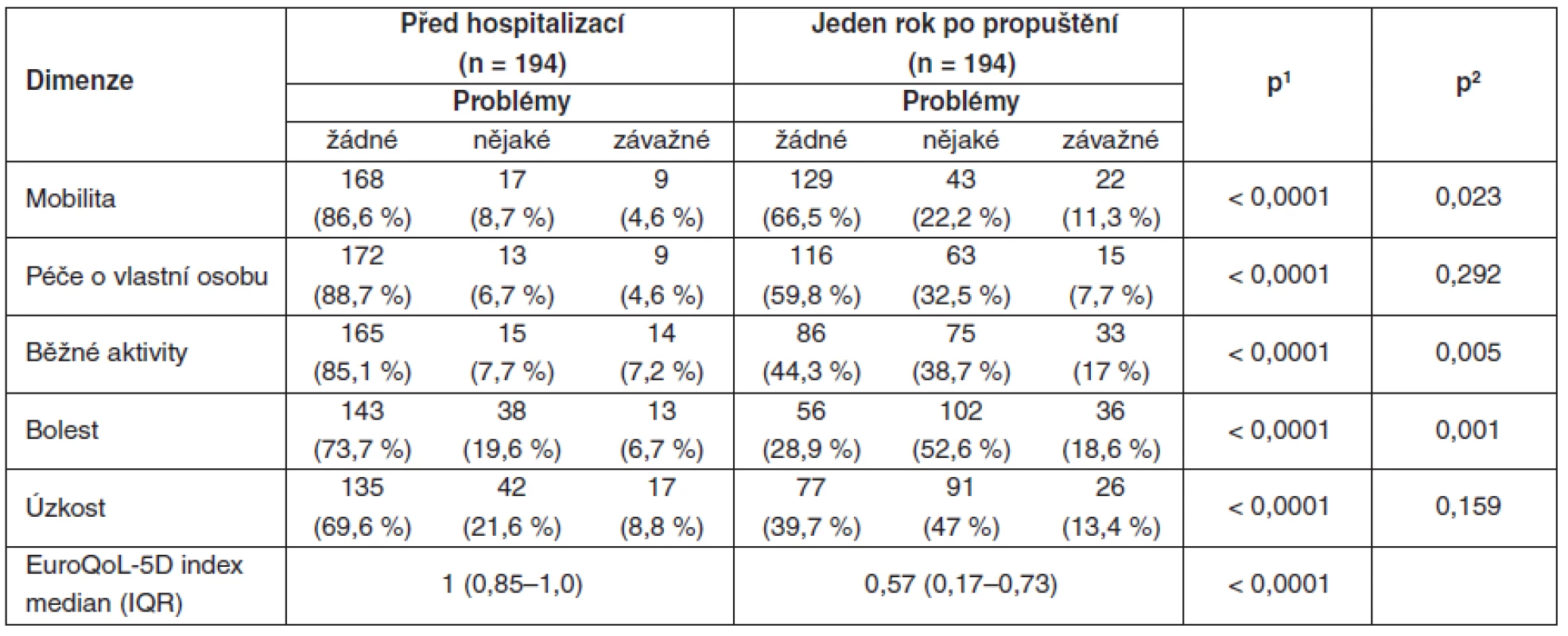
IQR – interquartile range, p1 – hodnocení změn všech závažností (chí2 test), p2 – hodnocení změn pouze závažných problému (Fisheruv exaktní test) Graf 1. Problémy s mobilitou před hospitalizací a jeden rok po hospitalizaci v intenzivní péči 
Graf 2. Problémy s péčí o vlastní osobu před hospitalizací a jeden rok po hospitalizaci v intenzivní péči 
Graf 3. Problémy s běžnými aktivitami před hospitalizací a jeden rok po hospitalizaci v intenzivní péči 
Graf 4. Problémy s bolestí před hospitalizací a jeden rok po hospitalizaci v intenzivní péči 
Graf 5. Problémy s úzkostí a depresí před hospitalizací a jeden rok po hospitalizaci v intenzivní péči 
Hodnocení stavů úzkosti dotazníkem STAI
Před hospitalizací v intenzivní péči trpělo stavy úzkosti 45 pacientů (23,2 %). Jejich počet se jeden rok po propuštění významně zvýšil na 106 (54,6 %; p < 0,0001). Před přijetím do intenzivní péče trpělo úzkostnou poruchou více žen než mužů (32,4 % vs. 17,9 %; p = 0,033). Jeden rok po propuštění se incidence úzkostné poruchy u žen zvýšila o 21,1 % (p = 0,02), u mužů o 37,4 % (p < 0,0001) – tabulka 4, graf 6. Významný rozdíl mezi muži a ženami ve výskytu úzkostných stavů před přijetím se 1 rok po propuštění vyrovnal (55,3 % mužů vs. 53,5 % žen, p = 0,87).
Tab. 4. Stavy úzkosti před přijetím a jeden rok po propuštení z intenzivní péče hodnocené dotazníkem STAI 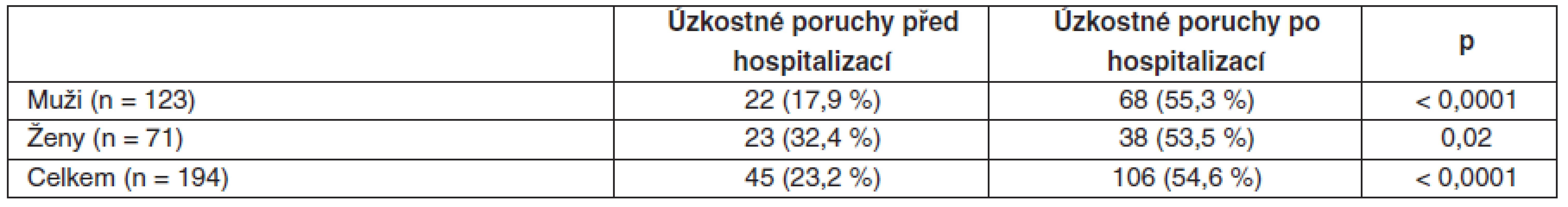
STAI – State Trait Anxiety Inventory Graf 6. Stavy úzkosti před přijetím a jeden rok po propuštění z intenzivní péče hodnocené dotazníkem STAI 
Analýza sledovaných parametrů mnohočetnou krokovou logistickou regresí prokázala závislost snížení úrovně péče o vlastní osobu po propuštění na vyšším věku (OR 1,03; 95%CI 1,004–1,059; p = 0,025). Výskyt bolesti před přijetím do intenzivní péče byl prediktorem jejího zhoršení po propuštění (OR 8,92; 95% CI 1,14–69,64; p = 0,037) – tabulka 5.
Tab. 5. Faktory ovlivňující jednotlivé dimenze kvality života dotazníku EuroQoL-5D po propuštění z intenzivní péče 
OR – poměr šancí, CI – interval spolehlivosti Frekvence úzkostných poruch po propuštění zjištěná dotazníkem STAI byla významně ovlivněna stavy úzkosti před přijetím (OR 1,04; 95% CI 1,00–1,08; p = 0,048), délkou umělé plicní ventilace (OR 1,05; 95% CI 1,01–1,09; p = 0,017) a délkou hospitalizace v intenzivní péči (OR 1,06; CI 95% 1,02–1,10; p = 0,008) – tabulka 6.
Tab. 6. Faktory ovlivňující stavy úzkosti po propuštění z intenzivní péče hodnocené dotazníkem STAI 
OR – poměr šancí, CI – interval spolehlivosti UPV – umělá plicní ventilace, ARK – anesteziologicko-resuscitační klinika Závislost kvality života po propuštění na ostatních sledovaných parametrech, včetně závažnosti stavu při přijetí a stupni orgánové dysfunkce při přijetí a v průběhu hospitalizace nebyla prokázána.
Diskuse
Jeden rok po hospitalizaci byla kvalita života v našem souboru redukována ve všech dimenzích dotazníku EuroQoL-5D (viz tab. 3, grafy 1–5). Multicentrická studie uskutečněná v České republice v roce 2001 hodnotila pomocí dotazníku SF-36 (Medical Outcomes Study Short-Form 36-Item Health Survey) kvalitu života pacientů 6 a 12 měsíců po propuštění z intenzivní péče s podobnými výsledky [9]. Po jednom roce od propuštění prokázala ve srovnání s kontrolní skupinou pokles kvality života ve všech dimenzích, s výjimkou parametru hodnotícím vitalitu.
Na vysoce významném rozdílu mezi přecházející a následnou kvalitou života u nemocných v našem souboru se pravděpodobně spolupodílel velký počet traumatologických nemocných (63,9 %), jejichž kvalita života před úrazem často bývá vysoká. Práce Badii et al. [5] hodnotící kvalitu života pacientů před hospitalizací a jeden rok po hospitalizaci v intenzivní péči v různých diagnostických skupinách (trauma, plánovaný chirurgický výkon, akutní chirurgický výkon, interní pacient) demonstrovala u traumatologických nemocných ve srovnání s ostatními skupinami významnější zhoršení kvality života. U nemocných s chronickým onemocněním, u nemocných interního typu, a u chirurgických nemocných, kteří po elektivním operačním výkonu vyžadují intenzivní péči, bývá kvalita života již před přijetím do intenzivní péče často změněna, proto její zhoršení nebývá tak významné [10]. Stejně tak vykazují menší zhoršení kvality života po dimisi z intenzivní péče pacienti po kardiochirurgických výkonech a po transplantacích jater [11, 12]. Na redukci kvality života po propuštění z intenzivní péče se v naší populaci podílelo především závažné zhoršení bolesti (p = 0,001), ale též významné omezení běžných denních aktivit (p = 0,005) a mobility (p = 0,023) (viz tab. 3). V jiné studii podobného typu nebyl vliv bolesti na zhoršení kvality života prokázán [5], nicméně podíl traumatologických nemocných byl ve srovnání s populací v našem souboru významně nižší (18,6 % vs. 69,3 %; p < 0,0001).
Snížení péče o vlastní osobu po hospitalizaci v našem souboru predikoval vyšší věk, zhoršení bolesti bylo spojeno s její přítomností již v období před hospitalizací (viz tab. 5). V dostupné literatuře jsme podobnou analýzu faktorů ovlivňujících jednotlivé dimenze dotazníku EuroQoL-5D nenalezli.
Incidence PTSD u nemocných po léčbě v intenzivní péči je variabilní a pohybuje se v rozmezí 5–64 % [13]. Vyšší incidence PTSD byla popsána u mladších a traumatologických pacientů a u nemocných s ARDS (Acute Respiratory Distress Syndrome) [14, 15]. Vznik PTSD může být ovlivněn typem sedace [16], nedostatkem spánku [17, 18], deliriem [19, 20], vzpomínkami na hospitalizaci v intenzivní péči a s ní spojenými halucinacemi [21], neuromuskulárními změnami [22] a epizodami hypoglykémie [23]. Většina z uvedených faktorů významně ovlivňuje regulaci adrenergní osy [24, 25]. Negativní vliv nepříjemných vzpomínek na rozvoj PTSD však není zcela jednoznačný. Některé práce demonstrovaly, že vzpomínky na skutečné události, které jsou vysvětlitelné léčebnými postupy a jsou pro nemocného pochopitelné, mohou být z hlediska rozvoje PTSD do určité míry protektivní, zatímco klamné vzpomínky (typu strašidelných halucinací) jsou spojeny s časným stresovým syndromem již 8 týdnů po propuštění z intenzivní péče [21]. Události s potenciálním vlivem na rozvoj PTSD jako jsou epizody hypoxie nebo účinek prozánětlivých mediátorů aktivujících osu hypotalamus-hypofýza, nebyly dosud podrobně zkoumány. Nicméně poznatek, že zhoršení kognitivních funkcí po intenzivní péči je spojeno s vyšším výskytem depresí [26], může tuto hypotézu podporovat.
Pocity úzkosti a deprese jsou základními rysy PTSD. Jejich zvýšení po hospitalizaci v intenzivní péči jsme prokázali oběma hodnotícími systémy (EuroQoL-5D, STAI) (viz tab. 3 a 4). Ženské pohlaví bývá uváděno jako potenciální rizikový faktor pro rozvoj PTSD [27, 28]. V naší práci jsme však pozorovali větší zvýšení pocitů úzkosti u mužů (o 37,4 %; p < 0,0001) než u žen (o 21,1 %; p = 0,02) – viz tabulka 4. Příčinou rozdílných nálezů mohla být významně vyšší frekvence úzkosti u žen proti mužům již před přijetím do intenzivní péče (17,9 % vs. 32,4 %; p = 0,03). Závislost rizika rozvoje úzkosti a deprese na pohlaví nebyla v naší práci, stejně jako v jiných studiích [29, 30], prokázána. Mezi další rizikové faktory pro rozvoj PTSD patří delirium, traumatizující vzpomínky a halucinace, strategie sedace, předchozí psychiatrické onemocnění a dlouhodobý pobyt v intenzivní péči. Rizikovými faktory pro rozvoj PTSD byly v našem souboru identifikovány stavy úzkosti před přijetím, délka UPV a délka hospitalizace v intenzivní péči. V souladu s jinými pracemi [21, 28, 29] jsme nenalezli vztah mezi rizikem rozvoje PTDS a hodnotami APACHE II a SOFA, práce Garcia Lizana et al. [31] však tuto závislost prokázala.
Vedle zhoršení kvality života je PTSD spojena též s opožděným návratem do zaměstnání se všemi negativními ekonomickými důsledky [32], proto je včasná diagnostika a léčba PTSD velmi důležitá. Některé nedávné studie naznačují, že riziko rozvoje PTSD může být sníženo včasnou psychologickou intervencí ještě v průběhu hospitalizace [33], optimální „timing“ psychologické intervence vedoucí ke snížení prevalence psychologických symptomů je však nejasný. Psychologická intervence 6 týdnů po propuštění z intenzivní péče [34], nebo další následné ambulantní psychologické intervence [35] neměly na snížení symptomů PTSD podstatný vliv. Optimální způsob psychologické intervence nebyl rovněž stanoven, nicméně je zřejmé, že významným aspektem, který může strach a obavy v průběhu hospitalizace v intenzivní péči zmírnit nebo odstranit, je způsob ošetřovatelské péče [17].
Významnou úlohu v prevenci rozvoje PTSD mají též nepsychologické intervence. Ovlivnitelnými faktory, které se na rozvoji PTSD podílejí, jsou spánková deprivace, strategie sedace a delirium. Navození fyziologického rytmu spánku a bdění, snaha o snížení rozvoje deliria a volba optimální analgezie a sedace patří k základním atributům intenzivní péče, které patrně mohou snížit potřebu specializované a komplexní psychologické intervence. Vliv farmakologické intervence na léčbu PTSD v průběhu hospitalizace v intenzivní péči, ať již samotné nebo v kombinaci s psychologickou intervencí, zatím nebyl definován [27].
Způsob farmakologické analgosedace, poskytování psychologické intervence v průběhu hospitalizace a vliv nepsychologických preventivních opatření proti rozvoji PTSD nebyly u našeho souboru hodnoceny.
Limitujícím faktorem naší práce je poměrně nízká návratnost zaslaných dotazníků (necelých 41 %). Určitým nedostatkem je i chybějící charakteristika a podrobnější analýza souboru non-respondentů, která by mohla poskytnout zajímavé informace o mortalitě po hospitalizaci v intenzivní péči a eventuálně pomoci objasnit příčinu nízkého počtu vrácených dotazníků.
Závěr
Kvalita života po jednom roce od propuštění z intenzivní péče hodnocená dotazníkem EuroQoL - -5D byla v našem souboru zhoršena ve všech dimenzích. Rizikovým faktorem pro zhoršení péče o vlastní osobu po propuštění byl vyšší věk. Výskyt bolesti před přijetím do intenzivní péče byl prediktorem jejího zhoršení po dimisi. Frekvence úzkostných poruch po propuštění hodnocená dotazníkem STAI byla významně ovlivněna stavy úzkosti před přijetím, délkou umělé plicní ventilace a délkou hospitalizace v intenzivní péči.
Zlepšení psychického stavu po léčbě v intenzivní péči je velkou výzvou pro všechny, kdo se na léčbě kriticky nemocných podílejí. Pro pochopení kauzality a možnosti cílené intervence ke zlepšení psychologického stavu je nutné podrobnější porozumění a pochopení faktorů spojujících kritický stav s psychologickými důsledky. Prioritou dalšího výzkumu zůstává stanovení efektivního způsobu psychologické intervence, která by měla být spíše pro - než retroaktivní. Poslední práce naznačují, že by měla být zahájena již v průběhu hospitalizace v intenzivní péči [33]. Přesné hodnocení psychologického stavu kriticky nemocných je velmi obtížné. Velkým přínosem by byla integrace efektivního screeningu k identifikaci skupiny nemocných s rizikem rozvoje PTSD a zavedení časné psychologické intervence, jako součásti rutinní intenzivní péče.
Práce byla podpořena výzkumným záměrem MSM 0021620819.
Do redakce došlo dne 13. 1. 2012.
Do tisku přijato dne 11. 3. 2012.
Adresa pro korespondenci:
MUDr. Alexandra Židková, PhD.
Ke Křižovatce 484
330 08 Zruč-Senec
e-mail: zidkova@fnplzen.cz
Zdroje
1. Bowling A., Bowling, A. Measuring disease. Open Univ Pr; 2001.
2. Scragg, P., Jones, A., Fauvel, N. Psychological problems following ICU treatment. Anaesthesia, 2001, 56, 1, p. 9–14.
3. The EuroQol Group. EuroQol-a new facility for the measurement of health-related quality of life. Health Policy, 1990, 16, (3) p. 199–208.
4. Mindgarden Inc. (2008). State-Trait Anxiety Inventory for Adults. Retrieved 2/25/08 from
http://www. mindgarden.com/products/staisad.htm.
5. Badia, X., Diaz-Prieto, A., Gorriz, M. T., Herdman, M., Torrado, H., Farrero, E., Cavanilles, J. M. Using the EuroQol-5D to measure changes in quality of life 12 months after discharge from an intensive care unit. Intensive Care Med., 2001, 27, 12, p. 1901–1907.
6. García Lizana, F., Manzano Alonso, J. L., González Santana, B., Fuentes Esteban, J., Saavedra Santana, P. Survival and quality of life of patients with multiple organ failure one year after leaving an intensive care unit. Med. Clin. Barc., 2000, 114 Suppl 3, p. 99–103.
7. Granja, C., Teixeira-Pinto, A., Costa-Pereira, A. Quality of life after intensive care – evaluation with EQ-5D questionnaire. Intensive Care Med., 2002, 28, 7, p. 898–907.
8. Vincent, J. L., de Mendonça, A., Cantraine, F., Moreno, R., Takala, J., Suter, P. M., Sprung, C. L., Colardyn, F., Blecher, S. Use of the SOFA score to assess the incidence of organ dysfunction/failure in intensive care units: results of a multicenter, prospective study. Working group on “sepsis-related problems” of the European Society of Intensive Care Medicine. Crit Care Med., 1998, 26, 11, p. 1793–1800.
9. Pařízková, R., Černý, V., Dostál, P., Vašátko, L., Hora, P., Herold, I., Novák, I., Nalos, D. Sledování kvality života u nemocných v intenzivní péči – multicentrická studie. Anest. intenziv. Med., 2001, 5, p. 240–251.
10. Ridley, S. A., Chrispin, P. S., Scotton, H., Rogers, J., Lloyd, D. Changes in quality of life after intensive care: comparison with normal data. Anaesthesia, 1997, 52, 3, p. 195–202.
11. Chocron, S., Etievent, J. P., Viel, J. F., Dussaucy, A., Clement, F., Alwan, K., Neidhardt, M., Schipman, N. Prospective study of quality of life before and after open heart operations. Ann. Thorac. Surg., 1996, 61, 1, p. 153–157.
12. Bryan, S., Ratcliffe, J., Neuberger, J. M., Burroughs, A. K., Gunson, B. K., Buxton, M. J. Health-related quality of life following liver transplantation. Qual. Life Res., 1998, 7, (2) p. 115–120.
13. Griffiths, J., Fortune, G., Barber, V., Young, J. D. The prevalence of post traumatic stress disorder in survivors of ICU treatment: a systematic review. Intensive Care Med., 2007, 33, 9, p. 1506–1518.
14. O’Donnell, M. L., Creamer, M., Pattison, P., Atkin, C. Psychiatric morbidity following injury. Am. J. Psychiatry, 2004, 161, 3, p. 507–514.
15. Schelling, G., Stoll, C., Haller, M., Briegel, J., Manert, W., Hummel, T., Lenhart, A., Heyduck, M., Polasek, J., Meier, M., Preuss, U., Bullinger, M., Schüffel, W., Peter, K. Health-related quality of life and posttraumatic stress disorder in survivors of the acute respiratory distress syndrome. Crit. Care Med., 1998, 26, 4, p. 651–659.
16. Kress, J. P., Gehlbach, B., Lacy, M., Pliskin, N., Pohlman, A. S., Hall, J. B. The long-term psychological effects of daily sedative interruption on critically ill patients. Am. J. Respir. Crit. Care Med., 2003, 168, 12, p. 1457–1461.
17. Hofhuis, J. G. M., Spronk, P. E., van Stel, H. F., Schrijvers, A. J. P., Rommes, J. H., Bakker, J. Experiences of critically ill patients in the ICU. Intensive Crit. Care Nurs., 2008, 24, 5, p. 300–313.
18. Mellman, T. A., Hipolito, M. M. S. Sleep disturbances in the aftermath of trauma and posttraumatic stress disorder. CNS Spectr., 2006, 11, (8) p. 611–615.
19. Salluh, J. I., Soares, M., Teles, J. M., Ceraso, D., Raimondi, N., Nava, V. S., Blasquez, P., Ugarte, S., Ibanez-Guzman, C., Centeno, J. V., Laca, M., Grecco, G., Jimenez, E., Árias-Rivera, S., Duenas, C., Rocha, M. G. Delirium Epidemiology in Critical Care Study Group Delirium epidemiology in critical care (DECCA): an international study. Crit. Care, 2010, 14, 6, p. R210.
20. Davydow, D. S. Symptoms of depression and anxiety after delirium. Psychosomatics, 2009, 50, 4, p. 309–316.
21. Jones, C., Griffiths, R. D., Humphris, G., Skirrow, P. M. Memory, delusions, and the development of acute posttraumatic stress disorder-related symptoms after intensive care. Crit. Care Med., 2001, 29, 3, p. 573–580.
22. Weinert, C. Epidemiology and treatment of psychiatric conditions that develop after critical illness. Curr. Opin. Crit. Care, 2005, 11, 4, p. 376–380.
23. Dowdy, D. W., Dinglas, V., Mendez-Tellez, P. A., Bienvenu, O. J., Sevransky, J., Dennison, C. R., Shanholtz, C., Needham, D. M. Intensive care unit hypoglycemia predicts depression during early recovery from acute lung injury. Crit. Care Med., 2008, 36, 10, p. 2726–2733.
24. Hauer, D., Weis, F., Krauseneck, T., Vogeser, M., Schelling, G., Roozendaal, B. Traumatic memories, post-traumatic stress disorder and serum cortisol levels in long-term survivors of the acute respiratory distress syndrome. Brain Res., 2009, 1293, p. 114–120.
25. Weis, F., Kilger, E., Roozendaal, B., de Quervain, D. J. F., Lamm, P., Schmidt, M., Schmölz, M., Briegel, J., Schelling, G. Stress doses of hydrocortisone reduce chronic stress symptoms and improve health-related quality of life in high-risk patients after cardiac surgery: a randomized study. J. Thorac. Cardiovasc. Surg., 2006, 131, 2, p. 277–282.
26. Jackson, J. C., Hart, R. P., Gordon, S. M., Shintani, A., Truman, B., May, L., Ely, E. W. Six-month neuropsychological outcome of medical intensive care unit patients. Crit. Care Med., 2003, 31, 4, p. 1226–1234.
27. Hatch, R., McKechnie, S., Griffiths, J. Psychological intervention to prevent ICU-related PTSD: who, when and for how long? Crit. Care, 2011, 15, 2, p. 141.
28. Rattray, J. E., Johnston, M., Wildsmith, J. A. W. Predictors of emotional outcomes of intensive care. Anaesthesia, 2005, 60, 11, p. 1085–1092.
29. Weinert, C., Meller, W. Epidemiology of depression and antidepressant therapy after acute respiratory failure. Psychosomatics, 2006, 47, (5) p. 399–407.
30. Eddleston, J. M., White, P., Guthrie, E. Survival, morbidity, and quality of life after discharge from intensive care. Crit. Care Med., 2000, 28, 7, p. 2293–2299.
31. García Lizana, F., Peres Bota, D., De Cubber, M., Vincent, J. L. Long-term outcome in ICU patients: what about quality of life? Intensive Care Med., 2003, 29, 8, p. 1286–1293.
32. Zatzick, D., Jurkovich, G. J., Rivara, F. P., Wang, J., Fan, M. Y., Joesch, J., Mackenzie, E. A national US study of posttraumatic stress disorder, depression, and work and functional outcomes after hospitalization for traumatic injury. Ann. Surg., 2008, 248, 3, p. 429–437.
33. Peris, A., Bonizzoli, M., Iozzelli, D., Migliaccio, M. L., Zagli, G., Bacchereti, A., Debolini, M., Vannini, E., Solaro, M., Balzi, I., Bendoni, E., Bacchi, I., Trevisan, M., Giovannini, V., Belloni, L. Early intra-intensive care unit psychological intervention promotes recovery from post traumatic stress disorders, anxiety and depression symptoms in critically ill patients. Crit. Care, 2011, 15, 1, p. R41.
34. Jones, C., Skirrow, P., Griffiths, R. D., Humphris, G. H., Ingleby, S., Eddleston, J., Waldmann, C., Gager, M. Rehabilitation after critical illness: a randomized, controlled trial. Crit. Care Med., 2003, 31, p. 2456–2461.
35. Cuthbertson, B. H., Rattray, J., Campbell, M. K., Gager, M., Roughton, S., Smith, A., Hull, A., Breeman, S., Norrie, J., Jenkinson, D., Hernández, R., Johnston, M., Wilson, E., Waldmann, C., PRaCTICaL study group The PRaCTICaL study of nurse led, intensive care follow-up programmes for improving long term outcomes from critical illness: a pragmatic randomised controlled trial. BMJ, 2009, 339, p. b3723.
Štítky
Anestéziológia a resuscitácia Intenzívna medicína
Článek Výborová schůze ČSARIMČlánek Stanovy
Článok vyšiel v časopiseAnesteziologie a intenzivní medicína
Najčítanejšie tento týždeň
2012 Číslo 2- DESATORO PRE PRAX: Aktuálne odporúčanie ESPEN pre nutričný manažment u pacientov s COVID-19
- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Metamizol v liečbe pooperačnej bolesti u opioid-tolerantnej pacientky – kazuistika
- e-Konzilium.cz — Masivní plicní embolie při tromboembolické nemoci
-
Všetky články tohto čísla
-
7. Křivánkovy dny
Abstrakta a synopse - Výborová schůze ČSARIM
- Stanovy
- XV. světový kongres anesteziologů
- Nejbližší odborné konference a kongresy
- Implementace imunologických vyšetření do klinické rutinní praxe u kriticky nemocných
- Audit použití supraglotické pomůcky i-gel při celkové anestezii se spontánní a řízenou ventilací – vliv ventilačního režimu a zkušenosti lékaře na sledované parametry
- Validace faktorů predikce obtížné intubace
- Kvalita života pacientů jeden rok po propuštění z intenzivní péče
- Trefoil factor 1 jako ukazatel poškození střevní sliznice během septických stavů u dětí
- Průběh cytokinové odezvy u zvířecího modelu nitrobřišní sepse modifikované imunosupresí
- Získaná hemofilie A s těžkým průběhem - kazuistika
-
7. Křivánkovy dny
- Anesteziologie a intenzivní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Validace faktorů predikce obtížné intubace
- Kvalita života pacientů jeden rok po propuštění z intenzivní péče
- Získaná hemofilie A s těžkým průběhem - kazuistika
-
7. Křivánkovy dny
Abstrakta a synopse
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



