-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Fasciální prostory trupu ve vztahu k regionální anestezii – část první: fasciální prostory hrudníku ve vztahu k regionální anestezii
Fascial planes of the trunk in relation to regional anesthesia – part one: chest fascial spaces in relation to regional anesthesia
The article describes the embryonal and anatomical consequences of the development of the torso fascial system in relation to the possibilities of regional anesthesia of the chest. Using literary sources, own ultrasound documentation and image documentation from the computer tomography, author try to clarify the mechanism and localization of the action of local anesthetics in new fascial blockades in the chest wall, based on anatomical and physical principles.
Keywords:
ultrasound – fascia plane – regional anesthesia
Autori: D. Nalos
Pôsobisko autorov: Univerzita J. E. Purkyně v Ústí nad Labem ; Klinika anesteziologie, perioperační a intenzivní medicíny, Masarykova nemocnice v Ústí nad Labem
Vyšlo v časopise: Anest. intenziv. Med., 31, 2020, č. 1-2, s. 30-36
Kategória:
Súhrn
Článek popisuje embryologické a anatomické důsledky vývoje fasciálního systému trupu ve vztahu k možnostem regionální anestezie hrudníku. S použitím literárních zdrojů, vlastní ultrazvukové dokumentace a obrazové dokumentace z komputerové tomografie se snaží objasnit mechanismus a lokalizaci působení lokálních anestetik u nových fasciálních blokád v oblasti hrudníku na základě anatomických a fyzikálních principů.
Klíčová slova:
fasciální prostory – ultrazvuk – regionální anestezie
Motto: Regionální anestezie je jen aplikovaná anatomie.
Alon Palm Winnie
Úvod
Fascie trupu vytváří jednu velkou a složitou funkční jednotku. Z didaktických důvodů bude kapitola o fasciích trupu rozdělena do dvou samostatných článků. První část se zaměří na fasciální bloky na hrudníku a druhá na fasciální bloky lumbální části zad a břišní stěny.
Regionální anestezie trupu byla do zavedení ultrazvuku koncentrována pouze do tří metod – hrudní epidurální anestezie, paravertebrální blokáda a blokády interkostálních nervů. V současné době registrujeme celou řadu nově popsaných blokád v oblasti trupu. Tato kvantitativní změna je spojena s možností ultrazvukové vizualizace jednotlivých anatomických struktur a souvisejících fasciálních prostorů. Ultrazvuk umožňuje, mimo aktuální zobrazení anatomického obrazu, sledovat hrot jehly, jeho průchod do cílového prostoru a posléze zobrazí injektované lokální anestetikum (LA), včetně jeho šíření tkáněmi. Existenci fasciálních prostorů a jejich význam pro regionální anestezii jsme již popisovali v předcházejících kapitolách [1, 2, 3]. U blokád na trupu hraje šíření lokálního anestetika mezi fasciemi tak významnou roli, že tyto „nové“ bloky dostaly přídomek fasciální. Fasciálním blokem se obecně rozumí situace, kdy primárním cílem pro podání anestetika není konkrétní nerv, ale konkrétní fasciální prostor, kudy nerv či nervy prochází [1]. Existují i postupy, kdy se aplikuje lokální anestetikum do prostoru, kudy významné senzitivní nervy neprochází, ale předpokládá se distribuce anestetika fasciálními prostory k příslušným nervovým strukturám. Mechanismus účinku nových blokád je zatím předmětem výzkumu [4, 5].
Svalstvo, fascie a nervy trupu
Fascie trupu plynule navazují na fasciální struktury krku a horní končetiny. Fasciální obaly svalů hrudníku plynule pokračují k odpovídajícím vrstvám lumbální a břišní svaloviny [6]. Fascie má na lidském těle různý charakter a tloušťku. Nejsilnější vazivovou složkou jsou aponeurózy, svalové fascie (epimysium) mají menší mohutnost.
Povrchní fascie se prostírá v podkoží po celém těle a odděluje povrchní a hlubší tukovou vrstvu. Je složena z hyalinních buněk a fibroblastů, jen vzácně obsahuje svalová vlákna (m. platysma). Povrchní fascie dosahuje největší tloušťky v podbřišku. Hustota nervových zakončení v prostoru nad povrchovou fascií je výrazně větší než pod fascií. Tento fakt bychom mohli zohlednit při provádění infiltrační anestezie podkoží pro drobné operační výkony [6]. Klinicky se existence povrchní fascie může projevit například při arteficiální přítomnosti vzduchu v podkoží během podkožního emfyzému, kdy brání volnému šíření vzduchu.
Hluboká fascie mívá obvykle tři vrstvy, listy. Skupiny svalů s podobnou funkcí bývají obaleny společnou fascií. Nejpovrchnější (investigativní) list hluboké fascie odděluje z jedné strany svalstvo od podkoží a z druhé strany svalu naléhá na fasciální list hlubší vrstvy. Fascie střední vrstvy svými listy odděluje povrchní a hlubokou svalovou vrstvu. Hluboká vrstva obaluje ty nejhlouběji umístěné svaly. Obaly jednotlivých svalových vrstev na sebe naléhají. Prostor mezi fasciemi je vyplněn beztvarou hyalinní tekutinou, která umožňuje hladké klouzání jednotlivých svalových vrstev. Periferní nervová tkáň proniká z páteřního kanálu postupně mezi nejhlubšími vrstvami směrem k povrchu. Nejčastější cílový prostor pro periferní nervové blokády je mezi nejhlubším a středním listem hluboké fascie [6].
Embryologický vývoj
Pro porozumění anatomii, funkci a posléze šíření (LA) fasciemi na trupu je třeba se letmo zmínit o důsledcích embryonálního vývoje svalových skupin na trupu. Během embryonálního vývoje vznikají ze zárodečných somitů dvě skupiny svalů. První, mohutnější skupinu tvoří svaly zásobované z předních nervových větví (hypaxiální svaly trupu), ty v embryonálním stadiu cestují ze společné embryonální lišty se svými obaly směrem ventrálním a spojují se ve střední čáře. Během migrace ztrácejí segmentální uspořádání. Migrací dorzálním směrem překrývají svaly epaxiální a spojují se na spinálních výběžcích obratlových těl.
Druhou skupinou jsou svaly zásobené zadními nervovými větvičkami, svaly epaxiální (zádové). Ty v embryonálním stadiu necestují a jejich fasciální systém zůstává segmentovaný po jednotlivých svalech či snopcích. Epaxiální svaly zajišťují stabilitu páteře a jsou zastoupeny drobnými svaly meziobratlovými a třemi mohutnými skupinami svalů jdoucích od temena až po sakrální oblast. Z mediální strany je to m. multifidus, m. longissimus a m. iliocostalis, souhrnně m. errectores. Ventrální hranici epaxiálních svalů tvoří zadní hrana laterálních výběžků obratlů a přilehlé dorzální části žeber. Zadní hranici tvoří naléhající fascie obou zárodečných vrstev směřujících ke spinálním výběžkům hrudních obratlů, kde se stanou součástí thoracodorzální aponeurózy (obr. 1). Hypaxiální fasciální úpony na spinálním výběžku jsou povrchněji než fasciálními úpony epaxiálních svalů [7]. Tvar a struktura epaxiálních svalů je v jednotlivých oblastech (krční, hrudní a lumbální) odlišná a vytváří odlišné podmínky pro šíření lokálních anestetik.
Obr. 1. Schematický CT obraz, horizontální řez hrudníkem. Epaxiální svalstvo zvýrazněno žlutou barvou, hypaxiální svalstvo je zvýrazněno červenou barvou. 1. m. transversus thoracis, 2. m. levator costarum, 3. m. longissimus thoracis, 4. m. intercostales, 5. m. latissimus dorsi, 6. m. trapezius. 7. m. serratus anterior 
S vývojem a strukturou svalové hmoty souvisí i struktura vazivové tkáně. Mohutnost a směřování vláken je závislé na podílu pro zachování stability těla. Čím jsou obaly a úpony svalů více namáhány, tím jsou silnější a orientace vláken je přizpůsobena jejich převažujícímu tahu [6].
Společné koridory mezi pevnými objekty tvořené svalovou a pojivovou tkání jsou hojně využívány pro cévní, nervovou a lymfatickou síť.
Uspořádání fascií na krku a trupu si lze, s dávkou fantazie, představit jako systém pružných do sebe zasunutých plastických válců. V namáhaných místech se jednotlivé vrstvy spojují ve „švy“. Centrálně je pohybový aparát trupu fixován na asymetricky umístěnou páteř. Na zadní straně hrudníku jsou fascie fixovány na laterálních a spinálních výběžcích obratlů [6]. Na přední horní straně trupu jsou opěrnými místy žebra a sternum. Na břišní části trupu je společným zesíleným místem linea alba.
Segmentální výstavba páteřního svalstva
Většina svalstva upínající se na páteř je fixována na více obratlových těl, nebo má svůj začátek na několika žebrech. Kompaktní sval se vytváří až v určité vzdálenosti od svého kostěného začátku na jednotlivých žebrech a obratlových tělech. Mezi jednotlivými úpony na kostěný podklad vznikají prostory, kudy mohou procházet nervy a cévy do jiných fasciálních vrstev (obr. 2). Fascie jednotlivých segmentálních snopců zachovávají svoji integritu hluboko do vlastního svalu, nebo zůstávají samostatnou jednotkou v celém svém průběhu. Nervové větve předních i zadních kořenů využívají prostory mezi jednotlivými svalovými segmenty k cestě ke svým cílům. Drobné větvičky nervů pak využívají fasciální prostory mezi jednotlivými svalovými snopci. Někdy se průběh nervu interpretuje jako průnik svalem, ale ve skutečnosti nerv do značné míry probíhá mezi segmenty snopců daného svalu (n. femoralis, n. musculocutaneus). Koncepce „segmentálního“ uspořádání svalstva a jeho fascií usnadní pochopení průběhu některých nervů mezi svaly a jejich fasciálními strukturami.
Obr. 2. Hluboké zádové svalstvo (publikováno se svolením autora a nakladatelství Grada publishing). Segmentální úpony svalů jsou patrné jak v krční, tak v hrudní i v lumbální části zad 
Inervace hrudníku
Inervace ventrální části hrudníku je zajišťována třemi skupinami nervů.
- Kožní senzitivní inervace v oblasti těsně pod klíční kostí zajišťují kožní terminální větvičky supraclaviculárních nervů z cervikálního plexu.
- Hypaxiální svalstvo spojené s mobilitou horní končetiny zásobují motorické nervy z krční oblasti n. pectoralis lateralis C5–7 a n. pectoralis medialis C5 –Th1 zásobují pektorální svaly. Nervus thoracicus longus z předních kořenů C5–6 je motorickým nervem pro m. serratus anterior [6].
- Dominantní senzitivní inervace v oblasti hrudníku je zajišťována interkostálními nervy Th1 –Th6. Na hrudním koši inervují kůži, podkoží, prsní dvorec, žlázu, periost žeber, dále periost prsní kosti a mezižeberní svalstvo včetně pohrudnice. Pro kompletní periferní blokádu přední části hrudníku je třeba anestezovat supraclavikulární nervy z cervikálního plexu, pektorální nervy, nervus thoracicus longus a interkostální nervy
Fascie přední části hrudníku
Povrchní fascie přední strany hrudníku jsou pokračováním povrchní fascie krku. Vlákna m. platysma, který je součástí povrchové fascie krku, mohou zasahovat z krční oblasti až do horní proximální třetiny hrudníku. Prsní žláza je kožním orgánem a povrchní fascie probíhá pod žlázou a intimně na ní z vnitřní strany naléhá. Inervace prsní žlázy a jejího okolí je zajištována laterálními a ventrálními větvičkami interkostálních nervů. Kožní oblast bezprostředně pod klíčkem je senzitivně inervovaná z cervikálního plexu terminálními větvičkami nn. supraclaviculares. Pro anestezii pro podkožní operační výkony je rozhodující blokáda interkostálních nervů. Při operacích většího rozsahu, zasahující mimo žlázu i její bezprostřední okolí, se dostávají do hry prostory ohraničené vrstvami hlubokých fascií svalů, inervovaných z brachiálního plexu.
Hluboké fascie přední části trupu mají tři vrstvy (obr. 3). Každá vrstva má dva fasciální listy.
Obr. 3. UZ obraz ve 3. mezižebří medioclaviculární čára. Jsou zřejmé tři vrstvy svalů. Pectoralis major, pectoralis minor, interkostální svaly 
Povrchní vrstva hluboké hrudní fascie
Tato fascie obklopuje všechny velké svaly trupu, které se účastní rotačních pohybů trupu a spojují trup s horními končetinami. Povrchní vrstva hluboké fascie je na hrudníku reprezentovaná pektorální fascií, ta je pokračováním povrchní vrstvy hluboké fascie krční, kde pokrývá m. sternocleidomastoideus (SCM) a trapézový sval. Na hrudníku tato povrchní vrstva hluboké fascie obepíná celý objem hrudníku a jsou do ní zavzaty tyto svaly: pectoralis major, latissimus dorsi a m. trapezoides (svaly s počátkem na horní končetině). Fasciální obaly se spojují vepředu na prsní kosti a vzadu jsou uchyceny na spinálních výběžcích hrudních obratlů. Distální část fascií se upíná do linea alba, m. rectus abdominis a na zevní šikmý sval jako fascie m. obliquus externus [6]. Vnitřní fasciální list naléhá na zevní list střední vrstvy svalů.
Střední vrstva hluboké hrudní fascie
Svaly spojené středním listem hluboké fascie provádí frontální a horizontální pohyb. Střední vrstva je na hrudníku zastoupena clavipectorální fascií. Jde o poměrně silnou a pevnou fascii začínající na klíční kosti, objímající m. subclavius a m. pectoralis minor [5]. Navazuje na střední vrstvu hluboké krční fascie reprezentovanou fascií m. levator scapulae. Laterálně navazuje clavipectorální fascie na fascie svalů, m. serratus anterior, a m. rhomboides. Distálně přechází střední list hluboké hrudní fascie na vnitřní šikmý sval břišní. Dorzálně nekonstantně na m. serratus dorsalis superior a posterior (obr. 4) [9]. Pro regionální anestezii v oblasti prsou a axily má střední vrstva hrudních fascií význam, a to zejména fascie m. serratus anterior. Samotný m. serratus anterior je motoricky inervován nervem thoracicus longus. N. thoracicus longus probíhá mimo skalenickou fascii a na hrudník se dostává ve fasciálním prostoru za skalenickými svaly, mezi m. scalenus posterior a m. levator scapulae [6]. Na laterálním okraji pektorálních svalů se svalové vrstvy překrývají, takže v malém úseku jsou zde čtyři fasciální vrstvy. Tekutina aplikovaná pod malý prsní sval se může šířit nad m. serratus anterior a anestezovat boční větve interkostálních nervů (obr. 5, 6) [10]. Boční větve interkostálních nervů zajišťují povrchní inervaci axily a přední části hrudníku. Povrchní list fascie m. serratus anterior je velmi důležité místo pro senzitivní blokádu pektorální oblasti.
Obr. 4. Zádové svalstvo střední vrstvy. 1. m. serratus posterior superior. 2. m. serratus posterior inferior 
Obr. 5. Barevně zvýrazněný UZ obraz po aplikaci 10 ml LA do prostoru PESC I a 15 ml lokálního anestetika do prostoru PESC II. Je vidět průnik LA nad m. serratus anterior 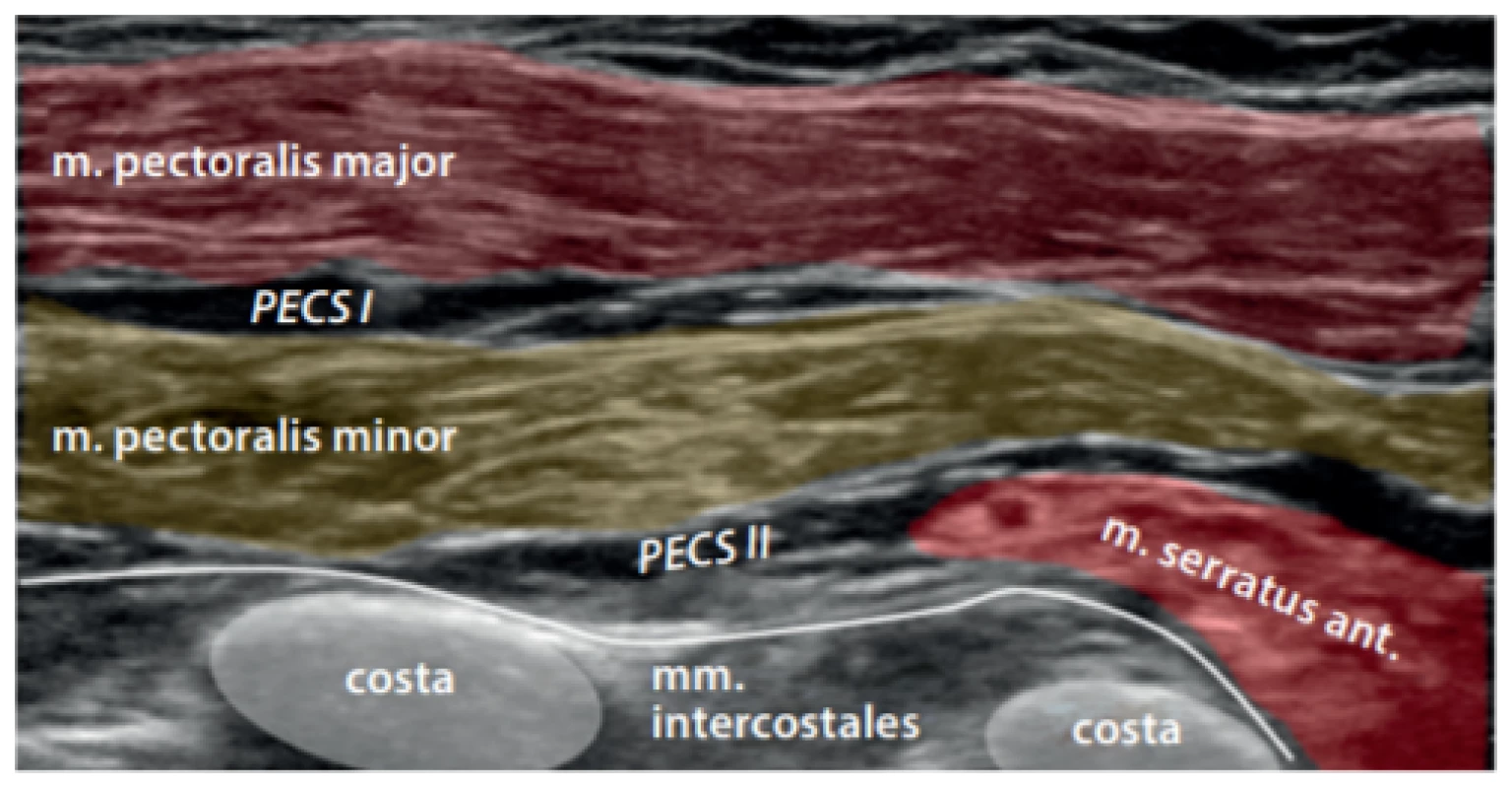
Obr. 6. Fasciální prostor pro průběh n. thoracicus longus na krku. Anatomický obraz a 3D rekonstrukce prostoru mezi m. levator scapulae a m. scalenus dorsalis 
Hluboká vrstva hluboké hrudní fascie
Nejhlubší fasciální vrstva přední části hrudníku je reprezentována fascií interkostálních svalů. Je volným pokračováním skalenické fascie, přechází na hrudník z vnitřní části prvního žebra a kryje interkostální svaly. Z vnitřní strany žeber je svalovina oddělena od pleury pevnou endothorakální fascií. Hluboká vrstva pokračuje distálně jako fascie m. transversus abdominis
Fascie m. transversus abdominis tvoří vnitřní část rectus sheat. Boční část má aponeurotický charakter a inzeruje na laterální výběžky lumbálních obratlů. Transverzální fascie vytváří podstatnou část přední i zadní laminy thoracolumbální fascie. Fascie m. transversus abdominis tvoří spojovací element mezi předními a zadními částmi fasciálních obalů trupu v lumbální úrovni [6] (podrobnosti v další kapitole).
Fascie zadní části hrudníku
Na zadní části hrudníku se setkáváme v povrchních vrstvách se svalstvem hypaxiálního původu inervovaném z předních větví spinálních nervů. Hlubší vrstvu tvoří svalstvo epaxiální, inervované ze zadních větví spinálních nervů (zádové svaly) (obr. 7). V prostoru mezi fasciemi errectorů a hypaxiálních svalů probíhají smíšené nervy z dorzálních větviček interkostálních nervů k hypaxiálním svalům upnutým na spinální výběžek. Určitým paradoxem je, že kůže nad vrstvou hypaxiálních svalů je ale inervovaná povrchovými receptory zadních (epaxiálních) větví spinálních nervů.
Obr. 7. UZ obraz svalových vrstev v zadní medioclavikulární čáře v úrovni Th4-5 
Svaly zásobené zadními větvemi spinálních nervů se upínají v oblasti hrudníku na obratlová těla a dorzální část žeber, v lumbální oblasti na dorzální části obratlových těl a na křížovou kost. Svaly epaxiálního původu zajišťují především stabilitu trupu. Tomu odpovídá orientace, struktura a charakter epaxiálního svalstva. Převažující orientace je rovnoběžně s páteří a jde spíše o systém svalových snopců se zachovalou segmentální inervací a s rozdílným podílem vazivové aponeurotické složky než o kompaktní svalovinu. Vysvětluje se to tím, že tyto svaly během embryologického vývoje příliš nemigrovali, a tak se v rámci epaxiálního prostoru nevytvořil obdobný systém fascií, který vidíme u hypaxiálních svalů.
Zadní větve spinálních nervů zásobují několik skupin svalů. Nejhlouběji jsou umístěny drobné intervertebrální svaly spojující dva sousední obratle. Dorzálně od nich lze nalézt skupinu krátkých svalů levatores costarum. V oblasti hrudníku využívají zadní větve nervů k průniku do epaxiálního prostoru hiatus intervertebralis těsně vedle obratlového těla. Prostor pod kloubními výběžky je pravděpodobně potenciálním místem, kudy se může tekutina šířit mezi epaxiálním a hypaxiálním (paravertebrálním) prostorem při erector spinae bloku (ESB). Dorzální větev spinálního nervu se zpravidla ihned dělí na tři samostatné nervy zásobující m. multifidus, m. longissimus a m. iliocostalis [11]. Tyto svaly spojují jak obratle, tak i žebra ve více segmentech. Od hypaxiálních svalů je dělí společná epaxiální fascie, která tvoří vnitřní laminu thoracodorzální aponeurózy (viz další kapitola). Jednotlivé svaly jsou odděleny epimysealní fascií, ale vzhledem k segmentálnímu uspořádání se aplikovaná tekutina může relativně volně šířit (obr. 8).
Obr. 8. Erector spinae blok (ESB). 3D rekonstrukce distribuce LA po aplikaci 20 ml na levou stranu. Poté obraz stranově převrácen a upraven. Pravá strana je doplněna horizontálními CT řezy v barevně označených úrovních. Th4, Th5-6, Th8. Na levé straně 1. distribuce okolo m. iliocostalis thoracis 2. m. multifidus. 3. m. longissimus 
Praktické důsledky uspořádání fascií pro blokády v oblasti hrudníku
Volba přístupů pro operace prsu
Svaly a fascie vytváří pasivní hranice pro šíření roztoků lokálních anestetik. Elastické vlastnosti fascií a okolních svalů napomáhají šíření anestetika ve fasciálních prostorech, které jsou za normálních okolností vyplněné jen amorfní hyalinní hmotou umožňující klouzavý pohyb jednotlivých vrstev svalstva. V některých interfasciálních prostorech se ukládá rozličné množství tukové tkáně, které může ovlivnit mechaniku oddalování jednotlivých fasciálních vrstev a následně ovlivňuje velikost prostoru pro zatékání anestetika.
Pro komplexní znecitlivění přední části hrudníku je třeba anestezovat nervy pocházející z oblastí krční i hrudní. Největší rozlohu inervace hrudníku zajišťují interkostální nervy z předních míšních větví. Krajinu pod klíční kostí inervují podkožní větévky nn. supraclaviculares z cervikálního plexu, n. pectoralis lateralis a n. pectoralis medialis jsou větvičkami brachiálního plexu a inervují svaly na přední straně hrudníku, n. thoracicus longus z C5–6 běží paralelně s brachiálním plexem mimo skalenickou fascii a není standardně součástí brachiální blokády [5]. Pectorální nervy a n. thoracicus longus jsou motorické nervy, které dostředivými vlákny vedou impulzy z proprioreceptorů. Operační trauma motorických i senzitivních nervů se může stát zdrojem chronické bolesti. Peroperační analgezie pektorálních nervů snižuje riziko vývoje chronické bolesti [12].
Rozsah šíření anestetika, a tedy i anestezie, je u PECS I bloku omezena na část pektorálních nervů a nezasahuje do oblasti inervované z ventrálních větví spinálních nervů a nerozšíří se ani k n. thoracicus longus. PECS I nezajišťuje analgetickou blokádu v senzitivních oblastech prsu. Studium fasciálního šíření LA naopak ukázalo, že rozsah anestezie u PECS II bloku, při dostatečném objemu anestetika, může anestezovat větvičky mezižeberních nervů. Blokáda PECS II je schopna zajistit anestezii laterální částí interkostálních nervů, odpovědných za dominantní část inervace kůže a podkoží v pektorální oblasti (obr. 4) [13–15].
Serratus anterior blok
Lokální anestetikum lze aplikovat nad m. serratus anterior, do laterálního pokračování fasciálního prostoru PECS II, nebo pod m. serratus anterior do fasciálního prostoru mezi fascii interkostálních svalů a vnitřní list fascie m. serratus ant. Většího rozsahu distribuce anestetika bude dosaženo při povrchnější aplikaci, protože hlouběji uložený prostor mezi interkostálními svaly a m. serratus anterior je separován jednotlivými úpony svalu na žebra a brání volnému šíření anestetika k interkostálním nervům (nepublikovaná data).
Mechanismus účinku „Erector Spinae Block“ (ESB)
Průkaz průniku barevného roztoku do paravertebrálního prostoru [16] byl proveden na zemřelých v poloze na břiše, kde působení gravitace a ztráta svalového napětí mohla výsledek zkreslit. Některé anatomické studie [17] nepotvrdily původní domněnku autorů [18, 19] a propagátorů ESB, že hlavním místem účinku LA je paravertebrální prostor. V souladu s klinickými zkušenostmi se ukazuje, že hlavním místem účinku LA jsou zadní a boční větve interkostálních nervů a terminální nervy z dorzálních spinálních větví (obr. 9, 10). Tomuto konceptu odpovídá nejen rozsah analgezie, ale také klinická praxe. Lze jen obtížně přijmout představu, že objemný „nízkotlaký“ epaxiální fasciální prostor slouží jako zásobník lokálního anestetika pro průchod LA do paravertebrálního prostoru přes „jednocestný ventil“ tvořený svaly v hiatus intervertebralis. Pojem jednocestný ventil je použit proto, že obrácený průnik tekutiny z paravertebrálního prostoru do epaxiálního prostoru nebyl pozorován. Lokální anestetikum podané do paravertebrálního prostoru má tendenci, při aplikačním tlaku nad 15 cm vodního sloupce, šířit se z paravertebrálního prostoru do prostoru epidurálního, není prokázáno šíření do epaxiálního prostoru [20].
Obr. 9. Vertikální CT řezy ze shodného vyšetření jako na obr. 8. A. povrchnější řez ukazuje kraniální hranice anestetika. Tvar kontrastu připomíná obraz začátku m. iliocostalis thoracis na žebrech (1). B. na hlubším řezu sledujeme distribuci anestetika od Th3 až k Th10 (2, 3) 
Obr. 10. CT obraz: horizontální řez hrudníkem. Epaxiální svalstvo zvýrazněno žlutou barvou, hypaxiální svalstvo je zvýrazněno červenou barvou. Modrý bod označuje: 1. místo aplikace LA – ESB. 2. místo aplikace LA – retrolaminární blok. 3. paravertebrální prostor 
Dalším argumentem pro uvedený mechanismus účinku je nepoměr rozsahu analgezie a dávky LA. Pro analgezii při paravertebrálním bloku je třeba 3–4 ml LA na blokádu jednoho segmentu, což je při dávce 20 ml cca 5–6 segmentů (s rizikem epidurálního šíření). Dávka 20 ml použitá u ESB účinkuje průměrně v sedmi sousedních mezižebří. Z CT obrazů a pitevních nálezů je zřejmé, že naprostá většina LA zůstává v epaxiálním prostoru (obr. 8) [16].
Zdá se, že dalším podpůrným argumentem pro prezentovaný mechanismus analgezie u ESB jsou i literární údaje o retrolaminárním bloku. Při retrolaminárním bloku je LA aplikovaná do bezprostřední blízkosti hiatus intervertebralis, tedy k předpokládanému místu komunikace epaxiálního prostoru s paravertebrálním prostorem, přesto je rozsah analgezie menší než u ESB [21].
Bude potřeba dalších studií k detailnímu objasnění principu fungování ESB. Chybí nám údaje o ovlivnění distribuce anestetika ve vztahu k objemu LA. Na průnik LA fasciálními obaly by mohl mít vliv i tlak během aplikace. Jistě nelze zanedbat vliv gravitace.
Získané znalosti o mechanismu ESB povedou k přesnějším indikacím a k lepšímu využití analgetického potenciálu ESB. ESB s asistencí UZ je zatížen jen malým rizikem závažných komplikací a má své místo v arzenálu anesteziologické a algeziologické péče. ESB je možno v indikovaných případech provádět i v emergentních situacích a mimo operační sál.
PROHLÁŠENÍ AUTORA:
Prohlášení o původnosti: Práce je původní a nebyla publikována ani není zaslána k recenznímu řízení do jiného média.
Střet zájmů: Autor prohlašuje, že nemá střet zájmů v souvislosti s tématem práce.
Podíl autorů: DN 100 %.
Financování: Žádné.
Poděkování: doc. MUDr. Ondřeji Naňkovi, Ph.D., za možnost ověřit anatomické vztahy, cenné rady a odbornou pomoc. MUDr. Luboši Beňovi a prim. MUDr. Filipu Cihlářovi, Ph.D., za pomoc při získávání CT dokumentace. Dále děkuji za tvorbu a přípravu obrazové dokumentace Michalu Vodákovi a Lucii Kučerové. MUDr. Davidu Doležalovi za odborné rady a pomoc při jazykové úpravě.
Článek přijat redakcí: 9. 2. 2020; Článek přijat k tisku: 25. 3. 2020; Cit. zkr: Anest intenziv Med. 2020; 31(1–2): 30–36
KORESPONDENČNÍ ADRESA AUTORA:
MUDr. Daniel Nalos,
Zdroje
1. Nalos D, Doležal D, Mach D. Nové horizonty v regionální anestezii – fascie a ultrazvuk Anest Intenziv Med. 2019; 30 : 80–85.
2. Nalos D. Fasciální prostory na krku pro regionální anestezii. Anest intenziv Med 2019; 30 : 137–145.
3. Nalos D. Fasciální prostory pro regionální anestezii horní končetiny. Anest Intenziv Med. 2019 : 30 : 225–234.
4. Neal JM. Ultrasound‑Guided Regional Anesthesia and Patient Safety: Update of an Evidence‑Based Analysis. Reg Anesth Pain Med. 2016; 41 : 195–204.
5. Elshakawy H, Pawa A, Mariano ER. Interfascial Plane Blocks: Back to Basics. Reg Aneast Pain Med. 2018; 43 : 341–346.
6. Stecco C. Functional Atlas of the Human Fascial System. Edinburgh, UK., Churchilll Livingstone Elsevier. 2015; 59. ISBN 978-0-7020-4430-4.
7. Sadler TW. Langmanova lékařská embryologie. Grada Publishing 2010. ISBN 978-80247-2640-3.
8. Adstrum S, Hedley G, Schleip R, Stecco C, Yucesoy CA. Defining the fascial system. J Bodyw Mov Ther. 2017; 21 : 173–177.
9. Nguen H, Nguen VH. Anatomical basis of modern thoracotomies:the latissimus dorsia and „serratus anterior‑rhomboid“ complex. Surg radiol Anat. 1987; 9 : 85–93.
10. Toldt‑Hochstetter. Anatomischer Atlas, dritter Band. Urban und Schwarzenberg 1960: s. 70.
11. Ishizuka K, Sakai H. Topographic Anatomy of the Posterior Ramus of Thoracic Spinal Nerve and Surrounding Structures. SPINE 2012; 37 : 817–822.
12. De Cassai A. PECS II block is associated with lower incidence of chronic pain after breast surgery. Korean J Pain. 2019; 32 : 286–291. doi: 10.3344/kjp.2019. 32. 4.286.
13. Blanco R. The PECS block: a novel technique for providing analgesia after breast surgery. Anaesthesia 2011; 66 : 847–848.
14. Blanco R, Fajardo M, Parras T. Ultrasound description of PECS II (modified pecs I): A novel approach to breast surgery. Revista Espanola de Anestesiologia y Reanimacion 2012; 59 : 470–475.
15. Blanco R, Parras T, McDonnell JG, PratsGalino A. Serratus plane block: a novel ultrasound guided thoracic wall nerve block. Anaesthesia 2013; 68 : 1107–1113.
16. Ivanusic J, Konishi Y, Barrington MJ. A Cadaveric study ivestigating the mechanism of action of erector spinae blockade. Reg. Anest and Pain Med. 2018; 43 : 567–571.
17. Pourkashanian A, Narayanan M, Venkataraju A. The Erector Spinae Plane Block: A Review of Current Evidence. Regional Anaesthesia Tutorial 2019; 3 : 414.
18. Forero M, Adhikary SD, Lopez H, et al. The erector spinae plane block: a novel analgesic technique in thoracic neuropathic pain Reg Anesth Pain Med. 2016; 41 : 621–627.
19. Chin KJ, Adhikary S, Sarwani N, et al. The analgesic efficacy of pre‑operative bilateral erector spinae plane (ESP) blocks in patients having ventral hernia repair. Anaesthesia 2017; 72 : 452–460.
20. Adhikary SD, Bernard S, Lopez H, Chin KJ. Erector Spinae Plane Block Versus Retrolaminar Block. A Magnetic Resonance Imaging and Anatomical Study. Reg. Aneast Pain Med. 2018; 43 : 756–762.
21. Karmakar MK. Thoracic Paravertebral Block. Anaestesiology 2001; 95 : 771–780. Doporučená literatura: Grim M, Naňka O, Helekal I. Atlas anatomie člověka II. díl. Grada Publishing 2014. ISBN 978-80-247-4012-6.
Štítky
Anestéziológia a resuscitácia Intenzívna medicína
Článok vyšiel v časopiseAnesteziologie a intenzivní medicína
Najčítanejšie tento týždeň
2020 Číslo 1-2- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Metamizol v liečbe pooperačnej bolesti u opioid-tolerantnej pacientky – kazuistika
- e-Konzilium.cz — Masivní plicní embolie při tromboembolické nemoci
- DESATORO PRE PRAX: Aktuálne odporúčanie ESPEN pre nutričný manažment u pacientov s COVID-19
-
Všetky články tohto čísla
- Pandemie COVID-19 – jenom rizika a negativní dopady nebo i příležitosti?
- Zajištění dýchacích cest v přednemocniční péči dospělých – to tube or not to tube?
- Náš článek po 10 letech: Intraoperative fluid optimization using stroke volume variation in high risk surgical patients: results of prospective randomized study
- Sedace v intenzivní péči – část I.
- Historický přehled tekutinové terapie
- Fasciální prostory trupu ve vztahu k regionální anestezii – část první: fasciální prostory hrudníku ve vztahu k regionální anestezii
- Elevace vysoce senzitivního troponinu u stavů mimo akutní koronární syndrom – výzva pro lékaře urgentního příjmu
- Plicní alveolární proteinóza: opakovaná oboustranná celoplicní laváž s podporou mimotělní membránové oxygenace
- Příjem a třídění pacientů se suspektním nebo potvrzeným COVID-19
- Obecné zásady péče o pacienta s COVID-19 na pracovišti intenzivní péče
- Perioperační péče o pacientky podstupující císařský řez
- Kardiopulmonální resuscitace pacientů se suspektním nebo potvrzeným COVID-19
- Protektivní ventilace u chirurgicky nemocných pacientů: doporučení mezinárodního expertního panelu
- Cílená regulace tělesné teploty: konsenzuální stanovisko mezioborové pracovní skupiny k použití metody „targeted temperature management“ u dospělých pacientů v intenzivní péči
- Mezinárodní konsenzuální stanovisko k použití uterotonik v průběhu císařského řezu
- Glykemie, mozkové neurotransmitery a možný vztah k pooperační kognitivní poruše?
- European Diploma in Regional Anaesthesia and Acute Pain Management – EDRA
- Prof. MUDr. Danuše Táborská, DrSc. 22. 12. 1928 – 6. 4. 2020
- Životní jubileum emeritního primáře MUDr. Jana Řezáče
- Zajímavosti, tipy a triky, informace z jiných oborů
- Anesteziologie a intenzivní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Sedace v intenzivní péči – část I.
- Zajištění dýchacích cest v přednemocniční péči dospělých – to tube or not to tube?
- Perioperační péče o pacientky podstupující císařský řez
- Obecné zásady péče o pacienta s COVID-19 na pracovišti intenzivní péče
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



