-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Novorozenecký screening sluchu – význam, současný stav v ČR
Newborn hearing screening – importance, current state in the Czech Republic
The importance of early detection of hearing impairment in newborns and children and the early rehabilitation of hearing disorder with hearing aid or cochlear implant was demonstrated in a number of papers. As a result, newborn hearing screening was introduced in many countries around the world.
The incidence of congenital hearing impairment has been underestimated for a long time, empirically determined incidence was 1 : 1000 neonates. Thanks to newborn hearing screening was revealed that incidence of congenital hearing impairment is 3 times higher. One out of 300 newborns has profound hearing loss (deafness) and 1 in 300 newborns has mild to moderate hearing loss. Moreover, in 1 out of 300 children hearing impairment would develop before the age of 18.
In the Czech Republic, the screening of all newborns is still systematical and multilevel conducted in only three regions (Moravskoslezský, Královéhradecký, Pardubický). In these regions, statistics as well as assessments of individual stages of screening are carried out. In other regions, records of the number of screened children, number of rescreened children and detailed statistics of hearing impairment is missing.
The authors summarize the basic information about the importance of screening, the history of screening and its organization. Provided information is based on experience with the gradual introduction of screening over recent years in the regions in which they work. Newborn hearing screening should be organized in several stages (1 – screening at maternity hospitals, 2 – rescreening on collaborating otolaryngology/phoniatric workplaces and 3 – detailed hearing examination in centers in children whose screening was negative). The authors focus on problems related to the organization of screening and offer practical advice (e.g. implementation of screening coordinators). They consider it is essential to have statistical evidence of examination at all levels. Introducing of newborn hearing screening is not a short-term task but a long-term (many years) challenge.Keywords:
newborn hearing screening – importance, current state in the Czech Republic
Autoři: Pavel Komínek 1; Viktor Chrobok 2; Karol Zeleník 1; Jakub Dršata 2
Působiště autorů: Klinika otorinolaryngologie a chirurgie hlavy a krku LF OU a FN Ostrava 1; Klinika otorinolaryngologie a chirurgie hlavy a krku LF UK a FN Hradec Králové 2
Vyšlo v časopise: Čas. Lék. čes. 2017; 156: 173-177
Kategorie: Přehledové články
Souhrn
Plošný screening sluchu novorozenců má zásadní význam pro rozpoznání sluchové vady a včasnou rehabilitaci poruchy sluchu u nedoslýchavých či neslyšících dětí.
Výskyt vrozených vad u zdravě narozených dětí se pohybuje mezi 1 a 4/1000, u rizikových novorozenců pak v rozmezí 20–50/1000. Většina dětí s poruchou sluchu má sluchovou vadu již při narození, a je tedy potenciálně detekovatelná při narození při novorozeneckém/kojeneckém screeningu sluchu. Některé sluchové vady však mohou být detekovatelné později.
V České republice je plošný screening všech novorozenců dosud prováděn systematicky a vícestupňově pouze ve třech krajích (Moravskoslezský, Královéhradecký, Pardubický), kde je prováděna i statistika a hodnocení jednotlivých stupňů screeningu. V ostatních krajích zatím chybí evidence počtů screenovaných dětí, realizace rescreeningu či podrobného vyšetřování sluchu v centrech.
Práce shrnuje základní informace o významu screeningu, jeho historii a organizaci; autoři při tom vycházejí ze svých zkušeností s postupným zaváděním screeningu v průběhu posledních let v regionech, ve kterých působí. Screening má být organizován vícestupňově (1. screening v porodnicích, 2. rescreening na spolupracujících ORL/foniatrických pracovištích, 3. podrobné vyšetření sluchu v centrech u dětí, jež neprošly rescreeningem). Autoři se zaměřují zejména na problémy související s organizací screeningu, nabízejí rovněž praktické rady (zavedení koordinátorů screeningu). Za zásadní považují potřebu statistické evidence vyšetření na všech úrovních. Zavádění screeningu není krátkodobou akcí, ale úkolem na řadu let.Klíčová slova:
screening sluchu, novorozenci, neonatologie, pediatři, otoakustické emise, organizace v terénuÚVOD
Význam časné detekce sluchové poruchy novorozenců a dětí a včasné rehabilitace poruchy sluchu pomocí sluchadla či kochleárního implantátu byl prokázán v řadě prací (1–6, 9–11). Dostatečná percepce zvukových vjemů je základním předpokladem rozvoje komunikace a mentálního vývoje dětí. Platí to především pro první roky života dítěte, kdy dochází k nejrychlejšímu rozvoji mentálních schopností a kdy mají informace získané zvukovými podněty zcela nezastupitelný význam pro rozvoj dětí (1, 9, 10).
Nedoslýchavost je problém celosvětový a s prodlužujícím se věkem nabývá stále většího významu. V květnu 2016 se problematikou nedoslýchavosti zabývala Světová zdravotnická organizace (WHO) na svém 139. zasedání. V současné době se nedoslýchavost vyskytuje u 5 % světové populace, tj. 360 milionů osob, z nichž je 32 milionů dětí. Prevalence nedoslýchavosti u dětí dosahuje 1,7 % a u dospělých 7 % (10, 11).
Cílem screeningu sluchu u novorozenců je tedy odhalit děti se sluchovou poruchou co nejčasněji a pomocí časné rehabilitace (sluchadla, kochleární implantace, foniatrická a logopedická péče) u nich zajistit plný rozvoj komunikace (1, 11).
V současné době je například prováděn screening u novorozenců ve všech sousedních zemích České republiky (Německo, Rakousko, Slovensko, Polsko) (4, 6–8). V Česku byl screening sluchu novorozenců legislativně podpořen v dubnu 2012 metodickým pokynem Ministerstva zdravotnictví ČR, dosud však není plošný screening všech novorozenců prováděn (8). Ačkoliv se snahy o zavedení screeningu sluchu v České republice datují od 90. let 20. století, ukazuje se, že praktické prosazení organizace a provádění screeningu sluchových vad u všech novorozenců v rámci jednoho zdravotnického zařízení a v rámci většího geografického celku (např. kraje) není snadné a může být provázeno celou řadou problémů.
HISTORIE SCREENINGU SLUCHU NOVOROZENCŮ, EPIDEMIOLOGIE SLUCHOVÝCH VAD
Počátky vyhledávání dětí s vrozenými vadami sluchu se datují do 50. let 20. století. Následně bylo v 70. letech používáno více behaviorálních i objektivních testů pro identifikaci poruchy sluchu (1). Testy však byly náročné na provedení, a nemohly tak dosáhnout uplatnění v rutinní praxi. Koncem 80. let 20. století se začala používat ABR (měření sluchových kmenových potenciálů). Tato vyšetření však byla finančně, časově i technicky náročná, proto se používala pouze v klinických centrech pro screening sluchu rizikových novorozenců.
Rozvoj detekce sluchových vad je spojen především s objevem tzv. otoakustických emisí a rozvojem programu kochleárních implantací. Od roku 1988 se tak začal provádět celoplošný screening sluchu novorozenců v Londýně. V roce 1993 vzniká Joint Committee on Infant Hearing podporující celoplošný (univerzální) screening sluchu novorozenců. V roce 1998 byla na první konferenci o novorozeneckém screeningu sluchu v Miláně přijata doporučení pro metodiku vyšetření (2). Poté se celoplošný screening stal standardním postupem na celostátní úrovni ve většině vyspělých zemí.
V prvních letech se screeningové programy zaměřovaly především na rizikové novorozence, u kterých se vyskytuje trvalé postižení sluchu častěji než u zdravých novorozenců. Zkušenosti však ukázaly, že tento screening odhalí asi jen polovinu dětí s těžkým poškozením sluchu a nesnižuje celkový průměrný věk dítěte v době identifikace postižení sluchu. Druhá polovina dětí s těžkým postižením sluchu se nachází ve skupině nerizikových – fyziologických novorozenců. Lze proto konstatovat, že jediným a skutečně účinným z hlediska záchytu trvalého postižení sluchu je pouze celoplošný screening všech novorozenců (1, 8, 10).
Výskyt vrozených vad sluchu byl dlouhodobě podceňován, s empiricky stanovenou incidencí 1 : 1000 novorozenců. Ukazuje se nicméně, že výskyt sluchové vady je u zdravě narozených dětí vyšší a pohybuje se mezi 1 a 4/1000; ve skupině rizikových dětí se pak vrozené sluchové vady vyskytují podstatně častěji, u 20–50/1000 novorozenců. Většina dětí s poruchou sluchu má sluchovou vadu již při narození, a je tedy potenciálně detekovatelná při narození v rámci novorozeneckého/kojeneckého screeningu sluchu. Některé sluchové vady však mohou být detekovatelné později.
Sluchová vada je v 60 % případů vrozená (z toho více než polovina vzniká na genetickém podkladě a zbytek v důsledku prenatálních faktorů) a 40 % vad je získaných v průběhu období perinatálního nebo postnatálního. Vrozené nedoslýchavosti jsou způsobeny zevními vlivy, geneticky podmíněnými poruchami nebo se jedná o idiopatické poruchy. Mezi nejčastější zevní příčiny nedoslýchavosti patří infekční choroby (spalničky, příušnice, zarděnky, meningitida, toxoplazmóza, cytomegalovirové a herpetické infekce) a perinatální příčiny (prematurita, nízká porodní hmotnost, poporodní asfyxie a novorozenecká žloutenka) (1).
Bez screeningového vyšetření sluchu je sluchová vada dítěte odhalena průměrně mezi 2. a 4. rokem věku, což je z hlediska rozvoje jedince velmi pozdě. Rehabilitace sluchu sluchadly nebo kochleárním implantátem, která začíná v tomto věku, má menší efekt, protože centrální struktury sluchové kůry ztrácejí v důsledku nedostatečné zvukové stimulace schopnost zpracování řečových signálů.
METODIKA A CÍLE SCREENINGU SLUCHU NOVOROZENCŮ
Cílem sluchového screeningu je tedy diagnostika sluchové vady v co nejčasnějším věku (optimálně do 3.–6. měsíce). Včasná rehabilitace sluchu pak může maximálně snížit negativní dopad sluchové vady na jedince a vytvořit podklady pro přirozený rozvoj dítěte (1). Dříve byly těžké sluchové vady detekovány v 3–5 letech věku (především při nedostatečném rozvoji řeči), dnes je snaha detekovat sluchovou vadu co nejdříve – tedy během prvních měsíců života. Jedině tak je možné zajistit včasnou rehabilitaci a rozvoj dítěte.
Plošný screening sluchu by měl být prováděn u všech novorozenců. Je proto nezbytné, aby vyšetřování bylo velmi jednoduché, komfortní pro pacienta (neinvazivní), snadno proveditelné „kdekoliv“, s dostatečnou vypovídající hodnotou, nevyžadovalo žádné superspecializované školení personálu a bylo ekonomicky nenáročné (cena versus prospěch pro cílovou skupinu a společnost).
Způsob provádění screeningu (přístrojové vybavení)
Z hlediska přístrojového vyšetření lze u screeningu sluchu novorozenců obecně využít otoakustické emise (OAE) a sluchové evokované potenciály (ABR).
Otoakustické emise jsou zvuky, které vznikají ve vnitřním uchu a jsou ukazatelem funkce zevních vláskových buněk (smyslové buňky vytvářejí odpověď na zvukový podnět přístroje). Uvedené zvuky jsou emitovány (přenášeny) z vnitřního ucha přes střední ucho do zevního zvukovodu, kde je lze měřit pomocí velmi citlivého mikrofonu. Otoakustické emise jsou přítomné pouze při správné funkci zevního, středního a vnitřního ucha. Délka vyšetření činí několik desítek sekund, podmínkou je klid dítěte (optimální je proto vyšetřování ve spánku).
Vyšetření sluchových evokovaných potenciálů umožňuje vyšetřit celou oblast sluchové dráhy (sluchový nerv, jádra kmene, sluchovou dráhu, podkorová jádra a sluchovou kůru). Jde o metodu časově náročnější.
Formy screeningu
Existují dvě základní formy screeningu sluchových vad dle cílové skupiny dětí.
- Screening sluchu rizikových dětí zahrnuje pouze skupinu tzv. rizikových novorozenců. Jedná se o postup organizačně jednodušší a ekonomicky únosnější (vyšetřen je pouze omezený počet dětí), metoda se uplatňuje především na počátku budování celoplošného novorozeneckého screeningu.
- Celoplošný screening sluchových vad je zaměřený na celou populaci všech narozených dětí (tedy i rizikových). Pouze celoplošný screening může zachytit všechny děti s trvalým postižením sluchu.
ORGANIZACE SCREENINGU SLUCHU U NOVOROZENCŮ
Systém screeningu sluchu musí být vybudován tak, aby zachytil všechny děti s trvalým postižením sluchu a všechny tyto děti dovedl k adekvátní rehabilitaci sluchu a řeči, tzn. komunikačních schopností a zlepšení podmínek rozvoje řeči. Pro splnění uvedených požadavků je nutné zabezpečit následující podmínky (1, 3, 7, 12):
- Celoplošné pokrytí – jedná se o zapojení všech neonatologických pracovišť daného regionu či státu.
- Trvalá dostupnost vyšetření 365 dní v roce – první vyšetření po narození provádí neonatologické sestry za pobytu v porodnici u všech narozených dětí (za plošný screening tedy nelze považovat situaci, kdy vyšetřování není prováděno např. během vánočních svátků, nepřítomnosti vyšetřující sestry apod.).
- Systém předávání výsledků (především dětí bez přítomnosti otoakustických emisí) z prvních stupňů screeningu (neonatologické pracoviště) na vyšší pracoviště (ORL či foniatr). Výsledek vyšetření by proto měl být součástí porodní zprávy.
- Sběr a ukládání dat v ORL centrech pro kontrolu funkčnosti systému a zpětnou vazbu neonatologickým a nižším ORL pracovištím.
Evropský konsenzus doporučuje následující harmonogram screeningu a rehabilitace sluchu novorozenců (3, 11):
- Screening sluchu novorozenců probíhá v prvních dnech života, obvykle 2.–3. den po porodu neonatologickou sestrou metodou otoakustických emisí.
- Dokončení diagnostiky u novorozence s postižením sluchu do 3. měsíce věku na ORL pracovišti.
- Sluchová rehabilitace sluchadly foniatrem nejlépe do 6 měsíců věku.
- Kochleární implantace u indikovaných dětí v 1.–2. roce věku v centrech kochleární implantace.
Nedodržení uvedeného postupu především z časového hlediska znamená ohrožení sluchového a řečového vývoje dětí s vážným trvalým postižením sluchu a komunikace. Řetězec diagnosticko-terapeutických úkonů je tak stabilní, jak stabilní je jeho nejslabší článek. Selhání kterékoli části ohrožuje konečný výstup screeningového programu.
MEZIOBOROVÁ SPOLUPRÁCE
Screening sluchu a jeho organizace je typickým mezioborovým programem, ve kterém všechny zastoupené odbornosti mají svou nezastupitelnou roli.
- Neonatolog zajišťuje primární vyšetření sluchu pomocí otoakustických emisí 2.–3. den po narození (obr. 1). Na neonatologickém pracovišti měří otoakustické emise zaškolené neonatologické sestry (nezbytná je jejich zastupitelnost, aby byla splněna podmínka 24hodinové dostupnosti vyšetření po celý rok).
Výsledek vyšetření je zaznamenán do propouštěcí zprávy pro pediatra a do ORL centra screeningu sluchu jsou nahlášeni novorozenci, u kterých nebyly přítomné otoakustické emise. V případě nepřítomnosti otoakustických emisí je provedeno rescreeningové vyšetření u spádového ORL specialisty či foniatra.
- Pediatr (praktický dětský lékař) kontroluje výsledek otoakustických emisí, v případě negativity odesílá novorozence do 3–6 týdnů na vyšetření otoakustickými emisemi k ORL specialistovi či foniatrovi (lékař musí být součástí systému screeningu v daném regionu, nejedná se tedy o jakéhokoliv otorinolaryngologa/foniatra), který provádí vyšetření otoakustických emisí. Pediatr dále sleduje rozvoj sluchu u dítěte ve spolupráci s rodiči, jeho role je proto naprosto klíčová. Je tím, kdo komunikuje s rodiči a vysvětluje potřebu provedení opakovaného vyšetření, pokud otoakustické emise nebyly výbavné.
- ORL lékař nebo foniatr vyšetřuje sluch otoakustickými emisemi. Musí být součástí systému screeningu v daném regionu (vést evidenci vyšetření, podávat hlášení). V případě nepřítomnosti otoakustických emisí odesílá dítě k dalšímu objektivnímu vyšetření sluchu (ABR) na vyšší ORL nebo foniatrické pracoviště (obvykle krajské pracoviště). Hlásí výsledky vyšetření, především jmenovitě děti bez přítomnosti otoakustických emisí do regionálního ORL centra.
- Regionální ORL nebo foniatrické centrum screeningu sluchu provádí konečnou diagnostiku nedoslýchavosti a následnou rehabilitaci sluchu do 3.–6. měsíců věku dítěte. V případě oboustranné hluchoty předává dítě do centra kochleárních implantací (Brno, Hradec Králové, Praha, Ostrava). Regionální centrum koordinuje a vede registr screeningu sluchu v dané spádové oblasti.
Obr. 1. Vyšetřování otoakustických emisí u dětí 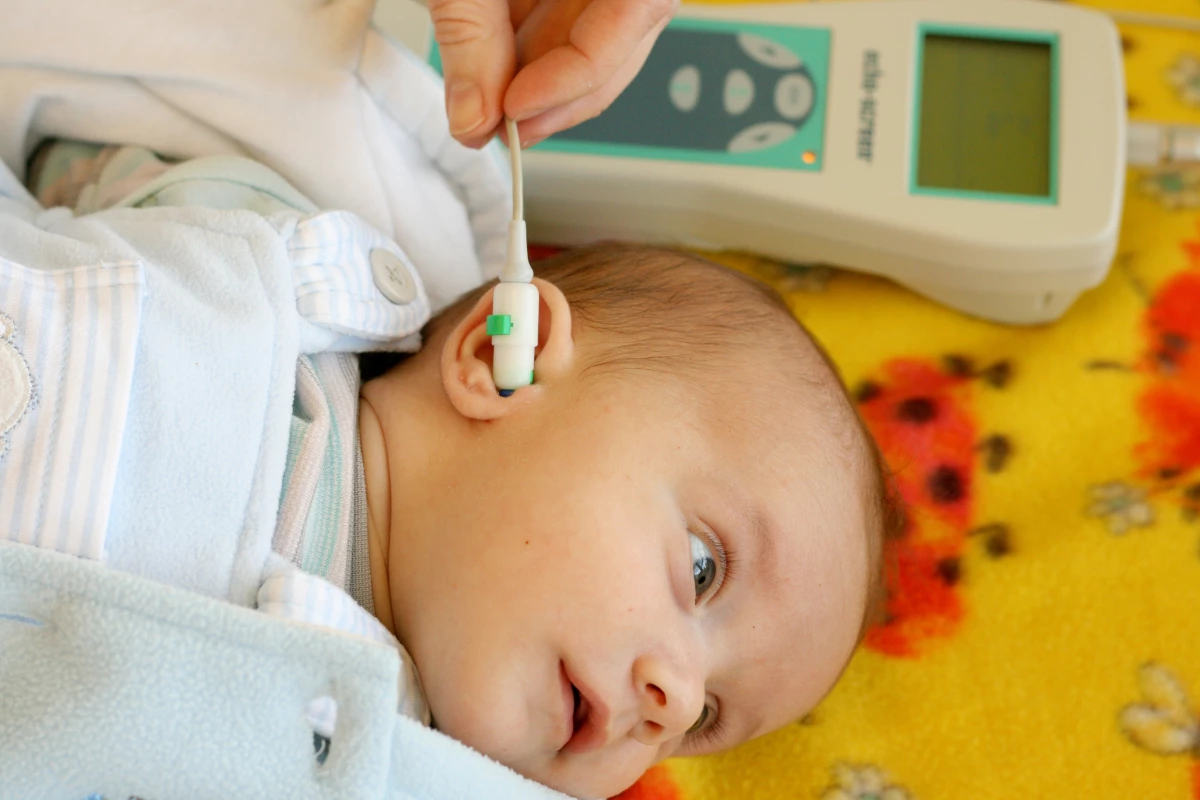
SOUČASNÝ STAV SCREENINGU SLUCHU NOVOROZENCŮ V ČESKÉ REPUBLICE
Přestože je screeningové vyšetření sluchu novorozence doporučeno Ministerstvem zdravotnictví ČR, na celostátní úrovni dosud neexistuje funkční systém celoplošného screeningu sluchu (3, 8, 12).
Prvním regionem, kde se podařilo vybudovat skutečný celoplošný screening na regionální úrovni, byl Moravskoslezský kraj v roce 2010. Obdobný model byl od roku 2013 zaveden také ve východočeském regionu na úrovni Královéhradeckého a Pardubického kraje (3, 12).
Screening sluchu je v Moravskoslezském, Královéhradeckém i Pardubickém kraji organizován vícestupňově – na novorozeneckých odděleních všech porodnic kraje je prováděn celoplošný screening sluchu všech narozených dětí metodou otoakustických emisí (obr. 2). Rizikoví novorozenci na jednotkách intenzivní péče jsou vyšetřováni metodou ABR, jelikož u nich existuje možnost retrokochleárního postižení (tj. v oblasti sluchového nervu a sluchové dráhy).
Obr. 2. Algoritmus screeningu sluchu 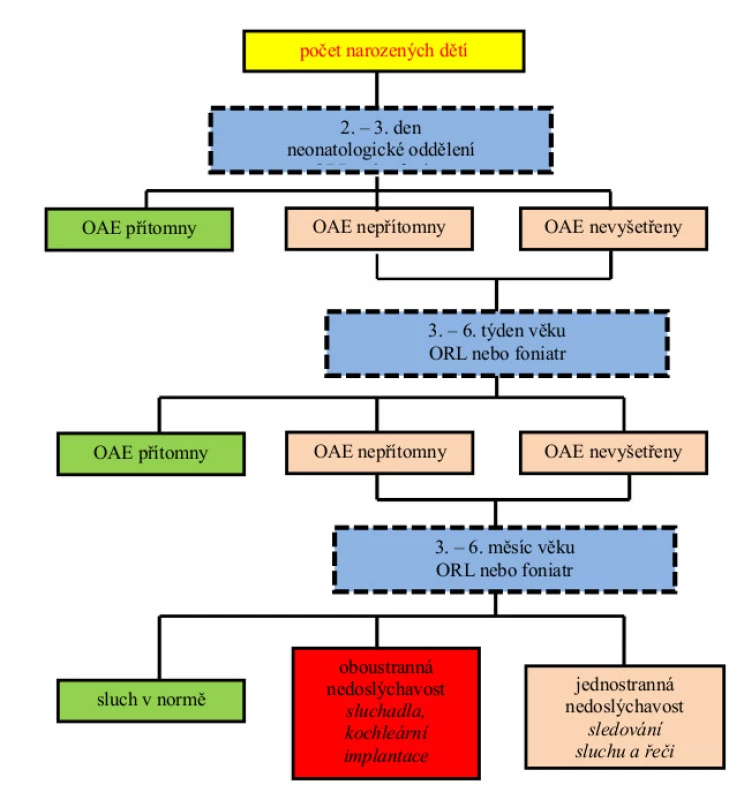
Děti s výbavnými OAE nebo ABR jsou vyřazeny z dalšího algoritmu screeningu a předány do péče ošetřujícího pediatra. Děti s negativním výsledkem jsou ve druhém stupni screeningu vyšetřeny ORL lékařem na oddělení náležícím k příslušné porodnici, kde je provedena anamnéza, otoskopie a znovu OAE – tzv. rescreening. Zachycené děti s podezřením na postižení sluchu jsou odesílány do regionálního centra (ORL kliniky v Ostravě, Hradci Králové a Pardubicích). Zde též funguje databáze výsledků pro kontrolu a hodnocení fungování screeningového systému.
V ostatních krajích ČR je zatím prováděn screening sluchu na úrovni jednotlivých pracovišť ve formě vyšetřování všech nebo pouze rizikových novorozenců. V současné době vedení České společnosti otorinolaryngologie a chirurgie hlavy a krku ČLS JEP vytváří podmínky pro systematický celoplošný screening i v ostatních krajích České republiky.
Evidence prováděných vyšetření (statistika) je v celém systému organizace screeningu naprosto klíčová, bohužel bývá často podceňovaná nebo nedoceněná (tab. 1). Pokud jsou prováděna průběžně tato hodnocení, není problém vyhodnotit efektivitu screeningu (vyhodnocení, kolik vyšetření je vůči narozeným dětem provedeno, kolik je pozitivních/negativních, kam jsou děti odesílány při nebývalosti OAE apod.). Tímto způsobem pak lze také identifikovat kritické body screeningu a provést organizační a metodické odstranění chyb (např. dalším vyškolením vyšetřujících).
Tab. 1. Výsledky screeningu sluchu novorozenců v Moravskoslezském, Královehradeckém a Pardubickém kraji v roce 2016 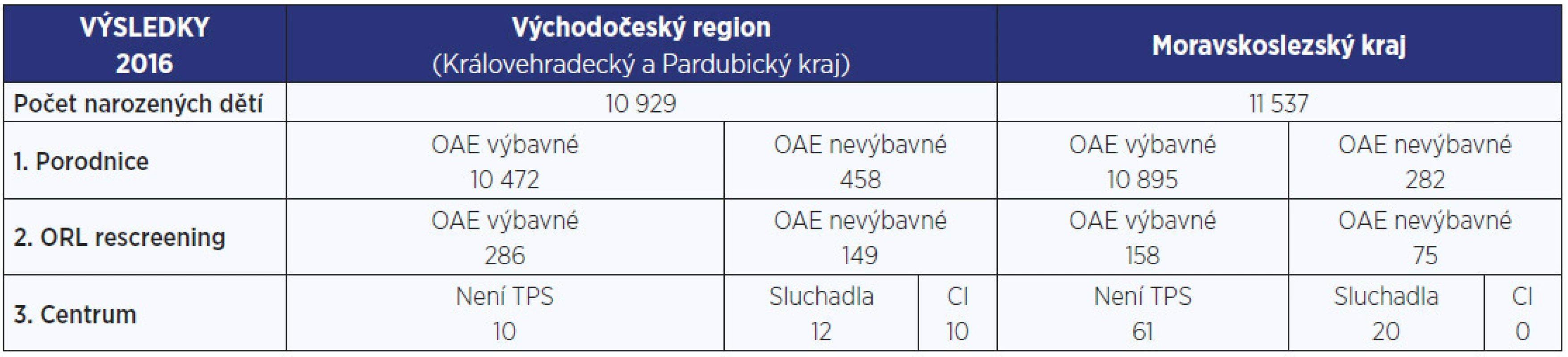
Praktičtí lékaři pro děti a dorost jsou dalším klíčovým prvkem v celém systému screeningu. Je-li kontrolní vyšetření doporučeno, měli by být dětští lékaři schopni důležitost a potřebu tohoto vyšetření rodičům vysvětlit. Někteří rodiče mohou mít pocit, že kontrolní vyšetření je zbytečné. Právě rajónní pediatři by jim měli být schopni vysvětlit, že screening je „službou pro ně“ a že skutečnost, že při prvním vyšetření OAE nebyly vyvolány, ještě nic neznamená. Měli by tedy sami rozumět principům vyšetření. Odpovědnost za provedení/neprovedení vyšetření mají nicméně rodiče dětí.
VÝHLED DO BUDOUCNA
Je nutné se zamýšlet nad tím, proč se doposud nedaří prosadit plošný screening sluchu na celém území naší republiky. Domníváme se, že je tomu tak z několika důvodů. Jednak jsou to důvody legislativní – metodický pokyn je doporučením, nejde tedy o zákonnou povinnost. Dále je to i poměrně značná zátěž zdravotníků při trvalém sledování statistických dat. Proto se domníváme, že dalšímu rozvoji screeningu a zlepšení součinnosti všech složek (neonatologie, praktičtí lékaři, ORL/foniatrie) na všech úrovních by mohl napomoci vznik tzv. národních koordinátorů, kteří by za tuto činnost byli odpovědni a byla by jejich hlavní náplní. Takto by bylo možné systematicky a snadněji dosáhnout zlepšení celé situace.
Sluchové vady, tzv. progresivní nedoslýchavosti, se ovšem mohou projevovat až v průběhu života. Znamená to, že v době narození nebo v raném věku se může zdát, že sluch je naprosto normální, ale během prvních let života dochází k postupnému zhoršování sluchu. Sluch by proto měl být sledován i v dalších letech života dítěte. Smysluplné je také provádění screeningu sluchu u dětí v 5 letech před započetím školní docházky, které je v současné době diskutováno v odborné i legislativní rovině.
ZÁVĚR
Přibližně u 0,1–0,2 % narozených dětí se vyskytuje těžké oboustranné postižení sluchu až hluchota. Četnost je vyšší než výskyt jiných závažných onemocnění, u kterých je povinný screening již mnoho let zaveden; např. prevalence fenylketonurie činí 0,007 %, hypotyreózy 0,017 %, cystické fibrózy 0,05 %.
Metody screeningového vyšetření sluchu novorozenců jsou v současnosti vypracovány tak, aby byl screening vysoce efektivní, objektivní a rychlý. Obvykle je budován zdola, na úrovni jednotlivých nemocnic. Velmi důležité je další sledování novorozenců, kteří nesplnili screeningové podmínky, a zabezpečení včasného řešení těžkého poškození sluchu. Věříme, že se nám podaří společnými silami ve spolupráci s neonatology a pediatry vybudovat funkční celoplošný screening sluchu novorozenců v celé České republice.
Seznam použitých zkratek
ABR auditory brainstem response
CI kandidát kochleární implantace
OAE otoakustické emise
TPS trvalá porucha sluchu
Adresa pro korespondenci:
prof. MUDr. Pavel Komínek, Ph.D., MBA
Klinika otorinolaryngologie a chirurgie hlavy a krku LF OU a FN Ostrava
17. listopadu 1790/5
708 52 Ostrava-Poruba
e-mail: pavel.kominek@fno.cz
Zdroje
1. Dršata J, Havlík R et al. Foniatrie – Sluch. Tobiáš, Havlíčkův Brod, 2015.
2. Grandori F. European consensus statement on neonatal hearing screening. J Laryngol Otol 1998; 112 : 1219.
3. Chrobok V, Dršata J, Janouch M et al. Nutná spolupráce otorinolaryngologa, neonatologa a pediatra v novorozeneckém screeningu sluchu. Vox pediatriae 2017; 17(1): 33–35.
4. Jakubíková J et al. Detská audiológia. Slovak Academic Press, Bratislava, 2006.
5. Kabelka Z. Screening sluchu – podkladové materiály pro jednání o možnostech podpory screeningu sluchu. Dostupné na: http://otolaryngologie.cz/screening-sluchu-podkladove-materialy-pro-jednani-o-moznostech-podpory-screeningu-sluchu-2
6. Kabelka Z, Příhodová J, Vymlátilová E. Výsledky rehabilitace dětí s kochleárním implantátem. Otorinolaryngologie a foniatrie 2004; 4 : 93–97.
7. Komínek P, Havlíková E, Poláčková R et al. Screening sluchu u novorozenců – jaká je role dětských lékařů? Pediatrie pro praxi 2012; 13(5): 326–328.
8. MZ ČR. Metodický pokyn k zajištění celoplošného novorozeneckého screeningu sluchu a následné péče. Věstník MZ ČR 2012; 7 : 18–19.
9. Novák A. Audiologie: vyšetřovací technika, diagnostika, léčba a rehabilitace. Unitisk, Praha, 2003.
10. Spivak L. Universal newborn hearing screening. Thieme, New York, 1998.
11. World Health Organization. Newborn and infant hearing screening: current issues and guiding principles for action. WHO, Ženeva, 2009.
12. Zeleník K, Havlíková E, Poláčková R, Komínek P. Otázky související se zaváděním plošného screeningu sluchu v Moravskoslezském kraji. Otorinolaryngologie a foniatrie 2012; 61(2): 112–118.
Štítky
Adiktológia Alergológia a imunológia Angiológia Audiológia a foniatria Biochémia Dermatológia Detská gastroenterológia Detská chirurgia Detská kardiológia Detská neurológia Detská otorinolaryngológia Detská psychiatria Detská reumatológia Diabetológia Farmácia Chirurgia cievna Algeziológia Dentální hygienistka
Článok vyšiel v časopiseČasopis lékařů českých
Najčítanejšie tento týždeň
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
- Kombinace paracetamolu s kodeinem je účinná a bezpečná v léčbě bolesti různého původu
-
Všetky články tohto čísla
- Přednáškové večery Spolku českých lékařů (září 2017)
- Úvodem
- Editorial
- Novorozenecký screening sluchu – význam, současný stav v ČR
- 30 let kochleárních implantací v České republice
- Rozumění řeči v šumu u presbyakuze
- Čich u pacientů podstupujících endonazální endoskopickou chirurgii
- Endoskopické optické zobrazovací metody v diagnostice nádorů hrtanu
- Poruchy dýchání ve spánku u dětí a dospělých z pohledu otorinolaryngologie
- Léčba bolesti v hrdle
- Americké zdravotnictví a nejistá budoucnost Obamovy reformy
- Mezinárodní kongres Evropský týden o biobankách
- Personální identifikátory výzkumných a vědeckých pracovníků a jejich význam
- Nikolaj Ivanovič Pirogov: chirurg a anatom
- Abebe Bikila Memorial Run
- 120. výročí narození profesora Ladislava Borovanského
- Zemřel profesor Vladimír Balaš
- Životní jubileum profesorky Kyry Michalové
- Časopis lékařů českých
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Nikolaj Ivanovič Pirogov: chirurg a anatom
- Novorozenecký screening sluchu – význam, současný stav v ČR
- Léčba bolesti v hrdle
- Zemřel profesor Vladimír Balaš
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



