-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Porovnanie perinatálnej mortality v Slovenskej republike v rokoch 2007–2009 a v rokoch 2010–2012
Comparison of perinatal mortality in Slovak Republic in the years 2007–2009 and in the years 2010–2012
Objective:
Comparison of perinatal mortality in Slovak Republic in the years 2007–2009 and in the years 2010–2012.Design:
Epidemiological perinatal nation-wide.Setting:
1st Department of Gynaecology and Obstetrics School of Medicine, Comenius University and University Hospital, Bratislava, Slovak Republic.Methods:
The analysis of selected perinatal data prospectively collected in the years 2007–2009 and in the years 2010–2012.Results:
In the year 2007 there were 63 maternity hospitals, 51,146 deliveries and that of live births 51,650 in Slovak Republic. In the years 2010–2012 decreased the number of maternity hospitals, total number of deliveries and that of live births from 57 to 55, from 55,362 to 54,996 and from 55,901 to 55,643 respectively. Preterm deliveries rate increased from 7.4 to 7.7% and multiple pregnancies rate from 1.4% to 1.5% in the years 2010–2012 compared to years 2007–2009. Perinatal mortality rate decreased from 6.2 in the year 2007 to 5.1 per 1,000 still and live births in the year 2012. During the years 2007–2012 stillbirth participate in perinatal mortality 64%, low birth weight 65% and severe congenital anomalies 19%. Transport in utero to perinatal centres decreased in the years 2007–2012. It was from 64% to 56% for infants with very low birth weight and from 75% to 70% for infants with extremely low birth weight.Conclusion:
In the year 2012 Slovak perinatology reach the best result in perinatal mortality rate 5.1‰ (0.51%). Centralisation of high-risk pregnancies, transport in utero very low birth weight infants, prenatal detection of severe congenital abnormalities and obstetric and neonatal intensive care units equipment need still to be improved in Slovak Republic.Keywords:
perinatal mortality, preterm delivery, multiple pregnancy, neonatal intensive care unit, low birth weight, very low birth weight, extremely low birth weight, incredible low birth weight
Autori: M. Korbeľ 1; A. Krištúfková 1
; M. Borovský 1; J. Danko 2; Z. Nižňanská 1; P. Kaščák 3
; J. Daniš 1
Pôsobisko autorov: I. gynekologicko-pôrodnícka klinika LF UK a UNB, Bratislava, SR, prednosta prof. MUDr. M. Borovský, CSc. 1; Gynekologicko-pôrodnícka klinika JLF UK, Martin, SR, prednosta prof. MUDr. J. Danko, CSc. 2; Gynekologicko-pôrodnícka klinika TnU AD, Trenčín, SR, primár MUDr. P. Kaščák, PhD. 3
Vyšlo v časopise: Ceska Gynekol 2016; 81(4): 244-252
Súhrn
Cieľ štúdie:
Porovnanie perinatálnej mortality v Slovenskej republike (SR) v rokoch 2007–2009 a v rokoch 2010–2012.Typ štúdie:
Epidemiologická perinatologická celoštátna.Názov a sídlo pracoviska:
I. gynekologicko-pôrodnícka klinika LF UK a UNB, Bratislava.Metodika:
Analýza prospektívneho zberu vybraných ukazovateľov pôrodníckej starostlivosti v rokoch 2007–2009 a v rokoch 2010–2012.Výsledky:
V roku 2007 mala SR 63 pôrodníc, 51 146 pôrodov a narodilo sa 51 650 živých novorodencov. V období rokov 2010–2012 v SR klesol počet pôrodníc z 57 na 55, počet pôrodov z 55 362 na 54 996 a počet živonarodených z 55 901 na 55 643. Frekvencia predčasných pôrodov v rokoch 2010–2012 v porovnaní s rokmi 2007–2009 stúpla zo 7,4 % na 7,7 % a frekvencia viacplodovej tehotnosti z 1,4 % na 1,5 %. Perinatálna mortalita klesala zo 6,2 ‰ v roku 2007 na 5,1 ‰ v roku 2012. Na perinatálnej mortalite v rokoch 2007–2012 sa podieľala mŕtvorodenosť 64 %, nízka pôrodná hmotnosť 65 % a závažné vrodené vývojové chyby 19 %. Transport novorodencov in utero s veľmi nízkou hmotnosťou do perinatologických centier sa v rokoch 2007–2012 znížil zo 64 % na 56 % a novorodencov s extrémne nízkou hmotnosťou zo 75 % na 70 %.Záver:
V roku 2012 slovenská perinatológia dosiahla historicky najlepší výsledok perinatálnej mortality, 5,1 ‰. SR však potrebuje zlepšiť centralizáciu vysokorizikových gravidít, transport plodov s veľmi nízkou pôrodnou hmotnosťou „in utero“, prenatálnu diagnostiku vrodených vývojových chýb a materiálno-technické vybavenie pôrodníc a novorodeneckých jednotiek intenzívnej starostlivosti.Kľúčové slová:
perinatálna mortalita, predčasný pôrod, viacplodová tehotnosť, novorodenecká jednotka intenzívnej starostlivosti, nízka pôrodná hmotnosť, veľmi nízka pôrodná hmotnosť, extrémne nízka pôrodná hmotnosť, veľmi extrémne nízka pôrodná hmotnosťÚVOD
Slovenská odborná verejnosť bola pravidelne informovaná o vybraných ukazovateľoch perinatálnej starostlivosti na stránkach časopisu Gynekológia pre prax [5–7, 9–11, 14, 15]. Česká odborná verejnosť bola informovaná o vývoji slovenskej perinatológie v rokoch 2007–2009 na stránkach Českej gynekológie v roku 2011 [8]. Situácia v perinatológii na Slovensku sa ani v rokoch 2010–2012 zásadne nezmenila, napriek tomu, že Slovenská gynekologicko-pôrodnícka spoločnosť (SGPS) prostredníctvom hlavného odborníka Ministerstva zdravotníctva (MZ) Slovenskej republiky (SR) pravidelne predkladala kompetentným orgánom odborné analýzy v slovenskej perinatológii. Analýza SGPS o personálnom a materiálno-technickom zabezpečení pôrodníckych a novorodeneckých úsekov jednotlivých slovenských pôrodníc, publikovaná a doručená na MZ SR, zostala bez odozvy [12, 13].
Napriek neuspokojivej vekovej štruktúre pôrodníkov aj neonatológov, neadekvátnemu vybaveniu pôrodníckych a neonatologických úsekov slovenských pôrodníc, absencii plošných dotácií do perinatológie, honbe médií a právnikov na pôrodníkov sa darilo SR postupne znižovať perinatálnu mortalitu. Domnievame sa, že to bolo predovšetkým vďaka enormnému nasadeniu zdravotníckych pracovníkov. Úrad pre dohľad nad zdravotnou starostlivosťou (ÚDZS) sa vôbec nezaujímal o to, aké boli podmienky na poskytovanie zdravotnej starostlivosti v slovenských pôrodniciach, ani o ich zlepšenie, ale zameriaval svoje aktivity predovšetkým na perzekvovanie zdravotníkov.
Materiál a metodika
Vybrané ukazovatele pôrodníckej starostlivosti v SR v rokoch 2010–2012 boli analyzované a porovnané s dosiahnutými výsledkami v rokoch 2007–2009. Informácie boli získané z prospektívneho zberu vybraných perinatologických údajov hlásených hlavnému odborníkovi pre gynekológiu a pôrodníctvo MZ SR a sekcii perinatálnej medicíny SGPS. Štatisticky boli porovnané rozdiely v dosiahnutých výsledkoch v rokoch 2007 a 2012. Na štatistické vyhodnotenie bol použitý software STATA 12. SE. Incidencia bola hodnotená s 95 % intervalom spoľahlivosti (CI – confidence interval), na porovnanie údajov podľa veľkosti súboru bol použitý χ2 test alebo Fisherov exaktný test (Fisher´s exact test) a výsledok sa vyjadril relatívnym rizikom (RR) s 95% CI. Za štatisticky významnú sa považovala pravdepodobnosť (P-value) p < 0,05; signifikantné hodnoty sú označené *.
Výsledky
Počet pôrodníc v SR v rokoch 2010–2012 síce naďalej klesal, ale už nie tak výrazne ako v rokov 2007–2009 (tab. 1). Počet pôrodníc s menej ako 500 pôrodmi ročne sa pomaly znižoval, ale stále boli ešte pôrodnice, kde sa narodilo menej ako jedno dieťa denne. Až v roku 2012 mala SR jednu pôrodnicu s viac ako 3000 pôrodmi. Kým v roku 2007 na jednu pôrodnicu pripadalo priemerne 812 pôrodov (2,2 pôrody/deň), od roku 2009 sa zvýšil na 999 pôrodov za rok (2,7 pôrody/deň) a zotrval na rovnakej úrovni do roku 2012.
Tab. 1. Pôrodnice a počty pôrodov v SR v rokoch 2007–2012 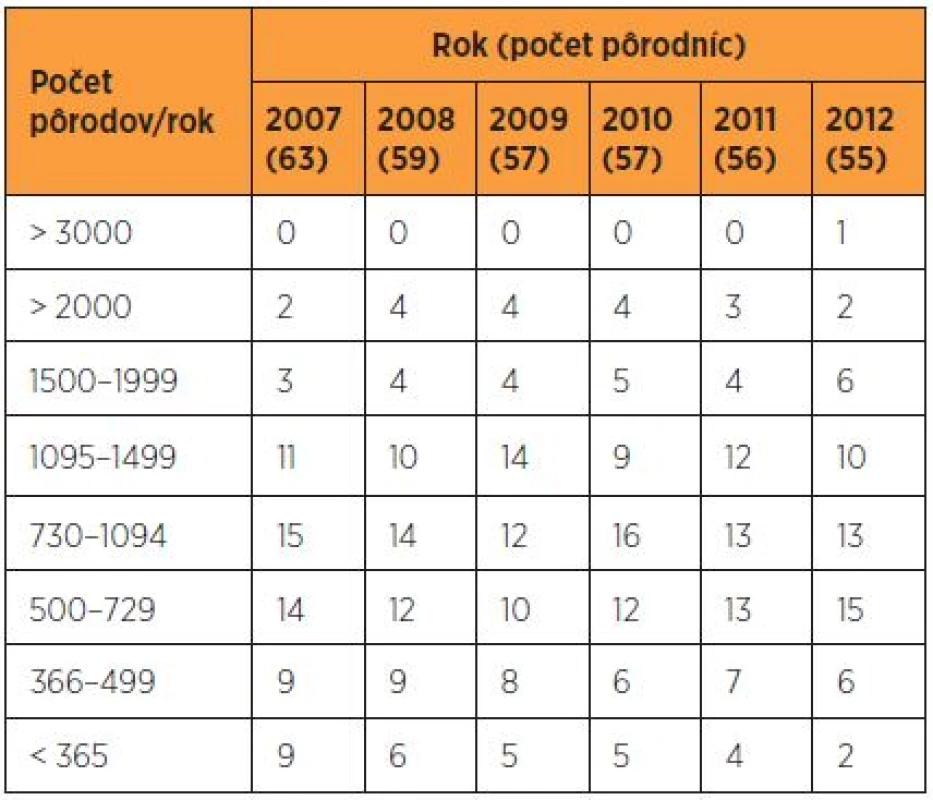
Demograficky očakávaná akcelerácia pôrodnosti v SR po roku 2002 pokračovala do roku 2009. Pokles pôrodnosti začal v roku 2010 a pokračoval aj v roku 2011. Prekvapil však mierny vzostup pôrodnosti (o 430 pôrodov) v roku 2012 (tab. 2). Absolútny počet predčasných pôrodov osciloval okolo 4000 v oboch sledovaných obdobiach, s medziročnou odchýlkou v intervale 4–703 pôrodov. V roku 2012 bol mierny (ale nesignifikantný) vzostup frekvencie predčasného pôrodu na 7,4 % oproti 7,3 % v roku 2007 (RR 1,02, 95% CI 0,98–1,07, p = 0,3526). Frekvencia predčasného pôrodu sa v rokoch 2007 až 2009 pohybovala okolo 7,4 % (tab. 3), v roku 2010 vystúpila na 8,5 % a v ďalších dvoch rokoch sa vrátila na predchádzajúcu úroveň. Najnižšiu frekvenciu predčasného pôrodu mali Trenčiansky a Trnavský kraj, kde nie sú perinatologické centrá (PC) a transportovali in utero do PC v Bratislave a v Nových Zámkoch (Nitriansky kraj).
Tab. 2. Počet pôrodov v SR v rokoch 2007–2012 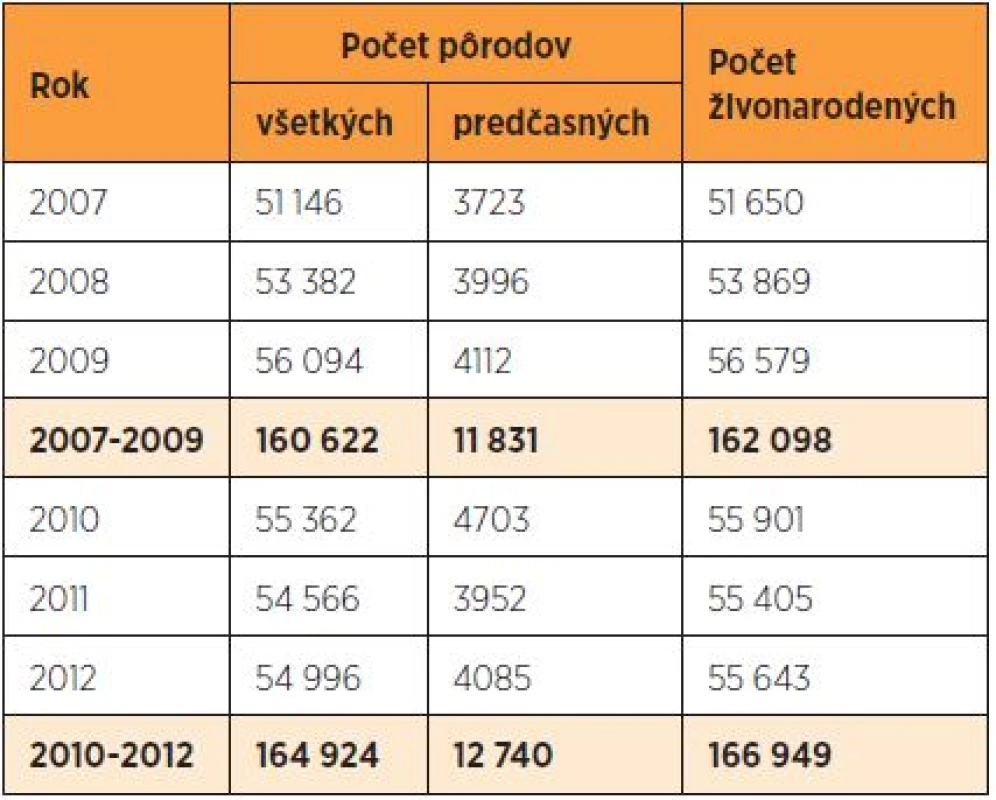
Tab. 3. Frekvencia predčasného pôrodu (%) v SR v rokoch 2007–2012 podľa krajov 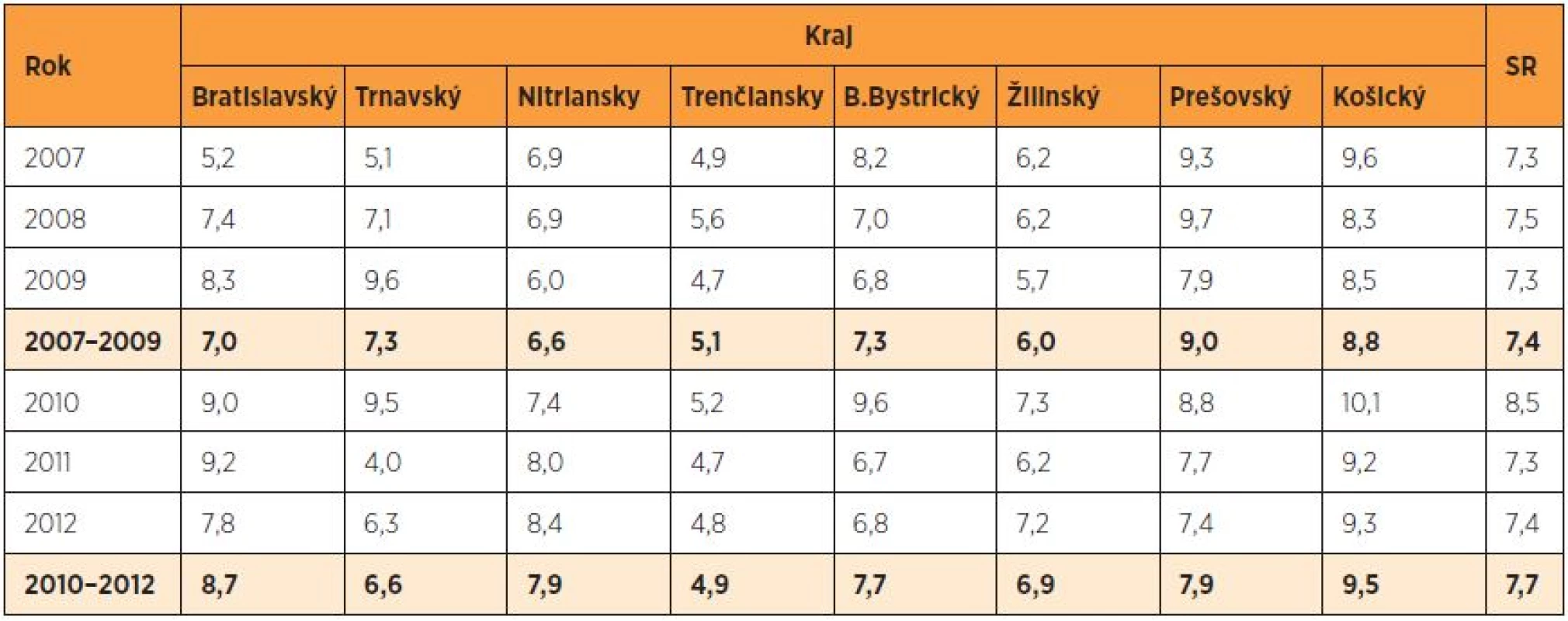
S výnimkou roku 2008 možno pozorovať v SR klesajúci trend perinatálnej mortality (PM), ktorá sa v roku 2012 priblížila k hranici 5 ‰ (tab. 4). Napriek výrazným rozdielom v jednotlivých krajoch došlo v roku 2012 na Slovensku k signifikantnému poklesu perinatálnej mortality (PM 5,11 ‰, 95% CI 4,53–5,73) oproti roku 2007 (PM 6,13 ‰, 95% CI5, 47–6,84), RR 0,84 (95% CI 0,71–0,98, p = 0,0297*). Najvyššia PM bola tradične vo východoslovenskom regióne (Prešovský a Košický kraj).
Tab. 4. Perinatálna mortalita (‰) v rokoch 2007–2012 podľa krajov v SR – porovnanie s ČR 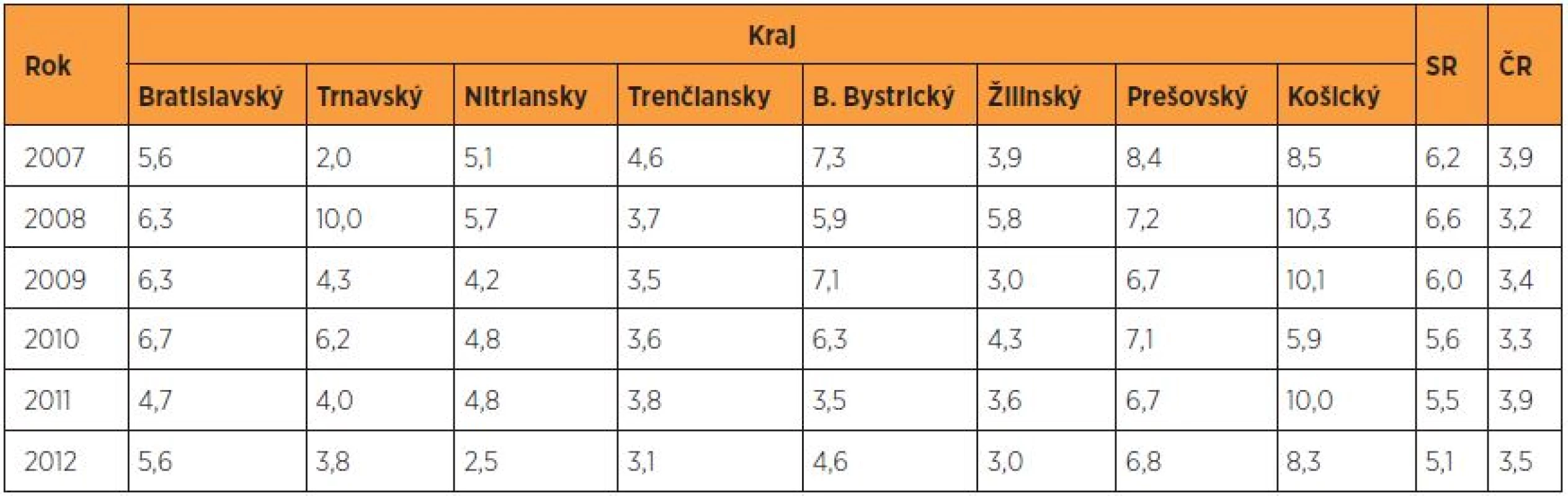
ČR – Česká republika, SR – Slovenská republika Na celkovej PM v rokoch 2007–2012 sa včasná novorodenecká mortalita (ENM – early neonatal mortality) podieľala približne 36 %, mŕtvonarodení novorodenci (SB – stillbirth – fetal mortality) 64 %, novorodenci s nízkou pôrodnou hmotnosťou (LBW – low birth weight) 65 % a novorodenci so závažnými vrodenými vývojovými chybami (VVCH) 19 % (tab. 5). Prenatálne bola diagnostikovaná približne jedna tretina VVCH. Napriek včasnej diagnostike sa však časť z nich narodila, pretože to bolo želanie rodičov. Podiel novorodencov mŕtvonarodených, nízkej pôrodnej hmotnosti a s VVCH na PM mierne klesol v roku 2012 oproti roku 2007 a podiel včasných novorodeneckých úmrtí mierne stúpol. Rozdiely však neboli štatisticky významné.
Tab. 5. Podiel ENM, SB, LBW a VVCH (%) na perinatálnej mortalite v SR v rokoch 2007–2012 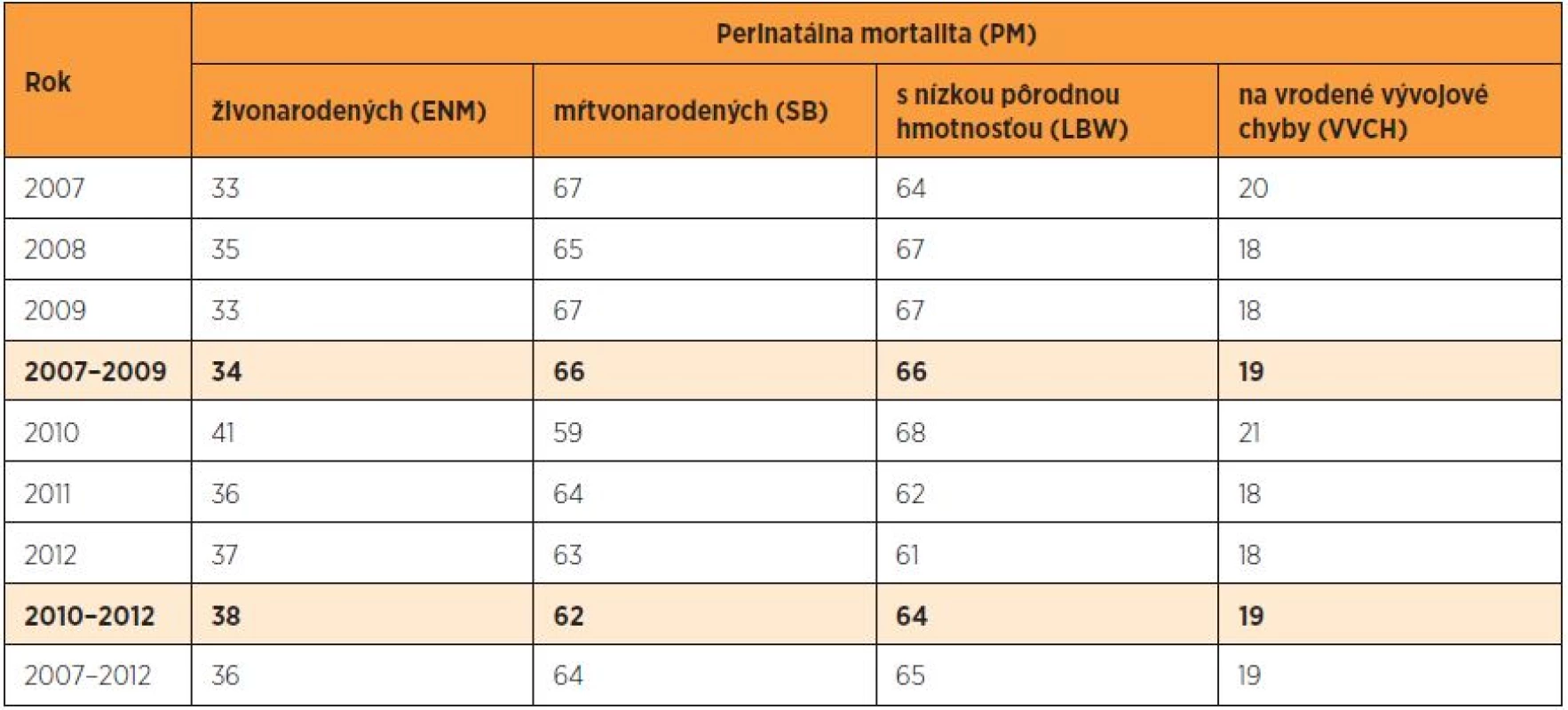
Perinatálna mortalita novorodencov s nízkou pôrodnou hmotnosťou sa pohybovala v SR v rokoch 2007–2009 nad 52 ‰, ale v rokoch 2010–2012 sa postupne priblížila k hranici 40 ‰ (tab. 6). Najvyššia PM bola v rokoch 2008–2010 v hmotnostnej kategórii pod 750 g (ILBW – incredible low birth weight). V rokoch 2011–2012 došlo takmer k jej trojnásobnému zlepšeniu a bola dokonca nižšia ako v hmotnostnej kategórii 750–999 g. Po roku 2008 v SR dochádzalo k postupnému znižovaniu PM v hmotnostnej kategórii pod 1000 g (ELBW – extremely low birth weight) aj 1500 g (VLBW – very low birth weight). Do PÚ však neboli zaradené mŕtvonarodené plody s hmotnosťou 500–999 g, ktoré boli hodnotené ako potraty (doteraz platná legislatíva v SR). V porovnaní s rokom 2007 (PM 51,92 ‰, 95% CI 45,13–59,40), došlo v roku 2012 (PM 38,60 ‰, 95% CI 33,06–44,78) k štatisticky významnému zníženiu PM novorodencov s LBW (p = 0,0037*). Rozdiely v jednotlivých hmotnostných kategóriách a štatistická významnosť sú uvedené v tab. 7.
Tab. 6. Perinatálna úmrtnosť novorodencov s nízkou pôrodnou hmotnosťou (‰) v SR v rokoch 2007–2012 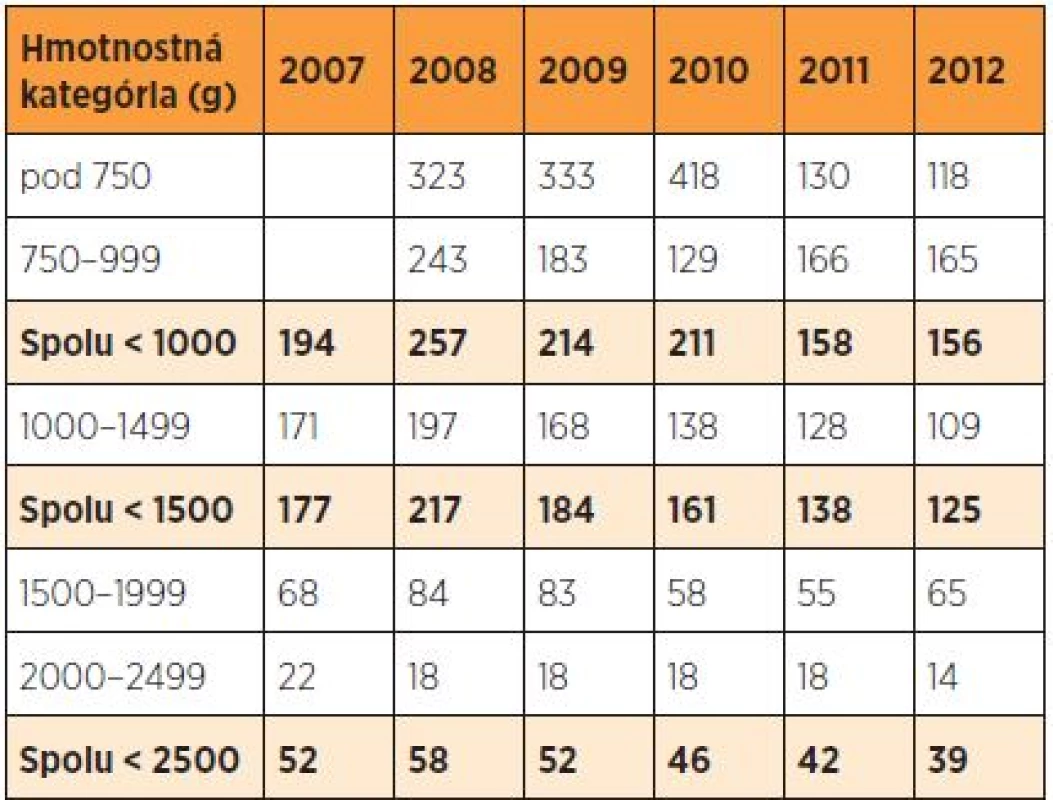
Tab. 7. Špecifická PM novorodencov s LBW – porovnanie rokov 2007 a 2012 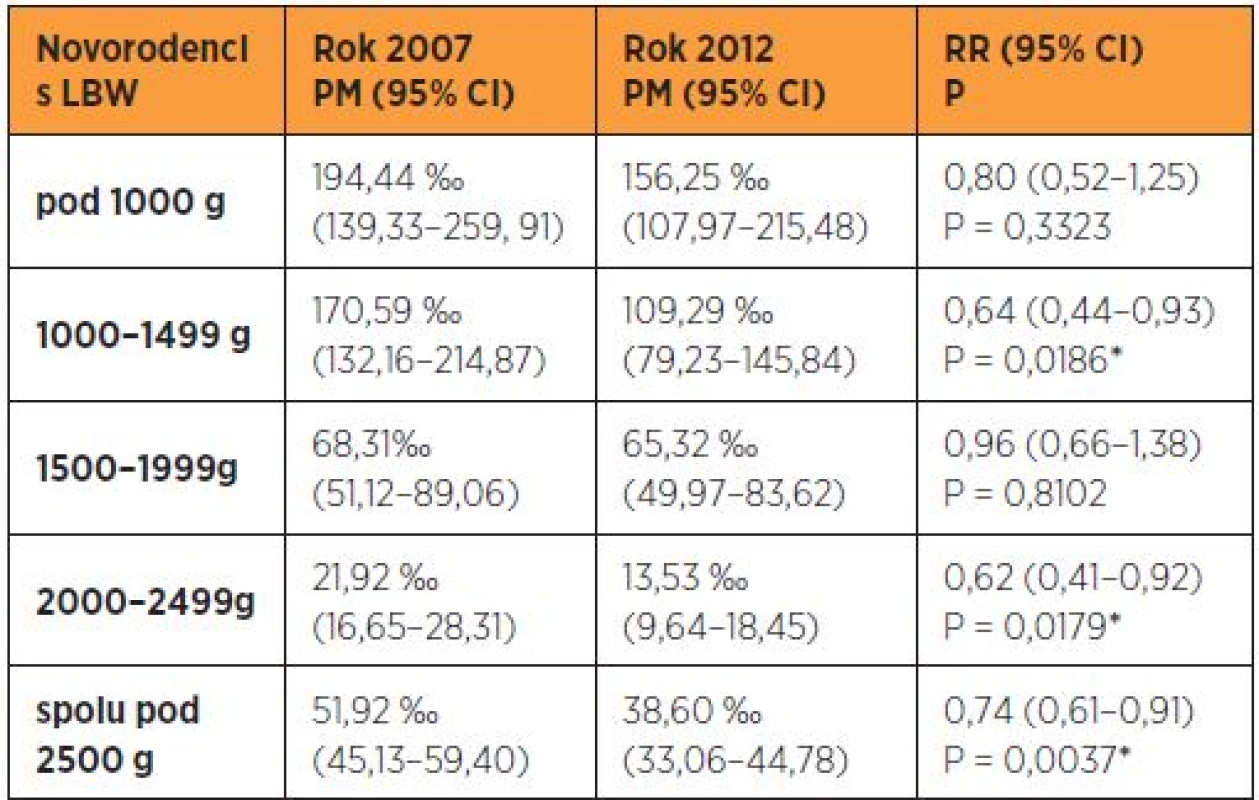
PM – perinatálna mortalita, LBW – nízka pôrodná hmotnosť, RR – relatívne riziko, CI – interval spoľahlivosti, P – pravdepodobnosť, * štatisticky významný rozdiel Medziročné a regionálne rozdiely v ENM novorodencov s nízkou pôrodnou hmotnosťou medzi PC v jednotlivých rokoch sú výrazné – od 6 ‰ v PC Nové Zámky v roku 2010 do 72 ‰ v PC Košice v roku 2008 (tab. 8). PC Prešov relevantné údaje za rok 2008 nedodalo. Zaujímavým faktom bolo, že PC s ENM pod 10 ‰ nemali v danom období žiadneho novorodenca pod 750 g. Tieto globálne čísla však nič nehovoria o stave novorodencov – či išlo o úmrtia odvrátiteľné a či sa dali ovplyvniť intenzívnou neonatologickou starostlivosťou.
Tab. 8. Včasná novorodenecká úmrtnosť novorodencov s nízkou pôrodnou hmotnosťou (‰) v perinatologických centrách SR v rokoch 2007–2012 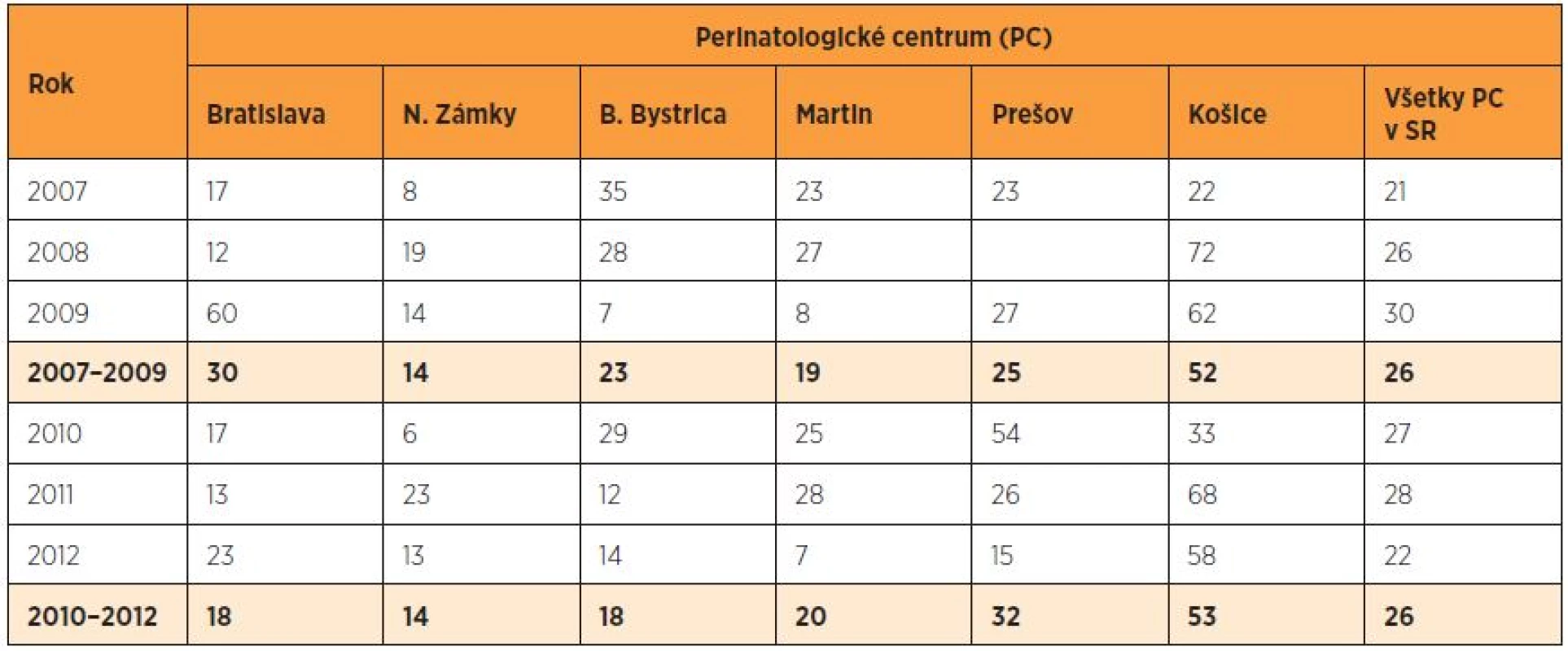
Situácia v transporte novorodencov s pôrodnou hmotnosťou pod 1500 g in utero do PC sa v SR nielenže nezlepšila, ale v rokoch 2010–2012 sa dokonca zhoršila (tab. 9). V PC sa narodilo iba 58 % novorodencov do 1500 g, z toho v hmotnostnej kategórii do 999 g 70 % a v hmotnostnej kategórii 1000–1499 g iba 51 % novorodencov. V porovnaní s rokom 2007 došlo v roku 2012 k štatisticky významnému poklesu transportu in utero novorodencov pod 1500 g (VLBW) zo 64 % na 56 % (RR 0,87, 95% CI 0,79–0,97, p = 0,0078*). Na tomto znížení sa významne podieľal najmä trasport in utero v hmotnostnej kategórii 1000 až 1499 g, kde došlo k poklesu z 57 % na 48 % (RR 0,84, 95% CI 0,73–0,97, p = 0,0171*), kým u novorodencov v hmotnostnej kategórii pod 1000 g pokles transportu nedosiahol štatistickú významnosť.
Tab. 9. Transport novorodencov do 1500 g in utero (%) do perinatologických centier v SR v rokoch 2007–2012 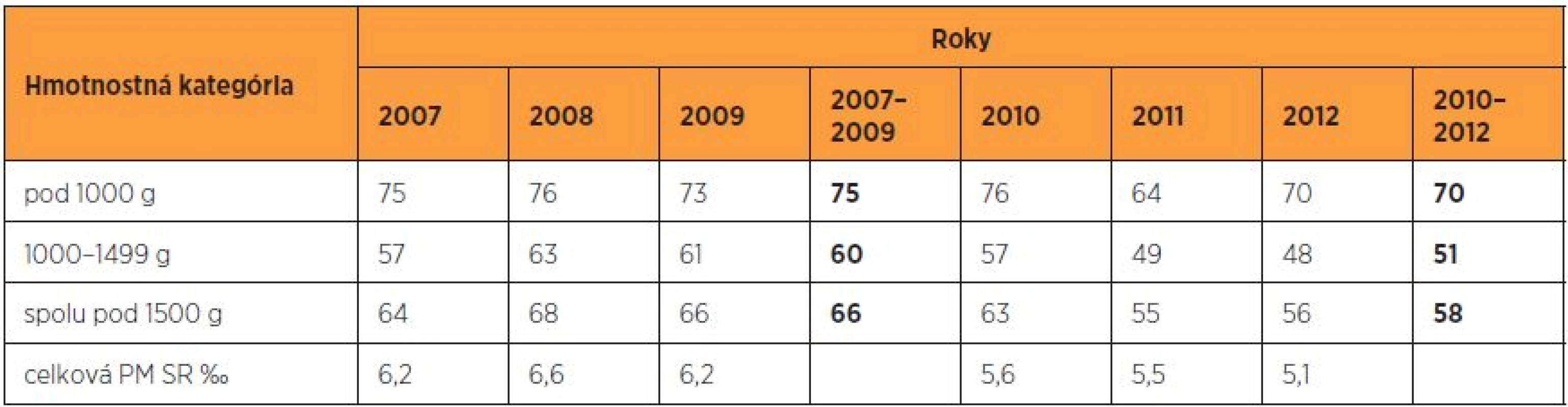
PM – perinatálna mortalita, SR – Slovenská republika Diskusia
Napriek klesajúcemu počtu pôrodníc s nízkym počtom pôrodov mala SR v roku 2012 až 84 % pôrodníc s menej ako 1500 pôrodmi ročne. Z tohto počtu 24 (44 %) pôrodníc malo menej ako 800 pôrodov a 8 pôrodníc (15 %) malo menej ako 500 pôrodov ročne. Iba 8 (15 %) pôrodníc malo viac ako 1500 pôrodov ročne a z toho iba v jednej (1,8 %) pôrodnici bolo viac ako 3000 pôrodov a v dvoch (3,6 %) viac ako 2000 pôrodov ročne [15]. V Európskej únii (EÚ) v roku 2010 sa v pôrodniciach s menej ako 500 pôrodmi ročne narodilo od 1 % (Švédsko, Dánsko, Holandsko) do 62 % (Cyprus) detí – v ČR 3 % detí. V 9 krajinách EÚ (medzi ktoré patrí aj SR) prevažovali pôrodnice s počtom pôrodov 500–1499 ročne. Podiel týchto pôrodníc bol v SR v roku 2012 až 65 %. V 14 krajinách a regiónoch EÚ bola viac ako tretina pôrodov vedená v pôrodniciach s viac ako 3000 pôrodmi ročne – v ČR v roku 2010 to bolo približne 20 % pôrodov. Vo Švédsku, v Dánsku, Nórsku, Írsku, Škótsku, vo Walese, v Anglicku, Litve a Slovinsku bolo 20–55 % pôrodov vedených v pôrodniciach s počtom pôrodov viac ako 5000 ročne [2].
Skladba slovenských pôrodníc je nepriaznivá nielen z hľadiska erudície personálu a bezpečnosti rodičky, ale aj z hľadiska efektívneho využitia prístrojovej techniky a zabezpečenia prevádzky. Ak by sa v SR zrušili pôrodnice s menej ako 500 pôrodmi, zostalo by 47 pôrodníc s počtom pôrodov 1170 ročne, čo by bolo 3,2 pôrodu/deň a ústavné pohotovostné služby by zabezpečovalo 94 gynekológov. Ak by sa však zrušili aj pôrodnice s menej ako 800 pôrodmi, zostalo by 31 pôrodníc s počtom pôrodov 1774 ročne, čo by bolo 4,9 pôrodu/deň a ústavné pohotovostné služby by zabezpečovalo 93 gynekológov. Bol by to rovnaký počet ako zabezpečoval ústavné pohotovostné služby v 55 pôrodniciach v roku 2011. Takáto (a výraznejšia) redukcia pôrodníc by však znamenala nielen zvýšenie efektivity, ale aj lepšenie erudície personálu a bezpečnosti rodičiek.
Od roku 1960 do roku 2002 v krajinách EÚ postupne klesol počet živonarodených detí zo 7,53 na 4,99 milióna. Potom pôrodnosť do roku 2008 mierne stúpala na 5,5 milióna a od roku 2009 do roku 2012 opäť klesala [2, 3]. Podiel SR na pôrodnosti EÚ bol v ostatných rokoch približne 1 % (ČR približne 2 %). Pôrodnosť v SR po roku 1960 poklesla na začiatku 70. rokov o 16 tisíc. V 80. rokoch pozitívna populačná politika štátu priniesla zvýšenie pôrodnosti o 20 tisíc. Na začiatku 90. rokov chybná interpretácia miniinterrupcie vo verejnosti a zhoršujúca sa ekonomická situácia po „nežnej revolúcii“ (v roku 1989) a po vzniku SR (v roku 1993) mali za následok pokles pôrodnosti o 50 tisíc. Historicky najnižšia úroveň pôrodnosti (pod hranicou 50 tisíc pôrodov) bola v SR v roku 2002. Potom pôrodnosť do roku 2009 stúpla približne o 10 %. Nasledovali dva roky mierneho poklesu a tretí rok prekvapil miernym vzostupom [15].
Na nepriaznivom vývoji pôrodnosti sa podieľal významne pokles úhrnnej plodnosti (total fertility rate – TFR) a vek rodičiek. Úhrnná plodnosť zabezpečujúca reprodukciu krajiny 3,04–2,32 bola v SR ešte v rokoch 1960–1980. V roku 1990 SR dosiahla už len záchovnú hodnotu 2,1 (hodnota, pri ktorej je zabezpečená len jednoduchá reprodukcia v populácii). Odvtedy postupne klesala až pod hodnotu 1,2 v roku 2002. Potom pozvoľna stúpala na TFR 1,3–1,4 v rokoch 2000–2012 (tab. 10). Pri udržaní súčasnej úrovne pôrodnosti možno v SR očakávať počas ďalšej generácie asi 35% úbytok potenciálnych rodičiek. Podobná situácia je aj v ČR, len s tým, že kritická záchovná hodnota reprodukcie tam začala už v 60. rokoch. V EÚ po roku 2000 sa pohybuje TFR v rozmedzí 1,46–1,62, čo v praxi znamená postupné pomalé vymieranie pôvodného obyvateľstva krajín Európy [2, 15, 23].
Tab. 10. Úhrnná plodnosť v EÚ, ČR a SR – voľne spracované podľa Fertility statistics [12] ![Úhrnná plodnosť v EÚ, ČR a SR – voľne spracované podľa Fertility statistics [12]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/892e0f3e6a5e1e3379e9d8177b2aafae.jpg)
EÚ – Európska únia, ČR – Česká republika, SR – Slovenská republika Druhým nepriaznivým momentom vývoja pôrodnosti v Európe je zvyšujúci sa vek rodiacich žien. V EÚ stúpol priemerný vek rodičky v rokoch 2001–2012 z 29,0 na 30,1 roka, t.j. o 1,1 roka. V SR stúpol priemerný vek rodičky v tom istom období z 26,6 na 29,1 roka, čo je nárast o 2,5 roka. V ČR sa priemerný vek rodičky posunul v období rokov 1990–2012 z najnižšej hodnoty 24,7 na 29,8 roka (o 5,1 roka). Priemerný vek rodičiek v ČR sa tak po storočí pomaly blíži k najvyššiemu priemernému veku rodičiek 30,2 roka, ktorý bol v roku 1920. Priaznivým javom vo vekovej skladbe v SR je pokles podielu rodičiek mladších ako 20 rokov a nepriaznivým javom je pokles pôrodnosti rodičiek vo veku 20–24 rokov a nárast pôrodnosti vo veku nad 30 [20, 23]. V EÚ v rokoch 2006–2010 rodilo pod 20 rokov približne 2,7 % (USA 9,2 %, SR 6,7 %, ČR 3,1 %) a nad 35 rokov 10,9–34,7 %, v SR 13 % (z toho nad 40 rokov 1,9 %) a v ČR 15,4 % rodičiek [2].
Frekvencia predčasne živonarodených detí sa pohybovala podľa EURO-PERISTAT v krajinách EÚ v roku 2010 v intervale 5,3 % (Island) až 8,9 % (Maďarsko). V ČR bola frekvencia predčasne živonarodených v tom čase 8 % a v SR 7,1 % [2]. Podľa SGPS však v tom roku bolo v SR 8,5 % predčasných pôrodov [9].
ČR sa zaradila perinatálnou mortalitou 5 ‰ na 3. miesto v rebríčku WHO v rokoch 2000–2001. Slovensku s PM 7 ‰ patrilo 20. miesto zo 192 členských štátov, čo bolo veľmi slušné umiestnenie [22, 24]. Náklady na zdravotnú starostlivosť na obyvateľa v tom čase boli v ČR 1118 US$ a v SR 723 US$. Všetky krajiny s perinatálnou mortalitou do 7 ‰ (do 19. miesta tohto rebríčka) mali tieto náklady vyššie ako SR. Za Slovenskom sa však v rebríčku PM do 10 ‰ ocitli aj krajiny, kde náklady na zdravotnú starostlivosť na obyvateľa boli 2–4krát vyššie (Izrael, Holandsko, Grécko, UK, Dánsko, USA, Portugalsko či Írsko). SR dosiahla úroveň perinatálnej mortality ČR z rokov 2000–2001 až za 12 rokov [14, 17], hoci v rokoch 2011/2012 sa náklady na zdravotnú starostlivosť na obyvateľa v SR (1455/1377 US$) takmer priblížili nákladom v ČR (1546/1411 US$). Krajiny s lepšou perinatálnou a novorodeneckou mortalitou mali aj v tomto období 2–4krát vyššie náklady na zdravotnú starostlivosť na obyvateľa [18, 25, 27]. Určite je na mieste otázka, ako by vyzeralo umiestnenie SR, keby bol štát do perinatológie investoval toľko, ako investovala do svojej perinatológie ČR alebo severské krajiny EÚ.
Vývoj perinatálnej mortality a morbidity v Čechách aj na Slovensku mal priaznivý trend, ale SR stále zaostávala za ČR približne o 2 ‰. Za obdobie rokov 1993–2012 klesla perinatálna mortalita v ČR zo 7,9 ‰ na 3,4 ‰, čo predstavuje zlepšenie o 4,4 ‰ [26]. Pokiaľ sa však nejaká krajina dostane pod hranicu 4 ‰, je veľmi ťažké ďalej znižovať PM, o čom svedčia aj údaje v ČR z rokov 2007–2012 (tab. 11). Aj v SR perinatálna mortalita v období rokov 1993–2012 klesla z 10,2 ‰ na 5,1 ‰ (zlepšenie o 5,1 ‰), čo je o 0,7 ‰ viac ako v ČR v rovnakom období. Tento úžasný výsledok sa dosiahol najmä vďaka obetavej práci pôrodníkov a neonatológov, bez akejkoľvek výraznejšej finančnej podpory štátu. SR sa však ešte nedostala pod magickú hranicu 4 ‰. ČR od roku 2012 začala vykazovať PM podľa kritérií WHO, preto je potrebné pri posudzovaní dát poznať definované hodnotiace kritériá. V porovnaní s predchádzajúcim hodnotením sa PM v ČR zvýšila približne o 1,5 ‰. V tab. 11 je duálne zobrazenie PM v SR a ČR – na základe kritérií WHO a bez veľkých potratov (500–999 g). SR síce nemá kompatibilnú definíciu PM s WHO, ale na základe štatistík o potratoch je možné vykázať PM aj podľa kritérií WHO. Pripočítaním veľkých potratov by stúpla PM v SR každoročne približne o 2 ‰ (tab. 11 a 12). Keby sa však PM očistila o závažné VVCH, znamenalo by to zlepšenie o 1 ‰.
Tab. 11. Perinatálna mortalita podľa regionálnych a WHO kritérií v SR a v ČR v rokoch 2007–2012 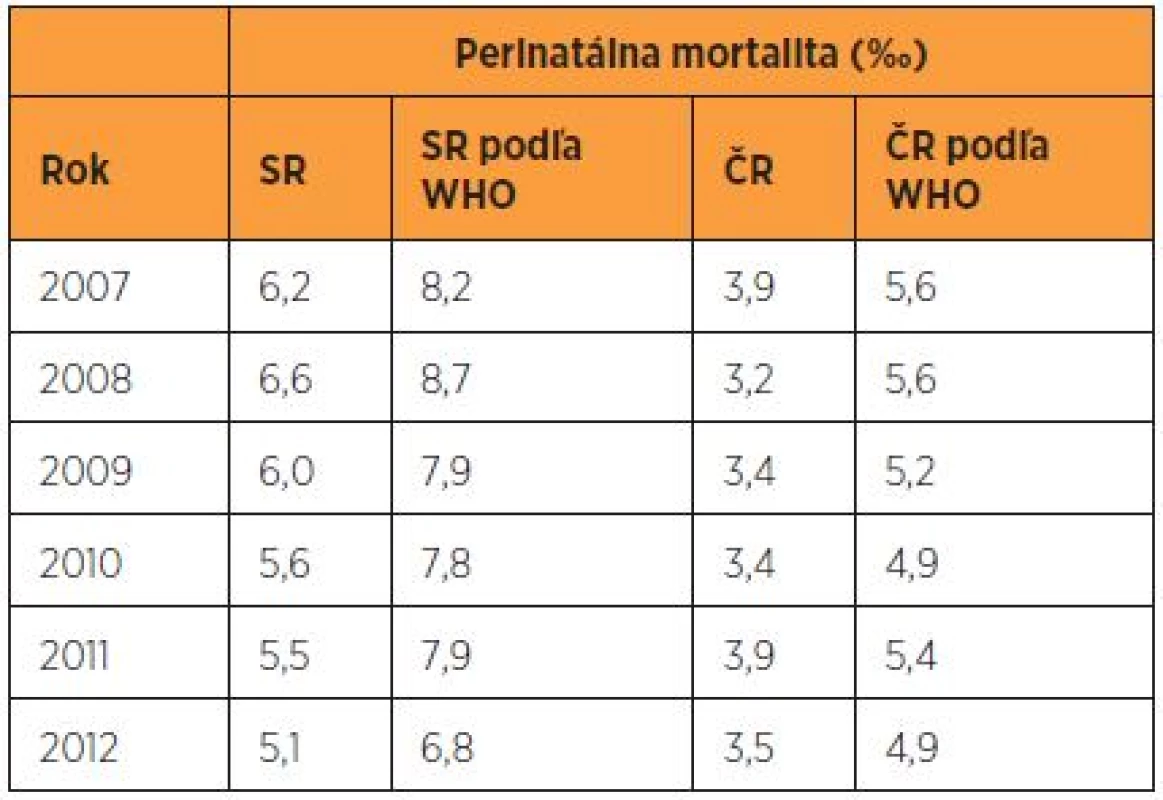
WHO – World Health Organisation, SR – Slovenská republika, ČR – Česká republika Tab. 12. Perinatálna mortalita (‰) podľa kritérií WHO a SR v rokoch 2007–2012 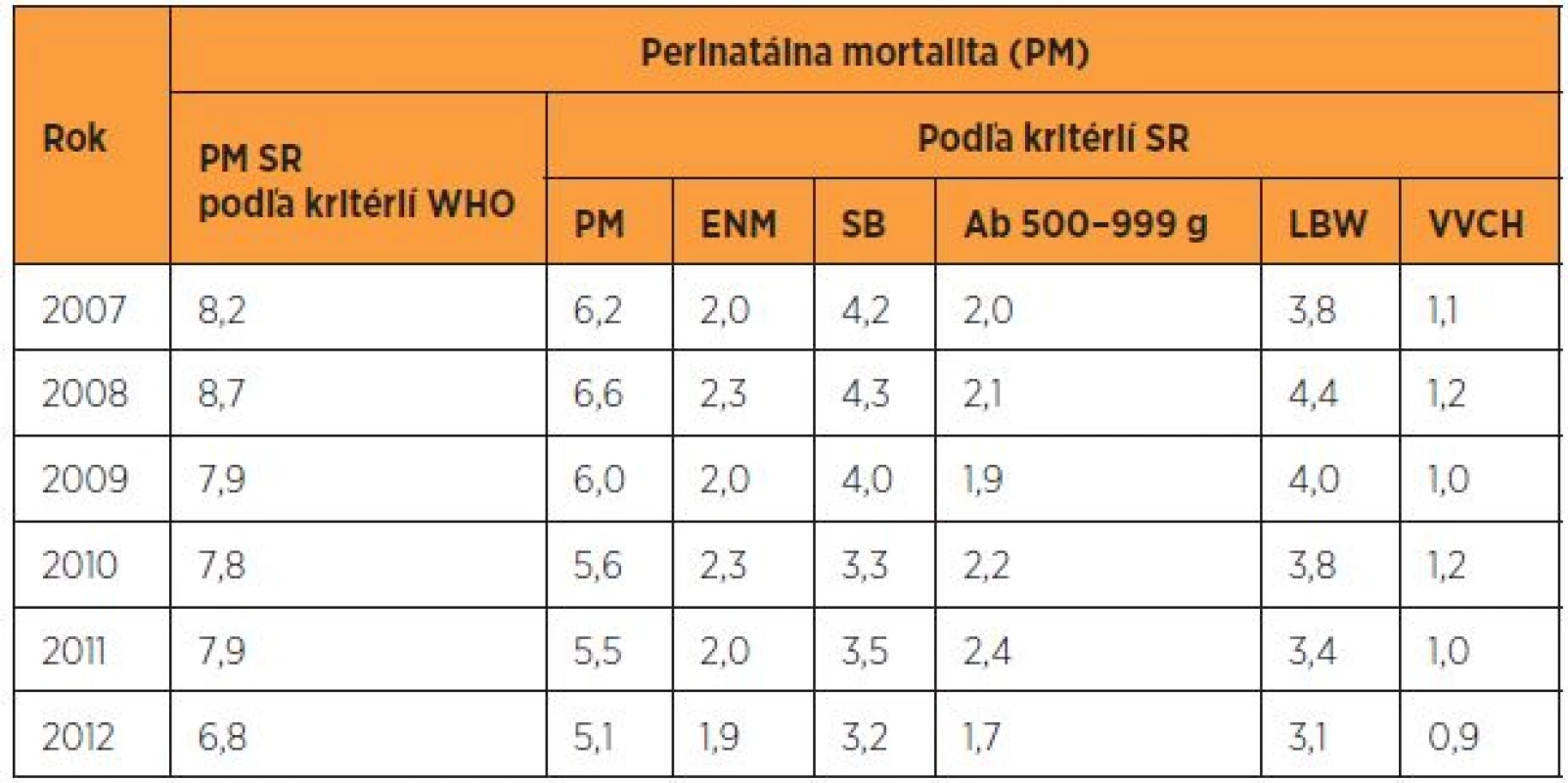
WHO – World Health Organisation, SR – Slovenská republika, ENM – včasná novorodenecká úmrtnosť, SB – mŕtvorodenosť, Ab – potraty, LBW – nízka pôrodná hmotnosť, VVCH – vrodené vývojové chyby Opakujúcim sa problémom slovenskej perinatológie v sledovanom období bol nedostatok kapacít perinatologických centier. Podobná situácia však bola aj v ČR [21]. Nedostatky boli aj v transporte in utero – neskorá konzultácia perinatologických centier, neštandardná aplikácia antibiotík a antenatálnych kortikosteroidov, absentujúce údaje v dokumentácii o čase ich aplikácie, absentujúce údaje o chorionicite a amnionicite gemín, nízka efektivita prenatálnej diagnostiky, nízky ultrazvukový záchyt závažných VVCH, absencia kvalitných údajov o prevalencii závažných VVCH [5, 6, 7, 9, 10, 14, 17]. V EÚ bola prevalencia závažných VVCH 26/1000 pôrodov, čo bolo približne 140 000 postihnutých živonarodených novorodencov. Prevalencia predčasne ukončených tehotností pre fetálne anomálie (TOPFA – Termination of Pregnancy for Fetal Anomaly) v EÚ bola 5,44/1000 pôrodov – od 0 v Írsku a na Malte (tu je TOPFA ilegálne) až po 10,5 v Paríži. V roku 2012 bolo v SR pre VVCH predčasne ukončených tehotností 5,2/1000 pôrodov [2, 14].
Perinatálnu mortalitu a morbiditu ovplyvňujú aj viacplodové tehotnosti (1,5 % v roku 2012), tehotnosti po technikách asistovanej reprodukcie (1,5 %), preeklampsia a jej komplikácie (4,3 % v roku 2012), pôrody žien s pregestačným a gestačným diabetes mellitus (2,1 % v roku 2012), drogovo závislé ženy (0,2 % v roku 2012) a ďalšie vysokorizikové gravidity [16].
Z prehľadu špecifickej mortality vyplýva, kde sú medicínske rezervy SR v znižovaní PM. Predovšetkým treba zlepšiť včasnú prenatálnu diagnostiku VVCH a termináciu závažných VVCH do 20. gestačného týždňa. Ďalej treba znížiť PM novorodencov s VLBW, čo znamená zlepšiť ich transport in utero do perinatologických centier. V neposlednom rade treba zlepšiť intrauterinný a peripartálny monitoring vysoko rizikových gravidít a ich manažment v perinatologických centrách. No a to najpodstatnejšie, čo môže prispieť k zlepšeniu PM, je adekvátne materiálno-technické vybavenie slovenských pôrodníc. Do budúcna sa črtá ešte jeden závažný problém – personálne zabezpečenie prevádzky PC. Z analýzy stavu v roku 2011 vyplynulo, že PC mali nepriaznivé vekové a kvalifikačné zloženie pôrodníkov aj neonatológov [12, 13].
Na základe opakovaných analýz aktuálnej situácie v slovenskej perinatológii a neonatologických výstupov (ktoré sa ani v ostatnom desaťročí výraznejšie nezlepšili), naďalej zostávajú v platnosti vypracované kritériá viability a odporúčania na poskytovanie intenzívnej starostlivosti u extrémne nezrelých novorodencov. Pod 24. gestačný týždeň a hmotnosť plodu menej ako 600 g sa odporúča paliatívny prístup. V období týždňov 24+0 a 25+6 a hmotnosti plodu 600–700 g treba prístup individualizovať. Od gestačného týždňa 26+0 a hmotnosti plodu viac ako 700 g sa odporúča aktívny prístup [1, 4, 19].
Záver
Slovenská republika dosiahla v roku 2012 historicky najlepší výsledok perinatálnej mortality (5,1 ‰). Medicínske rezervy v zlepšovaní hlavných ukazovateľov perinatálnej mortality sú naďalej v centralizácii patologických gravidít, transporte plodov s nízkou a veľmi nízkou pôrodnou hmotnosťou „in utero“ na vyššie pracoviská, v prenatálnej diagnostike VVCH a zlepšení antepartálneho a intrapartálneho monitoringu vysoko rizikových gravidít. Ekonomické rezervy sú v redukcii pôrodníc a ich adekvátnom materiálno-technickom vybavení.
Poďakovanie
Autori ďakujú všetkým kolegom, ktorí sa podieľali na zbere údajov a spolupracovali pri kompletizovaní perinatologických dát.
Doc. MUDr. Miroslav Korbeľ, CSc.
I. gynekologicko-pôrodnícka klinika LF UK a UNB
Antolská 11
851 07 Bratislava
e-mail: miroslav.korbel@post.sk
Zdroje
1. Demová, K., Magyarová, G., Bauer, F., et al. Včasná chorobnosť novorodencov s veľmi nízkou pôrodnou hmotnosťou v Slovenskej republike v rokoch 2000–2014. Gynekol prax, 2015, 13, 4, 179–183.
2. European Perinatal Health Report. Health and care of pregnant women and babies in Europe in 2010. May 2013. www.europeristat.com
3. Fertility statistics. Eurostat. June 2015. http://epp.eurostat.ec.europa.eu/statistics_explained/index.php/Fertility_statistics
4. Frič, I., Bauer, F., Magyarová, G., et al. Úmrtnosť a chorobnosť novorodencov s veľmi nízkou pôrodnou hmotnosťou. Gynekol prax, 2009, 7, 1, s. 18–21.
5. Korbeľ, M., Borovský, M., Danko, J., et al. Regionálna analýza perinatálnych výsledkov v SR za rok 2007. Gynekol prax, 2009, 7, 1, s. 9–14.
6. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2008. Gynekol prax, 2010, 8, 1, s. 37–43.
7. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2009. Gynekol prax, 2010, 8, 4, s. 193–199.
8. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatologických výsledkov Slovenskej republiky v rokoch 2007–2009. Čes Gynek, 2011, 76, 1, s. 18–24.
9. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza perinatálnych výsledkov v SR za rok 2010. Gynekol prax, 2011, 9, 2, s. 95–102.
10. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna morbidita a mortalita v Slovenskej republike v roku 2011. Gynekol prax, 2013, 11, 1, s. 13–19.
11. Korbeľ, M., Borovský, M., Danko, J., et al. Pôrody a potraty na Slovensku v roku 2011. Gynekol prax, 2013, 11, 1, s. 7–12.
12. Korbeľ, M., Kosibová, Z., Borovský, M., et al. Regionálna analýza pôrodníc v Slovenskej republike – I. (pôrodnícka časť). Gynekol prax, 2013, 11, 1, s. 25–34.
13. Korbeľ, M., Kosibová, Z., Zibolen, M., et al. Regionálna analýza pôrodníc v Slovenskej republike – II. časť (neonatológia). Gynekol prax, 2013, 11, 1, s. 35–43.
14. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna mortalita a morbidita v Slovenskej republike v roku 2012. Gynekol prax, 2014, 12, 1, s. 20–25.
15. Korbeľ, M., Borovský, M., Danko, J., et al. Pôrody a potraty v Slovenskej republike v roku 2012. Gynekol prax, 2014, 12, 1, s. 7–12.
16. Korbeľ, M., Borovský, M., Danko, J., et al. Analýza materskej morbidity v Slovenskej republike v roku 2012. Gynekol prax, 2014, 12, 1, s. 13–19.
17. Korbeľ, M., Borovský, M., Danko, J., et al. Perinatálna mortalita a morbidita v Slovenskej republike v roku 2013. Gynekol prax, 2015, 13, 4, s. 167–172.
18. Kristufkova, A., Korbel, M., Borovsky, M., Knight, M. Comparison of outcomes of perinatal care in Slovakia and the UK. Int J Gynaecol Obstet, 2013, 123, 2, p, 131–134.
19. Magyarová, G., Bauer, F., Hrdlíková, A., et al. Novorodenecká mortalita – trendy v Slovenskej republike v rokoch 2003–2014. Gynekol prax, 2015, 13, 4, 173–177.
20. Národné centrum zdravotníckych informácií. Starostlivosť o rodičku a novorodenca v SR 2013. ZŠ-51/2015, Národné centrum zdravotníckych informácií, 2015, 65.
21. Roztočil, A. Editorial. Čes Gynek, 2010, 75, 5, s.407.
22. Štembera, Z., Velebil, P. Mezinárodní srovnání úrovně perinatální péče v ČR. Čes Gynek, 72, 2007, 1, s. 5–10.
23. ŠÚ SR. Vývoj obyvateľstva v Slovenskej republike a krajoch v roku 2012. Demografia a sociálne štatistiky, Štatistický úrad SR 2013, 119.
24. The World Health Report 2005 – Make every mother and child count. WHO Library Cataloguing-in Publication Data. WHO Geneva 2005, 229 p.
25. The World Bank. Health expenditure per capita (current US$). The World Bank Group 2016. http://data.worldbank.org/indicator/SH.XPD.PCAP
26. Velebil, P. Výsledky perinatální péče v ČR v roce 2012. XXX. celostátní konference Sekce perinatální medicíny ČGPS ČLS JEP, 10.–12. 4. 2013, Lázně Jeseník.
27. WHO Regional Office for Europe. The European health report 2012: charting the way to well-being. http://www.euro.who.int/__data/assets/pdf_file/0004/197113/EHR2012
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článek Infarkt myokardu v graviditě
Článok vyšiel v časopiseČeská gynekologie
Najčítanejšie tento týždeň
2016 Číslo 4- Ne každé mimoděložní těhotenství musí končit salpingektomií
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Mýty a fakta ohledně doporučení v těhotenství
- Gynekologické potíže pomáhá účinně zvládat benzydamin
-
Všetky články tohto čísla
- Porovnanie perinatálnej mortality v Slovenskej republike v rokoch 2007–2009 a v rokoch 2010–2012
- Technika pánevní a paraaortální lymfadenektomie
- Současné možnosti ultrazvukové diagnostiky v urogynekologii
- Využití poměru koncentrací solubilního receptoru tyrozinkinázového typu 1 a placentárního růstového faktoru pro krátkodobou predikci a diagnostiku preeklampsie
- Závažná imunitní trombocytopenie diagnostikovaná v graviditě
- Infarkt myokardu v graviditě
- Septický šok v těhotenství na podkladě akutní pyelonefritidy
- Bronchopulmonální sekvestrace
- Hemangioblastom mozečku v těhotenství
- Aloimunitní trombocytopenie plodu u těhotné ženy s protilátkami anti-HPA-1a
- Praha, místo, kde byl proveden první císařský řez, kdy přežila současně matka i dítě?
-
XXII. sympozium imunologie a biologie reprodukce
Sympozium věnované Dr. Radslavovi Kinskému
Třešt, 26.–28. 5. 2016 - Možnosti užití selektivních modulátorů progesteronových receptorů v léčbě děložních myomů
- Česká gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Technika pánevní a paraaortální lymfadenektomie
- Praha, místo, kde byl proveden první císařský řez, kdy přežila současně matka i dítě?
- Současné možnosti ultrazvukové diagnostiky v urogynekologii
- Aloimunitní trombocytopenie plodu u těhotné ženy s protilátkami anti-HPA-1a
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



