-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Endoskopická drenáž infikované ohraničené pankreatické nekrózy s komplikovaným průběhem – kazuistika
Endoscopic drainage of infected pancreatic necrosis with complicated course – case report
This report describes a 55-year-old patient, who was transferred from a regional hospital for acute severe necrotizing pancreatitis complicated by the development of large, infected, walled-off pancreatic necrosis. Because of severe septic shock with high perioperative risk and multiorgan failure requiring artificial lung ventilation, the patient underwent endoscopic transgastric drainage of the walled-off pancreatic necrosis using a metallic lumen apposition stent. Efficient drainage and repeated endoscopic necrectomy resulted in overall gradual improvements in patient condition. Due to the complete regression of fluid collection after 5 weeks the metallic stent was extracted. The patient was fully realimented and rehabilitated after 2 months of hospitalization and was transferred to ambulatory care.
Keywords:
stent – acute pancreatits – drainage – endoskopy – pancreatic necrosis
Autori: Bawadekji Hexspoor D. 1; Tichý T. 1; Urban O. 1; Falt P. 1,2
Pôsobisko autorov: II. interní klinika – gastroenterologie a geriatrie LF UP a FN Olomouc 1; Katedra interních oborů, LF UK v Hradci Králové 2
Vyšlo v časopise: Gastroent Hepatol 2020; 74(2): 135-138
Kategória: IBD: kazuistika
doi: https://doi.org/10.14735/amgh2020135Súhrn
Uvádíme případ 55letého pacienta, který byl přeložen ze spádové nemocnice pro těžkou akutní pankreatitidu komplikovanou rozvojem rozsáhlé infikované ohraničené pankreatické nekrózy. Pro septický šok s multiorgánovým selháním, s nutností umělé plicní ventilace a s vysokým perioperačním rizikem byla provedena endoskopická transgastrická drenáž pomocí lumen apozičního metalického stentu. Po zajištění drenáže a opakované endoskopické nekrektomii postupně docházelo ke zlepšení celkového stavu pacienta. Vzhledem k úplné regresi tekutinové kolekce byl po 5 týdnech metalický stent extrahován. Plně realimentován a rehabilitován byl nemocný po celkové 2měsíční hospitalizaci propuštěn do ambulantní péče.
Klíčová slova:
akutní pankreatitida – drenáž – endoskopie – pankreatická nekróza – stent
Úvod
Akutní pankreatitida je zánětlivé onemocnění pankreatu, mezi jejíž komplikace patří vznik peripankreatických tekutinových kolekcí (PFCs – peripancreatic fluid colections), které mohou vést k závažným stavům vyžadujícím endoskopické nebo chirurgické řešení. Uvádíme případ pacienta s těžkou akutní pankreatitidou komplikovanou rozvojem rozsáhlé infikované ohraničené pankreatické nekrózy (WON – walled-off necrosis), která byla úspěšně vyřešena endoskopickou drenáží.
Popis případu
Pacient, 55 let, bez významného předchorobí, prodělal ve spádové nemocnici akutní nebiliární pankreatitidu. V odstupu 8 týdnů došlo k rozvoji septického šoku s multiorgánovým selháním, dle CT byla zjištěna rozsáhlá retroperitoneální ohraničená tekutinová kolekce se solidními sekvestry a obsahem plynu (obr. 1). Pro oběhovou nestabilitu s respiračním selháním a s nutností umělé plicní ventilace byl nemocný hospitalizován na anesteziologické klinice. Na základě multidisciplinárního konzilia byla provedena endosonograficky navigovaná transgastrická drenáž pomocí lumen apozičního stentu (LAMS – lumen apposing metal stent) (Niti-S SPAXUS 20 × 16 mm, TaeWoong Medical), do kterého byl zaveden pojistný koaxiální double pig-tail stent (Solus 10 Fr 5 cm, Cook Medical) (obr. 2–4). Během intervence byl získán materiál na kultivaci, byla zavedena nazojejunální sonda k enterální výživě a nazogastrická sonda k derivaci žaludečního obsahu při edému duodena. Po drenáži dochází ke stabilizaci stavu, nemocný byl extubován a přeložen na jednotku intenzivní péče (JIP), kde pokračovala komplexní léčba. V dalším průběhu, 12 dní od prvotní drenáže, se objevily náhlé bolesti břicha s vysokým nárůstem zánětlivých parametrů a při kontrolní gastroskopii byla prokázána obturace LAMS nekrotickými hmotami. Stent byl zprůchodněn, z dutiny bylo vybaveno množství nekrotických hmot a v následujících týdnech byly prováděny opakované endoskopické nekrektomie pomocí polypektomických kliček (obr. 5). Nadále přetrvával velký odpad z derivační nazogastrické sondy, při jejímž ucpání došlo k aspiraci a znovu k rozvoji akutní respirační insuficience s nutností toalety dýchacích cest pomocí bronchoskopie, neinvazivní a následně i umělé plicní ventilace. Byla zavedena operační tracheostomie a proběhly další dvě sezení endoskopické nekrektomie. Stav nemocného se postupně zlepšil, po extubaci byl přeložen zpět na JIP a následně na standardní interní oddělení. Vzhledem ke kompletní regresi kolekcí na kontrolním CT byl LAMS s odstupem 5 týdnů od primární drenáže extrahován (obr. 6). Pacient byl plně realimentován a rehabilitován a po celkové 2měsíční hospitalizaci propuštěn do ambulantní péče. Dispenzární ambulantní kontroly byly příznivé vč. kontrolního CT (obr. 7) a laboratorního nálezu.
Obr. 1. CT břicha – rozsáhlá ohraničená pankreatická nekróza se solidními sekvestry a obsahem plynu.
Fig. 1. Abdominal CT – extensive walled-off pancreatic necrosis with solid sequestration and gas content.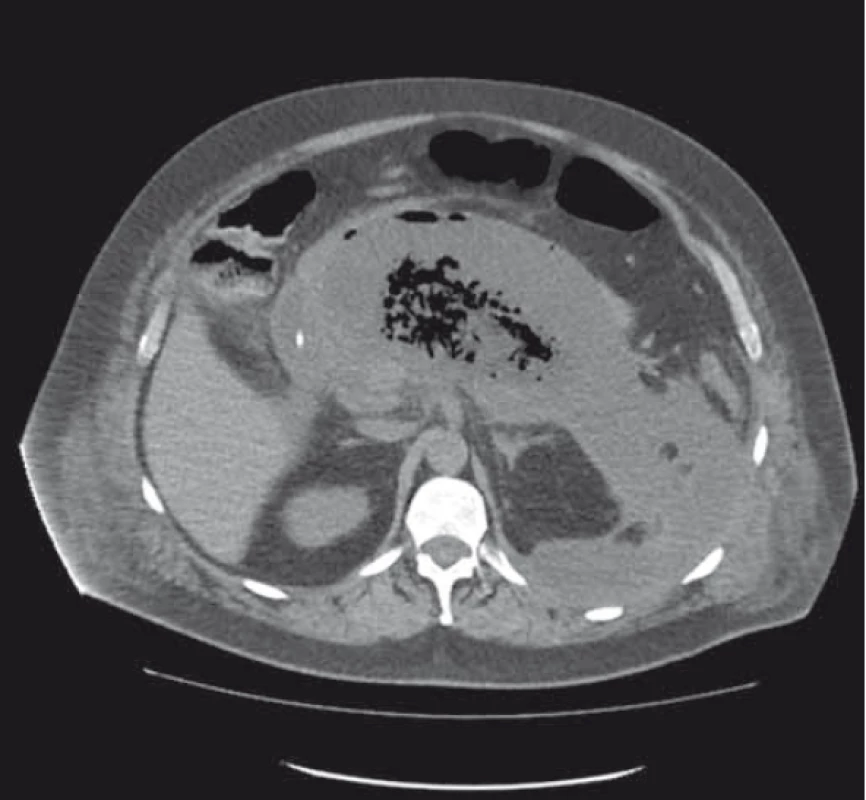
Obr. 2. Lineární endosonografie – ohraničená retrogastrická tekutinová kolekce s heteroechogenním obsahem.
Fig. 2. Linear endosonography – walled-off retrogastric fluid colection with heteroechogenic content.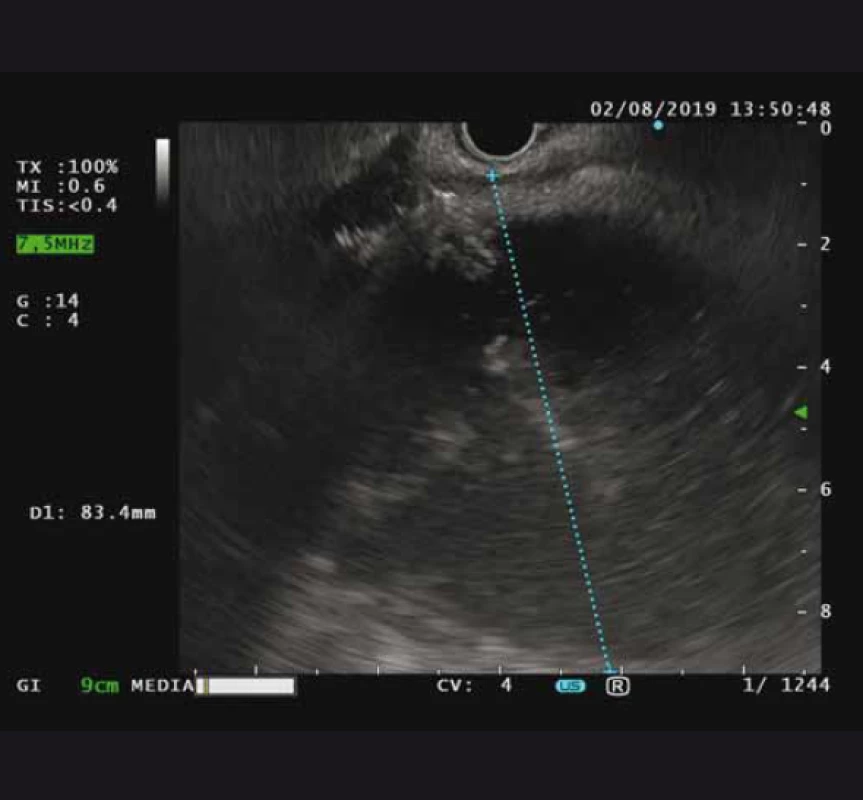
Obr. 3. Horní endoskopie – proximální (gastrická) část lumen apozičního metalického stentu, v jehož lumen je zavedený plastový double pig-tail stent.
Fig. 3. Upper endoscopy – the proximal (gastric) part of the lumen aposition metallic stent in which the plastic double pig-tail stent is inserted.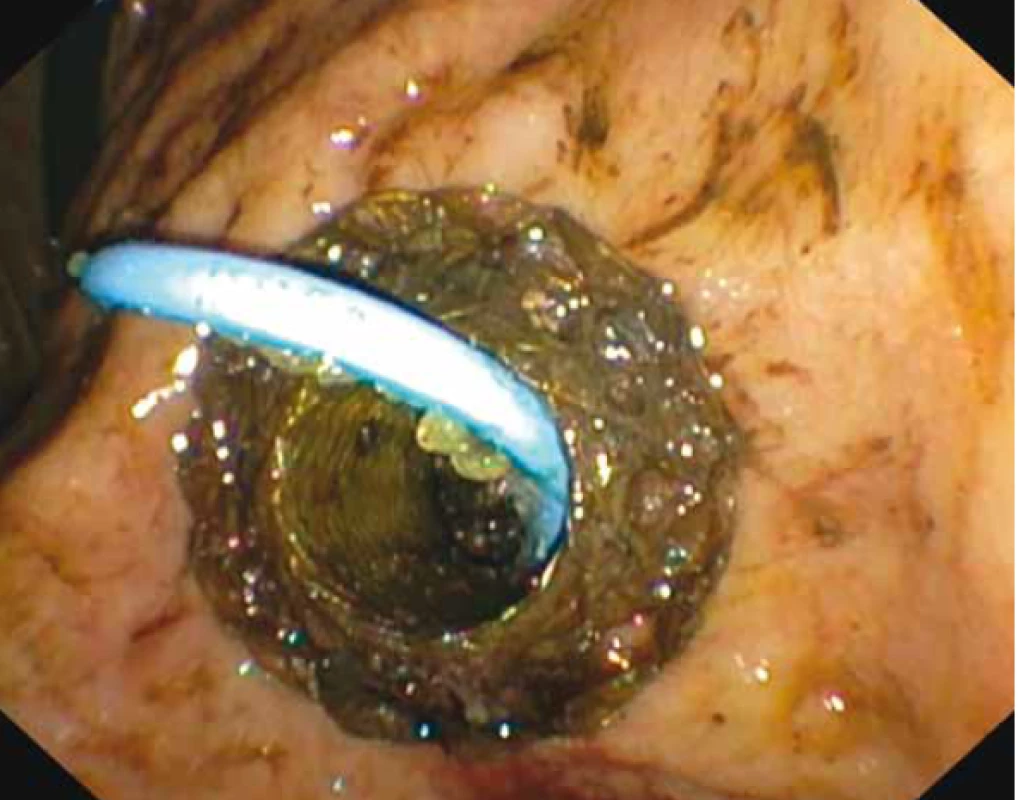
Obr. 4. CT břicha – ohraničená pankreatická nekróza po endoskopické drenáži s patrným lumen apozičním metalickým stentem a plastovým double pig-tail stentem, které spojují žaludek s dutinou nekrózy.
Fig. 4. Abdominal CT – walled-off pancreatic necrosis after endoscopic drainage with visible lumen aposition metallic stent and plastic double pig-tail stent connecting the stomach to the necrosis cavity.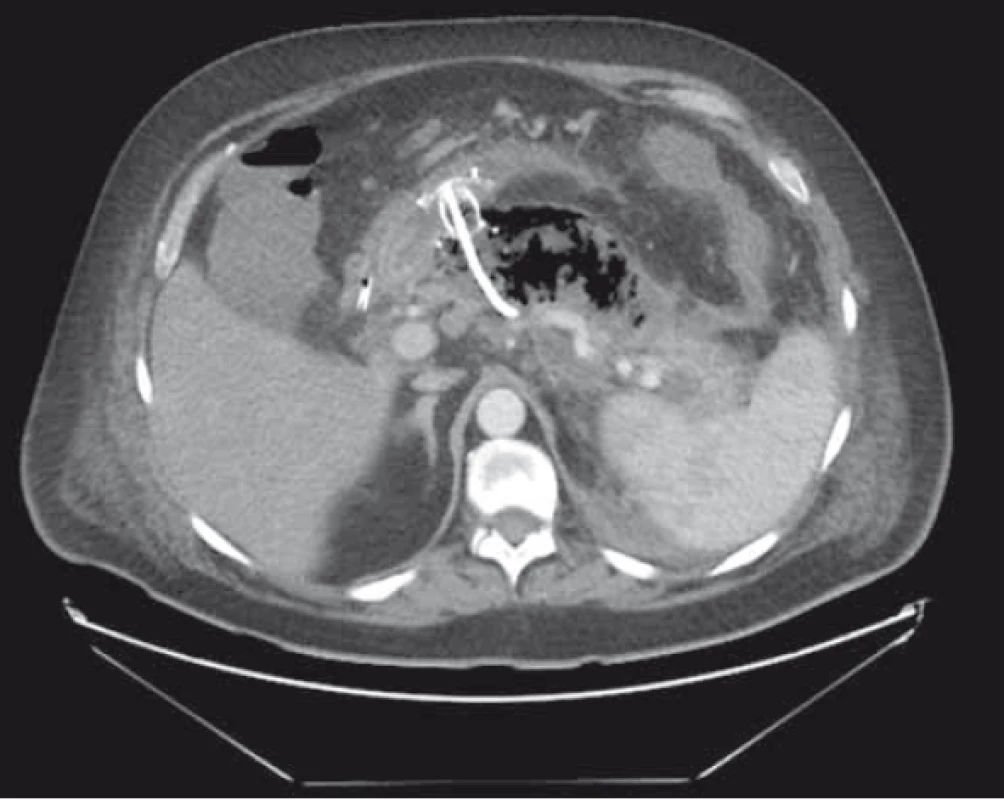
Obr. 5. Horní endoskopie – pohled do nekrotické dutiny přes lumen metalického stentu s patrnými černohnědými nekrotickými hmotami.
Fig. 5. Upper endoscopy – view to the necrotic cavity through a metallic stent lumen with visible black-brown necrotic masses.
Obr. 6. Horní endoskopie – pohled do vygranulované dutiny bez dalších nekrotických hmot těsně po extrakci metalického stentu.
Fig. 6. Upper endoscopy – view of the pelleted cavity without additional necrotic masses just after the metallic stent extraction.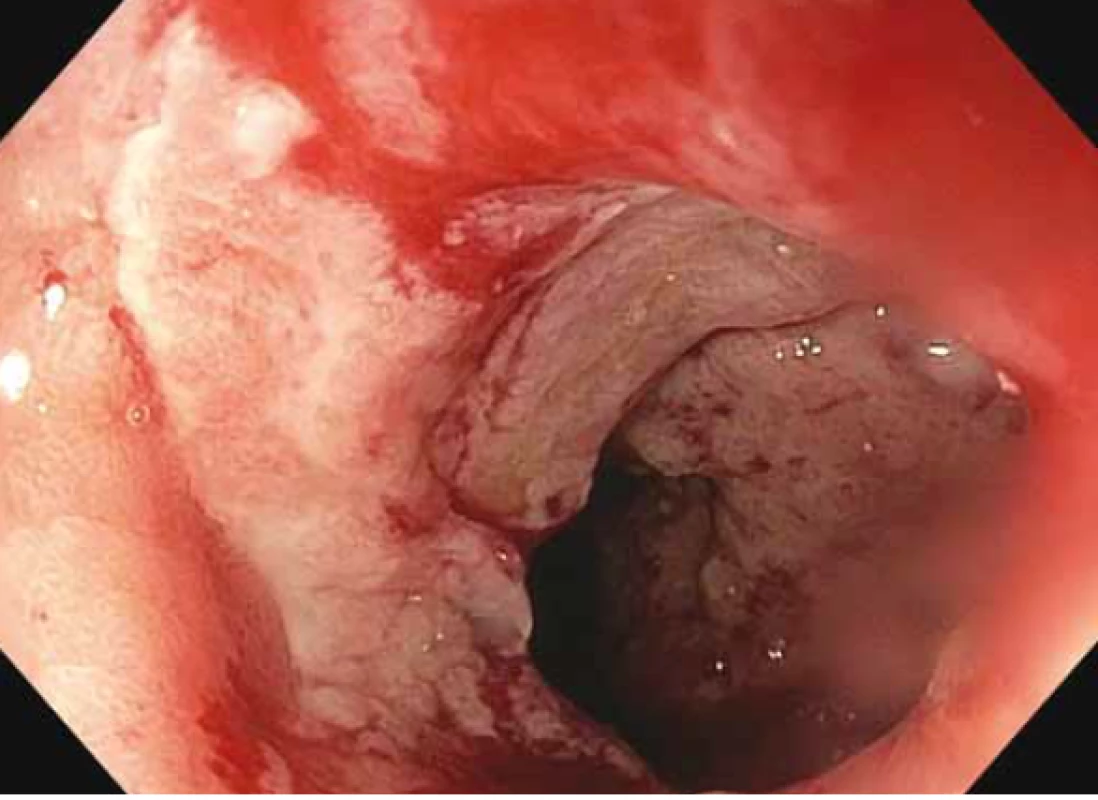
Obr. 7. CT břicha – kompletní regrese ohraničené pankreatické nekrózy po endoskopické drenáži.
Fig. 7. Abdomen CT – complete regression of walled-off pancreatic necrosis after endoscopic drainage.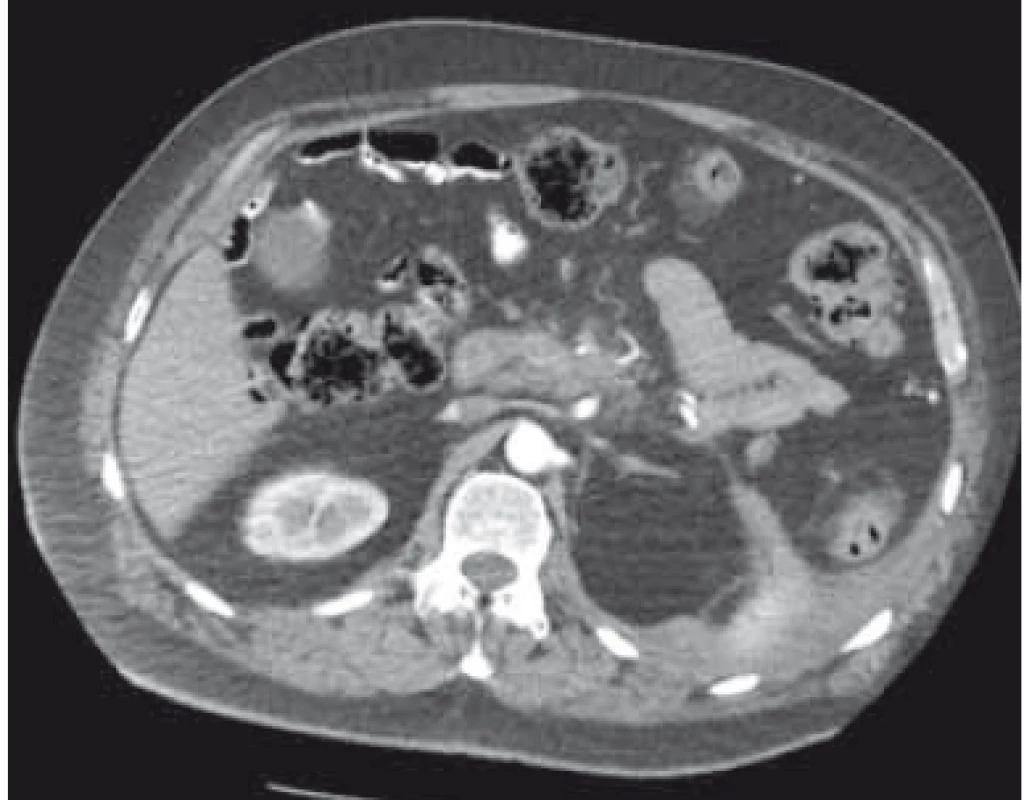
Diskuze
Klasifikaci peripankreatických kolekcí následkem akutní pankreatitidy klasifikuje tzv. revidovaná Atlantská klasifikace [1]. Akutní intersticiální edematózní pankreatitida může vést k rozvoji akutní PFCs (< 4 týdny trvání) či ke vzniku již ohraničené pankreatické pseudocysty (> 4 týdny trvání). Akutní nekrotizující pankreatitida pak může vést ke vzniku akutní nekrotické kolekce (< 4 týdny trvání) či WON (> 4 týdny trvání). Řešení těchto komplikací se postupně změnilo. Část tekutinových kolekcí intervenci nevyžaduje a je zvládnutelná konzervativně. Indikací k intervenci jsou obvykle známky infekce a útlakové symptomy. Studie z roku 2018 ukázala, že u pacientů s nekrotizující pankreatitidou došlo u 93 % ke vzniku akutní nekrotické kolekce. U 70 % přeživších nemocných z této skupiny se následně stav vyvinul až do WON, z nichž 10 % zemřelo, u 63 % byla nutná drenáž a ve 27 % byla léčba konzervativní [2]. V rámci řešení tekutinových kolekcí se v poslední době spíše ustupuje od chirurgické intervence a do popředí se dostávají miniinvazivní přístupy jako endoskopické transgastrické nebo transduodenální drenáže, obvykle navigované pomocí endosonografie, zejména pak v případě přítomnosti žaludečních varixů nebo nepřítomnosti vyklenutí stěny žaludku [3]. Původní plastové drény postupně nahrazují tzv. lumen apoziční samoexpandibilní stenty, které přes významně vyšší cenu zajišťují svým lumen účinnější drenáž a navíc umožňují jednoduchý endoskopický přístup do dutiny pro následné nekrektomie. Tento postup se oproti klasické otevřené nekrektomii zdá mít nižší letalitu a menší výskyt komplikací [4,5]. Založení perkutánní drenáže pseudocyst pak má obdobnou klinickou úspěšnost jako endoskopická drenáž, ale proti endoskopickému řešení je zatížena delší hospitalizací, vyšší mírou reintervencí a opakovaného provádění kontrolních zobrazovacích metod [6]. Velmi důležitou součástí terapeutického postupu je také co nejrychlejší zahájení enterální výživy. Bylo prokázáno, že prolongovaná totální parenterální výživa je spojena s intestinální slizniční atrofií, vedoucí až k bakteriální translokaci [7], zvyšující riziko nozokomiálních infekcí a orgánového selhání. Enterální výživa je spojena se signifikantní redukcí mortality a výskytu komplikací, a proto by měla být standardem při komplexní péči o pacienty s těžkou akutní pankreatitidou [8].
Závěr
V naší práci uvádíme případ pacienta s těžkou akutní pankreatitidou komplikovanou vznikem infikované WON a septickým šokem s multiorgánovým selháním. Přes těžký stav se během 2měsíční hospitalizace podařilo díky endoskopické drenáži pomocí LAMS, opakovaným endoskopickým nekrektomiím a komplexní péči vč. důsledné enterální výživy dosáhnout stabilizace a pacient mohl být propuštěn do domácí péče. Endoskopická drenáž symptomatických PFCs je perspektivní miniinvazivní platformou v řešení komplikací akutní pankreatitidy.
Doručeno/ Submitted: 21 1. 2020
Přijato/ Accepted: 28. 2. 2020
MU Dr. Diana Hexspoor Bawadekji
II. interní klinika – gastroenterologie a geriatrie
LF UP a FN Olomouc
I. P. Pavlova 185/ 6
779 00 Olomouc
diana.hexspoorbawadekji@fnol.cz
Konflikt zájmů: Autoři deklarují, že text článku odpovídá etickým standardům, byla dodržena anonymita pacientů a prohlašují, že v souvislosti s předmětem článku nemají finanční, poradenské ani jiné komerční zájmy.
Publikační etika: Příspěvek nebyl dosud publikován ani není v současnosti zaslán do jiného časopisu pro posouzení. Autoři souhlasí s uveřejněním svého jména a e-mailového kontaktu v publikovaném textu.
Dedikace: Článek není podpořen grantem ani nevznikl za podpory žádné společnosti.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Conflict of Interest: The authors declare that the article/ manuscript complies with ethical standards, patient anonymity has been respected, and they state that they have no financial, advisory or other commercial interests in relation to the subject matter.
Publication Ethics: This article/ manuscript has not been published or is currently being submitted for another review. The authors agree to publish their name and e-mail in the published article/ manuscript.
Dedication: The article/ manuscript is not supported by a grant nor has it been created with the support of any company.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Zdroje
1. Thoeni RF. The revised Atlanta classification of acute pancreatitis: its importance for the radiologist and its effect on treatment. Radiology 2012; 262(3): 751–764. doi: 10.1148/ radiol.11110947.
2. Manrai M, Kochhar R, Gupta V et al. Outcome of acute pancreatic and peripancreatic collections occurring in patients with acute pancreatitis. Ann Surg 2018; 267(2): 357–363. doi: 10.1097/ SLA.0000000000002065.
3. Kliment M, Urban O, Fojtík P et al. Endoskopická drenáž pankreatických tekutinových kolekcií – 6-ročná skúsenosť v terciárním gastroenterologickom centre v období rokov 2006–2012. Gastroent Hepatol 2017; 71(3): 199–207. doi: 10.14735/ amgh2017199.
4. Rasch S, Phillip V, Reichel S et al. Open Surgical versus minimal invasive necrosectomy of the pancreas – a retrospective multicenter analysis of the German Pancreatitis Study Group. PLoS One 2016; 11(9): e0163651. doi: 10.1371/ journal.pone.0163651.
5. Bakker OJ, van Santvoort HC, van Brunschot S et al. Endoscopic transgastric vs surgical necrosectomy for infected necrotizing pancreatitis: a randomized trial. JAMA 2012; 307(10): 1053–1061. doi: 10.1001/ jama.2012.276.
6. Akshintala VS, Saxena P, Zaheer A et al. A comparative evaluation of outcomes of endoscopic versus percutaneous drainage for symptomatic pancreatic pseudocysts. Gastrointest Endosc 2014; 79(6): 921–928. doi: 10.1016/ j.gie.2013.10.032.
7. Tenner S, Baillie J, DeWitt J et al. American College of Gastroenterology guideline: management of acute pancreatitis. Am J Gastroenterol 2013; 108(9): 1400–1416. doi: 10.1038/ ajg.2013.218.
8. Al-Omran M, Albalawi ZH, Tashkandi MF et al. Enteral versus parenteral nutrition for acute pancreatitis. Cochrane Database Syst Rev 2010; (1): CD002837. doi: 10.1002/ 14651858.CD002837.pub2.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2020 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Covid-19 a játra
- Editorial
- Doporučený postup České hepatologické společnosti ČLS JEP pro diagnostiku a léčbu nealkoholové tukové choroby jater
- Infection in patients hospitalised with advanced chronic liver disease (cirrhosis) – single-centre experience
- De novo non-alcoholic fatty liver disease after liver transplantation – as diagnosed by magnetic resonance
- Doporučení pro léčbu idiopatických střevních zánětů v době pandemie covid-19
- Odporúčania slovenskej Pracovnej skupiny pre IBD pri SGS pre liečbu biosimilárnymi anti-TNF biologikami u dospelých a detských pacientov
- Endoskopická drenáž infikované ohraničené pankreatické nekrózy s komplikovaným průběhem – kazuistika
- Čtyřleté zkušenosti s monitorováním farmakokinetiky infliximabu a adalimumabu u pacientů s idiopatickými střevními záněty
- Vedolizumab v léčbě Crohnovy choroby ve světle nových poznatků
- Laserová litotripse zaklíněného biliárního konkrementu v tlustém střevě
- Anderson-Fabryho choroba a postižení gastrointestinálního traktu
- Gastroenterologie a gastrointestinální endoskopie v podmínkách pandemie viru SARS-CoV-2
- Devadesátiny doc. MU Dr. Miloše Sedláčkové, CSc.
- Životní jubileum As. MU Dr. Hany Dvořákové, CSc.
- Komentář k článku: Caha M, Politová P, Vlk R et al. Překvapivá příčina úmrtí pacienta s krvácením do horního trávicího traktu. Gastroent Hepatol 2020; 74(1): 50–53. doi: 10.14735/ amgh202050.
-
Novel Pancreatic Developmentsprof. Peter Layer – Gastro Update Europe 2019, Budapest
Nové poznatky o pankreatu -
Biliopancreatic endoscopy
prof. Marco Bruno – Gastro Update Europe 2019, Budapest - Novel Developments In Intestinal Endoscopy<br> prof. Oliver Pech – Gastro Update Europe 2019, Budapest
- Výběr z mezinárodních časopisů
- Kreditovaný autodidaktický test
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Covid-19 a játra
- Endoskopická drenáž infikované ohraničené pankreatické nekrózy s komplikovaným průběhem – kazuistika
- Doporučený postup České hepatologické společnosti ČLS JEP pro diagnostiku a léčbu nealkoholové tukové choroby jater
- Doporučení pro léčbu idiopatických střevních zánětů v době pandemie covid-19
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



