-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Botulotoxin v léčbě spasticity horní končetiny po cévní mozkové příhodě
Komentář k práci Opavského et al. Spasticita horní končetiny – modulace terapií botulotoxinem typu A a odraz v kortikální somatosenzitivní aktivaci
Vyšlo v časopise: Cesk Slov Neurol N 2011; 74/107(1): 60-61
Kategória: Komentář
Svalová slabost, ztráta obratnosti a spasticita jsou nejvýraznějšími projevy syndromu centrálního motoneuronu, které přímo vedou k invaliditě nemocných. Nejčastější příčinou syndromu horního motoneuronu jsou CMP a spasticita je přitom nejvýraznějším problémem. Spasticita horní končetiny je dlouhodobým následkem CMP u 25–55 % nemocných. Vede k poruše funkce, deformitě HK, může být provázena bolestí, ovlivňuje náladu, samostatnost nemocných a působí zvýšenou zátěž u osoby pečující o nemocného. Botulotoxin se stále častěji používá v léčbě této fokální spasticity. Avšak v této souvislosti vyvstává celá řada otázek, problémů i vztahů, které je nutno zodpovědět, objasnit či potvrdit – ať již praxí nebo v dalších klinických projektech.
Dosud proběhla celá řada randomizovaných klinických studií zaměřených na účinnost botulotoxinu v terapii fokální spasticity horní končetiny po CMP. Po aplikaci botulotoxinu do spastických svalů HK byl hodnocen po 3–4 týdnech klinický efekt (ten největší) a po třech měsících posouzen výsledný stav (vlastní efekt botulotoxinu se v této době již vyčerpával). Ve většině studií byla rovněž větev s placebem a další větve používaly různou dávku botulotoxinu (většinou dvě i tři různé dávky). Studie byly diferencovány na podkladě použitého typu botulotoxinu (A a výjimečně B), preparátu (Botox, Dysport, Xeomin, Myobloc), ředění preparátu, podle počtu vpichů na sval, podle způsobu aplikace (z volné ruky, dutou EMG jehlou s registrací klidové spastické aktivity, se stimulací zavedenou jehlou). Ve studiích byl definován takový typ spasticity, na který byla studie zaměřena (většinou flekční spasticita ruky a prstů, méně flekční a pronační spasticita ruky). Podle toho se lišily i svaly a dávky botulotoxinu. Všichni nemocní aktivně rehabilitovali. Pro stanovení stupně spasticity i poruchy funkce spastické HK byly použity různé škály (nejčastěji modifikovaná Ashworthova stupnice – MAS, dále Disability assessment scale – DAS, svalový test, testy obratnosti – Nine hole peg test – 9HPT, Clinical global impression – CGI, a další). Kontrolní klinická vyšetření s opakováním těchto testů v době největšího účinku (3–4 týdny) a v době vyčerpávajícího se efektu (3–4 měsíce) byla zabudována do protokolu všech studií. Jako důležitý časový mezník byl stanoven začátek klinického efektu (většinou 2–7 dnů po aplikaci), dále období největšího efektu botulotoxinu (po 3–4 týdnech) a vždy také termín začátku potíží s návratem spasticity HK (tab. 1) [1–3].
Tab. 1. Přehled randomizovaných klinických studií zaměřených na hodnocení botulotoxinu v léčbě spasticity horní končetiny po CMP. 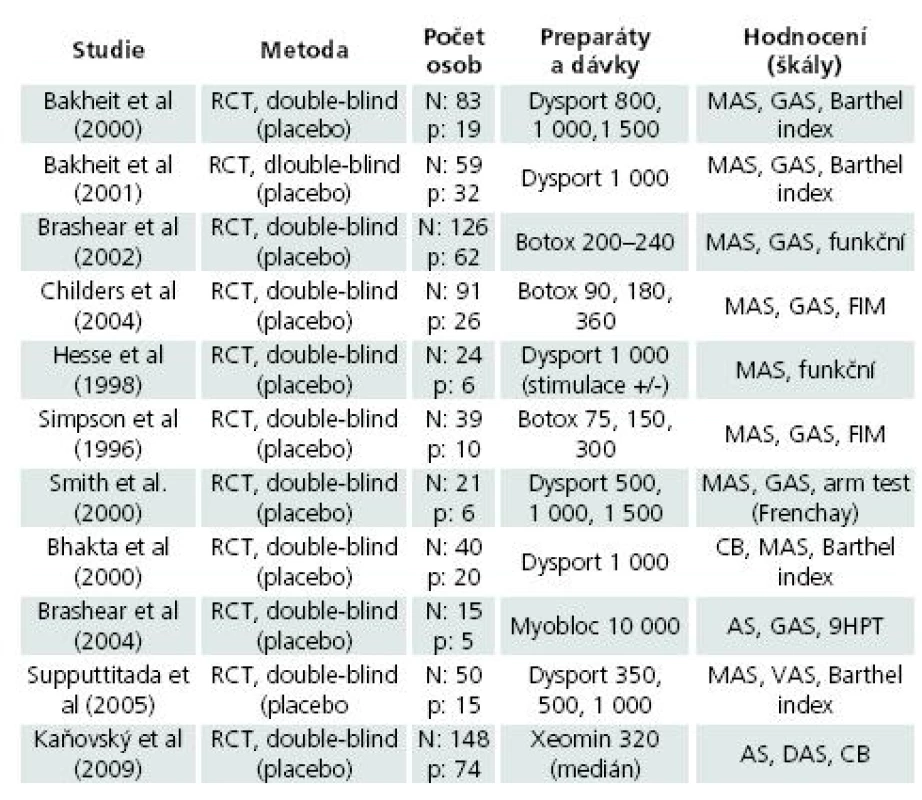
RCT (randomizovaná studie), N (celkový počet nemocných), p (počet nemocných s aplikací placeba), MAS (modifikovaná Ashworthova stupnice), AS (Ashworthova stupnice), GAS (škála celkového hodnocení), FIM (hodnocení funkční nezávislosti), VAS (vizuální analogová škála), CB (škála zatížení pečovatele), 9HPT (škála devíti otvorů) V klinických studiích došlo vždy ke statisticky významnému snížení spasticity svalů, do kterých byl botulotoxin aplikován (srovnání s placebem). Přitom zmírnění potíží nemocného, snížení zátěže pečující osoby, zlepšení soběstačnosti a dalších funkčních testů nebylo vždy tak významné a neprovázelo paralelně snížení spasticity. U části nemocných s malým funkčním zlepšením při výrazném lokálním efektu ve svalech po aplikaci botulotoxinu se mohlo jednat o chybnou indikaci. Podstatně lepší klinický efekt byl v otevřených studiích s flexibilním režimem aplikací [4].
U nemocných s flekční spasticitou ruky a prstů a bez aktivní extenze ruky velmi často nedojde ke zlepšení extenze ruky ani po infiltraci flexorů, a to na podkladě snížení reciproční inhibice extenzorů (se kterou kalkulujeme). Svaly s kontrakturou (bez tzv. dynamické spasticity) se botulotoxinem neuvolní. U spastické ruky s těžkým oslabením flexorů prstů si nelze stanovit jako cíl léčby návrat jemné dovednosti ruky. Zlepší se pouze úchop či přidržení předmětů spastickou rukou.
Jiným problémem je indikace svalů vhodných k aplikaci botulotoxinu. Při klinickém vyšetření si všímáme nejen stupně spasticity jednotlivých svalů a skupin, ale také fokálních projevů spasticity. Typická je flekční spasticita ruky a prstů. Ta je nápadná. Avšak ulnární deviace ruky s identifikací, zda se jedná o spastický ulnární flexor karpu či extenzor, je již náročnější (EMG). Rovněž spastická extenze ruky, addukce palce či spasticta povrchního flexoru prstů (např. intrinsic plus) vyžadují zkušenosti lékaře. Při aplikaci botulotoxinu do svalů ruky a předloktí je velmi často nezbytné použít dutou jehlovou elektrodu se snímáním aktivity spastických svalů. Někdy je velmi výhodná přímá stimulace svalu zavedenou jehlou – je možno odečíst správnost zavedení na podkladě vyvolaného pohybu ruky či jednotlivých prstů.
Všichni nemocní se spasticitou ruky po CMP vyžadují řízenou rehabilitaci, ergoterapii, často i dlahování. Péče o nemocné se spasticitou po CMP je náročná, odehrává se na několika úrovních a je společným dílem mnoha odborníků. Je tedy logické, že i u nás se postupně rozvíjí program zaměřený na léčbu spasticity po CMP. Doufáme, že vznik specializovaných center (jako je tomu již v některých rozvinutých zemích – např. Velká Británie) povede jak ke zlepšení úrovně medicínských znalostí v této problematice, tak k podstatnému zlepšení péče o nemocné po CMP [5].
Lokální aplikace botulotoxinu do spastického svalu vede ke snížení patologicky zvýšeného svalového tonu. Na tom se podílí blokáda nervosvalových plotének (blok uvolnění kvant acetylcholinu z presynaptické části), a to jak extrafuzálních (alfa-motoneuronů), tak těch intrafuzálních (gama-motoneuronů, ve svalových vřeténkách). Tím dojde k oslabení svalu (blok extrafuzálních plotének), ke snížení aference ze svalových vřetének (snížení napětí vřeténka při blokádě nervosvalových plotének intrafuzálních svalů s následných snížením stimulů tvořících se v anulospirálních zakončení ploténky – třídy Ia), a tím ke snížení spastické hypertonie svalu. Tyto dva mechanizmy působení jsou logické a všeobecně akceptované jako daná skutečnost. Působení botulotoxinu však není omezeno jen na 3–4 měsíce po aplikaci, ale trvá mnohdy dobu delší. A při opakované aplikaci se již spasticita (ale také např. dystonie) nevrací do tak těžkého stupně a může dokonce změnit svůj klinický projev. V této souvislosti bylo provedeno mnoho experimentálních studií, které sledovaly retrográdní axonální transport botulotoxinu z oblasti nervosvalové ploténky do zadních míšních rohů, ale také aktivitu v podkorových i korových centrech. Na tyto experimentální práce s laboratorními zvířaty navázala celá řada humánních pozorování, a to včetně neurofyziologického monitorování efektu botulotoxinu na různé úrovni senzomotorického systému. Neurofyziologicky zaměřená je rovněž práce R. Opavského a kolektivu neurologické kliniky v Olomouci, kteří se zabývají korovými SEP n. medianus u nemocných po CMP, u kterých byl aplikován botulotoxin do svalů pro fokální spasticitu HK. Soubor nemocných tvoří 17 osob po CMP v řečišti střední mozkové arterie. Klinické vyšetření, hodnocení spasticity na podkladě škál i SEP n. medianus oboustranně byly hodnoceny před aplikací, 4 a 12 týdnů po aplikaci. Hodnoceny byly obě kortikální komponenty SEP n. medianus. Práce je přínosná nejen z hlediska průkazu případné změněné excitability, ale také vzhledem k rozdílné roli dominantní a nedominantní hemisféry.
doc. MUDr. Edvard Ehler, CSc.
Neurologická klinika
Pardubická krajská nemocnice, a.s.
Kyjevská 44
532 03 Pardubice
e-mail: edvard.ehler@nemocnice-pardubice.cz
Zdroje
1. Elia AE, Filippini G, Calandrella D, Albanese A. Botulinum neurotoxins for post-stroke spasticity in adults: a systematic review. Mov Disord 2009; 24(6): 801–812.
2. Rosales RL, Chua-Yap AS. Evidence-based systematic review on the efficacy and safety of botulinum toxin-A therapy in post-stroke spasticity. J Neural Transm 2008; 115(4): 617–623.
3. Kanovský P, Slawek J, Denes Z, Platz T, Sassin I, Comes G et al. Efficacy and safety of botulinum neurotoxin NT 201 in poststroke upper limb spasticity. Clin Neuropharm 2009; 32(5): 259–265.
4. Slawek J, Bogucki A, Reclawowicz D. Botulinum toxin type A for upper limb spasticity following stroke: an open-label study with individualised, flexible injection regimens. Neuro Sci 2005; 26(1): 32–39.
5. Ward AB. Spasticity treatment with botulinum toxins. J Neural Transm 2008; 115(4): 607–616.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2011 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
-
Výroční kongres České neurochirurgické společnosti ČLS JEP
3.–5. 11. 2010, Clarion Congress Hotel Ostrava
Neurochirurgická klinika Fakultní nemocnice Ostrava - Farmakologická neuroprotekce u akutní ischemické cévní mozkové příhody
- Účinnost piracetamu, vinpocetinu a Ginkgo biloba na poruchy učení a paměti vyvolané antipsychotiky.
- Neurologie v České a slovenské neurologii a neurochirurgii
- Validizační studie české verze dotazníku FAQ
- Resekční epileptochirurgie u pacientů s perirolandickou epilepsií
- 12-kDa FK 506-vážící protein zapojený do neuroprotektivního účinku dantrolenu v mozkové kůře potkanů po ischemicko-reperfuzním postižení
- Spasticita horní končetiny – modulace terapií botulotoxinem typu A a odraz v kortikální somatosenzitivní aktivaci
-
Botulotoxin v léčbě spasticity horní končetiny po cévní mozkové příhodě
Komentář k práci Opavského et al. Spasticita horní končetiny – modulace terapií botulotoxinem typu A a odraz v kortikální somatosenzitivní aktivaci - Peroperační kontrola funkce extra-intrakraniálního bypassu ultrazvukovými metodami
- Nadužívání léků pacienty s chronickou denní bolestí hlavy v České republice
- Extrémna hypertrofia periférnych nervových štruktúr pri CIDP – kazuistika
- Komentář k článku J. Michalika et al Extrémna hypertrofia periférnych nervových štruktúr pri CIDP
- Nokardiové abscesy mozku – dvě kazuistiky
- Komentář k práci Krajina et al Endovaskulární rekanalizace při léčbě akutních uzávěrů mozkových tepen
- Komentář ke komentáři Masopust et al k práci Matoušek et al Endoskopická transnazální chirurgie hypofýzy – výhody spolupráce otorinolaryngologa a neurochirurga
- Komentář k minimonografii Ošlejšková et al Autizmy: Poruchy autistického spektra v pohledu biomedicíny
- Prof. MUDr. Vladimír Beneš, DrSc., st. – devadesát let
- Lacosamid (Vimpat®) – nový lék pro přídatnou léčbu pacientů s fokální epilepsií
- Monitoring pacientů s těžkým poraněním mozku
- Webové okénko
-
Analýza dat v neurologii
XXV. Hodnocení diagnostických testů – senzitivita a specificita
-
Výroční kongres České neurochirurgické společnosti ČLS JEP
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Monitoring pacientů s těžkým poraněním mozku
- Lacosamid (Vimpat®) – nový lék pro přídatnou léčbu pacientů s fokální epilepsií
- Účinnost piracetamu, vinpocetinu a Ginkgo biloba na poruchy učení a paměti vyvolané antipsychotiky.
- Nadužívání léků pacienty s chronickou denní bolestí hlavy v České republice
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



