-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Léčba obstrukční spánkové apnoe pomocí CPAP snižuje nezávisle hladinu A-FABP a CRP
Obstructive Sleep Apnea Therapy with CPAP Reduces Independently the Levels of A-FABP and CRP
Obstructive sleep apnea (OSA) might be associated with metabolic syndrome and cardiovascular disease (CVD). Adipocyte Fatty Acid-Binding Protein (A-FABP), is a member of a family of nine fatty acid-binding proteins and may represent a connection between OSA and cardiometabolic dysfunction. C-reactive protein (CRP) is a marker of inflammation and a risk factor for CVD. The study aimed to ascertain whether continuous positive airway pressure (CPAP) treatment results in decreased serum A-FABP and CRP levels and their possible association.
Subjects and methods:
Eighty-one patients (70 males, mean age of 53.9 ±10.3 years) were evaluated by polysomnography, diagnosed with OSA and indicated for CPAP treatment. Anthropometric, clinical and laboratory investigations were performed and repeated after 1 year of CPAP treatment.Results:
Patients had significantly decreased A-FABP levels (34.4 ng/mL; 24.8 ng/mL; p = 0.001), CRP levels (6.08 ±7.74; 4.29 ±4.9; p = 0.007), triacylglycerols (2.24 ±0.88; 2.13 ±1.32; p = 0.01), diastolic blood pressure (82 ±11; 79 ±7; p = 0.006) and improved OSA parameters: AHI (53.9; 5.6; p <0.0001), mean nocturnal oxygen saturation (91%; 94%, p <0.0001), ODI (55; 8, p <0.0001), and percentage of sleep time with oxygen saturation below 90% (28.2; 0; p <0.0001). BMI, waist, neck circumference, systolic blood pressure, total cholesterol, HDL cholesterol, LDL cholesterol, glucose and insulin did not change significantly. Decreases in A-FABP and CRP did not correlate significantly.Conclusion:
CPAP therapy of OSA patients reduces A-FABP and CRP levels. Since changes in A-FABP and CRP do not correlate, they may reflect the effect of various pathological events in the development of CVD.Key words:
obstructive sleep apnea – Adipocyte Fatty Acid-Binding Protein – C reactive protein
Autoři: E. Sovová 1; M. Hobzová 2; D. Stejskal 3; Marek Sova 2
; V. Kolek 2; D. Horáková 4
; J. Zapletalová 5
Působiště autorů: LF UP v Olomouci I. interní klinika – kardiologická, Klinika tělovýchovného lékařství a kardiovaskulární rehabilitace FN Olomouc 1; LF UP v Olomouci Klinika plicních nemocí a tuberkulózy FN Olomouc 2; LF UP v Olomouci Ústav lékařské chemie a biochemie 3; LF UP v Olomouci Ústav preventivního lékařství 4; LF UP v Olomouci Ústav lékařské biofyziky 5
Vyšlo v časopise: Cesk Slov Neurol N 2012; 75/108(4): 438-442
Kategorie: Původní práce
Souhrn
Obstrukční spánková apnoe (OSA) je často spojena s výskytem kardiovaskulárních onemocnění (KVO). Adipocyte Fatty Acid-Binding Protein (A-FABP) je jeden z devíti proteinů vázajících mastné kyseliny a podle literatury může spojovat OSA s kardiometabolickou dysfunkcí. C reaktivní protein (CRP) je markerem zánětu a rizikový faktor pro vznik KVO. Cílem studie bylo zjistit vliv léčby OSA pomocí kontinuálního přetlakového dýchání (CPAP) na parametry metabolického syndromu a na hladiny A-FABP a CRP a stanovit jejich vzájemný vztah.
Soubor a metodika:
U 81 pacientů (70 mužů) průměrného věku 53,9 ± 10,3 byla pomocí polysomnografie stanovena diagnóza OSA a podle platných kritérií byli indikováni k léčbě pomocí CPAP. Dále bylo provedeno antropometrické, klinické a laboratorní vyšetření. Tato vyšetření spolu s polysomnografií byla opakována i po roce terapie.Výsledky:
U pacientů statisticky signifikantně poklesla hladina A-FABP (34,4 ng/ml; 24,8 ng/ml; p = 0,001), CRP (6,08 ± 7,74; 4,29 ± 4,9; p = 0,007), triacylglycerolů (2,24 ± 0,88; 2,13 ± 1,32; p = 0,01), hodnota diastolického krevního tlaku (82 ± 11; 79 ± 7; p = 0,006) a zlepšily se parametry OSA: apnoe-hypopnoe index (AHI) (53,9; 5,6; p < 0,0001), průměrná noční saturace kyslíku (91 %; 94 %, p < 0,0001), desaturační index (ODI) (55; 8, p < 0,0001), a % doby spánku v saturaci pod 90 % SaO2 (28,2; 0; p < 0,0001). Body mass index, obvod pasu, krku, systolický krevní tlak, hladiny celkového cholesterolu, HDL cholesterolu, LDL cholesterolu, glykemie a inzulinu se nezměnily. Pokles A-FABP a CRP spolu nekorelovaly.Závěr:
Terapie OSA pomocí CPAP snižuje hladinu A-FABP a CRP, a tím může mít vliv na vznik nebo zhoršení KVO komplikací. Vzhledem k tomu, že tyto změny spolu nekorelují, dá se předpokládat, že ovlivňují různé patologické cesty vzniku KVO.Klíčová slova:
obstukční spánková apnoe – Adipocyte Fatty Acid-Binding Protein – C reaktivní proteinÚvod
V poslední době je stále větší pozornost věnována syndromu obstrukční spánkové apnoe (OSA), který postihuje 1–5 % osob středního věku. OSA může aktivovat patologické cesty, které vedou k inzulinové rezistenci, ateroskleróze a hypertenzi [1–3]. Sleep Heart Health Study ukázala, že OSA může být spojena s poruchou glukózové tolerance, s inzulinovou rezistencí a může vést k rozvoji diabetu mellitu II. typu (DM) [4]. Coughlin et al publikovali až 9,1krát vyšší riziko metabolického syndromu u pacientů OSA ve srovnání s kontrolní skupinou [5].
Systémový zánět, aktivace sympatického nervového systému a efekt oxidačního stresu může vést k rozvoji endoteliální dysfunkce u pacientů s OSA [6]. Endoteliální dysfunkce vede k vyššímu riziku kardiovaskulárních onemocnění (KVO) a pacienti s OSA mají nižší hladiny oxidu dusného [7], vyšší hladinu fibrinogenu a vyšší agregaci a adhezi erytrocytů ve srovnání s kontrolní skupinou [8].
OSA je provázena zánětem, což potvrzují vyšší hladiny C reaktivního proteinu (CRP), interleukinu 6 (IL-6), nukleárního faktoru kappa B (NF-kappa B), tumor necrosis factoru (TNFα), E-selectinu a dalších [9]. Tíže OSA je zodpovědná i za zvýšení vysoce senzitivního CRP [10].
Adipocyte Fatty Acid-Binding Protein (A-FABP) je jeden z devíti proteinů vázajících mastné kyseliny. Je produkován adipocyty a makrofágy a představuje asi 1,8–8,1 % všech proteinů, které jsou těmito buňkami produkovány [11].
A-FABP má významnou roli v regulaci metabolizmu glukózy. Pacienti s polymorfizmem A-FABP mají signifikantně snížené riziko pro vznik DM a KVO [12]. Zdá se, že A-FABP se může stát novým biologickým markerem pro riziko vzniku DM II. typu [13] a hrát roli v integraci stresu, zánětlivé odpovědi a metabolické homeostázy [14]. Hsu et al prokázali, že hladina A-FABP pozitivně koreluje s výskytem metabolického syndromu [15].
A-FABP hraje roli v regulaci metabolizmu lipidů, je ve vysoké míře exprimován v myších i lidských pěnových buňkách, které jsou součástí aterosklerotických plaků [14]. U myších modelů byl prokázán ochranný vliv deficitu A-FABP na rozvoj aterosklerózy [16]. V několika publikacích byla prokázána korelace mezi hladinou A-FABP v séru a onemocněním koronárních cév [17,18], kdy pacienti s KVO mají signifikantně vyšší hladinu A-FABP. Podle jiné studie A-FABP suprimuje kontrakci kardiomyocytů [19], a tak může být nadějný spojovací článek mezi metabolickým syndromem a aterosklerózou [20]. V recentní studii uvádějí Tso et al signifikantní asociaci mezi hladinou A-FABP a ischemickou cévní mozkovou příhodou a zdůrazňují, že A-FABP může být užitečný indikátor pro časnou mortalitu [21]. V další recentní práci se Peeters et al věnovali stanovení hladiny A-FABP v aterosklerotických plátech a prokázali, že vyšší hladina A-FABP je spojena s nestabilním charakterem plátu a nálezem symptomatické léze [22].
Lam et al publikovali pozitivní korelaci mezi hladinou A-FABP a parametry OSA [23]. Hladiny A-FABP korelovaly s noční hypoxemií a inzulinovou rezistencí nezávisle na adipozitě pacienta. Tyto výsledky podporují hypotézu, že hladina A-FABP může spojovat OSA s kardiometabolickou dysfunkcí.
Léčba OSA metodou kontinuálního přetlakového dýchání (CPAP) je nejúčinnější metoda léčby a výrazně snižuje nebo normalizuje Apnea-Hypopnea Index (AHI), zlepšuje oxygenaci, zkracuje dobu spánku v saturaci kyslíku pod 90 % a působí preventivně na vznik mikroprobuzení. Aby byla léčba účinná a snižovala kardiovaskulární rizika, musí být aplikována dlouhodobě [24]. Někteří autoři uvádějí pozitivní efekt léčby pomocí CPAP na inzulinovou rezistenci [25]. Dobrá compliance k terapii CPAP vede k signifikantnímu snížení hladiny CRP [26] a ke snížení kardiovaskulárního rizika [27].
V naší recentní práci [28] jsme potvrdili vliv CPAP terapie na snížení parametrů OSA a na snížení hladiny A-FABP, cílem této práce bylo rozšířit zhodnocení vlivu terapie CPAP na metabolické parametry a hladinu CRP a zjistit případnou korelaci mezi změnou A-FABP a CRP.
Soubor a metodika
Do souboru byli postupně zařazeni pacienti starší 18 let, kteří byli vyšetřeni ve spánkové laboratoři Kliniky plicních nemocí a tuberkulózy v letech 2007–2010. OSA byla definována přítomností AHI > 5 za hodinu a nálezu klinických kritérií pro OSA. Ze studie byli vyloučeni pacienti s těžkou formou chronické obstrukční plicní nemoci (stadium III, IV), se střední a těžkou plicní hypertenzí, závažným onemocněním srdečních chlopní, srdečním selháním, KVO příhodou (akutní infarkt myokardu, nestabilní angina pectoris, náhlá srdeční smrt), ejekční frakcí pod 50 %, změnou farmakologické terapie a pacienti, kteří neměli compliance k terapii CPAP (terapie denně méně než 4 hod).
Všichni pacienti podepsali informovaný souhlas, který byl schválen Etickou komisí LF UP v Olomouci.
V úvodu byla provedena antropometrická měření (tělesná výška, hmotnost, obvod krku, stanoven Body Mass Index (BMI) jako hmotnost dělená výškou v metrech na druhou), dále klinické vyšetření včetně změření kauzálního krevního tlaku (příležitostný krevní tlak, který měříme při návštěvě pacienta v ambulanci nebo v nemocnici) a provedeno laboratorní vyšetření se stanovením hladin celkového cholesterolu, High-Density Lipoprotein (HDL) cholesterolu, Low-Density Lipoprotein (LDL) cholesterolu, triacylglycerolů, inzulinu, glukózy, CRP a A-FABP. Procento tělesného tuku bylo změřeno pomocí bioimpedanční analýzy analyzátorem Omron BS 306. Všichni pacienti vyplnili dotazník Epworthská škála spavosti. Polysomnografie (jak kompletní, tak v režimu limitované videopolygrafie bez EEG záznamu) byla provedena pomocí diagnostického systému Alice 5 (Respironics, USA). Byly vyšetřeny následující parametry: AHI, doba spánku v saturaci pod 90% SaO2, desaturační index (ODI), průměrná noční saturace kyslíku. Záznamy byly manuálně reskórovány. Všichni pacienti byli přešetřeni po měsíci terapie CPAP a podle aktuálního nálezu byla upravena hodnota nastaveného tlaku. Všechna tato vyšetření byla provedena opakovaně po roce terapie CPAP.
Koncentrace celkového cholesterolu, HDL cholesterolu, LDL cholesterolu, triacylglycerolů, inzulinu, glukózy a CRP byly stanoveny po 12hodinovém lačnění pacienta z čerstvého séra z ranní venózní krve podle protokolu výrobce. Koncentrace A-FABP byla stanovena pomocí enzyme-linked immunosorbent assay (Bio-Vendor Laboratory Medicine, Inc., Brno, Česká republika), stanovení proběhlo podle protokolu výrobce, intra - and inter-assay variance byla zhodnocena pomocí měření tří různých vzorků (CV intra-assay < 4,8 %, CV inter-assay < 10 %). Laboratorní výsledky byly zhodnoceny zaslepeně.
Pacienti byli léčeni pomocí CPAP, každý pacient byl nastaven individuálně pomocí autotitrace CPAP během tří nocí.
Data byla vyhodnocena pomocí SPSS Statistics 15 software (SPSS Inc., Chicago, USA). Normální distribuce byla hodnocena pomocí Shapiro-Wilkova testu. Dále byl použit Friedmanův test, Wilcoxonův párový test nebo ANOVA (ANalysis Of VAriance). Pro korelaci parametrů byla použita Spearmanova korelace. Data jsou uvedena jako průměr nebo medián ± směrodatná odchylka (SD). Hodnota p < 0,05 je statisticky signifikantní.
Výsledky
Do studie bylo zařazeno 81 pacientů (70 mužů) průměrného věku 53,9 ± 10,3 let. Klinické parametry jsou uvedeny v tab. 1.
Tab. 1. Klinické charakteristiky souboru. 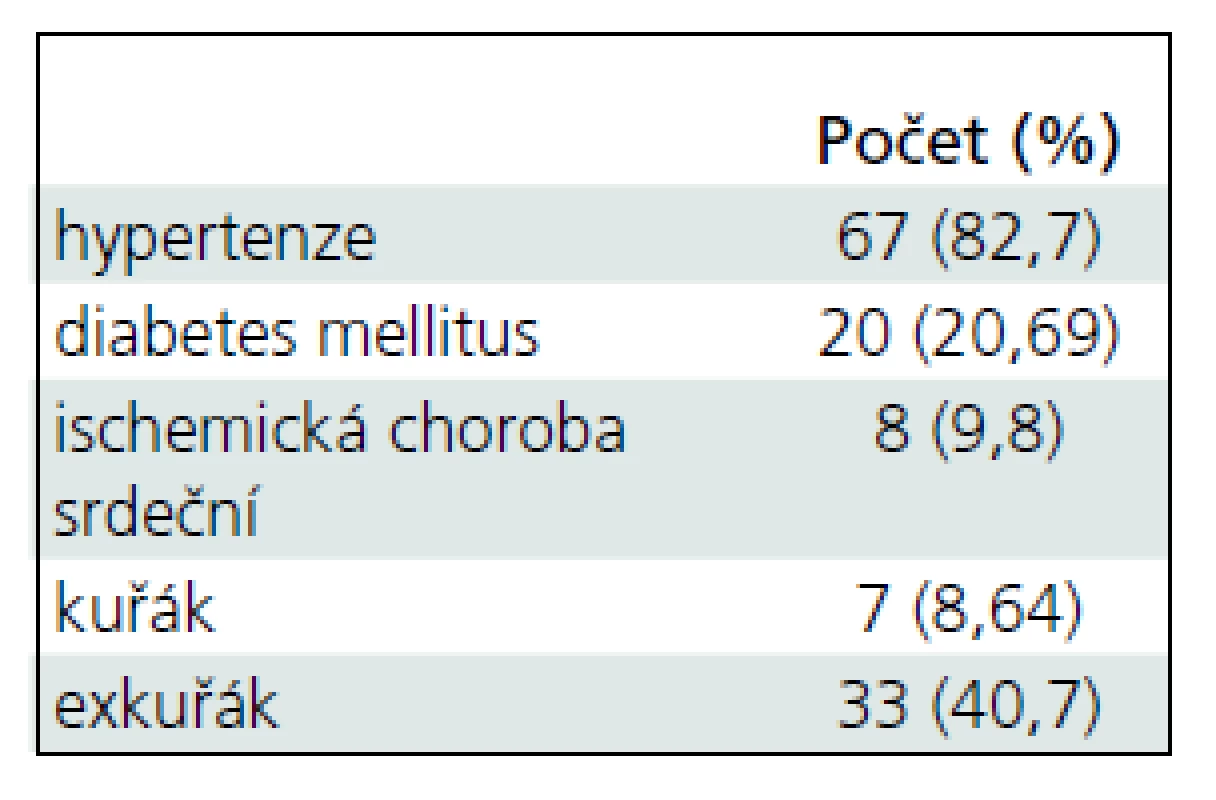
Hodnoty sledovaných laboratorních parametrů (celkový cholesterol, HDL cholesterol, LDL cholesterol, triacylglyceroly, inzulin, glukóza, CRP and A-FABP (medián/průměr ± SD) jsou uvedeny v tab. 2 (vstupně a po roce terapie pomocí CPAP).
Tab. 2. Změny ve sledovaných laboratorních parametrech (vstupně a po roce terapie). 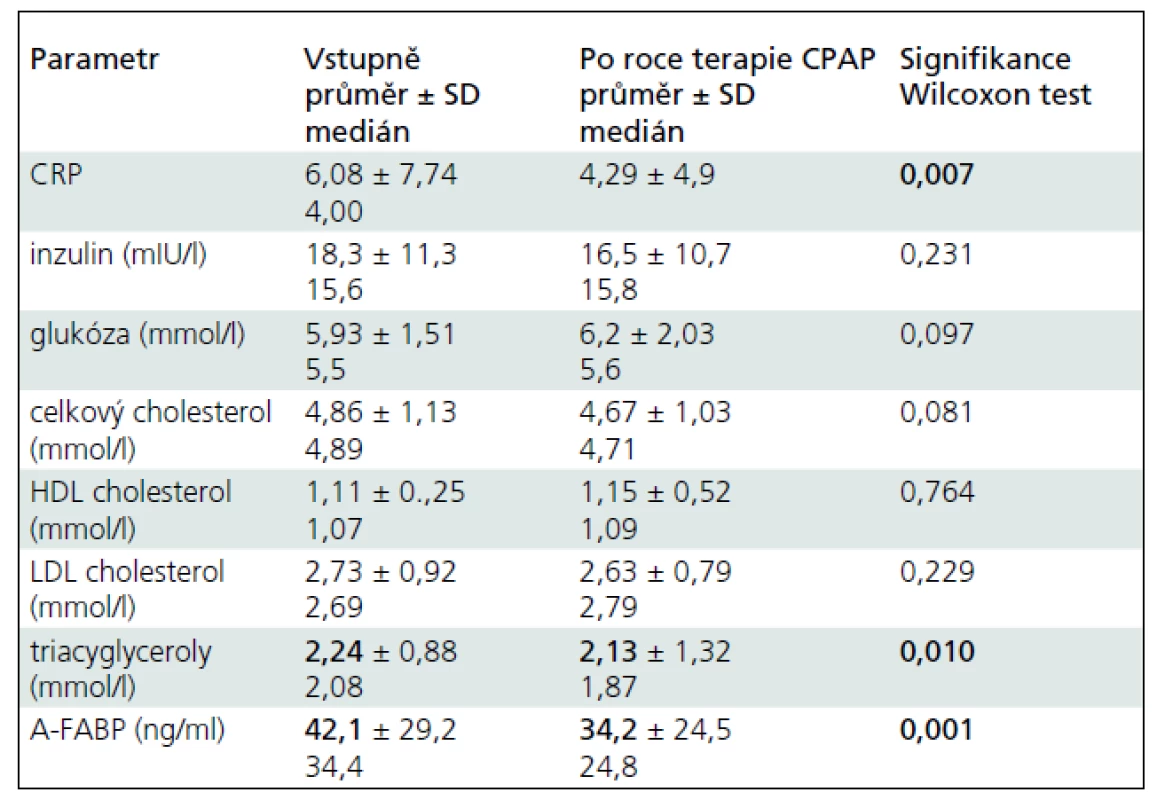
CRP – C reaktivní protein, HDL – High-Density Lipoprotein cholesterol, LDL – Low-Density Lipoprotein cholesterol, A-FABP – Adipocyte Fatty Acid-Binding Protein Hodnoty sledovaných klinických, antropometrických a parametrů OSA jsou uvedeny v tab. 3 (medián/průměr ± SD) (vstupně a po roce terapie pomocí CPAP).
Tab. 3. Změny ve studovaných antropometrických, klinických a parametrech OSA (vstupně a po roce terapie). 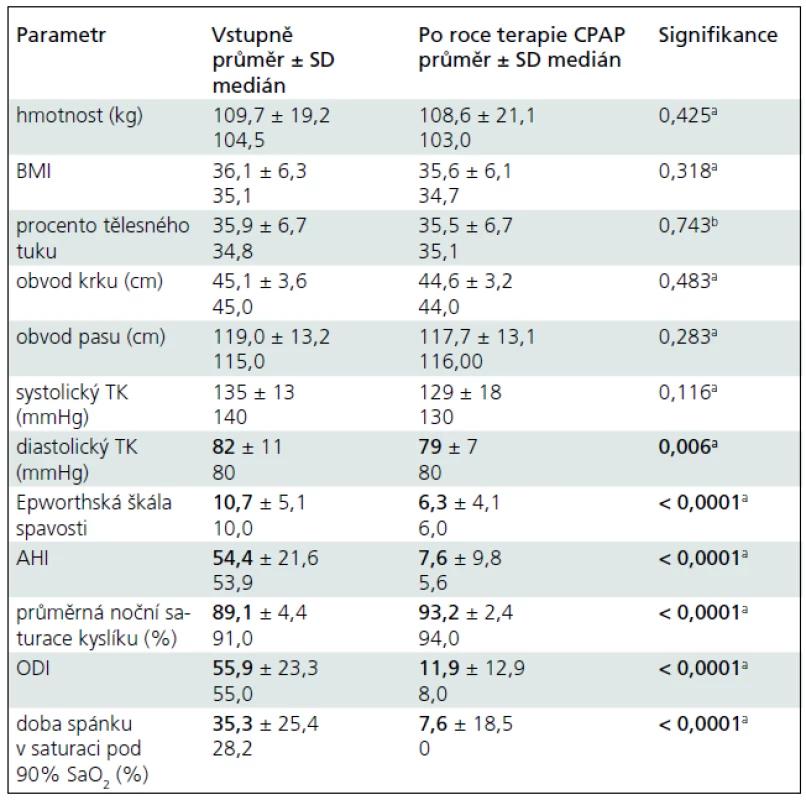
aFriedman test, bANOVA, BMI – Body Mass Index, TK – krevní tlak, AHI – Apnea-Hypopnea Index, ODI – desaturační index V laboratorních parametrech došlo k signifikantnímu poklesu hladiny CRP (6,08 ± 7,74; 4,29 ± 4,9; p = 0,007), triacylglycerolů (2,24 mmol/l ± 0,88; 2,13 mmol/l ± 1,32; p = 0,01) a A-FABP (34,4 ng/ml; 24,8 ng/ml; p = 0,001). Spearmanova korelační analýza neprokázala signifikantní asociaci mezi poklesem A-FABP and CRP (r = 0,072).
Antropometrické parametry (hmotnost, BMI, procento tělesného tuku, obvod pasu, obvod krku se po roce terapie CPAP statisticky významně nezměnily).
U pacientů došlo ke statisticky signifikantnímu snížení diastolického krevního tlaku (82 ± 11; 79 ± 7; p = 0,006), u systolického krevního tlaku nastalo snížení, které ale nebylo statisticky významné.
U parametrů OSA došlo ke statisticky významnému zlepšení: AHI (53,9; 5,6; p < 0,0001), průměrné noční saturace kyslíku (91 %; 94 %; p < 0,0001), desaturačního index (ODI) (55; 8; p < 0,0001), a % doby spánku v saturaci pod 90% SaO2 (28,2; 0; p<0,0001).
Diskuze
Prezentovaná studie prokazuje, že léčba OSA pomocí CPAP normalizuje nejen parametry OSA, ale i hodnoty A-FABP, CRP, diastolického krevního tlaku a triacylglycerolů. Pokles hladiny A-FABP a CRP při tom spolu nekoreluje. Pokles A-FABP u pacientů s OSA léčených CPAP jsme publikovali jako první v recentní publikaci [28]. V dostupné literatuře jsme nenalezli práci, která by hodnotila korelaci hladin A-FABP a CRP u pacientů s OSA.
CPAP je v poslední době nejdůležitější a nejúčinnější léčbou OSA. V souboru 449 pacientů prokázali Buchner et al, že terapie pomocí CPAP snižuje riziko kardiovaskulárních příhod (nefatální infarkt myokardu (IM), cévní mozková příhoda (CMP), revaskularizace pro akutní koronární syndrom, smrt na IM nebo CMP) o 64 %, a to nezávisle na věku a kardiovaskulárních komorbiditách [29]. Podobně Marin et al publikovali zvýšení fatálních (OR 2,87) a nefatálních příhod u pacientů s OSA, kteří nebyli léčeni [30]. Některé studie se zaměřily na to, jaký vliv má léčba CPAP na časné známky aterosklerózy. Drager et al [31] našli zlepšení karotického indexu intima-media, zlepšení pulzní vlny a snížení hladiny CRP a katecholaminů. Terapie pomocí CPAP může vést ke zlepšení endoteliálního vazomotorického tonu a snížit zánětlivé parametry [32]. Také v naší studii jsme potvrdili snížení CRP po roce terapie.
Snížení hladiny A-FABP je konzistentní s nálezem autorů Lam et al, kteří prokázali pozitivní asociaci mezi hladinou A-FABP a tíží OSA [23]. Tito autoři ve své studii metodicky správně vyloučili všechny pacienty s hypertenzí, DM, KVO a pacienty, kteří měli farmakologickou medikaci. Do naší studie ale tito pacienti byli zařazeni, protože se domníváme, že lépe ukazují obvyklé komorbidity pacientů s OSA. Na druhé straně jsme vyloučili všechny pacienty se změnou medikace, která by mohla ovlivnit výsledek pozorování. Po dobu sledování se také neobjevila nežádoucí kardiovaskulární příhoda, ani se nezměnila kompenzace DM.
Průměrné hodnoty A-FABP u našich pacientů jsou vyšší než v této citované studii, a to pravděpodobně vzhledem k zařazení pacientů s komorbiditami. Ve studii provedené kolektivem Miyoshi et al hodnota A-FABP pro riziko vzniku KVO byla 20,1 ng/ml (76% specificita a 65% senzitivita) [17]. Naši pacienti měli hladinu A-FABP více než dvakrát tak vysokou a to může ukazovat na vysoké riziko KVO u těchto pacientů.
A-FABP hladina signifikantně koreluje s obvodem pasu a BMI [23,33]. V naší studii došlo ke snížení hodnot A-FABP i přes to, že se hodnota obvodu pasu a BMI nezměnila. Tuto skutečnost můžeme vysvětlit tím, že zlepšená oxygenace je protektivní faktor a snižuje expresi A-FABP. Podobné výsledky byly publikovány v in vitro studii [34].
Naše studie ukázala snížení jak hladiny CRP, tak i hladiny A-FABP, tato snížení ale spolu nekorelovala. Vztahem mezi CRP a A-FABP se zabývalo pouze minimum autorů, např. Bagheri et al publikovali nezávislou asociaci u pacientů s DM II. typu [35]. V našem souboru měla DM pouze pětina pacientů.
Snížení hladiny A-FABP a CRP u našich pacientů můžeme vysvětlit zlepšenou oxygenací tkání po CPAP terapii. Vzhledem k tomu, že jsme neprokázali pozitivní korelaci mezi poklesem hladiny CRP a A-FABP, dá se předpokládat, že pokles CRP ukazuje snížení zánětlivé složky KVO a A-FABP snížení metabolické komponenty aterosklerózy. K pozitivnímu vlivu CPAP může přispívat i snížení hladiny triacylglycerolů a pokles diastolického krevního tlaku. V literatuře publikované studie ale ukazují mírný a variabilní efekt léčby CPAP na výšku krevního tlaku [7]. Sledování vlivu terapie CPAP na hladinu triglyceridů se věnovali Steiropoulos et al [36] a Dorkova et al [37]. Oba tyto kolektivy autorů neprokázaly snížení hladiny triglyceridů u svých pacientů, sledované skupiny však byly malé a krátká byla též doba sledování (6 měsíců a 8 týdnů).
Limitací studie je absence kontrolní skupiny. Vytvořit kontrolní skupinu z pacientů indikovaných k léčbě CPAP, které bychom rok neléčili, je neetické a mohlo by vést ke vzniku kardiovaskulárních komplikací a poškození pacientů. Ve studii tedy byla vyšetřena pouze skupina pacientů s těžkou apnoí a dobrou compliancí.
Závěr
U pacientů s OSA vede dlouhodobá terapie ke statisticky významnému snížení hladiny A-FABP, CRP, triacylglycerolů a diastolického krevního tlaku. Studium těchto parametrů může přispívat k lepšímu poznání vzájemných souvislostí různých nozologických jednotek.
Podpořeno grantem IGA MZ ČR NT 11098-4.
doc. MUDr. Eliška Sovová, Ph.D., MBA
I. interní klinika – kardiologická LF UP a FN Olomouc
I. P. Pavlova 6
779 00 Olomouc
e-mail: eliska.sovova@fnol.cz
Přijato k recenzi: 28. 11. 2011
Přijato do tisku: 20. 1. 2012
Zdroje
1. Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S. The occurrence of sleep-disorder breathing among middle-aged adults. N Engl J Med 1993; 328(17): 1230–1235.
2. Pack AI, Gislason T. Obstructive sleep apnea and cardiovascular disease: a perspective and future directions. Prog Cardiovasc Dis 2009; 51(5): 434–451.
3. Šonka K, Slonková J. Spánková apnoe dospělého věku. Cesk Slov Neurol N 2008; 71/104(6): 643–656.
4. Punjabi NM, Shahar E, Redline S, Gottlieb DJ, Givelber R, Resnick HE. Sleep-disordered breathing, glucose intolerance, and insulin resistance: the Sleep Heart Health Study. Am J Epidemiol 2004; 160(6): 521–530.
5. Coughlin SR, Mawdsley L, Mugarza JA, Calverley PM, Wilding JP. Obstructive sleep apnoea is independently associated with an increased prevalence of metabolic syndrome. Eur Heart J 2004; 25(9): 735–741.
6. Somers VK, White DP, Amin R, Abraham WT, Costa F, Culebras A et al. Sleep apnea and cardiovascular disease: an American Heart Association/American College of Cardiology Foundation Scientific Statement from the American Heart Association Council for High Blood Pressure Research Professional Education Committee, Council on Clinical Cardiology, Stroke Council, and Council on Cardiovascular. J Am Coll Cardiol 2008; 52(8): 686–717.
7. Jelic S, Le Jemtel TH. Inflammation, oxidative stress, and the vascular endothelium in obstructive sleep apnea. Trends Cardiovasc Med 2008; 18(7):
253–260.
8. Peled N, Kassirer M, Kramer MR, Rogowski O, Shlomi D, Fox B et al. Increased erythrocyte adhesiveness and aggregation in obstructive sleep apnea syndrome. Thromb Res 2008; 121(5): 631–636.
9. Ramar K, Caples SM. Vascular changes, cardiovascular disease and obstructive sleep apnea. Future Cardiol 2011; 7(2): 241–249.
10. Guven SF, Turkkani MH, Ciftci B, Ciftci TU, Erdogan Y. The relationship between high-sensitivity C-reactive protein levels and the severity of obstructive sleep apnea. Sleep Breath 2012; 16(1): 217–221.
11. Storch J, Corsico B. The emerging functions and mechanisms of mammalian fatty acid-binding proteins. Annu Rev Nutr 2008; 28 : 73–95.
12. Tuncman G, Erbay E, Hom X, De Vivo I, Campos H, Rimm EB et al. A genetic variant at the fatty acid binding protein aP2 locus reduces the risk for hypertriglyceridemia, type 2 diabetes and cardiovascular disease. Proc Natl Acad Sci U S A 2006; 103(18): 6970–6975.
13. Tso AW, Xu A, Sham PC, Wat NM, Wang Y, Fong CH et al. Serum adipocyte fatty acid-binding protein as a new biomarker predicting the development of type 2 diabetes: a 10-year prospective study in a Chinese cohort. Diabetes Care 2007; 30(10): 2667–2672.
14. Erbay E, Cao H, Hotamisligil GS. Adipocyte/macrophage fatty acid binding proteins in metabolic syndrome. Curr Atheroscler Rep 2007; 9(3): 222–229.
15. Hsu BG, Chen YC, Lee RP, Lee CC, Wang JH. Fasting serum level of fatty-acid-binding protein 4 positively correlates with metabolic syndrome in patients with coronary artery disease. Circ J 2010; 74(2): 327–331.
16. Makowski L, Boord JB, Maeda K, Babaev VR, Uysal KT, Morgan MA et. al. Lack of macrophage fatty-acid-binding protein aP2 protects mice deficient in apolipoprotein E against atherosclerosis. Nat Med 2001; 7(6): 699–705.
17. Miyoshi T, Onoue G, Hirohata A, Hirohata S, Usui S, Hina K et al. Serum adipocyte fatty acid-binding protein is independently associated with coronary atherosclerotic burden measured by intravascular ultrasound. Atherosclerosis 2010; 211(1): 164–169.
18. Rhee EJ, Lee WY, Park CY, Oh KW, Kim BJ, Sung KC et al. The association of serum adipocyte fatty acid-binding protein with coronary artery disease in Korean adults. Eur J Endocrinol 2009; 160(2): 165–172.
19. Lamounier-Zepter V, Look C, Alvarez J, Christ T, Ravens U, Schunck WH et al. Adipocyte fatty acid-binding protein suppresses cardiomyocyte contraction: a new link between obesity and heart disease. Circ Res 2009; 105(4): 326–334.
20. Krusinova E, Pelikanova T. Fatty acid binding proteins in adipose tissue: a promising link between metabolic syndrome and atherosclerosis? Diabetes Res Clin Pract 2008; 82 (Suppl 2): S127–S134.
21. Tso AW, Lam TK, Xu A, Yiu KH, Tse HF, Li LS et al. Serum adipocyte fatty acid binding protein associated with ischemic stroke and early death. Neurology 2011; 76(23): 1968–1975.
22. Peeters W, de Kleijn DP, Vink A, de Weg S, Schoneveld AH, Ste SK et al. Adipocyte fatty acid binding protein in atherosclerotic plaques is associated with local vulnerability and is predictive for the occurrence of averse cardiovascular events. Eur Heart J 2011; 32(14): 1758–1768.
23. Lam DC, Xu A, Lam KS, Lam B, Lam JC, Lui MM et al. Serum adipocyte-fatty acid binding protein level is elevated in severe OSA and correlates with insulin resistance. Eur Respir J 2009; 33(2): 346–351.
24. Bradley TG, Floras JS. Obstructive sleep apnoea and its cardiovascular consequences. Lancet 2009; 373(9657): 82–93.
25. Lam JC, Lam B, Yao TJ, Lai AY, Ooi CG, Tam S et al. A randomised controlled trial of nasal continuous positive airway pressure on insulin sensitivity in obstructive sleep apnoea. Eur Respir J 2010; 35(1): 138–145.
26. Schiza SE, Mermigkis C, Panagiotis P, Bouloukaki I, Kallergis E, Tzanakis N et al. C-reactive protein evolution in obstructive sleep apnoea patients under CPAP therapy. Eur J Clin Invest 2010; 40(11): 968–975.
27. Zhao Q, Liu ZH, Zhao ZH, Luo Q, McEvoy RD, Zhang HL et al. Effects of obstructive sleep apnea and its treatment on cardiovascular risk in CAD patients. Respir Med 2011; 105(10): 1557–1564.
28. Sovova E, Hobzova M, Sova M, Stejskal D, Kolek V, Zapletalova J. Treatment of obstructive sleep apnea with continuous positive airway pressure decreases adipocyte fatty acid-binding protein levels. Biomed Pap Med Fac Univ Palacky Olomouc 2012; 156(1): 58–62.
29. Buchner NJ, Sanner BM, Borgel J, Rump LC. Continous positive airway pressure treatment of mild to moderate obstructive sleep apnea reduces cardiovascular risk. Am J Respir Crit Care Med 2007; 176(12): 1274–1280.
30. Marin JM, Carrizo SJ, Vincente E, Agusti AG. Long--term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet 2005; 365(9464): 1046–1053.
31. Drager LF, Borlotto LA, Figueiredo AC, Krieger EM, Lorenzi GF. Effects of continuous positive airway pressure on early signs of atherosclerosis in obstructive sleep apnea. Am J Respir Care Med 2007; 176(7): 706–712.
32. Atkeson A, Yeh SY, Malhotra A, Jelic S. Endothelial function in obstructive sleep apnea. Prog Cardiovasc Dis 2009; 51(5): 351–362.
33. Horakova D, Stejskal D, Pastucha D, Muchova L, Janout V. Potential markers of insulin resistance in healthy vs obese and overweight subjects. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub 2010; 154(3): 245–250.
34. Biron-Shental T, Schaiff WT, Ratajczak CK, Bildirici I, Nelson DM, Sadovsky Y. Hypoxia regulates the expression of fatty acid-binding proteins in primary term human trophoblasts. Am J Obstet Gynecol 2007; 197(5): 516.e1–516.e6.
35. Bagheri R, Qasim AN, Mehta NN, Terembula K, Kapoor S, Braunstein S et al. Relation of plasma fatty acid bindings proteins 4 and 5 with the metabolic syndrome, inflammation and coronary calcium in patients with type 2 diabetes mellitus. Am J Cardiol 2010; 106(8): 1118–1123.
36. Steiropoulos P, Tsara V, Nena E, Fitili C, Kataropoulou M, Froudarakis M et al. Effect of continuous positive airway pressure treatment on serum cardiovascular risk factors in patients with obstructive sleep apnea-hypopnea syndrome. Chest 2007; 132(3): 843–851.
37. Dorkova Z, Petrasova D, Molcanyiova A, Popovnakova M, Tkacova R. Effects of continuous positive airway pressure on cardiovascular risk profile in patients with severe obstructive sleep apnea and metabolic syndrome. Chest 2008; 134(4): 686–692.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2012 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- CIDP: epidemiológia, klinický obraz a diagnostika v kocke
-
Všetky články tohto čísla
- Komentář k minimonografii P. Štourače
- Imunomodulační léčba roztroušené sklerózy mozkomíšní v klinických a zobrazovacích parametrech
- Prostorová orientace při fyziologickém a patologickém stárnutí
- Porucha spánku s rytmickými pohyby
- Meningeomy pochev zrakového nervu – přehled současných léčebných možností
- Stanovení prognostických faktorů trombolytické léčby u pacientů s akutním mozkovým infarktem – analýza registru SITS
- Koagulopatia pri kraniocerebrálnom poranení u detí a mladistvých
- Léčba obstrukční spánkové apnoe pomocí CPAP snižuje nezávisle hladinu A-FABP a CRP
- Přístrojově asistované kvantitativní testování senzitivity – normativní data
- Vyšetření hustoty intraepidermálních nervových vláken z kožní biopsie – normativní data
- Oswestry dotazník, verze 2.1a – výsledky u pacientů s lumbální spinální stenózou, srovnání se starší verzí dotazníku
- Peroperační elektromyografie svěračového komplexu anorekta dětí s anorektálními malformacemi
- Vliv novorozenecké žloutenky na vznik autizmu
- Izolovaná sfenoidální sinusitida – možná příčina bolestí hlavy a závažných komplikací
- Mozkové arachnoidální cysty u dospělých – retrospektivní analýza výsledků chirurgické terapie
- Hyperbarická oxygenační terapie závažných kraniocerebrálních poranění u dětí a adolescentů
- Primárně extradurální meningeom prezentující se Garcinovým syndromem – kazuistika
- Austrianův syndrom: pneumokoková meningitida, pneumonie a endokarditida – kazuistika
- Lewisův- Sumnerův syndrom – kazuistika
- Webové okénko
-
Analýza dat v neurologii
XXXIV. Bayesovské sítě - V. neuromuskulární kongres, 3.–4. května 2012 v Brně
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Mozkové arachnoidální cysty u dospělých – retrospektivní analýza výsledků chirurgické terapie
- Porucha spánku s rytmickými pohyby
- Izolovaná sfenoidální sinusitida – možná příčina bolestí hlavy a závažných komplikací
- Oswestry dotazník, verze 2.1a – výsledky u pacientů s lumbální spinální stenózou, srovnání se starší verzí dotazníku
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



