-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Rizikový profil pacientů s prodělanou ischemickou cévní mozkovou příhodou – analýza dat z registru IKTA
Risk Profile of Patients after Ischemic Stroke – Data Analysis from the IKTA Register
Introduction:
Cardiovascular disease is the main cause of death in the Czech Republic. From 1958, we observe a decrease in mortality from cardiovascular disease as well as reduced incidence, including the incidence of stroke. Analysis of combined incidence of ischemic stroke in our country showed higher proportion of recurrence than in other western European countries. The incidence is affected by a post‑stroke patient risk profile. The aim of this research was to determine a proportion of patients with major risk of stroke (risk profile) in the Czech Republic. High incidence of risk factors might significantly contribute to high recurrence of stroke in our country.Methods and results:
Total of 15,880 patients from 13 centers were entered into the IKTA register between 2010 and 2011. Risk factors (RF) were identified from anamnestic data, or based on abnormality detected and repeatedly verified with laboratory (or other) tests during hospitalization for acute stroke. We evaluated occurrence of three major well‑definable RFs: hypertension, dyslipidemia and diabetes mellitus (DM). Arterial hypertension was identified in 86.2% of patients and was followed by dyslipidemia (58.2%). DM was present in 34.9% of patients. Three or more RFs were found in 80.7% of post‑stroke patients, the most common was a combination of four RFs (20.5%).Conclusion:
The incidence of RFs in patients after ischemic stroke in our study is significantly higher than that stated in the literature and this unfavorable risk profile may be the main cause of the high incidence of stroke and its recurrence.Key words:
risk factors – risk profile – hypertension – dyslipidemia – diabetes mellitus
Autoři: Z. Kalita 1,2; P. Brabec 1; J. Švancara 1; S. Voháňka 3; R. Jura 3; R. Mikulík 4; M. Kuliha 5; J. Neumann 6; J. Rajner 7; M. Král 8; J. Polívka 9; D. Václavík 10; R. Taláb 11; J. Latta 12; O. Škoda 13; M. Barteys 14
Působiště autorů: IBA MU, Brno 1; Neurol. odd., Krajská nemocnice Tomáše Bati, a. s., Zlín 2; NK LF MU a FN Brno 3; NK LF MU a FN u sv. Anny v Brně 4; NK FN Ostrava 5; Neurol. odd., Krajská zdravotní, a. s. –Nemocnice Chomutov, o. z. 6; Neurol. odd., Městská nemocnice Ostrava 7; NK LF MU a FN Olomouc 8; NK LF UK a FN Plzeň 9; Neurol. odd., Vítkovická nemocnice a. s., Ostrava 10; NK LF UK a FN Hradec Králové 11; Neurol. odd., Pardubická krajská nemocnice, a. s. 12; Neurol. odd., Nemocnice Jihlava 13; Neurol. odd., Nemocnice Vyškov, příspěvková organizace 14
Vyšlo v časopise: Cesk Slov Neurol N 2013; 76/109(3): 343-349
Kategorie: Krátké sdělení
Souhrn
Úvod:
Kardiovaskulární onemocnění jsou hlavní příčinou úmrtí v České republice. Od roku 1958 úmrtnost na kardiovaskulární onemocnění klesá a snižuje se rovněž jejich incidence včetně incidence cévních mozkových příhod (CMP). Vyhodnocováním kombinované incidence CMP se u nás zjistilo vyšší procento recidiv než v ostatních zemích západní Evropy. Incidence je ovlivněna rizikovým profilem nemocných po CMP. Cílem této práce je zjistit procento výskytu hlavních rizikových faktorů nemocných (rizikový profil) po ischemické CMP v České republice, jež se může významně podílet na vysokém procentu recidiv CMP u nás.Metody a výsledky:
V letech 2010 a 2011 bylo zadáno do registru IKTA celkem 15 880 pacientů z 13 center. Přítomnost rizikového faktoru (RF) se hodnotila podle anamnestických údajů nebo zjištěnou a opakovaně ověřenou laboratorní (i jinak měřitelnou) abnormalitou v průběhu hospitalizace na akutní CMP. Hodnotili jsme výskyt tří hlavních dobře definovatelných RF: hypertenze, dyslipidemie a diabetes mellitus (DM). Arteriální hypertenzi jsme v hodnoceném souboru zjistili v průměru v 86,2 %, následovala dyslipidemie (58,2 %). DM byl přítomen u 34,9 % pacientů. Tři a více RF mělo 80,7 % pacientů po CMP, nejčastější byla kombinace čtyř RF (20,5 %).Závěr:
Procentuální výskyt RF u pacientů po ischemické CMP je v naší práci významně vyšší, než se uvádí v literatuře, a tento nepříznivý rizikový profil může být hlavní příčinou vyššího počtu recidiv CMP i vyšší incidence.Klíčová slova:
rizikové faktory – rizikový profil – hypertenze – dyslipidemie – diabetes mellitusÚvod
Rizikové faktory (RF) akutních cévních mozkových příhod (CMP, iktus) jsou všeobecně známy. Vedle vlivů životního stylu se konvenčně rozdělují na faktory ovlivnitelné a neovlivnitelné [1]. Optimální kompenzace ovlivnitelných RF je nejen nejdůležitější primární prevencí iktu [2], ale také důležitou prevencí recidivy CMP [3]. Riziko recidivy mozkového infarktu se udává v 5 – 15 % za rok [4] a podle současné literatury okolo 20 % ischemických CMP/ rok jsou recidivy iktů [5]. Podle naší analýzy za roky 2010 a 2011 je procentuální zastoupení recidiv CMP/ rok téměř dvojnásobné [6].
Nejvýznamnějším RF pro vznik i recidivu iktu je hypertenze, následovaná kouřením a diabetem [7,8].
Cílem této studie je zjistit závažnost rizikového profilu nemocných po prodělané ischemické CMP (iCMP) v České republice, posoudit jeho význam pro možnost vysvětlení vyšší incidence recidiv u nás, a tak přispět k zlepšování sekundární prevence CMP. Vždyť podle statistických údajů WHO (World Health Organization) patří Česká republika mezi státy s nejvyšší úmrtností na kardiovaskulární onemocnění [9].
Materiál a metodika
V této studii jsme analyzovali výskyt RF u pacientů s prodělanou iCMP, kteří byli anonymně zadáváni z jednotlivých center do národního registru CMP (IKTA) v letech 2010 a 2011. Údaje se zpracovávaly se souhlasem odpovědných pracovníků prvních 13 center, která do konce roku 2011 zadala nejvíce kompletních údajů. Celkem byla vyhodnocena data od 15 880 pacientů. V hodnoceném souboru bylo 8 306 mužů a 7 574 žen (poměr těchto souborů je 52 : 48 %). Přítomnost RF jsme hodnotili na základě anamnestických údajů nebo zjištěnou a opakovaně ověřenou laboratorní (i jinak měřitelnou) abnormalitou v průběhu hospitalizace na akutní iktus. Blíže jsme hodnotili výskyt tří hlavních, dobře hodnotitelných RF: hypertenze, dyslipidemie a diabetes mellitus (DM). Hypertenze byla definována systolickým TK (sTK) ≥ 140 mmHg nebo diastolickým TK (dTK) ≥ 90 mmHg (průměr mezi opakovaným měřením) [9,10] anebo užíváním antihypertonik. Podobně jako ve studii MONICA (MONItoring of trends and determinants in CArdiovascular disease) [11]jsme za dyslipidemii považovali opakovaně zjištěnou koncentrací celkového cholesterolu ≥ 5,0 mmol/ l, nebo užívání hypolipidemik [9]. Zjišťovali jsme četnost jednotlivých RF, průměr jejich četnosti s intervalem spolehlivosti (IS), procentuální výskyt RF, kombinace RF s procentem četnosti této kombinace a asociační koeficient (φ), kterým se hodnotila vzájemná asociace RF. Statistická významnost rozdílného výskytu RF podle pohlaví byla posuzována pomocí Fisherova přesného testu. Limitem studie je sběr jen základních parametrů u jednotlivých RF bez bližší specifikace a údaj o konzumaci nebo abúzu alkoholu a kouření byl jen údajem anamnestickým.
Výsledky
V tab. 1 je uveden počet RF a jejich kombinace. Žádný RF se neprokázal v průměru u okolo 1 % (v rozmezí od 0,2 % do 2,3 %) pacientů souboru. Nejčetnější byla kombinace čtyř RF (3 214 pacientů – 20,5 %), následovaná kombinací tří (2 954 pacientů), případně pěti RF (2 646 pacientů). Tato skupina velmi rizikových pacientů reprezentovala větší polovinu hodnoceného souboru (56,3 %). Tři a více RF byly zjištěny u 80,7 % pacientů po iktu. V tab. 2 uvádíme četnost všech zaznamenaných RF u pacientů po ischemické CMP podle regionů a v tomto přehledu jednoznačně převažuje arteriální hypertenze (výskyt od 77,1 do 91,7 %) s průměrem 86,2 % (tab. 3). Druhým nejčastěji vyskytujícím se RF byla dyslipidemie (58,2 %), následovaná abúzem alkoholu (55,4 %). Procentuální výskyt ischemické choroby srdeční (ICHS – 38,9 %), diabetes mellitus (34,9 %) a kuřáctví (34,1 %) byl téměř shodný. Zastoupení ostatních RF je uvedeno v tab. 2. Parametr obezity jsme v naší studii nesledovali.
Tab. 1. Počty rizikových faktorů podle center. 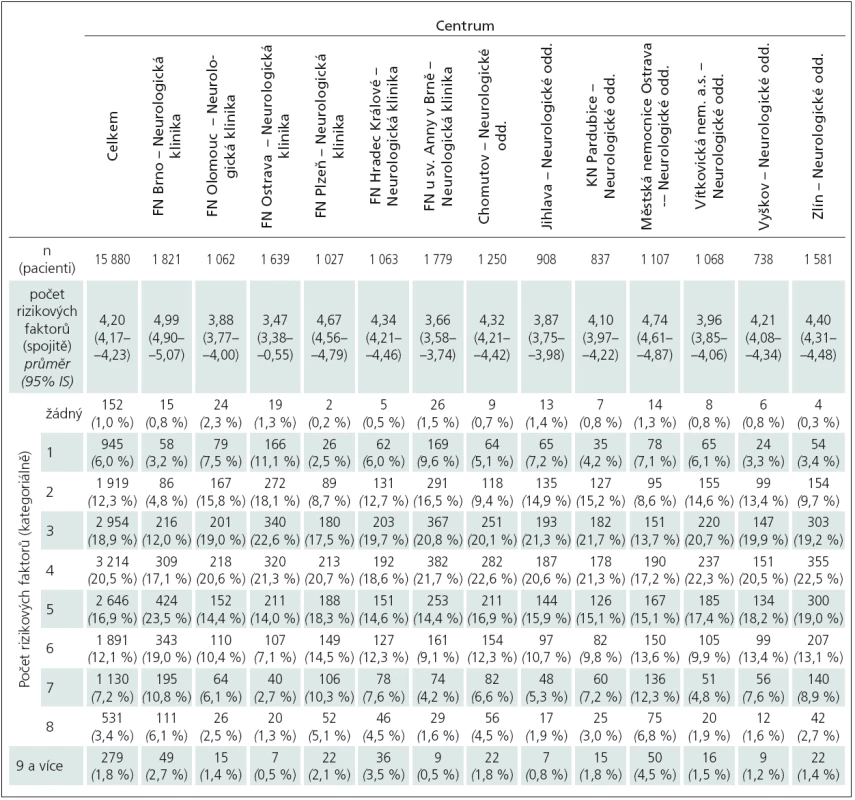
Tab. 2. Výskyt rizikových faktorů u pacientů dle regionů. 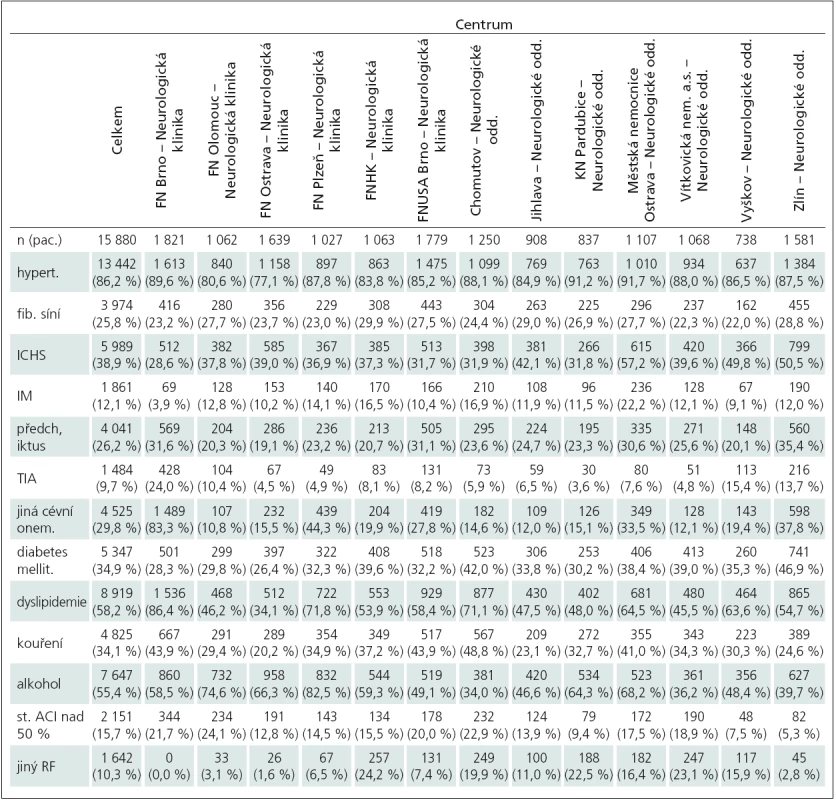
Tab. 3. Vzájemná asociace rizikových faktorů. 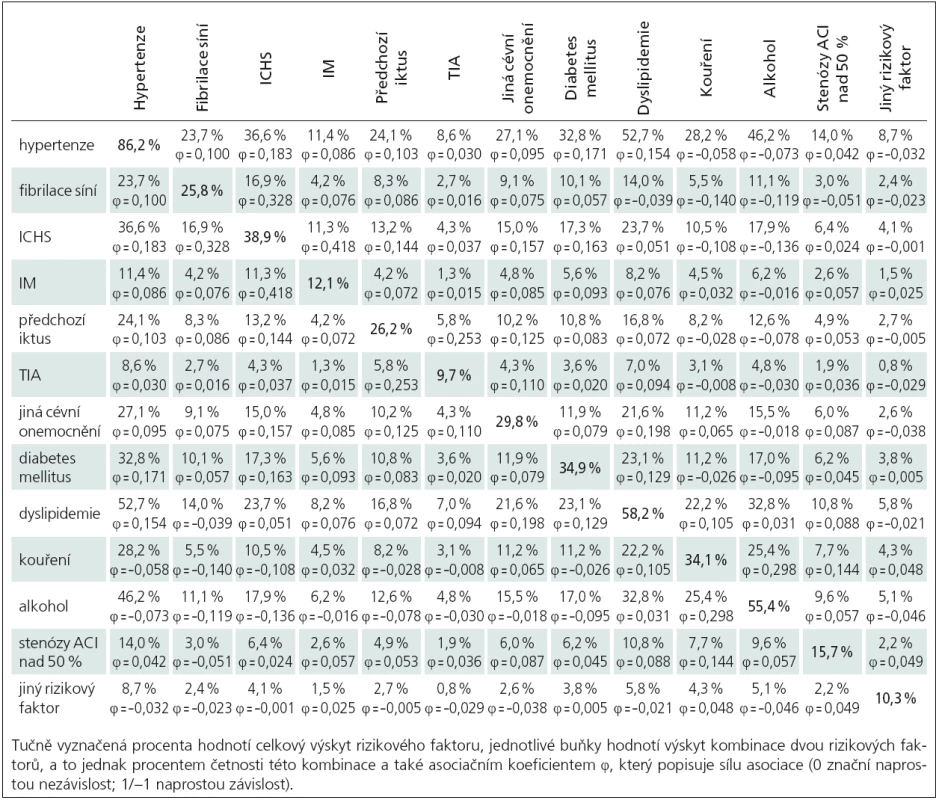
Kombinace dvou RF a jejich četnost byla hodnocena v procentech, vzájemnou asociaci jednotlivých RF vyjadřuje koeficient φ. Míra závislosti je u všech hodnocených RF malá. Větší míru vzájemné asociace RF jsme zjistili jen u infarktu myokardu s ischemickou chorobou srdeční (ICHS) (φ = 0,418), u fibrilace síní a ICHS (φ = 0,328), u kouření a konzumace nebo nadužívání alkoholu (φ = 0,298), tranzitorní ischemické ataky (TIA) a CMP (φ = 0,253) (tab. 3). Výskyt RF byl u pohlaví často statisticky významně rozdílný (od p = 0,004 až p < 0,001) (tab. 4). Arteriální hypertenze se u mužů vyskytovala v 85,4 % a u žen v 87 % (p = 0,004), dyslipidemie byla zjištěna u 58,2 % mužů a u 60,3 % žen (p < 0,001). U diabetes mellitus nebyla zjištěna statisticky významná odchylka (p = 0,396) ve výskytu podle pohlaví (34,9 % u mužů a u 34,6 % žen).
Tab. 4. Výskyt rizikových faktorů dle pohlaví. 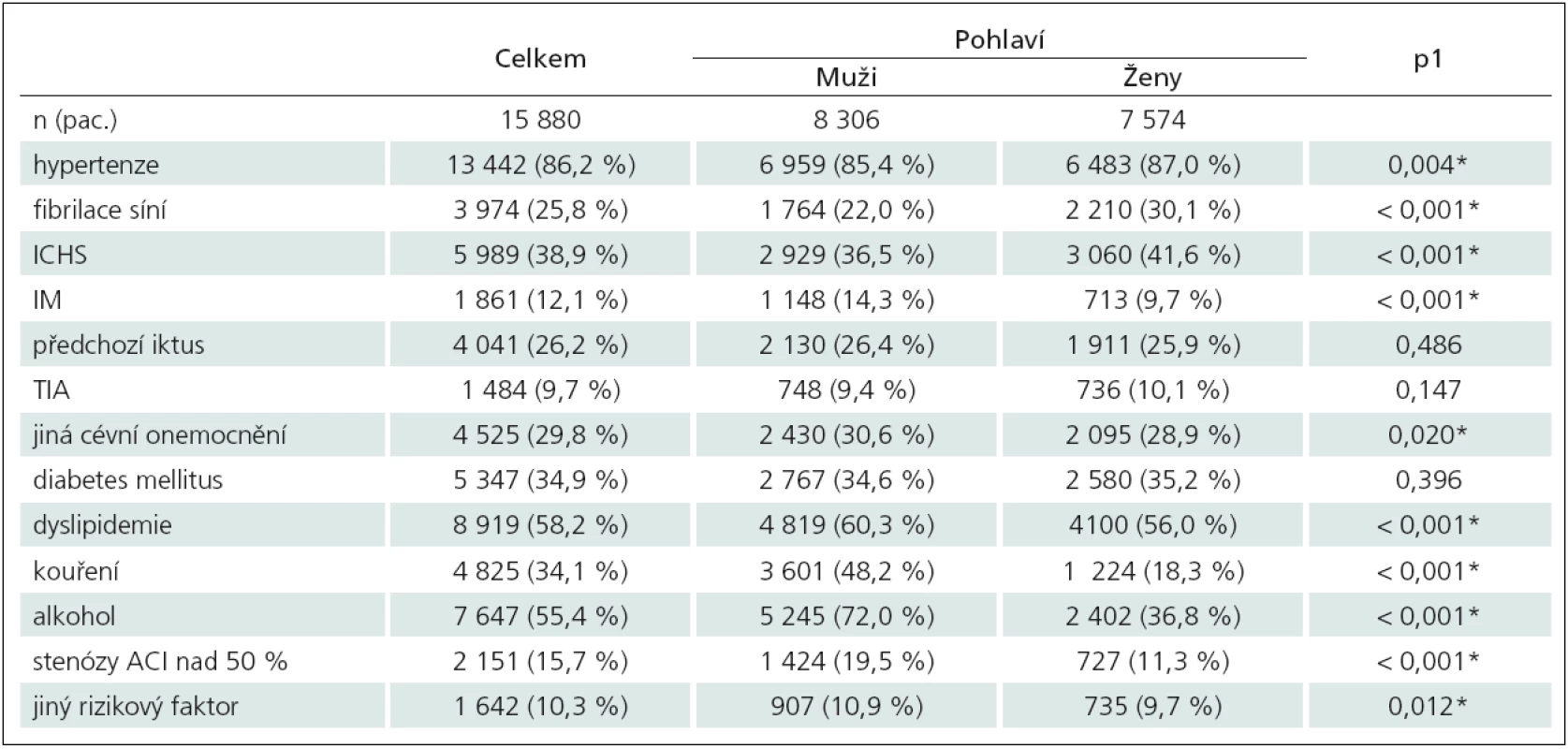
Diskuze
I když farmakologická sekundární prevence má velký význam pro prevenci recidivy ischemického iktu a neustále se vyvíjejí nové molekuly pro tuto prevenci, je jejich účinnost, zejména u nekardioembolických iktů, stále málo uspokojivá [12]. Efektivitu této prevence limituje četnost RF (rizikový profil) u konkrétního pacienta [13],která významným způsobem ovlivňuje incidenci kardiovaskulárních onemocnění (KVO) [9,14]. Proto má zjištění rizikového profilu nemocného pro prodělané ischemické CMP velký význam. Výskyt hlavních RF je také jedním z ukazatelů stratifikujích riziko recidivy iCMP, např. v ESRS (Essen Stroke Risk Score) (tab. 5) [15].
Tab. 5. Skóre stratifikující riziko recidivy CMP (ESRS) [15]. ![Skóre stratifikující riziko recidivy CMP (ESRS) [15].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/bb754ba69b5d3a2448c3b8a269885bc2.png)
V posledních letech v české populaci hodnotí trendy hlavních RF kardiovaskulárních onemocnění kardiologové, kteří se účastnili mezinárodního projektu MONICA koordinovaného WHO [11] a i po roce 2000 vyhodnocují v pravidelných intervalech výskyt RF. Podle statistických údajů WHO patří Česká republika mezi státy s nejvyšší úmrtností na kardiovaskulární onemocnění, které jsou také hlavní příčinou úmrtí [9]. V našem souboru jen zhruba u 1 % (0,2 – 2,3 %) nemocných po CMP nebyl zjištěn žádný klasický RF. Existuje malé procento nemocných, u nichž se může klinicky manifestovat ateroskleróza bez přítomnosti klasických RF [16].
Nejvýznamnějším rizikovým faktorem pro vznik iktu a jeho recidivu je hypertenze následovaná kouřením a diabetem [17]. Proto je dlouhodobá kontrola krevního tlaku (TK) nejvýznamnější prevencí recidivy iktu, a i když v období po iktu není znám optimální management [8,18], nedoporučuje se snižovat TK pod hodnoty 130 – 140/ 80 až 85 [19]. Přestože v posledních 25 letech v České republice významně klesá u obou pohlaví sTK i dTK, snižuje se prevalence hypertenze pouze u žen [20,21]. Zlepšila se kontrola arteriální hypertenze, proto se snížila mortalita na kardiovaskulární onemocnění [21]. Hypertenzi v České republice má 45,6 % mužů a 33,0% žen a tato vysoká prevalence pravděpodobně souvisí s vysokou prevalencí obezity [9], zvláště u mužů, u kterých se na vzniku hypertenze podílí také vysoká konzumace alkoholu [22]. Např. v USA je arteriální hypertenze zjištěna jen u 29 % 18letých a starší populace, u pacientů po iCMP byla u 77 % [23].V našem souboru se arteriální hypertenze vyskytovala v průměru u 86,2 % (od 77,1 do 91,7 %) pacientů po prodělané iCMP.
V naší studii byl druhým nejčastěji se vyskytujícím RF hypercholesterolemie. I když se v České republice od r. 1990 a v následujících 15 letech zjišťoval trvalý pokles koncentrace cholesterolu u obou pohlaví, v posledních letech se opět koncentrace cholesterolu zvyšuje zřejmě jako důsledek výrazného zvyšování prevalence obezity. Obézních je více než třetina naší populace. Čeští muži, kterým se současně zvětšuje obvod pasu a tento parametr zvyšuje riziko manifestace KVO, jsou dokonce na prvním místě v Evropě [9]. I v jiných industrializovaných zemích se počet osob s hypercholesterolemií zvyšuje. Např. v USA se hypercholesterolemie vyskytuje v průměru u 37,5 % obyvatel [23].V našem souboru byla dyslipidemie zjištěna u 58,2 % mužů a u 60,3 % žen (p < 0,001) a je u nich doporučena léčba statiny, zejména u pacientů po nekardioembolické CMP [24]. Tato léčba je indikována nedostatečně a jen 4 – 5 % populace s hypercholesterolemií užívá hypolipidemickou léčbu [9].
Třetím sledovaným RF v našem souboru je diabetes mellitus (DM). Již porucha glukózové tolerance zvyšuje riziko iktu dvakrát, u pacientů s DM třikrát [25] a zvyšování prevalence DM vede k zvyšování prevalence morbidity a mortality na KVO [23]. V České republice bylo v roce 2010 evidováno více než 800 tisíc osob s DM a předpokládá se zvýšení o 10 tisíc nových případů za rok. U diabetiků 2. typu převažují ženy (53,5 %), u DM 1. typu je převaha žen již mírná (50,7 %) [26].V ČR žije 7,6 % diabetiků. V našem souboru byl DM zjištěn mnohem častěji – u 34,9 % pacientů po prodělaném ischemickém iktu, rozdíl ve výskytu podle pohlaví byl statisticky nevýznamný.
Parametr obezity jsme v naší studii nesledovali, rovněž stupeň konzumace alkoholu a údaj o kuřáctví jsme v registru IKTA podrobněji nespecifikovali, tyto údaje nelze v současné podobě registru objektivizovat.
I když podle zahraničních velkých registrů je rizikový profil u nemocných s kardiovaskulárními onemocněními (tedy i s ikty) vysoký [27], naše zjištění rizikového profilu nemocných po iCMP za roky 2010 a 2011 je alarmující. Ve své době největší studie (mezinárodní kontrolovaná studie EUROSTROKE), která zjišťovala vedle incidence iktů i výskyt RF u ischemických a hemoragických CMP, prokázala, že v jednotlivých zemích a regionech je výskyt RF [28] a jejich kontrola [29]rozdílná a podpořila hypotézu, že odlišná prevalence kardiovaskulárních RF (rizikový profil) v různých populacích může vysvětlit rozdíly v incidenci iktů [28].V posledních desetiletích se rozdíly v četnosti RF CMP mezi zeměmi rychle prohlubují. I když v řadě zemí dochází od konce 20. století k poklesu úmrtnosti na ikty, ve většině zemí východní a střední Evropy se úmrtnost na ikty stále zvyšuje [29]. Nepříznivý rizikový profil české populace potvrdil i průzkum STOP CMP zjišťující výskyt rizikových faktorů CMP u návštěvníků ordinace praktického lékaře. Prokázal, že u 89 % návštěvníků ordinací praktického lékaře je přítomen minimálně jeden RF. Nejčastěji to byla hypertenze (zjištěná u 48,3 %, event. u 62,5 % dle anamnézy), následovala hypercholesterolemie (47,3 %) a poté diabetes mellitus (u 29,2 %) [30]. Do začátku tohoto století v české populaci klesá prevalence většiny základních RF KVO, a i přesto, že se v posledních letech tento sestupný trend zpomalil a dokonce zastavil [9], došlo v letech 1985 až 2008 k signifikantnímu poklesu kardiovaskulární mortality způsobené snížením průměrného TK, celkového cholesterolu a procenta kuřáků [21].
Znalost rizikového profilu pacienta po CMP je důležitá, informuje o jeho zdravotním stavu a rizicích, a má proto význam pro zajištění optimální sekundární prevence. Na druhé straně je nutné apelovat na chronicky nemocné, aby aktivně přistupovali k léčbě onemocnění a stavů, které jsou RF KVO. Adherence pacienta k léčbě zásadním způsobem ovlivňuje terapeutickou účinnost předepsané medikace a odhaduje se, že pouze polovina pacientů užívá léčiva správně [31]. Podle registru AVAIL (the Adherence eValuation After Ischemic stroke ‑ Longitudinal registry) se minimálně jedna třetina pacientů s CMP za rok po propuštění přizná k vynechání jednoho nebo více léčiv užívaných v sekundární prevenci, ale údaj o skutečném počtu vynechaných léčiv sekundární prevence neznáme [32].
Závěr
Výskyt hlavních RF (hypertenze, dyslipidemie, diabetes mellitus) je u našich pacientů po iCMP významně častější, než se uvádí v literatuře, a tento nepříznivý rizikový profil může být hlavní příčinou vyšší incidence iCMP i vyšší četnosti recidiv u nás [6]. Naše závěry podporují hypotézu, že rozdílný procentuální výskyt RF (rizikový profil pacienta) v jednotlivých zemích a regionech může vysvětlovat odlišnou hodnotu incidence iktů i procento recidiv v těchto zemích [28].
Sběr a analýza dat registru je podpořena projektem „Vzdělávací síť iktových center“, registrační číslo projektu CZ.1.07/2.4.00/12.0046.
Podpořeno MZ ČR – RVO (FNBr, 65269705).
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Přijato k recenzi: 25. 10. 2012
Přijato do tisku: 30. 11. 2012
Zdroje
1. Sacco RL, Benjamin EJ, Brioderick JP, Dyken M, Easton JD, Feinberg WM et al. American Heart Association Prevention Conference. IV. Prevention and Rehabilitation of Stroke. Risk factor. Stroke 1997; 28(7): 1507 – 1517.
2. Glodstein LB, Bushnell CD, Adams RJ, Appel LJ, Brain LT, Chaturvedi S et al. Guidelines for the primary prevention of stroke: a guidelines for healthcare professionals from the American Heart Association/ American Stroke Association. Stroke 2011; 42(2): 517 – 584.
3. Kalita Z, Keller O, Bar M, Mikulík R, Škoda O, Neumann J. Doporučený postup sekundární prevence recidivy po akutní cévní mozkové příhodě: mozkovém infarktu/ tranzitorní ischemické atace a hemoragické cévní mozkové příhodě. Cesk Slov Neurol N 2008; 71/ 104(3): 372 – 378.
4. Lopez AD, Mathers C, Ezzati M, Jamison DT, Murray CJ. Global and regional burden of disease and risk factors, 2001: systematic analysis of population health data. Lancet 2006; 367(9524): 1747 – 1757.
5. Roger VL, Go AS, Lloyd ‑ Jones DM, Adams RJ, Berry JD,Brown TM et al. Heart disease and stroke statistics – 2011 update: a report from the American Heart Association. Circulation 2011; 123(4): e18 – e209.
6. Kalita Z, Brabec P, Švancara J, Pavlovská L, Gaťková A,Ulč I. Vyhodnocení sběru epidemiologických dat u cévních mozkových příhod z registru IKTA za roky 2010 a 2011. I. Incidence cévních mozkových příhod v okrese Zlín. Ces Slov Neurol N 2013; 76/ 109(2): 183 – 188.
7. Graham I, Atar D, Borch ‑ Johnsen K, Boysen G, Burell G, Cifkova R et al. European guidelines on cardiovascular disease prevention in clinical practice: executive summary: Fourth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice. Eur Heart J 2007; 28(19): 2375 – 2414.
8. European Stroke Organisation (ESO) Executive Committee. ESO Writing Committee. Guidelines for management of ischaemic stroke and transient ischaemic attack 2008. Cerebrovasc Dis 2008; 25(5): 457 – 507.
9. Cifková R, Škodová Z. Dlouhodobé trendy hlavních rizikových faktorů kardiovaskulárních onemocnění v české populaci. Cas Lek Cesk 2004; 143 : 219 – 226.
10. Rosamond W, Flegal K, Furie K, Go A, Greenlund K,Haase N et al. Heart disease and stroke statistics – 2008 update: a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation 2008; 117(4): e25 – e146.
11. WHO MONICA Project Principal Investigators. The World Health Organization MONICA (monitoring trends and determinants in cardiovascular disease): a major international collaboration. J Clin Epidemiol 1988; 41(2): 104 – 114.
12. Kalita Z. Farmakologická sekundární prevence ischemické cévní mozkové příhody: mozkového infarktu/ tranzitorní ischemické ataky. Současnost a perspektivy. Med Prom 2010; 11 (Suppl 1): 24 – 32.
13. Feigin VL,Lawes CM, Bennett DA, Anderson CS. Stroke epidemiology: a review of population-based studies of incidence, prevalence, and case-fatality in the late 20th century. Lancet Neurol 2003, 2(1): 43–53.
14. Kalita Z. Farmakologická sekundární prevence nekardioembolického mozkovém infarktu/ ischemické tranzitorní ataky – současnost a budoucnost. Cesk Slov Neurol N 2011; 74/ 107(3): 261 – 272.
15. Weimar C, Goertler M, Röther J, Ringelstein EB, Darius H, Nabavi DG et al. Systemic risk score evaluation in ischemic stroke patients (SCALA): a prospective cross sectional study in 85 German stroke units. J Neurol 2007; 254(11): 1562 – 1568.
16. Grundy SM, Pasternak R, Greenland P, Smith S Jr, Fuster V. Assessment of cardiovascular risk by use of multiple ‑ risk‑factor assessment equations: a statement for healthcare professionals from the American Heart Association and the American College of Cardiology. Circulation 1999; 100(13): 1481 – 1492.
17. Graham I, Atar D, Borch ‑ Johnsen K, Boysen G, Burell G, Cifkova R et al. European guidelines on cardiovascular disease prevention in clinical practice: executive summary: Fourth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (Constituted by representatives of nine societies and by invited experts). Eur Heart J 2007; 28(19): 2375 – 2414.
18. Qureshi AL, Sapkota BL. Bloodreduction in secondary stroke prevention. Continuum 2011; 17 : 1233 – 1241.
19. Mancia G, Laurent S, Agabiti ‑ Rosei E, Ambrosioni E,Burnier M, Caulfield MJ et al. Reappraisal of European guidelines on hypertension management: a European Society of Hypertension Task Force document. J Hypertens 2009; 27(11): 2121 – 2158.
20. Cifkova R, Skodova L, Bruthans J, Adamkova V, Jozifova M, Galovcova M et al. Longitudinal trends in major cardiovascular risk factors in the Czech population between 1985 and 2007/ 8. Czech MONICA ad Czech post‑MONICA. Atherosclerosis 2010; 211(2): 676 – 681.
21. Cifkova R, Skodova Z, Bruthans J, Holub J, Adamkova V, Jozifova M et al. Longitudinal trends in cardiovascular mortality and blood pressure levels, prevalence, awareness, treatment, and control of hypertension in Czech population from 1985 to 2007/ 2008. J Hypertens 2010; 28(11): 2196 – 2203.
22. Puddey IB, Beilin LJ, Rakic V. Alcohol, hypertension and the cardiovascular system: a critical appraisal. Addiction Biol 1997; 2 : 159 – 170.
23. Roger VL, Go AS, Lloyd ‑ Jones DM, Adams RJ, Berry JD, Brown TM et al. Heart disease and stroke statistics – 2011 update: a report from the American Heart Association. Circulation 2011; 123(4): e18 – e209.
24. European Stroke Organisation (ESO) Executive Committee, ESO Writing Committee. Guidelines for management of ischaemic stroke and transient ischaemic attack 2008. Cerebrovasc Dis 2008; 25(5): 457 – 507.
25. Vermeer SE, Sandee W, Algra A, Koudstaal PJ,Kappelle LJ, Dippel DW. Dutch TIA Trial Study Group. Impaired glucose tolerance increased stroke risk in nondiabetic patients with transient ischemic attack or minor ischemic stroke. Stroke 2006; 37(6): 1413 – 1417.
26. ÚZIS ČR. Péče o nemocné s cukrovkou 2010. Dostuné na: http:/ / www.uzis.cz/ publikace/ pece ‑ nemocne ‑ cukrovkou ‑ 2010.
27. Röther J, Alberts MJ, Touzé E, Mas JL, Hill MD,Michel P et al. Risk factor profile and management of cerebrovascular patients in the REACH Registry. Cerebrovasc Dis 2008; 25(4): 366 – 374.
28. Grobbee DE, Koudstaal PJ, Bots ML, Amaducci LA,Elwood PC, Ferr J et al. Incidence and risk factors of ischaemic and haemorrhagic stroke in Europe. EUROSTROKE: A collaborative study among research centres in Europe: rationale and design. Neuroepidemiology 1996; 15(6): 291 – 300.
29. Redon J, Olsen MH, Cooper RS, Zurriaga O, Martinez ‑ Beneito MA, Laurent S et al. Stroke mortality and trends from 1990 to 2006 in countries from Europe and Central Asia: implications for control of high blood pressure. Eur Heart J 2011; 32(11): 1424 – 1431.
30. Kalita Z, Souček M, Sachová M. Výskyt rizikových faktorů cévních mozkových příhod v populaci České republiky. Prakt Lék 2003; 82 : 643 – 646.
31. Vytřískalová M. Adherence k medikamentózní léčbě – známá neznámá. Remedia 2009;19 : 225 – 230.
32. Bushnell CD, Olson DM, Zhao X, Pan W, Zimmer LO,Goldstein LB et al. Secondary preventive medication persistence and adherence 1 year after stroke. Neurology 2011; 77(12):
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2013 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Mechanizmy spasticity a její hodnocení
- Náklady na poruchy mozku v České republice
- Sclerosis multiplex – úloha regulačných T‑lymfocytov v patogenéze a biologickej liečbe choroby
- Lidské prionové nemoci v České republice – 10 let zkušeností s diagnostikou
- Kolaterální cirkulace mozku – potenciální cíl terapie mozkových infarktů
- Neinvazívne stanovenie hemisferálnej dominancie rečových funkcií a horných končatin u zdravých subjektou
- Extrakraniálně metastazující meningeomy
- Intervenční léčba ischemické cévní mozkové příhody systémem EkoSonic SVTM
- Význam zadněprovazcové symptomatiky v diferenciální diagnostice hereditárních ataxií
- Rizikový profil pacientů s prodělanou ischemickou cévní mozkovou příhodou – analýza dat z registru IKTA
- Srovnání epidemiologických dat u akutních cévních mozkových příhod podle metodiky ÚZIS a IKTA ve zlínském okrese a v ČR
- Mnohočetný ložiskový proces mozku u HIV pozitivní pacientky – kazuistika
- Myozitida s inkluzními tělísky se slabostí šíjových svalů a pozitivním efektem imunoglobulinu – kazuistika
- Apoplexie Rathkeho cysty – kazuistika
- Webové okénko
-
Analýza dat v neurologii
XXXIX. Statistické nástroje pro posouzení homogenity a korekci odhadů poměru šancí a relativního rizika -
X. afaziologické sympozium s českou a slovenskou účastí
14.–15. března 2013, Brno
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Mechanizmy spasticity a její hodnocení
- Lidské prionové nemoci v České republice – 10 let zkušeností s diagnostikou
- Myozitida s inkluzními tělísky se slabostí šíjových svalů a pozitivním efektem imunoglobulinu – kazuistika
- Extrakraniálně metastazující meningeomy
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



