-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Epidurální aplikace kortikoidů Část 1 – Profil pacientů před aplikací
Epidural application of steroids Part 1 – Patient profile before application
Aim: As an alternative to surgical treatment of discogenic radicular pain following the failure of conventional conservative treatments, minimally invasive procedures are available, including epidural steroid injections (ESIs).
Patients and methods: The aim of the study was to find out and examine profiles of patients coming in for ESISs. Three hundred-forty patients were divided into the “D” – group of adult patients (aged 18–64 years) and the “S” – group of seniors (aged ≥ 65).
Results: Apart from the different average age, the results discovered in both groups were as comparable as when being divided into the groups according to the degree of their disabilities. In both groups, women predominated in the 1.4 : 1 and 2 : 1 ratios, resp. The average pain score was 4.9 and 55, resp. Oswestry Disability Index (ODI) was 40.3 and 40%, resp. Transforaminal ESI to caudal ESI ratio was 3 : 1 in both groups. More then 80 % of the patiens were in moderate and severe disability groups and ESI indications seem adequate. In both groups, the pain score increased according to the increasing degree of disability of the patiens. Compared to the literature data, patients in the cited studies were mostly younger and reported higher pain scores.
Conclusion: Pain assessment and the ODI questionnaire should be included in any entry examination of patiens with vertebrogenic pain as they will help in choosing an adequate treatment course.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
硬膜外应用类固醇激素第1部分–应用前的患者资料
目的:对于常规保守治疗失败后的椎间盘源性根性疼痛,可采用微创手术治疗,包括硬膜外类固醇注射(ESIs)。
患者和方法:这项研究的目的是确定和检查来自ESISs的病人的资料。 340例患者分为成人患者“ D”组(18-64岁)和老年人(“≥65岁”)“ S”组。
结果:除平均年龄不同外,两组的结果均与根据残疾程度分为两组的结果具有可比性。在这两组中,女性分别占1.4:1和2:1的比例。平均疼痛的评分分别为4.9和55。 Oswestry残疾指数(ODI)分别为40.3和40%。两组的经椎间孔ESI与尾ESI之比为3:1。超过80%的患者属于中度和重度残疾组,ESI适应症似乎足够。两组患者的疼痛评分均随着患者残疾程度的增加而增加。与文献数据相比,被引用研究中的患者大多为年轻人,并且疼痛评分更高。
结论:对于椎源性疼痛患者的入院检查应包括疼痛评估和ODI问卷调查,因为这将有助于选择适当的治疗方案。
关键词:硬膜外类固醇注射–患者概况 – Oswestry残疾指数调查表Keywords:
epidural steroid injection – patient profile – Oswestry Disability Index questionnaire
Autori: J. Cabadaj; J. Hóborová; M. Prokopová
Pôsobisko autorov: Neurologická ambulance, Karlovarská krajská nemocnice a. s., Nemocnice Cheb
Vyšlo v časopise: Cesk Slov Neurol N 2019; 82(6): 682-687
Kategória: Původní práce
doi: https://doi.org/10.14735/amcsnn2019682Súhrn
Cíl: Jako alternativa operačního řešení diskogenních kořenových bolestí po selhání běžných metod konzervativní léčby jsou k dispozici minimálně invazivní postupy, do kterých se zahrnují i epidurální aplikace kortikoidů (EAK).
Soubor a metody: Cílem studie bylo zjistit profil ve skupině 340 pacientů přicházejících k EAK po jejich rozdělení do souboru „D“ – dospělých pacientů (věk 18–64 let) a souboru „S“ – seniorů (věk ≥ 65 let).
Výsledky: Kromě rozdílného průměrného věku byly zjištěné výsledky obou souborů srovnatelné i při jejich roztřídění do skupin podle míry disability. V obou souborech převažovaly ženy v poměru 1,4 : 1, resp. 2 : 1; průměrné skóre bolesti činilo 4,9 resp. 5,5. Oswestry Disability Index (ODI) byl 40,3 resp. 40; poměr EAK transforaminálně a EAK kaudální cestou byl 3 : 1 v obou souborech. Přes 80 % pacientů spadalo do skupin střední a těžké disability a indikace EAK se jeví jako adekvátní opatření. V obou souborech se skóre bolesti zvyšovalo souhlasně s narůstáním stupně disability nemocných. Při srovnání s literárními daty byly pacienti v citovaných studiích vesměs mladší a udávali vyšší skóre bolesti.
Závěr: Hodnocení bolesti a dotazník ODI by měly být součástí každého vstupního vyšetření nemocných s vertebrogenní bolestí, protože pomohou při volbě adekvátního postupu léčby.
Klíčová slova:
epidurální aplikace kortikoidů – profil pacientů – dotazník Oswestry Disability Index
Úvod
Epidurální aplikace kortikoidů (EAK) je procedura, kterou se aplikuje kortikoid nebo jiný protizánětlivý prostředek (např. ozón) do bezprostřední blízkosti spinálního nervu především cestou foramen intervertebrale transforaminálně (TF) nebo kaudální cestou přes hiatus sacralis (K), méně často interlaminárně (IL).
Procedura se užívá především v léčbě kořenových bolestí bederní nebo krční páteře [1]. EAK je účinná intervenční technika v léčbě bolestí také u spinální stenózy nebo u pooperační bolesti [2]. O technice obstřiků, jejich indikacích, kontraindikacích a komplikacích je i v českém písemnictví řada publikací [3–9], ze zahraničních cituji jen tři [10–12].
Lumbální EAK byla poprvé navržena jako konzervativní léčba radikulární bolesti v roce 1952 (Robecchi a Capra) a od té doby se stala jednou z nejčastěji používaných intervenčních technik v terapii kořenových syndromů [13].
Přístup TF je možná nejoblíbenější, protože místo injekce je přiléhající k nervovému kořeni a pro injekci je zapotřebí jen malý objem léků [14]. TFEAK je prováděna pod skiaskopickou kontrolou s využitím RTG – C ramene nebo s využitím navigace CT. Pro TFEAK je v naší literatuře používán i pojem periradikulární terapie (PRT). Mezi první propagátory CT navigovaných „kořenových obstřiků“ (CT-PRT) v Čechách patřili MU Dr. Juraj Dutka a MU Dr. Jiří Kasík z ÚVN Praha [15,16].
Kaudální přístup KEAK je nejjednodušší a také nejbezpečnější a zdá se, že poskytuje srovnatelné analgetické účinky. Tento přístup však vyžaduje relativně velké množství léků a je méně specifický pro patologické místo [17]. Při použití konvenční techniky slepého pokusu je výskyt selhání kaudálního epidurálního bloku u dospělých vysoký i u zkušených rukou. Proto se doporučuje jeho provedení s pomocí skiaskopie nebo UZ [18].
Jak přístupy TF, tak i K jsou účinné při tlumení bolesti a zlepšování funkčního skóre a prokázaly podobné účinky při léčbě lumbosakrální kořenové bolesti [19]. Podle studie Ackermana et al [20] je postup TF účinnější než K nebo IL. Tuto skutečnost připisují vyšší koncentraci kortikoidu ve ventrálním epidurálním prostoru při použití TF přístupu.
Pokud jde o snížení bolesti nebo zlepšení funkčního výsledku při lumbální EAK, neexistuje žádný statisticky významný rozdíl mezi použitím partikulárního (suspenzního) nebo nepartikulárního (solubilního) kortikosteroidu [21].
Studie Fenstera et al [22] vyhodnotila 688 CT řízených EAK u pacientů starších 65 let a vedla k závěru, že CT řízené EAK mohou být prováděny bezpečně a bez komplikací i u starších pacientů.
Cílem naší studie bylo zjistit profil pacientů přicházejících k aplikaci TFEAK nebo KEAK v oblasti bederní páteře na naše pracoviště u dospělé populace ve věku 18–64 let a u seniorů, pacientů ve věku ≥ 65 let, porovnat zjištěné výsledky vzájemně a porovnat je i s literárními prameny.
Soubor a metody
Na našem pracovišti provádíme CT-PRT bez UZ či skiaskopické navigace. K aplikaci přicházejí pacienti z šesti neurologických ambulancí (vč. naší) a jedné ortopedické ambulance bývalého okresu; indikace k provedení EAK je v rukou jejich lékařů.
K TFEAK používáme 5 ml 0,5% Marcainu (AstraZeneca, Cambridge, Velká Británie), 40 mg suspenze Depomedrolu (Pfizer, Ontario, Kanada), 1 ml kontrastu (obvykle Iomeron 300 [Bracco Imaging Deutschland GmbH, Konstanz, Německo]). Po aplikaci dojde k přechodné slabosti svalové skupiny příslušné ošetřovanému nervovému kořeni a instabilitě příslušné končetiny. Ta je přijatelná, protože vede k omezení fyzické aktivity pacienta.
Při KEAK používáme 20–30 ml 0,25% roztoku Marcainu a 40 mg suspenzního Depomedrolu, nepoužíváme kontrast. Po výkonu jsou pacienti 2 h observováni na ambulanci k případnému ošetření komplikací. Komplikace jsou výjimečně, nejčastěji přechodné změny krevního tlaku a benigní krátce trvající bolest hlavy.
V období září 2017 až březen 2019 jsme těmto pacientům nabídli k vyplnění numerickou škálu bolesti (NŠB) a dotazník Oswestry Disability Index (ODI) a zkrácenou verzi dotazníku kvality života „WHO Quality Of Live – BREF“ (WHOQOL-BREF). Do souboru sledovaných osob jsme zařadili jen pacienty, kteří byli ochotni spolupracovat a byli schopni uvedené dotazníky vyplnit.
Do studie bylo zahrnuto celkem 340 pacientů starších 18 let s kořenovými bolestmi bederní páteře na podkladě výhřezu meziobratlové ploténky nebo jiné degenerativní patologie spojené s drážděním (kompresí) nervových kořenů (foraminální stenóza, -olistéza apod.). Vyloučili jsme pacienty s prostou bolestí dolních zad, s facetovým syndromem nebo nálezem specifické etiologie (zánět, tumor, trauma apod.)
Pacienty jsme rozdělili podle věku do dvou souborů: na skupinu „D – dospělých“ (ve věku 18–64 let, n = 240) a skupinu „S – seniorů“ (ve věku ≥ 65 let, n = 100).
K hodnocení bolesti u vyšetřovaných subjektů jsme použili NŠB; pro některé pacienty je obtížné vyjádřit požadovanou hodnotu – u těch si pomáháme verbální škálou bolesti [23].
Pro funkční hodnocení bederních vertebrogenních bolestí je velmi rozšířen a často používán dotazník ODI, který hodnotí omezení běžných denních aktivit kvůli bolesti dolní části zad. Kvantifikuje tedy subjektivní potíže pacienta a vyjadřuje míru disability [24–26].
Oswestry Disability Index je komplexní dotazník, zahrnuje otázky na fyzickou disabilitu (omezení schopnosti sedět, stát, zvedání břemen a chůze), hodnotí i sociální handikep (společenský život, sexuální život, cestování, osobní péče) a hodnotí rovněž bolest a spánek. ODI tedy strukturuje a kvantifikuje anamnestická data a jeho výsledná hodnota napomáhá i při rozhodování o dalším léčebném postupu [27].
První verze tohoto dotazníku byla publikována v roce 1980 [28], dotazník však existuje ve více verzích [29–31], přičemž autoři ODI doporučují užívat verzi 2.1a, která je k dispozici nově (od ledna 2011) i v českém jazyce a byla jazykově validována. Kontrolou užívání a šíření dotazníku byla pověřena společnost „MAPI Research Trust“ ve Francii. Novou verzi ODI je možno získat kontaktováním této společnosti přes www.mapi-trust.org, přičemž lze požádat o její zaslání, ale současně je nutné získat souhlas pro povolení k užívání [32].
Taylor et al [33] uvádějí, že tento dotazník je více senzitivní u pacientů, u kterých se onemocnění zlepšilo, a méně u těch, kde nedošlo po léčbě k žádné změně.
V obou skupinách jsme vyhodnotili jejich složení podle pohlaví, vypočítali jsme průměrný věk skupiny, průměrný výsledek intenzity bolesti hodnocené pomocí Numerické škály bolesti (NŠB) a průměrné skóre ODI a položku ODI nejhůře hodnocenou.
V dalším kroku jsme vypočetli hodnocení – index ODI u jednotlivých pacientů a oba soubory rozdělili do 5 skupin podle dosažených skóre:
- 0–20 (minimální disabilita) – pacient může vykonávat většinu aktivit, léčba zahrnuje režimová opatření a redukci váhy;
- 21–40 (střední disabilita) – cestování a společenský život bývají obtížnější, osobní péče, sexuální život a spánek nebývají výrazně postiženy, léčba je většinou konzervativní;
- 41–60 (těžká disabilita) – hlavním problémem je bolest, jsou postiženy také cestování, osobní péče, sexuální a společenský život i spánek. Je nutné podrobné komplexní vyšetření a dle výsledků konzervativní či operační řešení;
- 61–80 (ochromení) – bolesti ovlivňují všechny aspekty života, obvyklé je operační řešení;
- 81–100 (ležící) – pacient je upoután na lůžko nebo zveličuje potíže. K odlišení je nutné pečlivé pozorování pacienta během vyšetření, pokud se vyloučí agravace, tak obvyklé je operační řešení.
Výsledky
Zjištěné výsledky profilu nemocných v obou souborech, tj. D a S, uvádí tab. 1. Průměrný věk je v souboru dospělých 50,8, v souboru seniorů 71,4, poměr mužů a žen činí v souboru D 1 : 1,4 a v souboru S 1 : 1,2, poměr technik TFEAK ke KEAK je srovnatelný a činí 3,2 : 1, resp. 3 : 1. Intenzita (skóre) bolesti je ve skupině S o 0,6 vyšší než ve skupině D. Skóre ODI je v obou skupinách srovnatelné (40,3 a 40).
Tab. 1. Vstupní data obou souborů. 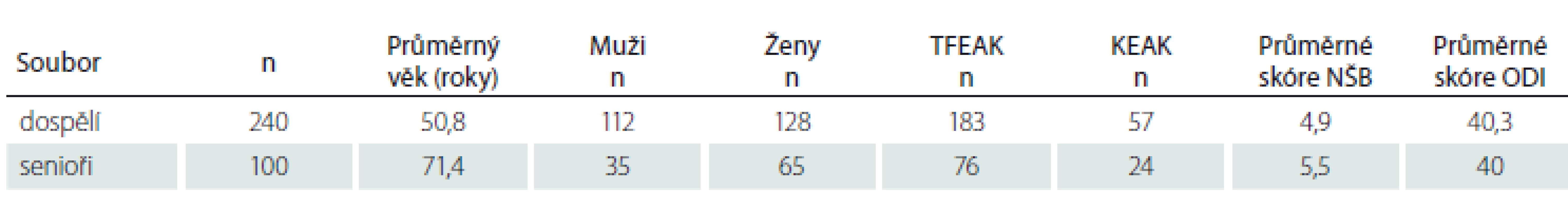
KEAK – kaudální epidurální aplikace kortikoidů; n – počet; NŠB – Numerická škála bolesti; ODI – Oswestry Disability Index; TFEAK – transforminální epidurální aplikace kortikoidů Tabulky 2 a 3 prezentují výsledky po roztřídění obou souborů do skupin podle indexu ODI; nejvíce pacientů v obou souborech je na hladině „střední“ a „těžké“ disability – celkem 81,7, resp. 84 %. Ve skupině D jsou pak 2 pacienti na hladině „ležící“ – budeme o nich referovat v kazuistickém sdělení. V obou souborech zjišťujeme, že skóre (intenzita) bolesti se zvyšuje souhlasně s narůstáním indexu disability.
Tab. 2. Výsledky po roztřídení podsouboru dospělých podle indexu ODI. 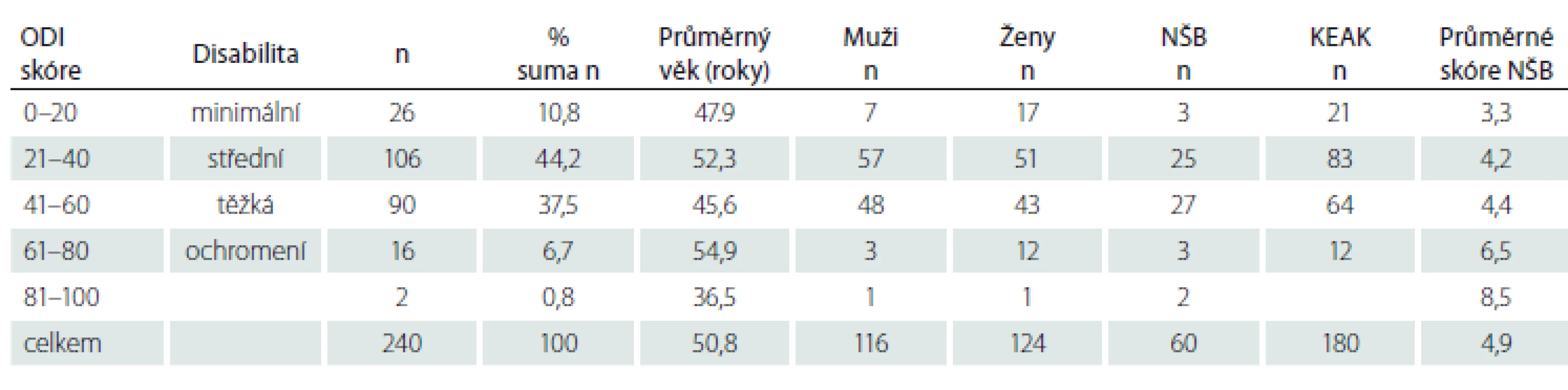
KEAK – kaudální epidurální aplikace kortikoidů; n – počet; NŠB – Numerická škála bolesti; ODI – Oswestry Disability Index Tab. 3. Výsledky po roztřídení podsouboru seniorů podle indexu ODI. 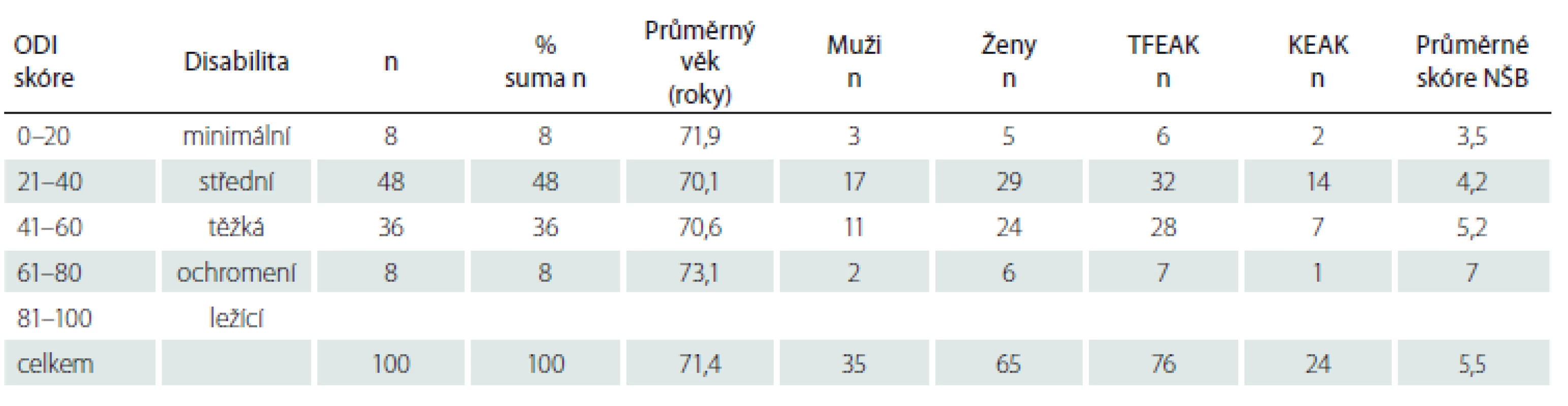
KEAK – kaudální epidurální aplikace kortikoidů; n – počet; NŠB – Numerická škála bolesti; ODI – Oswestry Disability Index; TFEAK – transforminální epidurální aplikace kortikoidů Tabulky 4 a 5 prezentují nejhůře hodnocené položky dotazníku ODI; v obou souborech je nejčastější nejhůře tolerované zvedání břemen a stání. V dalším pořadí je to ve skupině D sezení, společenský a sexuální život; ve skupině seniorů pak chůze, společenský život a cestování.
Tab. 4. Nejhůře hodnocení položky ve skupině dospělých (n = 240). 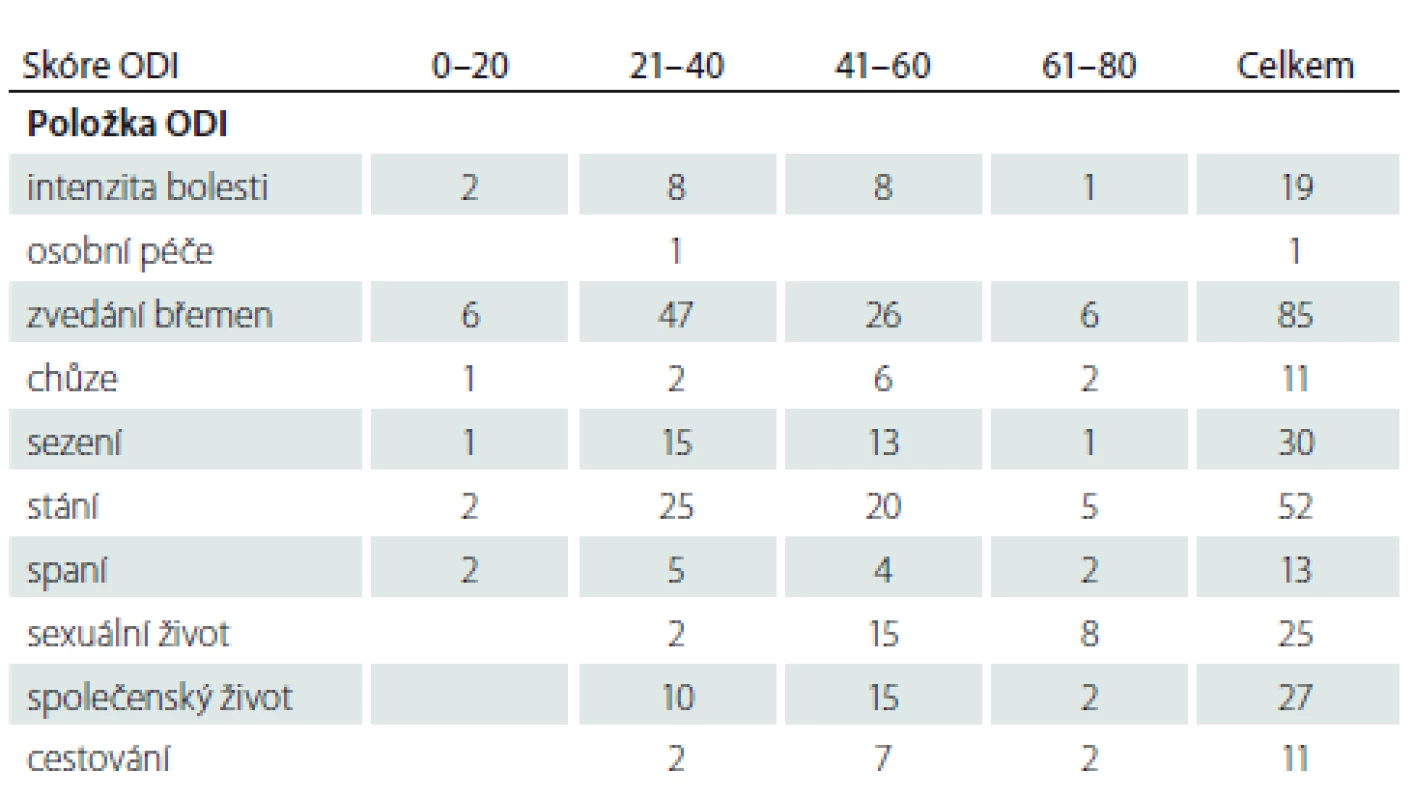
n – počet; ODI – Oswestry Disability Index Tab. 5. Nejhůře hodnocené položky ve skupině seniorů (n = 100). 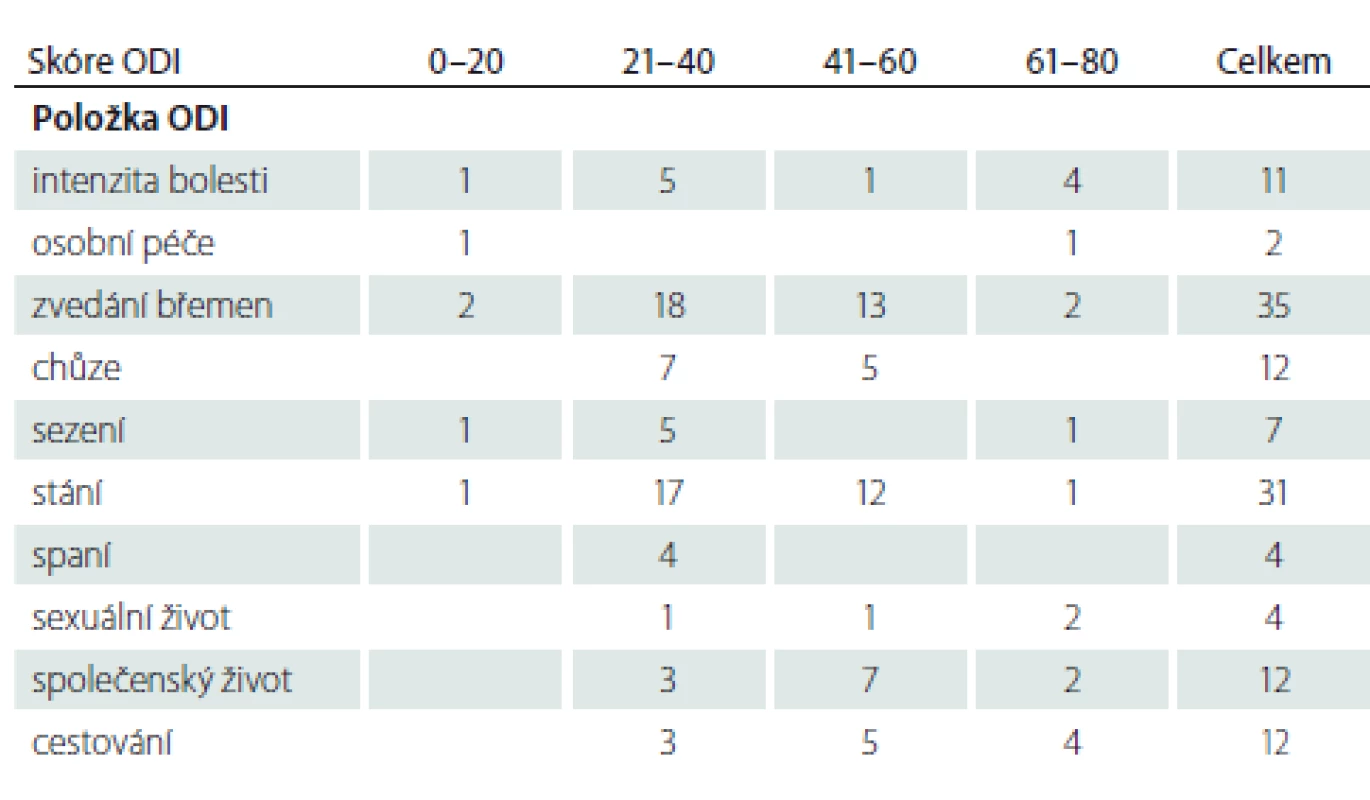
n – počet; ODI – Oswestry Disability Index V tab. 6 je uvedeno srovnání výsledků naší studie s výsledky několika zahraničních studií. Náš soubor D je počtem respondentů nejpočetnější, má také nejvyšší průměrný věk a vykazuje nejnižší skóre bolesti.
Tab. 6. Srovnání profilů naších nemocných před epidurální aplikací kortikoidů s literárními daty. 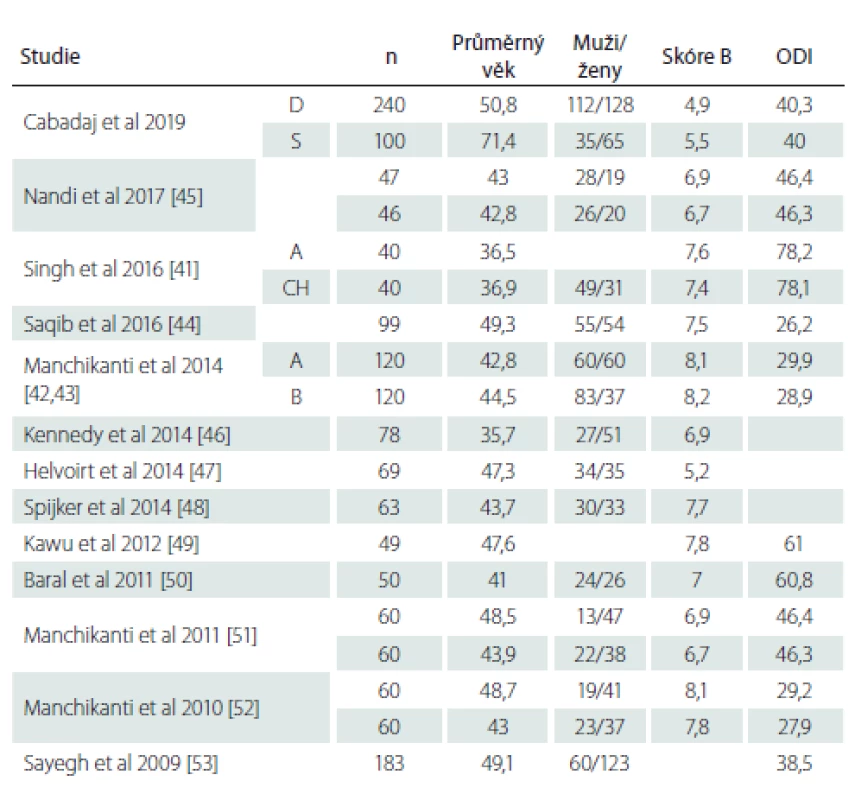
D – dospělí; n – počet; ODI – Oswestry Disability Index; S – senioři; skóre B – skóre bolesti Diskuze
Bolesti zad se řadí mezi nejčastější zdravotní potíže i v naší populaci. U většiny nemocných bývají obtíže přechodné a terapeuticky zvládnutelné konzervativní léčbou, asi v 10 % případů přechází akutní bolest do chronického stavu [34].
Přibližně 85 % nemocných s bolestí zad má nespecificky objektivní nález a obtíže bývají hodnoceny jako funkční (bolesti bederní páteře [low back pain; LBP]); pouze v 15 % je nalezen morfologicky korelát odpovídající potížím pacienta [35,36].
Současné klinické guidelines doporučují klasifikaci bolestí LBP do tří primárních kategorií. První kategorií, označenou „red flags“, jsou stavy závažné patologie, jako jsou malignita, infekce, fraktury atd., které vyžadují urgentní a cílenou léčbu. Druhou kategorií je „kořenové dráždění“, často s neurologickým deficitem a korelujícím morfologickým nálezem herniace disku (cca 10 % všech LBP) – u této jediné podskupiny můžeme stanovit precizní anatomickou diagnózu. Bohužel ostatní kategorie nelze anatomicky diagnostikovat a často bývá tato skupina označována jako „nespecifické“ LBP. Jedná se o 85 % všech LBP [37].
Chirurgická léčba je nedílnou součástí léčby kořenových syndromů, v určitých indikacích je metodou první volby. Minimálně invazivní techniky se začaly prosazovat mimo jiné i jako určitá alternativa k chirurgickým operacím [38]. K nim patří i EAK, jejími výhodami jsou jednoduchost, dostupnost a nízké náklady.
V randomizované kontrolované studii Ghahremana et al [39] zjistili, že na TFEAK reagovalo příznivě pouze 54 % pacientů. To znamená, že pozitivně reaguje jen určitá podskupina pacientů s bederní kořenovou bolestí.
V návazné studii pak zjistili, že jediným radiologickým rysem spojeným s úspěšným výsledkem TFEAK byla úroveň komprese nervových kořenů. U pacientů s nízkým stupněm kořenové komprese odpovědělo příznivě 75 %; u pacientů se silnou kompresí odpovědělo pouze 26 %. TFEAK je častěji úspěšná u pacientů bez významného stresu nervové kořenové tkáně, protože u nich je více vyjádřená zánětlivá složka radikulární bolesti [40].
Při srovnání skóre bolesti našich souborů s literárními daty (tab. 6) zjišťujeme, že ve všech uvedených studiích byla průměrná skóre bolesti vyšší než v našich obou souborech. Vysvětlujeme si to tím, že k EAK byly indikováni i pacienti s minimální disabilitou (10,8 % v souboru D a 8 % v souboru S), u kterých dosahovalo průměrné skóre NŠB hodnot 3,3, resp. 3,5. Je otázkou, zda u těchto pacientů neměl být použit jiný léčebný postup než EAK, např. léčebná rehabilitace (LR).
Obdobné hodnoty skóre bolesti mají i soubory nemocných ve studii Vepřkové a Opavského [31], kde se uvádí NŠB na hladině 3,3, resp. 3,6. Autoři sledovali 40 osob s bolestmi v dolní části zad s i bez kořenové symptomatologie, rozdělené do dvou skupin: jedna (skupina A) s akutními bolestmi, druhá (skupina CH) s chronickými, které se podrobily ambulantní rehabilitaci. Míra disability před zahájením rehabilitace byla ve skupině A 26 %, ve skupině CH 21,2 %. Obě uvedené hodnoty skóre ODI spadaly do kategorie „mírné funkční omezení“.
Ze získaných výsledků vyplývá, že po ukončení LR byl zjištěn statisticky významný pokles hodnot u obou souborů na hodnoty ODI 9,8 resp. na 12,9. Pomocí ODI byla zachycena i tendence k výraznějšímu ústupu obtíži u pacientů s akutním průběhem nemoci.
Singh et al [41] sledovali soubor 80 pacientů (49 mužů), rozdělený do dvou skupin po 40 osobách podle cesty EAK na skupinu TF a skupinu K. Do studie byli zařazeni pacienti s výhřezem bederní ploténky v jednom segmentu páteře s bolestmi zad a radikulopatií, kteří nereagovali na konzervativní léčbu po dobu 6 týdnů. Diagnóza výhřezu bederní ploténky byla stanovena klinicky a radiologicky potvrzena pomocí MR. Průměrný věk a vstupní hodnoty NŠB a skóre ODI uvádí tab. 6. Soubor pacientů byl mladší než náš, avšak intenzita jejich bolestí a ODI skóre byly vyšší a odpovídaly naší podskupině „ochromení“.
Manchikanti et al ve dvou studiích [42,43] hodnotili soubory o 120 pacientech. Do studie byli zařazeni pacienti starší 18 let s prokázaným výhřezem bederní ploténky a radikulopatií. Vstupní charakteristika souborů a data NŠB a skóre ODI jsou v tab. 6. Podle průměrného skóre ODI spadaly obě skupiny do kategorie střední disability, ale hodnocení bolesti (NŠB 8,1 resp. 7,8) dosahovalo hodnot v naší podskupině „ochromení“.
Saqib et al [44] v prospektivní srovnávací studii vyhodnotili soubor 99 pacientů (55 žen, průměrný věk 49,3 let). Průměrná hodnota bolesti byla před injekcí 7,5 (medián 7,0), skóre ODI 52,4 (medián 54,0). Skóre bolesti odpovídalo též naší skupině „ochromení“ a ODI skóre „těžké disabilitě“.
Nandi a Chowdhery publikovali studii [45], která se skládala z pacientů s „ischiasem“ způsobeným výhřezem bederní ploténky verifikovaným vyšetřením MR. Celkem 47 pacientům v jedné skupině bylo injikováno 80 mg metylprednizolonu v kaudální epidurální injekci. Druhou skupinu tvořilo 46 pacientů, kterým byly injikovány izotonický fyziologický roztok jako placebo. Vstupní hodnoty intenzity bolesti (Numerická škála [Numeric Rating Scale; NRS] 6,9, resp. 6,7) a skóre ODI (46,4, resp. 46,3) byly prakticky shodné s naším souborem těžké disability.
Z citovaných studií vybočuje studie Singha et al [41], v níž hodnotili v longitudinální kvalitativní studii 44 po sobě jdoucích pacientů ve věku 18–70 let s bolestí dolních končetin trvajících více než 3 měsíce. Soubor tvořili převážně muži (26 : 18), průměrný věk byl 42,4 let; vstupní skóre bolesti NRS bylo 6,7, avšak ODI skóre bylo na hladině 78,2, resp. 78,1. To odpovídalo podskupině „ochromení“, tj. ze všech uvedených studií s nejtěžším handikepem.
Ze získaných zkušeností soudíme, že hodnocení intenzity bolesti podle některého systému (Vizuální analogová škála [VAS], NŠB nebo verbální hodnocení bolesti) i dotazník ODI by měly být součástí vstupního vyšetření všech vertebropatů; zjištěné hodnoty pak pomohou ve volbě adekvátního léčebného postupu.
Závěr
Epidurální aplikace kortikoidů je nejčastější z minimálně invazivních metod řešení bolesti u kořenových syndromů na podkladě výhřezu bederní meziobratlové ploténky a je určitou alternativou operace výhřezů. Nejčastěji je používán TF přístup, méně často přístup K, přes hiatus sacralis, v našich souborech pacientů asi v poměru 3 : 1.
V obou skupinách měly vyšší zastoupení ženy, ve skupině D to byl poměr 1,4 : 1 a ve skupině S 2 : 1. Věk pacientů přicházejících k EAK byl v obou naších souborech vyšší než u citovaných zahraničních studií. Pacienti také udávali nižší hodnoty skóre bolesti. Soudíme, že je to důsledkem indikace EAK pacientům s minimálním stupněm disability a nízkým skóre intenzity bolesti.
Index ODI byl v obou naších souborech shodný a byl na rozmezí střední a těžké disability. Při roztřídění obou souborů podle skupin disability jsme zjistili, že míra bolesti se zvyšuje s narůstáním disability a nejvyšší je ve skupině „ochromení“, kde dosahuje hodnot 6,5 (skupina D) a 7 (skupina S) stupnice NŠB.
Ve skupině „minimální disability“ (8, resp. 10 % souborů) s průměrnou mírou bolesti cca 3,3 a 3,5 na stupnici NŠB se nabízí jako alternativa EAK použití jiných léčebných postupů, především LR. Cca 80 % souborů dosahovalo „střední a těžkou míru“ disability a indikace EAK se nám jeví jako adekvátní opatření.
Na základě zkušeností získaných ve studii autoři soudí, že hodnocení bolesti některou z metod (VAS, NŠB, verbální škála apod.) a hodnocení dotazníku ODI by mělo být součástí prvního vyšetření pacientů s vertebrogenní bolestí, protože pomohou správně volit léčebný postup.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Ján Cabadaj
Neurologická ambulance
Karlovarská krajská nemocnice a.s.
Nemocnice Cheb
K Nemocnici 1299/20
350 02 Cheb
e-mail: jan.cabadaj@tiscali.cz
Přijato k recenzi: 5. 5. 2019
Přijato do tisku: 30. 10. 2019
Zdroje
1. Tirpák R, Rapčan R, Griger M et al. Terapeutické možnosti a technika periradikulární terapie při kořenových syndromech. Bolest 2019; 22(1): 21–28.
2. Gabrhelík T, Lejčko J. Spinální aplikace kortikoidů. Bolest 2017; 20(1): 10–13.
3. Jandura J, Ryška P, Krajina A et al. Porovnání radiační zátěže u tří CT navigovaných minimálně invazivních metod léčby bolesti u nemocných s chronickým lumboischiadickým syndromem. Ces Radiol 2018; 72(3): 204–209.
4. Jandura J, Ryška P, Krajina A et al. Využití miniinvazivně prováděných metod – pulzní radiofrekvenční modulace, kyslíko ozonové terapie a periradikulární terapie v léčbě bolesti zad – přehled metod. Ces Radiol 2016; 70(2): 85–92.
5. Doubková M. Intervenční metody v léčbě bolesti zad – aneb co by měl začínající algeziolog znát před vstupem na intervenční sálek – 1. část. Bolest 2015; 18(2): 61–72.
6. Doubková M. Intervenční metody v léčbě bolesti zad – aneb co by měl začínající algeziolog znát před vstupem na intervenční sálek – 2. část. Bolest 2015; 18(3): 124–136.
7. Lejčko J. Bolesti zad – využití intervenčních technik v algesiologické praxi. In: Rokyta R et al (eds). Bolest. Praha: Tigris 2012 : 115–128.
8. Hakl M. Invazivní postupy v léčbě bolesti zad. In: Rokyta R et al (eds). Bolest. Praha: Tigris 2012 : 209–214.
9. Ševčík P, Hakl M, Hřib R. Použití epidurálních kortikosteroidů v léčbě vertebrogenních onemocnění. Neurol praxi 2002; 1 : 21–24.
10. Epstein NE. Neurological complications of lumbar and cervical dural punctures with a focus on epidural injections. Surg Neurol Int 2017; 8 : 60. doi: 10.4103/ sni.sni_38_17.
11. Benoist M, Boulu P, Hayem G. Epidural steroid injections in the management of low back pain with radiculopathy: an up date of their efficacy and safety. Eur Spine J 2012; 21(2): 204–213. doi: 10.1007/ s00586-011-2007-z.
12. Pinto RZ, Maher CG, Ferreira ML et al. Epidural corticosteroid injections in the management of sciatica: a systematic review and meta-analysis. Ann Intern Med 2012; 157(12): 865–877.
13. Robecchi A, Capra R. Hydrocortisone (compound F); first clinical experiments in the field in the Rheumatology. Minerva Med 1952; 43(98): 1259–1263.
14. Lutz GE, Vad VB, Wisneski RJ. Fluoroscopic transforaminal lumbar epidural steroids: an outcome study. Arch Phys Med Rehabil 1998; 79(11): 1362–1366. doi: 10.1016/ s0003-9993(98)90228-3.
15. Dutka J, Kasík J. Léčba bolestí zad řízená výpočetní tomografií. Cesk Slov Neurol N 1995; 58/ 91(2): 81–84.
16. Kasík J. Intervenční léčba vertebrogenních kořenových syndromů. Sanquis 2002; 18 : 16.
17. Manchinati L. Transforaminal lumbar epidural steroid injections. Pain Physicain 2000; 3(4): 374–398.
18. Kao SC, Lin CS. Caudal epidural block: an updated review of anatomy and techniques. Biomed Res Int 2017; 2017 : 9217145. doi: 10.1155/ 2017/ 9217145.
19. Liu J, Zhou H, Lu L et al. The Effectivness of Transforaminal versus caudal routes for epidural steroid injections in managing lumbosacral radicular pain: a systematic review and meta-analysis. Medicine (Baltimore) 2016; 95(18): e3373. doi: 10.1097/ MD.0000000000003373.
20. Ackerman WE, Ahmad M. The efficacy of lumbar epidural steroid injections in patients with lumbar disc herniations. Anesth Analg 2007; 104(5): 1217–1222. doi: 10.1213/ 01.ane.0000260307.16555.7f.
21. Mehta P, Syrop I, Singh JR et al. Systematic review of the efficacy od partikular versus nonpartikular cortikosteroids in epidural injektions. PM R 2017; 9(5): 502–512. doi: 10.1016/ j.pmrj.2016.11.008.
22. Fenster AJ, Fernandes K, Brook AL et al. The safety of CT – guided epidural steroid injektions in an older patient cohort pain physician. Pain Physician 2016; 19(8): E1139–E1146.
23. Farar JT, Young JP Jr, LaMoreaux L et al. Clinical Importance of changes in chronic pain intensity measured on an 11-point Numerical Pain Rating Scale. Pain 2001; 94(2): 149–158. doi: 10.1016/ s0304-3959(01)00349-9.
24. Fairbank JC, Couper J, Davies JB et al. The Oswestry low back pain disability questionnaire. Physiotherapy 1980; 66(8): 271–273.
25. Baker D, Pynsent P, Fairbank J. The Oswestry Disability Index revisited. In: Roland J, Jenner J (eds). Back pain: new approaches to rehabilitation and education. Manchester, UK: Manchester University Press 1989 : 174–186.
26. Fairbank JC, Pynsent PB. The Oswestry Disability Index. Spine (Phila Pa 1976) 2000; 25(22): 2940–2953. doi: 10.1097/ 00007632-200011150-00017.
27. Mičánková Adamová B, Hnojčíková M, Vohaňka S et al.Oswestry dotazník, verze 2.1a –výsledky u pacientů s lumbální spinální stenózou, srovnání se starší verzí dotazníku. Cesk Slov Neurol N 2012; 75/ 108(4): 460–467.
28. Fairbank JC, Couper J, Davies JB et al. The Oswestry low back pain disability questionnaire. Physiotherapy 1980; 66(8): 271–273.
29. Baker D, Pynsent P, Fairbank J. The Oswestry Disability Index revisited. In: Roland J, Jenner J (eds). Back pain: New approaches to rehabilitation and education. Manchester, UK: Manchester University Press 1989 : 174–186.
30. Roland M, Fairbank J. The Roland-Morris Disability Questionnaire and the Oswestry Disability Questionnaire. Spine (Phila Pa 1976) 2000; 25(24): 3115–3124. doi: 10.1097/ 00007632-200012150-00006.
31. Vepřková P, Opavský J. Hodnocení bolesti a disability u pacientů s akutními a chronickými bolestmi dolní části zad. Bolest 2009; 12(4): 209–214.
32. MAPI Research Trust. [online]. Available from URL: https:/ / mapi-trust.org/ .
33. Taylor SJ, Taylor AE, Foy MA et al. Responsiveness of common outcome measures for patients with low back pain. Spine (Phila Pa 1976) 1999; 24(17): 1805–1812. doi: 10.1097/ 00007632-199909010-00010.
34. Meucci RD, Fassa AG, Faria NM. Prevalence of chronic low back pain: systematic rewiew. Rev Saude Publica 2015; 49. pii: S0034-89102015000100408. doi: 10.1590/ S0034-8910.2015049005874.
35. Balague F, Mannion AG, Pellise F. Clinical update low back pain. Lancet 2007; 369(9563): 726–728. doi: 10.1016/ S0140-6736(07)60340-7.
36. Mutto M, Andreula C, Leonardi M. Treatment of herniated lumbar disc by intradiscal and intraforaminaloxygen-ozone (O2-O3) injektion. J Neuroradiol 2004; 31(3): 183–189. doi: 10.1016/ s0150-9861(04)96989-1.
37. Nováková E, Říha M. Vertebrogenní algický syndrom – medicína založená na důkazech a běžná klinická praxe. Existuje důvod něco změnit? Cesk Slov Neurol N 2017; 80/ 113(3): 280–284. doi: 10.14735/ amcsnn2017280.
38. Trinidad JM, Carnota AI, Faidle I et al. Radiofrequeny for the treatment of lumbar raicular paine: Impact on surgal indikations. Pain Res Treat 2015; 2015 : 392856. doi: 10.1155/ 2015/ 392856.
39. Ghahreman A, Ferch R, Bogduk N. The efficacy of transforaminal injection of steroids for the treatment of lumbar radicular pain. Pain Med 2010; 11(8): 1149–1168. doi: 10.1111/ j.1526-4637.2010.00908.x.
40. Ghahreman A, Frac S, Bogduk N. Predictors of a favorable response to transforaminal injection of steroids in patients with lumbar radicular pain due to disc herniation. Pain Med 2011; 12(6): 871–879. doi: 10.1111/ j.1526-4637.2011.01116.x.
41. Singh S, Singh K, Gupta R et al. Correlation of quality of life scores to clinical outcome of lumbar epidural steroids in chronic low back pain. Anesth Essays Res 2016; 10(3): 574–579. doi: 10.4103/ 0259-1162.183563.
42. Manchikanti L, Cash KA, Pampati V et al. Transforaminal epidural injections in chronic lumbar disc herniation: a randomized, double-blind, active-control trial. Pain Physician 2014; 17(4): E489–E5014.
43. Manchikanti L, Singh V, Cash KA et al. A randomized, double-blind, active-control trial of the effectiveness of lumbar interlaminar epidural injections in disc herniation. Pain Physician 2014; 17(1): E61–E74.
44. Saqib M, Bhatti SN, Khan MA et al. Outcome analysis of two different injection solutions for epidural injection in radicular lumbar backache syndromes. J Ayub Med Coll Abbottabad 2016; 28(4): 709–714.
45. Nandi J, Chowdhery A. A randomized controlled clinical trial to determine the effectiveness of caudal epidural steroid injection in lumbosacral sciatica. J Clin DiagnRes 2017; 11(2): RC04–RC08. doi: 10.7860/ JCDR/ 2017/ 21905.9392.
46. Kennedy DJ, Plastaras C, Casey E. Comparative effectiveness of lumbar transforaminal epidural steroid injections with particulate versus nonparticulate corticosteroids for lumbar radicular pain due to intervertebral disc herniation: a prospective, randomized, double-blind trial. Pain Med 2014; 15(4): 548–555. doi: 10.1111/ pme.12325.
47. van Helvoirt H, Apeldoorn AT, Ostelo RW et al. Transforaminal epidural steroid injections followed by mechanical diagnosis and therapy to prevent surgery for lumbar disc herniation. Pain Med 2014; 15(7): 1100–1108. doi: 10.1111/ pme.12450.
48. Spijker-Huiges A, Winters JC, van Wijhe M et al. Steroid injections added to the usual treatment of lumbar radicular syndrome: a pragmatic randomized controlled trial in general practice. Musculoskelet Disord 2014; 15 : 341. doi: 10.1186/ 1471-2474-15-341.
49. Kawu AA. Epidural steroid injection in patients with lumbosacral radiculopathy in Abuja, Nigeria. J Neurosci Rural Pract 2012; 3(2): 121–125. doi: 10.4103/ 0976-3147.98206.
50. Baral BK, Shrestha RR, Shrestha AB et al. Effectiveness of epidural steroid injection for the management of symptomatic herniated lumbar disc. Nepal Med Coll J 2011; 13(4): 303–307.
51. Manchikanti L, Singh V, Cash KA et al. A randomized, controlled, double-blind trial of fluoroscopic caudal epidural injections in the treatment of lumbar disc herniation and radiculitis. Spine (Phila Pa 1976) 2011; 36(23): 1897–1905. doi: 10.1097/ BRS.0b013e31823294f2.
52. Manchikanti L, Cash KA, McManus CD et al. Preliminary results of a randomized, double-blind, controlled trial of fluoroscopic lumbar interlaminar epidural injections in managing chronic lumbar discogenic pain without disc herniation or radiculitis. Pain Physician 2010; 13(4): E279–E292.
53. Sayegh FE, Kenanidis EI, Papavasiliou KA et al. Efficacy of steroid and nonsteroid caudal epidural injections for low back pain and sciatica: a prospective, randomized, double-blind clinical trial. Spine (Phila Pa 1976) 2009; 34(14): 1441–447. doi: 10.1097/ BRS.0b013e3181a4804a.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2019 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Střelná poranění mozku
- Predstavujú ticagrelor a prasugrel alternatívu v protidoštičkovej liečbe ischemických CMP? ANO
- Představují tikagrelor a prasugrel alternativu v protidestičkové léčbě ischemických CMP? NE
- Predstavujú ticagrelor a prasugrel alternatívu v protidoštičkovej liečbe ischemických CMP?
- Klinické syndromy z oblasti cervikálního plexu
- Neurorehabilitace poruch chůze s využitím funkční elektrické stimulace – aktuální poznatky z randomizovaných klinických studií
- Úskalí při respektování autonomie u pacientů s Parkinsonovou nemocí
- Současný management pacientů s degenerativní kompresí krční míchy
- Krvácení do aterosklerotického plátu u symptomatické a asymptomatické progredující stenózy vnitřní karotidy – pilotní studie
- Porovnání perioperačního měření tlaku ve vaku aneuryzmatu a v mateřské tepně u prasklých a neprasklých aneuryzmat
- Významné rizikové faktory pádu v osobnej anamnéze u hospitalizovaných pacientov s neurologickým ochorením
- Systematická analýza klinické efektivity stabilizace sakroiliakálního skloubení v rámci terapie bolestí zad
- Spinální meningiomy – 92 pacientů operovaných na našem pracovišti
- Civilní a válečná střelná poranění hlavy
- Mění se při Parkinsonově nemoci tloušťka cévnatky?
- Epidurální aplikace kortikoidů Část 1 – Profil pacientů před aplikací
- Chirurgická terapie oboustranné farmakorezistentní Menièrovy choroby
- Mechanická trombektómia v liečbe akútnej ischemickej cievnej mozgovej príhody v detskom veku
- Konzervativní management prasklé Galassi III arachnoideální cysty střední jámy lební
- Rekonstrukce lícního nervu štěpem z nervus auricularis magnus při resekci recidivujícího bazaliomu parotideomasseterické krajiny
- Doporučení pro mechanickou trombektomii akutního mozkového infarktu – verze 2019
- Analýza dat v neurologii LXXVIII. Směsné míry korelace u vícerozměrných souborů kvantitativních a kvalitativních dat
- Osmdesátiny doc. MU Dr. Jiřího Bauera, CSc.
- Doc. MU Dr. Eugen Eiben, CSc.
- Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Klinické syndromy z oblasti cervikálního plexu
- Doporučení pro mechanickou trombektomii akutního mozkového infarktu – verze 2019
- Mechanická trombektómia v liečbe akútnej ischemickej cievnej mozgovej príhody v detskom veku
- Střelná poranění mozku
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



