-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Rekonstrukce lícního nervu štěpem z nervus auricularis magnus při resekci recidivujícího bazaliomu parotideomasseterické krajiny
Autoři: L. Hauer 1
; P. Richtr 2; Z. Kasl 3; D. Hrušák 1; V. Merglová 1; Š. Rusňák 3
Působiště autorů: Stomatologická klinika LF UK a FN Plzeň 1; Oddělení plastické chirurgie, Chirurgická klinika 2. LF UK a FN Motol 2; Oční klinika LF UK a FN Plzeň 3
Vyšlo v časopise: Cesk Slov Neurol N 2019; 82(6): 697-699
Kategorie: Dopis redakci
prolekare.web.journal.doi_sk: https://doi.org/10.14735/amcsnn2019697Vážená redakce,
chirurgie benigních i maligních nádorů příušní žlázy vyžaduje ve většině případů identifikaci a preparaci terminálních motorických větví lícního nervu a je tak spojena s rizikem jejich poškození. Cílem je úplné odstranění nádoru nejčastěji pomocí různě extenzivní parotidektomie, event. extrakapsulární disekcí [1]. Nejen u zhoubných novotvarů je pak nutné dosažení histologicky čistých okrajů resekátu k zajištění onkologické kontroly onemocnění [2]. Výkon je u salivárních karcinomů v indikovaných případech doplněn blokovou disekcí krčních uzlin. U pacientů s malignitami příušní žlázy dochází k nádorové infiltraci nervus facialis ve 12–40 % případů, což se ne vždy projeví klinicky patrnou periferní lézí [3]. Ta se u těchto pacientů manifestuje pouze postižením ipsilaterální motorické inervace mimických svalů, přičemž může být přítomen výpadek funkce jen některé z větví parotideálního plexu. Klinický nález tedy odpovídá lokalizaci nádorového postižení lícního nervu, které může být kdekoliv od foramen stylomastoideum směrem distálním. Typickým projevem je různě vyjádřená stejnostranná porucha mimiky s vyhlazením kožních vrásek a porucha artikulace a příjmu stravy při insuficienci retního uzávěru. Z důvodu postižení inervace musculus orbicularis oculi vzniká permanentní lagoftalmus s patrným Bellovým příznakem, sníženým nebo i vyhaslým korneálním a nazopalpebrálním reflexem a vysokým rizikem poškození oční rohovky [4]. Funkční, estetické a psychosociální důsledky tohoto postižení vedou ke snížení kvality života pacientů. Pokud není lícní nerv poškozen nádorovým procesem nebo zavzat do tkáně tumoru, mělo by být v průběhu operace vynaloženo veškeré úsilí k jeho zachování [5]. V opačném případě je nutná resekce postižených větví nervu s jejich následnou rekonstrukcí. K tomu lze v individuálních případech přistoupit i u intaktního nervu při resekci histologických typů nádorů vyžadujících širší bezpečnostní okraj, a to o to naléhavěji, pokud není možná adjuvantní onkologická léčba. V současnosti se v dané indikaci jako nejefektivnější jeví okamžitá rekonstrukce nervus facialis s využitím autologních interpozičních nervových štěpů ze senzitivních periferních nervů [6]. Autoři prezentují kazuistiku primární rekonstrukce lícního nervu autologním štěpem z nervus auricularis magnus (great auricular nerve; GAN) jako součást chirurgické terapie invazivního bazaliomu parotideomasseterické krajiny.
Celkově zdravý muž ve věku 77 let byl doporučen pro bazocelulární karcinom pravé parotideomasseterické krajiny. Anamnesticky pacient v minulosti podstoupil opakovanou neúspěšnou kryalizaci nodulárního bazaliomu v této lokalizaci. Při počínajícím invazivním chování nádoru byla před 4 roky provedena jeho neradikální excize bez další léčby. Na základě klinického vyšetření a provedené MR byl prokázán ulcerovaný kožní nádor pravé preaurikulární krajiny velikosti 35 × 20 × 18 mm, hluboce infiltrující až do příušní žlázy s prorůstáním těsně k chrupavce zevního zvukovodu. Funkce lícního nervu nebyla nádorem postižena. Provedená probatorní biopsie tumoru histologicky potvrdila invazivní bazaliom.
Poté byl v celkové anestezii nádor excidován s nutným bezpečnostním lemem neinfiltrované tkáně. To znamenalo en bloc resekci pravé parotideomasseterické krajiny vč. ušního lalůčku, tragu, části chrupavky zevního zvukovodu (s šetřením jeho kůže) a parotidektomie oblastí I, II, IV s resekcí temporofaciální divize lícního nervu (větve temporální a zygomatické). Identifikace jednotlivých nervových větví byla v průběhu výkonu monitorována pomocí neuromonitoru se stimulátorem Neurosign 100 (Magstim Company Ltd., Whitland, Velká Británie). Kontinuita resekovaných větví nervu byla porušena v rozsahu 55 mm. Peroperační biopsie z okrajů rány potvrdila radikalitu excize. Nerv byl rekonstruován autologním štěpem z ipsilaterálního GAN. Přístup pro jeho odebrání prostřednictvím modifikované Blairovy incize byl vytvořen v rámci resekční části operace a byla při něm současně zohledněna i plánovaná laloková rekonstrukce měkkých tkání. Nervovým štěpem byly nahrazeny defekty tří větví lícního nervu pro svaly orbitální a periorbitální krajiny, neboť při jejich dysfunkci vzniká nejzávažnější pooperační morbidita – lagoftalmus. Přerušená temporální větev zajišťující inervaci frontálního svalu nebyla cíleně rekonstruována. Epineurální end-to-end sutura byla provedena monofilním nevstřebatelným materiálem síly 10/ 0 (obr. 1). Defekt měkkých tkání byl uzavřen transpozičními laloky (svalovým temporálním a kožně-svalovým retroaurikulárním).
Obr. 1. (A) Invazivní bazaliom parotideomasseterické krajiny vpravo infi ltrující příušní žlázu. (B) Stav po resekci nádoru, bílé a modrá šipka znázorňují resekované temporální a zygomatické větvě lícního nervu. Tři větve (modrá šipka a dvě bílé šipky inferiorně) byly následně rekonstruovány. Žlutá šipka označuje proximální pahýl temporofaciální divize nervu. Cervikofaciální část byla šetřena. Zelená šipka ukazuje nervus auricularis magnus s jeho větvením. (C) Rekonstrukce lícního nervu interpozičním štěpem z nervus auricularis magnus, šipky označují místa anastomóz.
Fig. 1. (A) Invasive basal cell carcinoma of the right parotidomasseteric region infi ltrating the parotid gland. (B) The state after tumor resection, white and blue arrows show resected temporal and zygomatic facial nerve branches. Three branches (blue arrow and two inferior white arrows) were subsequently reconstructed. The yellow arrow indicates the proximal stump of the temporofacial nerve division. The cervicofacial division was preserved. The green arrow shows the great auricular nerve with its branching. (C) Reconstruction of the facial nerve using interposition great auricular nerve graft, arrows indicate sites of anastomoses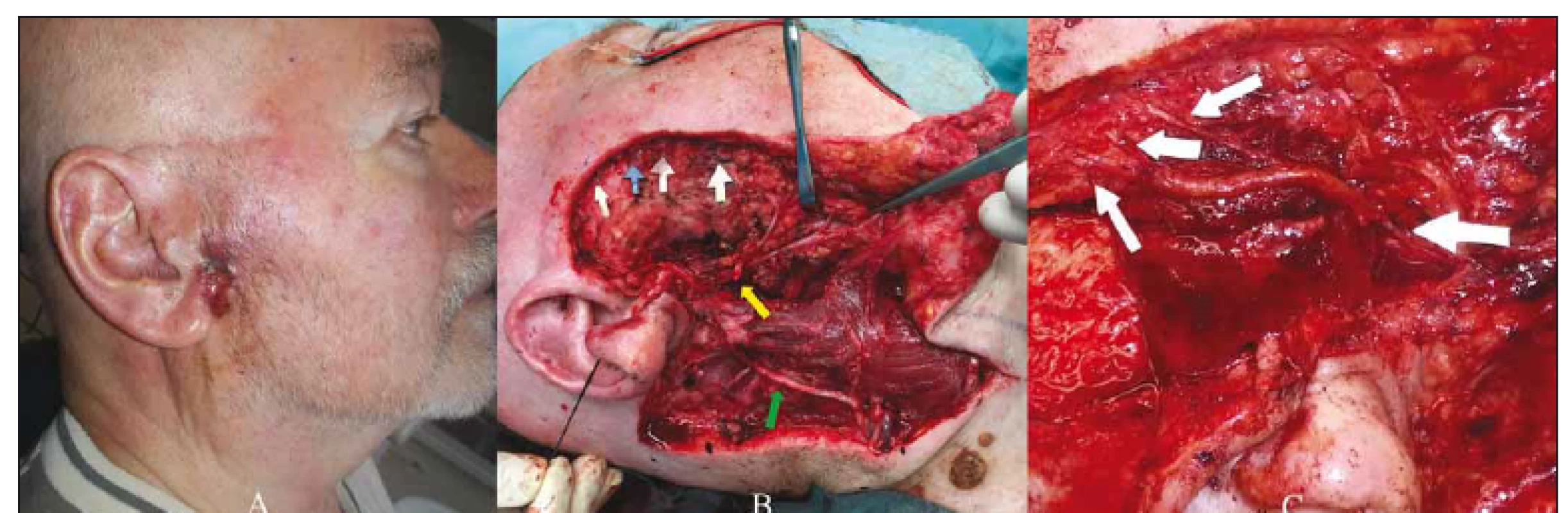
Pooperační průběh byl nekomplikovaný, s primárním zhojením rány. Definitivním histologickým vyšetřením byla potvrzena R0 resekce. Protekci rohovky při lagoftalmu pravého oka zajišťovaly měkká kontaktní čočka a terapie umělými slzami. Zároveň probíhala rehabilitace. Vyšetření jehlovou EMG mimických svalů po 5 měsících neprokázalo známky reinervace v oblasti temporální a zygomatické větve lícního nervu a byly navíc přítomny projevy lehké chronické neurogenní léze větví bukálních. Po 7 měsících od výkonu došlo k úplnému obnovení motility obličeje mimickými svaly, reinervovanými zrekonstruovanými větvemi lícního nervu, což potvrdilo i kontrolní vyšetření EMG s nálezem jen lehké chronické neurogenní léze. Lagoftalmus pravého oka vymizel a dále přetrvávala jen klinicky nevýznamná porucha hybnosti pravé poloviny čela (2. stupeň dle House-Brackmannovy škály) (obr. 2). Ta byla nakonec příčinou postupně se zhoršující ptózy pravého obočí a horního víčka. Po 15 měsících od operace byly v lokální anestezii provedeny horní blefaroplastika a závěs obočí vpravo (Airo implant, Poriferous LLC, Newnan, GA, USA) s dobrým funkčním i kosmetickým výsledkem. Pacient je 2 roky v kompletní remisi zhoubného onemocnění a je dále dispenzarizován.
Obr. 2. (A) Lagoftalmus 2 měsíce po operaci. (B) Mimika obličeje 7 měsíců po výkonu, již bez lagoftalmu. (C) Operovaná krajina 7 měsíců po výkonu.
Fig. 2. (A) Lagophthalmos 2 months after surgery. (B) Function of mimic muscles 7 months after surgery, the lagophthalmos already resolved. (C) Surgical area 7 months after the procedure.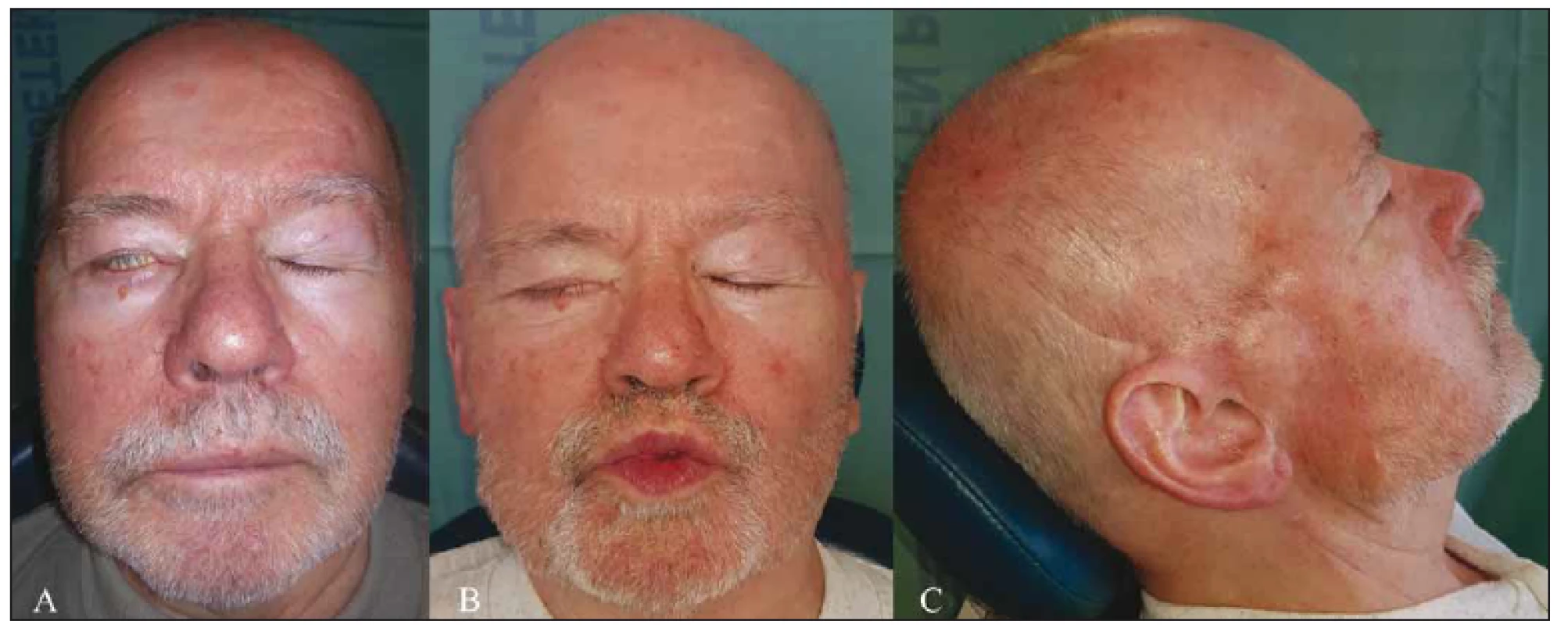
Pro úspěšnost rekonstrukce lícního nervu je rozhodující doba uplynulá od jeho poškození (ideálně do 2 měsíců, hraničně do 18 měsíců). Negativními prognostickými faktory jsou věk nad 65 let, významné komorbidity a postižení ipsilaterální senzitivní inervace nervus trigeminus [3]. Způsob rekonstrukce závisí i na charakteru a rozsahu poškození lícního nervu a mimických svalů. Lze využít přímé sutury nervu nebo náhrady chybějící části autologním interpozičním štěpem. Výhodou užití štěpu z GAN oproti nervu surálnímu je jeho dostupnost v rozsahu operačního pole, přirozené větvení, vhodný průměr a monofascikulární struktura [7]. Další možností rekonstrukce je zajištění nervové stimulace z nepostižené strany obličeje přemosťujícím nervovým štěpem (cross-face nerve graft) nebo v případě absence proximálního pahýlu faciálního nervu obnova jeho funkce anastomózou distálního pahýlu na jiný motorický nerv (nervus hypoglossus nebo massetericus) [8].
Bazaliomy preaurikulární krajiny jsou považovány za vysoce rizikové nehledě na jejich velikost či jiné parametry [9]. Základní terapeutickou modalitou je včasná radikální chirurgická léčba minimalizující rizika a komplikace sdružené s progresí nádoru. Adjuvantní radioterapie nemá u tohoto typu karcinomu prokázaný benefit [9]. V případě nutnosti resekce lícního nervu u nádorů hluboce infiltrujících příušní žlázu je nejlepších výsledků dosahováno okamžitou rekonstrukcí nervu individuálně volenými chirurgickými postupy. Komplexní péče podmíněná mezioborovou spoluprací vede ke zlepšení kvality života těchto pacientů. Na prezentovaném případu dokumentujeme, že v dané indikaci lze dosáhnout úspěšné reinervace mimických svalů i u pacientů v pokročilém věku a s rozsáhlým defektem v kontinuitě lícního nervu. Výhodné je využití interponovaného štěpu z GAN.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. et MUDr. Lukáš Hauer, Ph.D.
Stomatologická klinika
LF UK a FN Plzeň
alej Svobody 80
304 60 Plzeň
e-mail: hauerl@fnplzen.cz
Přijato k recenzi: 29. 6. 2019
Přijato do tisku: 30. 10. 2019
Autoři prohlašují, že pacient poskytl informovaný souhlas s uveřejněním svých fotografií v této publikaci.
Zdroje
1. Quer M, Guntinas-Lichius O, Marchal F et al. Classification of parotidectomies: a proposal of the European Salivary Gland Society. Eur Arch Otorhinolaryngol 2016; 273(10): 3307–3312. doi: 10.1007/ s00405-016-3916-6.
2. Marx RE, Stern D. Salivary gland neoplasms. In: Marx RE, Stern D (eds.). Oral and maxillofacial pathology: a rationale for diagnosis and treatment. 2nd ed. Chicago: Quintessence Pub Co 2012 : 547–598.
3. Guntinas-Lichius O, Silver CE, Thielker J et al. Management of the facial nerve in parotid cancer: preservation or resection and reconstruction. Eur Arch Otorhinolaryngol 2018; 275(11): 2615–2626. doi: 10.1007/ s00405-018-5154-6.
4. Bojar M. Obrna lícního nervu. Cesk Slov Neurol N 2007; 70/ 103(6): 613–624.
5. Lombardi D, McGurk M, Vander Poorten V et al. Surgical treatment of salivary malignant tumors. Oral Oncol 2017; 65 : 102–113. doi: 10.1016/ j.oraloncology.2016.12.007.
6. Volk GF, Pantel M, Guntinas-Lichius O. Modern concepts in facial nerve reconstruction. Head Face Med 2010; 6 : 25. doi: 10.1186/ 1746-160X-6-25.
7. Bahadir O, Livaoglu M, Ural A. Adenoid cystic carcinoma of the parotid gland: Anastomosis of the facial nerve with the great auricular nerve after radical parotidectomy. Indian J Plast Surg 2008; 41(2): 201–205. doi: 10.4103/ 0970-0358.44948.
8. Tomáš R, Klener J. Hemihypoglossofaciální anastomóza – tři kazuistiky. Cesk Slov Neurol N 2015; 78/ 111(5): 585–590.
9. Bichakjian C, Armstrong A, Baum C et al. Guidelines of care for the management of basal cell carcinoma. J Am Acad Dermatol 2018; 78(3): 540–559. doi: 10.1016/ j.jaad.2017.10.006
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2019 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Střelná poranění mozku
- Predstavujú ticagrelor a prasugrel alternatívu v protidoštičkovej liečbe ischemických CMP? ANO
- Představují tikagrelor a prasugrel alternativu v protidestičkové léčbě ischemických CMP? NE
- Predstavujú ticagrelor a prasugrel alternatívu v protidoštičkovej liečbe ischemických CMP?
- Klinické syndromy z oblasti cervikálního plexu
- Neurorehabilitace poruch chůze s využitím funkční elektrické stimulace – aktuální poznatky z randomizovaných klinických studií
- Úskalí při respektování autonomie u pacientů s Parkinsonovou nemocí
- Současný management pacientů s degenerativní kompresí krční míchy
- Krvácení do aterosklerotického plátu u symptomatické a asymptomatické progredující stenózy vnitřní karotidy – pilotní studie
- Porovnání perioperačního měření tlaku ve vaku aneuryzmatu a v mateřské tepně u prasklých a neprasklých aneuryzmat
- Významné rizikové faktory pádu v osobnej anamnéze u hospitalizovaných pacientov s neurologickým ochorením
- Systematická analýza klinické efektivity stabilizace sakroiliakálního skloubení v rámci terapie bolestí zad
- Spinální meningiomy – 92 pacientů operovaných na našem pracovišti
- Civilní a válečná střelná poranění hlavy
- Mění se při Parkinsonově nemoci tloušťka cévnatky?
- Epidurální aplikace kortikoidů Část 1 – Prof il pacientů před aplikací
- Chirurgická terapie oboustranné farmakorezistentní Menièrovy choroby
- Mechanická trombektómia v liečbe akútnej ischemickej cievnej mozgovej príhody v detskom veku
- Konzervativní management prasklé Galassi III arachnoideální cysty střední jámy lební
- Rekonstrukce lícního nervu štěpem z nervus auricularis magnus při resekci recidivujícího bazaliomu parotideomasseterické krajiny
- Doporučení pro mechanickou trombektomii akutního mozkového infarktu – verze 2019
- Analýza dat v neurologii LXXVIII. Směsné míry korelace u vícerozměrných souborů kvantitativních a kvalitativních dat
- Osmdesátiny doc. MU Dr. Jiřího Bauera, CSc.
- Doc. MU Dr. Eugen Eiben, CSc.
- Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Klinické syndromy z oblasti cervikálního plexu
- Doporučení pro mechanickou trombektomii akutního mozkového infarktu – verze 2019
- Mechanická trombektómia v liečbe akútnej ischemickej cievnej mozgovej príhody v detskom veku
- Střelná poranění mozku
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



