-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Kanabinoidy a duševní poruchy
Cannabinoids and Mental Disorders
Progress in understanding the mechanisms of action of cannabinoids was made after discovery of cannabinoid receptors and finding their endogenous ligands. New findings are obtained using both plant cannabinoids (phytocannabinoids) and endogenous or synthetic cannabinoids. Basic information is summarized in the paper about mechanisms of action of cannabinoids, about role of endocannabinoid system in addiction, schizophrenia or mood disorders. Possible therapeutic use of cannabinoids is described at the close.
Key words:
cannabis, endocannabinoids, addiction, schizophrenia, depression.
Autoři: Z. Fišar
Působiště autorů: Psychiatrická klinika 1. LF UK a VFN, Praha přednosta prof. MUDr. J. Raboch, DrSc.
Vyšlo v časopise: Čes. a slov. Psychiat., 104, 2008, No. 6, pp. 297-307.
Kategorie: Souborné referáty
Souhrn
Pokroky v pochopení mechanismů účinků kanabinoidů byly učiněny především po objevení kanabinoidních receptorů a nalezení jejich endogenních ligandů. Nové poznatky jsou získávány jak pomocí známých rostlinných kanabinoidů (fytokanabinoidů), tak i kanabinoidů endogenních a syntetických. V této práci jsou shrnuty základní informaci o účincích a mechanismech působení kanabinoidů a o úloze endokanabinoidního systému ve vzniku či léčbě závislostí, schizofrenie a poruch nálady. V závěru jsou uvedeny možnosti terapeutického využití kanabinoidů.
Klíčová slova:
kanabis, endokanabinoidy, závislosti, schizofrenie, deprese.Úvod
Zájem o kanabinoidy vzešel ze známých psychotropních účinků látek obsažených v konopí setém (Cannabis sativa L) a dalších druzích konopí. Podrobný historický přehled o konopí a konopných přípravcích v lékařství lze najít v práci Russo [99]. První zmínky o lékařském využití konopí pocházejí z Číny (28. stol. př.n.l.) a Indie (2000-1400 př.n.l.), později také ze starého Řecka, Říma a arabského lékařství. Písemné informace jsou však až z 2. stol. n.l. Ve středověké Evropě se konopí pěstovalo pro svá výživná semena, ale je zmiňováno i v lékařských knihách. V Evropě a Americe bylo koncem 19. století konopí široce využíváno k léčbě bolesti, černého kašle, astmatu a jako uspávací či zklidňující prostředek. Od poloviny 90. let 20. století se obnovil zájem o terapeutické využití kanabinoidů, nicméně konopí je ve většině zemí stále zařazeno mezi zakázané drogy bez lékařského využití.
Aktivní složky konopí a molekulární mechanismy jejich působení byly odhaleny až ve století dvacátém (tab. 1). Antibiotické a analgetické účinky konopí potvrdila již koncem 50. let řada studií provedených v tehdejším Československu (Kabelík, Krejčí, Horák, Šantavý). Čeští vědci se významně podíleli na vědeckém výzkumu konopí i v pozdějších letech; úplný přehled těchto prací publikoval Hanuš [42]. Bylo zjištěno, že za psychotropní vlastnosti konopí jsou odpovědné především tetrahydrokanabinoly [34, 75], které aktivují kanabinoidní receptory v mozku [20]. Endogenní metabolity s afinitou k těmto receptorům byly identifikovány až v roce 1992 [21]. Úloha endokanabinoidního systému je intenzivně studována a podobně jako pro jiné neurotransmitérové systémy jsou pro tento výzkum využívány radiochemické a zobrazovací metody využívající syntetické agonisty a antagonisty kanabinoidních receptorů.
Tab. 1. Významná data ve studiu mechanismu účinků kanabinoidů. 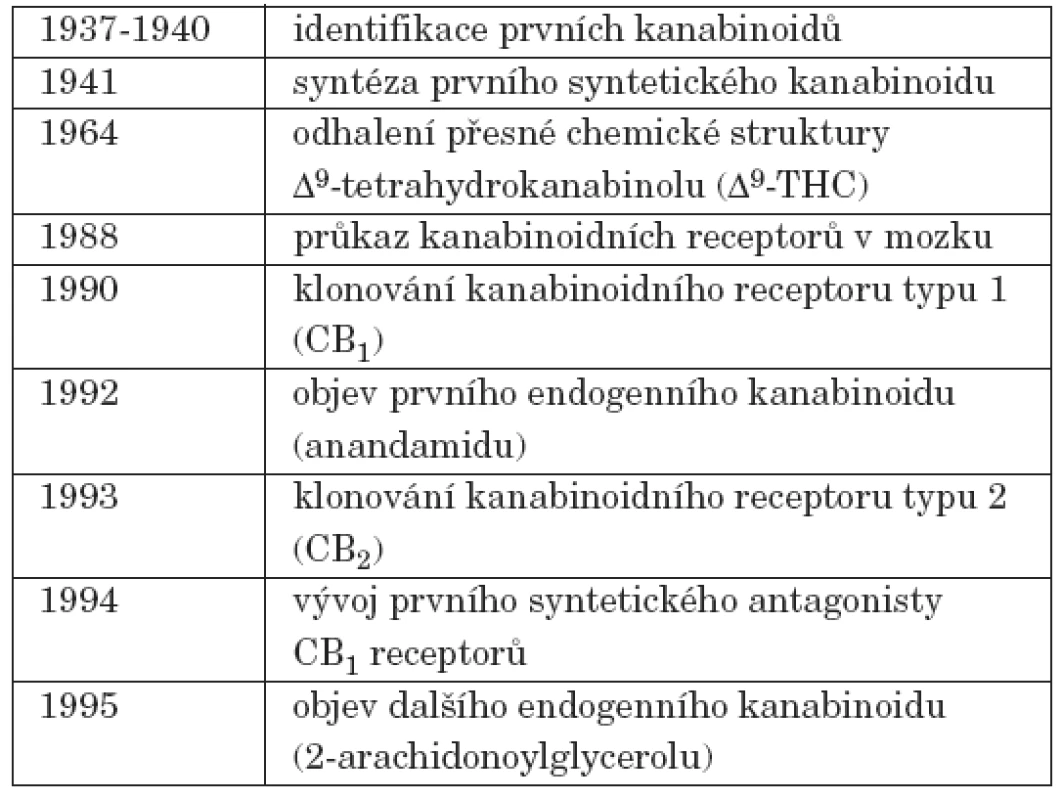
Základní pojmy
Kanabinoidy jsou skupinou látek, která byla původně nalezena v konopí, ale kam patří všechny látky, které jsou specificky rozpoznány kanabinoidním systémem. Existují tři základní typy kanabinoidů:
- rostlinné kanabinoidy (fytokanabinoidy),
- endogenní kanabinoidy (endokanabinoidy),
- syntetické kanabinoidy.
- Pojmem konopí (kanabis) nebo konopné drogy jsou v literatuře označovány různé formy psychoaktivních fytokanabinoidů:
- bhang - směs květů, listů a stonků konopí (též označována jako marihuana, dagga, kif, grass, tráva atd.);
- ganja - neopylené horní květy samičích rostlin (sinsemilla) po usušení a slisování;
- charas - koncentrovaná pryskyřice z konopí získaná z květů konopí mnutím a proséváním (více znám jako hašiš).
Tetrahydrokanabinolem (THC) se obvykle rozumí izomer (–)-trans-Δ9-tetrahydrokanabinol (Δ9-THC, dronabinol, C21H30O2, MW 314,47). Chemická struktura Δ9-THC je na obrázku 1. Obsah Δ9-THC je kolem 1-3 % v sušených listech a stoncích konopí, 3-20 % v květenství a 5-20 % v hašiši. Hašišový olej je alkoholový extrakt z konopné pryskyřice, který obsahuje 20-60 % Δ9-THC.
Konopí obsahuje alespoň 489 chemických složek; 70 z nich jsou fytokanabinoidy, které lze dělit do řady podskupin [26]. Nejprve byla provedena izolace a určení chemické struktury kanabinolu (slabě psychoaktivní složka kanabis). Hlavními složkami konopí jsou Δ9-THC a kanabidiol (CBD). Δ9-THC má vysokou afinitu ke kanabinoidním receptorům typu 1 (CB1) i typu 2 (CB2), je jejich parciálním agonistou a má psychotropní účinky. CBD má velmi nízkou afinitu ke kanabinoidním receptorům [74] a obvykle se uvádí, že nemá psychotropní účinky; spolu s dalšími kanabinoidy, ale vykazuje řadu jiných klinických účinků (viz kap. Terapeutické účinky kanabinoidů).
Účinky a mechanismy působení kanabinoidů
Fytokanabinoidy
Užívání konopí vede k řadě psychických i tělesných efektů. Mezi tělesné účinky THC patří např. snížení tělesné teploty, tachykardie, zvýšená potřeba kyslíku, vasodilatace, ortostatická nebo posturální hypotenze, hypertenze (u nezkušených uživatelů), inhibice agregace trombocytů, zarudlé oči, snížený tok slz, snížení nitroočního tlaku, bronchodilatace, hyposalivace a sucho v ústech, změny v imunitním a hormonálním systému a další [39]. Zvýšení klidové tepové frekvence během první půlhodiny kouření marihuany může být nebezpečné pro osoby s kardiovaskulárním onemocněním. Hlavní psychické účinky THC lze rozdělit na:
- afektivní (euforie, veselá nálada);
- senzorické (zvýšené vnímání vnějších podnětů i vlastního těla);
- somatické (pocit plovoucího těla, padání);
- kognitivní (narušené vnímání času a prostoru, poruchy paměti, problémy s koncentrací).
Zatímco akutní účinky konopných drog jsou velmi dobře známy, vliv jejich chronického užívání na kognitivní funkce, neurochemické procesy, funkci endokrinního a imunitního systému není dostatečně dokumentován. Akutní účinky psychotropních kanabinoidů závisí nejen na dávce, způsobu užití a fyziologické konstelaci uživatele, ale i na předchozí zkušenosti s drogou, fyzickém a sociálním prostředí, individuální citlivosti na působení THC a na aktuálním fyzickém a psychickém stavu [117]. Narušení krátkodobé paměti, psychomotorických funkcí a tendence k prodloužení reakční doby jsou podobné jako po intoxikaci alkoholem; vnímání toku času je po konopných drogách opačné než po alkoholu. Toxicita Δ9-THC je nízká [41] a akutní účinky jsou vesměs vratné.
Z chronických účinků THC se jako nejvýraznější jeví narušení kognitivních funkcí u osob, které začaly užívat konopné drogy v adolescenci [91]. Další zdravotní rizika chronického kouření marihuany jsou podobná jako při kouření tabáku, s tím, že z hlediska nežádoucích účinků na plicní funkce odpovídá jedna marihuanová cigareta 2,5 až 5 tabákovým cigaretám [1]. Fyziologická, klinická a epidemiologická data o případné souvislosti kouření marihuany a vzniku chronické obstruktivní plicní nemoci nebo rakoviny plic jsou dosud omezená a rozporná [2, 45, 114]. Za pravděpodobné chronické účinky kanabinoidů jsou na základě neurofyziologických studií považovány chronická bronchitida, syndrom závislosti na kanabinoidech, narušení pozornosti, narušení krátkodobé paměti, narušení schopnosti organizovat a integrovat komplexní informace [29, 31, 43].
Těžcí uživatelé konopí vykazují určité kognitivní deficity po mnoho dnů po přerušení příjmu drogy [7, 105], ale většina kognitivních funkcí se vrací k normálu po několika týdnech abstinence [38, 90, 97]. Adolescenti jsou přitom ovlivnění více než dospělí a neurokognitivní abnormality v oblasti učení, paměti a pracovní paměti u nich mohou přetrvávat více než 6 týdnů po vysazení příjmu kanabinoidů [102]. Poslední studie potvrzují, že dlouhodobé užívání konopných drog je spojeno s narušením paměťových funkcí (kódování, ukládání, zpracování, vyvolávání) [106].
Endokanabinoidy
Endogenní kanabinoidy jsou lipofilní signální molekuly, které splňují kritéria pro zařazení mezi neurotransmitéry a které jsou uvolňovány z membránových fosfolipidů aktivovanými lipasami v odezvě na depolarizaci membrány a zvýšení nitrobuněčné koncentrace kalcia [31]. Nejrozšířenějším endokanabinoidem je zřejmě 2-arachidonoylglycerol (2-AG) [76, 109], nejprozkoumanějším endokanabinoidem je anandamid (N arachidonoylethanolamid, AEA) [21] (obr. 1), ale byla identifikována řada dalších molekul, které mohou být endokanabinoidy. AEA, 2-AG a řada dalších endogenních kanabinoidů je odvozena od kyseliny arachidonové, která je jednou z významných nenasycených mastných kyselin vázaných v membránových fosfolipidech [30]. Úloha esenciálních nenasycených mastných kyselin je přitom již dlouho diskutována v některých biochemických hypotézách afektivních poruch, schizofrenie a neurodegenerativních onemocněních [13, 48, 51, 59]. Ke vzniku příznaků schizofrenie potom může podle membránové hypotézy docházet např. v důsledku zvýšené rychlosti eliminace kyseliny arachidonové a dokosahexaenové z neuronů [51]. Membránové hypotézy afektivních poruch zase předpokládají, že zvýšený poměr mezi příjmem n-6 a n-3 esenciálních mastných kyselin může vést ke zvýšené náchylnosti ke vzniku deprese [48].
Obr. 1. Fytokanabinoidy (psychoaktivní Δ9-tetrahydrokanabinol, nepsychoaktivní kanabidiol, slabě psychoaktivní kanabinol), endokanabinoidy (2-arachidonoylglycerol, anandamid) a syntetické kanabinoidy (CP 55,940, WIN 55,212-2). 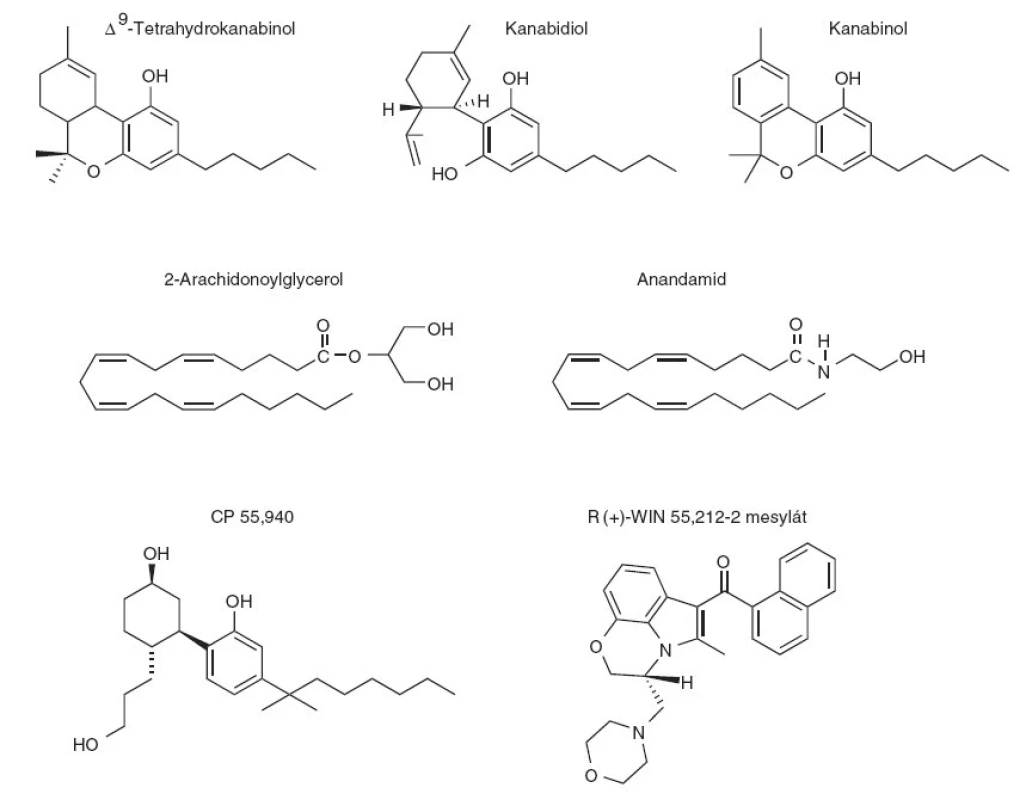
AEA je parciální agonista kanabinoidních receptorů, 2-AG je plný agonista, ale vykazuje nižší afinitu k CB1 i CB2 receptorům oproti AEA [74]. Endokanabinoidy jsou nitrobuněčně metabolizovány (AEA hydrolázou amidu mastných kyselin, 2-AG monoacylglycerollipázou), přičemž mechanismus jejich zpětného přenosu (uptake) do buněk není dostatečně znám [31, 50]. AEA se váže na stejné vazebné místo kanabinoidních receptorů jako THC (kompetitivní vazba) a vykazuje řadu farmakologických a psychických účinků jako THC; vzhledem k rychlé inaktivaci endokanabinoidů v mozku jsou ale jejich účinky na chování obtížně měřitelné [104].
Syntetické kanabinoidy
Pro studium distribuce a farmakologických vlastností kanabinoidních receptorů v mozku byla syntetizována řada vysoce účinných a selektivních agonistů, antagonistů nebo inverzních agonistů. Zpočátku se jednalo o molekuly odvozené od THC a eikosanoidů, ale nové účinné syntetické ligandy kanabinoidních receptorů (1,5-diarylpyrazoly, chinoliny, arylsulfonamidy a další) již nejsou odvozeny od rostlinných nebo endogenních kanabinoidů [52, 84]. Pozornost je věnována ligandům jak CB1 receptorů v mozku, tak CB2 receptorů v buňkách imunitního systému.
Nejlépe prozkoumaným syntetickým analogem klasických fytokanabinoidů je HU-210 (11-hydroxy-Δ8-THC-dimethylheptyl), který má vysokou afinitu k CB1 i CB2 receptorům a je jejich velmi účinným agonistou. Známým zástupcem neklasických kanabinoidů (nemají dihydropyranový kruh tetrahydrokanabinolů) je CP 55,940 (obr. 1), který se váže k CB1 i CB2 receptorům s podobnou afinitou a vykazuje v podmínkách in vivo vyšší aktivitu oproti Δ9-THC [52]. Tritiem značený CP 55,940 je často využíván pro vazebné studie kanabinoidních receptorů [20]. Vysokou afinitu k oběma typům kanabinoidních receptorů a vysokou aktivitu ve srovnání s Δ9-THC má také známý zástupce aminoalkyindolů WIN 55,212-2, který se vzhledem ke své struktuře váže k CB1 receptorům odlišně od jiných agonistů [86]. Prvním účinným a selektivním antagonistou CB1 receptorů byl SR141716A (rimonabant) [94], který je v současnosti testován v léčbě psychotických poruch a obezity. Syntetické kanabinoidy jsou užitečné především pro určení vztahů mezi strukturou a aktivitou molekul a usnadňují výzkum neurobiologických účinků kanabinoidů a endokanabinoidního systému.
Mechanismy působení
Lze považovat za prokázané, že CB1 receptory v mozku jsou odpovědné za psychotropní účinky kanabinoidů, včetně efektu odměny, tolerance a fyzické závislosti [113]. Oba typy kanabinoidních receptorů jsou spřaženy s G proteiny negativně k adenylátcykláze a napěťově řízeným kalciovým kanálům, pozitivně k mitogenem aktivované proteinkináze a k uvolňování draslíku (obr. 2). CB1 receptory patří mezi nejpočetnější metabotropní receptory v mozku [74]. Inhibice kalciových kanálů kanabinoidy může vysvětlit následné snížené uvolňování různých neurotransmitérů z presynaptických zakončení. Toto retrográdní ovlivnění neurotransmise je zřejmě hlavním mechanismem účinků kanabinoidů v mozku [31] a má významnou úlohu v modulaci synaptické plasticity. Hlavními funkcemi kanabinoidních receptorů jsou potlačení uvolňování GABA, potlačení uvolňování a uptake glutamátu [8, 100] a vliv na uvolňování dalších neurotransmitérů [89]. Krátkodobé změny synaptické plasticity indukované endokanabinoidy tedy zahrnují:
- potlačení inhibice indukované depolarizací, jako důsledek sníženého uvolňování GABA;
- potlačení excitace indukované depolarizací, jako důsledek sníženého uvolňování glutamátu.
Obr. 2. Mechanismy účinku kanabinoidů v mozku (podle [30, 31]). Syntéza endokanabinoidů je iniciována zvýšením koncentrace nitrobuněčného kalcia (vstupem Ca2+ přes napěťově řízené iontové kanály nebo přes interní iontové kanály aktivovaných receptorů; uvolněním z nitrobuněčných zásob), které spouštějí procesy vedoucí k aktivaci fosfolipas (PL) nebo hydroláz. Tyto membránové enzymy katalyzují hydrolýzu membránových lipidů (NAPE) a uvolňuje se anadamid; 2-arachidonoylglycerol je uvolňován z diacylglycerolu (DAG) aktivovanou diacylglycerollipázou (DAGL). Endokanabinoidy, fytokanabinoidy nebo syntetické kanabinoidy aktivují kanabinoidní receptory typu 1 (CB1). Aktivace presynaptických CB1 receptorů vede k aktivaci Gi/o proteinů, které inhibují adenylátcyklázu (AC) a stimulují mitogenem aktivované proteinkinázy (MAPK). To vede ke snížení produkce cyklického adenosinmonofosfátu (cAMP), inhibici napěťově řízených kalciových kanálů a stimulaci specifických draselných kanálů (GIRK). Inhibice toku kalciových iontů do presynaptických zakončení způsobuje snížené uvolňování různých neurotransmitérů. Snížené koncentrace cAMP vedou ke snížené aktivaci protenkinázy A (PKA), snížené fosforylaci napěťově řízených draselných kanálů (A-typ) a dalšímu zvýšení výtoku draselných iontů. Aktivace CB1 receptorů může také ovlivnit funkci mnoha dalších receptorů spřažených s G proteiny (GPCR), které aktivují nebo inhibují AC. ![Mechanismy účinku kanabinoidů v mozku (podle [30, 31]). Syntéza endokanabinoidů je iniciována zvýšením koncentrace nitrobuněčného kalcia (vstupem Ca2+ přes napěťově řízené iontové kanály nebo přes interní iontové kanály aktivovaných receptorů; uvolněním z nitrobuněčných zásob), které spouštějí procesy vedoucí k aktivaci fosfolipas (PL) nebo hydroláz. Tyto membránové enzymy katalyzují hydrolýzu membránových lipidů (NAPE) a uvolňuje se anadamid; 2-arachidonoylglycerol je uvolňován z diacylglycerolu (DAG) aktivovanou diacylglycerollipázou (DAGL). Endokanabinoidy, fytokanabinoidy nebo syntetické kanabinoidy aktivují kanabinoidní receptory typu 1 (CB1). Aktivace presynaptických CB1 receptorů vede k aktivaci Gi/o proteinů, které inhibují adenylátcyklázu (AC) a stimulují mitogenem
aktivované proteinkinázy (MAPK). To vede ke snížení produkce cyklického adenosinmonofosfátu (cAMP), inhibici napěťově řízených kalciových kanálů a stimulaci specifických draselných kanálů (GIRK). Inhibice toku kalciových iontů do presynaptických zakončení způsobuje snížené uvolňování různých neurotransmitérů. Snížené koncentrace cAMP vedou ke snížené aktivaci protenkinázy A (PKA), snížené fosforylaci napěťově řízených draselných kanálů (A-typ) a dalšímu zvýšení výtoku draselných iontů. Aktivace CB1 receptorů může také ovlivnit funkci mnoha
dalších receptorů spřažených s G proteiny (GPCR), které aktivují nebo inhibují AC.](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/4b83fd26f0e00586de01e6a797840c9b.jpeg)
Hlavní fyziologickou úlohou CB1 receptorů je zřejmě krátkodobá presynaptická deprese, je však studována také úloha endokanabinoidního systému v určité formě dlouhodobé synaptické deprese vedoucí k déletrvajícímu snížení uvolňování neurotransmitérů [54, 64].
Fyziologické funkce kanabinoidního systému jsou velmi komplexní a zahrnují pohybovou koordinaci, paměť, chuť k jídlu, modulaci bolesti, neuroprotektivní účinky, udržování homeostázy apod. [83]. V těchto procesech jsou zřejmě zahrnuty další podtypy kanabinoidních receptorů (non-CB1, non-CB2) [67] a vanilloidový/kapsaicinový receptor (TRPV1) [107].
Kanabinoidy a závislosti
Po chronickém užívání konopných drog se vyvíjí tolerance; ta však nezahrnuje všechny efekty a nenastává se stejnou rychlostí a intenzitou [123]. Pouze opakované vysoké dávky THC způsobují toleranci ke kardiovaskulárním a psychickým účinkům kanabinoidů. Vznik tolerance k agonistům receptorů spřažených s G proteiny je obecně spojen s down-regulací receptorů nebo jejich a desenzibilizací odpojením od efektorových G proteinů. Rychlost desenzibilizace CB1 receptorů je přitom nezávislá na účinnosti agonisty [65]. Syndrom z odnětí drogy (abstinenční příznaky) byl prokázán u experimentálních zvířat, ale byl pozorován i u některých chronických kuřáků marihuany [9, 10].
Tolerance, ani syndrom z odnětí nejsou nezbytnou nebo postačující podmínkou pro diagnózu drogové závislosti. Tyto procesy odrážejí přirozené adaptivní procesy v našem těle, které jsou odezvou na změny chemického prostředí, bez ohledu na to, zda existuje závislost na danou látku. Závislost na drogách lze definovat jako stav, v němž užívání látek, které může vést jak k produkci příjemných požitků, tak k redukci nepříjemných pocitů, je charakterizováno těmito dvěma nezbytnými a postačujícími podmínkami: 1. opakovaná neschopnost kontrolovat užívání jedné nebo více drog, 2. pokračování v užívání drog bez ohledu na významné škodlivé důsledky [36]. Po dlouhou dobu se předpokládalo, že konopné drogy nejsou návykové. Tento názor však byl změněn v důsledku pokroků v pochopení farmakologie a neurochemie užívání kanabinoidů a závislosti na nich [113].
Proces vzniku závislosti zahrnuje poškození funkčních systémů pro motivaci-odměnu, regulaci pocitů a inhibici kontroly chování [36]. Vliv návykových látek na modulaci mozkového systému odměny je založen na dlouhodobé synaptické plasticitě, přičemž systém odměny je charakterizován interakcemi různých mozkových oblastí, především ventral tegmental area (VTA), nucleus accumbens, prefrontální kůry, basolaterální amygdaly a hipokampu. Předpokládá se, že v procesech závislosti má kromě dopaminergního systému úlohu i endogenní opioidní systém, stresové mechanismy [62] a mnoho dalších neurotransmitérů, neuromodulátorů a jejich receptorů souvisejících s konsolidací paměťových stop [36, 53]. Zdá se, že endokanabinoidní systém je důležitou složkou v mozkovém systému odměny i v emoční odezvě na stres [92, 101, 118]. CB1 receptory a jejich endogenní ligandy zesilují funkce mezolimbického dopaminergního systému v jeho regulaci příjmu potravy [22]. Chronický stres zase down-reguluje expresi CB1 receptorů a snižuje obsah 2-AG v hipokampu [49]. Primární funkcí endokanabinoidního systému se zdá být regulace nebo kontrola chronického stresu. Narušení endokanabinoidního systému může zvýšit hladinu chronického stresu, který zase může zvýšit pravděpodobnost vývoje závislosti [36]. Endokanabinoidní systém se může účastnit primárních efektů odměny kanabinoidů, nikotinu, alkoholu a opioidů přes uvolnění endokanabinoidů ve VTA nebo zahrnutí endokanabinoidního systému v motivaci vyhledávat drogu [72].
Ve srovnání s opiáty, kokainem, alkoholem, tabákem nebo benzodiazepiny je náchylnost ke vzniku závislosti na konopí relativně malá [61, 82] a je dána více psychologickými faktory než fyziologickými. Alespoň některá diagnostická vodítka pro syndrom závislosti jsou však poměrně často splněna, především u těžkých uživatelů konopí. Různé studie uvádějí, že procento čistých uživatelů marihuany, které lze klasifikovat jako závislé, se pohybuje mezi 2 a 10 % [126, 44]. Vzhledem k rozšířenému užívání konopných drog je však celoživotní prevalence závislosti na kanabinoidech třetí nejrozšířenější diagnózou závislosti na návykových látkách, hned po tabáku a alkoholu. Riziko vzniku závislosti na kanabinoidy se zvyšuje se s množstvím a frekvencí užívání marihuany, zvláště u osob, které měly pozitivní reakci na užití kanabinoidů ve věku pod 16 let [28, 125].
Je diskutována hypotéza, podle níž je užívání konopných drog spojeno se zvýšeným rizikem vzniku závislosti na jiných drogách. Neurobiologické základy této hypotézy nebyly ověřeny a ve skutečnosti se může jednat o sociální jev [14, 44, 58]. Akutní podání THC vede ke zvýšené excitaci dopaminergních neuronů ve VTA a také zvyšuje mimobuněčné koncentrace dopaminu v nucleus accumbens. Pro vznik efektu odměny a vývoj tělesné závislosti na kanabinoidech jsou pravděpodobně podstatné interakce mezi kanabinoidním, opioidním a dopaminovým systémem [112, 113]. Pro léčbu závislosti na kanabinoidech je účinná řada psychoterapií, existuje však málo studií o účinnosti farmakoterapie [80].
Kanabinoidy a psychotické poruchy
Kanabinoidní systém ovlivňuje funkci řady neurotransmitérových systémů, jejichž úloha se předpokládá v patofyziologii schizofrenie, poruch nálady, úzkosti a neurodegenerativních onemocnění [11, 24, 66, 73, 83, 122, 124]. Úloha kanabinoidního systému v patogenezi schizofrenie je založena na pozorování, že užívání konopných drog může přivodit psychotické stavy s halucinacemi a bludy podobné symptomům schizofrenie nebo zhoršit symptomy schizofrenie. Rovněž kognitivní deficit vyvolaný užíváním kanabinoidů je podobný jako při schizofrenii [105].
Na základě řady longitudinálních studií bylo testováno 5 hypotéz o vztahu mezi užíváním konopných drog a schizofrenií [103]: 1. samoléčba (schizofrenie způsobuje užívání kanabis kvůli zvládnutí negativních symptomů schizofrenie, nebo kvůli snaze o potlačení vedlejších účinků léčby antipsychotiky); 2. účinky jiných drog (užívání kanabis je provázeno užíváním dalších drog, které jsou odpovědné za vznik schizofrenie); 3. vliv faktorů vyvracejících, tj. jak užívání kanabis, tak schizofrenie, jsou způsobeny jedním nebo více společnými etiologickými faktory (pozn.: ‚faktory vyvracející‘ jsou označovány též anglickými termíny ‚confounding factor‘, ‚lurking variable‘ nebo ‚confounder‘, z českých termínů je to např. ‚třetí faktor‘, ‚nepřímá asociace‘ nebo ‚zavádějící faktor‘); 4. silnější vliv u predisponovaných osob (užívání kanabis způsobuje vznik schizofrenie jen u osob náchylných k tomuto onemocnění); 5. etiologická hypotéza (užívání kanabis specificky přispívá k riziku vzniku schizofrenie). Zamítnuty byly hypotézy 1. a 2., hypotéza 3. zůstává otevřená a výsledky studií podpořily hypotézy 4. a 5.
Za prokázané lze považovat zjištění, že konopné drogy mohou u náchylných osob indukovat latentní schizofrenní psychózu, nebo mohou zhoršit průběh onemocnění u schizofrenních pacientů [15, 57]. Δ9-THC přechodně zhoršuje nejen pozitivní a negativní symptomy schizofrenie, kognitivní deficit a změny vnímání, ale i vedlejší účinky léčby schizofrenie (zvýšení plazmatického prolaktinu a kortizolu) [23]. Longitudinální studie potvrdily, že užívání konopných drog je nezávislý rizikový faktor pro vznik psychózy i u dosud nepsychotických osob [46, 121]. Hlavními rizikovými faktory jsou náchylnost daná geneticky, frekvence užívání konopí a počátek užívání drogy v rané adolescenci [3, 17, 28, 61, 105, 108, 128].
Souhrnně lze říci, že užívání konopí zvyšuje riziko vzniku psychotických stavů nezávisle na různých faktorech vyvracejících (confounding) a vlivu přechodné intoxikace [78]. Symptomy deprese a psychózy však nepredikují užívání kanabis [18]. Někteří autoři předpokládají, že existuje dostatek důkazů pro tvrzení, že užívání konopných drog může zvyšovat riziko vzniku psychotických onemocnění v pozdějším věku. Avšak nebylo pozorováno výrazné zvýšení výskytu schizofrenie po významném zvýšení vystavení populace konopným drogám [79]. Zatím není také dostatek důkazů pro určení příčinné podstaty vztahu mezi užíváním konopných drog a vznikem psychotických stavů, i když nelze vyloučit, že takový příčinný vztah existuje [6, 68-70, 79].
Mezi kanabinoidním a dopaminovým systémem existují interakce, které lze vztáhnout k procesům spojeným se závislostmi na drogách (viz výše) nebo se schizofrenií [63]. Byla navržena kanabinoidní hypotéza schizofrenie, podle níž zvýšená aktivace endokanabinoidního systému, která je uskutečněna přes CB1 receptory na GABAergních interneuronech ve VTA, basolateralní amygdale a mediální prefrontální kůře, může vést k hyperdopaminergnímu a hypoglutamátergnímu stavu, který může podmiňovat některé symptomy schizofrenie [27, 63, 83, 116]. Kanabinoidní hypotéza schizofrenie byla podpořena např. zjištěním významné asociace mezi hebefrenní schizofrenií a polymorfismy genu pro CB1 receptor [115], nebo větším úbytkem objemu mozku u schizofrenních pacientů užívajících kanabis [33, 93].
Kanabinoidy, poruchy nálady a úzkostné poruchy
Důkazy, že užívání konopných drog vede k poruchám nálady nebo úzkostným poruchám, jsou méně silné, než pro psychózu [78, 119]. Není dosud jasné, do jaké míry se intoxikace kanabinoidy podílí na vzniku deprese, bipolární poruchy nebo úzkostných poruch [16, 19, 60, 85]. Chybí studie monitorující drug-naïve osoby před příjmem drogy, po akutním a dlouhodobém užívání a následném vysazení.
V tříleté longitudinální studii bylo zjištěno, že užívání konopí predikuje mírně zvýšeně riziko vzniku první těžké deprese a silněji zvýšené riziko pro bipolární poruchu; nebyla zjištěna asociace mezi užíváním kanabis a vznikem úzkostných poruch [119]. Rovněž bylo zjištěno, že užívání kanabis zvyšuje riziko pro následné manické symptomy, a to nezávisle na prevalenci a incidenci psychotických symptomů [47]. Byla přitom provedena korekce na případné faktory vyvracející (confounding), jako věk, pohlaví, vzdělání, zaměstnanost, partnerský stav, psychiatrická historie, trauma v dětství, užívání alkoholu a drog, dřívější výskyt úzkostných poruch nebo poruch nálady atd. Výsledky nicméně neumožnily jasný průkaz kauzality užívání konopí a vzniku poruch nálady.
Existuje značný překryv mezi nitrobuněčnými změnami při depresi a ovlivňovanými signálními drahami CB1 receptorů [73, 83, 124]. Stres a deprese vedou k atrofii a ztrátě neuronů v hipokampu a dlouhodobé podávání antidepresiv up-reguluje mozkový neurotrofní faktor BDNF a hipokampální neurogenezi. Současný výzkum je zaměřen na poznání propojení transkripčního faktoru CREB a růstových faktorů s neurotrofními a neuroprotektivními účinky dlouhodobého podávání antidepresiv [25, 71]. Předpokládá se, že up-regulace BDNF může podmiňovat neuroadaptivní odezvu ke kanabinoidům. Chronické užívání návykových látek, včetně opiátů, kokainu a nikotinu, snižuje neurogenezi v dospělém mozku, ale chronické podávání syntetického kanabinoidu HU-210 podporovalo neurogenezi u dospělých krys a vykazovalo účinky podobné anxiolytikům a antidepresivům [56]. Farmakologická modulace endokanabinoidního systému se by mohla být novou terapeutickou strategií pro léčbu poruch nálady vztažených ke stresu, jako je úzkost a deprese [73].
Terapeutické účinky kanabinoidů
Δ9-THC, jeho metabolit THC-COOH, nepsychotropní CBD, různé analogy kanabinoidů a nově objevované modulátory endogenního kanabinoidního systému vykazují často terapeutické účinky. Obsáhlý přehled o současném stavu znalostí o endokanabinoidním systému, jakožto novém cíli farmakoterapie, podávají Pacher a spol. [83]. Za prokázané lze považovat příznivé účinky kanabinoidů na nevolnost a zvracení, anorexii a kachexii. Relativně dobře potvrzené jsou i účinky na spasticitu (způsobenou roztroušenou sklerózou nebo poraněním míchy), neurogenní bolest, poruchy pohybu (Tourettův syndrom, dystonii, Parkinsonovu chorobu, třes, tardivní dyskinézu), astma a glaukom. Méně potvrzené jsou účinky na alergie, záněty, infekce, epilepsii, závislost a abstinenční syndrom (při závislosti na benzodiazepinech, opiátech nebo alkoholu). Z psychiatrických symptomů je to vliv na reaktivní depresi, poruchy spánku, úzkostné poruchy a bipolární poruchy. Ve stadiu výzkumu jsou i neuroprotektivní účinky THC a jeho působení na autoimunitní nemoci, rakovinu a poruchy krevního tlaku [4, 32, 35, 37, 40, 61, 83, 88]. Mechanismy tohoto působení kanabinoidů nejsou přesně známy, ale je zřejmé, že kromě účinků na CB1 a CB2 receptory vykazují kanabinoidy i řadu dalších farmakologických účinků, které mohou být navíc závislé na jejich koncentraci [87, 110].
Mezi látky působící na kanabinoidní systém, které jsou testovány pro jejich možné terapeutické účinky, patří nepsychotropní kanabinoidy (např. CBD), nepsychotropní metabolity Δ9-THC, endokanabinoidy a jejich analogy, látky ovlivňující transport a metabolismus endokanabinoidů a antagonisté kanabinoidních receptorů [83]. O možnostech lékařského využití kanabinoidů je dlouhodobě vedena diskuse, neboť se dosud nedaří zcela eliminovat nežádoucí psychotropní účinky související s aktivací kanabinoidních receptorů. Převažuje názor, že nežádoucí účinky kanabinoidů nejsou v indikovaných případech a při kontrolovaném podávání škodlivější, než je tomu u řady běžně užívaných léčiv, např. při léčbě bolesti a spazmu. S nadějí na zlepšení svého stavu kouří marihuanu ilegálně mnoho pacientů s AIDS, roztroušenou sklerózou, rakovinou nebo glaukomem.
V některých zemích jsou pro lékařské využití schválena léčiva obsahující kanabinoidy; jedná se především o Marinol®, Cesamet® a Sativex®. Marinol® je dronabinol (Δ9-THC) rozpuštěný v sezamovém oleji [55]. Cesamet® je syntetický analog THC, jedná se o keto-kanabinoid (generický název je nabilon). Sativex® je extrakt fytokanabinoidů obsahující THC a CBD v poměru 1 : 1; je předepisován jako ústní spray, byl schválen v Kanadě v roce 2005 a v Evropě schvalovací proces probíhá [5]. Testování Sativexu podpořilo hypotézu, že kombinace THC a CBD zvyšuje klinickou účinnost a snižuje vedlejší účinky [98, 120]. Modulace endokanabinoidního systému Sativexem nebo dronabinolem se ukázala jako účinná v léčbě spazmu [12, 127] a centrální neuropatické bolesti u pacientů s roztroušenou sklerózou [5, 95, 96, 111] i v léčbě neuropatické bolesti periferního původu [81].
Pro léčbu obezity a kardiometabolických rizikových faktorů spojených s obezitou byl schválen rimonabant (Acomplia), což je antagonista CB1 receptorů [77]. Předpokládá se, že rimonabant má i další možnosti terapeutického využití, které se teprve zkoumají.
Závěr
Úloha endokanabinoidního systému u člověka je intenzivně studována ve vztahu k různým poruchám mozkových funkcí. Jsou přitom sledovány nejen účinky známých fytokanabinoidů, ale i endokanabinoidů a syntetických kanabinoidů na kanabinoidní receptory v mozku (CB1) i na periferii (CB2). Bylo potvrzeno, že hlavní funkce endokanabinoidního systému v mozku spočívá ve zprostředkování retrográdního signálu z postsynaptických neuronů k presynaptickým, tj. uvolnění kanabinoidů z postsynaptické membrány a následná aktivace presynaptických CB1 receptorů vede k inhibici uvolňování řady neurotransmitérů. Endokanabinoidní signální systém má významnou úlohu v modulaci synaptické plasticity, především přes potlačení uvolňování GABA a glutamátu a snížení reuptake glutamátu. Fyziologické funkce kanabinoidního systému jsou velmi komplexní a zahrnují pohybovou koordinaci, paměť, chuť k jídlu, modulaci bolesti, neuroprotektivní účinky, udržování homeostázy a podobně. V těchto procesech jsou zřejmě zahrnuty další podtypy kanabinoidních receptorů.
Podle dosavadních poznatků jsou akutní i chronické účinky užívání kanabinoidů vratné, i když u těžkých chronických uživatelů konopných drog v adolescentním věku mohou neurokognitivní abnormality v oblasti učení, paměti a pracovní paměti přetrvávat více než 6 týdnů po vysazení příjmu kanabinoidů. Kanabinoidní systém ovlivňuje funkci řady neurotransmitérových systémů, jejichž úloha se předpokládá v patofyziologii závislostí, schizofrenie, poruch nálady, úzkosti a neurodegenerativních onemocnění. Ve srovnání s opiáty, kokainem, alkoholem, tabákem nebo benzodiazepiny je náchylnost ke vzniku závislosti na konopné drogy relativně malá. Užívání konopných drog může u náchylných osob přivodit psychotické stavy a kognitivní deficit podobné jako při schizofrenii; u schizofrenních pacientů může dojít ke zhoršení pozitivních symptomů schizofrenie. Příčinný vztah mezi užíváním konopných drog a vznikem schizofrenie však dosud nebyl prokázán. Důkazy, že užívání konopných drog vede k poruchám nálady, jsou méně silné než pro psychózu.
Lékařské využití kanabinoidů je v současné době intenzivně zkoumáno a diskutováno. Snaha o syntézu kanabinoidů s terapeutickými účinky, ale bez účinků psychotropních, nebyla dosud dostatečně úspěšná. Nicméně i řízené užívání fytokanabinoidů a jejich analogů může být účinnou léčbou v řadě onemocnění nebo při eliminaci vedlejších účinků farmakoterapie, např. u pacientů s AIDS, rakovinou, glaukomem nebo roztroušenou sklerózou. Zdá se, že zákaz lékařského využití kanabinoidů ve většině zemí dopadá více na tyto dospělé pacienty s těžkým onemocněním, než na nezákonné obchodování a užívání konopných drog adolescenty.
Tato práce byla podpořena výzkumným záměrem MSM0021620849 a společností Zentiva, a.s., Praha.
Doc. RNDr. Zdeněk Fišar, CSc.
Psychiatrická klinika l. LF UK a VFN
Ke Karlovu 11
120 00 Praha 2
e-mail: zfisar@lf1.cuni.cz
Zdroje
1. Aldington, S., Williams, M., Nowitz, M., Weatherall, M., Pritchard, A., McNaughton, A., Robinson, G., Beasley, R.: Effects of cannabis on pulmonary structure, function and symptoms. Thorax, 62, 2007, pp. 1058-1063.
2. Aldington, S., Harwood, M., Cox, B., Weatherall, M., Beckert, L., Hansell, A., Pritchard, A., Robinson, G., Beasley, R.: Cannabis and respiratory disease research group: cannabis use and cancer of the head and neck: case-control study. Otolaryngol.-Head Neck Surg., 138, 2008, pp. 374-380.
3. Arseneault, L., Cannon, M., Poulton, R., Murray, R., Caspi, A., Moffitt, T. E.: Cannabis use in adolescence and risk for adult psychosis: longitudinal prospective study. BMJ, 325, 2002, pp. 1212-1213.
4. Ashton, C. H., Moore, P. B., Gallagher, P., Young, A. H.: Cannabinoids in bipolar affective disorder: a review and discussion of their therapeutic potential. J. Psychopharmacol., 19, 2005, pp. 293-300.
5. Barnes, M. P.: Sativex: clinical efficacy and tolerability in the treatment of symptoms of multiple sclerosis and neuropathic pain. Expert Opin. Pharmacother., 7, 2006, pp. 607-615.
6. Ben Amar, M., Potvin, S.: Cannabis and psychosis: what is the link? J. Psychoactive Drugs, 39, 2007, 2, pp. 131-142.
7. Bolla, K. I., Brown, K., Eldreth, D., Tate, K., Cadet, J. L.: Dose-related neurocognitive effects of marijuana use. Neurology, 59, 2002, pp. 1337-1343.
8. Brown, T. M., Brotchie, J. M., Fitzjohn, S. M.: Cannabinoids decrease corticostriatal synaptic transmission via an effect on glutamate uptake. J. Neurosci., 23, 2003, pp. 11073-11077.
9. Budney, A. J., Hughes, J. R., Moore, B. A., Vandrey, R.: Review of the validity and significance of cannabis withdrawal syndrome. Am. J. Psychiatry, 161, 2004, pp. 1967-1977.
10. Budney, A. J., Hughes, J. R.: The cannabis withdrawal syndrome. Curr. Opin. Psychiatry, 19, 2006, pp. 233-238.
11. Centonze, D., Finazzi-Agrò, A., Bernardi, G., Maccarrone, M.: The endocannabinoid system in targeting inflammatory neurodegenerative diseases. Trends Pharmacol. Sci., 28, 2007, pp. 180-187.
12. Collin, C., Davies, P., Mutiboko, I. K., Ratcliffe, S.; Sativex Spasticity in MS Study Group: Randomized controlled trial of cannabis-based medicine in spasticity caused by multiple sclerosis. Eur. J. Neurol., 14, 2007, pp. 290-296.
13. Das, U. N., Vaddadi, K. S.: Essential fatty acids in Huntington’s disease. Nutrition, 20, 2004, pp. 942-947.
14. Degenhardt, L., Hall, W., Lynskey, M.: The relationship between cannabis use and other substance use in the general population. Drug Alcohol Depend., 64, 2001, pp. 319-327.
15. Degenhardt, L., Hall, W.: Cannabis and psychosis. Curr. Psychiatry Rep., 4, 2002, pp. 191-196.
16. Degenhardt, L., Hall, W., Lynskey, M.: Exploring the association between cannabis use and depression. Addiction, 98, 2003, pp. 1493-1504.
17. Degenhardt, L., Hall, W.: Is cannabis use a contributory cause of psychosis? Can. J. Psychiatry, 51, 2006, pp. 556-565.
18. Degenhardt, L., Tennant, C., Gilmour, S., Schofield, D., Nash, L., Hall, W., McKay, D.: The temporal dynamics of relationships between cannabis, psychosis and depression among young adults with psychotic disorders: findings from a 10-month prospective study. Psychol. Med., 37, 2007, 7, pp. 927-934.
19. Denson, T. F., Earleywine, M.: Decreased depression in marijuana users. Addict. Behav., 31, 2006, pp. 738-742.
20. Devane, W. A., Dysarz, F. A. III, Johnson, M. R., Melvin, L. S., Howlett, A. C.: Determination and characterization of a cannabinoid receptor in rat brain. Mol. Pharmacol., 34, 1988, pp. 605-613.
21. Devane, W. A., Hanuš, L., Breuer, A., Pertwee, R. G., Stevenson, L. A., Griffin, G., Gibson, D., Mandelbaum, A., Etinger, A., Mechoulam, R.: Isolation and structure of a brain constituent that binds to the cannabinoid receptor. Science, 258, 1992, pp. 1946-1949.
22. Di Marzo, V., Matias, I.: Endocannabinoid control of food intake and energy balance. Nat. Neurosci., 8, 2005, pp. 585-589.
23. D’Souza, D. C., Abi-Saab, W. M., Madonick, S., Forselius-Bielen, K., Doersch, A., Braley, G., Gueorguieva, R., Cooper, T. B., Krystal, J. H.: Delta-9-tetrahydrocannabinol effects in schizophrenia: implications for cognition, psychosis, and addiction. Biol. Psychiatry, 57, 2005, 6, pp. 594-608.
24. D’Souza, D. C.: Cannabinoids and psychosis. Int. Rev. Neurobiol., 78, 2007, pp. 289-326.
25. Duman, R. S., Heninger, G. R., Nestler, E. J.: A molecular and cellular theory of depression. Arch. Gen. Psychiatry, 54, 1997, pp. 597-606.
26. ElSohly, M. A., Slade, D.: Chemical constituents of marijuana: the complex mixture of natural cannabinoids. Life Sci., 78, 2005, pp. 539-548.
27. Emrich, H. M., Leweke, F. M., Schneider, U.: Towards a cannabinoid hypothesis of schizophrenia: cognitive impairments due to dysregulation of the endogenous cannabinoid system. Pharmacol. Biochem. Behav., 56, 1997, pp. 803-807.
28. Fergusson, D. M., Horwood, L. J., Lynskey, M. T., Madden, P. A.: Early reactions to cannabis predict later dependence. Arch. Gen. Psychiatry, 60, 2003, pp. 1033-1039.
29. Fišar, Z.: Fytokanabinoidy. Chem. listy, 100, 2006, s. 233-242.
30. Fišar, Z.: Endokanabinoidy. Chem. listy, 100, 2006, s. 314-322.
31. Fišar, Z.: Phytocannabinoids and endocannabinoids. Current Drug Abuse Reviews, 2, 2009, v tisku.
32. Fowler, C. J.: Plant-derived, synthetic and endogenous cannabinoids as neuroprotective agents. Non-psychoactive cannabinoids, ‘entourage’ compounds and inhibitors of N-acyl ethanolamine breakdown as therapeutic strategies to avoid pyschotropic effects. Brain Res. Rev., 41, 2003, pp. 26-43.
33. Freedman, R.: Cannabis, inhibitory neurons, and the progressive course of schizophrenia. Am. J. Psychiatry, 165, 2008, pp. 416-419.
34. Gaoni, Y., Mechoulam, R.: Isolation, structure, and partial synthesis of an active constituent of hashish. J. Am. Chem. Soc., 86, 1964, pp. 1646-1647.
35. Gilbert, G. L., Kim, H. J., Waataja, J. J., Thayer, S. A.: Δ9-Tetrahydrocannabinol protects hippocampal neurons from excitotoxicity. Brain Res., 1128, 2007, pp. 61-69.
36. Goodman, A.: Neurobiology of addiction. An integrative review. Biochem. Pharmacol., 75, 2008, pp. 266-322.
37. Goutopoulos, A., Makriyannis, A.: From cannabis to cannabinergics: new therapeutic opportunities. Pharmacol. Ther., 95, 2002, pp. 103-117.
38. Grant, I., Gonzalez, R., Carey, C. L., Natarajan, L., Wolfson, T.: Non-acute (residual) neurocognitive effects of cannabis use: a meta-analytic study. J. Int. Neuropsychol. Soc., 9, 2003, pp. 679-689.
39. Grotenhermen, F.: Effects of cannabis and the cannabinoids. In Grotenhermen, F., Russo, E., Eds. Cannabis and cannabinoids: pharmacology, toxicology, and therapeutic potential. New York: The Haworth Integrative Healing Press, 2002, pp. 55-65.
40. Grotenhermen, F.: Review of terapeutic effects. In Grotenhermen, F., Russo, E., Eds., Cannabis and cannabinoids: pharmacology, toxicology, and therapeutic potential. New York: The Haworth Integrative Healing Press, 2002, pp. 123-142.
41. Grotenhermen, F.: The toxicology of cannabis and cannabis prohibition. Chem. Biodivers., 4, 2007, pp. 1744-1769.
42. Hanuš, L. O.: Bude konopí legálním lékem? Příspěvky české vědy k výzkumu konopí. Adiktologie, 4, 2004, 4, s. 511-523.
43. Hall, W., Solowij, N.: Adverse effects of cannabis. Lancet, 352, 1998, pp. 1611-1616.
44. Hall, W., Degenhardt, L.: Prevalence and correlates of cannabis use in developed and developing countries. Curr. Opin. Psychiatry, 20, 2007, 4, pp. 393-397.
45. Hashibe, M., Morgenstern, H., Cui, Y., Tashkin, D. P., Zhang, Z. F., Cozen, W., Mack, T. M., Greenland, S.: Marijuana use and the risk of lung and upper aerodigestive tract cancers: results of a population-based case-control study. Cancer Epidemiol. Biomarkers Prev., 15, 2006, pp. 1829-1834.
46. Henquet, C., Murray, R., Linszen, D., van Os, J.: The environment and schizophrenia: the role of cannabis use. Schizophr. Bull., 31, 2005, 3, pp. 608-612.
47. Henquet, C., Krabbendam. L., de Graaf, R., ten Have, M., van Os, J.: Cannabis use and expression of mania in the general population. J. Affect. Disord., 95, 2006, 1-3, pp. 103-110.
48. Hibbeln, J. R., Salem, N. Jr.: Dietary polyunsaturated fatty acids and depression: When cholesterol does not satisfy. Am. J. Clin. Nutr., 62, 1995, pp. 1-9.
49. Hill, M. N., Patel, S., Carrier, E. J., Rademacher, D. J., Ormerod, B. K., Hillard, C. J., Gorzalka, B. B.: Downregulation of endocannabinoid signaling in the hippocampus following chronic unpredictable stress. Neuropsychopharmacology, 30, 2005, pp. 508-515.
50. Hillard, C. J., Jarrahian, A.: Cellular accumulation of anandamide: consensus and controversy. Br. J. Pharmacol., 140, 2003, pp. 802-808.
51. Horrobin, D. F.: The membrane phospholipid hypothesis as a biochemical basis for the neurodevelopmental concept of schizophrenia. Schizophr. Res., 30, 1998, pp. 193-208.
52. Howlett, A. C., Barth, F., Bonner, T. I., Cabral, G., Casellas, P., Devane, W. A., Felder, C. C., Herkenham, M., Mackie, K., Martin, B. R., Mechoulam, R., Pertwee, R. G.: International Union of Pharmacology. XXVII. Classification of cannabinoid receptors. Pharmacol. Rev., 54, 2002, pp. 161-202.
53. Hyman, S. E., Malenka, R. C., Nestler, E. J.: Neural mechanisms of addiction: the role of reward-related learning and memory. Annu. Rev. Neurosci., 29, 2006, pp. 565-598.
54. Chevaleyre, V., Takahashi, K. A., Castillo, P. E.: Endocannabinoid-mediated synaptic plasticity in the CNS. Annu. Rev. Neurosci., 29, 2006, pp. 37-76.
55. Iversen, L. L.: The science of marijuana. 1. vyd., New York: Oxford University Press, 2000, 283 s., isbn 0-19-513123-1.
56. Jiang, W., Zhang, Y., Xiao, L., Van Cleemput, J., Ji, S. P., Bai, G., Zhang, X.: Cannabinoids promote embryonic and adult hippocampus neurogenesis and produce anxiolytic - and antidepressant-like effects. J. Clin. Invest., 115, 2005, pp. 3104-3116.
57. Johns, A.: Psychiatric effects of cannabis. Br. J. Psychiatry, 178, 2001, pp. 116-122.
58. Kandel, D. B.: Does marijuana use cause the use of other drugs? JAMA, 289, 2003, pp. 482-483.
59. Kim, Y. J., Takahashi, R.: Role of polyunsaturated fatty acids for misfolding protein aggregations: implication for neurodegenerative diseases. Ann. N. Y. Acad. Sci., 1086, 2006, pp. 11-20.
60. Koethe, D., Llenos, I. C., Dulay, J. R., Hoyer, C., Torrey, E. F., Leweke, F. M., Weis, S.: Expression of CB1 cannabinoid receptor in the anterior cingulate cortex in schizophrenia, bipolar disorder, and major depression. J. Neural Transm., 114, 2007, pp. 1055-1063.
61. Koob, G. F., Le Moal, M.: Neurobiology of addiction. Elsevier, 2006, pp. 289-337.
62. Koob, G., Kreek, M. J.: Stress, dysregulation of drug reward pathways, and the transition to drug dependence. Am. J. Psychiatry, 164, 2007, pp. 1149-1159.
63. Laviolette, S. R., Grace, A. A.: The roles of cannabinoid and dopamine receptor systems in neural emotional learning circuits: implications for schizophrenia and addiction. Cell. Mol. Life Sci., 63, 2006, pp. 1597-1613.
64. Lovinger, D.M.: Presynaptic modulation by endocannabinoids. Handb. Exp. Pharmacol., 184, 2008, pp. 435-477.
65. Luk, T., Jin, W., Zvonok, A., Lu, D., Lin, X. Z., Chavkin, C., Makriyannis, A., Mackie, K.: Identification of a potent and highly efficacious, yet slowly desensitizing CB1 cannabinoid receptor agonist. Br. J. Pharmacol., 142, 2004, pp. 495-500.
66. Maccarrone, M., Battista, N., Centonze, D.: The endocannabinoid pathway in Huntington’s disease: a comparison with other neurodegenerative diseases. Prog. Neurobiol., 81, 2007, pp. 349-379.
67. Mackie, K., Stella, N.: Cannabinoid receptors and endocannabinoids: evidence for new players. AAPS J., 8, 2006, pp. E298-E306.
68. Macleod, J., Oakes, R., Copello, A., Crome, I., Egger, M., Hickman, M., Oppenkowski, T., Stokes-Lampard, H., Davey Smith, G.: Psychological and social sequelae of cannabis and other illicit drug use by young people: a systematic review of longitudinal, general population studies. Lancet, 363, 2004, pp. 1579-1588.
69. Macleod, J., Davey Smith, G., Hickman, M.: Does cannabis use cause schizophrenia? Lancet, 367, 2006, p. 1055.
70. Macleod, J., Davey Smith, G., Hickman, M., Egger, M.: Cannabis and psychosis. Lancet, 370, 2007, p. 1539.
71.. Malberg, J. E., Blendy, J. A.: Antidepressant action: to the nucleus and beyond. Trends Pharmacol. Sci., 26, 2005. pp. 631-638.
72. Maldonado, R., Valverde, O., Berrendero, F.: Involvement of the endocannabinoid system in drug addiction. Trends Neurosci., 29, 2006, pp. 225-232.
73. Mangieri, R. A., Piomelli, D.: Enhancement of endocannabinoid signaling and the pharmacotherapy of depression. Pharmacol. Res., 56, 2007, pp. 360-366.
74. McPartland, J. M., Glass, M., Pertwee, R. G.: Meta-analysis of cannabinoid ligand binding affinity and receptor distribution: interspecies differences. Br. J. Pharmacol., 152, 2007, pp. 583-593.
75. Mechoulam, R., Gaoni, Y.: A total synthesis of dl-Δ1-tetrahydrocannabinol, the active constituent of hashish. J. Am. Chem. Soc., 87, 1965, pp. 3273-3275.
76. Mechoulam, R., Ben-Shabat, S., Hanuš, L., Ligumsky, M., Kaminski, N. E., Schatz, A. R., Gopher, A., Almog, S., Martin, B. R., Compton, D. R., Pertwee, R. G., Griffin, G., Bayewitch, M., Barg, J., Vogel, Z.: Identification of an endogenous 2-monoglyceride, present in canine gut, that binds to cannabinoid receptors. Biochem. Pharmacol., 50, 1995, pp. 83-90.
77. Mendizábal, V. E., Adler-Graschinsky, E.: Cannabinoids as therapeutic agents in cardiovascular disease: a tale of passions and illusions. Br. J. Pharmacol., 151, 2007, pp. 427-440.
78. Moore, T. H., Zammit, S., Lingford-Hughes, A., Barnes, T. R., Jones, P. B., Burke, M., Lewis, G.: Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review. Lancet, 370, 2007, pp. 319-328.
79. Newcombe, R. D.: Does cannabis use cause psychosis? A study of trends in cannabis use and psychosis in England, 1995-2003. Adiktologie, 4, 2004, 4, pp. 493-507.
80. Nordstrom, B. R., Levin, F. R.: Treatment of cannabis use disorders: a review of the literature. Am. J. Addict., 16, 2007, pp. 331-342.
81. Nurmikko, T. J., Serpell, M. G., Hoggart, B., Toomey, P. J., Morlion, B. J., Haines, D.: Sativex successfully treats neuropathic pain characterised by allodynia: a randomised, double-blind, placebo-controlled clinical trial. Pain, 133, 2007, pp. 210-220.
82. Nutt, D., King, L. A., Saulsbury, W., Blakemore, C.: Development of a rational scale to assess the harm of drugs of potential misuse. Lancet, 369, 2007, pp. 1047-1053.
83. Pacher, P., Bátkai, S., Kunos, G.: The endocannabinoid system as an emerging target of pharmacotherapy. Pharmacol. Rev., 58, 2006, pp. 389-462.
84. Palmer, S. L., Thakur, G. A., Makriyannis, A.: Cannabinergic ligands. Chem. Phys. Lipids, 121, 2002, pp. 3-19.
85. Patton, G. C., Coffey, C., Carlin, J. B., Degenhardt, L., Lynskey, M., Hall, W.: Cannabis use and mental health in young people: cohort study. BMJ, 325, 2002, pp. 1195-1198.
86. Pertwee, R. G.: Pharmacology of cannabinoid CB1 and CB2 receptors. Pharmacol. Ther., 74, 1997, pp. 129-180.
87. Pertwee, R. G.: The diverse CB1 and CB2 receptor pharmacology of three plant cannabinoids: Δ9-tetrahydrocannabinol, cannabidiol and Δ9-tetrahydrocannabivarin. Br. J. Pharmacol., 153, 2008, pp. 199-215.
88. Piomelli, D., Giuffrida, A., Calignano, A., Rodríguez de Fonseca, F.: The endocannabinoid system as a target for therapeutic drugs. Trends Pharmacol. Sci., 21, 2000, pp. 218-224.
89. Piomelli, D.: The molecular logic of endocannabinoid signalling. Nat. Rev. Neurosci., 4, 2003, pp. 873-884.
90. Pope, H. G. Jr., Gruber, A. J., Hudson, J. I., Huestis, M. A., Yurgelun-Todd, D.: Neuropsychological performance in long-term cannabis users. Arch. Gen. Psychiatry, 58, 2001, pp. 909-915.
91. Pope, H. G. Jr., Gruber, A. J., Hudson, J. I., Cohane, G., Huestis, M. A., Yurgelun-Todd, D.: Early-onset cannabis use and cognitive deficits: what is the nature of the association? Drug Alcohol Depend., 69, 2003, pp. 303-310.
92. Rademacher, D. J., Hillard, C. J.: Interactions between endocannabinoids and stress-induced decreased sensitivity to natural reward. Prog. Neuropsychopharmacol. Biol. Psychiatry, 31, 2007, pp. 633-641.
93. Rais, M., Cahn, W., Van Haren, N., Schnack, H., Caspers, E., Hulshoff Pol, H., Kahn, R.: Excessive brain volume loss over time in cannabis-using first-episode schizophrenia patients. Am. J. Psychiatry, 165, 2008, pp. 490-496.
94. Rinaldi-Carmona, M., Barth, F., Héaulme, M., Shire, D., Calandra, B., Congy, C., Martinez, S., Maruani, J., Néliat, G., Caput, D., et al.: SR141716A, a potent and selective antagonist of the brain cannabinoid receptor. FEBS Lett., 350, 1994, pp. 240-244.
95. Rog, D. J., Nurmikko, T. J., Friede, T., Young, C.A.: Randomized, controlled trial of cannabis-based medicine in central pain in multiple sclerosis. Neurology, 65, 2005, pp. 812-819.
96. Rog, D. J., Nurmikko, T. J., Young, C. A.: Oromucosal delta9-tetrahydrocannabinol/cannabidiol for neuropathic pain associated with multiple sclerosis: an uncontrolled, open-label, 2-year extension trial. Clin. Ther., 29, 2007, pp. 2068-2079.
97. Russo, E., Mathre, M. L., Byrne, A., Velin, R., Bach, P. J., Sanchez-Ramos, J., Kirlin, K. A.: Chronic cannabis use in the compassionate investigational new drug program: An examination of benefits and adverse effects of legal clinical cannabis. J. Cannabis Therap., 2, 2002, pp. 3-57.
98. Russo, E., Guy, G. W.: A tale of two cannabinoids: the therapeutic rationale for combining tetrahydrocannabinol and cannabidiol. Med. Hypotheses, 66, 2006, pp. 234-246.
99. Russo, E. B.: History of cannabis and its preparations in saga, science, and sobriquet. Chem. Biodivers., 4, 2007, pp. 1614-1648.
100. Shivachar, A. C.: Cannabinoids inhibit sodium-dependent, high-affinity excitatory amino acid transport in cultured rat cortical astrocytes. Biochem. Pharmacol., 73, 2007, pp. 2004-2011.
101. Scherma, M., Medalie, J., Fratta, W., Vadivel, S. K., Makriyannis, A., Piomelli, D., Mikics, E., Haller, J., Yasar, S., Tanda, G., Goldberg, S. R.: The endogenous cannabinoid anandamide has effects on motivation and anxiety that are revealed by fatty acid amide hydrolase (FAAH) inhibition. Neuropharmacology, 54, 2008, pp. 129-140.
102. Schweinsburg, A. D., Brown, S. A., Tarpet, S. F.: The influence of marijuana use on neurocognitive functioning in adolescents. Current Drug Abuse Reviews, 1, 2008, pp. 99-111.
103. Smit, F., Bolier, L., Cuijpers, P.: Cannabis use and the risk of later schizophrenia: a review. Addiction, 99, 2004, 4, p. 425-430.
104. Solinas, M., Tanda, G., Justinova, Z., Wertheim, C. E., Yasar, S., Piomelli, D., Vadivel, S. K., Makriyannis, A., Goldberg, S. R.: The endogenous cannabinoid anandamide produces δ-9-tetrahydrocannabinol-like discriminative and neurochemical effects that are enhanced by inhibition of fatty acid amide hydrolase but not by inhibition of anandamide transport. J. Pharmacol. Exp. Ther., 321, 2007, pp. 370-380.
105. Solowij, N., Michie, P. T.: Cannabis and cognitive dysfunction: parallels with endophenotypes of schizophrenia? J. Psychiatry Neurosci., 32, 2007, pp. 30-52.
106. Solowij, N., Battisti, R.: The chronic effects of cannabis on memory in humans: a review. Current Drug Abuse Reviews, 1, 2008, pp. 81-98.
107. Starowicz, K., Nigam, S., Di Marzo, V.: Biochemistry and pharmacology of endovanilloids. Pharmacol. Ther., 114, 2007, pp. 13-33.
108. Stefanis, N. C., Delespaul, P., Henquet, C., Bakoula, C., Stefanis, C. N,, Van Os, J.: Early adolescent cannabis exposure and positive and negative dimensions of psychosis. Addiction, 99, 2004, pp. 1333-1341.
109. Sugiura, T., Kondo, S., Sukagawa, A., Nakane, S., Shinoda, A., Itoh, K., Yamashita, A., Waku, K.: 2-Arachidonoylglycerol: a possible endogenous cannabinoid receptor ligand in brain. Biochem. Biophys. Res. Commun., 215, 1995, pp. 89-97.
110. Sulcova, E., Mechoulam, R., Fride, E.: Biphasic effects of anandamide. Pharmacol. Biochem. Behav., 59, 1998, pp. 347-352.
111. Svendsen, K. B., Jensen, T. S., Bach, F. W.: Does the cannabinoid dronabinol reduce central pain in multiple sclerosis? Randomised double blind placebo controlled crossover trial. BMJ, 2004; doi:10.1136/bmj.38149.566979.AE: 1-8.
112. Tanda, G., Pontieri, F. E., Di Chiara, G.: Cannabinoid and heroin activation of mesolimbic dopamine transmission by a common μ1 opioid receptor mechanism. Science, 276, 1997, pp. 2048-2050.
113. Tanda, G., Goldberg, S. R.: Cannabinoids: reward, dependence, and underlying neurochemical mechanisms-a review of recent preclinical data. Psychopharmacology (Berl.), 169, 2003, pp. 115-134.
114. Tashkin, D. P.: Smoked marijuana as a cause of lung injury. Monaldi Arch. Chest. Dis., 63, 2005, pp. 93-100.
115. Ujike, H., Takaki, M., Nakata, K., Tanaka, Y., Takeda, T., Kodama, M., Fujiwara, Y., Sakai, A., Kuroda, S.: CNR1, central cannabinoid receptor gene, associated with susceptibility to hebephrenic schizophrenia. Mol. Psychiatry, 7, 2002, pp. 515-518.
116. Ujike, H., Morita, Y.: New perspectives in the studies on endocannabinoid and cannabis: cannabinoid receptors and schizophrenia. J. Pharmacol. Sci., 96, 2004, pp. 376-381.
117. Vacek, J.: Klasifikace prožitku akutní intoxikace konopnými drogami: klinické souvislosti s drogovou kariérou. Adiktologie, 4, 2004, 4, pp. 527-542.
118. Valverde, O.: Participation of the cannabinoid system in the regulation of emotional-like behaviour. Curr. Pharm. Des., 11, 2005, pp. 3421-3429.
119. van Laar, M., van Dorsselaer, S., Monshouwer, K., de Graaf, R.: Does cannabis use predict the first incidence of mood and anxiety disorders in the adult population? Addiction, 102, 2007, 8, pp. 1251-1260.
120. Vann, R. E., Gamage, T. F., Warner, J. A., Marshall, E. M., Taylor, N. L., Martin, B. R., Wiley, J. L.: Divergent effects of cannabidiol on the discriminative stimulus and place conditioning effects of Δ9-tetrahydrocannabinol. Drug Alcohol Depend., 94, 2008, pp. 191-198.
121. van Os, J., Bak, M., Hanssen, M., Bijl, R. V., de Graaf, R., Verdoux, H.: Cannabis use and psychosis: a longitudinal population-based study. Am. J. Epidemiol., 156, 2002, 4, pp. 319-327.
122. Velenovská, M., Fišar, Z.: Effect of cannabinoids on platelet serotonin uptake. Addict. Biol., 12, 2007, pp. 158-166.
123. Villares, J.: Chronic use of marijuana decreases cannabinoid receptor binding and mRNA expression in the human brain. Neuroscience, 145, 2007, pp. 323-334.
124. Viveros, M.-P., Marco, E.-M., Llorente, R., López-Gallardo, M.: Endocannabinoid system and synaptic plasticity: implications for emotional responses. Neural Plast., 2007(52908), pp. 1-12.
125. von Sydow, K., Lieb, R., Pfister, H., Höfler, M., Wittchen, H.-U.: What predicts incident use of cannabis and progression to abuse and dependence? A 4-year prospective examination of risk factors in a community sample of adolescents and young adults. Drug Alcohol Depend., 68, 2002, pp. 49-64.
126. Wagner, F. A., Anthony, J. C.: From first drug use to drug dependence; developmental periods of risk for dependence upon marijuana, cocaine, and alcohol. Neuropsychopharmacology, 26, 2002, pp. 479-488.
127. Zajicek, J., Fox, P., Sanders, H., Wright, D., Vickery, J., Nunn, A., Thompson, A., UK MS Research Group: Cannabinoids for treatment of spasticity and other symptoms related to multiple sclerosis (CAMS study): multicentre randomised placebo-controlled trial. Lancet, 362, 2003, pp. 1517-1526.
128. Zammit, S., Allebeck, P., Andreasson, S., Lundberg, I., Lewis, G.: Self reported cannabis use as a risk factor for schizophrenia in Swedish conscripts of 1969: historical cohort study. BMJ, 325, 2002, pp. 1199-1201.
Štítky
Adiktológia Detská psychiatria Psychiatria
Článek Recenze knihyČlánek Referát z písemnictví
Článok vyšiel v časopiseČeská a slovenská psychiatrie
Najčítanejšie tento týždeň
2008 Číslo 6- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
-
Všetky články tohto čísla
- Co nám dal a vzal nový pojem deprese?
- Vztah sérové koncentrace D-serinu a psychopatologie u schizofrenie
- Disociace a kognitivní funkce u obsedantně-kompulzivní poruchy – průřezová studie
- Kanabinoidy a duševní poruchy
- Jak porozumět výsledkům klinických studií a přeložit je do klinické praxe s pomocí NNT
- Vliv duševních chorob na pracovní výkonnost
- Jean Jacques Rousseau a jeho „Vyznání“ (1. část)
- Z jednání výboru Psychiatrické společnosti 3. září 2008
- Z jednání výboru Psychiatrické společnosti 1. října 2008
- Recenze knihy
- Referát z písemnictví
- Česká a slovenská psychiatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Kanabinoidy a duševní poruchy
- Disociace a kognitivní funkce u obsedantně-kompulzivní poruchy – průřezová studie
- Jak porozumět výsledkům klinických studií a přeložit je do klinické praxe s pomocí NNT
- Vliv duševních chorob na pracovní výkonnost
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



