-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Nehmatné varle u dítěte: začít diagnostickou laparoskopií nebo otevřenou revizí třísla?
Impalpable testis, what first: diagnostic laparoscopy or inguinal exploration?
Aim:
Management of impalpable testis remains controversial so far. Although laparoscopy has been accepted by many paediatric urologists as a diagnostic approach of choice, the others advocate primary inguinal exploration due to its simplicity. The aim of this study was to evaluate the benefit of diagnostic laparoscopy in the management of impalpable testis.Material and methods:
We reviewed the findings of diagnostic laparoscopy performed on 57 boys (18 right side, 31 left side, 8 bilateral) with 65 impalpable testis from January 1999 to January 2010. The patients age varied from 4 months to 17 years (mean 47 months). Only impalpable testes, confirmed under general anesthesia, were selected for the study.Results:
In total of 65 testicular units three groups were created. In 18 cases we found intra-abdominal blind ending internal spermatic vessels and vas (anorchia), cord structures entering the inguinal ring were observed in 22 cases, in 25 cases we found intra-abdominal testis. In 13 cases intra-abdominal testes were located highly and treated with:two steps Fowler - Stephens operation (6), autotransplantation (2), laparoscopicaly assisted orchiopexy (3) and orchiectomy (2). Remaining 12 cases of intra-abdominal testes were placed close to internal inguinal ring and treated with open orchiopexy through inguinal access.Conclusion:
Diagnostic laparoscopy is the only reliable method to confirm anorchia or presence of highly located intra-abdominal testis. If all 57 boys underwent open inguinal exploration at first, 31 boys (54%) (18 boys with anorchia and 13 with highly intraabdominaly located testes) should inevitably undergo later laparoscopy and second general anesthesia. Only in 26 boys (46%), the open inguinal exploration could establish final diagnosis. However, hypoplastic testis could be overlooked. Therefore we strongly recommend laparoscopy as an initial diagnostic method of choice. The boys with impalpable testis should be referred to a paediatric urology centre with available laparoscopy equipment and educated staff.Key words:
diagnostic laparoscopy, impalpable testis, cryptorchism.
Autori: Marcel Drlík; Radim Kočvara
Pôsobisko autorov: Urologická klinika 1. LF UK a VFN, Praha ; Oddělení dětské urologie
Vyšlo v časopise: Ces Urol 2011; 15(2): 101-107
Kategória: Původní práce
Súhrn
Cíl:
Diagnostika u chlapců s nehmatným varletem je stále předmětem kontroverze. Ačkoliv mnoho dětských urologů považuje diagnostickou laparoskopii za logický první krok v diagnostice tohoto onemocnění, jiní obhajují provedení primární otevřené revize třísla a až v případě negativního nálezu provádějí diagnostickou laparoskopii. Cílem této studie bylo přinést důkazy o vhodnosti primární diagnostické laparoskopie v léčbě tohoto onemocnění.Materiál a metoda:
Uvádíme retrospektivní analýzu souboru 65 případů nehmatného varlete u 57 chlapců (vpravo 18, vlevo 31, na obou stranách 8) za období od 1/1999 do 1/2010. Věk pacientů v době operace se pohyboval od 4 měsíců do 17 let (Ø 47 měsíců). Po potvrzení palpačního nálezu v celkové anestézii byla u všech případů provedena diagnostická laparoskopie.Výsledky:
Šedesát pět nehmatných varlat bylo rozděleno na tři skupiny. V první skupině tvořené 18 případy jsme prokázali anorchii se slepým zakončením vnitřních spermatických cév. Druhou skupinu tvořilo 22 případů, u nichž spermatické cévy vstupovaly do tříselného kanálu a vyžádaly si otevření třísla. Třetí skupinu tvořilo 25 intraabdominálně nalezených varlat, z nich bylo 13 vysoko uložených a následně ošetřených: dvoudobou operací dle Fowler - Stephense (6), autotransplantací (2), laparoskopicky asistovanou orchiopexí (3) a orchiektomií (2). Zbylých 12 intraabdominálních varlat nalezených při anulus inguinalis internus bylo staženo do šourku otevřenou orchiopexí s rekonstrukcí tříselného kanálu.Závěr:
Pokud by všech 57 pacientů našeho souboru nejprve podstoupilo otevřenou revizí třísla, muselo by 31 chlapců (54 %) (18 chlapců s jednostrannou anorchií a 13 chlapců s jednostranně vysoko intraabdominálně uloženým varletem) ve druhé době podstoupit diagnostickou laparoskopii. Jen u 26 pacientů (46 %) by mohla otevřená revize vést k diagnóze a definitivní léčbě. Hypoplastické varle by však mohlo být přehlédnuto. Primární diagnostic-kou laparoskopii proto považujeme u nehmatného varlete za metodu volby vyžadující odeslání do centrálního pracoviště dětské urologie s dostupným laparoskopickým vybavením a školeným personálem.Klíčová slova:
diagnostická laparoskopie, nehmatné varle, kryptorchizmus, retence varlete, laparoskopická orchiopexe.Úvod
Kryptorchismus definujeme jako patologický stav, kdy je varle uloženo mimo šourek i při relaxaci břišních svalů. Jedná se o nejčastější vrozenou vadu zevního genitálu u chlapců. V roce věku jej nalézáme u 1–2 % všech chlapců. Varle je v 80–85 % hmatné, v 15–20 % nehmatné (1). Cílem léčby je varle nalézt a umístit do šourku, kde je snadno přístupné pohmatovému vyšetření. Hlavním argumentem pro léčbu kryptorchismu je vyšší onkologické riziko spojené s výskytem nesestouplého varlete a snaha o zachování hormonální a semenotvorné funkce varlete (2, 3). Až do jednoho roku věku není u chlapců s kryptorchismem významný rozdíl mezi počtem spermatogonií v nesestouplém varleti ve srovnání se zdravou populací. Poté ubývá Leydigových buněk, vázne maturace primárních primárních spermatogonií v adultní spermatogonie a klesá celkový počet zárodečných buněk varlete (4). Proto Evropská urologická asociace (EAU) spolu s Evropskou společností pro dětskou urologii (ESPU) doporučuje, aby léčba každého dítěte s kryptorchismem byla ukončena do 18. měsíce věku (5).
U chlapců s hmatným varletem je způsob léčby jasný. Zlatý standard zde představuje funikulolýza z tříselného přístupu a fixace varlete v šourku do nově vytvořené dutiny mezi tunica dartos a podkožím dle Petřivalského/ Shoemakera. U chlapců s nehmatným varletem je však třeba varle nejprve nalézt a poté rozhodnout o způsobu léčby. Moderní způsob vyšetření a léčby těchto pacientů představuje laparoskopie. Od roku 1976, kdy ji Cortesi (6) poprvé použil k průkazu intraabdominálně uloženého varlete, se tato metoda postupně prosadila do každodenní praxe dětských urologů. U některých však primárním postupem stále zůstává otevřená revize třísla, často spojená s extenzivní preparací v retroperitoneu. Diagnostickou laparoskopii provádějí teprve v případě negativního nálezu.
Cílem studie bylo zhodnocení přínosu diagnostické laparoskopie v primární diagnostice a léčbě nehmatného varlete.
Materiál a metoda
Zhodnotili jsme retrospektivně soubor 65 případů nehmatného varlete u 57 chlapců, léčených na našem pracovišti v období od 1/1999 do 1/2010 (tab. 1). V 18 případech nebylo varle hmatné vpravo, v 31 případech vlevo, v 8 případech šlo o oboustranné postižení. Věk pacientů v době operace se pohyboval od 4 měsíců do 17 let (Ø 47 měsíců). Po potvrzení palpačního nálezu v celkové anestezii byla u všech případů provedena diagnostická laparoskopie. Z krátkého řezu pod pupkem jsme modifikovanou technikou (vpíchnutí Verresiho jehly a troakáru po předchozí incizi fascie) založili vstup pro optiku o průměru 5 mm a pacienta uložili do Trendelenburgovy polohy. V této poloze se střeva posouvají více kraniálně a umožní lepší přehled v malé pánvi. V případě, že jsme v oblasti vnitřního tříselného prstence nenalezli vnitřní spermatické cévy, zavedli jsme v podbřišku jeden či dva manipulační porty o průměru 3 mm k odtažení střev a vyšetření proximální části dráhy předpokládaného sestupu varlete. Slepé zakončení vnitřních spermatických cév nad vnitřním tříselným prstencem jsme hodnotili jako anorchii a výkon ukončili.
Tab. 1. Charakteristika souboru pacientů Table 1. Description of study group 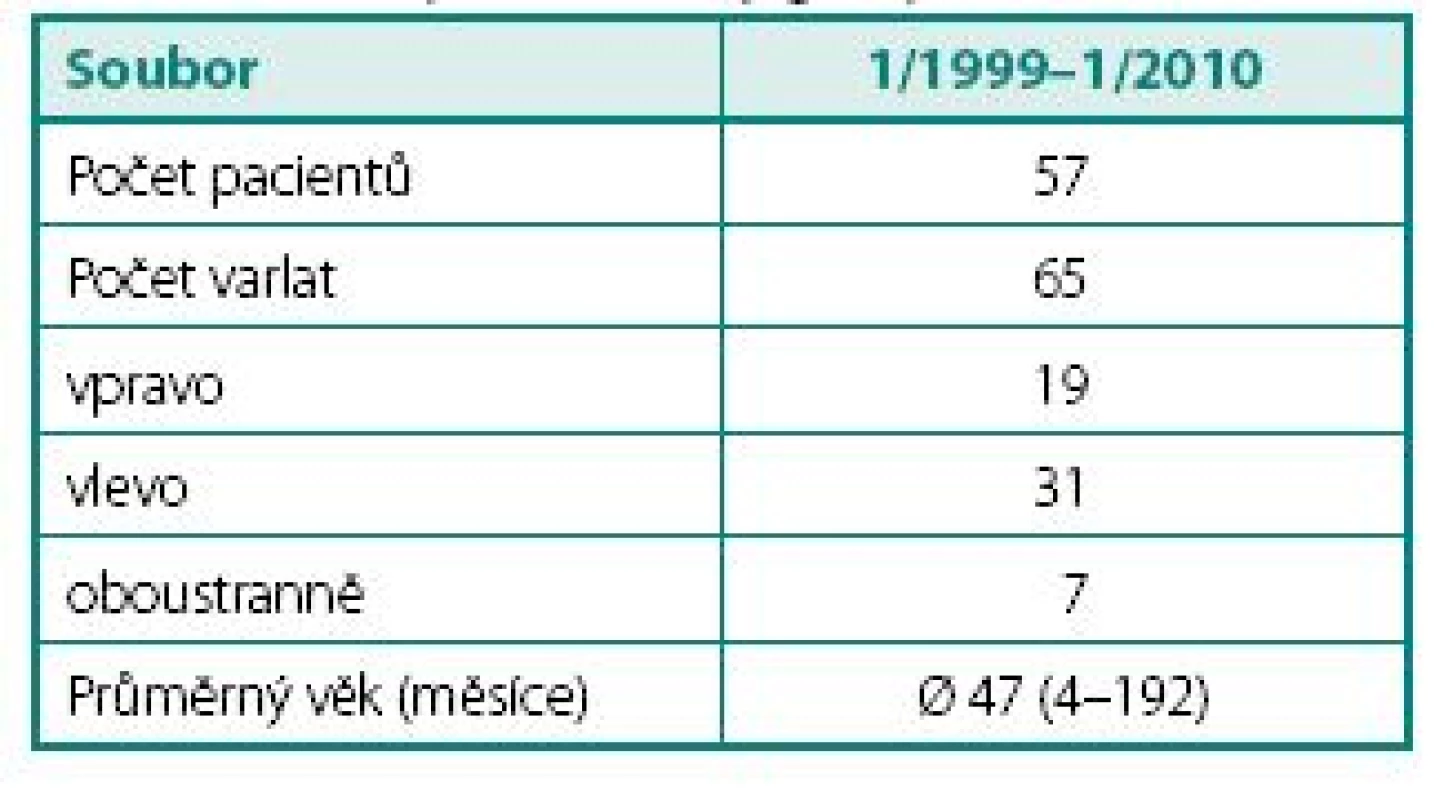
Pokud bylo varle nalezeno, výkon se řídil délkou cévního zásobení varlete. Při nálezu varlete uloženého ve vnitřním prstenci jsme většinou vzhledem k otevřenému processus vaginalis peritonei indikovali otevřenou operaci s plastikou tříselného kanálu. Při uzavřeném prstenci jsme provedli laparoskopicky asistovanou orchiopexi. Přidali jsme dva pracovní porty o průměru 5 mm po obou stranách pupku zhruba ve dvou třetinách vzdálenosti mezi crista ilaca a pupkem. Port na straně výkonu zavádíme zpravidla o něco kraniálněji, na druhé straně o něco více mediálně. To platí zejména u nejmenších dětí (obr. 1). Během zavádění portů byl intraabdominální tlak udržován mezi 10–12 mm Hg, poté snížen na 8–10 mm Hg.
Obr. 1. Poloha optiky a pracovních portů (křížky) při laparoskopii pro nehmatné varle Fig. 1. Position of camera and working ports (crosses) at laparoscopy for impalpable testis 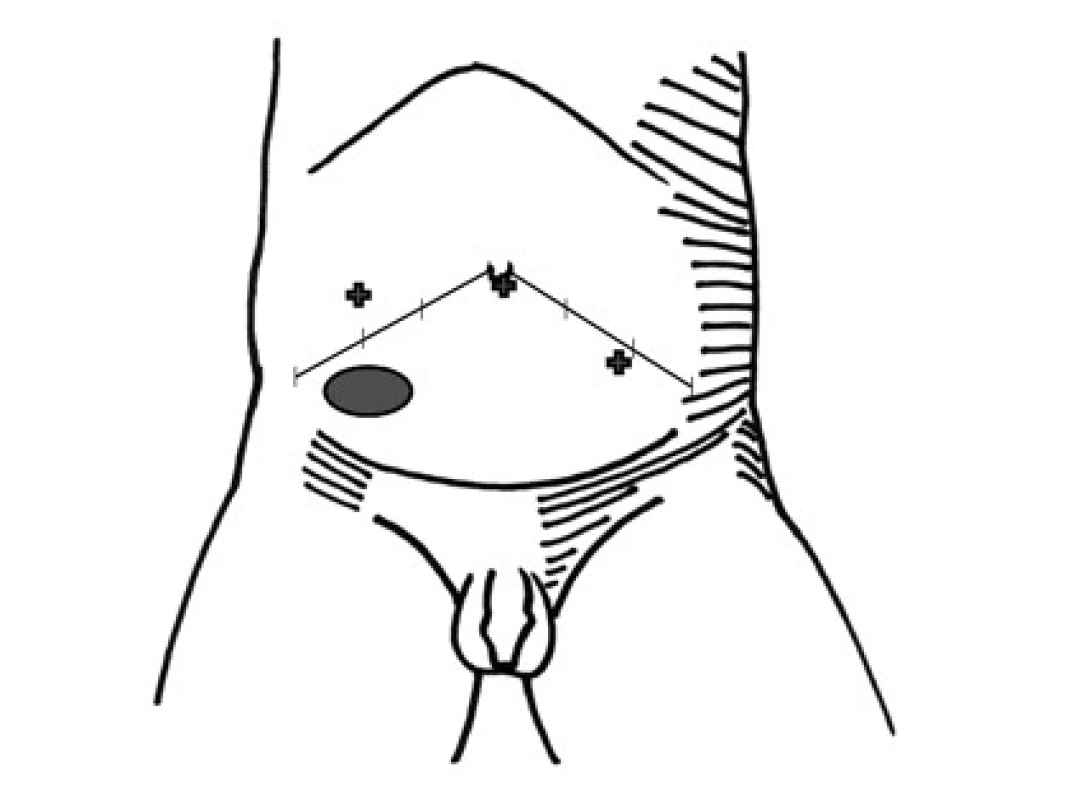
Výsledky
Šedesát pět případů nehmatných varlat jsme rozdělili na tři skupiny (obr. 2, tab. 2). V první skupině tvořené 18 případy jsme prokázali vždy jednostrannou anorchii, kterou bez laparoskopie diagnostikovat nelze. Druhou skupinu tvořilo 22 případů, u nichž spermatické cévy vstupovaly do tříselného kanálu, v jednom případě zkříženě ektopicky na druhou stranu. Třetí skupinu tvořilo 25 intraabdominálně nalezených varlat, z toho 12 varlat uložených v blízkosti vnitřního tříselného prstence, které by při preparaci z třísla bylo možné nalézt, a 13 varlat uložených vysoko, při primární revizi z třísla obvykle nezjistitelných.
Obr. 2. Typy nálezů při diagnostické laparoskopii Fig. 2. Findings at diagnostic laparoscopy 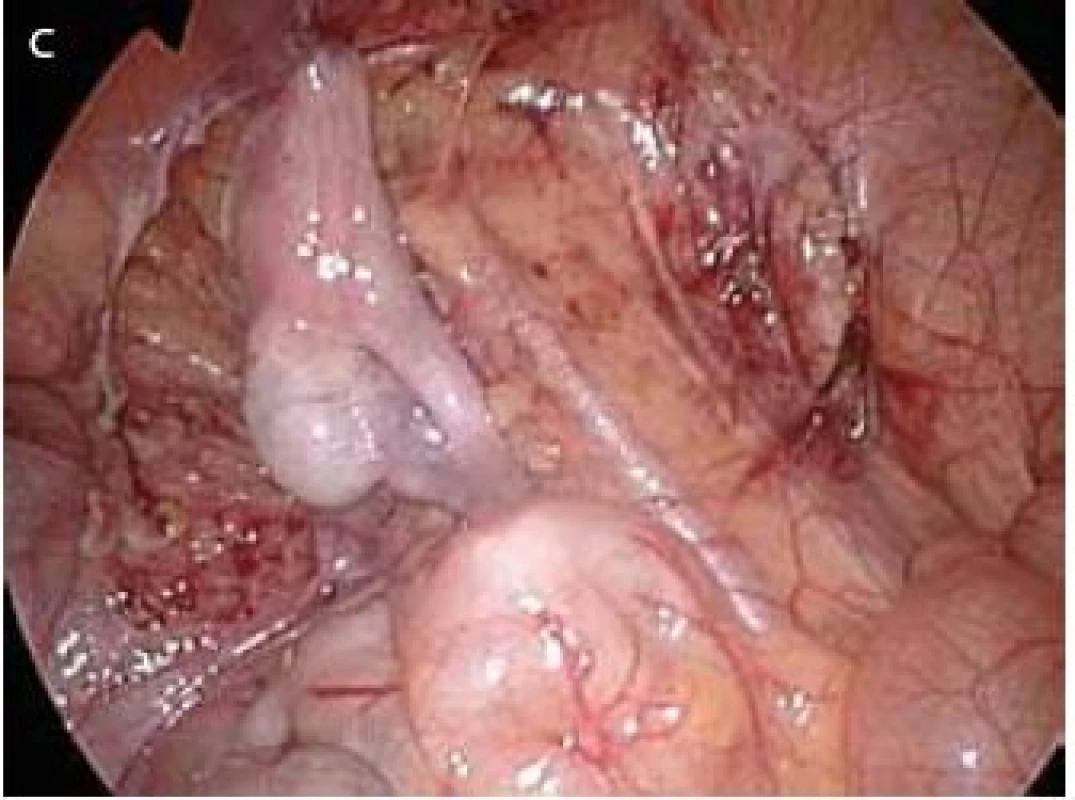
A – anorchie – chybí vnitřní spermatické cévy, chámovod vstupuje do šourku; B – normální nález – vnitřní spermatické cévy a chámovod vstupují do vnitřního tříselného anulu; C – intraabdominální varle před 2. dobou operace dle Fowlera a Stephense A – anorchia – intra-abdominal blind ending internal spermatic vessels and vas deferens; B – normal finding – internal spermatic vessels and vas deferens enter internal inguinal ring; C – intra-abdominal testis before second step of Fowler-Stephens intervention Tab. 2. Tři základní skupiny nálezů při diagnostické laparoskopii Table 2. Three principal findings at diagnostic laparoscopy 
U osmi chlapců s oboustranně nehmatnými varlaty jsme nalezli pět případů vysoko a šest případů nízko uložených varlat. Ani u jednoho pacienta jsme nenalezli oboustranně vysoko uložené intraabdominální varle nebo kombinaci vysoko intraabdominálně uloženého varlete a anorchie.
Lze shrnout, že jsme mezi 57 chlapci našeho souboru nalezli 18 pacientů s jednostrannou anorchií a 13 pacientů s jednostranně vysoko intraabdominálně uloženým varletem. U těchto 31 chlapců by bez pomoci diagnostické laparoskopie nebylo možné s jistotou stanovit definitivní diagnózu.
U první skupiny žádný další výkon po diagnostické laparoskopii nenásledoval, s výjimkou jednoho chlapce, kde jsme odstranili palpačně nejistý uzlík ze šourku (histologicky pouze fibrózní tkáň). Ve druhé skupině následovala ve všech případech v jedné anestezii otevřená revize třísla. U 17 jsme na konci spermatických cév nalezli uzlík atrofického varlete a provedli orchiektomii, u třech jsme nalezli varle v tříselném kanále a provedli orchiopexi dle Petřivalského. U jednoho chlapce po předchozí revizi třísla jsme nalezli v tříselném kanále pouze slepě končící spermatické cévy. U pacienta se zkříženou ektopií varlete vedl nález k otevřené druhostranné revizi třísla s neúspěšným pokusem o oddělení obou varlat. Ve třetí skupině s nálezem intraabdominálně uloženého varlete závisel další postup na jeho vzdálenosti od vnitřního tříselného prstence. Ve 12 případech bylo varle uložené ve vnitřním tříselném prstenci či jeho blízkosti, 13 varlat bylo uloženo výše. V případě vysoko uložených varlat jsme provedli 2× laparoskopickou orchiektomii těžce atrofického varlete, 3× laparoskopicky asistovanou orchiopexi v jedné době, 6× dvojdobou operaci dle Fowlera Stephense. Dva chlapci podstoupili autotransplantaci varlete. Jeden otevřeně, druhý laparoskopicky asistovanou. V případě varlat uložených v oblasti vnitřního tříselného prstence jsme postupovali otevřeně. Jedenkrát jsme z tříselného přístupu odstranili hypotrofické varle a 11× provedli orchiopexi dle Petřivalského.
Pět chlapců našeho souboru podstoupilo před diagnostickou laparoskopií neúspěšnou otevřenou revizi třísla na jiném pracovišti. U jednoho byla při laparoskopii potvrzena anorchie, u čtyř vstupovaly vnitřní spermatické cévy do třísla. Při následné opakované revizi jsme u třech z nich nalezli drobný uzlík fibrózního vaziva s ostrůvky hyalinizace, odpovídající nejspíše zcela atrofickému varleti, v jednom případě byly nalezeny slepě zakončené cévy v třísle.
Diskuse
Léčba kryptorchismu může začít již po 6. měsíci věku, kdy je již spontánní sestup varlete nepravděpodobný. Měla by být ukončena do 12–18 měsíců věku. Hlavním argumentem pro takto časně prováděnou léčbu jsou patologické změny postihující epitel nesestouplého varlete po 12. měsíci věku (4). Jak ukazuje průměrný věk chlapců našeho souboru (47 měsíců), není bohužel často možné tomuto požadavku vyhovět. Nejčastější příčiny zpoždění léčby jsou pozdní odeslání chlapce pediatrem k urologickému vyšetření, opakované přeobjednávání vzhledem k častým infektům či jiná onemocnění dítěte bránící plánovanému výkonu v celkové anestezii. Teyschl (7) popsal v roce 2000 obdobný soubor pacientů po diagnostické laparoskopii pro nehmatné varle. Průměrný věk chlapců tohoto souboru byl 54 měsíců. Po 10 letech v našich podmínkách bohužel k výraznějšímu posunu v načasování výkonu nedošlo. V každém případě je nutné orchiopexi nebo odstranění atrofického varlete provést nejpozději před nástupem puberty. V nedávno publikované rozsáhlé metaanalýze Wood a Elder prokázali dvou až šestinásobný pokles incidence nádorů, pokud je orchiopexe provedena v prepubertálním období (2).
Cílem léčby je varle nalézt a umístit do šourku nebo se 100% jistotou potvrdit jeho nepřítomnost, případně odstranit funkčně nevýznamné hypotrofické varle. Základním vyšetřením u kryptorchismu je fyzikální vyšetření pohmatem, schopné odhalit 80 % nesestouplých varlat. Senzitivita bimanuální palpace je vysoká, u zkušeného vyšetřujícího dosahuje 91–97 % (8). Ultrazvukové vyšetření ve srovnání s pohmatem nepřináší vyšší senzitivitu u varlete uloženého v třísle a u intraabdominálně uloženého varlete jde o metodu nevhodnou pro velmi nízkou senzitivitu (9). Senzitivita CT a magnetické resonance je sice vyšší, ale rovněž nedosahuje 100 %. CT navíc představuje pro dítě vysokou radiační zátěž, magnetická rezonance je spojena s nutností celkové anestezie. Obě metody tak jen zbytečně zvyšují náklady na léčbu pacienta. Proto se do běžné praxe neprosadily. V současnosti neexistuje žádná pomocná zobrazovací metoda schopná se 100% senzitivitou odhalit anorchii nebo vysoko intraabdominálně uložené varle.
Tuto vlastnost má pouze laparoskopie. Metoda se v posledních třech desetiletích postupně prosadila do každodenní praxe dětských urologů. Je rovněž doporučována EAU (European Association of Urology) a ESPU (Europian Society of Pediatric Urology) jako nejvhodnější diagnostická metoda (5). Přesto má své odpůrce, kteří poukazují na fakt, že část nehmatných varlat je uložena v třísle či šourku. Považují iniciálně provedenou laparoskopii za zbytečnou zátěž a doporučují nejprve provést standardní revizi třísla. Je pravda, že literární údaje založené na laparoskopických studiích dokazují nezanedbatelný výskyt atrofického varlete (25–29 %) a normálního varle (12–14 %) v třísle u pacientů s nehmatnými varlaty (10–12).
Zastánci laparoskopie poukazují na významný výskyt intraabdominálně uložených varlat a anorchií, které nelze jinou metodou spolehlivě zjistit. Intraabdominálně uložené varle je nalézáno v 37–39 %, anorchie v 10 až 16 % případů (10–12). Předpokládá se, že anorchie vzniká na podkladě prenatální torze semenného provazce (13). Pravá ageneze varlete je velmi vzácná (14). Dalším argumentem zastánců laparoskopie je významný počet varlat nalezených při laparoskopii u chlapců, kteří předtím podstoupili otevřenou revizi třísla s negativním nálezem. Lakhoo (15) nalezl 12 intraabdominálně a jedno v třísle uložené varle mezi 21 chlapci, Barqawi (16) nalezl mezi 27 chlapci po primární revizi pro 30 případů nehmatného varlete 9 intraabdominálně a 2 v třísle uložená varlata. To dokazuje, že při otevřené revizi nejen není možné odhalit vysoko intraabdominálně uložené varle, ale může také dojít k přehlédnutí hypoplastického varlete uloženého v třísle. Náš soubour obsahoval pět takových případů, v žádném z nich jsme vitální varle nenalezli, pouze ve třech případech uzlík tvořený fibrózní a hyalinizovanou tkání, který by mohl být zcela atrofickým varletem. Již z těchto nálezů lze uzavřít, že případná revize tříselného kanálu u nehmatného varlete by měla být provedena až se znalostí intraabdominální anatomie. Dalším důvodem odmítání revize třísla jako první kroku ve vyšetřovacím postupu je extenzivní preparace, která v oblasti vnitřního tříselného prstence může poškodit cévní zásobení intraabdominálně uloženého varlete a zhoršit šanci na úspěch následně provedeného laparoskopického výkonu. V případě anorchie je následná laparoskopie nutná a revize třísla zbytečná. V našem souboru byla zjištěna u 18 nemocných (32 %). Posledním důležitým argumentem ve prospěch laparoskopie je možnost přesně posoudit u intraabdominálně nalezeného varlete vzdálenost od vnitřího tříselného prstence, délku a mobilitu cévního zásobení. To je zásadní pro volbu dalšího operačního postupu. Teprve po preparaci a uvolnění vnitřních spermatických cév v retroperitoneu bez porušení kolaterálního cévního zásobení je možné se rozhodnout pro laparoskopicky asistovanou orchiopexi či pro přerušení cév podle Fowler Stephense (17). Preparace je díky optickému zvětšení a přehledu méně traumatizující než v případě otevřeného přístupu z třísla. Laparoskopie nám také ve dvou případěch pomohla přesně identifikovat vzácnou situaci, kdy vysoko uložené varle bez spojení s ductus deferens nemá vytvořen kolaterální oběh a řešení je pouze v autotransplantaci varlete.
Pokud jsme varle nalezli blízko vnitřního tříselného prstence, bylo ve většině případů spojeno s široce otevřeným processus vaginalis peritonei a následovala otevřená orchiopexe s uzavřením processus vaginalis a plastikou tříselného kanálu.
Na našem pracovišti indikujeme všechny pacienty s nehmatným varletem primárně k laparoskopickému výkonu. Po uvedení do celkové anestezie důsledně trváme na pohmatovém vyšetření šourku, třísla a oblastí možného ektopického výskytu varlete. Toto vyšetření je schopno odhalit až 18 % původně nehmatných varlat (12). Při nálezu varlete laparoskopiii neprovádíme a pokračujeme otevřenou revizí třísla.
Díky laparoskopii jsme, až na osm případů vyžadujících výkon ve dvou dobách (6× dvojdobá operace dle Fowler Stephense, 2× autotransplantace), byli schopni stanovit diagnózu a provést léčbu v jedné době, v jedné celkové anestezii. Na základě našeho jedenáctiletého souboru lze říci, že pokud by všech 57 pacientů nejprve podstoupilo otevřenou revizí třísla, muselo by 31 chlapců (54 %) ve druhé době stejně podstoupit diagnostickou laparoskopii. Jen u 26 pacientů (46 %) by mohla otevřená revize vést k diagnóze a definitivní léčbě. Jak však ukazují literární údaje, varle může být při primární revizi třísla přehlédnuto.
Závěr
Dosavadní literární i naše zkušenosti hovoří ve prospěch laparoskopie. Je to je jediná známá metoda schopná spolehlivě odhalit vysoko intraabdominálně uložené varle nebo anorchii. Při neznalosti intraabdominální anatomie, tj., zda do tříselného kanálu skutečně vstupují vnitřní spermatické cévy, může být hypoplastické varle při primární otevřené revizi třísla dokonce přehlédnuto. Laparoskopii proto považujeme u nehmatného varlete za vyšetření volby. Pacienti s nehmatným varletem by měli být odesláni na pracoviště dětské urologie s dostupným laparoskopickým vybavením a školeným personálem. Všichni pacienti by těsně před plánovanou laparoskopií měli podstoupit pohmatové vyšetření třísla v celkové anestezii.
Došlo: 27. 10. 2010.
Přijato: 24. 11. 2010.
Kontaktní adresa
MUDr. Marcel Drlík
Oddělení dětské urologie,
Urologická klinika 1. LF UK a VFN
Ke Karlovu 6,
128 08 Praha 2
e-mail: marcel.drlik@ftn.cz
Zdroje
1. Levitt SB, Kogan SJ, Engel RM, et al. The impalpable testes: a rational approach to management. J Urol 1978; 120 : 515–520.
2. Wood HM, Elder JS. Cryptorchidism and testicular cancer: separating fact from fiction. javascript:AL_get(this, ‚jour‘, ‚J Urol.‘); J Urol 2009; 181(2): 452–461.
3. Hadziselimovic F, Herzog B. The importance of both and early orchidopexy and germ cell maturation for fertility. Lancet 2001; 358 : 1156–1157.
4. Huff DS, Hadziselimovic F, Snyder HM 3rd, et al. Histologic maldevelopment of unilaterally cryptorchid testes and their descended partners. J Eur Pediatr 1993; 152(Suppl 2): S11–S14.
5. Tekgül S, Riedmiller H, Gerharz E, et al. Guidelines on Pediatric Urology. In: European Association of Urology Guidelines 2009 ed. Arnhem: EAU; 2009 : 9.
6. Cortesi N, Ferrrari P, Zambarda E, et al. Diagnosis of bilateral abdominal cryptorchidism by laparoscopy. Endoscopy 1976; 8 : 33–34.
7. Teyschl O, Tůma J. Využití laparoskopie při diagnostice, klasifikaci a léčbě nehmatného nesestouplého varlete. Rozhl Chir 2000; 79(11): 557–560.
8. Mesrobian HG, Chassaignac JM, Laud PW. The presence or absence of an impalpable testis can be predicted from clinical observations alone. BJU Int 2002; 90(1): 97–99.
9. Kolon TF, Patel RP, Huff DS. Cryptorchidism: diagnosis, treatment, and long-term prognosis. Urol Clin North Am 2004; 31(3): 469–480.
10. Moore RG, Peters CA, Bauer SB, Mandell J, Retik AB. Laparoscopic evaluation of the nonpalpable tests: a prospective assessment of accuracy. J Urol 1994; 151(3): 728–731.
11. Tennenbaum SY, Lerner SE, McAleer IM, et al. Preoperative laparoscopic localization of the nonpalpable testis: a critical analysis of a 10-year experience. J Urol 1994; 151(3): 732–734.
12. Cisek LJ, Peters CA, Atala A, et al. Current findings in diagnostic laparoscopic evaluation of the nonpalpable testis. J Urol 1998; 160(3): 1145–1149.
13. Huff DS, Wu HY, Snyder HM 3rd, Hadziselimović F, Blythe B, Duckett JW. Evidence in favor of the mechanical (intrauterine torsion) theory over the endocrinopathy (cryptorchidism) theory in the pathogenesis of testicular agenesis. J Urol 1991; 146(2): 630–631.
14. Kočvara R. Kryptorchismus: kdy načasovat a jakou léčbu provést. Urol List 2007; 5(1): 30–33.
15. Lakhoo K, Thomas DF, Najmaldin AS. Is inguinal exploration for the impalpable testis an outdated operation? Br J Urol 1996; 77(3): 452–454.
16. Barqawi AZ, Blyth B, Jordan GH, et al. Role of laparoscopy in patients with previous negative exploration for impalpable testis. Urology 2003; 61(6): 1234–1237.
17. Lima M, Bertozzi M, Ruggeri G, et al. The nonpalpable testis: an experience of 132 consecutive videolaparoscopic explorations in 6 years. Pediatr Med Chir 2002; 24(1): 37–40.
Štítky
Detská urológia Nefrológia Urológia
Článok vyšiel v časopiseČeská urologie
Najčítanejšie tento týždeň
2011 Číslo 2- Aktuálne európske odporúčania pre liečbu renálnej koliky v dôsledku urolitiázy
- MUDr. Šimon Kozák: V algeziológii nič nefunguje zázračne cez noc! Je dôležité nechať si poradiť od špecialistov
- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Nehmatné varle u dítěte: začít diagnostickou laparoskopií nebo otevřenou revizí třísla?
- Léčba neurogenní hyperaktivity detruzoru botulinumtoxinem A – první zkušenosti se subslizniční aplikací
- Výsledky léčby retroperitoneálních sarkomů a jejich hlavní rizika
- Sarkomatoidný karcinóm močového mechúra s heterológnou osteosarkomatóznou diferenciáciou
- Extrakce kalcifikované spirály z močového měchýře s použitím Holmiového laseru
- Práce českých urologů publikované v zahraničí v roce 2010
-
VZPOMÍNKA NA PANA DOCENTA MUDr. SVATOPLUKA KOČVARU, DrSc.
15. července 1921 – 23. ledna 2011 - Docent Radim Kočvara šedesátníkem
- Současné možnosti miniinvazivní léčby nádorů ledvin
- Editorial
- Neurální kontrola dolních močových cest
- Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi
- Komentář k článku Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi
- Karbonická anhydráza IX (CA IX) a její exprese u adenokarcinomu ledviny a uroteliálních nádorů močového měchýře
- Role laparoskopie v urologii
- Česká urologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi
- Neurální kontrola dolních močových cest
- Nehmatné varle u dítěte: začít diagnostickou laparoskopií nebo otevřenou revizí třísla?
- Karbonická anhydráza IX (CA IX) a její exprese u adenokarcinomu ledviny a uroteliálních nádorů močového měchýře
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy





