-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Urologické komplikace po zavedení močového katétru po náhradách velkých kloubů u mužů
Complications associated with indwelling urethral catheter aft er major joint arthroplasty in men
Aim:
Urological complications associated with indwelling urethral catheter in men after total knee and hip arthroplasty. An analysis focused on the incidence and risk factors leading to these complications.Methods:
In 2008 and 2009, 94 knee replacements were peformed in 93 men, aged on average 69.9 years, and 124 hip replacements in 124 men, aged on average 74.5. Following each surgery, the urinary catheter was placed. The followup period extended to the end of 2010 and analysis was based on the IPSS and the general patient satisfaction. The duration of the catheterization was also considered.Results:
In the group of 93 patients, after the total knee arthroplasty, 18 patients (19.4%) experienced urological complications. The average indwelling period was 4 days; in patients encountering complications, it was 6 days. One year following the procedure, the average IPSS was 8/35; in the group with complications, it was 12/35. Four patients (4.3%) were dissatisfied. In the group of 124 patients with the hip replacement, there were urological complications in 27 (21.8%). The average indwelling period was five days; in the case of complications, it was six days. General dissatisfaction was reported by four patients (3.2%).Conclusion:
The incidence of urological complications in men was 19.4% after the knee arthroplasty and 21.8% after the hip arthroplasty. Risk factors include patients over 65 years of age with the catheter indwelled for 6 or more days with positive urological history. The authors suggest that the indwelling period should be reduced and the routine catheterization of all patients after the joint replacement surgery should be avoided.Key words:
urethral catheter, urologic
Autori: Jana Hrubinová 1; Maroš Hrubina 2; Jaromír Pangrác 1
Pôsobisko autorov: Urologické oddělení Nemocnice Pelhřimov 1; Ortopedické oddělení Nemocnice Pelhřimov 2
Vyšlo v časopise: Ces Urol 2012; 16(1): 29-36
Kategória: Původní práce
Súhrn
Cíl:
Cílem práce je analyzovat urologické komplikace v souvislosti se zavedením permanentního močového katétru u mužů po implantaci totální endoprotézy kolenního a kyčelního kloubu se zaměřením na incidenci a rizikové faktory vzniku těchto komplikací.Metoda:
Od roku 2008 do roku 2009 bylo provedeno u 93 mužů s průměrným věkem 69,9 roku 94 náhrad kolene a u 124 mužů s průměrným věkem 74,5 roku 124 náhrad kyčle. Permanentní močový katétr byl zaveden po operaci u všech pacientů, soubor byl zhodnocen koncem roku 2010. Kontrola pacientů byla provedena po jednom roce od operace pomocí IPSS a dotazem na celkovou spokojenost pacienta. Byla sledována doba zavedení katétru.Výsledky:
Z 93 pacientů po náhradě kolenního kloubu byly zaznamenány u 18 (19,4 %) urologické komplikace, doba zavedení katétru 4 dny průměrně, u komplikací 6 dní. IPSS s odstupem jednoho roku je v průměru 8/35, u komplikací 12/35. Nespokojeni byli čtyři pacienti (4,3 %). Ze 124 pacientů s náhradou kyčle jsme zaznamenali urologické komplikace u 27 (21,8 %). PMK byl v průměru 5 dní, u komplikací v průměru 6 dní. IPSS s odstupem jednoho roku od operace je v průměru 10/35, u komplikací v průměru 11/35. Celkově nespokojeni byli čtyři pacienti (3,2 %).Závěr:
Incidence urologických komplikací u mužů je 19,4 % po TEP kolene, 21,8 % po TEP kyčle. Rizikovým faktorem je pacient starší 65 let s katétrem zavedeným 6 dní a déle s pozitivní urologickou anamnézou. Doporučujeme redukování doby zavedení katétru a primárně necévkovat všechny pacienty po operacích kloubních náhrad.Klíčová slova:
močový katétr, totální endoprotéza kyčelního, kolenního kloubu, urologické komplikace.ÚVOD
Totální endoprotézy (TEP) jsou často používanou metodou k řešení degenerativního postižení pohybového aparátu. Výsledkům jednotlivých endoprotéz je v literatuře věnovaná dostatečná pozornost (1). Komplikace nespecifické – urologické jsou uvedeny obvykle okrajově jako jedna z možných příčin infekce TEP (2, 3). Některé z nich – jako striktura uretry (4) vznikající po zavedení a následném odstranění permanentního močového katétru (PMK) po implantaci endoprotézy – jsou pacienty vnímané jako velmi nepříjemné s často zhoršenou kvalitou života a nespokojeností i s výsledkem TEP. Při diagnostice a léčbě těchto komplikací spolupracujeme na urologickém oddělení s oddělením ortopedickým již dlouhodobě. V naší předchozí studii (5) jsme analyzovali urologické komplikace po náhradě kyčelního kloubu. Vzhledem k převaze postižení u mužů a klinickým zkušenostem po TEP kolenního kloubu jsme se rozhodli porovnat urologické komplikace po zavedení permanentního močového katétru u mužů po náhradách kyčelního a kolenního kloubu. Cílem práce je zhodnotit náš soubor pacientů, pokusit se definovat rizikové faktory vzniku těchto komplikací ještě před operací.
MATERIÁL A METODA
Do sledovaného souboru jsme zařadili pacienty operované na ortopedickém oddělení Nemocnice Pelhřimov s primární TEP kyčelního a kolenního kloubu od 1. 1. 2008 do 31. 12. 2009. Doba sledování byla jeden rok. Do souboru bylo zařazeno 217 mužů. Všichni pacienti měli před nástupem k hospitalizaci vyšetřený močový sediment, u hraničních nálezů bylo provedeno kultivační vyšetření moči. Před operací byli pacienti bez zavedeného katétru. Operační výkon byl proveden vždy v spinální anestezii pod clonou antibiotik celkem do 48 hodin od operace. PMK byl zaveden u všech operovaných po výkonu na jednotce intenzivní péče nebo na anesteziologicko-resuscitačním oddělení, kde byli pacienti sledováni 1–2 dny po operaci. Katétr zaváděl chirurg nebo anesteziolog. K dezinfekci byl použit Skinsept, Mesocain gel jako anestetikum. Standardně jsme používali měkký latexový katétr. V případě potíží s jeho zavedením (při nově zjištěné striktuře uretry či nefunkčnosti zavedeného PMK) byla zavedena epicystostomie. Prevence tromboembolické nemoci (TEN) byla prováděna dle aktuálně platných doporučení. PMK byl odstraňován na ortopedickém oddělení s ohledem na celkový stav pacienta a zvládnutí rehabilitace. V případě potíží po jeho odstranění (močová retence při hyperplazii prostaty) byl PMK opět zaveden. Tyto případy řešil urolog. Pacienti byli standardně kontrolováni ortopedem 6. týden, 3., 6. a 12. měsíc po operaci. Jeden rok po operaci při klinické kontrole TEP byli všichni pacienti dotazováni na spokojenost s močením i TEP a mikce byla zhodnocena pomocí dotazníku IPSS (Mezinárodní skóre prostatických symptomů). Pacienti s urologickými komplikacemi byli dále sledováni individuálně v urologické ambulanci. Urologické komplikace jsme rozdělili na časné (diagnostikované během hospitalizace na ortopedickém oddělení) a pozdní (diagnostikované po propuštění pacienta).
Z časných komplikací jsme sledovali intoleranci PMK, časnou infekci močových cest (IMC), močovou retenci, hematurii, nutnost zavedení epicystostomie, poškození si katétru pacientem, dekubit uretry, iatrogenní poranění močového měchýře, uretroragii, uretritidu a epidydimitidu.
Z pozdních komplikací jsme sledovali chronickou IMC, inkontinenci, strikturuuretry, dekompenzovanou hyperplazii prostaty či jakékoliv „dysurické potíže“ spadající do skupiny symptomů LUTS (syndrom dolního močového traktu).
Dále jsme zaznamenávali nově diagnostikovaná urologická onemocnění přítomná již před operací. Byla provedena analýza dokumentace z centrálního nemocničního informačního systému a z našich spádových urologických a ortopedických ambulancí. Pro vyhodnocení dat byly použity elementární statistické metody (výběrové momenty). Hodnotili jsme věk pacientů v době implantace TEP, urologická onemocnění v anamnéze, časový interval doby zavedení PMK a incidenci urologických komplikací v obou skupinách pacientů (TEP kyčle, TEP kolena).
Studie odpovídá Helsinské deklaraci z roku 1975 a její revizi z roku 2000.
VÝSLEDKY
Od 1. 1. 2008 do 31. 12. 2009 bylo na ortopedickém oddělení v Nemocnici Pelhřimov provedeno celkem 562 kloubních náhrad kyčelního a kolenního kloubu u mužů a žen. Z toho jsme do sledovaného souboru zařadili 93 mužů s 94 TEP kolenních a 124 mužů s 124 TEP kyčelních kloubů – primoimplantací. Jednou byla v sledovaném období provedena implantace náhrady kolenního kloubu oboustranně s odstupem 12 měsíců. Ani u jednoho pacienta nebyla ve sledovaném období provedena současně implantace kyčelního a kolenního kloubu. Sledovaný soubor jsme zhodnotili do konce roku 2010.
Věkové rozložení pacientů bylo 48–84 let. V podskupině s náhradou kolena je průměrný věk 69,6 let, s náhradou kyčle 74,5 let v době operace. Do jednoho roku od operace zemřeli tři pacienti (1,4 %). Příčinou bylo onemocnění nesouvisející s TEP ani s urologickými komplikacemi. Vzhledem k přítomnosti časných urologických komplikací u zemřelých pacientů jsme je do souboru zařadili. Urologické potíže v anamnéze před operací udalo 62 pacientů, z toho 36 před TEP kyčle a 26 před TEP kolena.
U 93 pacientů s provedenou TEP kolenního kloubu jsme zjistili zobrazené rozložení komplikací (tab. 1).
Tab. 1. Urologické komplikace po náhradě kyčelního a kolenního kloubu u mužů Table 1. Urologic complications in men after the hip or knee replacement 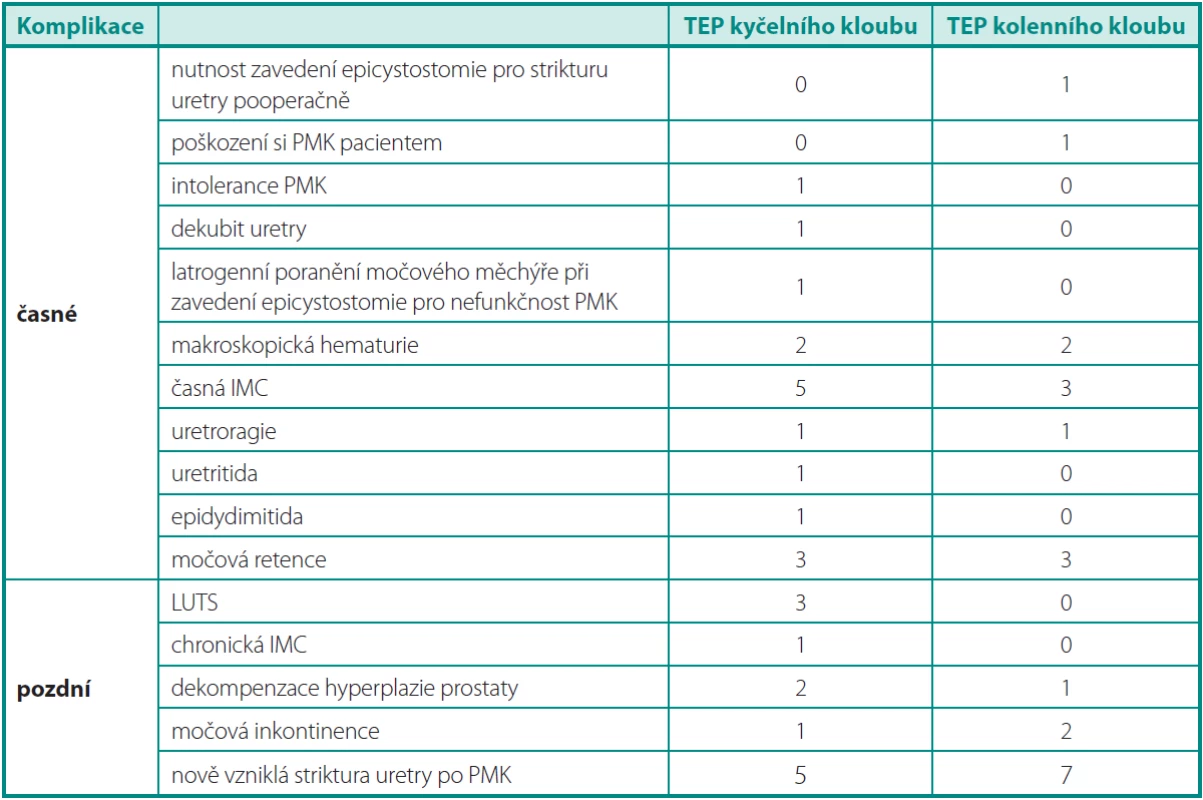
Časné komplikace jsme zjistili u devíti pacientů (9,7 %). U jednoho muže celkem tři. Pacient si 5. pooperační den odřízl PMK příborovým nožem těsně za ústím uretry, zbytek katétru spontánně vymočil. Zaznamenali jsme u něj další dvě časné komplikace: IMC (Escherichia coli) a přechodnou uretroragii. Po přeléčení antibiotiky dle výsledku kultivace se stav upravil.
Pozdní komplikace jsme diagnostikovali u devíti pacientů (9,7 %). U jednoho pacienta dvě. Jednaosmdesátiletý muž s PMK 11 dní a LUTS v anamnéze měl 10. týden po operaci diagnostikovanou stresovou močovou inkontinenci, 4 měsíce po implantaci TEP strikturu pars bulbaris uretry. Stav byl řešen opakovanou uretrotomií, dilatací a následně trvale zavedeným PMK. Pacient byl nespokojen, IPSS 25/35.
V souboru 93 pacientů s TEP kolenního kloubu jsme zaznamenali urologické komplikace u 18 (19,4 %). PMK byl zavedený v průměru 4 dny, u pacientů s komplikacemi 5–11 dní (v průměru 6 dní).
Významný vzestup incidence komplikací je patrný v rozmezí 4–8 dní (graf 1). Ze 40 pacientů mělo komplikace 14 (35 %). PMK zavedený 8 dní a déle mělo pouze osm pacientů z 93, u dvou jsme zaznamenali urologickou komplikaci. IPSS s odstupem jednoho roku od operace je v průměru 8/35, u mužů s komplikacemi je 4–25 (v průměru 12/35).
Graf 1. Rozložení urologických komplikací u mužů podle délky zavedení katétru po TEP kolenního kloubu Graph 1. Incidence of urologic complications in men depending on the catheter indwelling period after the knee arthroplasty 
Z 93 mužů osm (8,6 %) podstoupilo jeden nebo více urologických zákroků následně po implantaci TEP. Čtyři muži (4,3 %) byli nespokojeni i s TEP z důvodu urologické komplikace. Infekce TEP byla diagnostikovaná jednou (0,9 %). U pěti mužů s urologickými komplikacemi byla pozitivní urologická anamnéza. Nově zjištěné urologické onemocnění, které bylo přítomné již před operací, jsme zaznamenali 4krát (předoperačně zjištěna jednou striktura uretry a 3krát benigní hyperplazie prostaty).
U 124 mužů po implantaci TEP kyčelního kloubu jsme zaznamenali zobrazené rozložení komplikací (tab. 1).
Časné komplikace jsme zjistili u 15 pacientů (12,1 %). U jednoho muže dvě. Osmačtyřicetiletý pacient s PMK 6 dní, po jeho odstranění byla zjištěna uretroragie. V rámci prevence TEN byl zajištěn nízkomolekulárním heparinem. Po dostatečné rehydrataci se stav do propuštění 12. pooperační den upravil, ale 16. pooperační den došlo k rozvoji akutní epidydimitidy. Pacient byl přeléčen ciprofloxacinem, k infektu TEP nedošlo.
Pozdní komplikace jsme diagnostikovali u 12 pacientů (9,7 %).
V souboru 124 pacientů s TEP kyčelního kloubu jsme zaznamenali urologické komplikace u 27 (21,8 %). PMK byl zaveden v průměru 5 dní, u pacientů s komplikacemi 1–18 dní (v průměru 6 dní). Významný vzestup incidence komplikací byl patrný v rozmezí 4–8 dní (graf 2). Ze 67 pacientů mělo komplikace 16 (23,9 %). PMK byl zaveden 8 dní a déle u jedenácti pacientů ze 124. Urologickou komplikaci jsme zaznamenali u tří pacientů. IPSS s odstupem jednoho roku od operace bylo v průměru 10/35, u mužů s komplikacemi je 4–26/35.
Graf 2. Rozložení urologických komplikací u mužů podle délky zavedení katétru po TEP kyčelního kloubu Graph 2. Incidence of urologic complications in men depending on the catheter indwelling period after the hip arthroplasty 
Ze 124 mužů 11 (8,8 %) podstoupilo jeden nebo více urologických zákroků následujících po implantaci TEP. Čtyři muži (3,2 %) byli nespokojeni i s TEP s odstupem jednoho roku. Infekce TEP kyčle nebyla diagnostikovaná. U pěti mužů s urologickými komplikacemi byla pozitivní urologická anamnéza. Nově zjištěné urologické onemocnění jsme diagnostikovali 3krát (benigní hyperplazie prostaty).
DISKUSE
Urologické komplikace ve většině publikací zabývajících se výsledky endoprotéz či osteosyntéz jsou popisovány minimálně (6). Výjimku tvoří studie zabývající se poraněním pánve (7–9). Komplikace urologické najdeme popisovány v pracích zabývajících se infekcí TEP (2, 3). Za rizikové faktory jejího vzniku se všemi následky IMC a opakovaná uretrální instrumentace jsou obecně považovány. Můžeme to potvrdit na základě našich krátkodobých výsledků. Jeden pacient po TEP kolena komplikovanou strikturou uretry a následnými opakovanými urologickými výkony je i přes preventivní podání antibiotik (10) již plánován k extrakci endoprotézy pro mitigovanou infekci. Za zmínku stojí i další komplikace. Z časných je to močová retence u pacientů, u kterých byla následně diagnostikovaná benigní hyperplazie prostaty (11). To považuje Kotwal et al. (12) za významný faktor rozvoje retence. Máme stejné závěry: U šesti mužů s retencí po extrakci PMK byla následně zjištěna hyperplazie. Pooperační hematurie dle našeho názoru může souviset se zajištěním prevence TEN (13) a též se „šetrností“ při manipulaci s katétrem. U pacientů s makroskopickou hematurií jsme nezjistili jinou možnou příčinu (14). Z pozdních komplikací se jedná o močovou inkontinenci, kdy pacient jde na operaci plně kontinentní s postiženým kloubem. Po operaci je sice zbaven bolesti v kloubu, ale je inkontinentní s následnou nutností trvale používat inkontinenční pomůcky. Pacienti jsou následně nespokojeni i s dobře fungující TEP. Nespokojenost s výsledkem ortopedické operace z důvodu následné urologické komplikace jsme zaznamenali u osmi mužů, 4krát po náhradě kyčle a 4krát po náhradě kolene. Za nejzávažnější pozdní komplikaci považujeme strikturu uretry (4, 15).
Pacient je po extrakci PMK přechodně bez potíží propuštěn domů. V rozmezí několika měsíců se pak pravidelně dostaví močové potíže – dysurie. Po stanovení diagnozy následují opakované urologické výkony (dilatace uretry, uretrotomie, plastiky). Z 12 mužů (průměrný věk 70 let) takto postižených mělo osm pozitivní urologickou anamnézu. PMK měli průměrně 7,5 dne. Jako možné příčiny vzniku striktury zvažujeme individuální hypersenzitivitu na PMK a též „šetrnost“ při jeho zavádění, což nemůžeme objektivně potvrdit.
V souladu s pracemi o pooperační retenci tekutin jsme zaváděli PMK vždy po operaci (16). Zavedený PMK ulehčuje sledování stavu pacienta zejména s ohledem na bilanci tekutin. Z analýzy komplikací usuzujeme že výrazný vliv na jejich vznik má délka ponechání PMK (17). Stejný závěr má i Izard et al. (18), který považuje délku ponechání PMK za signifikantně rizikový faktor. Průměrná doba ponechání PMK u komplikací byla vždy vyšší, s patrným rozdílem u kolenních kloubů. Méně než polovina pacientů měla PMK 4–8 dní. Urologické komplikace jsme zjistili u 35 % pacientů. Po náhradě kyčle měla více než polovina mužů PMK zaveden 4–8 dní, ale jen u 23,4 % z nich jsme zaznamenali komplikace. Kratší průměrná doba použití PMK u TEP kolenních kloubů dle našeho názoru souvisí s rehabilitací a možnosti časné pooperační mobilizace. Pacienty je možné otáčet na bok dříve a posadit je než u TEP kyčle. Jak je patrné z grafů 1 a 2, do 4 dní mělo PMK 45 mužů (48,4 %) po náhradě kolene a 46 mužů (37,1 %) po náhradě kyčle. U pacientů s kratším zavedením PMK jsme zaznamenali minimum obtíží. Komplikace měli pacienti s PMK 6 dní a více. Při analýze osobní anamnézy jsme zjistili komplikace celkem u pěti mužů z 26 po TEP kolene a u pěti z 36 po TEP kyčle. Urologické potíže či operaci udávali již při příjmu na ortopedické oddělení. Iatrogenní poranění (obr. 1) je spíše výjimkou, i když úplně ho vyloučit nelze (19). IPSS je u pacientů s komplikacemi mírně vyšší. Za slabinu studie považujeme neprovedené hodnocení IPSS před operací s možností následného porovnání i nemožnost porovnání s dostatečnýmp očtem pacientů bez zavedeného PMK po operaci.
Obr. 1A. CT vyšetření 75letého pacienta po primární implantaci TEP kyčelního kloubu, pro nefunkční PMK zavedena epicystostomie s iatrogenním poraněním močového měchýře, 5. pooperační den, moč v Douglasově prostoru kolem močového měchýře (označeno elipsou) Fig. 1A. CT – scan of 75 years old patient after primary hip arthroplasty; epicystostomy was employed due to catheter dysfunction presence of urine in the cavum Douglasi area around the urinary bladder (marked by ellipse) on the fi fth day after the surgery 
Z analýzy výsledků vyplývá, že TEP kyčelního kloubu je zatížena vyšším výskytem urologických komplikací než TEP kolenního kloubu celkově. Vysvětlujeme to jednak vyšším průměrným věkem pacientů a vzhledem k možnostem pooperační rehabilitace též delší dobou zavedení katétru. Rizikovým faktorem je muž starší 65 let s PMK zavedeným 6 dní a déle s pozitivní urologickou anamnézou. Po TEP kolenního kloubu je vyšší pravděpodobnost nepříznivého výsledku a infekce TEP. V léčbě uroinfekcí postupujeme v souladu s jinými autory (20). U pacientů s komplikacemi byla antibiotika standardně podávána preventivně během každé uretrální instrumentace dle aktuálně platných doporučení podle výsledků KBÚ a citlivosti na antibiotika (10). Možnosti snížení incidence urologických komplikací u rizikových pacientů vidíme v aktivnější spolupráci mezi ortopedem a urologem, kdy je vhodné urologické vyšetření v rámci předoperační přípravy. Je rovněž vhodné minimalizovat délku zavedení PMK, což je ale u starších pacientů s omezenou sebe obsluhou problematické. V budoucnu by bylo snad možné v těchto případech používat „safe catheter“, tedy PMK s tenkou vrstvou antibakteriálně působícího oxidu titaničitého. V současné době je tato možnost ve stadiu klinického testování (21). Vzhledem k našim výsledkům – s cílem minimalizovat urologické komplikace – není vhodné zavádět primárně PMK u mladších dobře spolupracujících pacientů.
ZÁVĚR
Urologické komplikace následující po implantacito tálních endoprotéz kyčelních a kolenních kloubů jsou velmi nepříjemnou stránko uendoprotetiky. Celkově jsme je zjistili u 19,4 % mužů po TEP kolenního a 21,8 % mužů po TEP kyčelního kloubu. Z 217 operovaných pacientů bylo z důvodu urologické komplikace nespokojeno osm (3,7 %) pacientů s vyšší incidencí po náhradě kolene. Za významný rizikový faktor považujeme délku trvání zavedeného PMK 6 dní a více. Vzhledem k uretrální instrumentaci při řešení komplikací následně narůstá též riziko infekce TEP. Proto je vhodné na tyto možné komplikace pacienty upozornit již během edukace před plánovaným výkonem, provést urologické vyšetření v rámci předoperační přípravy a zavádět katétr jen v případě, kdy to vyžaduje zdravotní stav, věk a možnost spolupráce. Doporučujeme redukovat délku zavedení PMK na minimální možnou dobu. U rizikových pacientů a v případě komplikací včas kontaktovat urologa. Soubor pacientů plánujeme s odstupem času opět zhodnotit, porovnat s pacienty bez zavedení katétru po operaci a z dlouhodobého hlediska se zaměřit na výskyt pozdních infekčních komplikací TEP.
Střet zájmů: žádný.
Došlo: 25. 11. 2011.
Přijato: 9. 2. 2012.
Kontaktní adresa
MUDr. Jana Hrubinová
Urologické oddělení Nemocnice Pelhřimov, p.o.
Slovanského bratrství 710, 393 01, Pelhřimov
e-mail: janaamrich@seznam.cz
Zdroje
1. Hrubina M, Běhounek J, Skoták M. Střednědobé výsledky necementované jamky TEP kyčelního kloubu Ultima u primoimplantací. Acta Chir orthop Traum čech 2008; 75 : 205–211.
2. Jahoda D, Nyč O, Šimša J, et al. Pozdní hematogenní infekce kloubních náhrad. Acta Chir orthop Traum čech 2008; 75 : 88–92.
3 Tomáš T. Pacient – rizikový faktor infekce totální endoprotézy. Acta Chir orthop Traum čech 2008; 75 : 451–456.
4. Ženíšek J. Striktury uretry. Urol Praxi 2002; 3 : 67–69.
5. Amrichová J, Hrubina M, Pangrác J. Permanentní močový katétr jako rizikový faktor vzniku urologických komplikací po TEP kyčelního kloubu – retrospektivní analýza. Urol Praxi 2011; 12 : 203–207.
6. Hrubina M, Skoták M, Běhounek J. Komplikace operační léčby zlomenin proximálního femuru metodou DHS. Acta Chir orthop Traum čech 2010; 77 : 395–401.
7. Grill R, Mašková V, Džupa V, et al. Urologické a sexuální poruchy poruchy po závažném poranění pánve. Čes Urol 2007; 2 : 115–118.
8. Hlaváčová J, Hora M, Pavelka T, et. al. Urologické komplikace fraktur pánve. Čes Urol 2011; 15 : 35–44.
9. Pavelka T, Houček P, Hora M, Hlaváčová J, Linhart M. Urologické poranění při zlomeninách pánevního kruhu. Acta Chir orthop Traum čech 2010; 77 : 18–23.
10. Brotánek M, Košina J, Holub L, et. al. Antibiotická profylaxe v urologii. Urol Praxi 2010; 11 : 97–100.
11. Pavlík I. Farmakoterapie benigní hyperplaze prostaty. Urol Praxi 2006; 7 : 3.
12. Kotwal R, Hodgson P, Carpenter C. Urinary retention following lower limb arthroplasty: analysis of predictive factors and review of literature. Acta Orthop Belg 2008; 74 : 332–336.
13. Míka P, Hrubina M. Zkušenosti s podáváním bemiparinu na ortopedickém oddělení. Bemiparin Update 2011; 11(1): 5–6.
14. Kajo K, Baláž V, Macháleková K, et al. Sarkomatoidný karcinóm močového mechúra s heterológnou osteosarkomatóznou diferenciáciou. Čes Urol 2011; 15 : 120–125.
15. Čermák A, Pacík D. Léčba striktury uretry: dorsální lalok z bukální sliznice – zlatý standard. Urol List 2011; 9 : 11–19.
16. Balderi T, Carli F. Urinary retention aft er total hip and knee arthroplasty. Minerva Anestesiol 2010; 76 : 120–130.
17. Van den Brand IC, Castelein RM. Total joint arthroplasty and incidence of postoperative bacteriuria with an indwelling catheter of intermitent catheterization with one-dose antibiotic prophylaxis:
a prospective randomized trial. J Arthroplasty 2001; 16 : 850–855. 18. Izard JP, Sowery RD, Jaeger MT, Siemens DR. Parameters aff ecting urologic complications after major joint replacement surgery. Can J Urol 2006; 13 : 3158–3163.
19. Kočvara R. Poranění mužské uretry – časné a odložené řešení. Urol. List 2005; 3 : 26–31.
20. Kolář M, Lochmanová J, Koukalová D, Lovečková Y. Nozokomiální infekce močového traktu, mikrobiologická diagnostika a léčebné možnosti. Urol Praxi 2005; 6 : 196–199.
21. Stenzelius K, Persson S, Olsson UB, Stjärneblad M. Noble metal alloy-coated latex versus silicone foley catheter short-term catheterization: a randomized controlled study. Scand J Urol Nephrol 2011; 3 : 31.
Štítky
Detská urológia Nefrológia Urológia
Článok vyšiel v časopiseČeská urologie
Najčítanejšie tento týždeň
2012 Číslo 1- Aktuálne európske odporúčania pre liečbu renálnej koliky v dôsledku urolitiázy
- MUDr. Šimon Kozák: V algeziológii nič nefunguje zázračne cez noc! Je dôležité nechať si poradiť od špecialistov
- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Do akej miery je aktívne sledovanie malých nádorov obličiek bezpečná stratégia?
- Srovnání výsledků miniinvazivní léčby ženské stresové inkontinence metodou AjustTM a MiniArcTM
- Urologické komplikace po zavedení močového katétru po náhradách velkých kloubů u mužů
- Editorial
- Matematické modelování deformace penisu při induratio penis plastica po terapii rázovými vlnami (SWT)
- Korelace výsledku pozitronové emisní tomografie a nálezu při resekci reziduálních lézí po chemoterapii neseminomových germinálních nádorů
- Využití neuromodulace v léčbě dysfunkcí dolních močových cest
- Možnosti intervenční radiologie při léčbě nádorů ledvin
- Stanovení exprese SHB v tkáni karcinomu prostaty: využití v diagnostice a prognostice
- Oboustranná adrenalektomie – u pacientů s Cushingovým syndromem při ektopické sekreci ACTH
- Vzpomínka na pana docentra MUDr. Jaroslava Nováka, CSc.
- Výbor ČUS vyhlašuje soutěž o nejlepší vědecké publikace za rok 2011
- Výsledek losování o účast na ESOU
- Výbor ČUS společně se sponzory odměnili původní práce rezidentů v české urologii za rok 2011
- Česká urologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Urologické komplikace po zavedení močového katétru po náhradách velkých kloubů u mužů
- Do akej miery je aktívne sledovanie malých nádorov obličiek bezpečná stratégia?
- Využití neuromodulace v léčbě dysfunkcí dolních močových cest
- Oboustranná adrenalektomie – u pacientů s Cushingovým syndromem při ektopické sekreci ACTH
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



