-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Bizarní ulcerace ve kštici
Autoři: S. Gkalpakiotis 1; P. Arenberger 1; P. Šefrnová 1; J. Šach 2; M. Arenbergerová 1
Působiště autorů: Dermatovenerologická klinika 3. LF UK a FNKV přednosta prof. MUDr. Petr Arenberger, DrSc., MBA 1; Ústav patologie 3. LF UK a FNKV přednosta prof. MUDr. Václav Mandys, CSc. 2
Vyšlo v časopise: Čes-slov Derm, 86, 2011, No. 4, p. 204-206
Kategorie: Repetitorium
Pacientkou je 58letá žena s nevýznamnou rodinnou a osobní anamnézou. Z chronické medikace užívala pouze kyselinu acetylsalicylovou v dávkování 100 mg denně jako prevenci ischemické choroby srdeční. Pacientka se dostavila pro asi 2 měsíce se nehojící ulcerace ve kštici nereagující na léčbu. Měsíc od jejich vzniku byla vyšetřena pro retrobulbární bolestivost a kompletní ztrátu zraku levého oka s diagnózou ischemického edému optického nervu a okluze cilioretinální arterie.
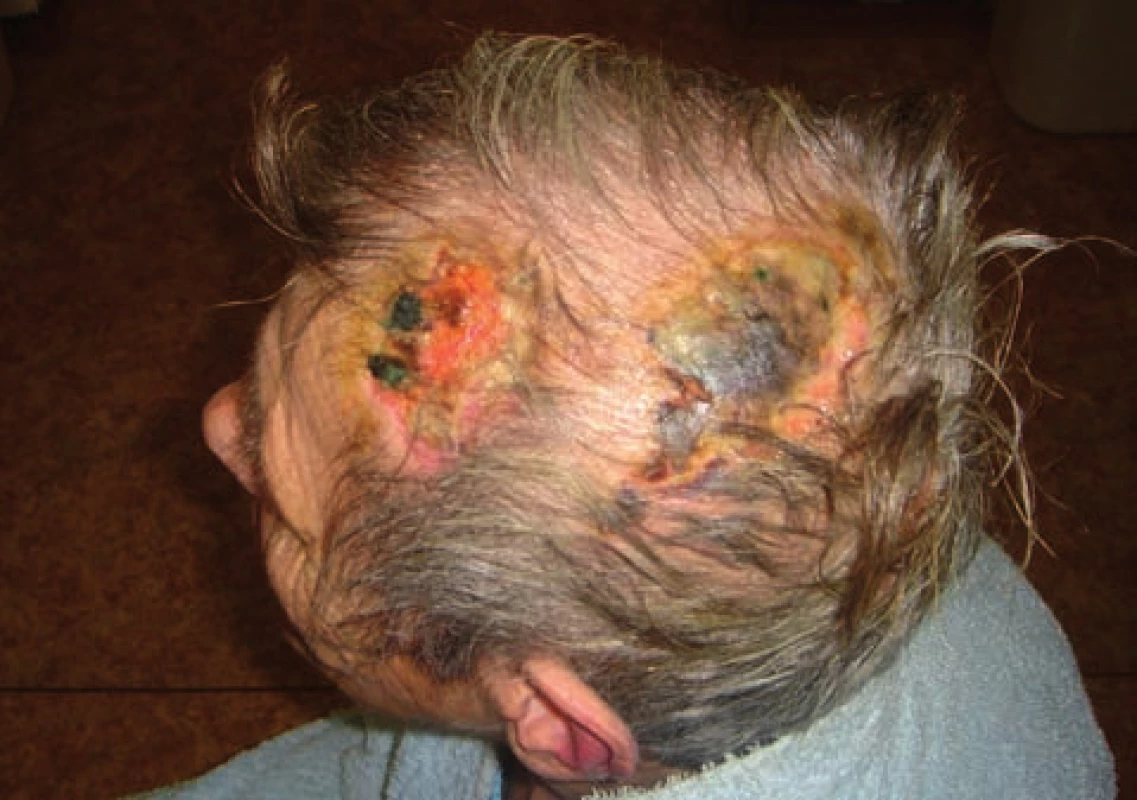
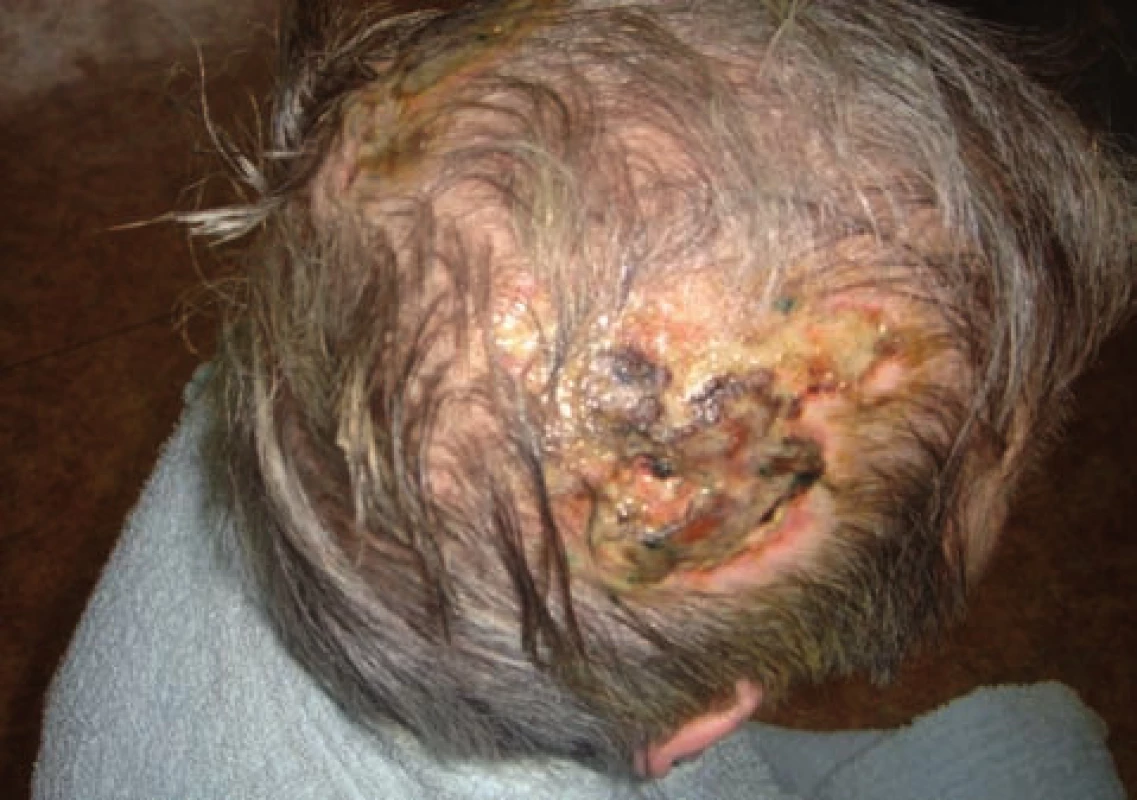
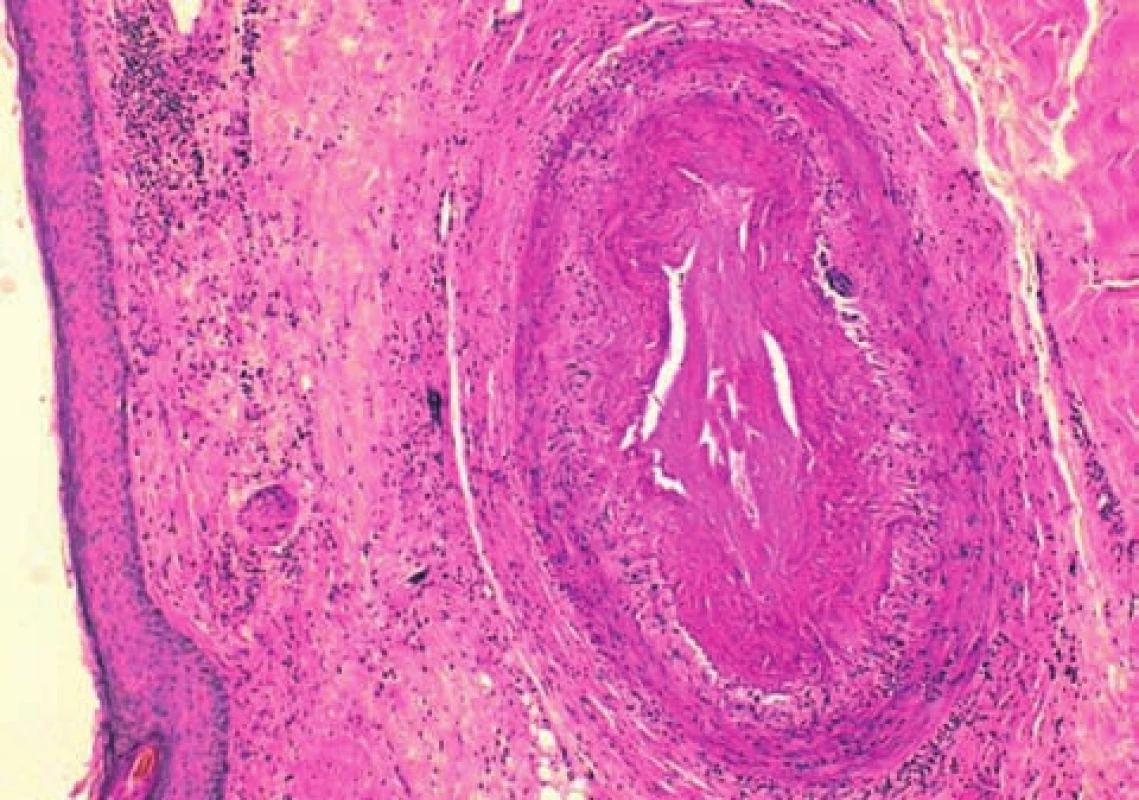
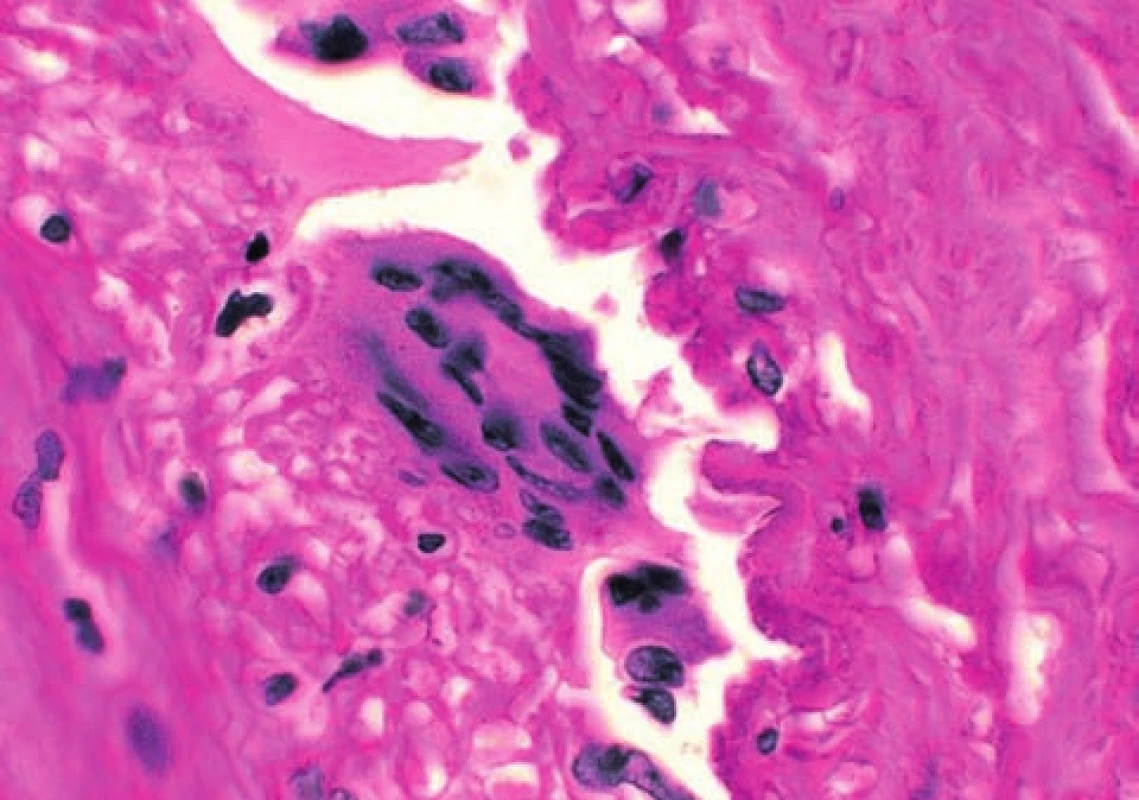
Pro bolesti hlavy byla vyšetřena neurologem, který stanovil diagnózu poruchy osobnosti s pyramidální symptomatikou. Magnetická rezonance mozku a ultrazvukové vyšetření karotických arterií neobjasnilo etiologii obtíží. Interní vyšetření odhalilo ischemickou chorobu srdeční, ale příčinu obtíží nevysvětlilo. Přes zmírnění bolestí hlavy, přetrvávala amauróza levého oka a ulcerace na spáncích. Při vyšetření byly patrné ve spánkových krajinách oboustranné vředy kůže kštice o velikosti cca 5 x 6 cm (obr. 1, 2). Spodiny vředů byly nekrotické, okolí bylo beze změn. Byla provedena probatorní excize z okraje defektu v průběhu temporální arterie (obr. 3, 4).
HISTOLOGIE
Okluze větve temporální arterie zjištěna v histologickém řezu. Charakteristická je roztříštěnost elastických membrán spolu se zánětlivými buňkami ve stěně cévy a starší organizovaný trombus uzavírající lumen (obr. 3). Obrovské mnohojaderné buňky mezi zánětlivými buňkami v arteriální stěně (obr. 4).
ZÁVĚR
Temporální arteritida
Základní laboratorní vyšetření bylo bez patologického nálezu, hladina CRP a sedimentace erytrocytů byla v normě, c-ANCA a p-ANCA autoprotilátky byly negativní. Byla zahájena pulzní léčba methylprednisolonem v dávce 500 mg i. v. denně po dobu jednoho týdne, následovaná perorálním podáváním prednisonu v pomalu se snižujícím dávkování od 40 mg do 10 mg během 15 týdnů, lokálně k vyčištění rány bylo použito moderní krytí s obsahem hydrogelů. Ulcerace na spáncích se zhojily během 3 měsíců, avšak ztráta vidění levého oka byla trvalá. Nemocná snášela léčbu dobře, 2 roky od vzniku onemocnění je na udržovací dávce prednisonu střídavě 10 mg a 5 mg ráno.
DISKUSE
Temporální arteritida (TA), nazývaná také kraniální neboli obrovskobuněčná arteritida, je systémové zánětlivé onemocnění středních a velkých arterií, které bylo poprvé histologicky popsáno Hortonem et al. v r. 1932 [4]. Typicky postihuje jednu nebo více větví arteria carotis s predilekčním postižením arteria temporalis, díky čemuž také získala pojmenování kraniální neboli temporální arteritida. Onemocnění však může postihovat tepny v různých i vícečetných lokalizacích, bilaterální postižení je velmi vzácné.
Asi polovina nemocných s TA trpí polymyalgia rheumatica (PR) a u 15 % nemocných s PR se dostaví příznaky TA. PR je onemocnění postihující osoby nad 50 let věku, projevující se ranní bolestivou ztuhlostí svalů pletence pánevního a ramenního trvající déle než jednu hodinu provázené krevní sedimentací vyšší než 40 za hodinu. Reaguje dobře na léčbu prednisonem v dávce 15 mg/den [6].
Incidence temporální arteritidy je pouze 1–30 případů na 100 000 obyvatel nad 50 let věku [8]. Častěji se vyskytuje u žen a velmi vzácně u černošské rasy [9].
Patogeneze onemocnění je nejasná, přesná příčina onemocnění není známa, i když jsou zřejmě důležité určité odlišnosti v buněčně zprostředkované imunitě. U obrovskobuněčné arteritidy jsou v zánětem postižených temporálních arteriích T-lymfocyty s produkcí interferonu gamma a interleukinu 2 a makrofágy s produkcí IL-1b, IL-6 a TGF-beta, na rozdíl od PR, kde chybí přítomnost IFN - -gama [12]. Typickými klinickými příznaky temporální arteritidy jsou horečka, bolest hlavy, anémie, zvýšená sedimentace erytrocytů a elevace C-reaktivního proteinu. Dalšími projevy mohou být nevolnost, únava, nechutenství, hmotnostní úbytek, pocení, bolesti svalů a kloubů, klaudikace čelisti a rukou, bolesti v krku, ztráta sluchu, tinitus, demence, psychóza a velmi zřídka nekróza rtu a jazyka nebo ulcerace pokožky hlavy. Komplikací, především neléčené, temporální arteritidy je ischemické postižení očního nervu, které může vést až k trvalé slepotě [6]. Ačkoliv si většina pacientů stěžuje na bolesti hlavy a poruchy visu, což může velmi usnadnit včasné stanovení diagnózy a zahájení terapie, nemusí tomu tak být vždy, jak ostatně ukazuje naše kazuistika. Ulcerace kůže kštice jsou při temporální arteritidě velmi vzácné [3, 11]. Náš případ je také netypický tím, že sedimentace erytrocytů a hladina CRP byla v normě [7]. U 5–30 % pacientů s temporální arteritidou bývá normální či pouze mírně zvýšená sedimentace erytrocytů, což může být příčinou diagnostických potíží s vážnými následky. Neexistuje laboratorní ukazatel, zobrazovací metoda nebo histologický nález, který by se vyskytoval u všech pacientů s touto chorobou. Temporální arteritida je onemocnění, u kterého mohou být klíčem ke stanovení diagnózy typické klinické symptomy spolu s objektivními příznaky zánětu a vaskulopatie. I když je biopsie temporální arterie nejspecifičtějším ukazatelem, negativní nález může být až u 10–15 % případů [10]. U naší pacientky byla kožní excize z okraje léze dostačující ke stanovení diagnózy. Standardní terapií je systémové podávání kortikosteroidů. Měly by být nasazeny okamžitě, jakmile se potvrdí diagnóza obrovskobuněčné arteritidy, aby se předešlo závažným komplikacím, zejména ztrátě zraku. V případech, kdy selže léčba kortikosteroidy, nebo musí být kortikosteroidy z důvodu nežádoucích účinků redukovány či úplně vysazeny, je možné použít metotrexát, a to i přesto, že v literatuře jsou rozdílné názory na jeho účinek [5]. Mezi ostatní látky, kterými je možné kortikosteroidy nahradit, patří azathioprin, cyklofosfamid, cyklosporin A a dapson. Zprávy o jejich použití v literatuře však jsou omezené na kazuistická sdělení. Nově byly také používány k terapii temporální arteritidy inhibitory TNF-α [1]. Většina pacientů vyžaduje dlouhodobé podávání nízkých dávek kortikosteroidů. Diferenciální diagnóza ulcerací na kůži hlavy zahrnuje arteficiální dermatitidu, pyoderma gangrenosum vyvolané traumatem či chirurgickým výkonem, lokalizovaný jizvící pemfigoid [2]. Mnoho lékařů na temporální arteritidu nemyslí, obzvláště pokud chybí klasické příznaky očního postižení, bolestivost temporální arterie či elevace sedimentace erytrocytů. Pokud není známa příčina vzniku vředů na kůži hlavy, měla by být provedena kožní biopsie co možná nejblíže průběhu temporální arterie, aby senzitivita histologického vyšetření byla co nejvyšší, a napomohla tak ke stanovení diagnózy. V případě negativního výsledku histologického vyšetření a stále trvajícího důvodného podezření na diagnózu temporální arteritidy je vhodné provedení biopsie přímo z temporální arterie.
Do redakce došlo dne 20. 6. 2011.
Kontaktní adresa:
MUDr. Spyridon Gkalpakiotis, Ph.D.
Dermatovenerologická klinika 3. LF UK a FNKV
Šrobárova 50
100 34 Praha 10
e-mail: spyros@centrum.cz
Zdroje
1. ANDONOPOULOS, A. P., MEIMARIS, N., DAOUSSIS, D. et al. Experience with infliximab (anti-TNFa) monoclonal antibody as monotherapy for giant cell arteritis. Ann. Rheum. Dis., 2003, 62, 11, p. 1116.
2. BORN, S., MARSCH, W. C. Postoperative pyoderma gangrenosum. Chirurg, 2001, 72, p. 1043–1047.
3. CAMPBELL, F. A., CLARK, C., HOLMES, S. Scalp necrosis in temporal arteritis. Clin. Exp. Dermatol., 2003, 28, 5, p. 488–490.
4. HORTON, B. T., MAGATH, T. B., BROWN, G. E. An undescribed form of arteritis of the temporal vessels. Mayo Clinic Proc., 1932, 7, p. 700–701.
5. JOVER, J. A., HERNÁNDEZ-GARCÍA, C., MORADO, I. C. Combined treatment of giant-cell arteritis with methotrexate and prednisone: a randomised, double-blind, placebo-controlled trial. Ann. Intern. Med., 2001, 134, 2, p. 106–114.
6. KAWASAKI, A, PURVIN, V. Giant cell arteritis: an updated review. Acta ophthalmol., 2009, 87, 1, p. 13–32.
7. PARIKH, M., MILLER, N. R., LEE, A. G. et al. Prevalence of a normal C-reactive protein with an elevated erytrocyte sedimentation rate in biopsy-proven giant cell arteritis. Opthalmology, 2006, 113, 10, p. 1842–1845.
8. RAMSTEAD, C. L., PATEL., A. D. Giant cell arteritis in a neuro-ophthalmology clinic in Saskatoon, 1998–2003. Can. J. Ophthalmol., 2007, 42, 2, p. 295–298.
9. SALVARANI, C., CROWSON, C. S., O’FALLON, W. M. et al. Reappraisal of the epidemiology of giant cell arteritis in Olmsted County, Minnesota, over a fifty-year period. Arthritis Rheum., 2004, 51, 2, p. 264–268.
10. SCHMIDT, W. A. Current diagnosis and treatment of temporal arteritis. Curr. Treat. Options Cardiovasc. Med., 2006, 8, 2, p. 145–151.
11. VOIGT, H., VIERKE, A., HOFFMANN, W. et al. Hutchinson-Horton ulcero-necrotizing cranial arteritis. Hautarzt, 1990, 41, 10, p. 569–573.
12. Weyand, C. M., Ma-Krupa, W., Goronzy, J. J. Immunopathways in giant cell arteritis and polymyalgia rheumatica. Autoimmun. Rev., 2004, 3, 1, p. 46–53.
Štítky
Dermatológia Detská dermatológia
Článek Nodulární tumor na trupuČlánek Odborné akce v roce 2011
Článok vyšiel v časopiseČesko-slovenská dermatologie
Najčítanejšie tento týždeň
2011 Číslo 4- První zkušenosti s léčbou psoriázy bimekizumabem v české reálné praxi – kazuistika z FNUSA
- Na český trh přichází biosimilar adalimumabu s prokázanou terapeutickou ekvivalencí
- Nehoňte nemocné s mMCC od čerta k ďáblu!
- První a jediná schválená imunoterapie vzácného agresivního karcinomu kůže
-
Všetky články tohto čísla
- Jsou za námi další 4 roky našeho života
- Imunofluorescenční vyšetření v dermatologii*
- DOŠKOLOVÁNÍ LÉKAŘŮ – KONTROLNÍ TEST
- Psoriaziformné kožné reakcie počas liečby TNF-α blokátormi
- Dermatitida z korálů Rudého moře
- Naše zkušenosti s léčbou psoriázy ustekinumabem
- Bizarní ulcerace ve kštici
- Nodulární tumor na trupu
- Zpráva z 22. světového dermatologického kongresu v Soulu (24. – 29. 5. 2011)
- Odborné akce v roce 2011
- Česko-slovenská dermatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Dermatitida z korálů Rudého moře
- Imunofluorescenční vyšetření v dermatologii*
- Psoriaziformné kožné reakcie počas liečby TNF-α blokátormi
- Nodulární tumor na trupu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy