-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Půl století české pediatrické endokrinologie a diabetologie
Vyšlo v časopise: Čes-slov Pediat 2011; 66 (5): 323-326.
Kategorie: Historie pediatrie
V červnu 2010 oslavil 90. narozeniny doc. MUDr. Alois Kopecký, náš významný učitel dětské diabetologie a endokrinologie. Na jeho počest jsme v kinosále motolské nemocnice uspořádali slavnostní seminář nazvaný „Půl století české pediatrie očima pamětníků a současníků“. Mezi „pamětníky“ vystoupili vedle doc. Kopeckého i jeho přátelé a spolupracovníci doc. Vávrová, prof. Šamánek, prof. Švorc a prof. Hrodek. Jejich vystoupení byla svěží, poutavá, sledovali jsme je téměř bez dechu. Ukázala nám, že významní pediatři duševně nestárnou ani v nejmenším. V tomto a v dalších číslech Česko-slovenské pediatrie přinášíme plné znění jednotlivých vystoupení, upravené samotnými autory do tiskové podoby.
Jan Lebl
Vystoupení doc. MUDr. Aloise Kopeckého na slavnostním semináři „Půl století české pediatrie očima pamětníků a současníků˝, který se konal u příležitosti jeho 90. narozenin v nemocnici v Praze-Motole v červnu 2010
Pane předsedo, milí přátelé,
dožít se 90 let není zásluha, je to spíš výhra v loterii života. Na kongresu České pediatrické společnosti v Olomouci jsem obdržel cenu nesoucí jméno profesora Brdlíka, na mou počest se dnes pořádá slavnostní seminář o půlstoletí české pediatrie. Zahrnuli jste mne tolika poctami a dary, že je ani nemohu spočítat. Děkuji vám všem.
Až dosud jsem žil šťastný život. Říkám to s výhradou, protože stále platí slova římského filozofa: „neminem ante mortem beatum esse puto“ – „o nikom nemohu říci, že je šťastný, dokud nezemřel“. Dětská léta jsem prožil v malé vesnici, středoškolská v malém městě, vysokoškolská v Praze. Tohle je popřáno málokomu. Komenský považuje za nejvyšší stupeň vzdělání po vysoké škole cestování. I to mi bylo dopřáno: cestování a práce v cizině.
Formovala mne Masarykova republika a sokolská organizace. V Sudetech, kde jsem bydlel, platilo bez výjimky: co Čech, to Sokol. To nebylo jen pravidelné cvičení v tělocvičně a sportování na hřišti, noční výlety s tajným cílem, to byl i bohatý kulturní život – ochotnické divadlo, loutkové divadlo, sokolské plesy a šibřinky. Samozřejmě okrsková cvičení, župní slety, všesokolské slety. Moje francouzská sestřenice, která shlédla poslední všesokolský slet v Praze v roce 1948, prohlásila, že něco tak úchvatného zažila snad jen při přeletu 20 malých sportovních letadel nad Amerikou, kterého se zúčastnila s manželem.
Měl jsem také to štěstí, že jsem mohl z bezprostřední blízkosti pohlédnout do tváře tří našich velkých prezidentů, T. G. Masaryka, Edvarda Beneše a Václava Havla.
Od svých 4 let jsem se chtěl stát lékařem. Učaroval mi vousatý pan doktor Pastyřík, který mne léčil. I toto přání se mi se zpožděním, zaviněným německou okupací a zavřením českých vysokých škol, vyplnilo.
Přeji vám všem, abyste se také dožili nejméně devadesáti let a aby vám bylo dopřáno to, co je v životě nejdůležitější: dobré zdraví a dobré mezilidské vztahy – v rodině, v zaměstnání, ve společnosti (obr. 1).
Obr. 1. Pan docent Alois Kopecký v zajetí fotografů po svém úvodním vystoupení na semináři pořádaném k jeho 90. narozeninám v červnu 2010. Vlevo sedící prof. Otto Hrodek. 
Významný český lékař, endokrinolog, filozof, profesor Josef Charvát říkával, že endokrinologie, která začíná u dospělých, zmeškala autobus. U nás jej nezmeškala. Pediatrická endokrinologie a diabetologie se pěstovala v Praze na klinice profesora Brdlíka, u profesorky Písařovicové-Čížkové, v Brně u profesora Teyschla, v Olomouci u docenta Moresa a jinde. Můžeme jmenovat osobnosti Otu Sachsla, Ludmilu Hostomskou, Martu Strakovou a další.
Vynasnažím se přiblížit minulost obou oborů – bez nároku na úplnost.
V polovině minulého století byl největším tématem dětské endokrinologie hypotalamo-hypofyzární nanismus, jeho diagnostika a léčba, protože Raben publikoval v roce 1957 návod, jak extrahovat lidský růstový hormon z hypofýz. V Brně měli štěstí, dostali jej od Rabena výměnou za hypofýzy. V Praze jsme se od roku 1962 pokoušeli uvést do chodu výrobu našeho vlastního růstového hormonu. Obcházel jsem pitevny, z vlastní kapsy platil pitevním zřízencům za hypofýzy. Národní podnik Léčiva z nich vyráběl růstový hormon, jehož kvalitu posoudil můj přítel Olaf Trygstad v Pediatrickém výzkumném ústavu v Oslu. Náš hormon měl třikrát větší imunologickou aktivitu než východoněmecký Sotropin H, s nímž už jsme měli určité klinické zkušenosti (obr. 2).
Obr. 2. Srovnání účinků růstového hormonu naší výroby a Sotropinu H. 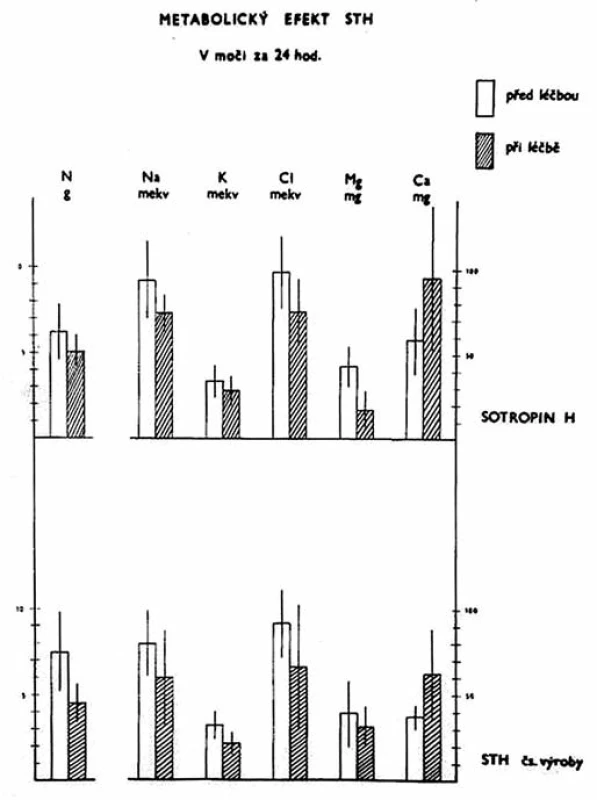
Je vidět, že hormon měl typické metabolické efekty. Zadržování dusíku, magnézia, také vylučování kalcia. Zadržoval hydroxyprolin (na grafu není vidět).
Hormon jsme aplikovali po 8 dní našim dvěma pacientům s hypofyzárním nanismem. Oba dostali průjem. Preparát zřejmě nebyl dostatečně přečištěný, nebyl vhodný pro klinické použití. Vydali jsme se jinou cestou. V roce 1962 byl popsán placentární laktogen, choriový somatomamotropin. Začal jsem sbírat v porodnicích placenty. Z těch vyrobila doktorka Queisnerová placentární laktogen. Byl do jisté míry identický s lidským růstovým hormonem, ale bohužel ani tato cesta v klinice nikam nevedla. O to víc jsme se tedy věnovali upřesňování diagnostiky u našich 32 pacientů s hypofyzárním nanismem, protože bylo enormně důležité, aby právě pro ně byl přednostně rezervován růstový hormon. Při diagnostice jsme spoléhali na známý test s inzulinovou hypoglykemií. Jako doplněk jsme přidali test tepelnou zátěží, který jsme standardizovali pro klinické použití. Pacient seděl ve vaně ponořen až do výše axil ve vodě 40 stupňů teplé po dobu asi 50 minut a odběry krve se prováděly jako při testu s inzulinovou hypoglykemií. Zda pacient má nebo nemá dostatek ACTH, jsme zjišťovali vtipně, testem vodní zátěží (nikoli stanovením hladiny ACTH). Člověk, který má dostatek ACTH, dokáže během čtyř hodin vyloučit vodní zátěž 2–2,5 ml vody na kg tělesné váhy. Ten, kdo nemá dostatek ACTH, se podané vody do čtyř hodin nezbaví. Ale dokáže to, jestliže se mu před testem píchne hydrokortizon nebo se mu po několik dní před testem podává ACTH.
Jako první v literatuře jsme zjistili, že při podávání růstového hormonu klesají pacientům v krvi eozinofily a vysvětlili jsme, jak k tomu dochází. Rozpadají se, a to nejen v krvi v těle, ale také v krvi in vitro. A rozpadají se nejen po růstovém hormonu a jeho frakcích (P frakce v grafu je frakce získaná štěpením růstového hormonu /STH/ pomocí pepsinu, T frakce je získaná štěpením pomocí trypsinu), nýbrž i po jiných stresových hormonech – adrenalinu a hydrokortizonu (obr. 3).
Obr. 3. Rozpad eozinofilů v krvi in vitro. 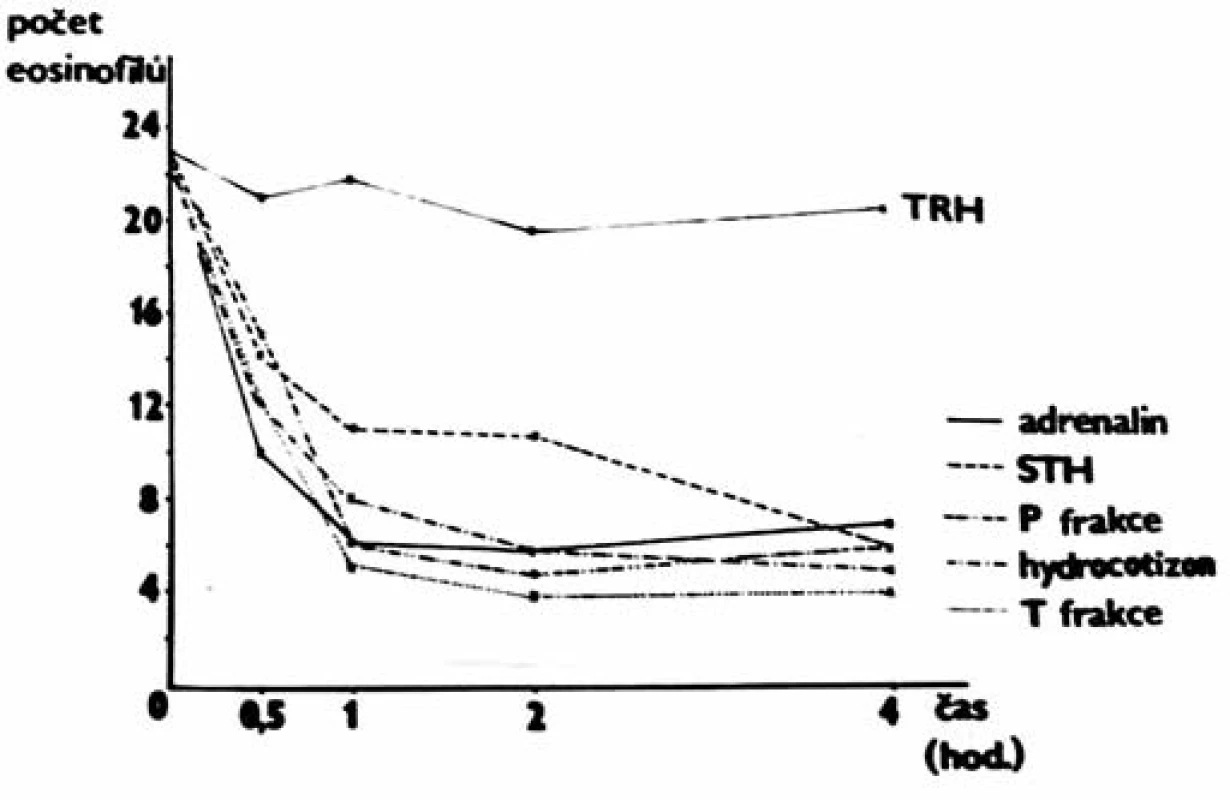
Tím jsme popřeli význam tzv. Thornova testu. V čem spočíval? Podalo se ACTH a když za 2 hodiny poklesly v krvi pacienta cirkulující eozinofily pod 50 % původní hodnoty, soudilo se, že jeho nadledviny pracují normálně. Test se po léta celosvětově používal a věřilo se mu. Jsem ještě dlužen odpověď, proč jsme nezdokonalili a nezavedli do výroby náš vlastní růstový hormon. Nepíši si deník a v paměti pátrám marně. Jenom vím, že jsem byl nešťastný, když se od nás vyvážely hypofýzy do ciziny. I za mnou přišla zástupkyně firmy Serono a nabízela mi dobře placenou spolupráci – věděla, že mám kontakty s pitevními zřízenci. Samozřejmě jsem odmítnul.
Ještě vás pobavím obrázkem z doby, kdy jsme se pokoušeli vyrábět náš růstový hormon. Spolupracovníci za mnou poslali trpaslíčka (obr. 4).
Přecházíme k tehdejší diabetologii. Uvedu vás do tematiky příběhem. V roce 1952 jsem měl před sebou na klinice třináctiletého diabetika v hyperglykemickém ketoacidotickém bezvědomí. Podle tehdejších zvyklostí jsme do žíly zavedli infuzi fyziologického roztoku a do podkoží napíchali velkou dávku inzulinu. Ano, čtete dobře, do podkoží. Ze žíly jsme nabrali krev, poslali zřízence přes dvě ulice do chemického ústavu a s napětím hodinu čekali, jak vysoká byla glykémie a další biochemické hodnoty. Vžijte se do mé situace. Pacient mohl zemřít, pokud by se velká dávka inzulinu dostala při náhlém zavodnění do oběhu – mohlo dojít k hypoglykemii s edémem mozku při ještě trvající ketoacidóze. Naštěstí to tehdy dobře dopadlo.
Teprve mnohem později se do infuze přidával inzulin (0,15 j na kg váhy za hodinu). Glykémie klesala plynule a její hodnota byla zjistitelná hned. Ale i tenkrát bylo málo lékařů, kteří měli dostatek zkušeností s léčbou takto kritických stavů. Pokud jsem nebyl zrovna ve službě, řídil jsem léčbu raději sám z domova. Dal jsem se vzbudit a informovat o laboratorních hodnotách, naordinoval, co udělat a za 3 hodiny mě opět vzbudili. Jednou jsme byli s rodinou nachystáni k cestě do Francie, kam jsem jezdíval pracovat do dia-táborů (aniž o tom strana a vláda věděla – měl jsem vždy pozvání od francouzských příbuzných, že můj pobyt platí). Auto napakované. Jenomže se na klinice objevilo diabetické kóma a odjížděli jsme o tři dny později.
Ještě k tehdejší léčbě cukrovky. Každý nový pacient dostal hektografovaný návod se všemi potřebnými informacemi. Autoři docent Alois Kopecký a doktor Jan Vavřinec v něm doporučují, aby při vyšetřování moči Benediktovým činidlem byla pokud možno výsledkem barva zelená, která značila mírnou, pojistnou glykosurii. Ta chránila pacienta před hypoglykemií. V roce 1986 vyšla moje podrobnější učebnice pro diabetiky „Cukrovka dětí a mladistvých“. I v ní se ještě dočteme, že se má při zkoušce Benediktovým činidlem udržovat pojistná glykosurie. Ve srovnání s dneškem byla tehdy léčba diabetu velmi nedokonalá. Zato můžeme být pyšní na to, že jsme navázali na předválečnou tradici dia-táborů. Připomenu, že první tábor pro děti s cukrovkou v Evropě uspořádala v roce 1936 pražská 2. dětská klinika v jižních Čechách a my jsme navázali od roku 1950.
Tábory byly pro děti s cukrovkou jedinečnou školou diabetologie, na jejich konci si už všechny samostatně píchaly inzulin a dovedly správně odpovědět na otázky „co je glukagon?“, „jak se pozná hypoglykemie ?“ a další. První dia-tábory jsme pořádali jako společné pro diabetiky a obézní děti. Tato symbióza jednou skončila v Mariánských Lázních. Správě lázní se nelíbilo, že naše obézní děti tam korzovaly na promenádě v teplácích.
Rád vzpomínám na tehdejší letní i zimní dia-tábory. Nejen děti, i vedoucí se v nich dobře bavili.
„Kojenci a mravenci”: Praha-Motol, únor 1980
Lebl J.1, Lázníček R.2
Pediatrická klinika UK 2. LF a FN Motol, Praha1
Praktický lékař pro děti a dorost, Týn nad Vltavou2Motolský monoblok dětských klinik se stavěl dlouho a jeho první lůžková oddělení byla podle pamětníků otevřena v roce 1970. Naše studia Fakulty dětského lékařství UK (současné 2. lékařské fakulty) v letech 1974–1980 byla provázena mimo jiné pracovními povinnostmi spojenými s postupným otevíráním dalších částí motolského komplexu – stěhováním a úpravami děkanátu, fakultní knihovny… V té době se již projevily vážné technologické defekty novostavby – začaly se rozpadat podlahy a padat stropní omítky. Budova byla osídlena více druhy hmyzu, příležitostně i drobnými hlodavci. Přesto jsme v ní prožívali léta studentské euforie – a také vydávali samizdatový „nezávislý občasník pro povznesení ducha“, který měl sice daleko k disentu, ale umožnil nám podělit se s kolegy o vlastní pocity a vidění světa. Jmenoval se „Ekonomický poledník“, protože jsme jej poprvé vydali ve 2. ročníku během povinného semináře z marxistické politické ekonomie, který se konal vždy v poledne po praktikách z fyziologie.
Epická báseň „Kojenci a mravenci“ vznikla během stáží z pediatrie na 1. dětské klinice a byla poprvé otištěna 5. února 1980 ve 46. čísle „Ekonomického poledníku“. Pro později narozené nutno poznamenat, že celostátní kojenecká úmrtnost v té době dosahovala 13 promile. Báseň reflektuje i tuto skutečnost.
Věříme, že naši tehdejší vyučující přijmou svoje angažmá s laskavým pochopením – a že ostatním nostalgicky připomeneme studentské časy.
Kojenci a mravenci
napsal Rudolf Lázníček
Okolo lesa pole lán.
Hoj! Jede jede z lesa pán.
Jede rychle přes pole,
už aby byl v Motole.
V Motole hned u silnice
stojí velká nemocnice.
V ní najdete velmi lehce
ve všech patrech samé vědce.
Není to však jejich vinou,
že tam děti houfně hynou.
Mezi všemi kojenci
běhaj totiž mravenci.
Mravenci tam bez prodlení
čile v plenách pilně plení.
Kojenec se zachvívá,
pupenci se pokrývá.
S kojencem se jednou laskal
známý asistent dr. Tláskal.
Přes své brýle přehlíd čile
malé bílé mravence,
objevil však pupence.
Zavolal hned mediky
ze sousední kliniky,
pupence jim ukázal
a slavnostně rozkázal:
„Tohleto je od chlastu,
dejte na to Pix pastu.“
A pak takto medikům všem praví:
„Matka zničila mu zdraví!
S výživou se chudák spletla.
Alkohol je lidstva metla!
Kojenec se v křečích zmítá,
však matka si to ještě schytá!
Jak vyrovná se s lihem dítě?
Snad jen dobře, doufám skrytě.
Však zde jsem coby statista
neb prognóza je nejistá.
Však to se ještě ukáže,
jen choďte pilně na stáže!“
Kojenec se zmítá v křečích,
vzal by jistě do zaječích.
Utéci však nemůže.
Kdo mu tedy pomůže?
Mravenci mu v plenách plení,
ani jeden z nich nelení.
Z kojence se vzdechy linou,
jak je leptán kyselinou.
Docentka, co třese hlavou,
myšlenku má zcela zdravou
a jako šéf kliniky
nedělá s tím cavyky.
Hned jak hlavou zatřese,
diagnóza nese se:
„Ekzém je to vcelku malý,
pozná lékař vědy znalý.
A tak problém celičký
vypadá na spalničky.“
Doktor Janda plandá líně
po Motole, ruce v klíně.
Koukne letmo na pupence:
„To vypadá na mravence!
Avšak kde by se tu vzali
tihle tvorečkové malí?
Po těch tu přec není stopy,
však na hlavu nám padaj stropy.“
Doktor Petrů k tomu řekne:
„Tláskal, ten se občas sekne.
Od chlastu to není, páni.
Od toho ne. Ani zdání!
Kojenec přec nepije.
Alergie! Ta to je!“
„Ale která? Řekni, Vítku!“
„Já bych řek, že na omítku.
Ze stropu by mohla snad
do těch plenek napadat.
Jiné rady asi není:
Propusťme ho z oddělení.
Nenechme ho tady více.
Do okresní nemocnice
patří tenhle kojenec.
To nám všem je jasné přec.“
Dítě bylo přeloženo
a tak rychle uzdraveno.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Rehydratační léčbaČlánek Hospitalizace dětí a dospívajících pro intoxikaci alkoholem a drogami na dětských odděleních v ČRČlánek Lesk a bída české pediatrieČlánek XVII. Moravskoslezské pediatrické dny 11.–12. 11. 2011, Ostrava, Clarion Congress Hotel (dříve Atom)Článek Charta práv dětí v nemocnici
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2011 Číslo 5- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
-
Všetky články tohto čísla
-
Vliv pasivní expozice cigaretovému kouři na zdraví a vývoj dětí v období prenatálním i postnatálním až do věku sedmi let
Výsledky studie ELSPAC - Kvalita života detí trpiacich alergickou rinitídou
- Vplyv dýchania cez ústa na rastové zmeny splanchnokránia v detskom veku
- Tromboembolické príhody u novorodencov pohľadom dnešnej medicíny
- Vnitřní prostředí a patofyziologie tělesných tekutin
- Rehydratační léčba
- Hospitalizace dětí a dospívajících pro intoxikaci alkoholem a drogami na dětských odděleních v ČR
- Půl století české pediatrické endokrinologie a diabetologie
- Lesk a bída české pediatrie
- 17th Workshop of Middle-European Society of Paediatric Endocrinology (MESPE)
- Cena České pediatrické společnosti ČLS JEP
- XVII. Moravskoslezské pediatrické dny 11.–12. 11. 2011, Ostrava, Clarion Congress Hotel (dříve Atom)
- Charta práv dětí v nemocnici
-
Vliv pasivní expozice cigaretovému kouři na zdraví a vývoj dětí v období prenatálním i postnatálním až do věku sedmi let
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Rehydratační léčba
- Tromboembolické príhody u novorodencov pohľadom dnešnej medicíny
- Vnitřní prostředí a patofyziologie tělesných tekutin
- Vplyv dýchania cez ústa na rastové zmeny splanchnokránia v detskom veku
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




