-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Kvalita života a nemocnost dětí po operaci vrozené brániční kýly
Quality of life and morbidity in children after repair of congenital diaphragmatic hernia
Aim of the study:
The aim of this study is to assess the health status and quality of life in children operated on after birth for congenital diaphragmatic hernia (CDH).Methods:
A retrospective-prospective study of health status and quality of life in children operated in 1997–2009 for congenital diaphragmatic hernia. Analyzed data were obtained from medical records, questionnaires filled in by parents and clinical examination in 57 children after CDH repair (33 boys, 24 girls), mean age at examination was 6.5 years (11 months to 14.5 years).Results:
The overall quality of life was assessed by the parents as good in 43 children (77%), satisfactory in 11 children (20%), unsatisfactory in 2 children (3%). None of the parents rated the quality of life as bad. Seventeen children (30%) have respiratory problems, and asthma was confirmed in 6 patients (11%). Clinical symptoms of gastroesophageal reflux (GER) occurred in 15 children (26%), in 16 children (28%) GER was sonographically detected. Two patients (4%) required Nissen fundoplication. Nonspecific digestive problems occurred in 25% of children. Scoliosis was found in 5%, poor posture in 33% and pectus excavatum in 42% of patients. Compared to the population norm CDH children had a significantly lower body height SDS (mean -0.39, p<0.05), weight SDS (mean –0.75, p<0.001) and BMI SDS (mean -0.68, p<0.001). Neurological problems were observed in 16 children (28%). The children mostly have neurodevelopmental delay (81%) especially in the first months of life which is normalised in the most of the patients during the first years of life. Social adaptation was evaluated in 33 older children (mean age 9.7 years). Thirty children (91%) attended primary school, 2 children special primary school, one child is in a special kindergarten. Twenty seven children (82%) of 33 children competed in sports or participate in gym class without any problems.Conclusion:
Despite a greater incidence of problems when compared to healthy population, the health status and quality of life in children after surgery of CDH seems to be satisfactory.Key words:
congenital diaphragmatic hernia, anthropometric examination, gastroesophageal reflux, long-term morbidity, quality of life
Autoři: P. Rounová; D. Zemková 1; J. Šulc 1; K. Pýcha; Z. Straňák 2; T. Svobodová 1; M. Kynčl 3; J. Šnajdauf; M. Rygl
Působiště autorů: Klinika dětské chirurgie UK 2. LF a FN Motol, subkatedra dětské chirurgie IPVZ, Praha přednosta prof. MUDr. J. Šnajdauf, DrSc. ; Pediatrická klinika UK 2. LF a FN Motol, Praha přednosta prof. MUDr. J. Lebl, CSc. 1; Ústav pro péči o matku a dítě UK 3. LF, Praha přednosta doc. MUDr. Z. Straňák, CSc. 2; Klinika zobrazovacích metod UK 2. LF a FN Motol, Praha přednosta doc. MUDr. M. Roček, CSc. 3
Vyšlo v časopise: Čes-slov Pediat 2012; 67 (6): 368-375.
Kategorie: Původní práce
Souhrn
Cíl práce:
Cílem práce je posouzení zdravotního stavu a kvality života u dětí operovaných po narození pro vrozenou brániční kýlu (congenital diaphragmatic hernia, CDH).Metodika:
Retrospektivně-prospektivní studie zaměřená na zdravotní stav a kvalitu života dětí operovaných v letech 1997–2009 pro vrozenou brániční kýlu. Analyzovaná data byla získána ze zdravotnické dokumentace, dotazníků vyplněných rodiči a klinického vyšetření u 57 dětí po operaci CDH (33 chlapců, 24 dívek), průměrný věk v době vyšetření byl 6,5 roků (11 měsíců až 14,5 let).Výsledky:
Celkovou kvalitu života rodiče hodnotí jako dobrou u 43 dětí (77 %), uspokojivou u 11 dětí (20 %), málo uspokojivou u 2 dětí (3 %). Žádný z rodičů nehodnotil kvalitu života dítěte jako špatnou. Respirační obtíže udává 17 dětí (30 %), astma má potvrzeno 6 pacientů (11 %). Klinické projevy gastroezofageálního refluxu jsme zaznamenali u 15 dětí (26 %), sonograficky byl zastižen u 16 dětí (28 %). Fundoplikace podle Nissena byla provedena u 2 pacientů (4 %). Nespecifické zažívací obtíže se vyskytují u 25 % dětí. Skolióza byla nalezena u 5 %, vadné držení těla u 33 % a vpáčený hrudník u 42 % pacientů. Ve srovnání se zdravou populací mají děti po operaci CDH signifikantně nižší SD skóre tělesné výšky (průměr -0,39, p <0,05), nižší SD skóre tělesné hmotnosti (průměr -0,75, p <0,001) a nižší SD skóre body mass indexu, BMI (průměr -0,68, p <0,001). Neurologické obtíže provází 16 dětí (28 %). Nejčastěji se jedná o opoždění psychomotorického vývoje (81 %), zejména v prvních měsících života, které se u převážné většiny pacientů v průběhu prvních let života normalizuje. Sociální adaptace se hodnotila u 33 starších dětí (průměrný věk 9,7 roků). Třicet dětí (91 %) navštěvuje základní školu, 2 děti speciální základní školu, jedno dítě je ve speciální mateřské škole. Z celkového počtu 33 dětí 27 (82 %) závodně sportuje nebo se bez problémů účastní hodin tělesné výchovy.Závěr:
Přes větší incidenci přidružených onemocnění u dětí po operaci vrozené brániční kýly oproti zdravé populaci hodnotíme celkově zdravotní stav těchto pacientů jako příznivý a rodiče považují kvalitu života svých dětí za dobrou.Klíčová slova:
vrozená brániční kýla, antropometrické vyšetření, gastroezofageální reflux, dlouhodobá morbidita, kvalita životaÚVOD
Vrozená brániční kýla (anglicky congenital diaphragmatic hernia, CDH) je vrozená vývojová vada v České republice s průměrnou incidencí 2,33 na 10 000 živě narozených dětí. CDH je charakterizována defektem v posterolaterální části bránice a herniací orgánů dutiny břišní tímto otvorem do hrudníku. Velikost bráničního defektu je velmi varia-bilní – od defektu velikosti 1 x 2 cm až do úplného chybění bránice na jedné nebo na obou stranách. Pak hovoříme o agenezi bránice. Velikost defektu bránice je jedním z hlavních faktorů ovlivňujících přežití u dětí s vrozenou brániční kýlou [1, 2] a je pravděpodobné, že velikost defektu souvisí se stupněm hypoplazie plic.
Od 90. let se pohled na vrozenou brániční kýlu jako urgentní vrozenou vadu vyžadující okamžitý operační výkon změnil: „CDH is a physiological emergency, not a surgical one“ [3]. Současná péče o novorozence s brániční kýlou spočívá nejprve v oběhové a ventilační stabilizaci novorozence a eventuální léčbě plicní hypertenze, která souvisí s plicní hypoplazií. Minimálně po 24hodinovém období stabilního stavu je proveden chirurgický uzávěr bráničního defektu z břišního přístupu přímo na lůžku neonatologického oddělení.
V České republice je 75 % všech pacientů s vrozenou brániční kýlou léčeno v Ústavu pro péči o matku a dítě (ÚPMD) v Praze-Podolí ve spolupráci s Klinikou dětské chirurgie FN Motol (KDCH FNM). Tato spolupráce přispěla k výraznému zlepšení akutní péče o novorozence s CDH. Celkové přežití 73 % dosažené v našem souboru pacientů [1] je plně srovnatelné s výsledky publikovanými v zahraničních multicentrických studiích (např. CDH Study Group) [4].
Rozvoj prenatální diagnostiky a léčby, vývoj ventilačních technik a strategie odloženého chirurgického výkonu u nestabilního novorozence přispěly k poklesu mortality. Do popředí zájmu se dostávají otázky dlouhodobé morbidity a kvality života přežívajících novorozenců [4–12]. Děti po operaci CDH jsou z dlouhodobého hlediska významně ohroženy vrozenou hypoplazií plic, vznikem skeletálních deformit a vyšší gastrointestinální morbiditou [13, 14].
Cílem práce je posouzení zdravotního stavu, nemocnosti a kvality života dětí operovaných po narození pro vrozenou brániční kýlu. Analýza vlastních výsledků léčby je důležitá nejen pro posouzení výsledků a kvality péče daného pracoviště, ale zej-ména jako podklad pro prenatální konsultace rodičů nemocných dětí.
MATERIÁL A METODY
Na Klinice dětské chirurgie FN Motol bylo vyšetřeno 57 dětí, které byly v ÚPMD operovány v novorozeneckém věku pro vrozenou brániční kýlu v letech 1997–2009 (33 chlapců a 24 dívek, průměrný věk v době vyšetření 6,5 roků (11 měsíců – 14 let)). Vstupní anamnestické údaje byly získány retrospektivně ze zdravotnické dokumentace. Děti, jejichž rodiče poskytli informovaný souhlas k účasti ve studii, byly pozvány na klinické, antropometrické, rentgenové a ultrazvukové vyšetření.
Studie byla schválena etickou komisí Fakultní nemocnice Motol.
Základní demografická a anamnestická data
Charakteristika původního novorozeneckého souboru je uvedena přehledně v tabulce 1. Průměrný gestační věk byl 38 týdnů (34–42 týdnů) a průměrná porodní hmotnost byla 3129 gramů (2000–4200 g). U 15 pacientů (26 %) byla zjištěna diagnóza CDH prenatálně ultrazvukovým vyšetřením plodu. Po stabilizaci stavu všichni pacienti podstoupili operaci z příčné laparotomie v příslušném podžebří. Levostrannou brániční kýlu mělo 51 dětí (90 %), pravostrannou 5 dětí (9 %) a 1 pa-cient měl agenezi bránice.
Tab. 1. Charakteristika souboru – vstupní perinatální data. 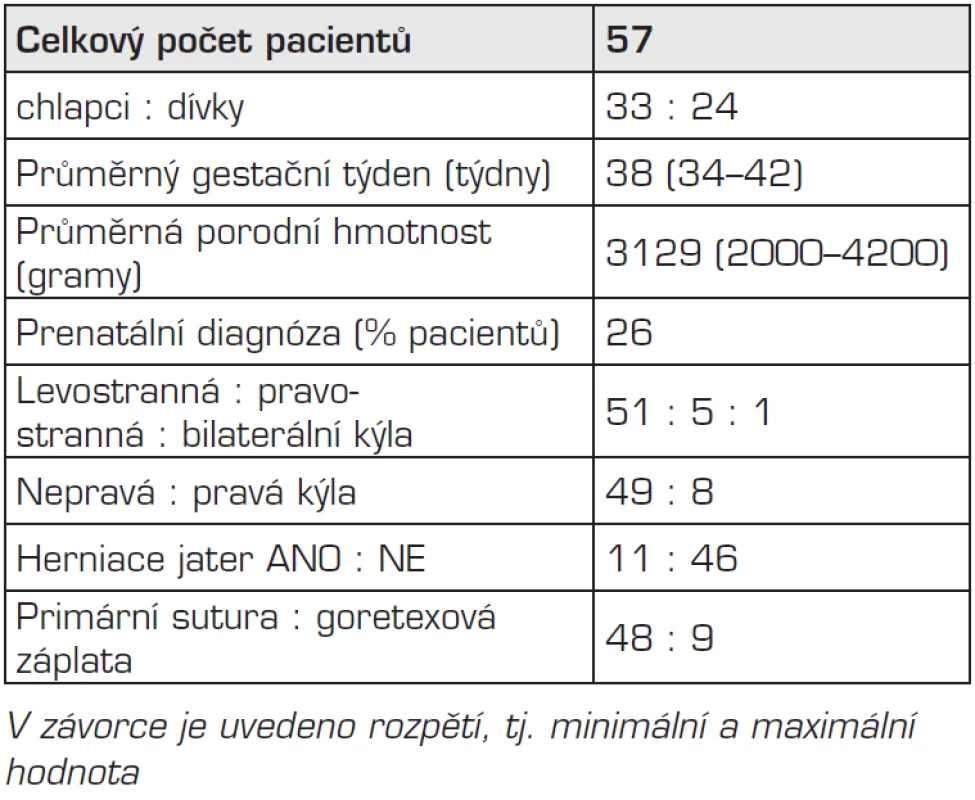
U většiny pacientů (86 %) se jednalo o nepravou vrozenou brániční kýlu, tedy bez přítomnosti kýlního vaku. Primární sutura defektu bránice byla možná u 48 dětí (84 %), goretexovou záplatu na překrytí defektu v bránici bylo nutno použít u 9 dětí (16 %). U 12 pacientů (21 %) byla nutná terapie plicní hypertenze inhalací oxidu dusnatého. U 2 pacientů (4 %) si jejich závažný klinický stav vyžádal použití extrakorporální membránové oxygenace (ECMO).
Morbidita a kvalita života
Byl vytvořen dotazník pro rodiče dětí. Rodiče zodpověděli otázky týkající se respiračních obtíží, zažívacích problémů, příznaků gastroezofageálního refluxu, somatického vývoje a růstu, poruch zraku, sluchu, neurologického deficitu, přidružených vrozených vývojových vad (VVV), výskytu alergií a astmatu, trvalé farmakoterapie a subjektivního hodnocení kvality života jejich dětí.
Somatický růst a vývoj
Antropometrické vyšetření bylo prováděno standardní metodikou podle Martina-Sallera [15, 16]. Byl vypočten body mass index (BMI) a thorakální index (sagitální průměr hrudníku/transverzální průměr hrudníku x 100). Byla měřena tělesná výška (do 2 let délka), hmotnost, obvod hlavy, paže a hrudníku, transverzální a sagitální průměr hrudníku a tloušťka kožních řas na 4 místech (nad bicepsem, tricepsem, scapulou a nad spina iliaca anterior superior) kaliperem typu Holtain. Naměřené údaje byly porovnány se standardy z celostátního antropologického průzkumu dětí a mládeže 2001 [17] a podrobnějšího antropologického výzkumu z konce 90. let [18, 19] a vyjádřeny v SD skóre a percentilech (kožní řasy), abychom vyloučili vliv věku a pohlaví (SDS = xi – průměr/SD, tj. od naměřené hodnoty odečteme průměr referenčního souboru a výsledek dělíme směrodatnou odchylkou referenčního souboru). K tomu jsme použili počítačový program Kompendium pediatrické auxologie [20].
Skeletální deformity
Při klinickém vyšetření se hodnotilo držení těla a výskyt deformit hrudní stěny a skoliózy. U pacientů byl proveden rentgenový snímek hrudníku v předozadní projekci k posouzení plicního parenchymu, symetrie hrudníku, skoliózy a polohy bránice. Snímky byly posouzeny jedním radiologem z Kliniky zobrazovacích metod FN Motol.
Gastroezofageální reflux (GER)
Kromě cílených dotazů rodičů na výskyt klinických příznaků refluxu (ublinkávání nebo zvracení po jídle, regurgitace žaludečních šťáv, pyróza, záchvaty kašle po jídle apod.) bylo provedeno sonografické vyšetření na přítomnost gastroezofa-geálního refluxu a mobilitu bránice. Po napití byla u dětí po dobu 5 minut sonograficky pozorována kardie ve snaze zachytit přítomnost či nepřítomnost regurgitace žaludečního obsahu do jícnu. V symptomatických případech bylo doplněno rtg, pH-metrické a endoskopické vyšetření k posouzení závažnosti GER.
Zpracování dat
Získaná data byla anonymně statisticky zpracována za použití Fischerova přesného testu a Studentova t-testu. Za hranici statistické významnosti byla považována hodnota p <0,05.
VÝSLEDKY
Kvalita života
Kvalitu života pacientů po operaci vrozené brániční kýly hodnocenou jejich rodiči znázorňuje
Graf 1. Kvalita života dětí po operaci vrozené brániční kýly hodnocená jejich rodiči. 
Pro posouzení dlouhodobé morbidity pacientů po operaci vrozené brániční kýly jsme vyhodnotili dotazníky starších dětí (33 dotazníků z celkových 55) s průměrným věkem 9,7 roků (6 – 14,5 let). Zaměřili jsme se na čtyři nejčastější komplikace po operaci CDH (neurologické postižení, recidivující infekce dýchacích cest, astma, GER). Dvacet pa-cientů (61 %) bylo bez těchto komplikací. Ze zbývajících 13 operovaných mělo jednu komplikaci 6 dětí, dvě komplikace 6 pacientů a tři komplikace 1 dítě, všechny čtyři komplikace neměl žádný pacient.
Dotazem na pravidelnou dispenzarizaci dětí po CDH bylo zjištěno, že 10 dětí nenavštěvuje žádnou specializovanou poradnu, 9 dětí navštěvuje jednu poradnu, 8 dětí dvě poradny, 2 děti tři poradny a 4 děti vyžadují péči více než tří specialistů.
Z hlediska sociálního kontaktu 30 dětí (91 %) po operaci CDH navštěvuje základní školu, 2 děti speciální základní školu, jedno dítě je ve speciální mateřské škole (tab. 2).
Tab. 2. Školní docházka 33 starších pacientů po operaci vrozené brániční kýly. 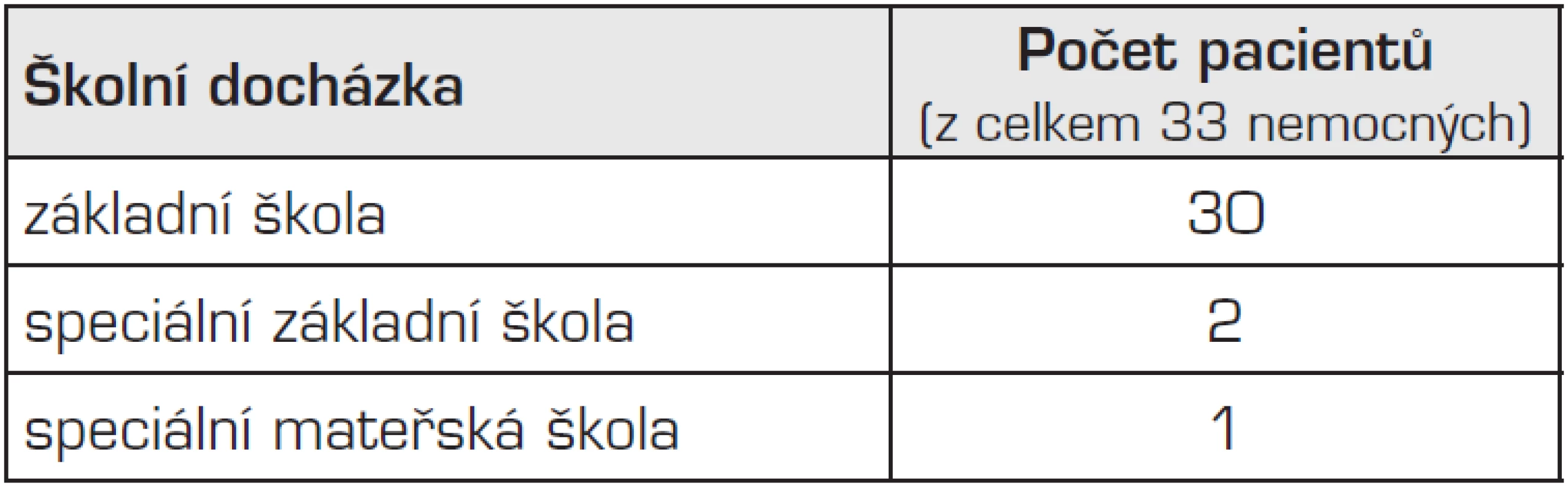
Při posouzení sportovní zdatnosti bylo zjištěno, že z celkového počtu 33 dětí závodně sportuje nebo se bez problému účastní hodin tělesné výchovy 27 dětí (82 %). Čtyři děti ve škole sice cvičí, ale nestačí svým vrstevníkům, jeden pacient je z tělocviku omluven a jeden ještě navštěvuje mateřskou školu (tab. 3).
Tab. 3. Sportovní zdatnost 33 starších pacientů po operaci vrozené brániční kýly. 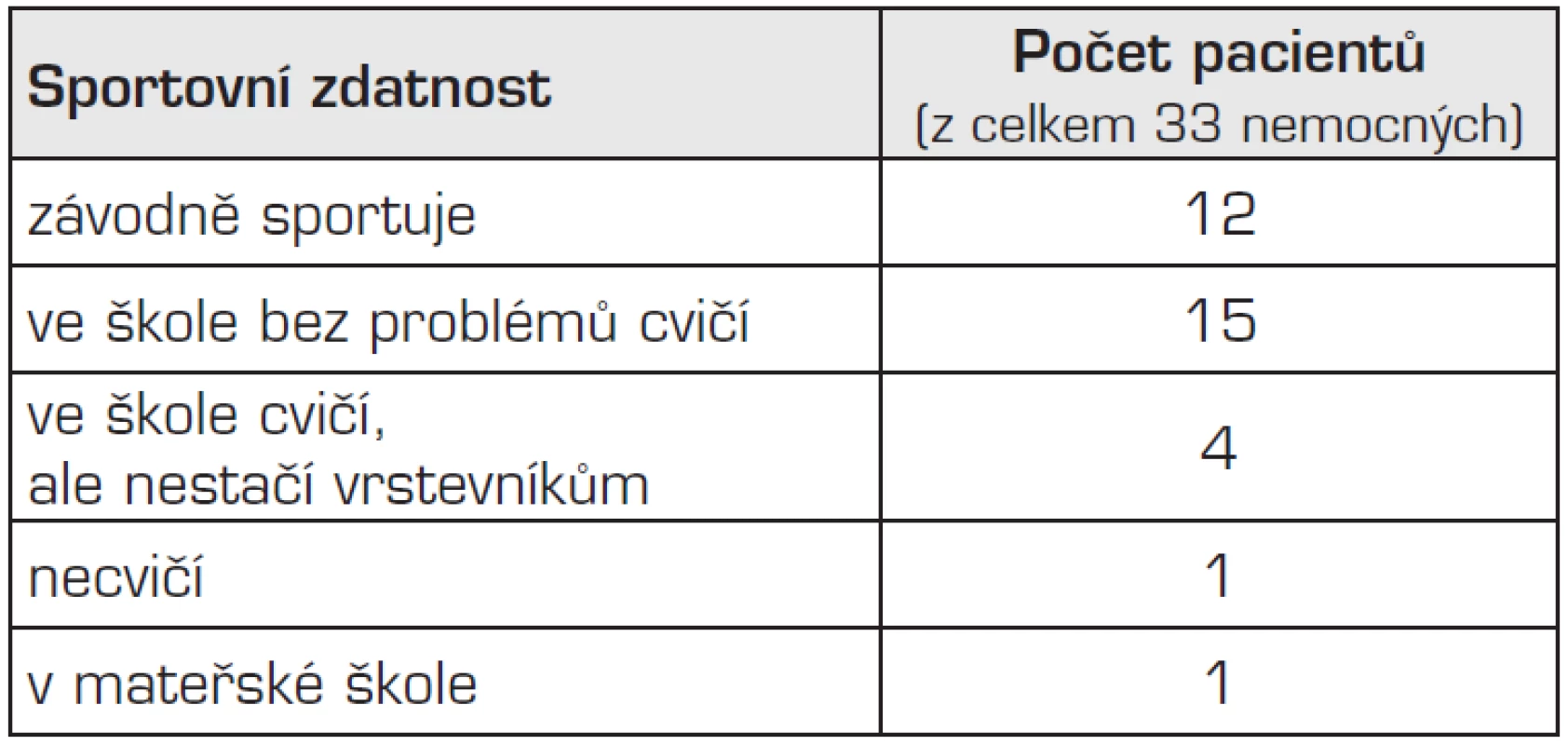
Z dotazníků bylo patrné, že rodičům nejčastěji vadí respirační obtíže, neprospívání a poruchy psychomotorického vývoje (opoždění v psychomotorickém vývoji, hyperaktivita, dyslexie apod.). Rodiče tří dětí v dotazníku upozornili na to, že nejtěžší pro ně byl samotný fakt, že nebyli připraveni na narození dítěte s vrozenou vývojovou vadou – brániční kýlou. Přehledný souhrn dlouhodobé morbidity pacientů po operaci vrozené brániční kýly zobrazuje tabulka 4.
Tab. 4. Souhrnná tabulka dlouhodobé morbidity sledovaného souboru dětí po operaci vrozené brániční kýly. 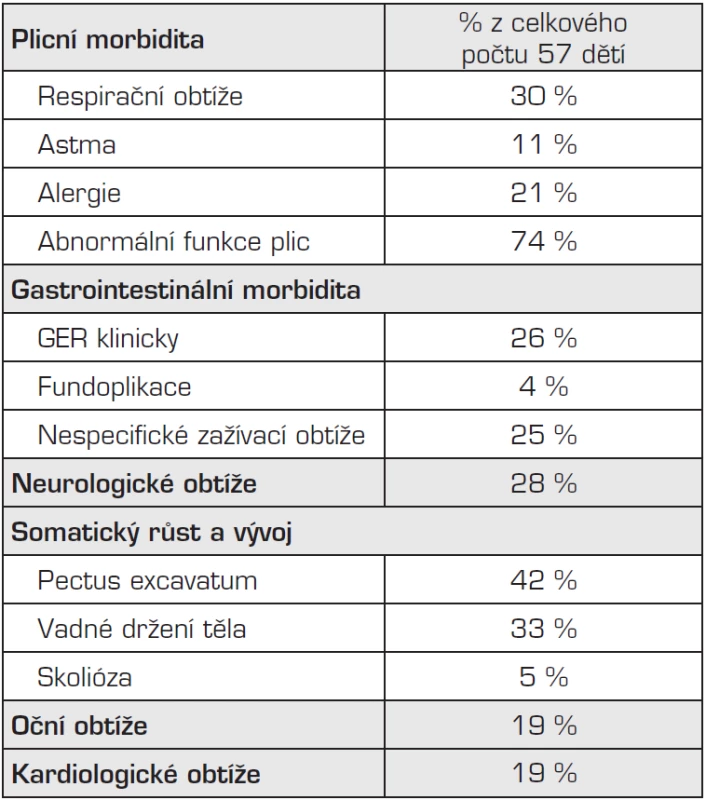
Somatický růst a vývoj
Komplexního auxologického vyšetření se zúčastnilo 53 dětí (31 chlapců, 22 dívek, průměrný věk 7 let). Rozdíly mezi pohlavími nebyly nalezeny, proto jsou chlapci a děvčata hodnoceni společně. Děti po operaci brániční hernie mají nižší tělesnou výšku, hmotnost a BMI ve srovnání s populační normou. V naší studii bylo v populační normě (±2 SD) 75 % dětí. Tělesnou výšku pod populační normou (pod 3. percentilem) mají pouze 3 děti. Tělesnou hmotnost pod 3. percentilem má 8 dětí, BMI pod 3. percentilem 5 dětí a obvod hlavy pod 3. percentilem mají 4 děti. Korelace tělesné hmotnosti s věkem r = 0,35 (p <0,05) svědčí pro zlepšování stavu výživy v průběhu růstu. Obvod hrudníku je u dětí po operaci brániční hernie menší než u zdravých jedinců. Zmenšen je sagitální průměr hrudníku, což se projevuje významným snížením thorakálního indexu, který se u 7 dětí nachází pod 3. percentilem. Souhrnně uvádí výsledky antropometrického měření tabulka 5.
Tab. 5. Výsledky antropometrického měření, srovnání s českými standardy. 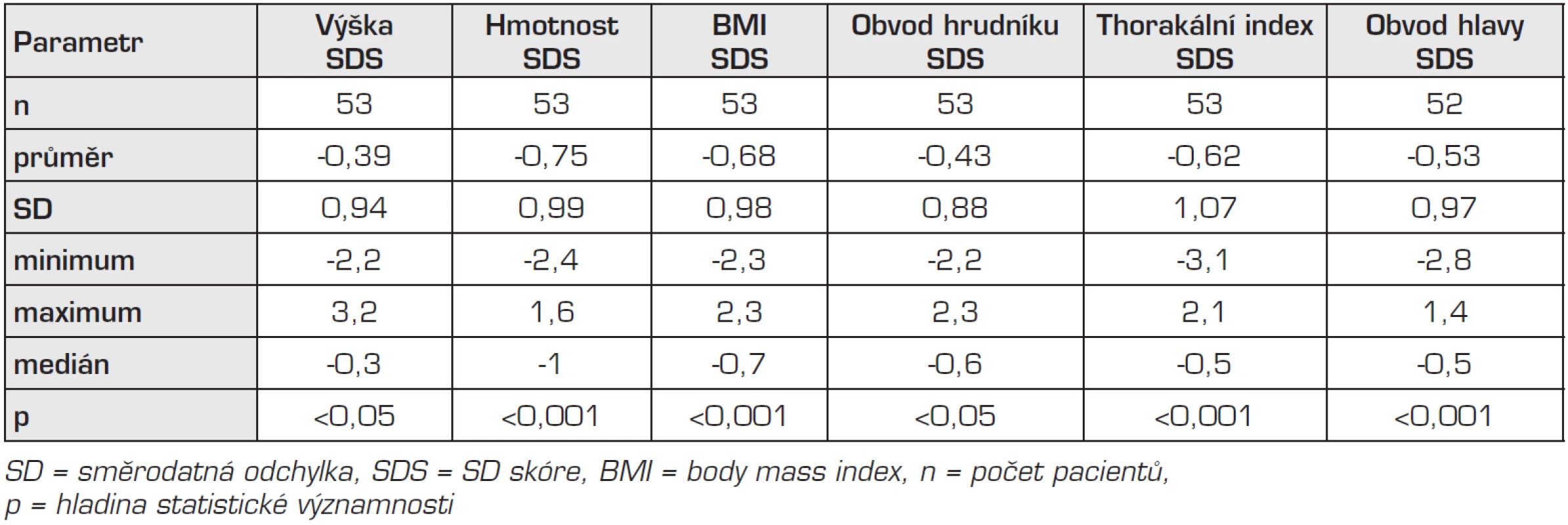
Skeletální deformity
Klinicky bylo vyšetřeno všech 57 pacientů s CDH. Vpáčený hrudník (pectus excavatum, PE) byl nalezen u 42 % pacientů (I. stupeň u 30 %, II. stupeň u 7 % a III. stupeň u 5 %). Převažovala vyšší incidence vpáčeného hrudníku u pacientů s goretexovou záplatou (80 %) oproti pacientům s primární suturou bránice (40 %). Jeden pacient má vystouplý hrudník (pectus carinatum, PC).
Klinickým vyšetřením bylo u 33 % pacientů zjištěno vadné držení těla a u 5 % byla klinicky zřejmá skolióza. Předozadní rentgenový snímek hrudníku byl proveden u 54 pacientů. Na rentgenovém snímku byla skolióza patrna u 30 % pa-cientů s průměrným Cobbovým úhlem menším než 5 stupňů. Incidence skoliózy nekorelovala významně s typem chirurgického řešení (primární sutura versus goretexová záplata).
Přidružené vrozené vady
Zatímco u 41 dětí (73 %) představovala brániční kýla izolovanou anomálii, u 15 pacientů (27 %) byla zjištěna kromě brániční kýly ještě další vrozená vývojová vada (VVV). Z těchto 15 pacientů kromě brániční kýly mělo navíc jednu VVV 9 pacientů, dvě VVV 5 pacientů a tři VVV 1 pacient. Přidružené vrozené vývojové vady u pacientů s brániční kýlou v našem souboru uvádí tabulka 6.
Tab. 6. Přidružené vrozené vývojové vady (VVV) u pacientů s brániční kýlou v našem souboru. 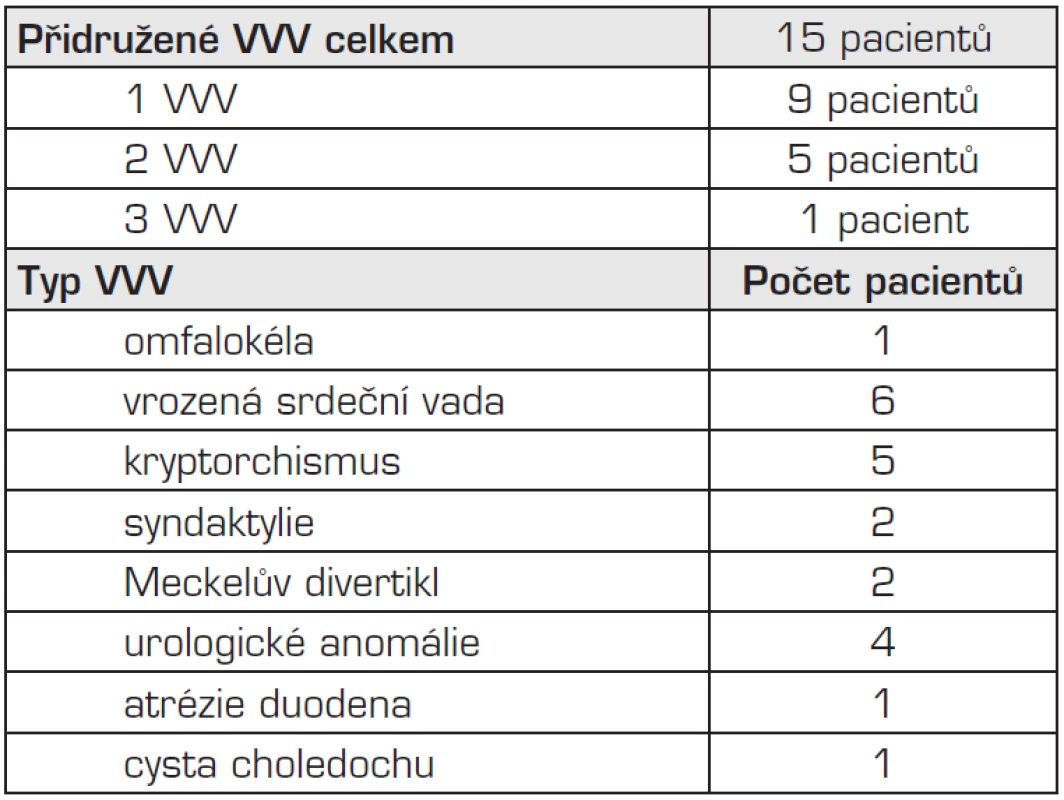
Chirurgické komplikace
Chirurgické komplikace s nutností operační revize mělo 10 dětí (18 %). Recidiva brániční kýly se vyskytla v jediném případě, a to u pacienta s kombinací brániční kýly a omfalokély. Časnou pooperační komplikaci v operační ráně (infekce, dehiscence) jsme zaznamenali u 2 pacientů. Pozdní ileus z adhezí, který si vyžádal operační revizi s rozrušením srůstů, se vyskytl u 7 pacientů.
Gastroezofageální reflux a zažívací obtíže
Klinické příznaky gastroezofageálního refluxu jako ublinkávání po jídle, zvracení, regurgitace, neprospívání a opakované respirační infekty má 15 pacientů (26 %). Ultrazvukové vyšetření na GER podstoupilo 51 dětí (90 %). Sonograficky byl GER zastižen u 16 dětí (28 %). Většina pacientů s klinickými příznaky GER (13 dětí z 15) byla úspěšně léčena konzervativně (omeprazol, ev. prepulsid). Při neúspěchu konzervativní terapie a pozitivním kompletním vyšetření (rtg pasáž, endoskopie, pH-metrie) byla u 2 pacientů provedena fundoplikace podle Nissena.
Nespecifickými zažívacími obtížemi trpí 14 pa-cientů (25 %). Jedná se o obtíže s možnou souvislostí se stavem po operaci brániční kýly (recidivující bolesti břicha, zvracení) i o stavy nejspíše nesouvisející s CDH (celiakie, zácpa).
Respirační obtíže
Respirační obtíže udává 17 dětí (30 %). Astma má potvrzeno 6 pacientů (11 %), z nich 3 užívají pravidelně léky (salbutamol, ev. při obtížích budesonid). Dvanáct pacientů (21 %) má alergii (nejčastěji pyly, prach, potravinová alergie). Porovnáním plicní nemocnosti věkových skupin (kojenci versus starší děti), jako jsou dýchací potíže (18 % vs. 33 %), astma (4 % vs. 18 %) a alergie (4 % vs. 33 %), jsme zjistili, že se plicní nemocnost s věkem zvyšuje (graf 2). Výrazně vyšší výskyt plicních onemocnění byl zjištěn u kojenců a dětí s postnatální plicní hypertenzí léčených NO (p = 0,0275). Při vyšetření plicních funkcí (nejsou předmětem tohoto sdělení) převažuje obstrukční porucha ventilace.
Graf 2. Posouzení plicní morbidity (kojenci a batolata versus starší děti). 
Kardiologické obtíže
Jedenáct dětí (19 %) bylo v době vyšetření sledováno na kardiologii: 6 z nich pro srdeční vadu (dextrokardie, prolaps mitrální chlopně, defekt síňového septa, otevřený ductus arteriosus), 5 pa-cientů pro funkční šelest.
Neurologické obtíže
Neurologickými obtížemi trpí 16 dětí (28 %). Nejčastěji se jedná o opožděný motorický vývoj (81 %) zejména v prvních měsících života, který se u převážné většiny pacientů v průběhu prvních let života normalizuje. Jeden pacient má epilepsii. Neurologické obtíže jsou podle literárních zdrojů často spojeny s použitím ECMO. Z našich dvou pacientů léčených s použitím ECMO má neurologické problémy jeden z nich. Je sledovaný pro hyperaktivitu s poruchou pozornosti. Druhý pacient je neurologicky v pořádku.
Oční obtíže
Jedenáct dětí (19 %) je dispenzarizováno očním lékařem pro poruchy vizu s nutností korekce zraku brýlemi.
DISKUSE
Většina rodičů hodnotí kvalitu života svých dětí po operaci vrozené brániční kýly jako velmi dobrou, srovnatelnou s vrstevníky. Je to pochopitelné vzhledem k tomu, jak závažný stav byl řešen u těchto pacientů po narození. Ze starších dětí 91 % pa-cientů po operaci CDH navštěvuje základní školu, 82 % závodně sportuje nebo se bez problémů účastní hodin školní tělesné výchovy.
Na druhou stranu z našich výsledků i z literatury vyplývá, že nemocnost dětí po operaci CDH je vyšší než v běžné populaci a děti vyžadují cílenou dispenzární péči. Průměrně 87 % přeživších pacientů po operaci vrozené brániční kýly má déle trvající přidružené plicní, gastrointestinální a neurologické obtíže [21].
Pacienti po operaci brániční hernie mají nižší tělesnou výšku, hmotnost a BMI ve srovnání s populační normou. Na druhou stranu 75 % dětí v naší studii bylo v populační normě (±2 SD) což je uspokojivý výsledek. Pod populační normou, tedy pod 3. percentilem, byla tělesná výška u 3 dětí, BMI u 5 a tělesná hmotnost u 8 dětí. Tělesná hmotnost koreluje s věkem r = 0,35 (p <0,05). Zdá se tedy, že je tu tendence ke zlepšení stavu výživy. Za příčinu nutričních problémů je nejčastěji označován gastroezofageální reflux, averze polykání a plicní morbidita [14]. GER může být příčinou recidivujících respiračních infektů, neprospívání, zvracení a poruch růstu u 20–84 % pacientů během prvních tří let života. Přesný mechanismus vzniku GER u pacientů s CDH není znám. Peetsold a kol. [8] udávají za možné příčiny zvýšený nitrobřišní tlak repozicí orgánů z hrudníku, abnormální embryonální vývoj gastroezofageální junkce s rudimentárními nebo nevyvinutými bráničními krúry, porušení Hisova úhlu a abnormality ve velikosti jícnu (zejména jeho dilatace). Při selhání konzervativní léčby (režimová opatření, inhibitory protonové pumpy atd.) je u pacientů s masivním refluxem a závažnými klinickými obtížemi nutné přistoupit k chirurgickému řešení – fundoplikaci podle Nissena. Nejčastěji k fundoplikaci dospějí pacienti, u kterých byla provedena rekonstrukce bránice s použitím záplaty, a pa-cienti, kteří měli po narození játra v hrudníku [22]. V zahraniční literatuře je indikace k fundoplikaci četnější (23 %) [22] oproti výsledkům v našem souboru (4 %). Někteří autoři se dokonce přiklánějí k provedení semifundoplikace u rizikových novorozenců již během operace brániční kýly [23].
Plicní morbidita zahrnující plicní hypoplazii, bronchopulmonální dysplazii a perzistující plicní hypertenzi je nejčastějším a nejvýraznějším problémem dětí s vrozenou brániční kýlou přežívajících novorozenecké období a postihuje průměrně 30–50 % pacientů [9, 11, 12], což odpovídá i incidenci v našem souboru (30 %). Déletrvající umělá plicní ventilace v perinatálním období je spojena s horšími plicními funkcemi [11].
V klinické praxi se pak setkáváme s chronickými respiračními problémy, recidivujícími infekcemi a astmatem [8, 9, 24–27]. Výskyt astmatu koreluje s bronchiální hyperreaktivitou, kterou u pacientů po operaci CDH nacházíme. Předpokládá se, že její příčinou je spíše mechanické poškození plic při dlouhodobé umělé plicní ventilaci než plicní hypoplazie [11]. Nové techniky měření plicních funkcí už ve velmi časném věku (kojenci, batolata) mohou přispět např. k časné detekci astmatu v raném věku a možnosti zahájení intenzivní dispenzarizace a cílené léčby [28–31].
Neurologické abnormality jsou uváděny v závislosti na hypoxickém poškození mozku a léčbě pomocí ECMO [12]. ECMO terapie je v tomto případě riziková zejména pro použití antikoagulancií. Obecně se neurologické obtíže vyskytují u 10–30 % pacientů léčených pomocí ECMO [8, 12]. Mezi nejčastější neurologické poruchy patří zpomalení kognitivních i motorických funkcí, hyperaktivita, poruchy soustředěnosti, řečové poruchy apod. Vyskytují se zejména v souvislosti s prolongovanou ventilací pacientů [32] a u dětí s chromozomálními aberacemi.
Dalším nepříznivým následkem intenzivní péče o tyto pacienty může být poškození sluchu. Obecně přijatými příčinami jsou ototoxické léky užívané k léčbě perzistující plicní hypertenze, závažná hypoxemie a prolongovaná ventilace pacientů a terapie ECMO [12]. Zahraniční literatura uvádí poruchy sluchu až u 10 % pacientů s CDH v průběhu prvních tří let života [33]. V našem souboru jsme nezaznamenali žádného pacienta s poruchou sluchu.
Závažným faktorem determinujícím přežití pacientů s CDH jsou přidružené vrozené vývojové anomálie. Podle Peetsolda a kol. [8] se vyskytují u 33–50 % pacientů, což odpovídá i výskytu v našem souboru. Jedná se jak o život ohrožující VVV (kardiovaskulární vady, chromozomální aberace), tak o vady neohrožující přímo na životě (defekt síňového a komorového septa, Meckelův divertikl apod.).
Z dlouhodobého hlediska nacházíme u pacientů po operaci brániční kýly skeletální deformity, jako jsou asymetrie hrudníku, pectus excavatum a skolióza [25]. Na skeletálních deformitách se spolupodílí hypoplazie hemithoraxu při hypoplastické plíci a plastika rozsáhlého defektu bránice. Rekonstrukci defektu bránice je možné provést buď primární plastikou, přenosem svalového laloku, nebo využitím záplaty ze syntetického materiálu (PTFE – Gore-Tex) [4, 13, 34–36]. Na základě naší studie jsme zjistili, že rekonstrukce velkých vrozených defektů bránice rigidní syntetickou záplatou je z hlediska rostoucího dětského organismu akceptovatelnou metodou [1, 34]. Deformity hrudníku se vyskytují podle zahraničních autorů u 46 % pa-cientů, což odpovídá i pozorování v našem souboru (42 %), a mohou být příčinou abnormálních plicních funkcí [9, 37].
ZÁVĚR
CDH je typem komplexní dětské chirurgické nemoci, která vyžaduje život zachraňující léčbu ihned po narození a významná část přežívajících potřebuje dlouhodobou léčbu pro pokračující medicínské problémy. Celková kvalita života je u 77 % těchto pacientů hodnocena jako příznivá, ale dlouhodobé sledování a odborné konzultace se specialisty v příslušných oborech, tj. dětského chirurga, pneumologa, gastroenterologa, ortopeda, otorinolaryngologa, nutričního specialisty, antropologa, neurologa a dalších, jsou nezbytné. Domníváme se, že spoluprací ošetřujícího pediatra a multioborové specializované péče ve FN Motol je možné optimalizovat následnou péči o tyto pacienty a přispět tak ke zlepšení kvality jejich života.
Práce vznikla za podpory výzkumného projektu NS 10572-3/2009 IGA MZ ČR a GAUK 62809.
Došlo: 3. 11. 2011
Přijato: 3. 8. 2012
MUDr. Petra Rounová
Klinika dětské chirurgie UK 2. LF
FN Motol
V Úvalu 84
150 06 Praha 5
e-mail: petra.rounova@gmail.com
Zdroje
1. Rygl M, Pycha K, Stranak Z, et al. Congenital diaphragmatic hernia: onset of respiratory distress and size of the defect: analysis of the outcome in 104 neonates. Pediatr Surg Int 2007; 23 (1): 27–31.
2. Lally KP, Lally PA, Lasky RE, et al. Defect size determines survival in infants with congenital diaphragmatic hernia. Pediatrics 2007; 120 (3): e651–657.
3. Golombek SG. The history of congenital diaphragmatic hernia from 1850s to the present. J Perinatol 2002; 22 (3): 242–246.
4. Doyle NM, Lally KP. The CDH Study Group and advances in the clinical care of the patient with congenital diaphragmatic hernia. Semin Perinatol 2004; 28 (3): 174–184.
5. Chiu P, Hedrick HL. Postnatal management and long-term outcome for survivors with congenital diaphragmatic hernia. Prenat Diagn 2008; 28 (7): 592–603.
6. Chen C, Jeruss S, Chapman JS, et al. Long-term functional impact of congenital diaphragmatic hernia repair on children. J Pediatr Surg 2007; 42 (4): 657–665.
7. Downard CD. Congenital diaphragmatic hernia: an ongoing clinical challenge. Curr Opin Pediatr 2008; 20 (3): 300–304.
8. Peetsold MG, Heij HA, Kneepkens CM, et al. The long-term follow-up of patients with a congenital diaphragmatic hernia: a broad spectrum of morbidity. Pediatr Surg Int 2009; 25 (1): 1–17.
9. Trachsel D, Selvadurai H, Bohn D, et al. Long-term pulmonary morbidity in survivors of congenital diaphragmatic hernia. Pediatr Pulmonol 2005; 39 (5): 433–439.
10. Jancelewicz T, Vu LT, Keller RL, et al. Long-term surgical outcomes in congenital diaphragmatic hernia: observations from a single institution. J Pediatr Surg 2010; 45 (1): 155–160; discussion 160.
11. Ijsselstijn H, Tibboel D, Hop WJ, et al. Long-term pulmonary sequelae in children with congenital dia-phragmatic hernia. Am J Respir Crit Care Med 1997; 155 (1): 174–180.
12. Bagolan P, Morini F. Long-term follow up of infants with congenital diaphragmatic hernia. Semin Pediatr Surg 2007; 16 (2): 134–144.
13. Grethel EJ, Cortes RA, Wagner AJ, et al. Prosthetic patches for congenital diaphragmatic hernia repair: Surgisis vs Gore-Tex. J Pediatr Surg 2006; 41 (1): 29–33; discussion 29–33.
14. Koivusalo AI, Pakarinen MP, Lindahl HG, et al. The cumulative incidence of significant gastroesophageal reflux in patients with congenital diaphragmatic hernia – a systematic clinical, pH-metric, and endoscopic follow-up study. J Pe-diatr Surg 2008;43(2):279-282.
15. Martin R, Saller K. Lehrbuch der Anthropologie. Stuttgart: G. Fisher Verlag, 1957.
16. Fetter V, Prokopec M, Suchý J, et al. Antropologie. Praha: Academia, 1967.
17. Bláha P, Vignerová J, Riedlová J, et al. 6. celostátní antropologický výzkum dětí a mládeže 2001, Česká republika. Základní tělesné charakteristiky 0–19 let, percentilové grafy 0–18 let, rozměry hlavy dětí 0–6 let. Praha: Státní zdravotní ústav, 2005. ISBN 80-7071-251-1.
18. Bláha P, Vignerová J, Paulová M, et al. Vývoj tělesných parametrů českých dětí a mládeže se zaměřením na rozměry hlavy (0–16 let), I. a II. díl. Praha: Státní zdravotní ústav, Univerzita Karlova Praha, 1999.
19. Vignerová J, Bláha P. Sledování růstu českých dětí a dospívajících. Norma, vyhublost, obezita. Praha: Státní zdravotní ústav, Univerzita Karlova Praha, 2001.
20. Krásničanová H, Lesný P. Kompendium pediatrické auxologie. CD-ROM. Novo Nordisk, 2005.
21. van den Hout L, Sluiter I, Gischler S, et al. Can we improve outcome of congenital diaphragmatic hernia? Pediatr Surg Int 2009; 25 (9): 733–743.
22. Diamond IR, Mah K, Kim PC, et al. Predicting the need for fundoplication at the time of congenital dia-phragmatic hernia repair. J Pediatr Surg 2007; 42 (6): 1066–1070.
23. Guner YS, Elliott S, Marr CC, et al. Anterior fundoplication at the time of congenital diaphragmatic hernia repair. Pediatr Surg Int 2009; 25 (8): 715–718.
24. Muratore CS, Kharasch V, Lund DP, et al. Pulmonary morbidity in 100 survivors of congenital diaphragmatic hernia monitored in a multidisciplinary clinic. J Pediatr Surg 2001; 36 (1): 133–140.
25. Vanamo K, Peltonen J, Rintala R, et al. Chest wall and spinal deformities in adults with congenital dia-phragmatic defects. J Pediatr Surg 1996; 31 (6): 851–854.
26. Okuyama H, Kubota A, Kawahara H, et al. Correlation between lung scintigraphy and long-term outcome in survivors of congenital diaphragmatic hernia. Pediatr Pulmonol 2006; 41 (9): 882–886.
27. Hayward MJ, Kharasch V, Sheils C, et al. Predicting inadequate long-term lung development in children with congenital diaphragmatic hernia: an analysis of longitudinal changes in ventilation and perfusion. J Pediatr Surg 2007; 42 (1): 112–116.
28. Šulc J, Zikán J, Kredba V, et al. Funkční vyšetření plic u nespolupracujících dětí. Část I. Kazuistiky v alergologii, pneumologii a ORL 2011; 8 (1):17–25.
29. Gappa M, Pillow JJ, Allen J, et al. Lung function tests in neonates and infants with chronic lung disease: lung and chest-wall mechanics. Pediatr Pulmonol 2006; 41 (4): 291–317.
30. Godfrey S, Bar-Yishay E, Avital A, et al. What is the role of tests of lung function in the management of infants with lung disease? Pediatr Pulmonol 2003; 36 (1): 1–9.
31. Godfrey S, Springer C, Bar-Yishay E. Evaluating the lung function of infants. Isr Med Assoc J 2009;11 (8): 492–497.
32. Cortes RA, Keller RL, Townsend T, et al. Survival of severe congenital diaphragmatic hernia has morbid consequences. J Pediatr Surg 2005; 40 (1): 36–45; discussion 45–36.
33. Friedman S, Chen C, Chapman JS, et al. Neurodevelopmental outcomes of congenital diaphragmatic hernia survivors followed in a multidisciplinary clinic at ages 1 and 3. J Pediatr Surg 2008; 43 (6): 1035–1043.
34. Rygl M, Pýcha K, Šnajdauf J, et al. Rekonstrukce bránice polytetrafluoretylenovou záplatou u novorozenců s vrozenou brániční kýlou. Rozhl Chir 2001; 80 (12): 628–632.
35. Clark RH, Hardin WD Jr, Hirschl RB, et al. Current surgical management of congenital diaphragmatic hernia: a report from the Congenital Diaphragmatic Hernia Study Group. J Pediatr Surg 1998; 33 (7): 1004–1009.
36. Sydorak RM, Hoffman W, Lee H, et al. Reversed latissimus dorsi muscle flap for repair of recurrent congenital diaphragmatic hernia. J Pediatr Surg 2003; 38 (3): 296–300; discussion 296–300.
37. Valfre L, Braguglia A, Conforti A, et al. Long term follow-up in high-risk congenital diaphragmatic hernia survivors: patching the diaphragm affects the outcome. J Pediatr Surg 2011; 46 (1): 52–56.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Obsah a věcný rejstříkČlánek Takzvaně problémový pacient
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2012 Číslo 6- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
-
Všetky články tohto čísla
- Obsah a věcný rejstřík
- Vyššie riziko terminálneho zlyhania obličiek u rómskych detí – dáta z pediatrického registra Slovenska
- Kvalita života a nemocnost dětí po operaci vrozené brániční kýly
- Kvalita života osob pečujících o dítě s dědičným metabolickým onemocněním
- Akutní diseminovaná encefalomyelitida
- Úskalí prenatální diagnostiky trizomie 20 a její mozaiky
- Diagnostika a terapie neurogenního měchýře u dětí
- Vývin črevného nervového systému a patogenéza Hirschsprungovej choroby
- Hygienické požadavky na mikrobiologickou bezpečnost odstříkaného mateřského mléka ve výživě nedonošených novorozenců
- Takzvaně problémový pacient
- Prim. MUDr. Tomáš Valoušek – 90 let
- Profesor Jiří Nevoral sedmdesátiletý
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Kvalita života a nemocnost dětí po operaci vrozené brániční kýly
- Úskalí prenatální diagnostiky trizomie 20 a její mozaiky
- Akutní diseminovaná encefalomyelitida
- Diagnostika a terapie neurogenního měchýře u dětí
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



