Vrodená cysta hrtana – zriedkavá príčina život ohrozujúcej obštrukcie horných dýchacích orgánov
Congenital laryngeal cyst – a rare cause for severe obstruction of upper airways
Congenital high airway obstruction syndrome (CHAOS) is a rare but life-threatening condition that results from the obstruction of the upper airways. The most common cause for CHAOS are laryngeal atresia, subglottic stenosis and complete diaphragm of larynx.
Congenital laryngeal cysts are rare condition. Although it may cause a significant obstruction of the upper airways, it generally does not significantly narrow the airways. Young children are often asymptomatic.
In this report, a newborn with severe airway obstruction at birth, caused by a giant congenital laryngeal cyst, is presented.
KEY WORDS:
obstruction of upper airways, congenital laryngeal cyst, congenital laryngeal anomalies
Autoři:
B. Uhliarová 1; G. Bugová 2; S. Nosáľ 3; P. Ďurdík 4; M. Zibolen 5; A. Hajtman 2
Působiště autorů:
ORL oddelenie, FNsP F. D. Roosevelta, Banská Bystrica
1; Klinika ORL a ChHaK UK JLF a UNM, Martin
2; Klinika detskej anesteziológie a intenzívnej medicíny UK JLF a UNM, Martin
3; Klinika detí a dorastu UK JLF a UNM, Martin
4; Klinika neonatológie UK JLF a UNM, Martin
5
Vyšlo v časopise:
Čes-slov Pediat 2017; 72 (6): 341-344.
Kategorie:
Kazuistika
Souhrn
Syndróm vrodenej obštrukcie dýchacích ciest (CHAOS) je zriedkavý ale život ohrozujúci stav, ktorý vyplýva z obštrukcie horných dýchacích ciest. Najčastejšou príčinou CHAOSu je atrézia hrtana, subglotická stenóza a kompletná diafragma hrtana.
Vrodená cysta hrtana sa vyskytuje zriedkavo. Aj keď môže byť príčinou významnej obštrukcie horných dýchacích orgánov, väčšinou nespôsobuje významnú stenózu dýchacích ciest. U malých detí je často asymptomatická.
Autori prezentujú raritný prípad novorodenca s vážnou obštrukciou horných dýchacích orgánov, ktorý bol podmienený veľkou kongenitálnou cystou hrtana.
KĽÚČOVÉ SLOVÁ:
obštrukcia horných dýchacích orgánov, vrodená cysta hrtana, vrodené anomálie hrtana
ÚVOD
Zúženie dýchacích ciest (DC) delíme podľa dĺžky trvania a rýchlosti vzniku na akútne a chronické. Podľa etiológie delíme stenózy na vrodené a získané. Podľa závažnosti môže byť zúženie DC asymptomatické, alebo sa prejavovať stridorom, prípadne dusením [1].
Termín „stridor“ pochádza z latinského slova „stridulus“, čo znamená škrípanie, strúhanie alebo hvízdanie. Stridor je drsný, ostrý zvuk rôznej intenzity vyznačený pri dýchaní v inspíriu alebo exspíriu. Stridor je klinický symptóm, s ktorým sa u pediatrických pacientov stretávame relatívne často. Vzniká pri parciálnom zúžení dýchacích ciest, kedy laminárne prúdenie vzduchu sa mení na turbulentné [2, 3].
Najčastejšou príčinou akútneho stridoru u detí je vírusová subglotická laryngitída, chronický stridor najčastejšie spôsobuje laryngomalácia. Vo väčšine prípadov príčinou stridoru sú benígne procesy, výnimočne sa môžu uplatňovať aj vážne, život ohrozujúce chorobné stavy. Stridor sa môže vyskytovať nielen pri ochoreniach respiračného systému, ale aj pri ochoreniach kardiovaskulárneho, gastrointestinálneho a nervového systému [2, 3].
KAZUISTIKA
Dieťa z prvej gravidity, anamnesticky sa matka 30 rokov liečila na gestačný diabetes, inak bola zdravá. Otec, 23 rokov, bol zdravý, súrodencov dieťa nemalo. V rodine sa vážnejšie ochorenia nevyskytovali. V 31. gestačnom týždni bol sonograficky diagnostikovaný polyhydramnion. Iné patológie plodu sa nedetegovali.
Dievčatko sa narodilo akútne v 31. gestačnom týždni sekciou v spádovej okresnej nemocnici pre hypoxiu plodu a centralizáciu obehu. Apgarovej skóre bolo 1/2/3, pôrodná hmotnosť 1130 g, dĺžka 41 cm, bez nápadnej vonkajšej somatickej stigmatizácie. Po pôrode dochádza k závažnej asfyxii, nástupu nepravidelnej spontánnej dychovej aktivity, je prítomná normokardia, hypotónia. Dievčatko bolo ihneď transportované na Neonatologickú kliniku UK JLF a UNM v Martine. Dieťa bolo zaintubované, dané na umelú pľúcnu ventiláciu (UPV), vyžadovalo oxygenoterapiu. Pri pokuse o sondovanie žalúdka sonda narážala.
Bol konzultovaný ORL lekár, ktorý laryngoskopicky diagnostikoval hladký tumorózny útvar belavej farby v oblasti hypofaryngu, ktorý obturoval vchod do hrtana a zasahoval až do orofaryngu. Bol lokalizovaný prevažne vľavo. Následne bola vykonaná tracheostómia. S odstupom 1 hodiny po operácii dieťa respiračne dekompenzuje, na zrealizovanej RTG snímke hrudníka bol nález masívneho pravostranného pneumotoraxu s kompletne skolabovaným pravým pľúcnym krídlom. Bola vykonaná drenáž pravostranného pneumotoraxu. Boli podávané ATB (ampicilín + gentamycín + vankomycín), od 2. dňa bola postupne zavedená enterálna výživa – dieťa bolo kŕmené materským mliekom cez nazogastrickú sondu s dobrou toleranciou. Hrudný drén bol zrušený na 7. deň, UPV bola potrebná 11 dní, oxygenoterapia bola ukončená po 49 dňoch.
Bolo vykonané ultrasonografické vyšetrenie obličiek s fyziologickým nálezom a mozgu s nálezom mierne rozšírených postranných komôr, mozgové tkanivo bolo bez ložiskových zmien, EEG vyšetrenie bolo v norme. Kardiologické vyšetrenie diagnostikovalo foramen ovale apertum, kardiologicky stabilizované. Bolo doplnené cytogenetické vyšetrenie, ktoré potvrdilo normálny karyotyp 46 XX, bez patologických zmien.
V priebehu hospitalizácie dochádza pri manipulácii s dieťaťom k náhodnej dekanylácii (vypadnutie tracheostomickej kanyly) s epizódou premodrania dieťaťa. Pokus o orotracheálnu intubáciu nebol úspešný, privolaný ORL lekár opätovne zaviedol tracheostomickú kanylu (TSK). Následne bolo dýchanie voľné. V dokumentácii bol záznam o odsatí belavej hustej tekutiny z dutiny ústnej. Pri následnej ORL kontrole (po epizóde dekanylácie) laryngoskopickým vyšetrením sa tumor v oblasti hypofaryngolaryngu nediagnostikoval. Bol prítomný opuch supraglotických štruktúr, vchod od hrtana bol voľný.
Následne bolo v celkovej anestézii vykonané bronchofibroskopické vyšetrenie (vek dieťaťa 6 týždňov) s nálezom edému supraglotickej oblasti, ktorá je ťažko priechodná. Tumorózny útvar, ktorý bol identifikovaný pred tracheostómiou, nebol detegovaný. Subgloticky bola naznačená malácia primeraná veku, ktorá naviac zužuje lúmen subglotického priestoru. Dekanylácia nebola indikovaná – s veľkou pravdepodobnosťou by po dekanylácii došlo k obštrukcii v supra- a subglotickom priestore. Po 3 mesiacoch (102 dní po narodení) bolo dieťa v stabilizovanom stave prepustené do ambulantnej starostlivosti.
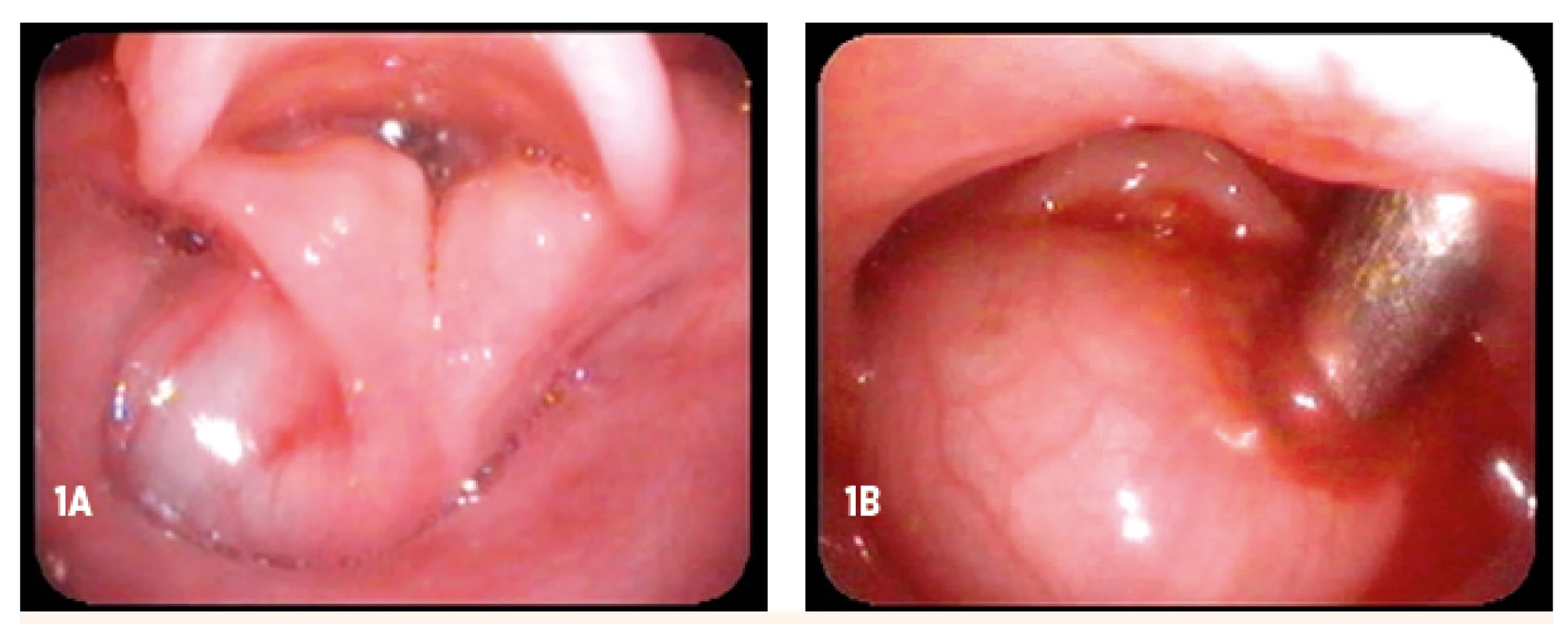
Tri mesiace po bronchofibroskopickom vyšetrení (5 mesiacov veku dieťaťa) bolo realizované sonografické vyšetrenie krku s nálezom dobre ohraničeného anechogénneho cystického okrúhleho útvaru o priemere 23 mm, s dobre vyznačenou stenou hrúbky 2 mm, útvar bol bez vaskularizácie. Následne bolo v celkovej anestézii vykonané bronchofibroskopické vyšetrenie. Laryngoskopicky bol identifikovaný tenkostenný cystický útvar, ktorý prolaboval až do ezofágu. Cystický útvar vyrastal z aryepiglotickej riasy vľavo a kompletne vypĺňal piriformný sínus vľavo (obr. 1A). Po povytiahnutí ventrálne cystický útvar obturoval kompletne vchod do hrtana a prolaboval až do orofaryngu (obr. 1B). Následne bola realizovaná pod endoskopickou vizuálnou kontrolou exstirpácia cystického útvaru supraglotis. Histopatologické vyšetrenie odoslaného cystického útvaru potvrdilo benígnu cystu hrtana. Kontrolné fibroskopické vyšetrenie realizované týždeň po operácii diagnostikovalo edém supraglotických štruktúr, bez známok recidívy tumoru supraglotis. Glotická a subglotická oblasť bola bez deformít. Pooperačný nález bol primeraný.
O 2 mesiace (7 mesiacov veku dieťaťa, dieťa prospieva, prehĺta voľne tekutú aj tuhú stravu, dýchanie cez TSK voľné) bola realizovaná kontrolná bronchofibroskópia v celkovej anestézii s nálezom regresie opuchu supraglotických štruktúr, ktoré sú formované. Vchod do hrtana bol voľný. V postkrikoidnej oblasti bol detegovaný neprekrvený, voľne pohyblivý, ohraničený, elastický útvar, veľkosti do 2 cm, ktorý nedosahuje Kilianov zvierač. V diferenciálnej diagnostike išlo klinicky o prolaps sliznice event. o reziduum cysty. Obidva piriformné recesy boli voľné, hlasivky boli hladké, šedé, symetricky pohyblivé, hlasivková štrbina dostatočná, subglotický priestor bol bez anatomických deformít. Bolo doplnené CT vyšetrenie, ktoré natívne ani postkontrastne nediferencovalo tumorózne zmeny v oblasti hltana či hrtana. Dekanylácia zatiaľ nebola indikovaná. Bola odporúčaná postupná obturácia tracheostomickej kanyly a kontrolná bronchofibroskópia s odstupom 3–4 mesiacov.
O 4 mesiace (11 mesiacov veku dieťaťa) bolo realizované kontrolné bronchofibroskopické vyšetrenie v celkovej anestézii. V postkrikoidnej oblasti perzistuje neprekrvený elastický útvar, veľkosti 15x10 mm, voľne pohyblivý, nedosahuje Kilianov zvierač, neobturuje vchod do hrtana. Ostatný nález v hypofaryngu a laryngu bol fyziologický. V porovnaní s predchádzajúcim vyšetrením útvar regredoval, celkovo bol nález zlepšený. Bola odporúčaná obturácia TSK a kontrolné endoskopické vyšetrenie.
O 6 mesiacov (17 mesiacov veku dieťaťa) bolo vykonané kontrolné endoskopické vyšetrenie v celkovej anestézii. V postkrikoidnej oblasti je prítomné hladké, elastické vyklenutie veľkosti do 1 cm (v.s. prolaps sliznice), neobturuje vchod do hrtana ani pažeráka (obr. 2A). Epiglotis je primeraného tvaru a veľkosti, vchod do hrtana je voľný. Piriformné recesy sú voľné, hlasivky hladké, šedé, symetricky pohyblivé, hlasivková štrbina je dostatočná, subglotický priestor bez anatomických deformácií. Nad tracheostómiou je na prednej stene v oblasti 3.–4. prstenca trachey prítomná granulácia, ktorá takmer kompletne obturuje celý lúmen trachey (obr. 2B, C). Ostatný nález v dolných dýchacích cestách bol fyziologický.
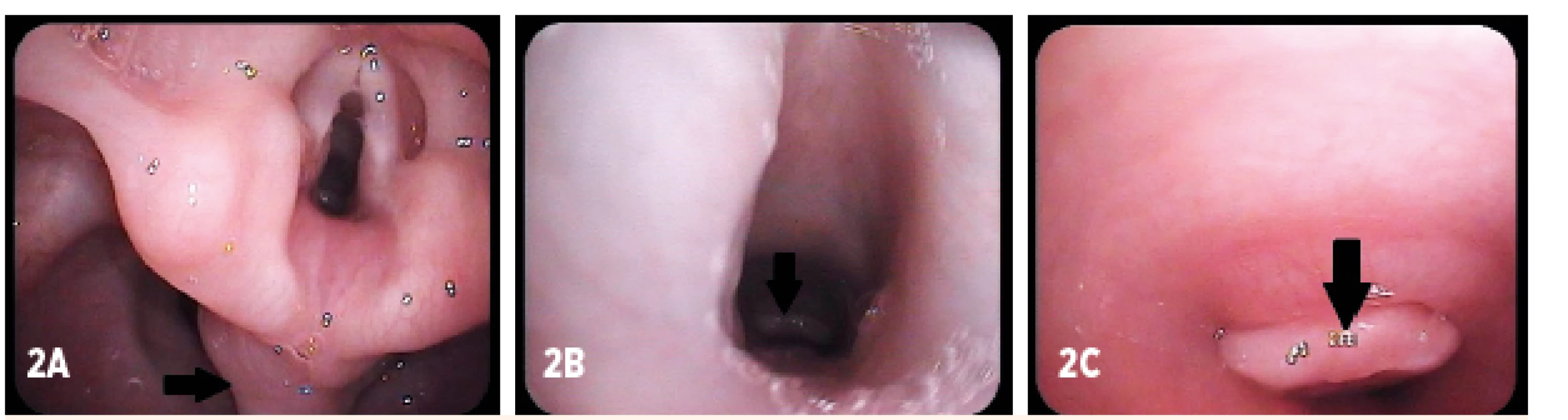
Granulácia z oblasti tracheostomického kanála bola odstránená. Následne bolo dieťa dekanylované (vek dieťaťa 18 mesiacov). Dieťa dýcha voľne, tracheostomický kanál sa spontánne uzatvoril. Tuhú aj tekutú stravu prijíma bez obtiaží.
O 6 mesiacov (24 mesiacov veku dieťaťa) bolo vykonané kontrolné endoskopické vyšetrenie v celkovej anestézii s fyziologickým nálezom v oblasti horných aj dolných dýchacích orgánov, bez známok recidívy cysty hrtana.
DISKUSIA
Syndróm vrodenej obštrukcie dýchacích ciest (congenital high airways obstruction syndrome, CHAOS) je zriedkavý, ale život ohrozujúci stav. Syndróm je spôsobený kompletnou alebo takmer kompletnou obštrukciou horných dýchacích orgánov. Distálne od atrézie/stenózy sú dýchacie cesty rozšírené, pľúca sú zväčšené, echogénne, bránica je plochá až invertovaná, vyvíja sa fetálny ascites, prípadne hydrops plodu. Prenatálne je možné syndróm diagnostikovať ultrasonograficky [4].
CHAOS sa vyskytuje sporadicky, presná incidencia nie je známa [5]. Najčastejšou príčinou CHAOSu je atrézia hrtana, subglotická stenóza a kompletná diafragma hrtana [4, 6].
Vrodená cysta hrtana je veľmi zriedkavá vývojová anomália hrtana. Najčastejšie ide o cystu aryepiglotickej riasy. Aj keď môže spôsobiť vážnu stenózu dýchacích orgánov, väčšinou je asymptomatická. Cysta hrtana ako príčina obštrukcie dýchacích orgánov v neonatálnom období je raritná. Doteraz bolo publikovaných iba zopár kazuistík, týkajúcich sa cysty hrtana ako príčiny CHAOSu, ktoré končili smrťou novorodenca [6–8]. V našej kazuistike opisujeme veľmi zriedkavý prípad prematúrneho novorodenca s významnou obštrukciou dýchacích orgánov, ktorú spôsobila kongenitálna cysta hrtana zasahujúca až do orofaryngu. Prenatálne bol prítomný polyhydramnion, ktorý tvorí súčasť triády antenatálnej diagnostiky CHAOSu: veľké, hyperechogénne pľúca, plochá až invertovaná bránica a fetálny ascites a/alebo hydrops plodu. Neprítomnosť ostatných sonografických známok CHAOSu v našej kazuistike možno vysvetliť parciálnou obštrukciou dýchacích ciest. Aj iní autori spozorovali neprítomnosť ostatných sonografických známok CHAOSu, ak obštrukcia horných dýchacích orgánov bola do 30. gestačného týždňa iba čiastočná [5, 6, 9]. Polyhydramnion je pravdepodobne výsledkom kompresie pažeráka dilatovanými dýchacími cestami a zvýšeného objemu pľúc s následnou zníženou ingesciou plodovej vody [4, 6, 10]. Väčšina prípadov CHAOSu, ktorá nebola diagnostikovaná antenatálne, končí smrťou dieťaťa [6, 9, 11]. Prenatálna diagnostika je preto veľmi dôležitá. Na tento syndróm je preto potrebné myslieť pri ultrazvukovom náleze polyhydramnionu aj bez ostatných sonografických známok obštrukcie dýchacích orgánov.
Správna a skorá prenatálna diagnostika syndrómu obštrukcie horných dýchacích ciest umožňuje plánovať liečbu plodu s vysokým rizikom perinatálneho úmrtia, a to výkonom realizovaným mimo maternice (ex utero intrapartum treatment, EXIT). Výkon EXIT je vhodný pre prenatálne diagnostikované fetálne anomálie, ktoré spôsobujú kompresiu dýchacích ciest plodu. V indikovaných prípadoch (normálny karyotyp, neprítomnosť iných vrodených vývojových chýb, technicky realizovateľný výkon) je možné touto metódou riešiť aj obštrukciu horných dýchacích orgánov [12]. EXIT je modifikovaný spôsob cisárskeho rezu, ktorý vyžaduje prítomnosť skúseného multidisciplinárneho tímu. Hlavným rozdielom medzi postupom EXIT a cisárskym rezom je udržiavanie maternice v hypotónii v priebehu výkonu s využitím inhalačných anestetík [12–15]. Chirurgický zákrok by mal byť vykonaný po cisárskom reze, ale ešte pred preťatím pupočnej šnúry, aby bol plod naďalej vyživovaný matkinou placentou a nemusel tak dýchať vlastnými pľúcami. EXIT dáva chirurgom dostatočný čas na vykonanie množstva procedúr potrebných na zaistenie dýchacích ciest dieťaťa. Kým sa pupočná šnúra pretne a dieťa začne dýchať, lekársky tím zaistí jeho dýchacie cesty (intubáciou alebo trachetómiou). Matka je v celkovej anestézii. Po ukončení operácie plodu a jeho stabilizácii sa prestrihne pupočná šnúra a dieťa sa porodí [4, 12].
V našej kazuistike sa CHAOS diagnostikoval až postnatálne. Dýchacie orgány bolo možné zaistiť orotracheálnou intubáciou,ktorú vykonal skúsený neonatológ. Následne bola realizovaná tracheotómia. Tracheotómia bola indikovaná na základe interdisciplinárnej spolupráce viacerých odborníkov, a to na základe neistej budúcnosti prematúrneho novorodenca s obštrukciou horných dýchacích orgánov nejasnej etiológie, kedy tracheotómia predstavovala najbezpečnejšiu metódu zaistenia dýchacích orgánov. Samotná cysta bola exstirpovaná pod endoskopickou kontrolou v spolupráci viacerých špecialistov (ORL lekár, pediater – bronchoskopista, detský anesteziológ, neonatológ). V súčasnosti má dievčatko dva roky, je dekanylované, stómia na krku je uzavretá, dýcha spontánne per vias naturales, bez známok pokojového či námahového stridoru alebo dyspnoe, hlas je zvučný, prehĺta voľne tekutú aj tuhú stravu. Lokálne bez známok recidívy cysty hrtana. Psychomotoricky vývoj je veku primeraný. Dieťa ostáva v dispenzarizácii ORL lekára.
ZÁVER
Vrodená cysta hrtana je veľmi zriedkavá vývojová anomália hrtana. U väčšiny pacientov je asymptomatická. Cysta hrtana ako príčina CHAOSu je raritná.
Antenatálne je možné syndróm vrodenej obštrukcie horných dýchacích orgánov diagnostikovať ultrasonograficky – polyhydramnion, hyperechogénne pľúca, plochá až invertovaná bránica a fetálny ascites a/alebo hydrops plodu. Na tento syndróm je však potrebné myslieť pri ultrazvukovom náleze polyhydramnionu aj bez ostatných sonografických známok obštrukcie dýchacích orgánov. Správna a skorá prenatálna diagnostika syndrómu obštrukcie horných dýchacích orgánov umožňuje plánovať pôrod a liečbu plodu s vysokým rizikom perinatálneho úmrtia, a tým zvýšiť prežívanie novorodencov s touto diagnózou.
Došlo: 11. 1. 2017
Přijato: 2. 3. 2017
MUDr. Barbora Uhliarová, PhD.
ORL oddelenie FNsP F. D. Roosevelta
Nám. L. Svobodu 1
974 01 Banská Bystrica
Slovenská republika
e-mail: b.uhliarova@gmail.com
Zdroje
1. Janoušek P, Kabelka Z, Marková M. Zúžení hrtanu a průdušnice u dětí. Otorinolaryng a Foniat (Prague) 2006; 55 (3): 161–167.
2. Klochanová I, Jovankovičová A, Staníková A, Majáková L. Diferenciálna diagnostika inspiračného stridoru ako vrodenej vývojovej anomálie. Pediatr Prax 2015; 16 (2): 57–61.
3. Kapellerová A, Dzurenková A. Stridor v detskom veku – príčiny a diagnóza. Pediatr Prax 2008; 1: 12–14.
4. Hedrick MH, Ferro MM, Filly RA, et al. Congenital high airway obstrution syndrome (CHAOS): a potential for perinatal intervention. J Pediatr Surg 1994; 29: 271–274.
5. Vanhaesebrouck P, Coen K, Defoort P, et al. Evidence for autosomal dominant inheritance in prenatally diagnosed CHAOS. Eur J Pediatr 2006; 165: 706–708.
6. Cunha MS, Janeiro P, Fernandes R, et al. Congenital laryngomucocoele: a rare cause for CHAOS. BMJ Case Rep 2009; 2009: bcr07.2008.0595.
7. Kislal FM, Acar B, Inan Y, Degerli S, Günbey E. Giant congenital epiglottic cyst presenting with airway obstruction at birth. J Craniofac Surg 2012; 23 (2): 602–603.
8. Prowse S, Knight L. Congenital cysts of the infant larynx. Int J Pediatr Otorhinolaryngol 2012; 76 (5): 708–711.
9. Okuyama H, Kubota A, Kawahara H, et al. Congenital laryngeal atresia associated with esophageal atresia and tracheoesophageal fistula: a case of long-term survival. J Pediatr Surg 2006; 41: E29–32.
10. Lim BF-Y, Crombleholme TM, Hedrick HL, et al. Congenital high airway obstrution syndrome: natural history and management. J Pediatr Surg 2003; 38: 940–945.
11. Shimabukuro F, Sakumoto K, Masamoto H, et al. A case of congenital high airway obstruction syndrome managed by ex-utero intrapartum treatment: case report and review of the litararture. Am J Perinatol 2007; 24: 197–201.
12. Ferianec V. Fetálna terapia. Bratislava: Univerzita Komenského, Lekárska fakulta, 2014: 1–97.
13. Hirose S, Harrison MR. The ex utero intrapartum treatment (EXIT) procedure. Semin Neonatol 2003; 8: 207–214.
14. Lim BF-Y, Crombleholme TM, Hedrick HL, et al. Congenital high airway obstrution syndrome: natural history and management. J Pediatr Surg 2003; 38: 940–945.
15. Bouchard S, Johnson MP, Flake AW, et al. The EXIT procedure: experience and outcome in 31 cases. J Pediatr Surg 2002; 37: 418–426.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorastČlánok vyšiel v časopise
Česko-slovenská pediatrie

2017 Číslo 6
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
- Léčba bolesti a horečky u dětí
Najčítanejšie v tomto čísle
- Holoprosencefalie
- Odporúčania pre pohybovú aktivitu detí a mládeže na Slovensku (6–18 rokov)
- Nehojící se atopický ekzém
- Specifika péče o děti narozené po asistované reprodukci
