-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Je koarktace aorty v pediatrii rizikovou diagnózou?
Is coarctation of the aorta in pediatrics a risk diagnosis?
Objective: To study of the prevalence of coarctation of the aorta (COA), the date of its first symptoms occurrence in the pediatric population, and to determine the risk periods and assess the overall prognosis of the disease.
Methods: The retrospective cohort study monitoring the COA occurrence in the Moravian-Silesian Region was conducted between 1999–2018. Data from outpatient departments of pediatric cardiology were reviewed, together with genetic reports. In cases when the presence of COA was suspected prenatally, the birth of the pathological newborn was realized at a specialized centre, with following postnatal standardized examination performed by a pediatric cardiologist. Also, a pediatric cardiologist was present at all autopsies. Genetic testing was performed in indicated cases.
Results: During the monitored 20-year period, a total of 133 (0.57/1,000 cases of live birth) of COAs were observed in the total population of 232,300 children. In 23% (30/133), COA was a part of another complex heart defect. In the total of 103 cases (0.44/1000), COA was a major defect. COA was detected in 27% (28/103) prenatally, and in 73% (75/103) postnatally. In the postnatal period, the main symptom was murmur in 6% (27/75), critical symptomatology in 25% (19/75), dyspnoea in 12% (9/75), hypertension in 9% (7/75), and weakened pulsation of femoral arteries in 3% (2/75) of cases. Most frequently, COA was manifested in early newborns and infants in 32% (24/75) and 33% (25/75) of cases, respectively.
Conclusions: COA is a common, severe, and potentially critical VSV, with the risk of clinical manifestations at any stage of childhood. The rate of prenatal detection is low. In the postnatal period, COA was manifested in early neonates by critical symptomatology and in infants by heart murmur. Most findings require a surgical solution, which is usually associated with a very good prognosis.
Keywords:
coarctation of the aorta – congenital heart defect – screening – echocardiography – critical disease – murmur – hypertension
Autori: J. Pavlíček 1,2; E. Klásková 3; S. Kaprálová 3; A. Palátová 3; E. Doležálková 4; A. Piegzová 4; R. Špaček 4; H. Wiedermannová 5; H. Burčková 5; T. Gruszka 1
Pôsobisko autorov: Oddělení dětské a prenatální kardiologie, Klinika dětského lékařství FN a LF OU Ostrava 1; Centrum biomedicínského výzkumu, FN Hradec Králové 2; Dětská klinika FN a LF UP Olomouc 3; Gynekologicko-porodnická klinika FN a LF OU Ostrava 4; Oddělení neonatologie, FN a LF OU Ostrava 5
Vyšlo v časopise: Čes-slov Pediat 2019; 74 (8): 458-464.
Kategória: Původní práce
Súhrn
Cíl práce: Studium výskytu koarktace aorty (COA), datace jejích prvních příznaků v pediatrické populaci, stanovení rizikových období a celkové prognózy tohoto onemocnění.
Metodika: Retrospektivní studie 1999–2018. Sledování výskytu COA v populaci Moravskoslezského kraje. Revize dat z ambulancí dětských kardiologií a genetických hlášení. Při prenatální suspekci na COA porod novorozence na specializovaném pracovišti. Postnatálně standardizované komplexní vyšetření dětským kardiologem. Při umělém ukončení gravidity u autopsie vždy přítomnost dětského kardiologa s přesným popisem vady. Genetické došetření v indikovaných případech.
Výsledky: Ve sledovaném 20letém období se v populaci 232 300 živě narozených vyskytlo celkem 133 (0,57/1000) COA. Ve 23 % (30/133) byla COA součástí jiné komplexní vady. Celkově ve 103 případech (0,44/1000) tvořila COA hlavní kardiologickou diagnózu. Prenatálně detekovaných bylo 27 % (28/103), postnatálně 73 % (75/103) COA. Postnatálně se COA projevily srdečním šelestem u 36 % (27/75), kritickou symptomatologií u 25 % (19/75), dyspnoí u 12 % (9/75), hypertenzí u 9 % (7/75), oslabenou pulzací femorálních arterií u 3 % (2/75) dětí. Nejčastěji se COA projevila u časného novorozence a u kojence ve 32 % (24/75), respektive ve 33 % (25/75).
Závěr: Koarktace aorty je častá, významná, potenciálně kritická vrozená srdeční vada s rizikem klinických projevů v kterémkoliv dětském věku. Prenatální detekce je nízká. Postnatálně se nejčastěji COA projevila u časných novorozenců kritickou symptomatologií a u kojenců srdečním šelestem. Většina nálezů vyžaduje operační řešení a má velmi dobrou prognózu.
Klíčová slova:
koarktace aorty – vrozená srdeční vada – echokardiografie – kritická vada – šelest – hypertenze – screening
ÚVOD
Koarktace aorty (COA) je vrozená srdeční vada (VSV), která je charakterizována zúžením aortálního isthmu, vzácněji zúžením hrudní nebo břišní aorty. Nejčastěji jde o vyklenutí lišty ze zadní stěny aorty naproti ústí tepenné dučeje, podle vztahu k dučeji pak popisujeme preduktální, juxtaduktální nebo postduktální COA [1]. Vyjma nejčastější juxtaduktální pozice může jít o delší tubulární zúžení nebo hypoplazii celého transverzálního aortálního oblouku. Tato vada se může sdružovat s jiným kardiálním postižením, jako je bikuspidální aortální chlopeň, defekt komorového septa, defekt atrioventrikulárního septa, transpozice velkých tepen, dvojvýtoková pravá komora nebo levostranné obstrukční vady. COA patří mezi časté VSV, je šestou nejčastější VSV a třetí nejčastější kritickou vadou, která vyžaduje urgentní operační řešení. Výskyt COA je většinou uváděn 0,3/1000 živě narozených a tato vada tvoří 5–7 % všech VSV [2, 3]. Etiologie je pravděpodobně multifaktoriální jako u ostatních VSV. COA se častěji vyskytuje u chlapců, u dívek je častou přidruženou vadou u Turnerova syndromu [4, 5], z dalších chromozomálních patologií je tuto vadu možno najít u Jacobsenova nebo Williamsova-Beurenova syndromu.
Klinickou zrádností COA je možnost projevu v jakémkoliv věku od novorozeneckého období až po dospělost. Kritické formy COA se projeví krátce po porodu většinou rychlým vývojem srdečního a renálního selhání, acidózou a šokem při uzávěru tepenné dučeje [6]. Stav může imitovat novorozenecké respirační syndromy nebo sepsi. U méně významných forem může být COA v dětském věku dlouho asymptomatická a projeví se šelestem, hypertenzí nebo oslabenými pulzacemi na femorálních arteriích. V ambulantní péči je možno vyjádřit podezření na COA při rozdílu systolického krevního tlaku na horních a dolních končetinách více než o 20 mmHg. V adolescentním a dospělém věku je pak u nepoznané COA nejčastějším symptomem vysoký krevní tlak [7]. Při podezření na tuto vadu je dětský pacient došetřen vždy dětským kardiologem, vyjma standardního vyšetření (EKG, echokardiografie) je možno doplnit CT, NMR nebo katetrizační angiografii.
Při včasné diagnóze se provedení operačního nebo katetrizačního řešení vyznačuje nízkou mortalitou a morbiditou. Problémem jsou dlouhodobě nepoznané COA, které mohou vést k zátěži levé komory, její hypertrofii, vývoji srdečního selhání včetně fatálního průběhu s náhlým úmrtím v domácích podmínkách. Ve studii Libermana et al. nebylo po narození diagnostikováno až 30 % novorozenců s COA [8]. Vzhledem k velkému časovému rozptylu prvních projevů COA v dětském věku a riziku nepříznivého průběhu u nepoznané vady autoři analyzují symptomy COA ve velké dětské populaci za dlouhé období.
Cílem práce bylo studium prevalence COA, datace jejích prvních příznaků v pediatrické populaci, stanovení rizikových období a celkové prognózy tohoto onemocnění.
SOUBOR DAT A METODIKA
Sledovanou oblastí byl Moravskoslezský (MS) kraj (1 200 000 obyvatel, průměrně 11 500 porodů ročně). Data byla hodnocena v retrospektivní 20leté studii v letech 1999–2018. Hodnocen byl výskyt COA v populaci 232 300 živě narozených dětí. Data byla revidována z ambulancí dětských kardiologů a genetických hlášení. Při prenatálním podezření na COA byla těhotná žena referována do ambulance dětského kardiologa se specializací na fetální echokardiografii. Patologická gravidita byla vždy celkově došetřena, včetně extrakardiálních anomálií a genetické konzultace. Patologické těhotenství bylo dále sledováno a porod novorozence byl volen na specializovaném pracovišti. Prenatálně nedetekované děti s COA byly při suspekci na vrozenou vadu došetřeny dětským kardiologem, vyšetření vždy zahrnovalo EKG, echokardiografii a v indikovaných případech bylo doplněno CT nebo NMR srdce a aorty. V případě úmrtí dítěte byla vždy provedena autopsie erudovaným patologem za přítomnosti dětského kardiologa.
Komplexní srdeční vady byly klasifikovány podle dominantní léze. Při přítomnosti defektu atrioventrikulárního septa byla VSV klasifikována touto diagnózou. Dvojvýtoková pravá komora byla definována odstupem aorty a plicnice převážně z pravé komory, při nasedání chlopně velké tepny nad komorovým defektem o více než 50 %. Pro další klasifikaci této vady je pak podstatný vztah defektu komorového septa k velkým tepnám, morfologie výtokového traktu pravé komory a postavení velkých tepen. Společná komora znamenala univentrikulární spojení síní a komor se dvěma nebo jednou atrioventrikulární chlopní. Při chybění mitrální nebo trikuspidální chlopně byla vada klasifikována jako jejich atrézie. Syndrom hypoplastického levého srdce znamenal malou levou komoru, postižení mitrální a aortální chlopně a hypoplazii aorty [9, 10]. Koarktace s přidruženým komorovým defektem, postižením aortální chlopně (bikuspidální chlopeň, méně významná stenóza) a postižením mitrální chlopně (morfologická anomálie chlopně, mitrální stenóza) byla v této studii klasifikována hlavní diagnózou koarktace. Kritická symptomatologie byla definována jako projev klinických známek srdečního selhávání a v některých případech cyanózy.
Výskyt prvních symptomů COA byl sledován v těchto definovaných údobích dětského věku: časný novorozenecký věk (0–7 dní), pozdní novorozenec (8–28 dní), kojenec (do ukončeného 1. roku), batolecí věk (1–3 roky), předškolní věk (4–6 let), školní věk (7–15 let), dospívání (16–18 let).
Získaná data byla uložena a zpracována v programu Microsoft Excel. Stejný program byl použit i pro popisnou statistiku a základní grafy a tabulky.
VÝSLEDKY
Koarktace jako součást komplexní vady
Ve sledovaném 20letém období bylo v MS kraji v populaci 232 300 živě narozených dětí identifikováno celkem 133 dětí (0,57/1000) s COA (schéma 1). Ve 23 % případů (30/133) byla COA součástí jiné komplexní vady, která měla jinou hlavní kardiologickou diagnózu (tab. 1). V této skupině bylo 43 % (13/30) VSV detekováno prenatálně. Celkem 6 rodin se rozhodlo pro ukončení gravidity, 7 gravidit pokračovalo. Prenatálně nebylo detekováno 17 VSV a celkem se tedy narodilo 24 dětí s komplexní VSV, kdy COA byla přidruženým nálezem. Až na jedno dítě měli všichni novorozenci projevy kritické VSV.
Schéma 1. Identifikace koarktace aorty ve sledované populaci 
Tab. 1. Komplexní vrozené srdeční vady s koarktací aorty (n = 30). 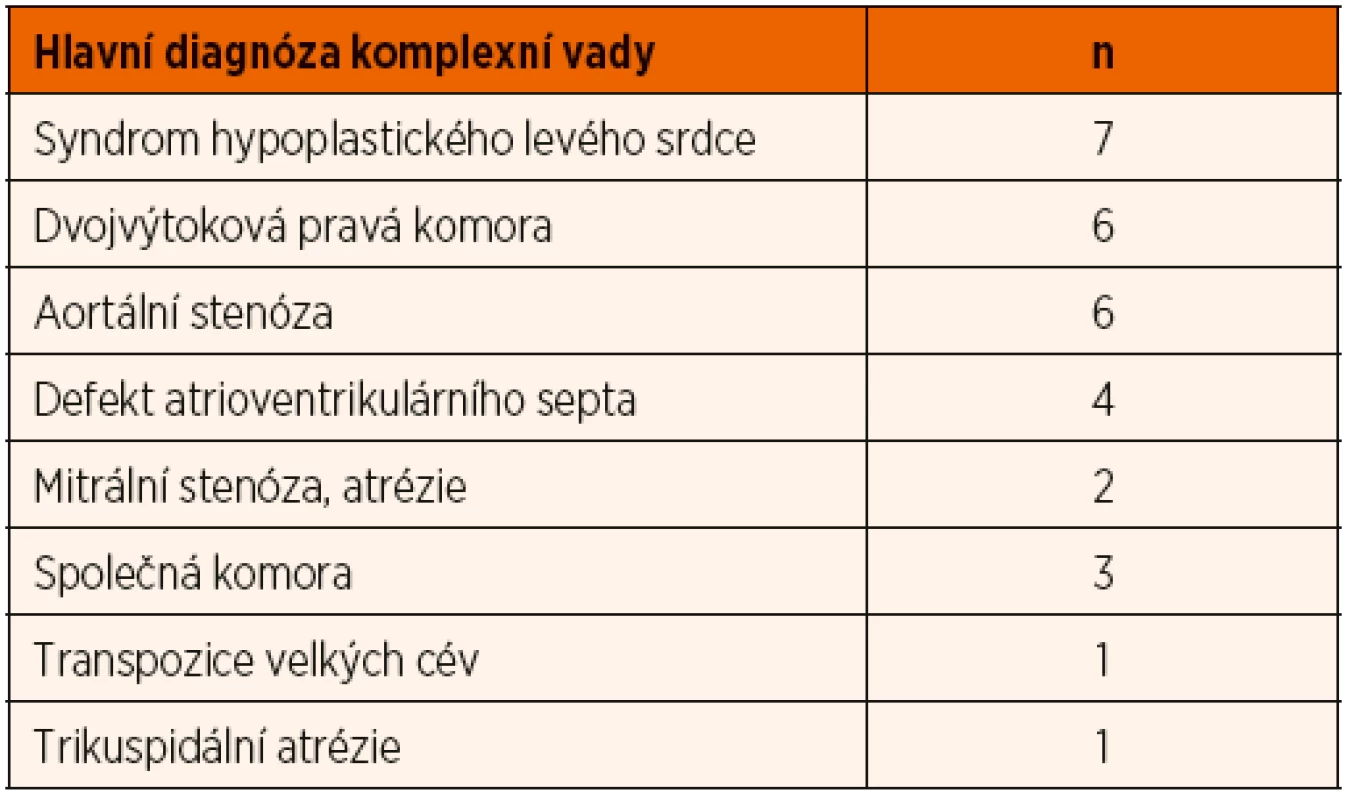
U prenatálně nedetekovaných VSV bylo 15 případů diagnostikováno v porodnici, 2 děti byly přijaty v novorozeneckém věku z domu, jedno z těchto dětí exitovalo pro progredující srdeční selhání. Všichni ostatní pacienti žijí a jsou po intervenčních řešeních jednotlivých typů VSV. Pouze ve dvou případech byla zjištěna genetická patologie (trizomie 21 u defektu atrioventrikulárního septa s COA a syndromologické postižení u malpozice velkých tepen, které je dosud geneticky nezařazeno). Jiné extrakardiální anomálie u plodů a dětí nebyly zjištěny. Tato skupina byla ze souboru vyřazena a dále byla studována symptomatologie dětí s COA jako hlavní diagnózou.
Koarktace aorty jako hlavní diagnóza
Celkově ve 103 případech (0,44/1000 živě narozených) tvořila COA hlavní kardiologickou diagnózu. Prenatálně detekovaných bylo 27 % (28/103), 6 rodin se rozhodlo pro ukončení gravidity při současném genetickém nebo jiném extrakardiálním postižení plodu (2x Turnerův, 1x Edwardsův a Pataův syndrom, vady končetin a hydrops plodu). Postnatálně bylo diagnostikovaných 73 % (75/103) případů. Celkem se tedy narodilo 97 dětí s koarktací aorty jako hlavním postižením. Genetická patologie byla postnatálně prokázána u 2 případů (Turnerův a Williamsův-Beurenův syndrom), u jednoho dítěte byla operována atrézie jícnu. U ostatních 94 dětí byla srdeční vada jako jediné postižení. Jedno dítě s izolovanou COA exitovalo na srdeční selhání při pozdní diagnóze v kojeneckém věku. Ostatní pacienti žijí, operováno bylo 87 % dětí.
Celkově 29 % (28/97) postnatálních COA bylo zcela izolovaných, u 71 % (69/97) byla popsána přidružená anomálie. Komplikující nálezy při zachování hlavní diagnózy COA byly rozloženy takto: COA s defektem komorového septa ve 23 % (22/97), COA s postižením aortální chlopně (bikuspidální, bez nebo se stenózou) v 19 % (18/97), COA se současným postižením aortální a mitrální chlopně v 12 % (12/97), COA s defektem komorového septa a postižením aortální chlopně v 7 % (7/97), COA s defektem komorového septa a postižením mitrální chlopně v 6 % (6/97) a COA s izolovanou patologií mitrální chlopně ve 4 % (4/97).
U 75 postnatálně identifikovaných případů byl nejčastějším příznakem srdeční šelest u asymptomatického dítěte, který byl diagnostickou známkou u 36 % (27/75) dětí. U 25 % (19/75) došlo k vývoji kritické symptomatologie (známky srdečního selhání, v některých případech cyanóza), u 12 % (9/75) byla hlavním příznakem dyspnoe s normálním prokrvením, 9 % (7/75) COA se projevilo hypertenzí, pouze u 3 % (2/75) byl první diagnostickou známkou oslabený pulz na femorálních arteriích. U 15 % (11/75) dětí byl jiný důvod pro finální diagnostiku COA (došetření dítěte pro jinou orgánovou patologii, vývoj COA při kontrole méně významné jiné VSV nebo sledování dětí s rizikovou perinatální anamnézou a nejasnými klinickými příznaky, jako byly epizodní změna prokrvení nebo neprospívání).
Diagnostiku COA v jednotlivých věkových obdobích popisuje graf 1. Vyjma prenatálního období dominovaly první klinické projevy u časného novorozence a kojence ve 32 % (24/75), respektive ve 33 % (25/75). Podstatná byla vazba klíčových příznaků pro jednotlivá postnatální údobí (graf 2).
Graf 1. Diagnostika koarktace v jednotlivých věkových obdobích (n = 103). 
Graf 2. Proporce postnatálních klinických příznaků v jednotlivých věkových obdobích (n = 75). 
U časného novorozence byla dominantní kritická symptomatologie v 71 % (17/24). Menší část diagnóz byla stanovena z důvodů šelestu u asymptomatického novorozence nebo jeho došetření pro jinou orgánovou patologii (anomálie gastrointestinální soustavy). U pozdních novorozenců, tj. u dětí propuštěných z porodnice, dominovaly dyspnoe a tachypnoe v 56 % (5/9), dvě děti z této skupiny měly kritickou symptomatologii pod obrazem sepse. U kojenců již převažoval šelest v 52 % (13/25), menší část byla diagnostikována pro dyspnoi nebo jiné příčiny. Srdeční šelest byl u případů COA vždy systolický, do intenzity 3/6, nikdy nebyl přítomen vír. V dokumentaci dětí převažoval poslechový nález v prekordiu, jen menší část pacientů měla uveden poslechový nález i mezi lopatkami. V batolecím a předškolním věku nebyly při menším počtu pacientů zjevné dominance některé příčiny, ve školním věku a adolescenci byla zjevným diagnostickým markerem hypertenze.
DISKUSE
Koarktace aorty je komplexní postižení. Tato vada se může klinicky projevit kdykoliv v dětském nebo až v dospělém období. Vyjma typického zúžení v oblasti isthmu aorty může být aorta zúžená v kterékoliv jiné části včetně abdominální. Obecně lze tuto vadu považovat za arteriopatii s abnormálními histologickými nálezy cévní stěny v okolí zúžení. Rizikem, obzvláště v pediatrii, je velká heterogenita symptomů, možnosti kritického chování této vady, stejně tak jako dlouhodobé asymptomatické období. Hlavní výsledky této studie jsou následující: a) počet COA ve sledovaném regionu mírně převyšuje výskyt v národních studiích; b) COA se vyskytla jako součást komplexní vady v jedné čtvrtině případů, převažovala jako hlavní postižení; c) prenatální diagnostika izolované COA byla v této studii méně častá; d) v postnatálním období byl největší záchyt COA u časných novorozenců a v kojeneckém věku.
Celková prevalence COA v České republice je podle Národního registru vrozených srdečních vad (NRVV) vedeného v Ústavu zdravotnických informací a statistiky České republiky (ÚZIS ČR) uvedena 0,53/1000 živě narozených [11], v našem souboru pak prevalence všech COA byla stanovena na 0,57/1000. V České republice je COA uváděna jako 6. nejčastější vada s prevalencí 0,33/1000 [1, 12], ve světových studiích pak nejčastěji jako 0,41/1000 [13]. V tomto souboru pak COA jako hlavní diagnóza představovala jen mírně vyšší prevalenci 0,44/1000. Srovnávané a studované skupiny mají stejnou klasifikaci, COA s komplikujícími vadami chlopní a komorovým defektem je evidována vždy jako hlavní diagnóza. Příčinou mírně vyšší prevalence v našem souboru může být zvyšující se erudice patologů a přesný popis anatomie srdce při ukončení gravidity v nižších týdnech.
Původní rozdělení na neonatální (infantilní) COA pro preduktální typ a adultní COA pro postduktální typ se již nepoužívá, v moderní klasifikaci lze použít dělení na COA sdruženou s jinou komplexní vadou a izolovanou COA bez nebo s komorovým defektem [14]. COA se často sdružuje s levostrannými obstrukčními vadami, tyto typy vad tvořily u komplexních koarktací v našem souboru přes 50 %. Méně často je COA popsána u pravostranných obstrukčních vad typu Fallotovy tetralogie, trikuspidální atrézie nebo plicní stenózy [15]. V naší studii bylo časté i uváděné spojení s defektem atrioventrikulárního septa a dvojvýtokovou pravou komorou [16]. Ve skupině komplexních vad s COA jsme nalezli pouze dvě genetické onemocnění, trizomii 21, která se ale typicky sdružovala s defektem atrioventrikulárního septa [17], a syndromologické postižení u malpozice velkých tepen, které se nepodařilo geneticky zařadit. V této skupině nebylo detekováno jiné extrakardiální onemocnění včetně cerebrálních aneuryzmat, které se uvádějí jako život ohrožující komplikace u COA [18]. U prenatálně poznaných komplexních VSV s COA se 46 % rodin rozhodlo pro ukončení gravidity, toto vysoké procento bylo ale vždy ovlivněno komplexitou vady. Česká republika se obecně vyznačuje jedním z nejvyšších procent ukončených gravidit při prenatálně poznaných závažných VSV, které se ve světových registrech pohybuje od 0 do 50 % [19].
V naší studii převažovaly COA jako hlavní diagnóza, přesto tyto izolované COA mají často přidružené patologie komorového septa, mitrální a aortální chlopně. U COA se uvádí přítomnost defektu komorového septa mezi 25–40 % a bikuspidální aortální chlopně 40–80 % případů [20–22]. V této studii mělo defekt komorového septa celkově 36 % a postižení aortální chlopně 37 % dětí. U těchto komplikujících diagnóz byla nejčastější kombinace COA s defektem komorového septa. Jen u jedné třetiny COA nebyla popsána žádná další morfologická patologie. Extrakardiální patologie jsme nalezli méně často, genetické abnormity sdružené s COA (Turnerův, Williamsův-Beurenův, Pataův a Edwardsův sy) odpovídaly publikovaným datům [4, 23, 24].
Pro možné kritické chování této vady je výhodná prenatální detekce, která redukuje neonatální morbiditu a mortalitu, odstraňuje stres z kritického stavu a rizika transferu patologického novorozence [25, 26]. Prenatální detekce COA byla ve sledovaném regionu méně úspěšná. Ve standardním skenování srdce při fetálním screeningu je doporučena jen rovina tří velkých cév [27, 28] a sagitální rovina aortálního oblouku se běžně nevyšetřuje.
I z těchto důvodů byla ve sledovaném regionu prenatálně detekována méně než jedna třetina COA, tento výsledek ale koresponduje i s jinými pracovišti [8, 29]. Podezření na COA u plodu může vyvolat asymetrie základní srdeční čtyřdutiny s rozšířením pravostranných oddílů, u rizikových gravidit lze doplnit speciální měření rozměrů a průtoků v oblasti isthmu aorty [29].
U COA jsou klinickou zrádností její různé projevy v jednotlivých věkových etapách dítěte. Těžké formy se většinou projeví v novorozeneckém věku kritickou symptomatologií, obvyklými příznaky jsou špatné periferní prokrvení dolní poloviny těla, tachypnoe, projevy srdečního selhávání, renální selhávání [30]. V našem souboru se čtvrtina postnatálních COA projevila v užším novorozeneckém věku ještě v porodnici a většina výše uvedenými kritickými projevy. Novorozenci s COA většinou nemají hypertenzi pro snížený výdej levé komory při srdečním selhávání. Menší část časných novorozenců měla asymptomatický šelest, který je způsoben rychlým průtokem krve koarktací nebo při přidružené patologii aortální chlopně [31]. Méně často COA imitovala novorozeneckou infekci, včetně horšího periferního prokrvení, které nebylo způsobeno sepsí, ale vlastní srdeční vadou. Při nejasných infekčních projevech novorozence je nutno myslet i na tuto srdeční patologii [32]. V této práci autoři zdůrazňují období pozdního novorozence, což jsou děti propuštěné z porodnice domů, u kterých se COA projevila nejčastěji dyspnoí. Toto období je vysoce rizikové, obzvláště při velmi časném propuštění novorozence z porodnice, kdy je hemodynamika ještě příznivě ovlivněna otevřenou tepennou dučejí.
U námi sledovaných novorozenců nebyla nikdy diagnóza COA stanovena jen podle špatně hmatného pulzu femorálních arterií, který by měl na tuto diagnózu upozornit vždy [33]. Otázkou je doporučené zavedení pulzní oxymetrie na dolních končetinách před propuštěním novorozence [34, 35]. Na neonatologickém oddělení FN Ostrava je tento screening zaveden, autoři ho považují za potenciálně přínosný pro detekci nejen COA, ale i ostatních významných VSV. Případy záchytu VSV pulzní oxymetrií jsou zatím spíše ojedinělé, budeme čekat na vyhodnocení delšího období používání tohoto screeningu. V literatuře se většinou příznaky v dalším věku popisují u mladších a starších dětí [15]. Autoři ještě více dělí mladší věk, protože se ukázalo, že vůbec největší záchyt postnatálních COA byl v kojeneckém věku s dominancí šelestu jako hlavního příznaku u jinak asymptomatické vady. Méně často byla hlavním příznakem dyspnoe, většinou spojená s horším pitím nebo neprospíváním. V této věkové kategorii opět nikdy nevedlo k diagnóze vyšetření pulzací v tříslech při preventivních prohlídkách, toto jsme zaznamenali až v batolecím a předškolním věku. Příčina chybění této detekce není autorům jasně známa. Jednou z možností je obtížnější nebo nesprávné provedení preventivní prohlídky u malého a neklidného dítěte. Řešením pak bude zlepšování erudice jak nemocničních, tak praktických dětských lékařů. U méně významné COA v dalším věku by měly být hlavními příznaky šelest a hypertenze [6]. Uvádí se, že vyšší krevní tlak je hlavním symptomem u starších dětí, přesahující až 80 % případů s COA a zcela dominuje v dospělosti [36]. I v naší studii byla hypertenze hlavním symptomem u školních a dospívajících dětí. COA je jednou z vad, které mohou zůstat nepoznané až do dospělého věku [37].
Při klinickém podezření na COA je vždy indikováno došetření dětským kardiologem. Rentgenový snímek hrudníku nemusí být specifický. U dětí se srdečním selháním je vidět rozšíření srdečního stínu a výraznější plicní kresba. Dilatace ascendentní aorty rozšiřuje srdeční stopku doprava, dilatace aorty nad a pod zúžením spolu se zářezem v místě COA může vytvářet deformitu ve tvaru trojky. Uzurace dolních okrajů žeber z rozšířených interkostálních arterií vidíme většinou až u starších dětí a dospělých [1, 38]. EKG je u novorozenců s COA většinou normální s převahou pravé komory, u dětí se selhanou levou komoru pak nacházíme známky její hypertrofie a ischémie. Klíčovou modalitou je echokardiografie, která má pro diagnózu COA vysokou specificitu a u většiny dětí postačuje k finální diagnostice a indikaci k řešení [39, 40]. Magnetická rezonance nebo výpočetní tomografie může pomoci zobrazit struktury oblouku aorty a isthmu, zejména při dalším pooperačním sledování nebo před reintervencemi, srdeční katetrizace a angiografie se u dětí s COA používají výjimečně.
COA má celkově dobrou prognózu. V našem souboru u izolovaných COA zemřelo pouze jedno dítě před operací, celkově bylo operováno téměř 90 % dětí a všichni pacienti žijí. Z operačních technik převažuje resekce místa COA a anastomóza end-to-end. Operační mortalita je velmi nízká, v dlouhodobém sledování jsou ale pacienti ohroženi vývojem hypertenze, nutnosti reintervence a jejich délka života je zkrácena [41]. Operační řešení v současné době u dětí převažuje, katetrizační zákrok – balonková angioplastika se jako primární řešení COA používá výjimečně. Tento výkon je metodou první volby při rekoarktaci, podle morfologie zúžení je možné angioplastiku doplnit zavedením stentu. Vzácnou komplikací je při angioplastice a stentování ruptura aorty. Všichni pacienti s COA vyžadují sledování dětským a následně i dospělým kardiologem.
ZÁVĚR
Koarktace aorty je častá, významná, potenciálně kritická VSV s rizikem klinických projevů v kterémkoliv dětském věku. Prenatální detekce byla ve sledovaném souboru nízká. Postnatálně se nejčastěji COA projevila u časných novorozenců kritickou symptomatologií a u kojenců srdečním šelestem. Většina nálezů vyžaduje operační řešení a po operaci má velmi dobrou prognózu. Vzhledem k velkému časovému rozptylu první detekce příznaků a možnosti vývoje kritické symptomatologie považujeme koarktaci aorty v pediatrii za rizikovou diagnózu.
Tato studie byla podporována grantem MZ VES 2017 (Reg. No. NV17-29111A).
Došlo: 19. 3. 2019
Přijato. 19. 6. 2019
MUDr. Jan Pavlíček, Ph.D.
Oddělení dětské a prenatální kardiologie
Klinika dětského lékařství
Fakultní nemocnice Ostrava
17. listopadu 1790
708 52 Ostrava-Poruba
e-mail: jan.pavlicek@fno.cz
Zdroje
1. Chaloupecký V, et al. Dětská kardiologie. Praha: Galén, 2006.
2. Pádua LM, Garcia LC, Rubira CJ, et al. Stent placement versus surgery for coarctation of the thoracic aorta. Cochrane Database Syst Rev 2012; 5.
3. Ringel RE, Gauvreau K, Moses H, Jenkins KJ. Coarctation of the Aorta Stent Trial (COAST): study design and rationale. Am Heart J 2012; 164 : 7–13.
4. Klásková E, Tüdös Z, Wiedermann J, et al. Postižení kardiovaskulárního systému u Turnerova syndromu. Čes-slov Pediat 2012; 67 (2): 103–111.
5. van der Linde D, Konings EE, Slager MA, et al. Birth prevalence of congenital heart disease worldwide: a systematic review and meta-analysis. J Am Coll Cardiol 2011; 58 (21): 2241–2247.
6. Torok RD, Campbell MJ, Fleming GA, Hill KD. Coarctation of the aorta: management from infancy to adulthood. World J Cardiol 2015; 7 (11): 765–777.
7. Petropoulos AC, Moschovi M, Xudiyeva A, et al. Late coarctation presenters suffer chronic hypertension resisting to medicine treatment. Peertechz J Pediatr Ther 2017; 3 (1): 001–008.
8. Liberman RF, Getz KD, Lin AE, et al. Delayed diagnosis of critical congenital heart defects: trends and associated factors. Pediatrics 2014; 134: e373–e381.
9. Marek J, Tomek V, Škovránek J, et al. Prenatal ultrasound screening of congenital heart disease in an unselected national population: a 21-year experience. Heart 2011; 97 : 124–130.
10. Jicinska H, Vlasin P, Jicinsky M, et al. Does first-trimester screening modify the natural history of congenital heart disease? Circulation 2017; 135 : 1045–1055.
11. Šípek A, Gregor V, Horáček J, et al. Prevalence vybraných vrozených vad v České republice: vývojové vady ledvin, srdce a vrozené chromozomové aberace. Epidemiol, Mikrobiol, Imunol 2013; 62 (3): 112–128.
12. Šamánek M, Břešťák M, Škovránek J. Prenatální kardiologie. Čes-slov Pediat 1986; 41 : 478–480.
13. Hoffman JIE, Kaplan S. The incidence of congenital heart disease. J Am Coll Cardiol 2002; 39 (12): 1890–1900.
14. Backer CL, Mavroudis C. Congenital Heart Surgery Nomenclature and Database Project: patent ductus arteriosus, coarctation of the aorta, interrupted aortic arch. Ann Thorac Surg 2000; 69: S298–S307.
15. Nelson JS, Stone ML, Gangemi JJ. Coarctation of the aorta. In :Critical Heart Disease in Infants and Children. Elsevier, 2019 : 551–564.
16. Marek J. Pediatrická a prenatální kardiologie. Praha: Triton, 2003.
17. Tumanyan MR, Filaretova OV, Chechneva VV, et al. Repair of complete atrioventricular septal defect in infants with Down syndrome: outcomes and long-term results. Pediatr Cardiol 2015; 36 : 71–75.
18. Nie P, Wang X, Cheng Z, et al. The value of low-dose prospective ECG--gated dual-source CT angiography in the diagnosis of coarctation of the aorta in infants and children. Clin Radiol 2012; 67 : 738–745.
19. Garne E, Stoll C, Clementi M. Evaluation of prenatal diagnosis of congenital heart diseases by ultrasound: experience from 20 European registries. Ultrasound Obst Gyn 2001; 17 : 386–391.
20. Niaz T, Poterucha JT, Johnson JN, et al. Incidence, morphology, and progression of bicuspid aortic valve in pediatric and young adult subjects with coexisting congenital heart defects. Congenit Heart Dis 2017; 12 (3): 261–269.
21. Oliver JM, Alonso-Gonzalez R, Gonzalez AE, et al. Risk of aortic root or ascending aorta complications in patients with bicuspid aortic valve with and without coarctation of the aorta. Am J Cardiol 2009; 104 : 1001–1006.
22. Becker AE, Becker MJ, Edwards JE. Anomalies associated with coarctation of aorta: particular reference to infancy. Circulation 1970; 41 : 1067–1075.
23. Malcic I, Kniewald H, Jelic A, et al. Coarctation of the aorta in children in the 10-year epidemiological study: diagnostic and therapeutic consideration. Lijec Vjesn 2015; 137 : 9–17.
24. McBride KL, Zender GA, Fitzgerald-Butt SM, et al. Linkage analysis of left ventricular outflow tract malformations (aortic valve stenosis, coarctation of the aorta, and hypoplastic left heart syndrome). Eur J Hum Genet 2009; 17 : 811–819.
25. Gómez-Montes E, Herraiz I, Mendoza A, et al. Prediction of coarctation of the aorta in the second half of pregnancy. Ultrasound Obstet Gynecol 2013; 41 : 298–305.
26. Evans W, Castillo W, Rollins R, et al. Moving towards universal prenatal detection of critical congenital heart disease in southern Nevada: a community-wide program. Pediatr Cardiol 2015; 36 : 281–288.
27. Lubušký M, Krofta L, Vlk R, Marková I. Podrobné hodnocení morfologie plodu při ultrazvukovém vyšetření ve 20.–22. týdnu těhotenství – doporučený postup. Čes Gynek 2013; 78 (4): 390.
28. Carvalho JS, Allan LD, Chaoui R, et al. ISUOG Practice Guidelines (updated): sonographic screening examination of the fetal heart. Ultrasound Obstet Gynecol 2013; 41 (3): 348–359.
29. Jowett V, Aparicio P, Santhakumaran S, et al. Sonographic predictors of surgery in fetal coarctation of the aorta. Ultrasound Obstet Gynecol 2012; 40 : 47–54.
30. Karaosmanoglu AD, Khawaja RD, Onur MR, et al. CT and MRI of aortic coarctation: pre - and postsurgical findings. AJR Am J Roentgenol 2015; 204: W224–233.
31. Vergales JE, Gangemi JJ, Rhueban KS, et al. Coarctation of the aorta – the current state of surgical and transcatheter therapies. Curr Cardiol Rev 2013; 9 : 211–219.
32. Ward KE, Pryor RW, Matson JR, et al. Delayed detection of coarctation in infancy: implications for timing of newborn follow-up. Pediatrics 1990; 86 : 972–976.
33. Šamánek M, Urbanová Z, Reich O, et al. Doporučení pro diagnostiku a léčbu hypertenze v dětství a dospívání. Cor Vasa 2009; 51 (3): 227–235.
34. Danworapong S, Nakwan N, Napapongsuriya C, et al. Assessing the use of pulse oximetry screening for critical congenital heart disease in asymptomatic term newborns. J Clin Neonatol 2019; 8 (1): 28.
35. Maťašová K, Bukovinská Z, Jánoš M, et al. Skrining kritickych vrodených chyb srdca u novorodencov pulznou oxymetriou v regione severného Slovenska. Čes-slov Pediat 2011; 66 (3): 146–152.
36. Cardoso G, Abecasis M, Anjos R, et al. Aortic coarctation repair in the adult. J Card Surg 2014; 29 : 512–518.
37. Popelová J. Vrozené srdeční vady u dospělých. Interv Akut Kardiol 2011; 10 (4): 152–153.
38. Nguyen L, Cook S. Coarctation of the aorta. Strategies of improving outcome. Cardiol Clin 2015; 33 : 521–530.
39. Sun Z, Cheng TO, Li L, et al. Diagnostic value of transthoracic echocardiography in patients with coarctation of aorta: the Chinese experience in 53 patients studied between 2008 and 2012 in one major medical center. PloS One 2015 Jun 1; 10 (6): e0127399.
40. Warnes CA, Williams RG, Bashore TM, et al. ACC/AHA 2008 Guidelines for the Management of Adults with Congenital Heart Disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (writing committee to develop guidelineson the management of adults with congenital heart disease). Circulation 2008; 118: e714–e833
41. Brown ML, Burkhart HM, Connolly HM, et al. Coarctation of the aorta: lifelong surveillance is mandatory following surgical repair. J Am Coll Cardiol 2013; 62 (11): 1020–1025.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Věcný rejstřík
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2019 Číslo 8- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
-
Všetky články tohto čísla
- Léčba apendicitidy u dětských pacientů – Status quo 2017
- Zmeny tlaku krvi a niektorých ďalších parametrov počas fototerapie donosených novorodencov
- Je koarktace aorty v pediatrii rizikovou diagnózou?
- Aspirace plodové vody u novorozence
- Adenoidní vegetace a adenotomie v dětském věku
- Doporučený postup České pediatrické společnosti a Odborné společnosti praktických dětských lékařů ČLS JEP pro suplementaci dětí a dospívajících vitaminem D
- XXXIV. Celoštátna konferencia Spoločnosti dorastového lekárstva s medzinárodnou účasťou
- Vzpomínka na MUDr. Josefa Havlíka (1931–2019)
- Věcný rejstřík
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Aspirace plodové vody u novorozence
- Doporučený postup České pediatrické společnosti a Odborné společnosti praktických dětských lékařů ČLS JEP pro suplementaci dětí a dospívajících vitaminem D
- Adenoidní vegetace a adenotomie v dětském věku
- Léčba apendicitidy u dětských pacientů – Status quo 2017
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



