-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Klinické a epidemiologické charakteristiky pacientů hospitalizovaných pro těžký průběh chřipky v sezoně 2012–2013
Clinical and epidemiological characteristics of patients hospitalized with severe influenza in the season 2012–2013
Aim of the study:
To characterize the clinical and epidemiological features of patients hospitalized with moderate to severe influenza infection at the infectious diseases department of a tertiary care hospital in the epidemic season 2012–2013.Material and Methods:
A prospective observational study of patients hospitalized with influenza infection in the season 2012–2013 was carried out at the Infectious Diseases Department, Na Bulovce Hospital in Prague. Influenza infection was diagnosed by real-time quantitative polymerase chain reaction (RT-qPCR) in nasopharyngeal swab or tracheal aspirate specimens. Demographic, clinical, and laboratory data were recorded along with the disease course and outcome.Results:
One hundred and ninety-nine patients, 85 females and 114 males (age median 47, range 1–87 years), were hospitalized with confirmed influenza in the epidemic season 2012–2013. Only seven of them got the influenza vaccine. Altogether 136 patients were diagnosed with influenza type A (91 with H1N1pdm, 33 with H3N2, and 12 with an unknown subtype), 66 patients with type B, and three patients with both types A and B. One hundred and eight patients (54%) had an underlying chronic disease, most often cardiovascular or pulmonary. The main symptoms of influenza were fever, cough, headache, myalgia, and arthralgia. Pneumonia was the most common complication: twenty-one patients suffered from primary viral pneumonia and 35 from bacterial pneumonia. Twenty-three patients (12%) needed intensive care. Six patients died and the leading cause of death was heart failure.Conclusion:
During the epidemic influenza season 2012–2013, more patients were hospitalized than in the pandemic season 2009–2010. Also the proportions of complicated cases and case fatality ratios were fully comparable in both seasons. The fact that most patients were not vaccinated clearly supports the recommendation to vaccinate every year both the individuals at high risk of complications due to comorbidities and the healthy population.Keywords:
chřipka – epidemie – pandemie – komplikace – pneumonie
Autori: K. Herrmannová 1,2; M. Trojánek 2; M. Havlíčková 3; H. Jiřincová 3; A. Nagy 3; Z. Blechová 1,2; V. Marešová 1,2; J. Kynčl 3,4
; O. Džupová 2,4
Pôsobisko autorov: 2. lékařská fakulta, Univerzita Karlova v Praze 1; Klinika infekčních nemocí, Nemocnice Na Bulovce, Praha 2; Státní zdravotní ústav, Centrum epidemiologie a mikrobiologie, Praha 3; 3. lékařská fakulta, Univerzita Karlova v Praze 4
Vyšlo v časopise: Epidemiol. Mikrobiol. Imunol. 63, 2014, č. 1, s. 4-9
Kategória: Souhrnná sdělení, původní práce, kazuistiky
Súhrn
Cíl práce:
Popsat epidemiologické a klinické charakteristiky pacientů hospitalizovaných pro těžší průběh chřipky v epidemické sezoně 2012–2013 na infektologickém pracovišti v nemocnici 3. typu.Materiál a metoda:
Prospektivní observační studie hospitalizovaných pacientů s potvrzenou chřipkovou infekcí v sezoně 2012–2013 byla provedena na Infekční klinice Nemocnice Na Bulovce v Praze. Infekce virem chřipky byla diagnostikována pomocí polymerázové řetězové reakce v reálném čase (RT-qPCR) ve výtěru z nazofaryngu nebo aspirátu z dýchacích cest. U pacientů byla sledována demografická, klinická a laboratorní data, průběh onemocnění a léčebný výsledek.Výsledky:
V epidemické sezoně 2012–2013 bylo hospitalizováno 199 pacientů, 85 žen a 114 mužů (medián věku 47 let, rozsah 1–87 let) s potvrzenou chřipkovou infekcí. Pouze sedm z nich bylo proti chřipce očkováno. Chřipka typu A byla potvrzena u 136 pacientů (91 H1N1pdm, 33 H3N2, 12 subtyp neurčen), chřipka B u 66 pacientů, chřipka A a B současně u tří pacientů. Sto osm pacientů (54 %) mělo chronické interní onemocnění, nejčastěji kardiovaskulární a plicní. Hlavní symptomy chřipky byly horečka, kašel, bolest hlavy, svalů a kloubů. Nejčastější komplikací byla pneumonie. Primární chřipkovou pneumonii mělo 21 pacientů a sekundární bakteriální 35 pacientů. U 23 pacientů (12 %) byla nutná intenzivní péče. Šest pacientů zemřelo, nejčastější příčinou úmrtí bylo kardiální selhání.Závěr:
Během epidemie chřipky v sezoně 2012–2013 bylo hospitalizováno více pacientů než v pandemické sezoně 2009–2010. Rovněž podíl komplikovaných průběhů a letalita choroby byly v obou obdobích zcela srovnatelné. Skutečnost, že většina pacientů nebyla proti chřipce očkována, jednoznačně podporuje doporučení každoročního očkování aktuální chřipkovou vakcínou, a to nejen jedinců ohrožených komplikovaným průběhem chřipky v důsledku chronických interních komorbidit.Klíčová slova:
influenza – epidemic – pandemic – complication – pneumoniaÚvod
Chřipka si vydobyla přechodně vyšší pozornost v období pandemie v letech 2009–2010, kdy ve světě onemocněly pandemickým kmenem H1N1 (H1N1pdm) desítky miliónů lidí. Laboratorně byla chřipka potvrzena pouze asi u 622 000 nemocných, reálně infikovaných bylo ale mnohonásobně víc [1]. Bylo hlášeno 16 455 úmrtí na chřipku pacientů s potvrzenou infekcí, skutečný počet zemřelých byl rovněž několikanásobně vyšší [2]. V dalších dvou letech se počty závažně nemocných vrátily do zhruba předpandemických čísel a atraktivita nemoci se opět zmenšila. V chřipkové sezoně 2012–2013 však nemocnost v některých zemích opět vzrostla [3]. V České republice se počty nemocných s akutní respirační infekcí včetně chřipky příliš nelišily od běžné chřipkové epidemie, jak je patrné na grafu 1, ale byl nápadný především vysoký počet těžkých průběhů, které si vyžádaly hospitalizaci, případně i intenzivní péči [4].
Obr. 1. Celková nemocnost akutních respiračních onemocnění včetně chřipky v ČR, sezona 2009/2010 až 2012/2013 Figure 1. Overall incidence of acute respiratory diseases including influenza in the Czech Republic, seasons 2009/2010 through 2012/2013 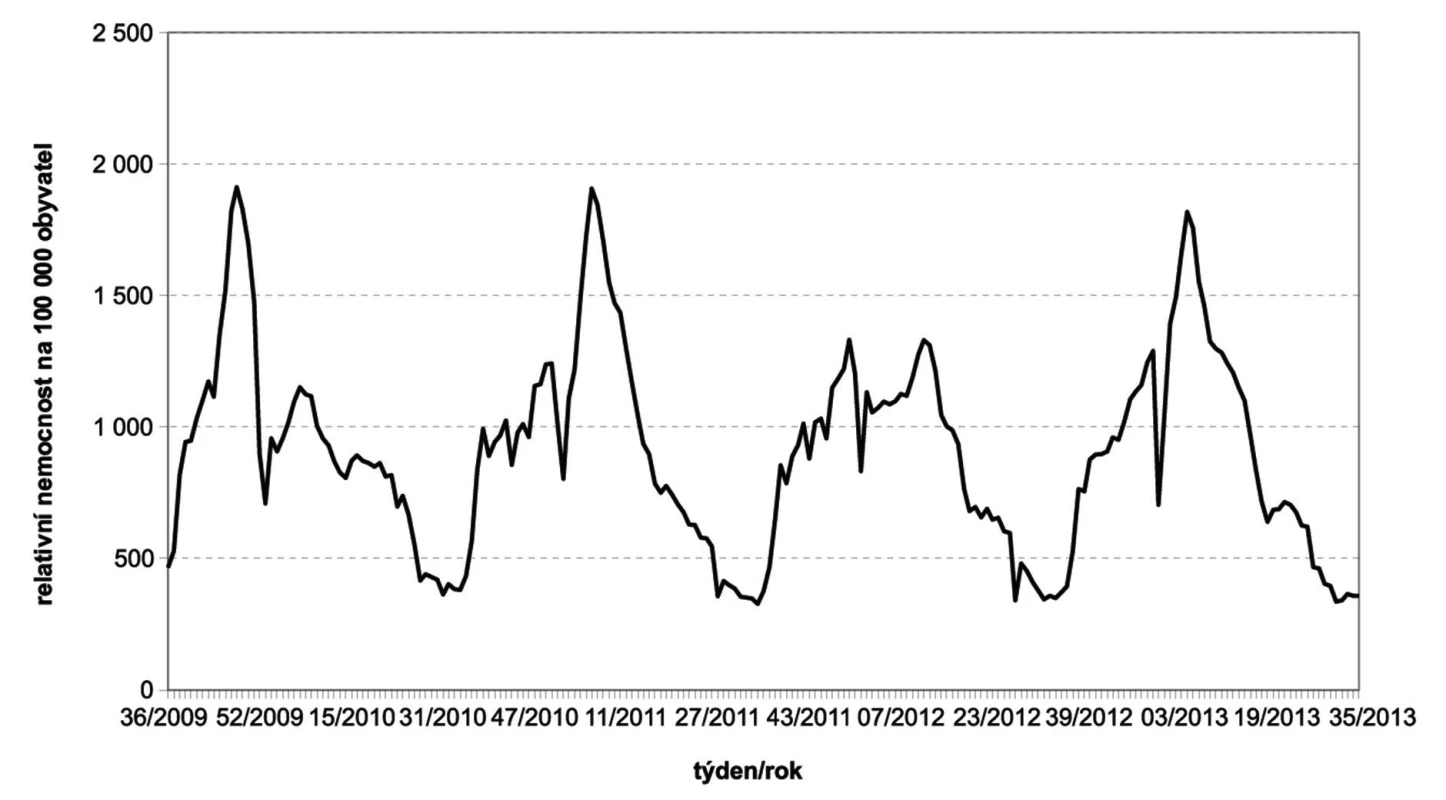
V komplexu infekčních klinik Nemocnice Na Bulovce (dále jen Infekční klinika), kde bývají hospitalizováni nebo ambulantně léčeni nemocní s chřipkou, počet hospitalizovaných pacientů v poslední epidemické sezoně dokonce přesáhl počet hospitalizovaných během pandemické sezony 2009–2010, kdy bylo hospitalizováno 163 pacientů, z nichž 16 vyžadovalo intenzivní péči a čtyři zemřeli [5]. V předkládané práci jsou popsány epidemiologické a klinické charakteristiky souboru pacientů z poslední chřipkové sezony.
METODA
Prospektivní observační studie pacientů s potvrzenou chřipkovou infekcí proběhla v epidemické sezoně 2012–2013. Studie byla součástí výzkumného projektu podporovaného grantem. Do studie byli zařazeni hospitalizovaní pacienti s chřipkovou infekcí laboratorně potvrzenou pomocí polymerázové řetězové reakce v reálném čase (RT-qPCR) ve výtěru z nazofaryngu nebo aspirátu z dýchacích cest. Laboratorní diagnostika byla provedena v Národní referenční laboratoři pro chřipku Státního zdravotního ústavu v Praze.
U pacientů byly vyšetřeny základní hematologické a biochemické ukazatele. Biochemické vyšetření bylo rozšířeno o stanovení prokalcitoninu, kreatinkinázy a myoglobinu. Mikrobiologická diagnostika byla zaměřena na průkaz bakteriálních původců respiračních infekcí kultivačním vyšetřením krve a sputa nebo endotracheálního aspirátu. V některých případech byla využita PCR diagnostika hlavních respiračních patogenů z respiračních vzorků (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila, Bordetella pertussis).
Zaznamenali jsme demografická data pacientů, jejich chronická onemocnění, stav výživy, dobu od začátku příznaků do přijetí do nemocnice, klinické příznaky, hodnoty hematologických a biochemických parametrů, vstupní rentgenový plicní nález, komplikace chřipky, indikace intenzivní péče, výsledky léčby a příčiny úmrtí. Stav výživy jsme hodnotili pomocí body mass indexu (BMI).
Studie byla provedena v souhlasu se závěry Helsinské deklarace (revize 1996). Byla schválena Etickou komisí Nemocnice Na Bulovce a pacienti souhlasili se svou účastí podepsáním informovaného souhlasu. Data pacientů byla anonymizována.
VÝSLEDKY
V epidemické sezoně trvající od prosince 2012 téměř do května 2013 bylo hospitalizováno 199 pacientů s laboratorně potvrzenou chřipkovou infekcí. Chřipka typu A byla potvrzena u 136 pacientů, z toho u 91 pacientů subtyp H1N1pdm, u 33 pacientů subtyp H3N2 a u 12 pacientů se nepodařilo pro nízký obsah viru ve vzorku subtyp určit. Chřipka B byla potvrzena u 66 pacientů. U tří pacientů byla zjištěna současná pozitivita chřipky A a B. Soubor tvořilo 85 žen a 114 mužů ve věkovém rozmezí 1–87 let s mediánem 47 let. Sedm pacientů bylo na podzim před sezonou očkováno chřipkovou vakcínou, konkrétní typ vakcíny nebyl zjištěn.
Chronické interní komorbidity byly zjištěny u 108 pacientů (54 %), podrobnosti jsou uvedeny v tabulce 1. Čtyři pacientky s chřipkou byly gravidní v rozmezí 13.–31. týdne. U pacientky v 22. týdnu gravidity s potvrzenou infekcí virem chřipky A H3N2 došlo během hospitalizace k potratu.
Tab. 1. Chronická komorbidita u 199 hospitalizovaných pacientů s potvrzenou chřipkou v sezoně 2012–2013 Table 1. Chronic comorbidities in 199 hospitalized patients with confirmed influenza in the season 2012–2013 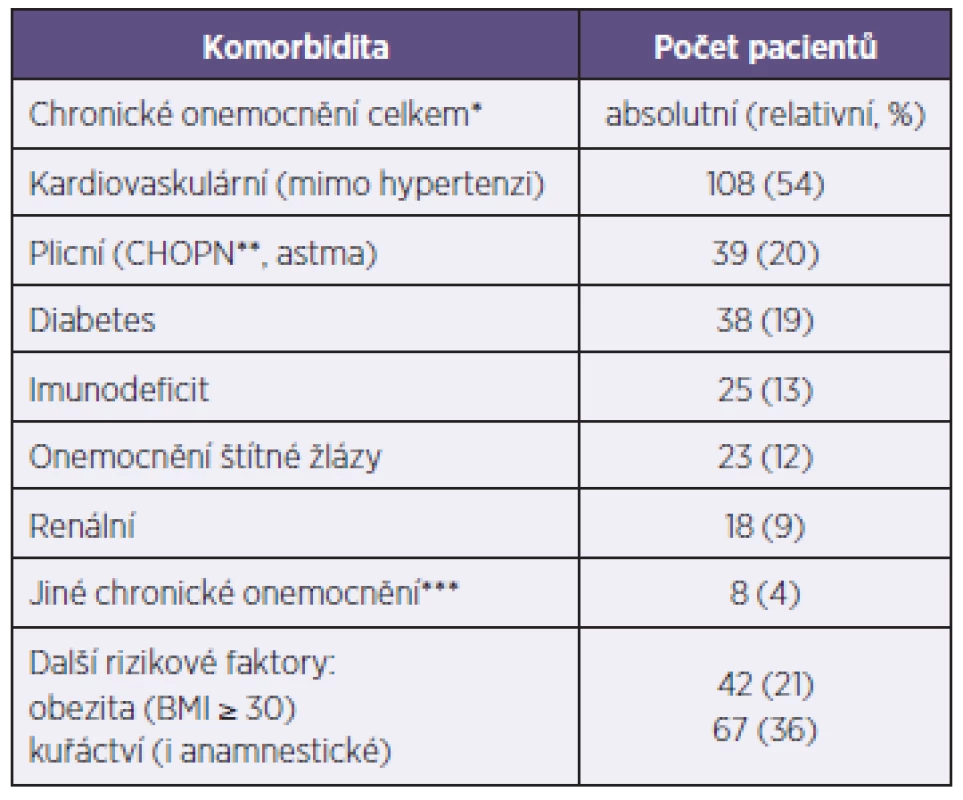
*Mnoho pacientů mělo více komorbidit současně. **CHOPN – chronická obstrukční plicní nemoc. ***Jiné těžší chronické onemocnění jinde nezařazené: insuficience pankreatu, etylická hepatopatie, chronická hepatitida B, Parkinsonova nemoc, epilepsie, těžká psychomotorická retardace, stav po cévní příhodě mozkové. *Many patients had multiple comorbidities **COPD – chronic obstructive pulmonary disease ***Other severe chronic disease not included elsewhere: pancreatic insufficiency, alcoholic hepatopathy, chronic hepatitis B, Parkinson’s disease, epilepsy, severe psychomotoric retardation, stroke survivor. Pacienti měli různé klinické příznaky, z nichž nejčastější byly horečka a kašel. Výčet a četnost příznaků jsou popsány v tabulce 2. Hodnoty vybraných laboratorních ukazatelů jsou uvedeny v tabulce 3.
Tab. 2. Klinické subjektivní a objektivní příznaky chřipky u 199 hospitalizovaných pacientů v sezoně 2012–2013 Table 2. Subjective and objective symptoms of influenza in 199 hospitalized patients in the season 2012–2013 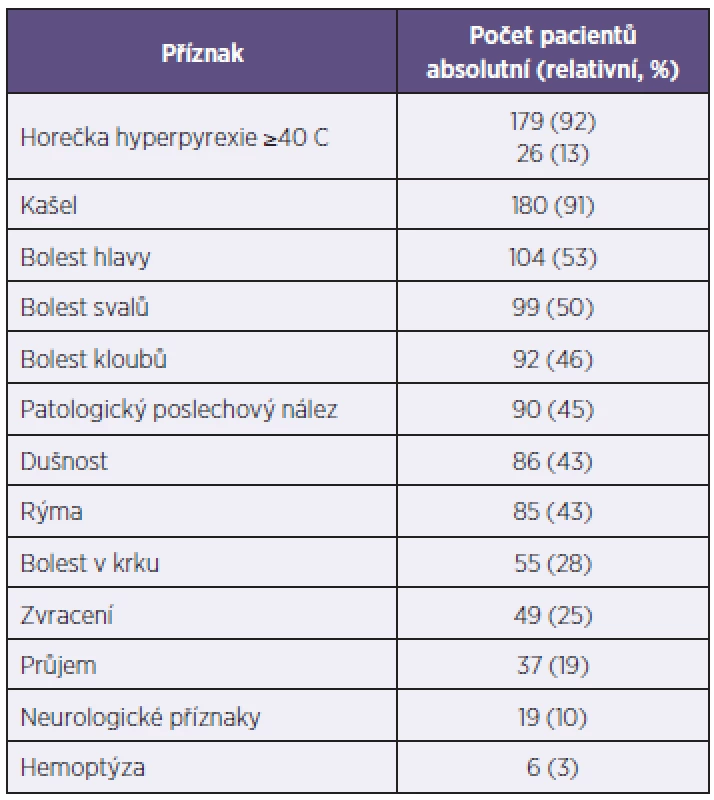
Tab. 3. Vybrané laboratorní ukazatele u 199 hospitalizovaných pacientů s potvrzenou chřipkou v sezoně 2012–2013 Table 3. Selected laboratory parameters in 199 hospitalized patients with confirmed influenza in the season 2012–2013 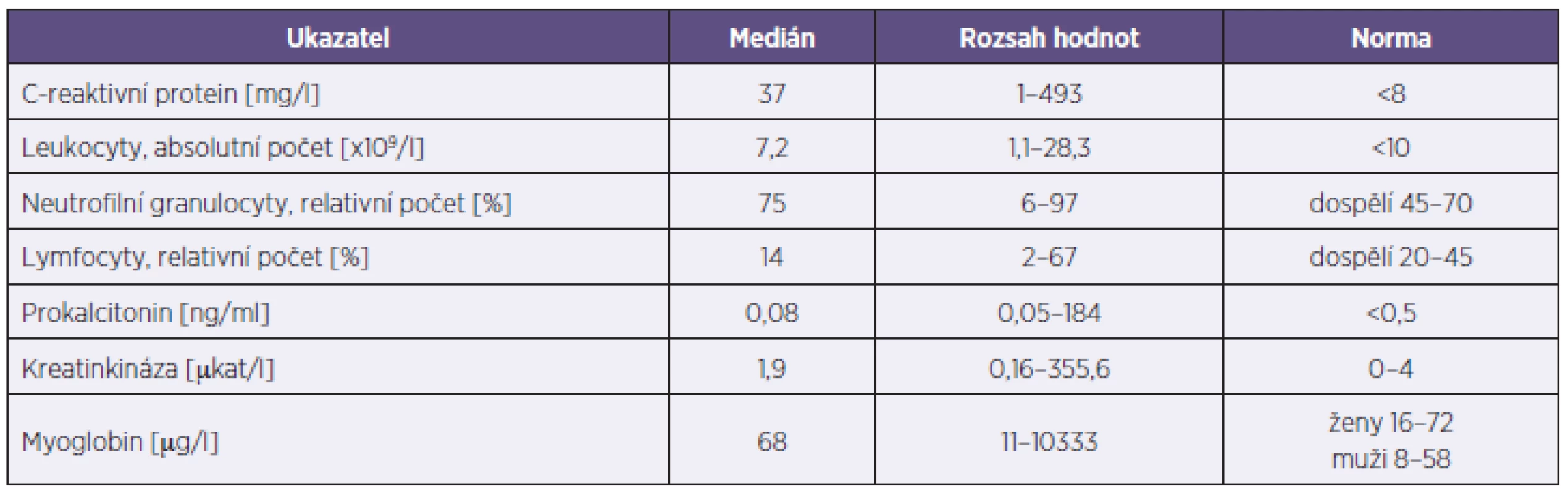
Protivirová léčba oseltamivirem byla podávána 92 pacientům, jeden pacient byl léčen zanamivirem, celkem tedy 47 % pacientů bylo léčeno antivirotikem se zahájením podávání mezi prvním až osmým dnem trvání příznaků. Antibiotikum bylo použito v léčbě 111 pacientů (56 %), přičemž 61 pacientům bylo ordinováno infektologem a 50 pacientům praktickým lékařem nebo lékařem v zařízení primární hospitalizace.
Nejčastější komplikací byla pneumonie rentgenologicky verifikovaná u 56 pacientů (33 %). U 35 pacientů byl nález vyhodnocen jako sekundární bakteriální pneumonie a u 21 jako primární chřipková pneumonie. Etiologii sekundární pneumonie se podařilo prokázat pouze u čtyř pacientů, u všech byla přítomna současně bakteriémie se záchytem pneumokoka v hemokultuře. Neurologické komplikace byly zaznamenány u 15 pacientů. Výčet komplikací je uveden v tabulce 4. U 23 pacientů (12 %) si komplikovaný průběh vynutil přijetí na jednotku intenzivní péče (JIP); z nich 21 mělo chřipku typu A (14 H1N1pdm, pět H3N2 a dva neurčený typ), dva pacienti měli chřipku B. Nejčastější indikací k přijetí na JIP byla respirační insuficience u 13 pacientů, kardiální insuficience u šesti pacientů a neurologické komplikace u čtyř pacientů.
Tab. 4. Komplikace chřipky u 199 hospitalizovaných pacientů v sezoně 2012–2013 Table 4. Complications in 199 patients hospitalized with influenza in the season 2012–2013 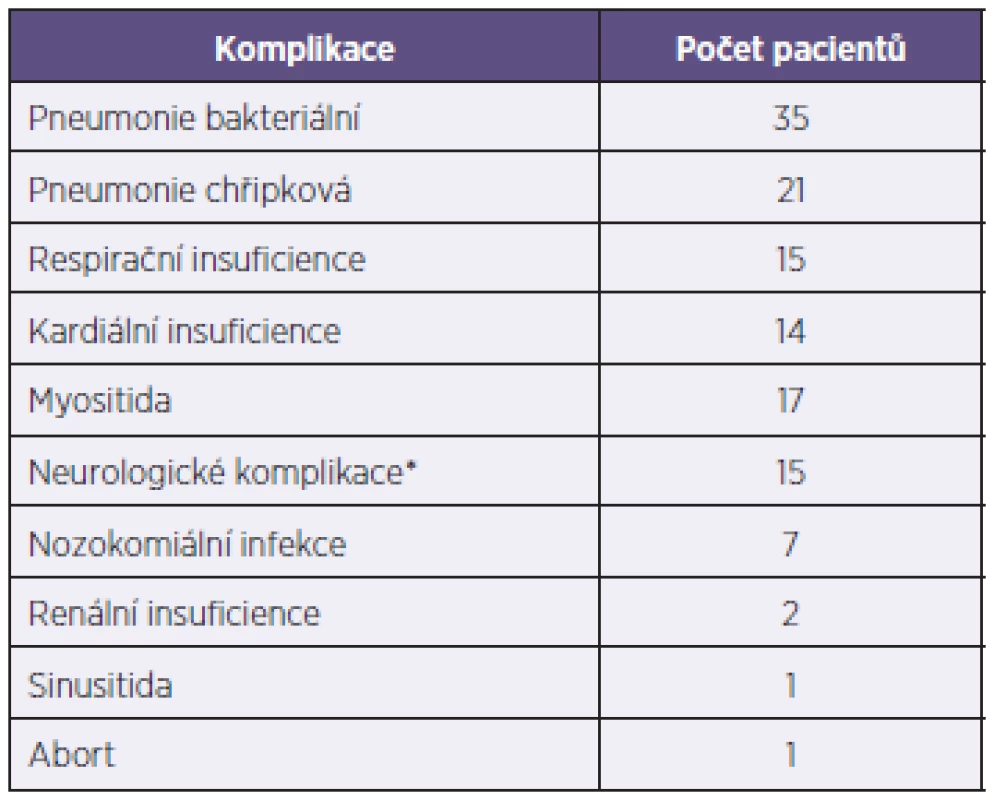
*encefalopatie 11, febrilní křeče 3, meningoencefalitida 1 *encephealopaty 11, febrile convulsions 3, meningoencephalitis 1 Celková doba hospitalizace byla nejčastěji kolem pěti dní (medián 5, rozsah 1–34 dní). U pacientů bez nutnosti intenzivní péče byl medián délky hospitalizace 4 dny a rozsah 1–22 dní, u pacientů v intenzivní péči byla hospitalizace výrazně delší, s mediánem 18 dní a rozsahem 3–34 dní (krátká doba v důsledku časného úmrtí). Šest pacientů zemřelo, příčinou úmrtí bylo u čtyř pacientů kardiální selhání, u jednoho pacienta respirační selhání a u jedné pacientky edém mozku při generalizovaných epileptických křečích v terénu těžkého základního postižení centrálního nervového systému. Všichni pacienti měli potvrzenou infekci virem chřipky A, z toho čtyři subtyp H1N1pdm, jeden H3N2 a u jednoho se nepodařilo subtyp určit.
DISKUSE
Epidemie chřipky v sezoně 2012–2013 byla charakteristická vyšším počtem nemocných s těžkým průběhem, kteří museli být hospitalizováni, případně léčeni na jednotkách intenzivní péče a anesteziologicko-resuscitačních odděleních [4]. Na Infekční klinice Nemocnice Na Bulovce se tento trend projevil na vyšším počtu hospitalizovaných nemocných s potvrzenou chřipkou ve srovnání s pandemickou sezonou 2009–2010. Důvodem k přijetí byl u většiny pacientů těžší nebo protrahovaný průběh chřipky a/nebo základní chronické interní onemocnění, které predikovalo možné komplikace. Malou část představovali pacienti s běžným průběhem chřipky přijatí spíše pro psychickou akcentaci svých obtíží a ojedinělé byly příjmy pacientů ze sociálních důvodů.
Na rozdíl od pandemické sezony 2009–2010 byly v epidemické sezoně 2012–2013 u hospitalizovaných nemocných zastoupeny oba typy chřipkového viru i oba subtypy chřipky A. Chřipka typu A převažovala především v první polovině epidemické vlny s maximem výskytu v 5. a 6. kalendářním týdnu (KT) 2013, od 2. KT pak postupně narůstal i výskyt chřipky typu B s maximem v 11. KT. V rámci evropské surveillance chřipky bylo nahlášeno 41 915 případů chřipky A (H1N1pdm 16 296, H3N2 7990, neurčený subtyp 17 629) a 29 920 případů chřipky B [6]. V Evropě tedy byla patrná méně výrazná převaha případů chřipky A vůči B než v naší republice (v Evropě asi 58 % případů chřipky A a 42 % B, v ČR pak 77% případů chřipky A a 23% případů chřipky B) [M. Havlíčková, osobní sdělení]. Reálný poměr může však být i u nás více podobný evropskému, protože infekce virem typu B probíhala mírněji a mnoho pacientů nebylo vyšetřeno. Poměr infekcí vyvolaných subtypem H1N1pdm a H3N2 se lišil jen velmi málo (v Evropě byl podíl H1N1pdm asi 67%, u nás přibližně 75%) [M. Havlíčková, osobní sdělení]. Reálná převaha subtypu H1N1pdm v Evropě byla možná o hodně výraznější, protože u osob s infekcí neurčeným subtypem viru A mohl převládat právě subtyp H1N1pdm.
Více než polovina pacientů měla významné chronické interní onemocnění, především plicní a kardiovaskulární. To sice potvrzuje četné dřívější zprávy o asociaci závažnějších průběhů chřipky s interní komorbiditou, avšak druhou polovinu souboru tvořili pacienti základně zdraví, byť často zatížení rizikovými faktory, jako je obezita a kuřáctví [7, 8].
Nejčastějšími symptomy u hospitalizovaných pacientů byly horečka a kašel, následované bolestmi hlavy, svalů a kloubů. Dušnost byla rovněž poměrně častým příznakem, především u pacientů s rentgenologicky potvrzenou pneumonií. Významná část pacientů uváděla také rýmu, kterou nepovažujeme za klasický příznak chřipky. Skoro čtvrtina pacientů si stěžovala na gastrointestinální obtíže [9, 10].
Protivirovou léčbu inhibitorem neuraminidázy dostávalo 47 % pacientů, především pacienti s podezřením na pneumonii a pacienti se základními interními komorbiditami, aby se zmírnila závažnost dalšího průběhu. Pacienti byli hospitalizováni nejčastěji po třech dnech trvání příznaků a léčba oseltamivirem byla zahájena v den přijetí nebo následující den, tedy relativně pozdě a jeho efekt byl pravděpodobně limitovaný. Antibiotická léčba byla indikována u pacientů s vysokými zánětlivými ukazateli a pokračovalo se v ní, ať byla či nebyla následně prokázána bakteriální infekce.
V souladu s literárními údaji byla nejčastější komplikací chřipky pneumonie, především sekundární bakteriální [11]. U pacientů s primární virovou pneumonií jsme pozorovali méně závažný průběh této komplikace než při pandemické chřipce v sezoně 2009–2010 ve smyslu méně těžké dechové nedostatečnosti [12]. Indikací k umělé ventilaci byla naopak častěji respirační insuficience při těžké bakteriální pneumonii nebo při kardiálním selhání. Část pacientů měla neurologické komplikace, nejčastěji encefalopatii se závratěmi nebo poruchou vědomí a meningeální dráždění. Pouze u čtyř pacientů byly neurologické komplikace indikací k intenzivní péči a z nich jen u jednoho pacienta byla likvorologickým vyšetřením diagnostikována serózní meningoencefalitida, v likvoru však nebyl virus chřipky prokázán.
Komplikace vyžadující intenzivní péči způsobily také prodloužení doby hospitalizace, což potvrzují i autoři jiných studií [13]. Nemocniční letalita byla v našem souboru nízká. Příčinou smrti bylo u čtyř ze šesti zemřelých kardiální selhání, které bylo terminálním vyústěním dekompenzace chronické srdeční choroby. I když se jedná o malá čísla, potvrzují skutečnost, že chřipka je významnou příčinou úmrtí chronicky kardiálně nemocných osob [14].
Z dat získaných na našem souboru pacientů vyplývá, že onemocnění vyvolané virem typu A mělo závažnější průběh. V podskupině pacientů léčených na jednotce intenzivní péče převažovala infekce virem typu A, především subtypem H1N1pdm. Rovněž všichni zemřelí pacienti měli chřipku typu A, čtyři z nich subtyp H1N1pdm.
ZÁVĚR
Poslední epidemie chřipky v sezoně 2012–2013 byla na Infekční klinice Nemocnice Na Bulovce srovnatelná s pandemickou sezonou 2009–2010 v počtu hospitalizovaných pacientů i v počtu pacientů se závažným průběhem infekce. Celorepublikový počet nemocných s těžkým průběhem i počet zemřelých dokonce převýšil údaje z pandemické sezony. Většina pacientů v našem souboru nebyla očkována proti chřipce, přitom více než polovina nemocných měla základní interní onemocnění, necelou polovinu tvořili lidé dříve zdraví, byť nemalá část z nich měla rizikové faktory kouření a obezitu.
Přes všechny snahy zainteresovaných autorit, institucí a firem se stále nedaří zvýšit zájem populace o každoroční očkování chřipkovými vakcínami. Data z poslední epidemie, která se v mnoha ohledech pandemické sezoně vyrovnala, jasně podporují význam každoročního očkování jak ohrožených skupin populace, tak lidí dosud zdravých.
Práce vznikla za podpory grantu IGA MZ ČR 12493-3 „Virologická a genetická charakteristika viru chřipky A ve vztahu ke klinické závažnosti infekce".
Do redakce došlo dne 20. 12. 2013.
Corresponding author:
MUDr. Olga Džupová
Klinika infekčních nemocí
Nemocnice Na Bulovce
Budínova 67/2
180 81 Praha 8-Libeň
e-mail: olga.dzupova@lf3.cuni.cz
Zdroje
1. WHO. Global Alert and Response. Pandemic (H1N1) 2009 - update 76 [online]. [vid. 2013-12-03]. Dostupné z:
http://www.who.int/csr/don/2009_11_27a/en/.
2. WHO. Global Alert and Response. Pandemic (H1N1) 2009 - update 90 [online]. [vid. 2013-12-03]. Dostupné z:
http://www.who.int/csr/don/2010_03_05/en/.
3. Montefiore Medical Center (2013, January 10). Significant increase in flu cases as severe flu season gains momentum. ScienceDaily [online]. [vid. 2013-12-03]. Dostupné z: http://www.sciencedaily.com/releases/2013/01/130110152602.htm.
4. Kynčl J. Analýza závažných případů chřipky v sezóně 2012 až 2013. Kongres klinické mikrobiologie, infekčních nemocí a epidemiologie. Olomouc, 17.–19. 10. 2013.
5. Džupová O, Trojánek M, Herrmanová K, Blechová Z, et al. Pandemická chřipka 2009/2010 a epidemická chřipka 2012/2013: podobnost a rozdíly. Kongres klinické mikrobiologie, infekčních nemocí a epidemiologie. Olomouc, 17.–19. 10. 2013.
6. Surveillance report: Fortnightly influenza surveillance overview [online]. [vid. 2013-12-03]. Dostupný z: http://ecdc.europa.eu/en/publications/Publications/influenza-fortnightly-surveillance-overview-24-may-2013.pdf.
7. Santa-Olalla Peralta P, Cortes-García M, Vicente-Herrero M, Castrillo-Villamandos C, et al. Risk factors for disease severity among hospitalised patients with 2009 pandemic influenza A (H1N1) in Spain, April - December 2009. Euro Surveill, 2010; 5(38):1–9.
8. Mertz D, Kim TH, Johnstone J, Lam PP, et al. Populations at risk for severe or complicated influenza illness: systematic review and meta-analysis. BMJ, 2013;347 (doi: http://dx.doi.org/10.1136/bmj.f5061).
9. Pati DR, Khanna M, Kumar B, Kumar P, et al. Clinical presentation of patients with seasonal influenza and pandemic influenza A (H1N1-2009) requiring hospitalisation. Indian J Chest Dis Allied Sci, 2013(55):15–19.
10. Rodrigo C, Méndez M. Clinical and laboratory diagnosis of influenza. Hum Vaccin Immunother, 2012;8 : 29–33.
11. Rothberg MB, Haessler SD, Brown RB. Complications of viral influenza. Am J Med, 2008;121 : 258–264.
12. Džupová O, Havlíčková M, Helcl M, Kabelková M, et al. Pacienti s pandemickou chřipkou A(H1N1)2009 v intenzivní péči. Anest intenziv Med, 2010;21 : 251–257.
13. Bernal E, Muñoz A, Cano A. Factor associated with prolonged hospital stay in patients with H1N1 virus influenza. Arch Bronconeumol, 2010;46 : 660–661.
14. Madjid M, Aboshady I., Awan I., Litovsky S, et al. Influenza and cardiovascular disease: Is there a causal relationship? Tex Heart Inst J, 2004;31 : 4–13.
Štítky
Hygiena a epidemiológia Infekčné lekárstvo Mikrobiológia
Článok vyšiel v časopiseEpidemiologie, mikrobiologie, imunologie
Najčítanejšie tento týždeň
2014 Číslo 1- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Očkování proti virové hemoragické horečce Ebola experimentální vakcínou rVSVDG-ZEBOV-GP
- Koronavirus hýbe světem: Víte jak se chránit a jak postupovat v případě podezření?
-
Všetky články tohto čísla
- Chřipka v sezonách 2009-2013 ve Fakultní nemocnici Hradec Králové, východní Čechy
- Bakterie komplexu Burkholderia cepacia – epidemiologie a diagnostika infekcí u pacientů s cystickou fibrózou
- Epidemiologické faktory ovlivňující vznik rekurentní a těžké infekce Clostridium difficile
- Úvodník
- Výsledky genotypizace, laboratorní diagnostika a epidemiologie viru příušnic cirkulujícího v České republice v roce 2012
- Klinické a epidemiologické charakteristiky pacientů hospitalizovaných pro těžký průběh chřipky v sezoně 2012–2013
- Legionelové infekce – opomíjený problém
- Hodnocení profylaktických opatření po expozici biologickému materiálu
- Epidemiologické šetření v pěti ambulancích Kliniky zubního lékařství LF UP v Olomouci a FN Olomouc
- Sekvenační analýza antigenů zařazených v čtyřkomponentní vakcíně proti meningokoku B v českých izolátech Neisseria meningitidis v období 2007–2013
- Epidemiologie kmenů Cronobacter spp. izolovaných z hospitalizovaných pacientů FN Olomouc (Česká republika)
-
Biologické a chemické zbrane
Pripravenosť a odpoveď - Významné životné jubileum RNDr. Ing. Josefa Janoška
- Zemřel prof. MUDr. Vladislav Potužník, DrSc. (*6. 1. 1924–†9. 12. 2013)
- Zemřel MUDr. Vladimír Plesník (*6. 11. 1931–†4. 2. 2014)
- Epidemiologie, mikrobiologie, imunologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Legionelové infekce – opomíjený problém
- Bakterie komplexu Burkholderia cepacia – epidemiologie a diagnostika infekcí u pacientů s cystickou fibrózou
- Epidemiologické šetření v pěti ambulancích Kliniky zubního lékařství LF UP v Olomouci a FN Olomouc
- Klinické a epidemiologické charakteristiky pacientů hospitalizovaných pro těžký průběh chřipky v sezoně 2012–2013
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



