-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Výskyt a vývoj deprese v různých typech seniorských zařízení – využití Geriatrické škály deprese
Occurrence and development of depression at various types of facilities for seniors – use of Geriatric depression scale
The number of diagnosed and treated patients still does not correspond with the real occurrence of this disease. At the same time, it is a generally accepted fact that undiagnosed and untreated depression worsens self-sufficiency and the quality of life for the patients and significantly worsens the patient’s self-sufficiency and quality of life. The goal of this work was to map the occurrence of depression in patients hospitalised at facilities offering follow up and long-term care and to evaluate the development of depression over time.
Patients and methods:
100 seniors hospitalised at a facility for treatment of chronically ill patients, examined according to the geriatric depression scale according to Sheikha and Yesavage within two weeks of admission and after 6 weeks at the facility. Another 100 patients – clients of a social care facility – were examined twice with a gap of 8 weeks between the examinations, regardless of admission to any further facilities. The results were processed using standard statistical methods.Results:
The occurrence of depressive symptoms has been high according to the average results of the depression scale and it was similar in both samples of patients – 36% in patients at the chronic care facility and 42% in clients of the social care facility. Another measure showed a statistically significant higher occurrence of depressive symptoms among chronic care facility patients over the age of 80 and among social care facility clients with high school level education. From other possible factors in development of depressive symptoms, multimorbidity was found to be significant – specifically being treated for more than 6 diseases, having undergone more than three hospitalisations within the last year, presence of an oncologic disease and presence of worries regarding the future. Technically speaking, some formulations from the geriatric depression scale showed to be inappropriate for certain patients in certain situations.Conclusions:
Occurrence and development of depressive symptoms was comparable at both facilities. Higher rates of depressive symptoms were displayed among chronic care facility patients over the age of 80 and among social care facility clients with high school level education. Higher occurrence of depressive symptoms correlated with higher general sickness rate, presence of oncologic diseases and declared worries about the future in all of the monitored patients, regardless of the type of facility. The current version of geriatric depression scale as per Sheikh and Yesavage contains formulations which can be unclear to some seniors.Keywords:
Seniors – depression – geriatric depression scale
Autori: E. Portlová; H. Matějovská Kubešová
Vyšlo v časopise: Geriatrie a Gerontologie 2017, 6, č. 4: 153-157
Kategória: Původní práce/studie
Súhrn
Počet diagnostikovaných a léčených pacientů s depresí stále neodpovídá skutečnému výskytu tohoto onemocnění. Na druhé straně je všeobecně uznávaným faktem, že nediagnostikovaná a neléčená deprese zhoršuje soběstačnost a kvalitu života nemocných a významně zvyšuje náročnost a zhoršuje efektivitu péče o ně. Cílem práce bylo zmapovat výskyt deprese u nemocných hospitalizovaných v zařízeních poskytujících následnou a dlouhodobou péči a zhodnotit vývoj deprese v čase.
Soubor nemocných a metodika:
Celkem 100 seniorů hospitalizovaných v léčebně dlouhodobě nemocných (LDN) bylo vyšetřeno pomocí Geriatrické škály deprese podle Sheikha a Yesavageho do dvou týdnů od přijetí a po 6 týdnech pobytu v daném zařízení. Dalších 100 seniorů – klientů zařízení sociálních služeb (ZSS) – bylo vyšetřeno dvakrát v odstupu 8 týdnů bez ohledu na dobu přijetí do zařízení. Výsledky byly zpracovány běžnými statistickými metodami.Výsledky:
Výskyt depresivních symptomů byl dle průměrných výsledků škály deprese vysoký a v obou zařízeních se významně nelišil – v LDN u 36 % nemocných, v ZSS u 42 % klientů. Druhým měřením byl zjištěn statisticky významně vyšší výskyt depresivních symptomů u nemocných LDN ve věku nad 80 let, v ZSS u klientů se středoškolským vzděláním. Z dalších faktorů zvyšujících pravděpodobnost vzniku depresivních symptomů byla jako významná prokázána multimorbidita – více než 6 chorob, pro které byl nemocný léčen, dále více než tři hospitalizace za poslední rok, přítomnost onkologického onemocnění a přítomnost obav o budoucnost. Z hlediska technického se ukázaly některé formulace geriatrické škály deprese pro konkrétní seniory v konkrétní situaci jako méně vhodné.Závěry:
Výskyt a vývoj depresivních symptomů byl v obou typech zařízení srovnatelný, vyšší míru depresivity vykazovali nemocní v zařízení následné péče ve věku nad 80 let v závěru hospitalizace a senioři se středoškolským vzděláním v zařízení sociálních služeb. Vyšší výskyt depresivních syndromů souvisel s vyšší nemocností, přítomností onkologického onemocnění, častějšími hospitalizacemi a deklarovanou přítomností obav u sledovaných seniorů bez rozdílu typu zařízení. Aktuálně doporučovaná verze Geriatrické škály deprese podle Sheikha a Yesavageho obsahuje formulace, jejichž význam mohou senioři chápat nejednoznačně.Klíčová slova:
senioři – deprese – Geriatrická škála depreseÚvod
Deprese je jedním z nejzávažnějších a nejčastějších psychických onemocnění ve věkové skupině nad 65 let(1, 2). Prevalence všech typů deprese ve věku nad 65 se pohybuje v rozmezí 5–46 % podle regionu a sledované populace(3, 4). Ženy trpí depresí 2x častěji než muži, rekurence onemocnění je až 50 %(5).
Výskyt depresivních syndromů a faktorů, které je ovlivňují u osob staršího věku, byl ověřován několika studiemi. V observační kohortové tříleté studii, která se zabývala incidencí a prediktory deprese 1 000 starších osob registrovaných u 138 praktických lékařů ze šesti městských oblastí Německa, byl prokázán výskyt deprese 36,8 % u mužů a 46 % u žen. I v této studii se potvrdilo, že se stoupajícím věkem se výskyt deprese výrazně zvyšuje. Rizikovým faktorem deprese byl vysoký věk (85 a více), porucha mobility, zhoršení zraku, mírné kognitivní poruchy a subjektivní poruchy paměti(6). V rozsáhlé metaanalýze prací publikovaných v letech 1987–2012 v Číně byla z 81 studií potvrzena s věkem stoupající prevalence depresivních symptomů u 23,6 % starších osob. Vyšší výskyt byl zaznamenán u osaměle žijících osob, zejména u ovdovělých žen(7). Také z analýzy dat průřezové populační studie s počtem 1006 starších osob z jižní Brazílie byl v roce 2016 prokázán výskyt depresivních syndromů 16,5 % u starších osob do 74 let a 26 % u osob ve věku 74 a více let. Vyšší prevalence depresivních symptomů byla zjištěna u žen, dále jednotlivců ve věku 75 let a více, starších jedinců s nízkými příjmy, nízkou úrovní školní docházky a jedinců léčených pro vyšší počet chorob a špatným vlastním hodnocením zdraví. Nižší výskyt depresivních symptomů byl zjištěn u starších lidí, kteří byli zaměstnaní, byli fyzicky aktivní a udržovali si psychickou aktivitu prostřednictvím čtení a kontaktu s přáteli(8).
Atypický klinický obraz deprese ve stáří
Mezi úskalí deprese patří především diagnostika depresivního syndromu. Osoby s depresivními příznaky (subsyndromální deprese) obvykle nesplňují kritéria depresivní poruchy podle klasifikačního systému, čímž ve většině případů zůstává deprese nediagnostikována, a tedy neléčena. I zjevné příznaky deprese u starých osob, jako je smutek a únava, sociální izolace, ztráta zájmu o záliby, pokles tělesné hmotnosti, snížení příjmu stravy a různé poruchy spánku mohou být rodinou, sociálními pracovníky i lékaři hodnoceny jako součást běžného stárnutí(1). Ačkoliv je u pacientů objektivně patrný pokles nálady, pozornost nemocných i jejich pečovatelů je obrácena především na somatické potíže, se kterými se často obracejí na svého praktického lékaře více než na psychiatra. Ve stáří rovněž může deprese svými klinickými projevy připomínat demenci, tzv. depresivní pseudodemenci(9, 10, 11). V projevech chování seniorů se objevují výrazné změny, např. zůstávají pouze ve svém bytě, omezují pohyb venku mezi lidmi, opomíjejí hygienické návyky, odmítají jídlo, velmi častými se stávají témata smrti, změny závěti apod.(1, 12).
Výskyt deprese v populaci nad 65 let v institucích dlouhodobé péče
Prevalence výskytu deprese u seniorů v institucích byla ověřována mnoha studiemi. Cílem průřezové studie v roce 2012 v Brazílii bylo ověření prevalence deprese a faktorů souvisejících s depresí u seniorů závislých na ošetřovatelské péči v institucích. Příznaky deprese byly zjištěny u 49,0 % pacientů, 36,3 % trpělo mírnou, až středně těžkou depresí a 12,7 % pacientů vykazovalo příznaky těžké deprese. Společnými rizikovými faktory pro depresi a její symptomy byl vyšší věk, ženské pohlaví, fyzické omezení nebo závislost a nespokojenost s danou institucí. Byla také zjištěna významná asociace mezi depresí a nespavostí, tachykardií, paresteziemi, závratí a nadměrným pocením. Rosler a spolupracovníci upozornili na řadu příznaků a symptomů, které mohou pomoci při vytváření včasné diagnózy, což nabízí podporu pro poskytování účinnější zdravotní péče(13).
Výskyt deprese v zařízeních poskytujících dlouhodobou péči v ČR
V zařízeních sociálních služeb byl v roce 2006 zjištěn výskyt těžké deprese u 15 % klientů ve věku nad 65 let, mírná deprese byla odhalena u 40 % klientů, ale pouze 11 % obyvatel užívalo antidepresiva(14). Podle dalších českých studií byl zaznamenán vysoký výskyt depresivní fáze a elementárních depresivních příznaků u 45 % populace dlouhodobě ústavně léčených seniorů a v zařízeních sociálních služeb dokonce až 50 %(9).
Depresivní senior v zařízení kteréhokoli typu může být pro pečujícího zatěžující a depresogenní(1). K ošetřovatelské péči patří neodmyslitelně správná verbální i mimoverbální komunikace s pacientem. Deprese a psychotické příznaky (bludy a halucinace) mohou vést k agitaci nebo odmítání péče(15). Je nezbytné pátrat po příčinách těchto stavů a sledovat jejich dopad na interakce pacienta s ošetřovatelským personálem. Je nutno zajistit bezpečnost a uspokojování základních potřeb, protože mezi projevy deprese patří deficit sebepéče, zanedbávání příjmu stravy i tekutin. Důležitá je kontrola užití léků a sledování jejich efektu. Depresivní příznaky se stupňují v ranních hodinách, a hrozí tak vyšší riziko sebevražedných pokusů. Rovněž je důležité zachytit také signály vzniku jiného zdravotního problému, o kterém pacient nemluví(16). Nerozpoznané, a tudíž neléčené depresivní příznaky mohou být příčinou nespokojenosti, ale i zhoršování prognózy pacientů či klientů v zařízeních poskytujících dlouhodobou péči.
Cílem práce bylo zmapovat výskyt, dynamiku vývoje a ovlivňující faktory depresivních příznaků u pacientů v zařízeních poskytujících následnou zdravotní péči a porovnat je se stejnými parametry klientů v zařízení sociálních služeb.
Soubor sledovaných seniorů a metodika
Do sledovaného souboru bylo zařazeno 100 seniorů nad 65 roků věku hospitalizovaných v Léčebně dlouhodobě nemocných Nemocnice Milosrdných bratří Letovice (dále LDN) a 100 klientů zařízení sociálních služeb (dále ZSS) ze stejné geografické oblasti. Kritériem pro zařazení do sledování byl souhlas klienta a kognitivní výkon v pásmu normy či lehké kognitivní poruchy – hodnocení dle MMSE 18 a více. Výskyt a dynamika depresivních příznaků byly hodnoceny pomocí Geriatrické škály deprese dle Sheikha a Yesavageho(17) prováděné v prvním měření do 2 týdnů po přijetí do LDN (GDS1) a ve druhém měření po 6 a více týdnech od přijetí (GDS2). V ZSS bylo vyšetření provedeno dvakrát v osmitýdenním odstupu bez ohledu na datum přijetí do zařízení. Jako faktory ovlivňující výskyt a vývoj deprese byly vyhodnocovány věk, pohlaví, vzdělání, víra, počet chorob, pro které se senior léčí, počet hospitalizací za poslední rok, míra soběstačnosti, přítomnost onkologického onemocnění, délka pobytu v zařízení, léčba psychofarmaky, přítomnost obav z budoucnosti. Získaná data byla vyhodnocena běžnými statistickými metodami, významnost nalezených rozdílů byla posouzena pomocí Studentova t-testu párového a nepárového, regresní analýzy a χ2.
Výsledky
Do sledování bylo zahrnuto 100 nemocných, 29 mužů a 71 žen, hospitalizovaných v LDN, a 100 klientů, 21 mužů a 79 žen, umístěných v ZSS. Oba soubory se lišily v jediném parametru, a to ve výskytu jedinců s více než třemi hospitalizacemi za poslední rok – tabulka 1.
Tab. 1. Srovnání základních parametrů nemocných hospitalizovaných v LDN a klientů ZSS 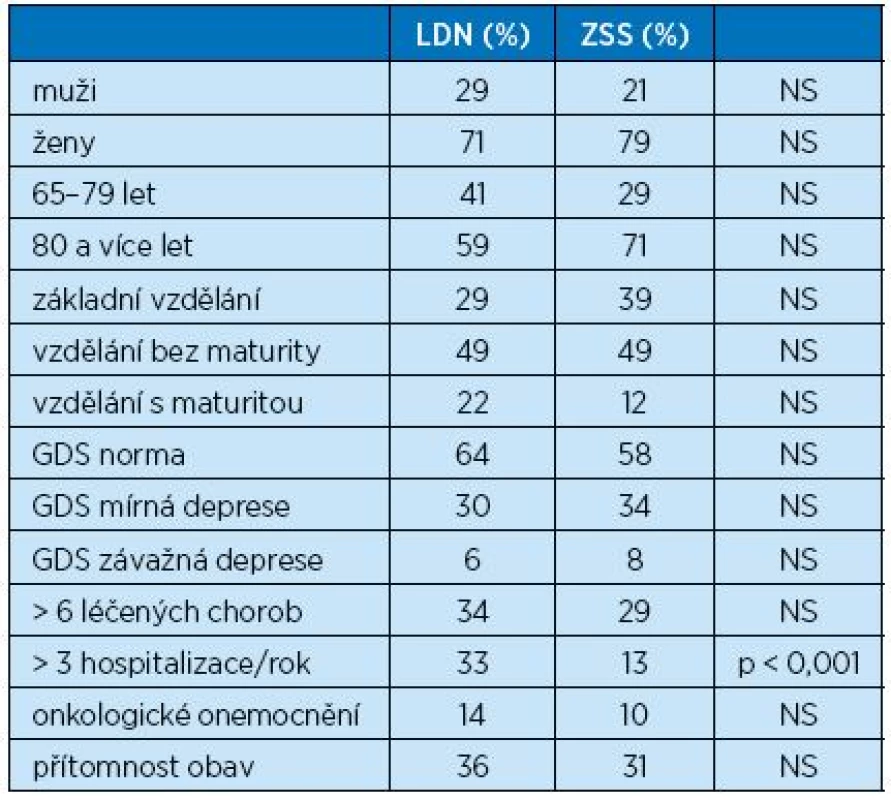
V rámci prvního a druhého měření GDS1 a GDS2 byl sledován vliv demografických faktorů na výskyt a vývoj depresivních symptomů u seniorů v souvislosti s jejich pobytem v obou typech zařízení. Na základě prvního měření GDS1 u seniorů v LDN nebyly v souvislosti s demografickými údaji zjištěny statisticky významné rozdíly ve výskytu depresivních symptomů ani v ovlivnění jejich výskytu u žádné z vybraných kategorií. Zásadní ovšem je, že v obou typech zařízení byly depresivní symptomy nalezeny u více než třetiny zařazených jedinců, a to u 36 % nemocných v LDN a u 42 % klientů ZSS. Z toho příznaky závažné deprese podle GDS vykazovalo 6 % nemocných v LDN a 8 % klientů ZSS.
Druhým měřením GDS2 byl párovým T-testem zjištěn statisticky významně vyšší výskyt depresivních symptomů u nemocných v LDN (p = 0,0418) ve věkové kategorii 80 a více let.
Při hodnocení výskytu depresivních symptomů v ZSS byl zjištěn jejich statisticky významně vyšší výskyt u seniorů se středoškolským vzděláním (p = 0,0290). U ostatních sledovaných parametrů nebyl zaznamenán statisticky významný rozdíl mezi jednotlivými kategoriemi demografických charakteristik a výskytem depresivních symptomů.
Dále byl sledován vliv dalších vybraných faktorů – souhrnné výsledky ukazuje tabulka 2.
Tab. 2. Vliv přítomnosti onkologického onemocnění, souběžných chorob, počtu hospitalizací a obav z budoucnosti na depresivitu nemocných sledovaného souboru 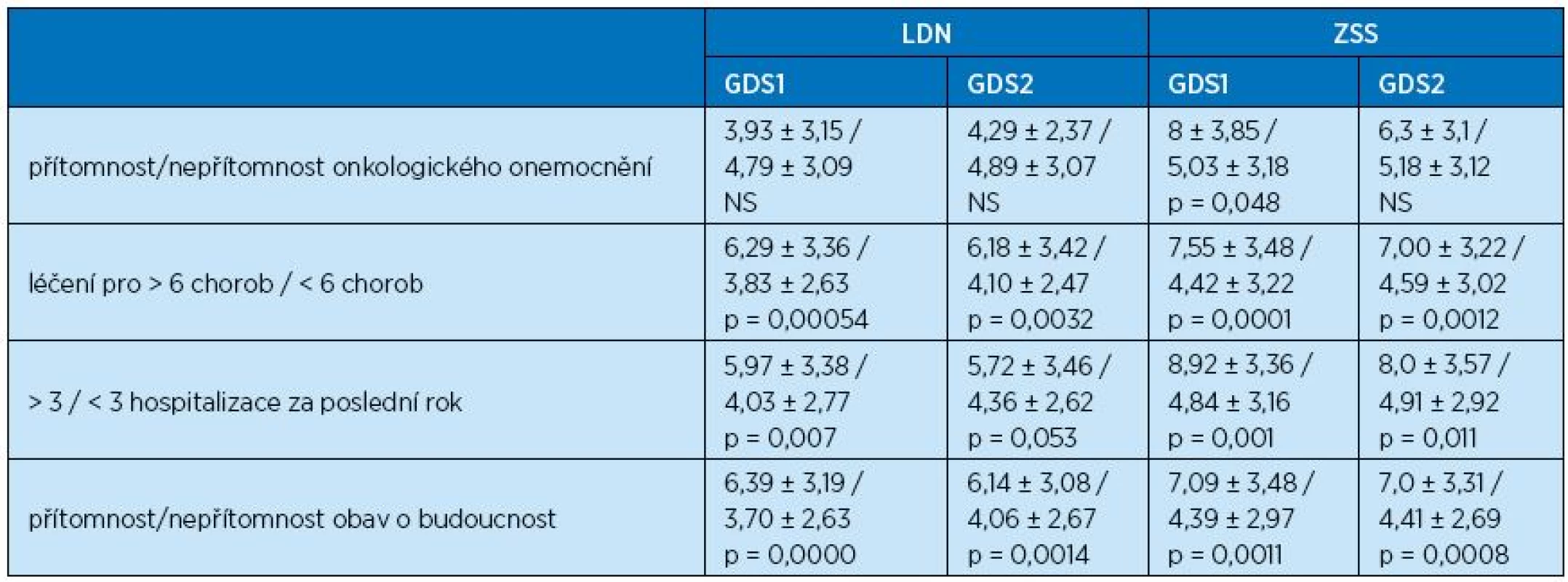
Při hodnocení vlivu přítomnosti onkologického onemocnění nebyly v LDN zjištěny prvním ani druhým měřením rozdílné výsledky u seniorů s onkologickým onemocněním oproti seniorům bez onkologického onemocnění. V ZSS byly u seniorů s onkologickým onemocněním zjištěny významně horší výsledky škály GDS1 oproti seniorům bez onkologického onemocnění. Podle výsledků druhého měření GDS2 však došlo ke zlepšení výsledků škály na hranici statistické významnosti.
Senioři, kteří byli aktuálně léčeni pro šest a více chorob, dosahovali v prvním měření v obou typech zařízení vyšších hodnot v porovnání s výsledky seniorů s nižším počtem aktuálně léčených chorob. Tento trend přetrvával po celou dobu sledování, jak potvrdily výsledky GDS2.
Při prvním měření skupiny seniorů, kteří byli za poslední rok třikrát a vícekrát hospitalizováni na akutním oddělení, byly v obou typech zařízení zjištěny statisticky významně horší výsledky oproti skupině seniorů s nižším počtem hospitalizací. I v tomto případě byl druhým měřením zjištěn stejný trend, v LDN však rozdíl ztratil statistickou významnost.
Senioři přiznávající obavy o budoucnost dosáhli při obou měřeních v obou typech zařízení významně horších výsledků škály deprese.
Při vyhodnocování vlivu soběstačnosti na výskyt depresivity mezi pacienty LDN a klienty ZZS nebyl zjištěn statisticky významný rozdíl v zastoupení jednotlivých stupňů postižení v ADL, ani ve vztahu ADL a výsledků GDS. Podle očekávání bylo zjištěno statisticky významné zlepšení ADL u nemocných v průběhu hospitalizace v LDN – 47,13 ± 22,35 vs. 59,13 ± 29,13 bodu, p = 0,0000. U seniorů v ZSS nebyl podle očekávání podobný rozdíl nalezen: p = 0,27. Výrazné zlepšení výsledků ADL u nemocných v zařízení LDN nemělo významný vliv na dynamiku výskytu depresivních symptomů u těchto nemocných.
Diskuse
Sledovaný soubor byl tvořen dvěma skupinami seniorů ze dvou typů zařízení. Ukázalo se, že v základní charakteristice (pohlaví, věk, vzdělání, víra) byly oba soubory srovnatelné. Mezi seniory hospitalizovanými v LDN bylo významně více těch, kteří měli v předcházejícím období více zdravotních komplikací, oproti seniorům v ZSS. Toto zjištění odpovídá základnímu pojetí těchto dvou typů zařízení – senioři s převážně zdravotními obtížemi jsou ošetřování v zařízení zdravotnického typu a seniorům stabilizovaným je poskytována péče v zařízení sociálních služeb. Pravdou je, že s narůstající střední délkou života se i v zařízeních sociálních služeb zvyšuje počet seniorů multimorbidních se složitou medikací, vyžadujících i složitější ošetřovatelské úkony, ale za situace, kdy zejména z ekonomických důvodů dochází ke snižování počtu pracovníků s odborným zdravotnickým vzděláním.
Pozoruhodné bylo zjištění pouze nevýznamného rozdílu v míře soběstačnosti nemocných v LDN a klientů ZSS na počátku sledování, očekávané bylo postupné zlepšování výsledků ADL u nemocných v LDN. Otázkou je, proč nebyla tato zvyšující se míra soběstačnosti doprovázena také snížením výskytu depresivních symptomů – roli může hrát například výhled nemocného na reálnost návratu do vlastního prostředí. Zvyšující se míra obav se ukázala jako významný faktor negativně ovlivňující depresivitu seniorů.
Výskyt depresivity uváděný v literatuře je vyšší než aktuální naměřené hodnoty v obou typech zařízení, zjištěné údaje však přesto vypovídají o vysokém výskytu deprese v LDN a ZSS(9, 15). Screening GDS nebyl a prozatím není běžnou součástí hodnotících škál v žádném z uvedených zařízení.
V rámci sledování byla ke zjištění výskytu deprese u seniorů použita všeobecně doporučovaná standardizovaná a validizovaná Geriatrická škála deprese (GDS-15) podle Sheikha a Yesavageho(17). Během šetření se však ukázalo, že mnozí senioři měli u některých otázek problémy s odpovědí. Tyto problémy bylo možné rozdělit do pěti oblastí:
1. Nejasnost období
U otázky č. 3 Máte pocit, že je Váš život prázdný? znění otázky nevedlo k tomu, aby senioři posuzovali svůj současný stav, ačkoli na to byli upozorňováni. Otázka byla naopak chápána jako vyhodnocení dříve prožitého období, s převážně pozitivním výstupem. Záleželo tedy na tom, k jakému období se senioři sami přiklonili. Obdobně byla chápána i otázka č. 2 Zanechal/a jste mnoha svých činností a zájmů? Váhavá odpověď byla i u otázky č. 4 Nudíte se často? Nemocniční prostředí je nudné pro většinu obyvatel, ať podléhají depresi, nebo ne. Opět záleželo na tom, k jakému období se senioři vyjádřili.
2. Nejasnost prostředí
U otázky č. 9 Zůstáváte raději doma, než abyste vyšel/a ven a dělal/a něco nového? docházelo k rozporu, senioři hospitalizovaní v LDN nebyli momentálně „doma“.
3. Jinak řečeno, jinak myšleno
Na otázku č. 5 Jste většinou v dobré náladě? následovala často odpověď „ano“, ačkoliv pokračující komentář seniorů by zejména v ZSS vypovídal spíše o záporné odpovědi „musím být… nemohu si to připouštět… co mi jiného zbývá…“ Stejně tak otázka č. 13 Cítíte se pln/a energie? vzbuzovala u seniorů kritiku, smích a zápor „…v tomto věku … to tak zamlada…“, ačkoliv dále připouštěli, že by se chtěli třeba ještě uzdravit, zlepšit soběstačnost, což by naopak svědčilo pro kladnou odpověď.
4. Neodpovídající pojem
V otázce č. 7 Cítíte se většinou šťastný? senioři nahrazovali slovo „šťastný“ častěji výrazem „spokojený“. Výraz „šťastný“ znamenal pro seniory spíše zamilovanost, výhru, úspěch apod.
5. Váha otázky
Otázky byly vnímány u seniorů s různým přístupem k odpovědi. Po otázce č. 12 Připadáte si zbytečný/á? následovalo zpravidla mlčení, někdy se vyhrotilo do proudu emocí a bylo zřetelné, že tato záležitost je příliš citlivá. Není srovnatelná např. s přístupem k otázce č. 5 Jste většinou v dobré náladě? Po ní následovala zpravidla rychlá odpověď bez velkého přemýšlení.
Vyhrocenými byly otázky č. 8, č. 12 a č. 14, přesto výsledek skóre vypovídal o normě. Naopak při součtu otázek č. 4, 5, 9, 11, 13, 15 se senior dostal do „stadia lehké deprese“, ačkoliv otázka č. 11 Máte dojem, že je pěkné žít v této době? podněcovala spíše k politické debatě.
Dochází tak k nepochybné redukci senzitivity i specificity škály ve schopnosti charakterizovat skutečný stav seniora. Některé rozdíly se podle zkušeností nabytých z provádění 400 vyšetření v rámci této práce jeví být tak závažné, že by patrně bylo vhodné zamyslet se nad aktuálními formulacemi GDS. Problém mohl nastat i z hlediska překladu anglického originálu – například slovo „happy“ nabývá v češtině už jen podle Google translator (18) kromě „šťastný“ také významů „rád“, „spokojený“, „veselý“, „vhodně volený“ atd.
Závěry
Výskyt a vývoj depresivních symptomů byl v obou typech zařízení srovnatelný, vyšší míru depresivity vykazovali nemocní zařízení následné péče ve věku nad 80 let v závěru hospitalizace a senioři se středoškolským vzděláním v zařízení sociálních služeb.
Vyšší výskyt depresivních syndromů souvisel s vyšší nemocností, přítomností onkologického onemocnění, častějšími hospitalizacemi a deklarovanou přítomností obav u sledovaných seniorů bez rozdílu typu zařízení.
Aktuálně doporučovaná verze Geriatrické škály deprese dle Sheikha a Yesavageho obsahuje formulace, jejichž význam mohou senioři chápat nejednoznačně.
MUDr. Emilie Portlová,
prof. MUDr. Hana Matějovská Kubešová, Ph.D.
Nemocnice Milosrdných bratří Letovice
Klinika interní, geriatrie a praktického lékařství
LF MU a FN Brno
Mgr. Emilie Portlová
e-mail: portlovae@seznam.cz
Od roku 2011 pracuje jako vrchní sestra Nemocnice Milosrdných bratří Letovice, p.o. Absolvované vzdělání a kurzy: příprava ve speciálním úseku práce v domácí péči (IDVPZ Brno, 2001); ošetřovatelská péče v geriatrii (PSS NCONZO, 2006–2008); bakalářský studijní program Ošetřovatelství v oboru Všeobecná sestra (LF UK Hradec Králové, 2012–2015) a magisterský studijní obor Ošetřovatelská péče v geriatrii (LF Ostravské univerzity, 2016–2017).
Zdroje
1. Jirák R. Deprese u seniorů – biologické a psychologické vlivy, vztahy deprese a demence. Psychiatrie pro praxi [online]. Olomouc: Solen 2007; 8(5): 198–200.
2. Češková E. Léčba deprese ve stáří. Medicína pro praxi [online]. Olomouc: Solen 2011; 8(7 a 8): 330–332.
3. Konrád J. Deprese ve stáří. Practicus [online]. Praha: Společnost všeobecného lékařství ČLS JEP 2013; 2(7): 7–9.
4. Matějovský J a kol. Zhodnocení funkčního stavu seniorské populace. Geriatrie a Gerontologie 2012; 1(2): 65–70.
5. Bičan V. Depresivní pseudodemence. Psychiatriapreprax [online]. Bratislava: Solen 2014; 15(2): 80–81.
6. Weyrer S, et al. Incidence and predictors of depression in non-demented primary care attenders aged 75 years and older: results from a 3-year follow-up study. Age and ageing [online]. 2013; 42(2): 173–180.
7. Li D, et al. A meta-analysis of the prevalence ofd epressive symptoms in Chinese older adults. Archives of gerontology and geriatrics [online]. 2013; 58 (1):1–9.
8. Galli R, et al. Active aging is associated with low prevalence of depressive symptoms among Brazilian older adults. Revista Brasileira de Epidemiologia [online]. 2016; 19(2).
9. Kubínek R, Pidrman V. Deprese seniorů. Interní medicína pro praxi [online]. Olomouc: Solen 2008; 10(1): 36–38.
10. Topinková E. Geriatrie pro praxi. Galén 2005.
11. Kalvach Z, Zadák Z, Jirák R a kol. Geriatrie a Gerontologie. Praha: Grada Publishing 2004, s. 541.
12. Matějovská Kubešová H a kol. Výskyt a související aspekty deprese u seniorů žijících ve vlastním prostředí. Česká geriatrická revue 2008; 6(4): 227–231.
13. Roesler E, et al. Prevalence and factors associated with depression among institutionalized elderly individuals: nursing care support. Revista da Escola deEnfermagem da USP [online] 2012; 46(6): 1387–1393.
14. Hudáková A, Majerníková L. Kvalita života seniorů v kontextu ošetřovatelství. Praha: Grada Publishing 2013.
15. Volicer L, Hurley AC. What is discomfort in persons with dementia who are agitated? JAMA Intern Med 2014; 174(2): 297.
16. Akrmanová J, Marková E. Afektivní poruchy. Ošetřovatelství v psychiatrii. Praha: Grada Publishing 2014; 221–223.
17. Sheikh JI, Yesavage JA. Geriatric depression scale (GDS): recent evidence and development of a porter version. Reviews in Clinical Gerontology 1986; 5 : 165–173.
18. Google translator. https://translate.google.cz
Štítky
Geriatria a gerontológia Praktické lekárstvo pre dospelých Protetika
Článek Editorial
Článok vyšiel v časopiseGeriatrie a Gerontologie
Najčítanejšie tento týždeň
2017 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
- Metamizol v terapii akutních bolestí hlavy
-
Všetky články tohto čísla
- Editorial
- Výskyt a vývoj deprese v různých typech seniorských zařízení – využití Geriatrické škály deprese
- Prevence aterosklerotických kardiovaskulárních příhod u křehčích pacientů
- Léčba diabetu mellitu 1. typu u osob vyššího věku
- Krvácení do gastrointestinálního traktu – velké riziko pro geriatrické pacienty
- CHOPN – novinky v diagnostice a léčbě
- Zajištění cévního vstupu u geriatrických nemocných
- Křehký pacient se selháním ledvin
- Opakované resuscitace u geriatrické pacientky – a jak to bylo dál?
- Prevence a řešení zácpy z pohledu seniorů
- Geriatrie a Gerontologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Krvácení do gastrointestinálního traktu – velké riziko pro geriatrické pacienty
- Prevence a řešení zácpy z pohledu seniorů
- Zajištění cévního vstupu u geriatrických nemocných
- CHOPN – novinky v diagnostice a léčbě
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




