-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Máme v s oučasné době dostatek důkazů o indikaci srdeční resynchronizační léčby u pacientů se srdečním selháním a funkční klasifikací NYHA I-II ?
Do we have sufficient evidence for cardiac resynchronization therapy indication in patients with cardiac failure and NYHA functional classification I-II?
Large scale clinical trials have demonstrated the effects of cardiac resynchronization therapy in patients with New York Heart Association (NYHA) class III/IV, systolic left ventricular function and QRS duration > 120 ms. Two recently published studies have demonstrated that the effects of cardiac resynchronization therapy might also be beneficial in patients with mild heart failure and NYHA class II. More clinical studies are needed to verify the long-term effects of cardiac resynchronization therapy on mortality reduction in this patient cohort.
Keywords:
cardiac resynchronization therapy – heart failure – mortality – reverse remodeling
Autoři: M. Táborský; P. Heinc; M. Fedorco
Působiště autorů: Olomouc ; I. interní klinika, FN a LF Univerzity Palackého
Vyšlo v časopise: Kardiol Rev Int Med 2010, 12(2): 80-83
Souhrn
Výsledky velké řady klinických studií prokázaly přínosy srdeční resynchronizační léčby u pacientů se srdečním selháním a funkční klasifikací NYHA III/IV, se systolickou dysfunkcí levé komory a s trváním QRS komplexu > 120 ms. V současné době naznačují výsledky dvou nově publikovaných klinických studií, že ze srdeční resynchronizační léčby mohou mít prospěch i nemocní s mírným srdečním selháním a funkční klasifikací NYHA II. Je však třeba více klinických studií, které by skutečně demonstrovaly dlouhodobý efekt srdeční resynchronizační léčby na redukci mortality u této skupiny nemocných.
Klíčová slova:
srdeční resynchronizační terapie – srdeční selhání – mortalita – reverzní remodelaceÚvod
Srdeční resynchronizační léčba (SRL) patří dnes mezi standardní nefarmakologickou léčbu pacientů s pokročilým srdečním selháním, komorovou dyssynchronií a optimalizovanou farmakoterapií. Rozsáhlé studie prokázaly výhodnost SRL u pacientů se sinusovým rytmem, středně těžkými až závažnými symptomy srdečního selhání, se systolickou dysfunkcí levé komory a s rozšířeným QRS. U této skupiny nemocných se prokázalo, že SRL zlepšuje kvalitu života pacientů, zlepšuje jejich funkční klasifikaci New York Heart Association (NYHA), omezuje hospitalizace a prodlužuje dobu přežití [1–3]. V poslední době se uvažuje o rozšíření SRL i na pacienty s chronickým srdečním selháním mimo nynější úzkou skupinu, pro kterou jsou k dispozici výše uvedená data včetně meta-analýz hovořících ve prospěch SRL [4]. Bylo již realizováno několik studií se sledováním vlivu SRL na nemocné s málo klinicky vyjádřeným srdečním selháním s cílem průkazu reverzní remodelace levé komory a snížení mortality a morbidity těchto nemocných [5–6].
Dosavadní studie prokázaly pokles mortality a snížení počtu hospitalizací pro srdeční selhání při použití SRL ve srovnání se standardní terapií. Proto se v současné době doporučuje SRL v kombinaci s implantabilním kardioverterem-defibrilátorem (CRT-D) rutinně u pacientů ve funkční třídě III nebo IV klasifikace NYHA, s trváním komplexu QRS ≥ 120 ms a ejekční frakcí levé komory srdeční (EFLK) ≤ 0,35 navzdory optimální farmakologické léčbě [7–8].
Má SRL racionále u pacientů s méně klinicky vyjádřeným srdečním selháním?
Srdeční resynchronizační léčba má příznivý dopad na hemodynamické, energetické, anatomické a základní buněčné parametry u pokročilého srdečního selhání [9–10]. Je tedy možné a povzbudivé, že včasná aplikace SRL u srdečního selhání může zpomalit nebo zabránit progresi tohoto onemocnění. Přesto že má SRL v současné době zásadní význam při léčbě vysoce symptomatických pacientů se systolickým srdečním selháním, její role u mírně symptomatických pacientů s tímto onemocněním není tak jednoznačná.
Vliv SRL na reverzní remodelaci levé komory a její klinické výsledky
Bylo prokázáno, že SRL v kombinaci s farmakoterapií srdečního selhání vede k reverzní remodelaci levé komory signifikantně více a vykazuje lepší dlouhodobé klinické výsledky ve srovnání se samotnou farmakologickou léčbou srdečního selhání. Je však třeba si uvědomit, že míra reverzní remodelace levé komory nekoreluje zcela ideálně s některými klinicky velmi důležitými výsledky [11]. Například vztah mezi stupněm reverzní remodelace LK a prodloužením života na základě použití SRL není zdaleka jednoznačný při srovnání pacientů se srdečním selháním ischemické a neischemické etiologie (tab. 1). Například v případě studie MIRACLE (Multicenter InSync Randomized Clinical Evaluation) [12–13] i studie CARE HF (CArdiac REsynchronisation in Heart Failure study) [14–15] vykazovali pacienti se srdečním selháním ischemické etiologie menší reverzní remodelaci levé komory ve srovnání s neischemickou etiologií. Přesto bylo snížení mortality na základě použití SRL stejné u pacientů s ischemickým a neischemickým srdečním selháním. Navíc navzdory skutečnosti, že u pacientů s ischemickým srdečním selháním nebyla reverzní remodelace levé komory při použití SRL tak výrazná jako u pacientů s neischemickým srdeční selháním, uvádí studie COMPANION (Comparison of Medical Therapy, Pacing, and Defibrillation in Heart Failure) pokles mortality na základě SRL větší u pacientů se srdečním selháním ischemickým ve srovnání s neischemickou etiologií [16].
Tab. 1. Srovnání efektivity SRL u nemocných s ischemickou a neischemickou etiologií srdečního selhání. 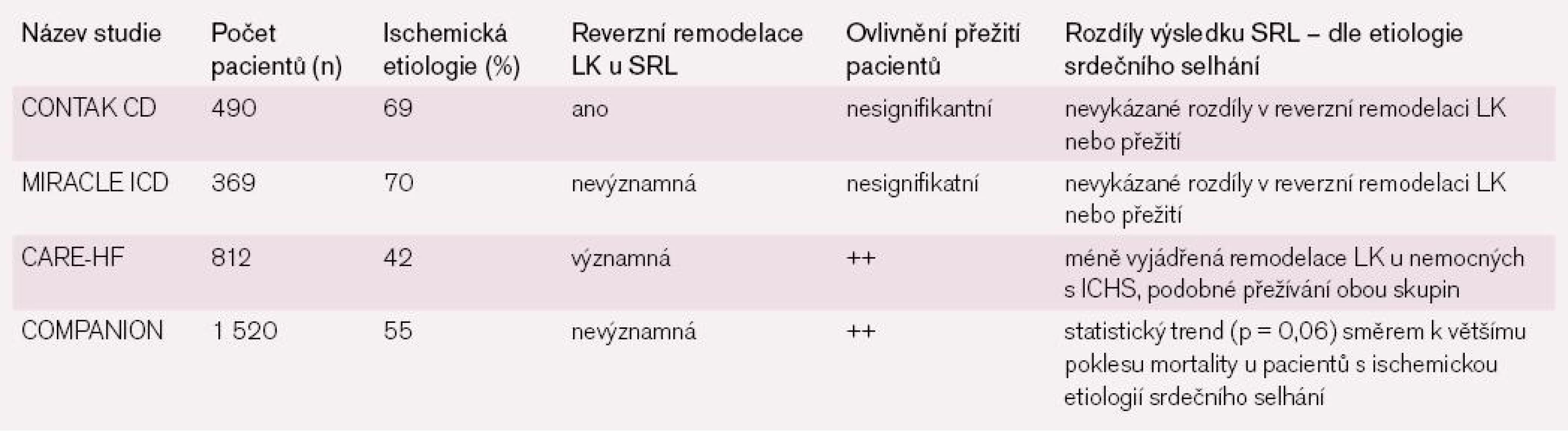
Přestože SRL má pozitivní dopad na remodelaci LK, nedává úplnou odpověď z hlediska dlouhodobě pozitivních klinických výsledků dosažených pomocí SRL právě na korelaci remodelace LK a přežívání těchto nemocných.
Má SRL skutečně význam u nemocných s mírně pokročilým srdečním selháním?
Do roku 2005 neexistovalo mnoho studií zaměřených na posouzení efektivity SRL u pacientů s mírnějším srdečním selháváním (funkční třída NYHA I nebo II). Tyto počáteční studie naznačovaly, že SRL má pouze malý vliv na snížení počtu hospitalizací pro srdeční selhání a nevýznamný dopad na pokles mortality [17].
Tab. 2 uvádí přehled dokončených a probíhajících studií hodnotících účinnost SRL u pacientů s mírnými symptomy srdečního selhání. První z nich byla studie CONTAK CD (Guidant Corporation, St. Paul, Minnesota). V této skupině byl pacientům převážně s funkční třídou NYHA III nebo IV implantován kardioverter-defibrilátor CRT-D. Po implantaci a před randomizací byli pacienti podrobeni intenzivnější farmakoterapii srdečního selhání. Díky ní se při randomizaci pacientů k aktivní SRL (funkční SRL) nebo k standardní péči (vypnutá SRL) u podstatného počtu pacientů zlepšila funkční třída NYHA. SRL významně neovlivnila primární výsledek studie CONTAK CD, tj. progresi srdečního selhání. Byla však zjištěna výraznější reverzní remodelace LK ve skupině se SRL ve srovnání s kontrolní skupinou, a to jak u pacientů s vyšší funkční třídou NYHA, tak u pacientů s mírnými symptomy srdečního selhání (NYHA II). Studie MIRACLE ICD II (Multicenter InSync ICD Randomized Clinical Evaluation II) zahrnovala pouze pacienty s funkční třídou NYHA II. Primární sledovaný výsledek účinnosti u studie MIRACLE ICD II, tj. změna maximálního příjmu kyslíku od počátku sledování ve srovnání se šesti měsíci, se při použití SRL významně nezměnil. SRL však jednoznačně příznivě ovlivnila sekundární výsledky reverzní remodelace LK a klinické odpovědi. Po těchto studiích následovala rozsáhlejší studie REVERSE (Resynchronization Reverses Remodeling in Systolic Left Ventricular Dysfunction) [18]. Tato studie zahrnovala 610 pacientů převážně ve třídě NYHA II. Primární endpoint studie REVERSE, tj. procento pacientů, u nichž došlo ke zhoršení, se významně nelišil ve skupině se spuštěnou a vypnutou SRL po dobu sledování 12 měsíců. SRL však vedla k významnému snížení parametru reverzní remodelace – indexu endsystolického objemu levé komory (left ventricular end–systolic volume index – LVESVi). Snížení LVESVi bylo zejména výrazné u pacientů se srdečním selháním neischemické etiologie, u pacientů s většími endsystolickými objemy levé komory, a pacientů s širším QRS (≥ 152 ms) na počátku sledování. Doba první hospitalizace pro srdeční selhání byla posunuta ve větší míře u pacientů randomizovaných ke spuštěné SRL ve srovnání se skupinou s vypnutou SRL (p = 0,03). Smíšené výsledky studie REVERSE naznačují, že ačkoliv by SRL mohla zpomalit progresi srdečního selhání, měřeno změnami v remodelaci LK, její vliv na klinické výsledky v krátkodobém horizontu je ve skutečnosti nevýznamný. Je tedy třeba provést rozsáhlejší a dlouhodobější studie pro jednoznačnější určení výsledků SRL u méně symptomatických pacientů a to s dobou trvání minimálně pět let.
Tab. 2. Studie hodnotící efektivitu SRL u pacientů s méně symptomatickým srdečním selháním (NYHA I-II). 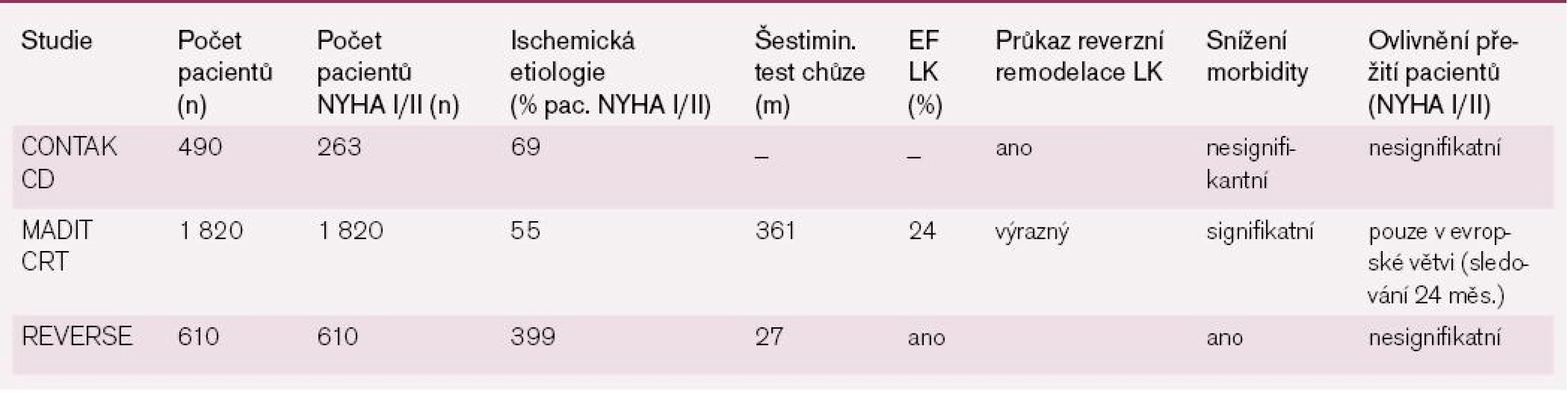
Výsledky subanalýzy v evropské skupině pacientů studie REVERSE
Subanalýza evropských údajů získaných ze studie REVERSE [18] poskytuje další důležité podrobnosti týkající se efektu SRL u pacientů s mírnými symptomy srdečního selhání. Analýza zahrnuje 262 pacientů z Evropy, kteří dostali systémy pro SRL. Stejně jako v hlavní studii REVERSE bylo požadováno, aby měli pacienti šíři komplexu QRS ≥ 120 ms a ejekční frakci LK ≤ 0,40. Účastníci byli randomizováni v poměru 2 : 1 k aktivní terapii (spuštěná SRL, n = 180) nebo do kontrolní skupiny (vypnutá SRL, n = 82). Evropští pacienti byli sledováni po dobu 24 měsíců, tj. dvakrát déle než severoamerická skupina. V průběhu 24 měsíců došlo ke zhoršení u 19 % pacientů ze skupiny se spuštěnou SRL ve srovnání s 34 % pacienty s vypnutou SRL (p = 0,01). Navíc se ve skupině se spuštěnou SRL snížil LVESVi v průměru o 27,5 +/ – 31,8 ml/m2 proti pouhým 2,7 +/ – 25,8 ml/m2 ve skupině s vypnutou SRL (p < 0,0001). Doba do první hospitalizace pro srdeční selhání nebo úmrtí se významně posunula u skupiny se spuštěnou SRL ve srovnání se skupinou s vypnutou SRL (p = 0,003). Tyto výsledky tedy napovídají možný efekt SRL na zpomalení progrese srdečního selhání i u nemocných s funkční klasifikací NYHA II.
Ovlivní výsledky studie REVERSE skutečně perspektivu SRL?
Přestože jsou údaje z Daubertovy analýzy zajímavé, nelze je považovat za definitivní. Za prvé je třeba si uvědomit, že jen málo pacientů bylo skutečně symptomatických a výsledky se většinou vztahují na mírně symptomatické až zcela asymptomatické pacienty se srdečním selháním. Kromě toho, stejně jako u každé dílčí analýzy, existuje možnost nadhodnocení nebo podhodnocení skutečné velikosti dopadu pouhou náhodou. To je důležitý fakt vzhledem ke skutečnosti, že v celé evropské skupině došlo pouze k 13 úmrtím.
Autoři uznávají, že mezi evropskými a severoamerickými pacienty byly zjevné důležité rozdíly v demografických charakteristikách, což může částečně vysvětlovat patrné rozdíly v účinnosti SRL v rámci této subanalýzy. V evropské skupině bylo více pacientů se srdečním selháním neischemické etiologie, delší průměrné trvání QRS komplexu a menší komorbidita ve srovnání s mimoevropskými účastníky studie REVERSE. K tomu, abychom definitivně mohli zařadit indikaci SRL u nemocných s funkční klasifikací NYHA I-II do doporučení Evropské kardiologické společnosti, je třeba shromáždit více důkazů, a to zejména v dlouhodobém horizontu.
Studie MADIT-CRT a studie RAFT
Dvě rozsáhlé studie poskytnou další důkazy o účinnosti SRL v širší skupině pacientů s mírnými symptomy srdečního selhání. Studie MADIT CRT (Multi-center Automatic Defibrillator Implantation with Cardiac Resynchronization Therapy) [19] srovnávala terapii s použitím běžného (jednodutinového) implantibilního kardioverteru-defibrilátoru s CRT-D u 1 820 pacientů při sinusovém rytmu s hodnotami ejekční frakce LK ≤ 0,30, trváním komplexu QRS ≥130 ms a mírným srdečním selháním. Tato studie prokázala 29% snížení rizika kombinovaného endpointu – mortality nebo klinických příhod spojených se srdečním selháním (p = 0,003) [20]. Tento výsledek odráží výhradně snížení počtu klinických příhod spojených se srdečním selháním. Podíl těchto příhod, které byly skutečnými hospitalizacemi pro srdeční selhání, není jasný. Kromě toho průměrná vzdálenost šestiminutového testu chůzí 361 ± 108 m naznačuje, že mnoho z těchto pacientů by bylo na základě předchozích testů chůze na vzdálenost < 450 m nejspíše kategorizováno do funkční třídy NYHA III. Nicméně studie MADIT-CRT prokázala jednoznačné zlepšení v ukazatelích mechanické funkce levé komory a odpovídající snížení výskytu klinických příhod spojených se srdečním selháním. Další rozsáhlá právě začínající studie RAFT (Resynchronization/Defibrillation in Advanced Heart Failure Trial) [20] srovnává léčbu pomocí jednodutinového ICD s CRT-D u 1 800 pacientů při sinusovém rytmu nebo s fibrilací síní, ejekční frakcí LK ≤ 0,30, trváním komplexu QRS ≥ 120 ms, s většinou mírnými symptomy srdečního selhání. REVERSE a řada dalších studií by měly poskytnout jasnější dopovědi ohledně účinnosti SRL u mírně symptomatických pacientů se srdečním selháním. V současné době je však dle mého názoru ještě předčasné doporučovat SRL jako rutinní léčbu pro pacienty s asymptomatickou dysfunkcí LK nebo pro mírně symptomatické pacienty se srdečním selháním zvláště s ohledem na absenci jasných mortalitních dat.
Úloha ambulancí srdečního selhání ve správné indikaci srdeční resynchronizační léčby
Klíčovou úlohu v adekvátní indikaci srdeční resynchronizační léčby a v dosažení dlouhodobého efektu ve smyslu zvýšení procenta pacientů, kteří pozitivně reagují na tuto nefarmakologickou léčbu, mají dle našeho názoru ambulance, resp. programy srdečního selhání na velkých klinických pracovištích. V řadě studií bylo jasně prokázáno, že nemocní indikovaní k SRL mají nedostatečnou farmakologickou léčbu srdečního selhání [21]. Doporučujeme, aby všichni potenciální kandidáti SRL prošli péčí specializovaných ambulancí srdečního selhání, které jsou garancí správné uptitrace betablokátorů, ACE inhibitorů, blokátorů receptorů systému renin angiotenzin a dalších standardních lékových skupin pro léčbu pokročilého srdečního selhání. Navrhované šestiměsíční sledování v těchto ambulancích doporučí alternativní léčbu při dokumentaci intolerance či vedlejších účinků léků pro srdeční selhání a nemocní jsou na optimalizované léčbě při splnění indikačních kritérií doporučeni k implantaci biventrikulárního systému. Přimlouval bych se za to, aby se tyto standardy objevily v další inovované verzi Doporučení pro léčbu srdečního selhání České kardiologické společnosti [22].
doc. MUDr. Miloš Táborský, CSc., FESC, MBA
doc. MUDr. Petr Heinc, Ph.D.
MUDr. Marián Fedorco
I. interní klinika, FN a LF Univerzity Palackého,
Olomouc
milos.taborsky@fnol.cz
Zdroje
1. Cazeau S, Leclerq C, Lavergne T et al. Multisite Stimulation in Cardiomyopathies (MUSTIC) Study Investigators. Effects of multisite biventricular pacing in patients with heart failure and intraventricular delay. N Engl J Med 2001; 344 : 873–880.
2. Gasparini M, Auricchio A, Regoli F et al. Four-year efficacy of cardiac resynchronization therapy on exercise tolerance and disease progression: the importance of performing atrioventricular junction ablation in patients with atrial fibrillation. J Am Cool Cardiol 2006; 48 : 734–743.
3. Abraham WT, Fischer WG, Smith AL et al. MIRACLE Study Group. Multicenter InSync Randomized Clinical Evaluation. Cardiac resynchronization therapyin chronic heart failure. N Engl J Med 2002 : 346; 1845–1853.
4. Moher D, Cook DJ, Eastwood S et al. Improving the quality of reports of meta-analyses of randomized controlled trials. The QUORUM statement. Quality of Reporting of Meta-analyses. Lancet 1999 : 354; 1896 1900.
5. Beshai JF, Grimm RA, Nagueh SF et al. RethinQ Study Investigators. Cardiac-resynchronization therapy in heart failure with narrow QRS complexes. N Engl J Med 2007; 357 : 2461–2471.
6. Bleecker GB, Holman ER, Steendijk P et al. Cardiac resynchronization therapy in patients with narrow QRS complex. J Am Coll Cardiol 2006; 48 : 2243–2250.
7. Dickstein K, Cohen-Solal A, Filippatos G et al. ESC guidelines for the diagnosis and treatment of acute and chronic herat failure 2008: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM). Eur Heart J 2008; 29 : 2388–2442.
8. Vardas EP, Auricchio A, Balnc JJ et al. European Society of Cardiology; European Heart Rhythm Association. Guidelines for cardiac pacing and cardiac resynchronization therapy. The Task Force for Cardiac Pacing and Cardiac Resynchronization Therapy of the European Society of Cardiology. Developed in collaboration with the European Heart Rhythm Association. Eur Heart J 2007; 28 : 2256–2295.
9. Nelson GS, Berger RD, Fetics BJ et al. Left ventricular or biventricular pacing improves cardiac function at diminished energy cost in patients with dilated cardiomyopathy and left bundle-branch block. Circulation 2000; 102 : 3053–3059.
10. St John Sutton MG, Plappert T, Abraham WT et al. Multicenter InSync Randomized Clinical Evaluation (MIRACLE) Study Group. Effect of cardiac resynchronization therapy of left ventricular size and function in chronic heart failure. Circulation 2003; 107 : 1985–1990.
11. Yu CM, Bleecker GB, Fung JW et al. Left ventricular reverse remodeling but not clinical improvement predicts long-term survival after cardiac resynchronization therapy. Circulation 2005; 112 : 1580–1586.
12. Woo GW, Petersen-Stejskal S, Johnson JW et al. Ventricular reverse remodeling and 6-month outcomes in patients receiving cardiac resynchronization therapy: analysis of the MIRACLE Study. J Interv Card Electrophysiol 2005; 12 : 107–113.
13. Higgins SL, Hummel JD, Niazi IK et al. Cardiac resynchronization therapy for the treatment of heart failure in patients with intraventricular conduction delay and malignant ventricular tachyarrhythmias. J Am Coll Cardiol 2003; 42 : 1454–1459.
14. Cleland JG, Daubert JC, Erdmann E et al. Cardiac Resynchronization-Heart Failure (CARE-HF) Study Investigators. The effect of cardiac resynchronization on morbidity and mortality in heart failure. N Engl J Med 2005 : 352; 1539–1549.
15. Abraham WT, Young JB, León AR et al. Multicenter InSync ICD II Study Group. Effects of cardiac resynchronization on disease progression in patients with left ventricular systolic dysfunction, an indication for a implantable cardioverter-defibrillator, and mildly symptomatic heart failure. Circulation 2004 : 110; 2864–2868.
16. Bristow MR, Saxon LA, Boehmer J et al. Comparison of Medical Therapy, Pacing, and Defibrillation in Heart Failure (COMPANION) Investigators. Cardiac resynchronization therapy with or without an implantable defibrillator in advanced chronic heart failure. N Engl J Med 2004; 350 : 2140–2150.
17. McAlister FA, Ezekowitz J, Hoorton N et al. Cardiac resynchronization therapy for patients with left ventricular systolic dysfunction: a systematic review. JAMA 2007; 297 : 2502–2514.18. Daubert C, Gold MR, Abraham WT et al. REVERSE Study Group. Prevention of disease progression by cardiac resynchronization therapy in patients with asymptomatic or mildly symptomatic left ventricular dysfunction. insights from the European cohort of the REVERSE (Resynchronization Reverses Remodeling in Systolic Left Ventricular Dysfunction) trial. J Am Coll Cardiol 2009; 54 : 1837–1846.
19. Moss AJ, Hall WJ, Cannom DS et al. MADIT-CRT Trial Investigators. MADIT-CRT Trial Investigators. Cardiac - resynchronization therapy for the prevention of heart failure events. N Engl J Med 2009; 361 : 1329–1338.
20. Tang T, Wells G. Resynchronization/defibrillation for ambulatory heart failure trial (RAFT). [http:/clinicaltrials.gov/ct2/sho/NCT00251251.]
21. Landolina M, Lunati M, Gasparini M et al. InSync/ InSync ICD Italian Registry Investigators. Comparison of the effects of cardiac resynchronization therapy in patients with class II versus class III and IV heart failure (from the InSync/InSync ICD Italian Registry). Am J Cardiol 2007; 100 : 1007–1012.
22. Špinar J, Hradec J, Meluzín J et al. Doporučení pro diagnostiku a léčbu chronického srdečního selhání ČKS 2006. Cor Vasa 2007; 49: K5–K41.
Štítky
Detská kardiológia Interné lekárstvo Kardiochirurgia Kardiológia
Článek Telemost 2010Článek GALERIE AUTORU
Článok vyšiel v časopiseKardiologická revue – Interní medicína
Najčítanejšie tento týždeň
2010 Číslo 2- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- K životnímu jubileu prof. MUDr. Jindřicha Špinara, CSc., FESC
- Léčba hypertenze v rámci metabolického syndromu
- Primární hyperaldosteronizmus: nejčastější forma sekundární hypertenze
- Máme v s oučasné době dostatek důkazů o indikaci srdeční resynchronizační léčby u pacientů se srdečním selháním a funkční klasifikací NYHA I-II ?
- Katetrizační uzávěr PFO a p aradoxní systémová embolizace
- Transkraniální barevná duplexní sonografie v hodnocení intrakraniálních tepen při cerebrovaskulárním stenookluzivním onemocnění – přehled
- Telemost 2010
- GALERIE AUTORU
- Kardiologická revue – Interní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Katetrizační uzávěr PFO a p aradoxní systémová embolizace
- Transkraniální barevná duplexní sonografie v hodnocení intrakraniálních tepen při cerebrovaskulárním stenookluzivním onemocnění – přehled
- Primární hyperaldosteronizmus: nejčastější forma sekundární hypertenze
- K životnímu jubileu prof. MUDr. Jindřicha Špinara, CSc., FESC
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



