-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
IgG4 sklerozující cholangitida – zánět imitující nádor hlavy pankreatu a cholangiokarcinom
IgG4 Sclerosing Cholangitis – an Inflammation Imitating Tumour of the Pancreas and Biliary Tract
Background:
Immunoglobulin (Ig) G4 associated sclerosing cholangitis is a rare inflammatory disease of the biliary tract. Although it is a very progressive condition, it responds to steroid therapy. IgG4 associated sclerosing cholangitis can mimic pancreatic carcinoma, cholangiocarcinoma, and primary sclerosing cholangitis; therefore, it is very important to obtain a differential diagnosis. IgG4 sclerosing cholangitis is a biliary form of IgG4 related systemic disease, in which afflictions of more organs is afflictions of more organs are common, typically biliary form together with pancreatic one. Nonspecific symptoms are obstructive icterus, fatigue, and weight loss. Atypical imaging of the biliary tree and pancreas can be used to distinguish it from other diseases. Laboratory data show elevation of bilirubin, liver enzymes, IgG4 and total IgG concentrations. Sometimes IgE is also elevated with the eosinophilia, oncomarker CA 19-9 and autoimmune antibody is sometimes detected.
Case:
This article presents a case of IgG4 sclerosing cholangitis and its related findings. The patient was intially referred for suspected pancreatic tumour, the presumed diagnosis was later changed to cholangiocarcinoma type 4 with concurrent autoimmune pancreatitis. Atypical imaging in cholangiography made us suspect IgG4 inflammation and the diagnostic process began.
Conclusion:
The diagnosis of this disease uses so called HISORt criteria. It is a very complex process in which the success of steroid therapy as a final step can be conclusive, as it was in our case. It is essential to exclude a malign neoplastic growth.
The authors declare they have no potential confl icts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE recommendation for biomedical papers.
Submitted: 5. 12. 2018
Accepted: 10. 1. 2019
Keywords:
IgG4 related systemic disease – immunoglobulin G – IgG4-positive plasma cells – sclerosing cholangitis – cholangiocarcinoma – cancer of pancreas – cholangiography – prednison
Autori: P. Peňázová 1; T. Andrašina 2
; I. Novotný 1,3; J. Trna 3–5; B. Hemmelová 1; L. Kunovsky 1,4; V. Procházka 1
; Z. Kala 1
Pôsobisko autorov: Chirurgická klinika LF MU a FN Brno 1; Klinika radiologie a nukleární medicíny LF MU a FN Brno 2; Gastroenterologické oddělení, Masarykův onkologický ústav, Brno 3; Interní gastroenterologická klinika LF MU a FN Brno 4; Gastroenterologická ambulance, Nemocnice Boskovice 5
Vyšlo v časopise: Klin Onkol 2019; 32(2): 143-151
Kategória: Kazuistika
doi: https://doi.org/10.14735/amko2019143Súhrn
Východiska:
Imunoglobulin (Ig) G4 sklerozující cholangitida je vzácné zánětlivé onemocnění postihující žlučové cesty. Mezi příznaky patří obstrukční ikterus, celková slabost a váhový úbytek. Jedná se o rychle progredující onemocnění, které neléčené vede k jaterní cirhóze a portální hypertenzi, reaguje však dobře na léčbu kortikosteroidy. V laboratorních odběrech je charakteristická elevace hladin jaterních enzymů, bilirubinu, zvýšená koncentrace IgG4 a celkového IgG, někdy bývá zvýšené IgE s eozinofilií či CA 19-9. Jedná se o biliární formu IgG4 asociované nemoci, kdy je také běžné postižení více orgánů a velmi časté je souběžné postižení pankreatické. Je charakterizován atypickým nálezem v zobrazovacích metodách, který společně s klinickým nálezem napodobuje obraz maligního nádorového procesu v oblasti pankreatu a žlučových cest. Zaujímá tak důležitou roli v diferenciální diagnostice karcinomu pankreatu a cholangiokarcinomu, dále i primární sklerozující cholangitidy.
Případ:
Představujeme kazuistiku pacienta hospitalizovaného na našem pracovišti, přijatého původně pro infiltraci hlavy pankreatu. Multioborovou komisí bylo dále vyjádřeno suspicium na Klatskinův tumor a původní obraz pankreatu byl popsaný jako autoimunitní pankreatitida. V dalším průběhu nastalo pro atypický obraz cholangiografie podezření na možný IgG4 zánětlivý proces, který rozběhl řetězec dalšího došetřování.
Závěr:
Diagnostika IgG4 sklerozující cholangitidy je komplexní dle tzv. HISORt kritérií, posledním krokem bývá většinou až samotná odpověď na terapii, jako se potvrdilo i v případě daného pacienta. Podstatné je vyloučení maligního nádorového procesu.
Klíčová slova:
IgG4 asociovaná nemoc – imunoglobulin G – IgG4 pozitivní plazmatické buňky – sklerozující cholangitida – cholangiokarcinom – nádory slinivky břišní – cholangiografie – prednison
Úvod
Imunoglobulin (Ig) G4 sklerozující cholangitida (SC) je vzácné zánětlivé onemocnění postihující žlučové cesty. Jedná se o rychle progredující zánět, který většinou dobře reaguje na léčbu kortikosteroidy. Častým doprovodným nálezem je autoimunitní pankreatitida či jiný projev systémového IgG4 zánětu [1]. IgG4 SC je charakteristická atypickým nálezem na zobrazovacích metodách, který napodobuje obraz maligního nádorového procesu v oblasti pankreatu či žlučových cest. Zaujímá tak důležitou roli v diferenciální diagnostice karcinomu pankreatu a cholangiokarcinomu, dále i primární SC.
Kazuistika
Do naší péče byl k došetření a event. operaci odeslán 66letý muž pro významný váhový úbytek, obstrukční ikterus a suspektní infiltraci hlavy pankreatu dle vyšetření počítačovou tomografií (computed tomography – CT). Pacient byl v té době recentně po tranzitorní ischemické atace při parciální trombóze pravé vnitřní jugulární žíly, z anamnestických údajů byl dlouholetým „stopfumatorem“ s minulostí proběhlé odvykací alkoholové léčby, dále bez jiných přidružených onemocnění a bez alergií.
Doplněné endosonografické vyšetření (endoscopic ultrasound – EUS) popsalo netypický obraz infiltrace pankreatu, hypoechogenní ložisko cca 35 mm v hlavě pankreatu, stenotizující ductus choledochus i pancreaticus táhnoucí se do těla pankreatu a v těsném vztahu k mezenterickým cévám a truncus coeliacus.
Pro nejasnost a diskrepanci nálezu bylo provedeno další CT vyšetření břicha, které nález hodnotilo jako suspektní Klatskinův tumor typu IV, tedy centrální bifurkační typ cholangiokarcinomu, a postižení pankreatu bylo popsáno jako odpovídající autoimunitní pankreatitidě (obr. 1). Shodný závěr byl stanoven i na mezioborové onkologické indikační komisi a pacient byl směřován k zajištění žlučových cest drenáží a k získání histologického materiálu. Drenáž žlučových cest byla provedena cestou endoskopické retrográdní cholangiopankreatografie (ERCP) se zavedením duodenobiliárního drénu, klíšťková biopsie odebraná při ERCP z hilové oblasti žlučových cest neprokázala malignitu. Dle kontrolního EUS pankreatu obraz chronického zánětu s popisem stenotizace vývodů, provedena aspirační biopsie tenkou jehlou (fine needle aspiration biopsy – FNAB) slinivky, z které vyšel nález odpovídající chronické fibroproduktivní pankreatitidě, imunohistochemicky bylo vyšetření pro nedostatek materiálu nevýtěžné, s nálezem pouze ojedinělých plazmatických buněk.
Obr. 1. Capsule-like pankreatic rim – hypodenzní lem žlázy, „klobásovitý pankreas“ (CT vyšetření s aplikací kontrastní látky). 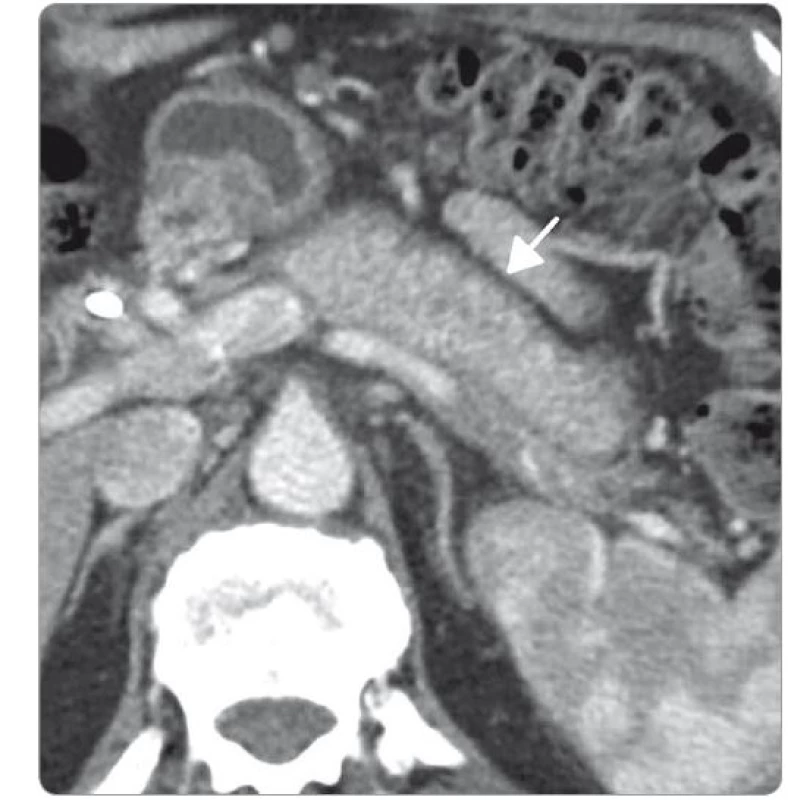
V mezidobí byly provedeny výměny duodenobiliárního drénu, pro nedostatečnou drenáž byla zavedena perkutánní transhepatická drenáž (PTD). Při kontrolním nástřiku PTD bylo radiologem vysloveno podezření na IgG4 SC, a to pro atypický obraz cholangiografie (současné zúžení žlučovodů ve větvení, nerovnosti na ductus choledochus, nápadné lymfatické cévy) v souvislosti s nálezem na předchozích vyšetřeních (obr. 2, 3). Byl proveden odběr hladiny IgG4 a IgG v séru k diferenciální diagnostické rozvaze.
Obr. 2. Cholangiografi e – typ IV (stenotizace hilové oblasti). 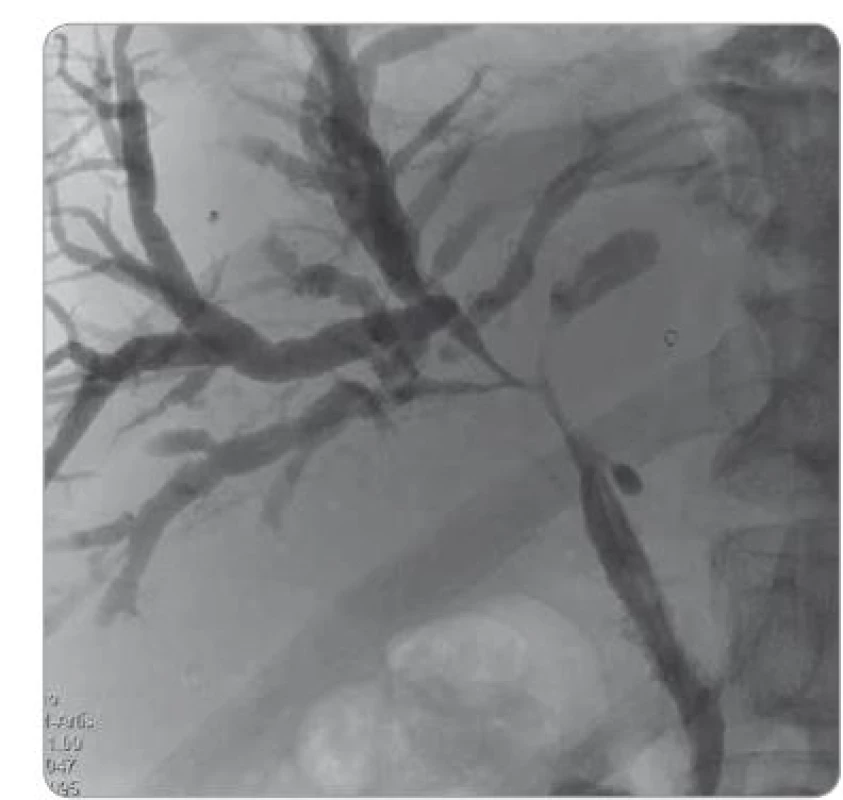
Obr. 3. Obraz endoskopické retrográdní cholangiopankreatografi e – možný typ III (suspektní stenotizace distální porce ductus choledochus) 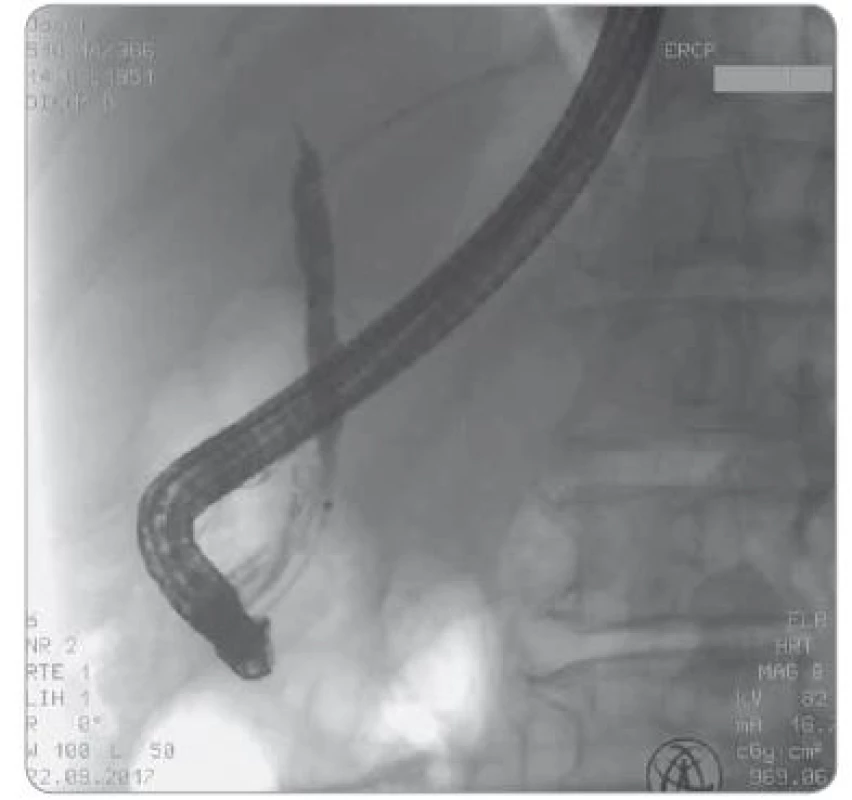
Vstupní laboratorní parametry při přijetí byly bilirubin 170 μmol/l, alaninaminotransferáza (ALT) 2 μkat/l, aspartát-aminotransferáza (AST) 2,9 μkat/l, gamaglutamyltransferáza (GGT) 16,5 μkat/l, alkalická fosfatáza (ALP) 14 μkat/l, alfa-amyláza (AMS) 0,64 μkat/l, CA 19-9 153 kU/l; antimitochondriální protilátky (anti-mitochondrial antibodies – AMA), protilátky proti hladkému svalu (anti-smooth muscle antibodies – ASMA), autoprotilátky proti mikrozomům jater a ledvin (liver kidney microsomes autoantibodies – anti-LKM) negativní, antinukleární protilátky (ANA – antinuclear antibody) pozitivní, CEA 1,08 μg/l negativní, AFP 1,1 kU/l negativní. Doplněné IgG4 bylo > 2,6 g/l (pozitivní hodnota při hladině ≥ 1,35 g/l) a celkové IgG > 16,6 g/l (referenční mez je 5,4–16,3 g/l).
Výstupní hodnoty při propuštění byly bilirubin 22,1 μmol/l, ALT 0,34 μkat/l, AST 0,48 μkat/l, GGT 3,02 μkat/l, ALP 3,87 μkat/l. Pacient byl předán do péče gastroenterologů ke sledování a zahájení terapie, počátek léčby kortikosteroidy byl však odložen po odeznění intermitentní cholangitidy a po vyřešení biliárního fluidothoraxu, který nastal jako komplikace PTD.
K doplnění časového přehledu diagnostického období je podstatné, že vyslovení podezření na IgG4 SC nastalo asi 2 týdny po převzetí pacienta do péče. Za 2 měsíce poté byla zahájena steroidní terapie nasazením prednisonu v dávce 40 mg/den na 14 dní. Dále se pokračovalo 30 mg/den dalších 14 dní a poté se dávka snížila na 20 mg/den.
Po 6 týdnech užívání došlo k poklesu bilirubinu na 10,9 μmol/l, hodnot ALT na 3,15 μkat/l a AST na 1,38 μkat/l, C-reaktivní protein (CRP) a krevní obraz byly v normě.
Po necelých 8 týdnech steroidní léčby bylo provedeno kontrolní CT s nálezem regrese, popsán ústup dilatace intrahepatických žlučových cest, původní zvýšené sycení stěny žlučovodu jen naznačené a úplná normalizace nálezu na pankreatu, bez ložiskové expanze (obr. 4–6). Vedlejším nálezem při průběhu PTD byla hypodenzní area s dvěma se vykreslujícími mikroabscesy.
Obr. 4. CT břicha před a po léčbě kortikosteroidy, koronární řezy. 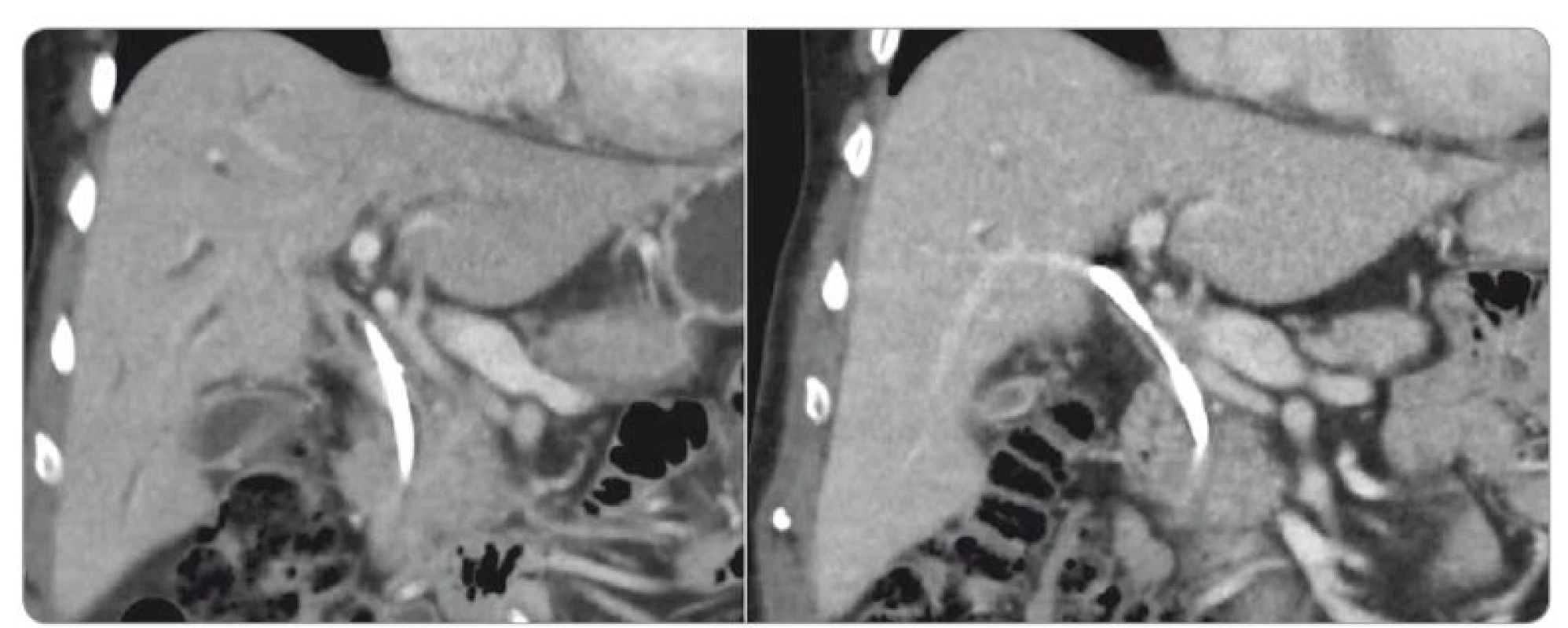
Obr. 5. CT břicha před a po léčbě kortikosteroidy, transverzální řezy. 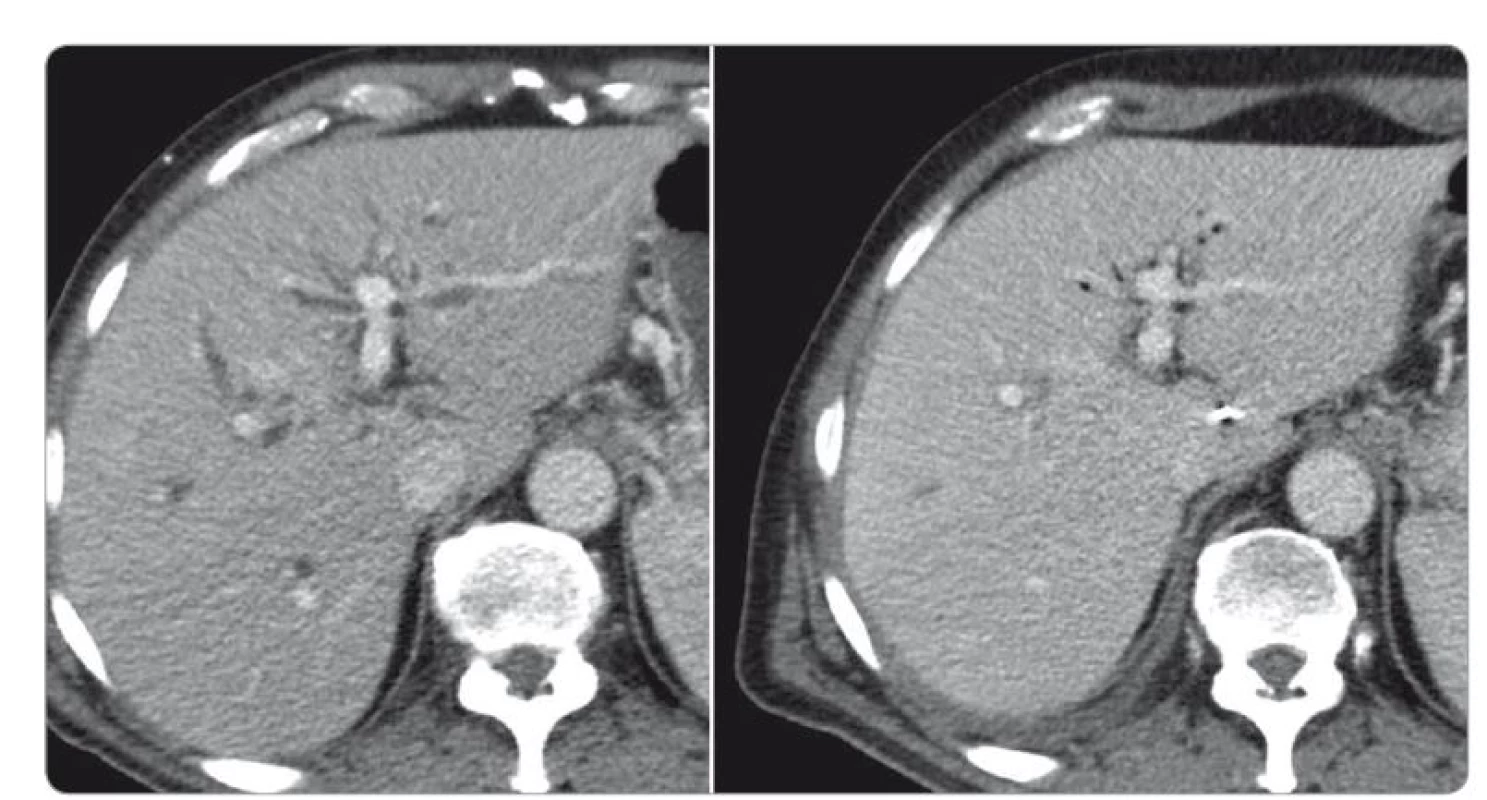
Obr. 6. Regrese nálezu na pankreatu a ductus choledochus po léčbě kortikosteroidy. 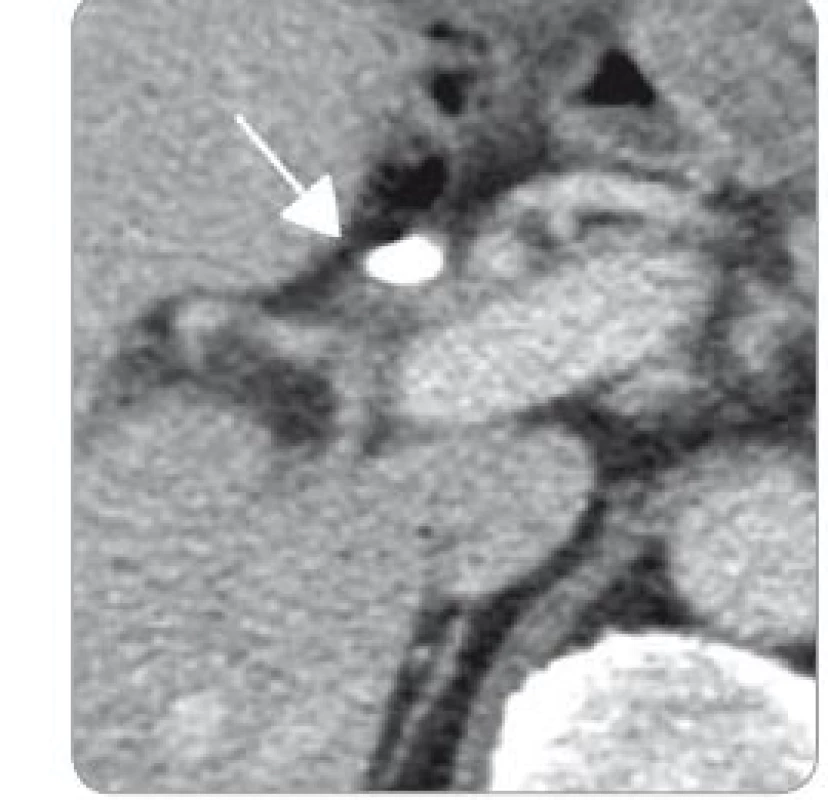
Kontrolní cholangiografie přes PTD byla s většinovou normalizací žlučových cest, s ojedinělými zúženými úseky a lehce prostornější periferií, dále popsaný volně průchodný ductus choledochus a obvyklý obraz žlučníku (obr. 7, 8). Vzhledem k dobrému vyprazdňování kontrastní látky byla zavedena již jen zajišťovací cévka, která se s krátkým časovým odstupem mohla extrahovat.
Obr. 7. Cholangiografie před a po léčbě kortikosteroidy. 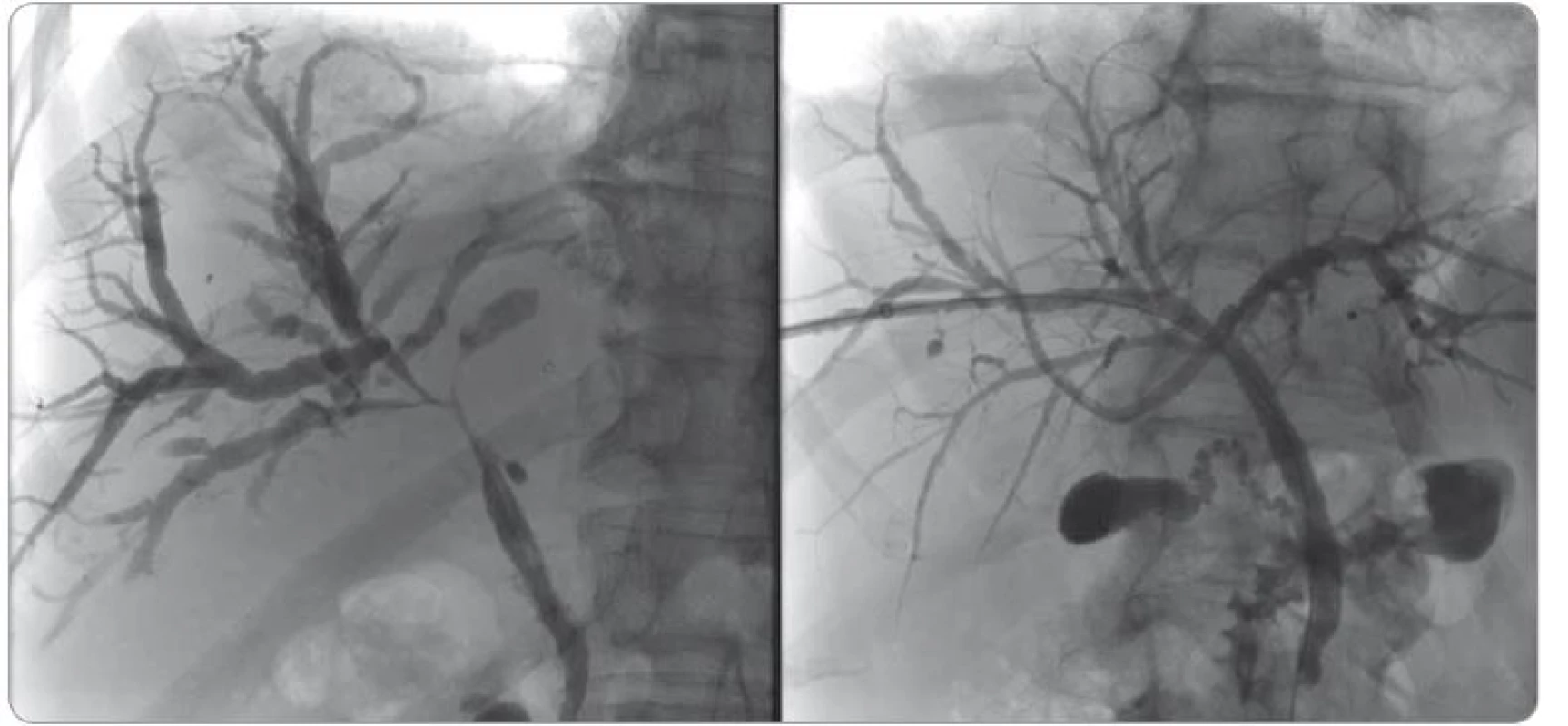
Obr. 8. Cholangiografie přes perkutánní transhepatický drén po léčbě kortikosteroidy. 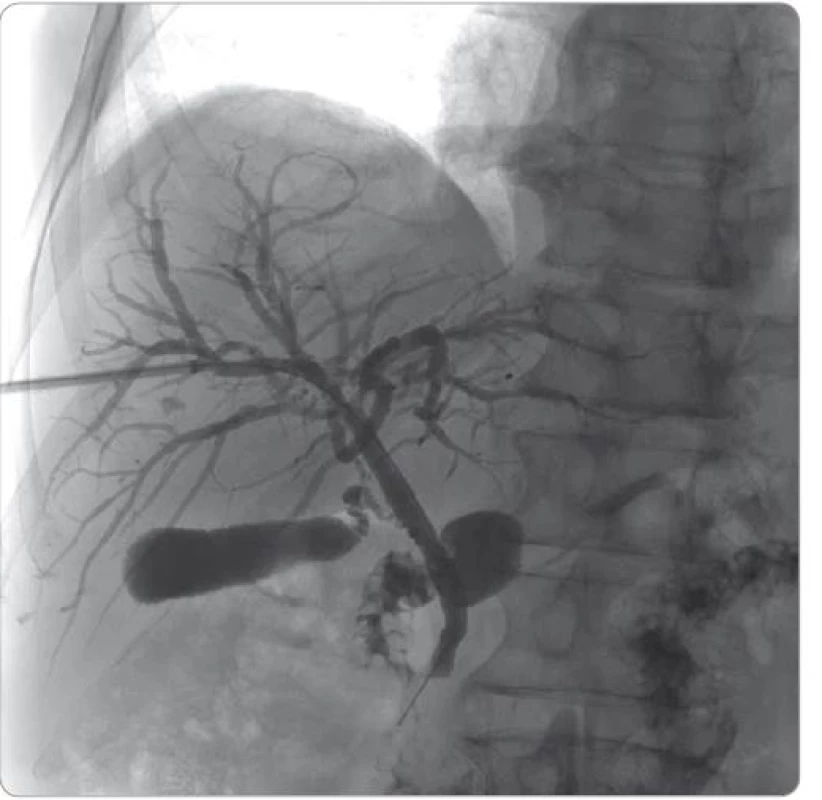
Po 12 týdnech terapie nastal další pokles bilirubinu na 8,2 μmol/l, ALT na 1,42 μkat/l a AST na 0,67 μkat/l, prednison v dávce 20 mg/den.
Po 16 týdnech se projevil obraz postupné normalizace, celkový bilirubin 9,2 umol/l, ALT 0,94 ukat/l, AST 0,80 ukat/l, GGT 1,42 ukat/l, ALP 1,20 ukat/l, AMS 1,49 ukat/l, Leu 8,3, CRP < 1. Prednison na dalším snížení se střídáním dávek 20 a 10 mg/den, dochází k úplné normalizaci jaterních testů a bilirubinu, onkomarkery CEA, AFP, CA 19-9 po léčbě negativní. Po 10 měsících od počátku léčby trvá příznivý klinický a objektivní stav, prednison již jen v dávkách 10 a 5 mg střídavě s plánem zavedení 5 mg/den jako udržovací dávky.
Diskuze
IgG4 SC je zánětlivé fibrotizující onemocnění projevující se obstrukčním ikterem při stenotizaci žlučových cest, celkovou slabostí a úbytkem na váze. Jde o rychle progredující onemocnění, které neléčené vede k jaterní cirhóze a portální hypertenzi. V laboratorních parametrech dominuje elevace hladin jaterních indikátorových, cholestatických enzymů a bilirubinu, zvýšená koncentrace IgG4 (v 70 %), popř. i celkové IgG, ve 40 % i zvýšené IgE s eozinofilií [1,2]. Někdy bývá zvýšena hladina karbohydrátového antigenu CA 19-9. Z autoprotilátek mohou být pozitivní protilátky ANA, a to až v 50 % [3]. Typicky je toto onemocnění asociované s autoimunitní pankreatitidou (AIP) I. typu (v 70–80 %) [1,4,5] a ve 40–60 % také s bronchiálním astmatem či atopickou dermatitidou [3]. IgG4 SC se vyskytuje častěji u mužů, ve věku > 50 let (s mediánem 62 let) [1]. Predispozicí jsou japonské a korejské HLA haplotypy, incidence je tedy nejvyšší v Asii, přesněji je zmapována pouze v Japonsku, kde je 1,4 na 100 000 obyvatel, s prevalencí 4,6 na 100 000 obyvatel [6].
Nejdříve se předpokládalo, že IgG4 SC je podtypem primární sklerotizující cholangitidy (PSC), ale s ohledem na odlišnosti zahrnující jiné věkové rozpětí, absenci souvislosti s nespecifickými střevními záněty, jiné spektrum autoprotilátek a typickou spojitost mezi IgG4 SC a zvýšenou hladinou IgG4 se od tohoto předpokladu ustoupilo. Převažuje názor, že se jedná o biliární formu IgG4 asociované nemoci (IgG4 related disease – IgG4 RD).
IgG4 RD je systémové fibrosklerozující onemocnění spojené se zvýšenou hladinou IgG4. Nejčastěji postihuje pankreas, žlučové cesty, slinné žlázy, ledviny, plíce, dýchací cesty a retroperitoneum, dále lymfatické uzliny, slzné žlázy, štítnou žlázu, prostatu a také mléčnou žlázu [7]. Toto onemocnění bylo definované v letech 2000–2005 a patří do něho již dříve popisované syndromy jako Mikuliczův syndrom, Riedelova tyreoiditida, Küttnerův tumor a morbus Ormond.
Patogeneze IgG4 RD není plně objasněna, ale podkladem je jistě imunitní proces. Nebyly zatím nalezeny žádné specifické autoprotilátky. Mezi častěji zvýšené a spojené s AIP patří ANA, anti-karbonikanhydráza (aCA) a anti-laktoferrin (aLf) protilátky. Zvýšená hladina IgG4 v séru a ve tkáni je nejspíše vyvolaná recruitmentem IgG4 plazmocytů při zvýšené hladině cytokinů, především transformujícího růstového faktoru a interleukinu 10 (IL-10), produkovaných při chronickém zánětu. Nejpodstatnějším jevem je převaha imunitních dějů na bázi T helper 2 a T regulačních lymfocytů. Tento imunologický vzorec je stejný u alergií typu bronchiálního astmatu a atopického ekzému, s kterými se navíc choroba často pojí, jak bylo již zmíněno výše. Předpokládá se, že patogeneze tedy vzniká při chronické expozici mikrobiálním či nemikrobiálním antigenům [8].
Diagnostika IgG4 SC je komplexní a řídí se podle HISORt kritérií – sestává z jednotlivých úkonů od stanovení histologie vč. imunohistochemie (Histology) přes zobrazovací metody (Imaging), sérologické odběry (Serology), zhodnocení postižení dalších orgánů, která jsou typická pro IgG4 RD (Other organ involvement), a na závěr odpověď na terapii (Response to steroid therapy), která se může stát i tím posledním zásadním krokem ke stanovení konečné diagnózy [1].
V histologickém obraze získaného vzorku žlučových cest či jejich blízkého okolí dominuje lymfocyto-plazmocytární infiltrát, obliterující flebitida a fibrotické změny. Při imunohistochemickém barvení je průkazná přítomnost > 10 IgG4 pozitivních buněk na zorné pole u bioptického vzorku a > 50 IgG4 pozitivních buněk na pole ve tkáni resekátu. Průkazný je také poměr IgG4/IgG > 40 %. Limitací však může být nerovnoměrná distribuce IgG4 pozitivních buněk, nedostatečný vzorek tkáně a fenotyp fibrózy, které činí histologické vyšetření obtížným a poměrně často v konečném výsledku ne zcela výtěžným [9,10].
Obraz u IgG4 SC bývá víceméně atypický, v diferenciální diagnostice při podezření na nádorové onemocnění pankreatu či žlučových cest by se mělo na tuto skutečnost pamatovat. Dalším důležitým vodítkem je spojitost mezi IgG4 SC a AIP zmiňovaná výše, příp. současné postižení jiných orgánů. K radiodiagnostice se užívá standardně CT vyšetření a vyšetření magnetickou rezonancí (magnetic resonance imaging – MRI), dále cholangiografie – ať již méně častá MRI cholangiografie, tak klasická ERCP, anebo zobrazení cestou PTD, pokud je tato již zavedená.
U IgG4 SC na CT zobrazení je nápadné zesílení a difuzní sycení stěny žlučových cest vč. stěny žlučníku (obr. 9, 10), dále častá současná přítomnost AIP. Ta má typický obraz – difuzní nebo segmentární zvětšení slinivky se ztrátou lobulární struktury. Až u 70 % pacientů je postižena celá žláza, u 30 % pacientů je postižení jen fokální. Charakteristický je obraz „klobásovitého“ tvaru žlázy s vyhlazeným okrajem u 40–60 % pacientů (obr. 1). V postižených částech je patrné zúžení pankreatického vývodu s nepravidelnou stěnou, často přesahující délkou postižení třetinu vývodu. Dalším typickým znakem je fibróza a phlebitis obliterans týkající se malých a středních žil. Tyto změny jsou pak podkladem opožděného sycení postiženého parenchymu až v 90 % případů. Kolem slinivky může být přítomný hypodenzní lem odpovídající infiltraci okraje zánětlivými buňkami (12–40 % pacientů). Nikdy nejsou přítomné známky infiltrace cév, kalcifikace vzácně (18 % případů).
Obr. 9. Zesílení stěny ductus choledochus, duodenobiliární drén in situ (CT vyšetření s aplikací kontrastní látky, koronární rekonstrukce). 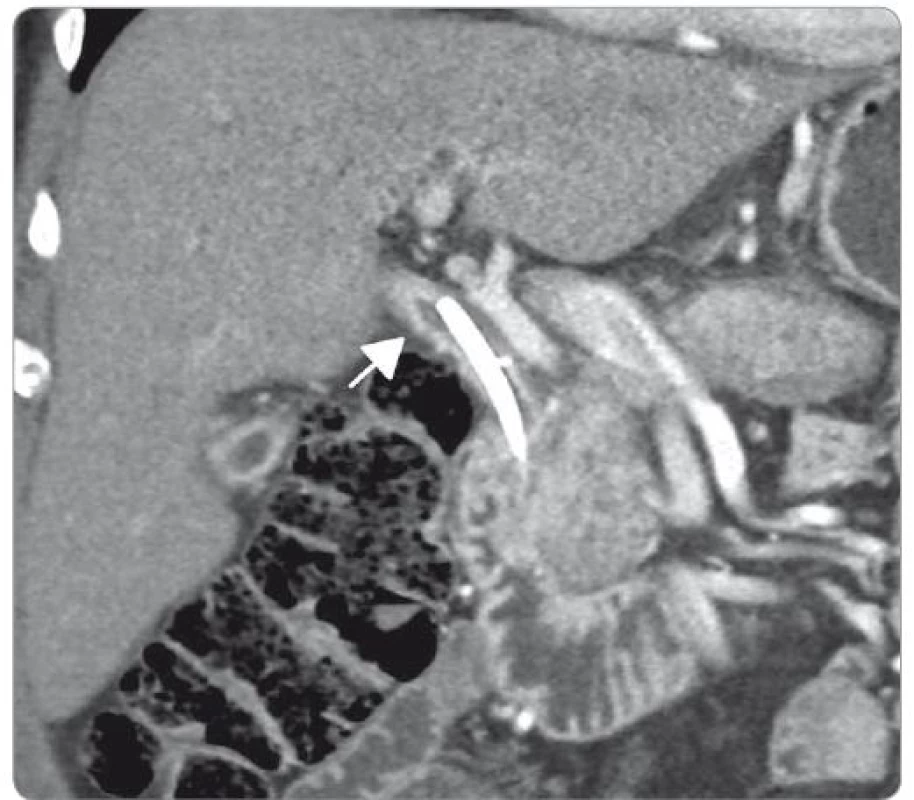
Obr. 10. Zesílení stěny žlučníku (CT vyšetření s aplikací kontrastní látky, transverzální řez). 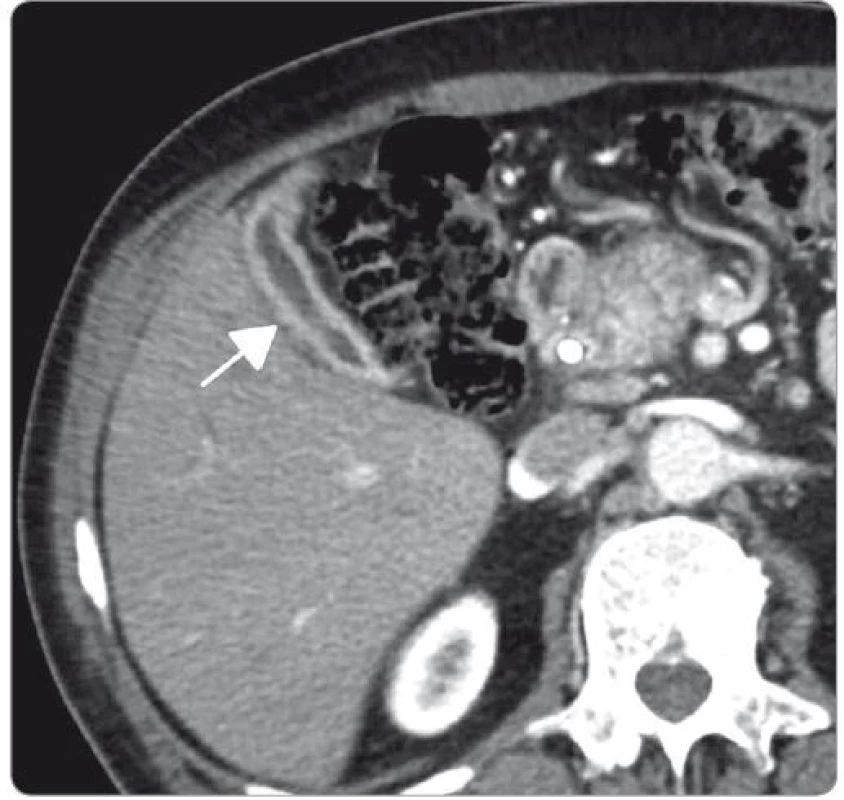
Na MRI vyšetření je slinivka T1 hypointenzní, na T2 lehce hyperintenzní. Na postkontrastních zobrazeních lze sledovat typicky opožděné sycení žlázy, v jejím okolí se nachází T1 a T2 hypointenzní lem. Na magnetické rezonanční cholangiopankreatografii je přítomno difuzní nebo segmentární zúžení a nepravidelnosti hlavního duktu. Není přítomno rozšíření vývodu před stenotickým úsekem. Typické jsou i extrapankreatické příznaky, postižení žlučových cest charakteristické stenózami se nachází až v 68–88 % případů. Velmi vzácným nálezem jsou pseudocysty a změny v peripankreatické tukové tkáni. Po léčbě se morfologie pankreatu a zúžení duktu normalizuje, v některých případech pak zůstává po léčbě atrofie. V diferenciální diagnóze nám může pomoci sledování morfologie žlázy a duktu. V případě, že nad stenózou vývodu je duktus dilatován a je přítomna atrofie žlázy, pravděpodobně se jedná o karcinom. U autoimunní pankreatitidy se navíc lymfadenopatie peripankreaticky nachází vzácně, naopak u karcinomu je častá [11,12].
U cholangiografie se rozlišují čtyři základní typy postižení žlučových cest (obr. 11). Typ 1 popisuje stenotizaci v místě intrapankreatické části ductus choledochus, tento typ vídáme u nádorů hlavy pankreatu. U typu 2 jsou stenotizace žlučových cest intrahepatálně, jako u PSC, je možná také multifokální kombinace s postižením extrahepatálních žlučovodů. Typ 3 kombinuje první a druhý typ (obr. 3). Naopak u typu 4 jsou stenotizace v oblasti hilu jaterního – zúženy jsou proximální extrahepatální cesty charakteristické pro cholangiokarcinom (obr. 2) [13]. IgG4 SC nemá specifický obraz, může napodobovat všechny typy, jelikož může postihnout kteroukoli část žlučového stromu, často bývají prodloužené striktury multifokálně se střední dilatací před stenotizací a s intrapankreatickým zúžením z postižení pankreatu [3]. Jsou popsány některé rozdíly mezi obrazem IgG4 SC a PSC (obr. 12), ale nejsou spolehlivé.
Obr. 11. Typy postižení žlučových cest, cholangiografi e (upraveno dle [13]). ![Typy postižení žlučových cest, cholangiografi e (upraveno dle [13]).](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/df2cc8adec95218db59afb082a9b3e9a.jpeg)
Obr. 12. Možné rozdíly cholangiografie u imunoglobulinu G4 sklerozující cholangitidy a primární sklerotizující cholangitidy (upraveno dle [13]). ![Možné rozdíly cholangiografie u imunoglobulinu G4 sklerozující cholangitidy
a primární sklerotizující cholangitidy (upraveno dle [13]).](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/66da7f531e2e81652bab11377f48a9d1.jpeg)
Další metodou zobrazení pomocí endoskopie kromě ERCP je EUS a intraduktální sonografie. V ultrazvukovém zobrazení má žlučovod postižen IgG4 cholangitidou zesílenou stěnu. V lokalitách bez stenotizace síla stěny přesahuje 0,8 mm, vnější i vnitřní kontura stěny je zachovalá, ostrá, echogenita stěny je homogenní a vyšší než obvykle bývá při infiltraci cholangiokarcinomem. V takovém případě by navíc stěna choledochu v úsecích mimo infiltraci nepřesahovala 0,8 mm (obr. 13).
Obr. 13. Intraduktální sonografické zobrazení choledochu – difuzně zesílená stěna, homogenní, vyšší echogenity, ostré kontury stěny (pozn.: jiný pacient). 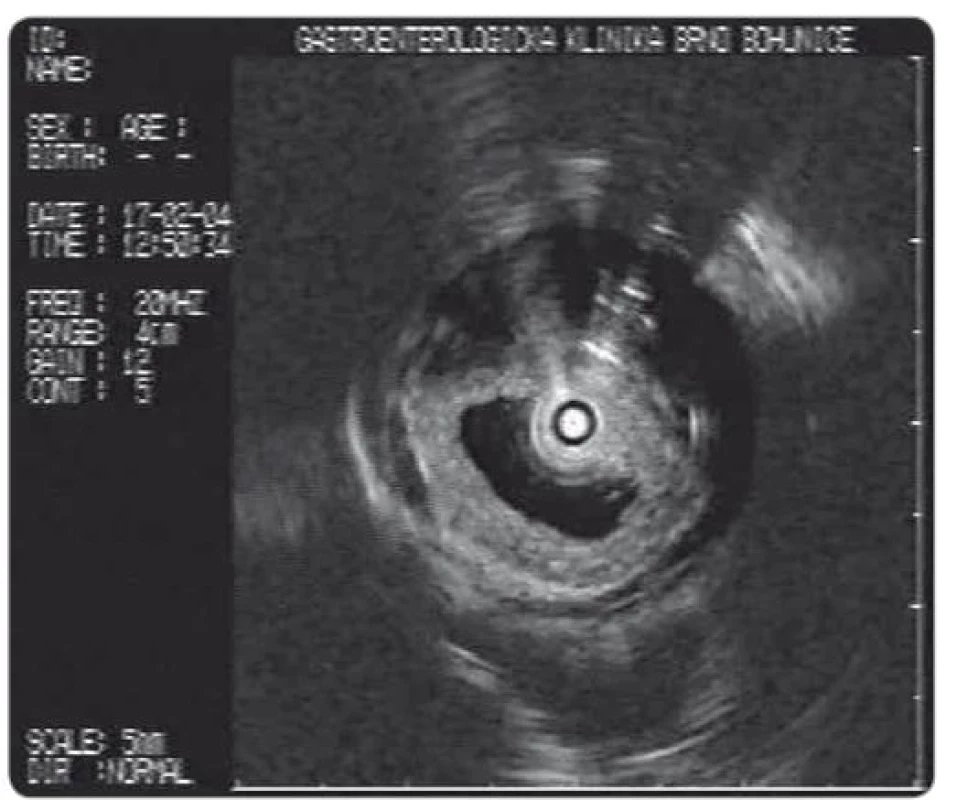
Zvýšené IgG4, podle kterého se nemoc nazývá, je při hladině > 1,4 g/l a může být doprovázené hypergamaglobulinemií (> 16g/l). Hladina IgG4 je specifičtější při nárůstu > 5,6 g/l, protože obecně může být vyšší i u jiných zánětů, nebo dokonce u maligních onemocnění [14,15], či naopak bývá elevováno u 5 % zdravých jedinců. Dále může být zvýšené IgE a eozinofilie [3].
Terapie kortikosteroidy může být i posledním stupněm potvrzení diagnózy. Před jejím nasazením by měla být v rámci možností vyloučena maligní příčina. Již po 4–6 týdnech léčby by měl být patrný efekt léčby jako pokles jaterních testů, bilirubinu, IgG4 a regrese nálezu na zobrazovacích metodách.
Existuje více modelů nastavení léčby, podle jednoho se podává prednison 40 mg/den po dobu 4 týdnů, následně se pokračuje udržovací dávkou 5 mg 1× týdně či 1× za 2 týdny, dle odpovědi. Relaps je poměrně častý, udává se až v 54 % případů, jeho prevencí jsou nízké udržovací dávky prednisonu nebo imunomodulační léčby jako azathioprin a mykofenolát mofetil. V případě relapsu se nasazují vyšší dávky či např. biologická léčba anti-CD20 rituximabem [1,3].
Závěr
Klinický obraz, věk, pohlaví, zjištěné laboratorní hodnoty, atypická cholangiografie a současná přítomnost AIP odpovídaly u našeho pacienta charakteristikám IgG4 SC. Následovalo potvrzení zvýšenou hladinou IgG4 a hraničním celkovým IgG, a především v závěru pozitivní odpovědí na léčbu kortikosteroidy. Z HISORt kritérií byla většina potvrzena, jen histologický parametr ne, což bylo nejspíše na bázi nedostatečného vzorku tkáně či na podkladě nerovnoměrné distribuce IgG4 buněk.
Za úvahu týkající se záchytu onemocnění stojí možnost plošného odebírání IgG4 protilátek ze séra, které však nemá dostatečnou diagnostickou hodnotu. Diagnostika tohoto onemocnění je mnohem komplexnější. Větší podezření na IgG4 SC může nastat při postižení dalších orgánů upozorňujícím tak na systémovou formu IgG4 RD.
Při atypickém obraze pankreatu na zobrazovacích metodách a nevysvětlené obstrukci žlučových cest je důležité v rámci diferenciální diagnostiky myslet na IgG4 SC, avšak ne na úkor oddalování léčby případného maligního procesu, který je naopak třeba vstupně vyloučit. Naše kazuistika je příkladem tohoto postupu.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
doc. MUDr. Jan Trna, Ph.D.
Interní gastroenterologická klinika LF MU a FN Brno
Jihlavská 20 625 00 Brno
e-mail: jan.trna@seznam.cz
Obdrženo: 5. 12. 2018
Přijato: 10. 1. 2019
Zdroje
1. Ghazale A, Chari ST, Zhang L et al. Immunoglobulin G4-associated cholangitis: clinical profile and response to therapy. Gastroenterology 2008; 134 (3): 706–715. doi: 10.1053/j.gastro.2007.12.009.
2. Culver EL, Sadler R, Bateman AC et al. Immunoglobulin E, eosinophils and mast cells in atopic individuals provide novel insights in IgG4-related disease. J Hepatol 2016; 64 (2): S646. doi: 10.1016/S0168-8278 (16) 01206-X.
3. Culver EL, Barnes E. IgG4-related sclerosing cholangitis. Clin Liver Dis 2017; 10 (1): 9–16. doi: 10.1002/ cld.642.
4. Muhi A, Ichikawa T, Motosugi U et al. Mass-form in g autoimmune pancreatitis and pancreatic carcinoma: differential diagnosis on the basis of computed tomography and magnetic resonance cholangiopancreatography, and diffusion-weighted imaging findings. J Magn Reson Imaging 2012; 35 (4): 827–36. doi: 10.1002/jmri.22881.
5. Nishino T, Toki F, Oyama H et al. Biliary tract involvement in autoimmune pancreatitis. Pancreas 2005; 30 (1): 76–82.
6. Kanno A, Masamune A, Okazaki K et al. Nation wide epidemiological survey of autoimmune pancreatitis in Japan in 2011. Pancreas 2015; 44 (4): 535–539. doi: 10.1097/MPA.0000000000000325.
7. Dítě P, Trna J, Kinkor Z et al. Unusual multiorgan immunoglobulin G4 inflammation: autoimmune pancreatitis, mikulicz syndrome and IgG4 mastitis. Gut Liver 2013; 7 (5): 621–624. doi: 10.5009/gnl.2013.7.5.621.
8. Webster GJ, Pereira SP, Chapman RW. Autoimmune pancreatitis/IgG4-associated cholangitis and primary sclerosing cholangitis – overlapping or separate diseases? J Hepatol 2009; 51 (2): 398–402. doi: 10.1016/ j.jhep.2009.04.010.
9. Deshpande V, Zen Y, Chan JK et al. Consensus statement on the pathology of IgG4-related disease. Mod Pathol 2012; 25 (9): 1181–1192. doi: 10.1038/modpathol. 2012.72.
10. Bateman AC, Culver EL. IgG4-related disease – experience of 100 consecutive cases from a specialist centre. Histopathology 2017; 70 (5): 798–813. doi: 10.1111/his.13136.
11. Trna J, Kala Z (eds). Klinická pankreatologie. 1. vyd. Praha: Mladá fronta 2016.
12. Hur BY, Lee JM, Lee JE et al. Magnetic resonance imaging findings of the mass-forming type of autoimmune pancreatitis: comparison with pancreatic adenocarcinoma. J Magn Reson Imaging 2012; 36 (1): 188–197. doi: 10.1002/jmri.23609.
13. Ohara H, Okazaki K, Tsubouchi H et al. Clinical diagnostic criteria of IgG4-related sclerosing cholangitis 2012. J Hepatobiliary Pancreat Sci 2012; 19 (5): 536–542. doi: 10.1007/s00534-012-0521-y.
14. Mendes FD, Jorgensen R, Keach J et al. Elevated serum IgG4 concentration in patients with primary sclerosing cholangitis. Am J Gastroenterol 2006; 101 (9): 2070–2075. doi: 10.1111/j.1572-0241.2006.00772.x.
15. Dítě P, Novotný I, Lata J et al. Autoimunitní pankreatitida a IgG4 pozitivní sklerotizující cholangitida. Vnitř Lék 2011; 57 (3): 254–257.
Štítky
Detská onkológia Chirurgia všeobecná Onkológia
Článok vyšiel v časopiseKlinická onkologie
Najčítanejšie tento týždeň
2019 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejasný stín na plicích – kazuistika
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
-
Všetky články tohto čísla
- Chromotripse – rozsáhlé chromozomové přestavby a jejich význam u onkologických onemocnění
- Vysoká hladina cirkulujících mikropartikulí u pacientů s BCR/ABL negativními myeloproliferativními chorobami – pilotní studie
- Gastrointestinální stromální tumory rekta – hodnocení dat národního registru s ohledem na využití v klinické praxi
- Gorlinov-Goltzov syndróm
- Extrémny prípad syndrómu rastúceho teratómu retroperitonea testikulárneho pôvodu – klinický management a efekt liečby
- Postižení jater po jedné dávce nivolumabu – kazuistika a přehled literatury
- Leptomeningeálne metastázy karcinómu prsníka liečené dvoma líniami intratekálnej chemoterapie – kazuistika
- IgG4 sklerozující cholangitida – zánět imitující nádor hlavy pankreatu a cholangiokarcinom
- Aktuality z odborného tisku
- Mezinárodní klasifikace nemocí pro onkologii integrovaná s histogenetickým modelem melanomu
- Přizpůsobení nutričních intervencí molekulární patofyziologii nádorové kachexie – jak vyřešit dlouhodobý problém
- Onkologie v obrazech
- Když pomáháme imunitnímu systému
- Léčba relabující/refrakterní akutní lymfoblastické leukemie dnes a zítra
- Oligometastatický karcinom prostaty
- Klinická onkologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Chromotripse – rozsáhlé chromozomové přestavby a jejich význam u onkologických onemocnění
- Gorlinov-Goltzov syndróm
- Oligometastatický karcinom prostaty
- Postižení jater po jedné dávce nivolumabu – kazuistika a přehled literatury
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



