-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Neobvyklá příčina parafaryngeálního abscesu
Unusual Cause of Parapharyngeal Abscess
A perforation in the area of hypopharynx and esophagus of iatrogenic origin belong to rare but very serious conditions. Among esophagus perforations the iatrogenic injury is the most frequent cause reaching up to 88.4% (1). The individual interventions include the injury during orotracheal intubations and endoscopic examination of the swallowing pathways. The risk of iatrogenic perforations of esophagus has been found in up to 1.2% of rigid esophagoscopy examinations and 0.05% in the flexible ones (2, 3, 4). Lethality is in the range of 0.5 to 3 per 10,000 of cases (5). The prognosis of iatrogenic perforations is better than in the spontaneous or traumatic perforations, where mortality reported in literature is in the range of 9 to 32% (6, 7, 8).
The present case report describes a rare case of hypopharynx perforation caused by introduction of stomach probe for stomach irrigation. It also shows some moments which resulted in a late recognition of instrumental injury. The delayed diagnostics resulted in the development of deep cervical inflammation with alteration of general condition and beginning mediastinitis. The authors describe a diagnostic algorithm and surgical treatment after the developed parapharyngeal and retropharyngeal abscess and discuss etiology of perforation injuries of the swallowing passages.Key words:
parapharyngeal abscess, perforation of hypopharynx, iatrogenic injury.
Autoři: T. Rybnikár; P. Čelakovský; J. Vokurka
Působiště autorů: Klinika ušní, nosní, krční LF UK a FN, Hradec Králové přednosta doc. MUDr. J. Vokurka, CSc.
Vyšlo v časopise: Otorinolaryngol Foniatr, 58, 2009, No. 4, pp. 242-245.
Kategorie: Kazuistiky
Souhrn
Perforace hypofaryngu a jícnu iatrogenního původu patří mezi vzácné, ale velmi závážné stavy. V počtu perforací jícnu dominuje jako nejčastější příčina iatrogenní poranění, dle literárních údajů až v 88,4 % (7). Z jednotlivých výkonů lze jmenovat zejména poranění při orotracheální intubaci a endoskopickém vyšetření polykacích cest. Riziko iatrogenní perforace jícnu je udáváno až v 1,2 % u rigidních ezofagoskopií a 0,05 % u flexibilních ezofagoskopií (2, 3, 4). Mortalita se pohybuje mezi 0,5–3 na 10 000 případů (4). Iatrogenní perforace mají lepší prognózu než spontánní a traumatické perforace, jejichž mortalita se pohybuje dle literárních údajů od 9 do 32 % (6, 7, 8).
Prezentovaná kazuistika popisuje raritní případ perforace hypofaryngu zavedením žaludeční sondy při výplachu žaludku. Zároveň ukazuje na některé momenty, které vedly k pozdnímu rozpoznání instrumentárního poranění. Pozdní diagnostika měla za následek vznik hlubokého krčního zánětu s alterací celkového stavu a počínající mediastinitidou. Autoři popisují diagnostický algoritmus a chirurgickou léčbu po rozvoji parafaryngeálního a retrofaryngeálního abscesu, diskutována je etiologie perforujících poranění polykacích cest.Klíčová slova:
parafaryngeální absces, perforace hypofaryngu, iatrogenní poranění.ÚVOD
Poranění hypofaryngu a jícnu endoluminálně působícím násilím patří mezi vzácné, ale velmi závažné stavy. Často se jedná o důsledky diagnostického či terapeutického vstupu do polykacích cest. Dle literárních údajů jsou nejčastější příčinou iatrogenní perforace hypofaryngu či jícnu anesteziologická intubace a ezofagogastroskopie. Výskyt těchto příhod je udáván od 1-1,7 na 1000 endoskopických vyšetření. Mortalita se pohybuje mezi 0,5–3 na 10 000 nemocných (5) .
Klinický průběh pacienta s perforací hypofaryngu, která vznikla v důsledku instrumentálního výplachu žaludku, nám přiblíží následující kazuistika. Vzhledem k pozdní diagnostice byl stav komplikován rozvojem hlubokého krčního zánětu a počínající mediastinitidou.
VLASTNÍ KAZUISTIKA
Muž ve věku 42 let s bezvýznamnou osobní anamnézou spáchal dne 25. 12. 2008 parasuicidální pokus intoxikací medikamenty v ebrietě. Následně podstoupil ve spádovém interním oddělení výplach žaludku se zavedením nasogastrické (NG) sondy. Výkon byl proveden ambulantně, byl velmi bolestivý a zavedení žaludeční sondy bylo komplikované. Po výkonu byl pacient propuštěn domů, stravu přijímal ihned per os.
Následně došlo k rozvoji postupně se zhoršujících bolestí v krku při polykání, současně s progredující dysfagií. V průběhu času se přidaly i subfebrilie a bolest levé strany krku. Praktického lékaře nemocný vyhledal až za 6 dní po výplachu žaludku. Pro podezření na angínu byla zahájena léčba Augmentinem p.o.
Pro zhoršení subjektivních obtíží i celkového stavu byl pacient o dva dny později hospitalizován na spádovém interním oddělení. V klinickém obrazu dominovala dysfagie až afagie, bolest na hrudi a febrilie. Byla ordinována léčba parenterálním Penicilinem. Až následující den byla indikována počítačová tomografie (CT) krku a mediastina. Při vyšetření bylo popsáno několik abscesových ložisek parafaryngeálně vlevo, rozprostírajících se ventrálně od velkých cév ve výši jazylky (obr. 1). Další rozsáhlé abscesové ložisko s přítomností plynu bylo nalezeno para až retrofaryngeálně vlevo (obr. 2). Zánětlivé změny pokračovaly do mediastina, kde dosahovaly do výše 3. hrudního obratle. Při lokálním vyšetření bylo zjištěno vyklenutí boční stěny hypofaryngu vlevo s prosáknutím sliznic. Příjem stravy stále trvá per os.
Obr. 1. Horizontální CT s kontrastem v úrovni jazylky – vícečetná abscesová ložiska v parafaryngeálním prostoru ventrálně od velkých cév. 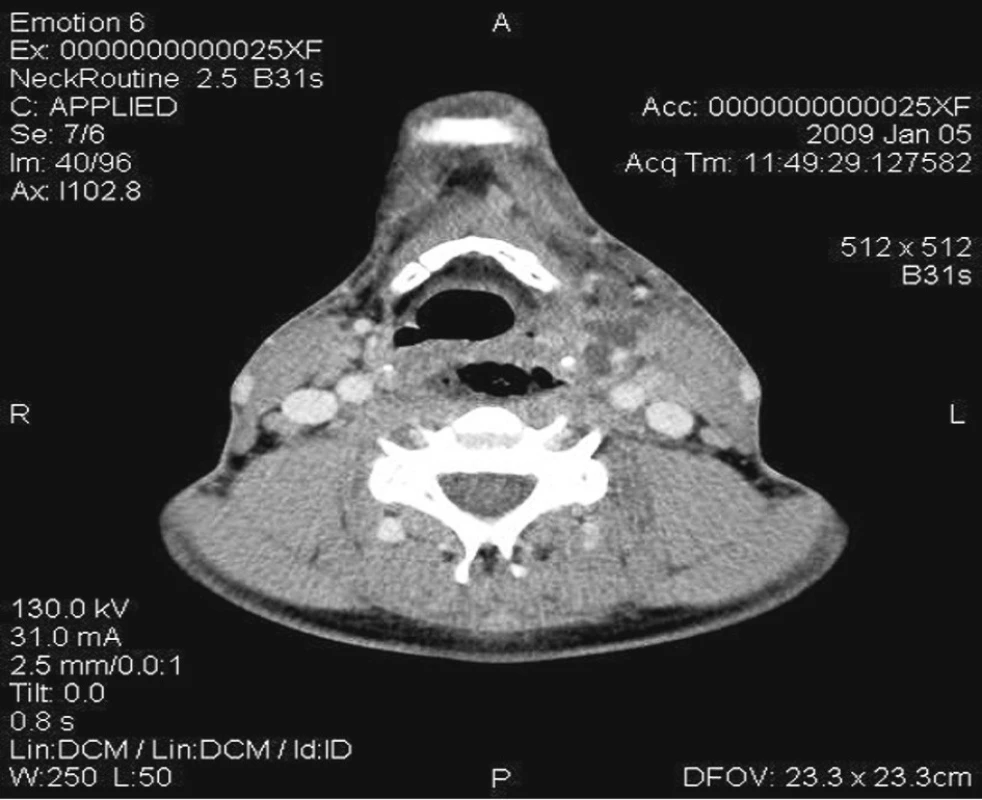
Obr. 2. Horizontální CT s kontrastem v úrovni hlasivek – rozsáhlé ložisko plynu v para až retrofaryngeálním prostoru. 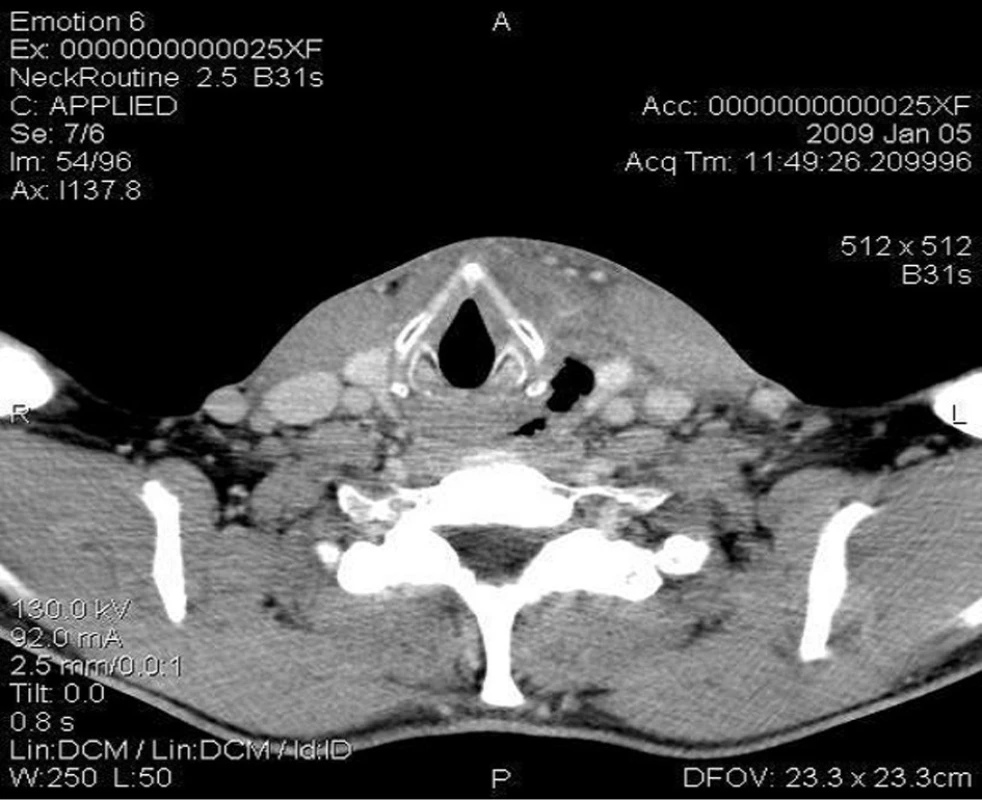
Pacient byl k další léčbě přeložen na naši kliniku. Vzhledem k anamnestickým údajům, klinickému nálezu a výsledku CT bylo primárně pomýšleno na iatrogenní perforaci polykacích cest a na jejím podkladě vzniklou zánětlivou komplikaci. Byla nasazena intravenózní antibiotická léčba v kombinaci (Augmentin, Metronidazol), laboratorně byla zjištěna vysoká hodnota markerů zánětu - CRP 419, leukocyty 24,2. Ještě v den přijetí byla provedena v celkové intubační anestezii opatrná endoskopie polykacích cest. Rigidním endoskopem byla po odsátí hnisavého sekretu z polykacích cest nalezena tržná rána zadní stěny hltanu vpravo paramediálně, sahající od dolního pólu patrové tonzily ke vstupu do piriformního recesu. Kaudálně již nebyla prokázána traumatizace stěn vlastního jícnu. Následně byla provedena revize levé poloviny krku ze širokého zevního přístupu s drenáží abscesových ložisek parafaryngeálně a retrofaryngeálně s evakuací hnisu. Byly zavedeny trubicové drény do parafaryngeálního prostoru a horního mediastina vlevo, na závěr jsme provedli situační suturu rány. Po výkonu byl pacient předán k pooperační péči na jednotku intenzivní péče anesteziologické kliniky (KARIM). Strava byla zajištěna zavedením NG sondy.
Druhý den po výkonu dochází ke zmírnění obtíží a k poklesu zánětlivých markerů - CRP 83, Leu 14,9. Bylo pokračováno v ATB terapii (Amoksiklav, Efloran). Na kontrolním CT (48 hodin po operačním výkonu) byla diagnostikována dobrá drenáž abscesů v parafaryngeálním prostoru a vymizení zánětlivých změn v mediastinu, bylo však popsáno perzistující, nedrénované abscesové ložisko retrofaryngeálně, obdané již pyogenní membránou (obr. 3). Na základě tohoto vyšetření byla následující den provedena incize abscesového ložiska hypofaryngu paramediálně vpravo transorální cestou. Původní tržná rána hypofaryngu paramediálně vlevo již byla zhojena a překryta fibrinem.
Obr. 3. Horizontální CT s kontrastem na úrovni štítné chrupavky – patrná drenáž parafaryngeálního abscesu ventrálně od velkých cév, prevertebrálně (dorzálně od zavedené NG sondy) přetrvávající kolekce hnisu s pyogenní membránou 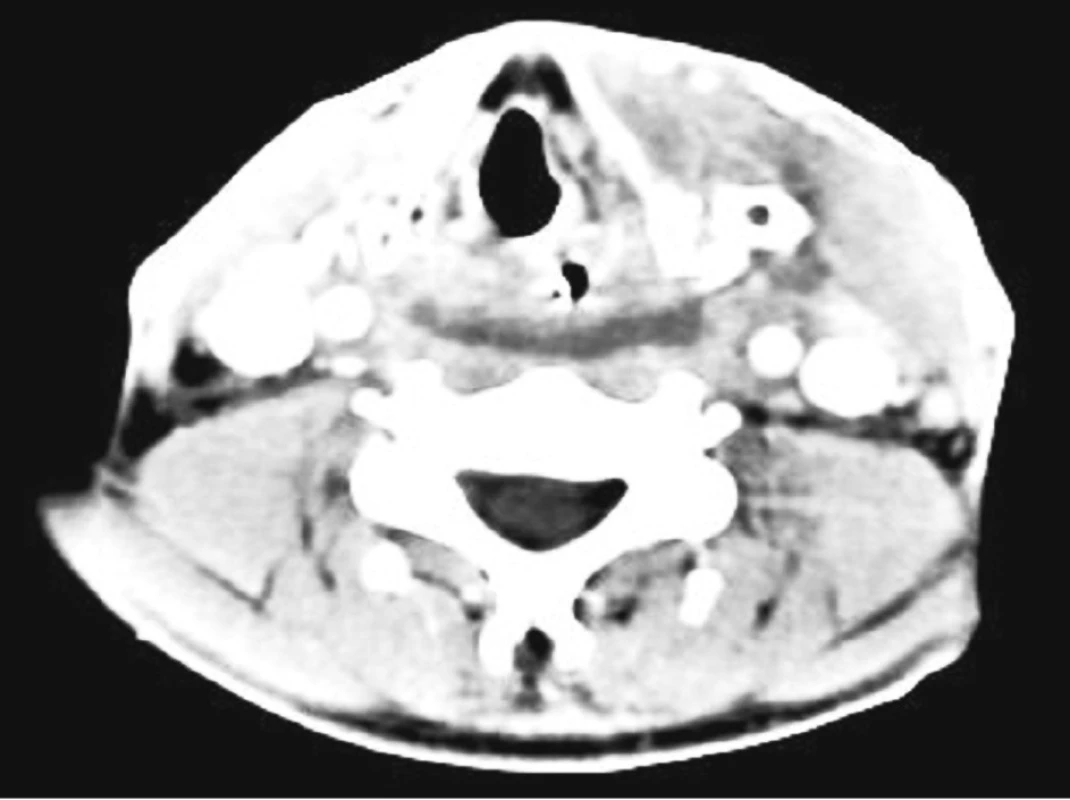
Následující den byl pacient přeložen zpět na kliniku ORL v kompenzovaném stavu. Kontrolní CT bylo provedeno šestý den od počátku hospitalizace, již bez známek abscesové formace, vyšetření polykacího aktu neprokázalo perzistující perforaci. Současně došlo k normalizaci laboratorních vyšetření (CRP 3, leukocyty 8). Kultivační vyšetření hnisu z abscesového ložiska neprokázalo patogenní flóru. Trubicové drény byly odstraněny devátý pooperační den, ATB již podávána perorálně v monoterapii (Cotrimoxazol). Jedenáctý pooperační den byla odstraněna NG sonda. Před propuštěním pacienta do domácího léčení jsme doplnili i psychiatrické konzilium. Původní suicidální pokus byl hodnocen jako parasuicidium, tedy demonstrativní pokus, bez další nutnosti dispenzarizace či medikamentózní léčby. Při propuštění nemocný polyká zcela volně, bez bolestí v oblasti krku, afebrilní.
DISKUSE
Z literárních údajů je patrné, že jednou z nejčastějších příčin traumatizace polykacích cest je iatrogenní poranění, zejména orotracheální intubace a ezofagoskopie (10). Shafqat uvádí ve svém souboru 26 pacientů s perforací jícnu iatrogenní poranění u 88 % nemocných (7). Vogel popisuje vznik iatrogenního poranění (endoskopie, dilatace jícnu) v 53 % z celkového počtu 47 pacientů. Jako další příčiny autor uvádí trauma a spontánní perforaci. Mortalita v této skupině činila 4,2 % (9). V dostupné literatuře jsme však nenašli odkaz na perforaci hypofaryngu, vzniklou v důsledku výplachu žaludku. Je tedy zřejmé, že se jedná o raritní příčinu, a proto se na její možnost nemyslí.
U našeho nemocného došlo ke vzniku iatrogenní perforace zadní stěny hypofaryngu s velkou pravděpodobností v souvislosti s instrumentálním výplachem žaludku. Již vlastní zavádění jícnové sondy bylo komplikované a bylo provázeno značnými subjektivními obtížemi nemocného. Sám pacient popsal výkon jako velmi bolestivý a nepříjemný zákrok, kterému se značně bránil. Otázkou tedy zůstává způsob a šetrnost zavedení sondy. U jakéhokoliv komplikovanějšího invazivního zákroku v polykacích cestách považujeme za vhodné provést kontrastní pasáž vodným kontrastním roztokem dříve, než povolíme příjem potravy per os. K tomu však nedošlo a pacient byl po výkonu propuštěn domů. Anamnéza a rozvoj časných symptomů byly následně podceněny pacientem i spádovým lékařem. Praktického lékaře pacient navštívil až 6 dní po provedeném výplachu žaludku. Lékař však subjektivní obtíže mylně interpretoval jako akutní tonzilitidu, přestože charakter obtíží, časová souvislost a normální nález na tonzilách již ukazoval na možnost iatrogenního poranění. Rozhodujícím vyšetřením pro odhalení správné diagnózy bylo u našeho pacienta CT vyšetření. Bylo na spádovém pracovišti správně indikováno, avšak ne v den přijetí, ale až následující den. I tento fakt se mohl podílet na pozdní diagnostice onemocnění, alternativou mohlo být provedení polykacího aktu vodným kontrastem. Otázkou zůstává, že kdyby po 6 dnech nebyla patologická komunikace vyplněná fibrinem, pravděpodobně by došlo k dramatičtějšímu zhoršení stavu pacienta. Pasáž vodným kontrastem měla být provedena ihned po zavedení NG sondy, když byl výkon tak bolestivý. Na možnost perforace ale nebylo pomýšleno. Zpochybnit lze i volbu antibiotik na spádovém pracovišti, monoterapii Penicilinem asi nelze považovat za vhodnou metodu volby, výběr antibiotika však byl jistě ovlivněn nesprávně stanovenou diagnózou.
Po příjmu na naši kliniku byla indikována chirurgická léčba s drenáží parafaryngeálního prostoru, ATB již byla nasazena v kombinaci. Součástí režimových opatření byl samozřejmě zákaz příjmu stravy p.o. Další klinický průběh pacienta poukazuje na význam kontrolních zobrazovacích vyšetření v pooperačním období k ověření polohy drénů a odhalení případného rozvoje sekundárních abscesových ložisek. Toto vyšetření bývá nutné i k vyloučení dalšího šíření zánětu kaudálně do mediastina.
ZÁVĚR
Iatrogenní poranění polykacích cest představují stále aktuální problematiku. Na možný vznik těchto komplikací je vhodné pomýšlet především u invazivních výkonů, jakým je i zavedení žaludeční sondy či endoskopické vyšetření polykacích cest. Při komplikovaném či nestandardním průběhu výkonu je nutné pacienta sledovat a případně včas indikovat vhodné komplementární vyšetření. Při propuštění pacienta do domácího ošetření je nezbytné provést poučení o možnosti vzniku komplikací. Základním a nejjednodušším vyšetřením k odhalení možné perforace polykacích cest zůstává rentgenové vyšetření polykacího aktu vodným kontrastním roztokem, a to v co nejkratší době po příhodě.
MUDr. Tomáš Rybnikár
Ušní, nosní, krční klinika LF UK a FN
Sokolská 581
500 05 Hradec Králové
e-mail: rybnitom@fnhk.cz
Zdroje
1. Attar, S., Nankine, J. R., Sutter, C.: Esophageal perforation. Ann. Thorac. Surg., 50, 1990, s. 45-49.
2. Behnke, E. E., Gadlage, R., Turner, J. S.: Instrumental perforation of the esophagus. Laryngoskope, 90, 1980, s. 842-846.
3. Lam, H. CH., Woo, J. K., Van Hasselt, CH.: Esophageal perforation and neck abscess from ingested foreign bodies. Ear, Nose Throat, 82, 2003, s. 786, s. 789-794.
4. Lánský, M., Růžička, J., Sršatá, J.,Čelakovský, P. : Perforace jícnu při flexibilní gastroskopii. Čes. Otolaryngol., 2004, 2, s. 92-95.
5. Nesbitt, J. C., Sawyers, J. L.: Surgical management of oesophageal perforation. Am. J. Surg., 53, 1987, s. 183-191.
6. Sandrasagra, F. A., English, T. A., Milstein, B. B.: The management and prognosis of oesophageal perforation. Br. J. Surg., 65, 1978, s. 629-632.
7. Shafqat, H., Al, N., Jilaihawi, A., Dhruva, P.: Conservative management of iatrogenic oesophageal perforations. Eur. J. Cardiothorac. Surgery, 28, 2005, s. 7-10.
8. Silvis, S. E., Nebel, O., Rogers, G.: Endoscopic complications. JAMA, 235, 1976, s. 928-930.
9. Vogel, S. B., Rout, R., Martin, T. D., Abbitt, L.: Esophageal perforation in adults. Ann. Surg., 241, 2005, s. 1016-1023.
10. Wolff, A. P., Kun, F. A., Obuta, J. H.: Pharyngeal – oesophageal perforations associated with rapid oral endotracheal intubation. Ann. Otol., Rhinol. Laryngol., 81, 1972, s. 258-261.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článek Zamyšlení na konci rokuČlánek Duplexní ultrazvuk v předoperačním vyšetření nádorů velkých slinných žláz I (Teoretický základ)Článek AUTORSKÝ REJSTŘÍKČlánek Lingua geographicaČlánek LaryngiádaČlánek VĚCNÝ REJSTŘÍK
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2009 Číslo 4- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficitmi v reálnej praxi
- Sekundárna imunodeficiencia z pohľadu hematoonkológa
-
Všetky články tohto čísla
- AUTORSKÝ REJSTŘÍK
- Zamyšlení na konci roku
- Přínos binaurální korekce pro srozumitelnost řeči - vliv tíže sluchové vady
- Duplexní ultrazvuk v předoperačním vyšetření nádorů velkých slinných žláz I (Teoretický základ)
- Duplexní ultrazvuk v předoperačním vyšetření nádorů velkých slinných žláz II (Výsledky)
- Využití tranzientních evokovaných otoakustických emisí jako screeningové metody vyšetření sluchu novorozenců
- Radiofrekvenční chirurgie tonzil
- Problematika předoperačního vyšetření před adenotomií a tonzilektomií u dětí
- Indikace a význam biopsie sentinelové uzliny u nádorů hlavy a krku
- Neobvyklá příčina parafaryngeálního abscesu
- Lingua geographica
- Rozsáhlý cholesteatom v processus mastoideus
-
Předoperační vyšetření
Pohled praktického lékaře pro děti a dorost - Má být vyšetření hemokoagulace rutinní součástí předoperačního vyšetření před adenotomií a tonzilektomií u dětí?
-
72. kongres České společnosti otorinolaryngologie a chirurgie hlavy a krku
56. kongres Slovenskej spoločnosti pre otorinolaryngológiu a chirurgiu hlavy a krku
3. česko-slovenský otorinolaryngologický kongres - Zemřel doc. MUDr. Pavel Škeřík, DrSc.
- Zemřel MUDr. Luboš Voldřich, DrSc.
- Prof. MUDr. Ivan Hybášek, DrSc., osmdesátiletý
- Laryngiáda
- VĚCNÝ REJSTŘÍK
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Lingua geographica
- Rozsáhlý cholesteatom v processus mastoideus
- Duplexní ultrazvuk v předoperačním vyšetření nádorů velkých slinných žláz I (Teoretický základ)
- Prof. MUDr. Ivan Hybášek, DrSc., osmdesátiletý
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



