-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Chirurgické řešení retinovaných cizích těles v očnici
Horáková Z., Kostřica R., Binková H.: Surgical Treatment of Retained Intraorbital Foreign Bodies
A retained intraorbital foreign body is relatively an uncommon but serious complication of a periorbital trauma. Clinical picture, diagnostics and management of therapy depends on its character. In the following study we evaluated a group of 11 patients treated during the past 20 years. We estimated prevalence of inorganic bodies, which usually didnęt provoke any inflammatory complication and were treated with surgical extraction. Three foreign bodies were of organic origin; two ones are described in detail.
Key words:
penetrating orbital trauma, retained foreign body, orbital inflammation, orbitotomia.
Autoři: Z. Horáková
; R. Kostřica; H. Binková
Působiště autorů: Lékařská fakulta MU, Brno přednosta prof. MUDr. R. Kostřica, CSc. ; Klinika ORL a chirurgie hlavy a krku LF MU a FN U sv. Anny, Brno
Vyšlo v časopise: Otorinolaryngol Foniatr, 60, 2011, No. 1, pp. 12-18.
Kategorie: Původní práce
Souhrn
Retinované cizí těleso v očnici je relativně málo častou, avšak závažnou komplikací traumatu periokulární krajiny. Klinické projevy, diagnostika i management léčby závisí na charakteru cizího tělesa. V následujícím sdělení jsme hodnotili soubor 11 pacientů léčených na jednom pracovišti v průběhu posledních dvaceti let. Převažovala anorganická kovová tělesa, která většinou nevyvolávala zánětlivé komplikace a byla řešena chirurgickou extrakcí při revizi očnice. Tři zjištěná cizí tělesa měla anorganický charakter, ve dvou případech se jednalo o dřevo. Formou kazuistického sdělení je popsán klinický průběh se zánětlivými komplikacemi, úskalí jejich diagnostiky i chirurgická léčba.
Klíčová slova:
penetrující poranění očnice, retinované cizí těleso, zánět očnice, orbitotomie.ÚVOD
Penetrující trauma očnice s retinovaným cizím tělesem organického původu je poměrně vzácná patologie, publikovány jsou většinou pouze jednotlivé případy formou kazuistických sdělení (2, 4-6, 11, 13-15, 17-19), resp. menší soubory pacientů (16, 19), největší z nich (19 případů) hodnotil Nasr (13).
Na retinované cizí těleso bychom měli mít podezření při každém penetrujícím traumatu periokulární krajiny. Situace vyžaduje důkladnou anamnézu a pečlivé vyšetření, včetně použití radiodiagnostických zobrazovacích metod a sonografie. Identifikace a správná lokalizace cizího tělesa v očnici, zejména pak organického tělesa, je i za použití všech standardně dostupných diagnostických metod složitá. Včasná diagnostika je ovšem zcela zásadní při rozhodování o managementu léčby; přehlédnutá a neléčená cizí tělesa mohou vést k zásadním komplikacím i s fatálními důsledky.
V následujícím sdělení jsou souhrnně hodnoceni pacienti s retinovaným cizím tělesem v očnici. Zvláštní pozornost je věnována případům organických dřevěných cizích těles, která jsou asociována s obtížnější diagnostikou a komplikovanějším průběhem vyžadujícím náročnější léčbu.
SOUBOR PACIENTŮ
V retrospektivní studii jsme analyzovali soubor všech pacientů léčených chirurgicky pro retinované cizí těleso v očnici v letech 1990-2010, sledovali jsme mechanismus úrazu, charakter cizího tělesa, léčbu a komplikace.
Na našem pracovišti jsme operovali v průběhu sledovaných 20 let 11 pacientů s touto diagnózou. V souboru bylo 10 mužů a jedna žena, s věkovým průměrem 34 let. Na zdejším pracovišti jsou léčeni pouze dospělí pacienti, odpadá proto široká skupina dětí, která bývá těmito traumaty často postižena.
Z hlediska mechanismu úrazu se jednalo nejčastěji o pracovní průmyslové poranění, ke kterému došlo při práci s pilou u tří pacientů, při obrábění nebo jiné práci s kovem u tří pacientů. Střelná poranění utrpěli dva pacienti. U organických cizích těles došlo k poranění při pádu zahradě na keř u dvou pacientů, s nejasným mechanismem vzniku (pravděpodobně v souvislosti s blíže nespecifikovaným chirurgickým zákrokem v očnici v roce 1948) jsme se setkali u jednoho pacienta.
Materiál a charakter cizího tělesa můžeme dělit na RTG-kontrastní a nekontrastní, magnetizovatelná a nemagnetizovatelná, nebo dle skladby na organická a neorganická. Z neorganických těles převažovala kovová v osmi případech (zub z pily-2 , kovová špona-4, diabolka nebo brok-2). U organických se jednalo o dřevo, respektive rostlinný stvol, u dvou pacientů. U jednoho pacienta byl nalezen materiál odpovídající strukturou cementu.
Odstup ošetření od data úrazu byl do 48 hodin u šesti pacientů; s delším časovým odstupem několika dní (3-10) jsme se setkali u tří pacientů; jeden pacient byl ošetřen po 5 týdnech a u jednoho pacienta anamnéza poukazovala na událost řádově desítky let starou.
Z hlediska zánětlivých komplikací nebyly u šesti pacientů patrné klinické známky zánětu. Pět pacientů se při vyšetření prezentovalo již vyjádřenými zánětlivými změnami; čtyři z nich akutním zánětem pod obrazem zarudnutí s otokem víčka a poruchou hybnosti bulbu; u jednoho pacienta se jednalo o chronické zánětlivé změny manifestující se secernujícími vícečetnými píštělemi dolního víčka. Tři pacienti měli pouze známky proběhlého traumatu, tj. hematom, případně otok okolí kožní rány, bez zánětlivých změn. U tří pacientů nebyla klinicky patrná téměř žádná patologie, jen diskrétní kožní poranění, obtížně při běžném vyšetření identifikovatelné. Zánětlivé komplikace se projevily pouze u dvou z osmi pacientů s anorganickým cizím tělesem; u organických těles došlo k zánětu u všech tří pacientů. Vznik komplikací v odstupu od traumatické události po období latence se objevil u dvou pacientů: v jednom případě při cizím tělesu dřevěného charakteru s nástupem potíží v odstupu jednoho týdne a progresí po dobu dalších tří týdnů; u dalšího pacienta s odstupem 45 let od první anamnestické události, s 6 měsíců trvající intermitentní chronickou sekrecí z píštělí dolního víčka. U jedné pacientky došlo k rozvoji akutního zánětu bezprostředně po úrazu.
Při hodnocení místa vstupu suverénně převažoval vstup horním víčkem u osmi pacientů, pouze u tří pacientů procházel traumatický kanál dolním víčkem. U dvou pacientů došlo současně k fraktuře kostěné stěny orbity, vždy se jednalo o mediální stěnu.
Diagnostika byla založena na klinickém vyšetření a radiodiagnostickém obraze. CT vyšetření bylo provedeno u všech kromě jednoho pacienta, u kterého, především s ohledem na kovový materiál cizího tělesa a lokalizaci blízko vchodu v předních partiích očnice, byl proveden pouze prostý RTG snímek. CT zobrazení pro anorganická kovová cizí tělesa bylo dostatečně spolehlivé; na rozdíl od organických těles, kdy jeho výpovědní hodnota byla výrazně nižší. U jednoho pacienta s dřevěným tělesem bylo CT falešně negativní při prvním zobrazení, podezření bylo vysloveno až na základě klinického nálezu a po doplnění dalších projekcí.
Antibiotická clona byla podána u všech pacientů. Z toho profylakticky u šesti pacientů, u pěti pro již rozvinuté zánětlivé komplikace. Všichni pacienti byli řešeni chirurgicky. Z lokalizace cizích těles, verifikované při chirurgické revizi očnice, převažoval mediální segment očnice v pěti případech, dále horní segment ve čtyřech případech, dolní partie očnice u dvou pacientů a laterální segment u jednoho pacienta. Chirurgický přístup byl volen cestou mediální orbitotomie u šesti pacientů, z nichž u jednoho byl kombinován se zevní etmoidektomií, u dvou byla volena dolní orbitotomie, u dvou laterální orbitotomie dle Kroenleina a u jednoho kraniální orbitotomie. Ke zhoršení vizu nedošlo v souvislosti s chirurgickým zákrokem při srovnání předoperačních a pooperačních parametrů u žádného pacienta.
Kazuistika č. 1
35letá žena zakopla a upadla v zahradě na tuhé zastřižené stvoly chryzantémy a poranila se v levé periokulární krajině. Byla ošetřena na pohotovostní ambulanci pro povrchovou ránu, bez RTG snímku. Následující den navštívila specializovanou oční ambulanci, kde byl při vyšetření popsán otok obou víček, podkožní hematom a drobná tržná ranka cca 5 mm na horním víčku, s minimální hlenohnisavou sekrecí. Na dolním víčku nebyla popsána žádná patologie. Spojivka byla hyperemická, se sufuzí a drobnou lacerací temporálně cca 3 mm. Po sondáži traumatického kanálu spojivky bylo extrahováno drobné několikamilimetrové cizí těleso. Nález na rohovce i oční kouli byl v normě, vizus byl také bez poruchy. Provedený prostý RTG snímek neukázal patologii, bez traumatických změn skeletu, bez nálezu pneumoorbity, bez suspekce na cizí těleso. Po ošetření byla nasazena lokální i celková antibiotika. Nebylo vysloveno podezření na cizí těleso, proto byla pacientka ke kontrole odeslána po dobrání antibiotik na sektorovou ambulanci.
Na oční ambulanci se však dostavila již za dva dny pro enormní progresi bolestí a otoku víček. Zhoršil se i celkový stav pacientky, nastoupily febrilie, opakovaně profuzně zvracela, což jsme později vysvětlovali vagovým reflexem při dráždění velkým cizím tělesem retinovaným v očnici. Klinicky byla obě víčka i periokulární krajina prknovitě prosáklá, s hematomem, bulbus byl v protruzi, s omezenou hybností, zejména při pohledu vzhůru, a s chemózou spojivky. Na víčku byla patrná pouze drobná exkoriace, bez jednoznačně patrné brány vstupu cizího tělesa. Bylo vysloveno podezření na absces očnice, se kterým byla pacientka odeslána k další léčbě na ORL ambulanci. Zde bylo rozhodnuto o hospitalizaci a nutnosti chirurgického řešení. Pacientka měla při přijetí febrilie přes 38 °C, elevované zánětlivé markery: leukocyty 11x 10*9/l a CRP 46 mg/l. Doplněno bylo CT vyšetření nativně i s k.l., na kterém byla popsána v laterálním segmentu očnice retrobulbárně podélná hypodenzita, v.s. cizí těleso, pronikající mimo orbitu dorzálně až k m. pterygoideus, délky 34x5 mm, s prosáknutím okolních struktur, s drobnou v.s. abscesovou formací (obr. 1). Byla indikována neodkladná chirurgická revize cestou laterální orbitomie sec. Kroenlein (obr. 2). Tímto přístupem byl vizualizován a revidován zevní kvadrant očnice a podél její spodiny bylo postupováno k retrobulbárnímu prostoru, kde v hrotu očnice bylo zjištěno několik těles dřevitého charakteru, největší 45x9x6 mm, dále 25x9x5 mm a 8 menších těles stejného charakteru (obr. 3). V okolí byla patrná hnisavá kolekce. Při revizi byl verifikován průběh traumatického kanálu přes spojivku dolního víčka, nijak nesouvisející s popsaným poraněním horního víčka. Pooperačně byl průběh hojení pod antibiotickou clonou klidný, bez trvalých následků.
Obr. 1. Kazuistika 1: CT orbit - podélná hypodenzita, cizí těleso, při spodině levé orbity laterálně retrobulbárně pronikající mimo orbitu dorzálně až k m. pterygoideus lateralis. Délka cca 34 mm, šíře 5 mm. 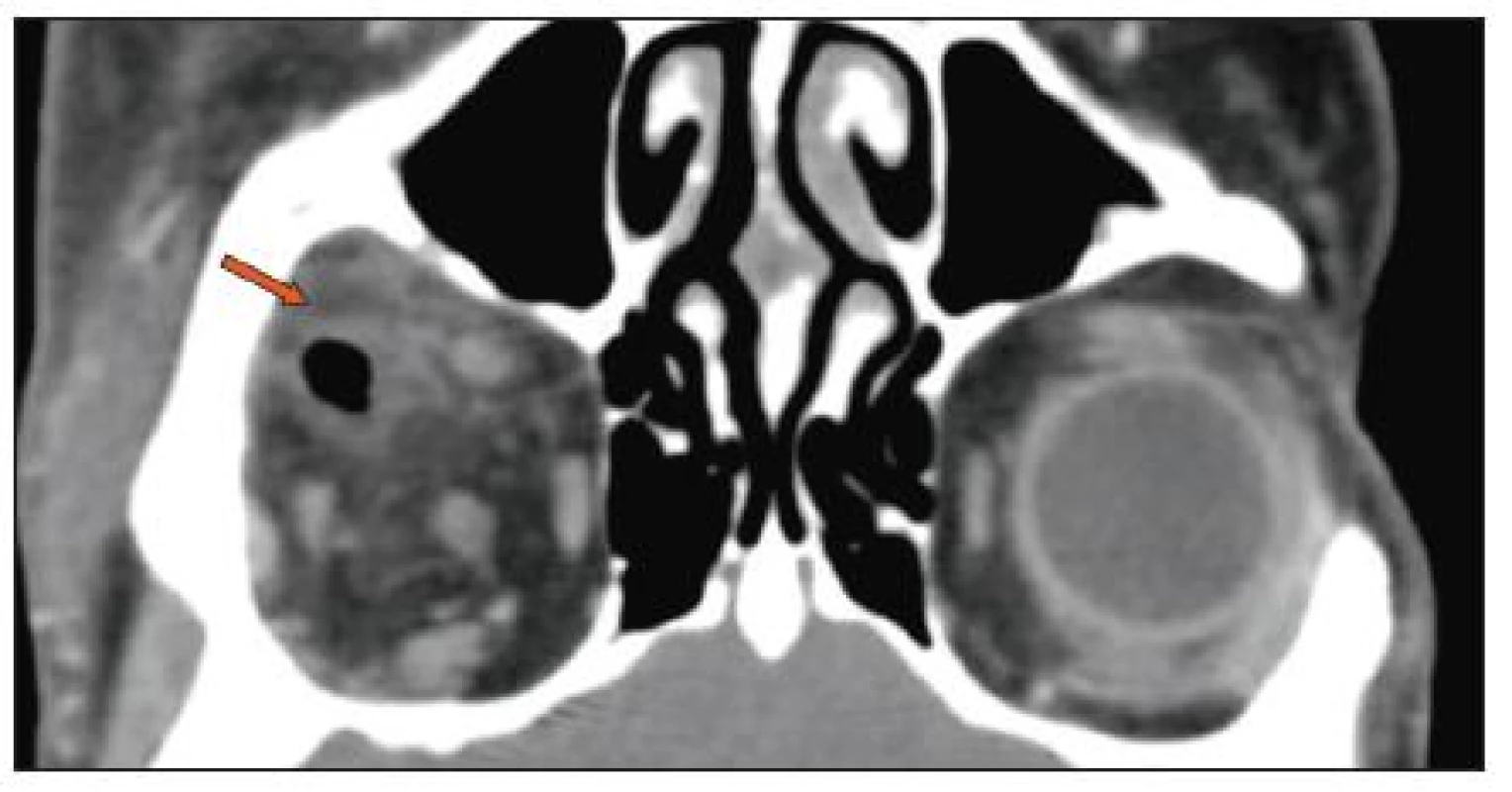
Obr. 2. Kazuistika 1: vytnutý kostní segment při chirurgické revizi cestou laterální orbitomie sec. Kronlein se zavedeným drenem. 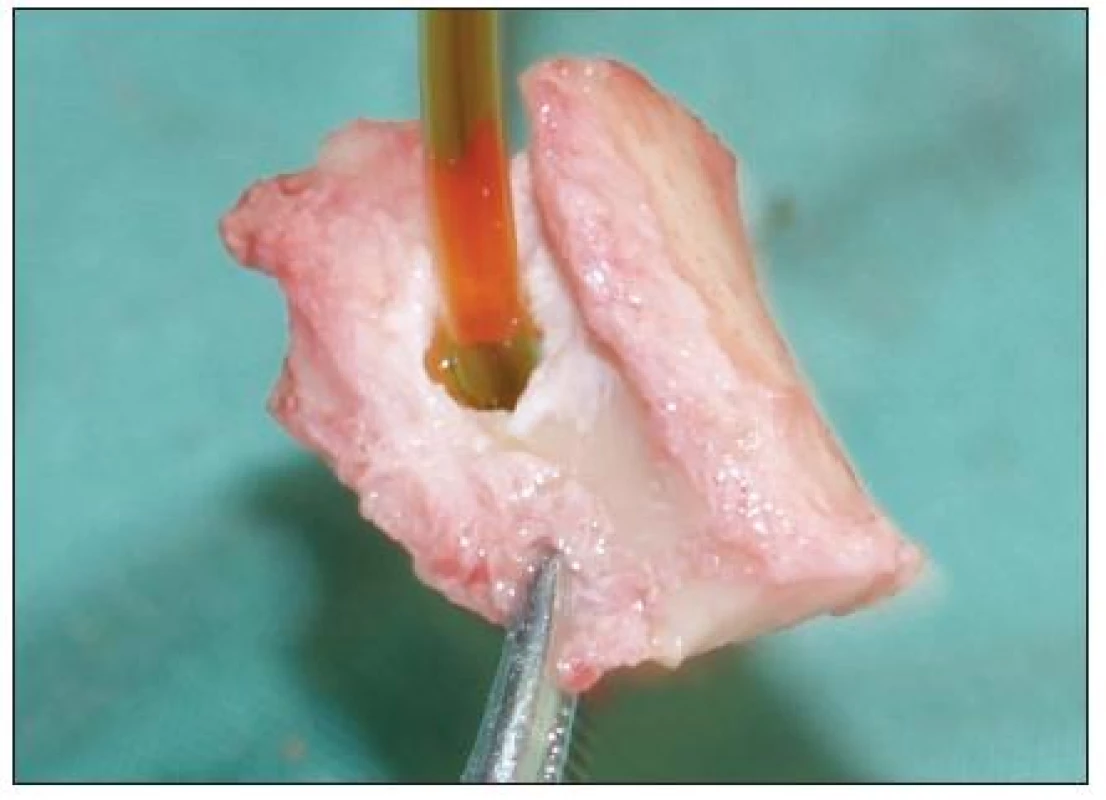
Obr. 3. Kazuistika 1: mnohočetná cizí tělesa dřevitého charakteru extrahovaná z očnice. 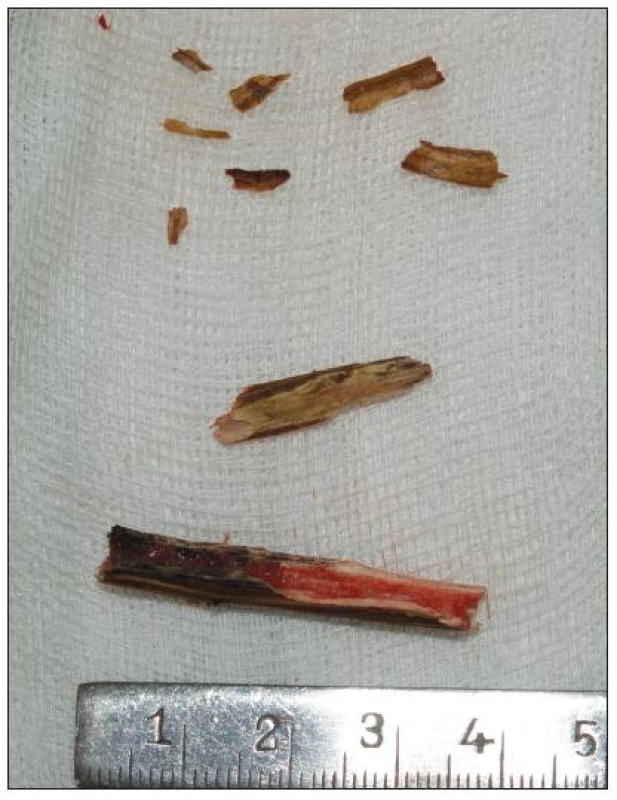
Kazuistika č. 2
53letý muž upadl do trnkového keře, zlomil si pravou horní končetinu a udeřil se do tváře. Těsně po úrazu pozoroval otok v oblasti supercilia, jiné potíže neměl. Druhý den byl ošetřen na specializované oční ambulanci, kde byl zjištěn pouze edém horního víčka s hyperemií, bez suspekce na cizí těleso. Po týdnu byl zjištěn měkký infiltrát horního víčka, deviace bulbu a omezená hybnost při pohledu dolů, vizus byl v normě. RTG i CT byly bez známek fraktury nebo cizího tělesa, proto následovala pouze lokální terapie. Po třech týdnech byl pacient vyšetřen pro progresi potíží, zhoršení vizu z 5/5 na 5/15, patrná byla pseudoptóza víčka, v něm hmatná rezistence, kongesce na bulbu s mírnou chemózou spojivky. Odeslán byl na ORL ambulanci. Byly doplněny koronární CT skeny, na kterých bylo popsáno zbytnění a prosáknutí m. rectus superior a měkkých tkání pod stropem orbity s tlakem na oční bulbus a s hyperdenzní pruhovitou strukturou délky cca 20 mm, v.s. cizí těleso (obr. 4). Pacientovi bylo doporučeno okamžité chirurgické řešení, které z osobních důvodů odmítl. K hospitalizaci se dostavil až v odstupu čtyř dnů. Laboratorní hodnoty zánětlivých markerů byly při přijetí v normě. Pod antibiotickou clonou, která byla ihned parenterálně podána, byla provedena kombinovaná horní a mediální orbitotomie. V hloubce 20 mm od vchodu očnice na přechodu mediálního a horního segmentu bylo nalezeno cizí těleso, dřevěný trn velikosti 20x3 mm uzavřený v tuhém perizánětlivém infiltrátu srůstajícím s vlákny horního přímého svalu, s hnisavou kolekcí (obr. 5). Pooperační průběh byl komplikován protrahovaným krvácením z operační rány vzhledem k závažné, v.s. toxonutritivní hepatopatii s trombocytopenií. Při propuštění přetrvávala pseudoptóza víčka a subkonjunktivální hematom, beze změny vizu. V časovém horizontu tří týdnů se nález, včetně vizu, při lokální léčbě upravil k normě, bez nutnosti dalších intervencí.
Obr. 4. Kazuistika 2: CT orbit - zbytnění a prosáknutí m. rectus superior a měkkých tkání pod stropem levé orbity s tlakem na oční bulbus, s denzní pruhovitou strukturou uvnitř délky 2 cm, cizí těleso. 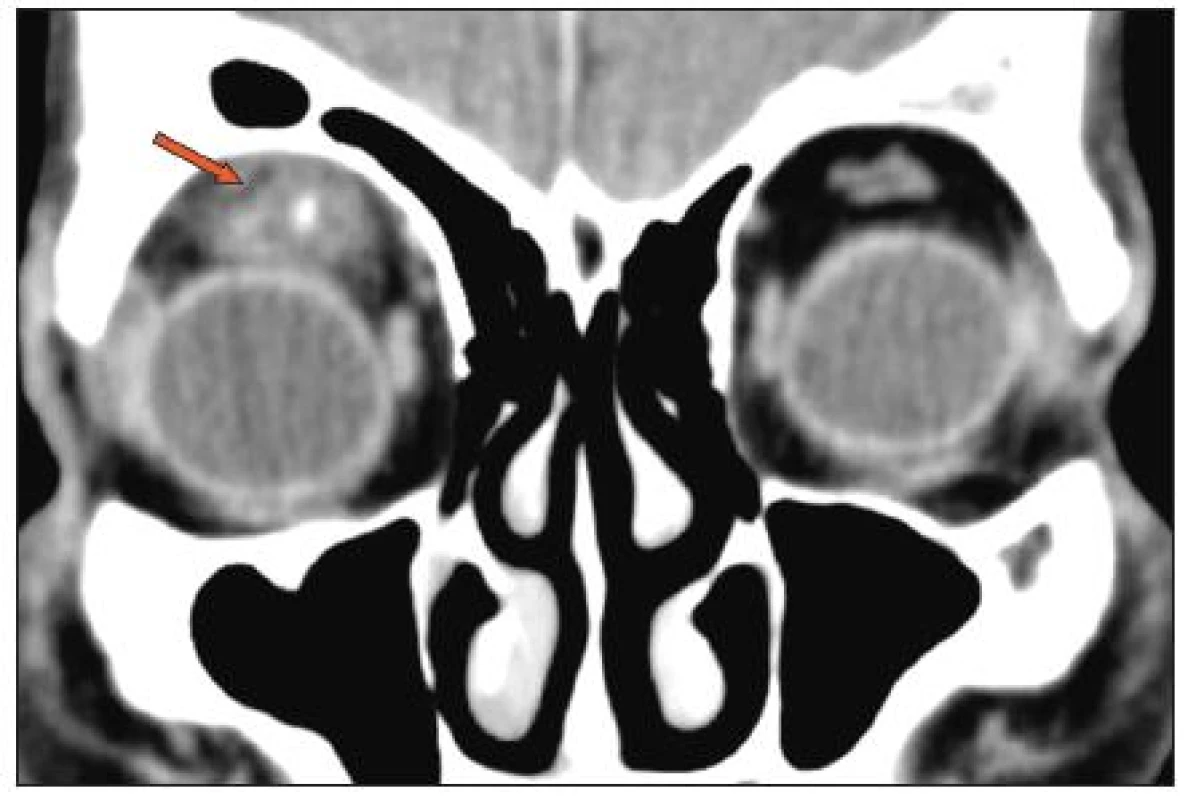
Obr. 5. Kazuistika 2: cizí těleso dřevitého charakteru extrahované z očnice. 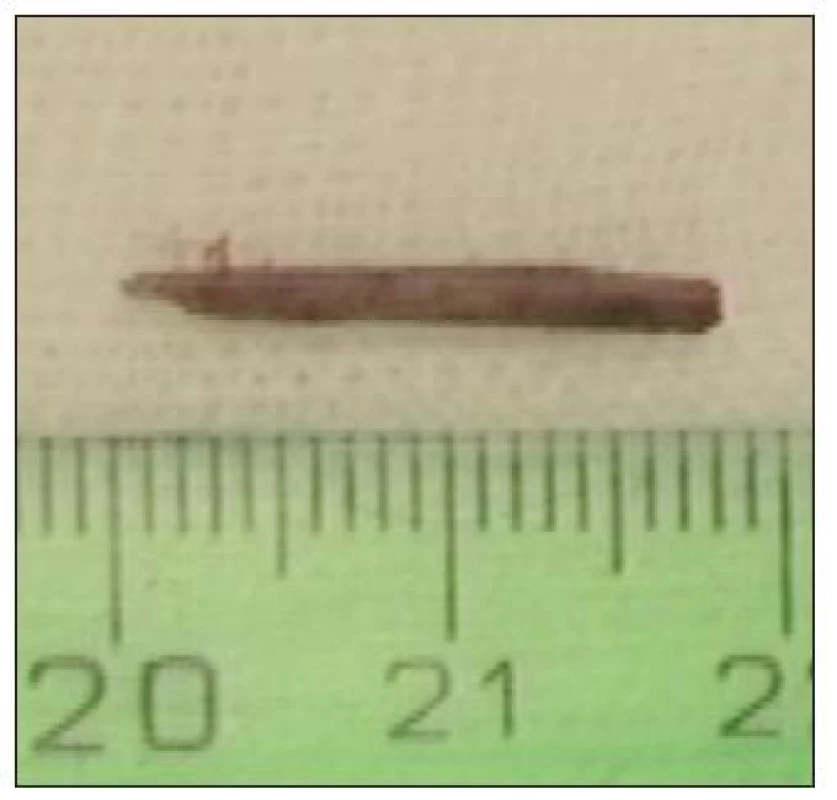
DISKUSE
Cizí těleso v očnici se může vyskytnout jako následek mnoha příčin. Kromě chirurgických implantátů a alograftů se jedná především o organické a neorganické materiály při penetrujících poraněních. Intraorbitální cizí tělesa se většinou objevují po úrazech s vysokou kinetickou energií jako střela nebo průmyslové nehody, průběh traumatu může být i relativně triviální nebo nejasný. Je nutné zdůraznit, že prakticky u každého případu penetrujícího traumatu očnice by mělo být v diagnostickém přístupu vyloučeno retinované cizí těleso.
Charakter tělesa determinuje jeho chování; anorganická tělesa jsou většinou dobře tolerována a nezpůsobují zánětlivou reakci, pokud zásadně nedestruují anatomické struktury očnice s komunikací do paranazálních dutin a do dutiny nosní. Organická tělesa, a dřevo především, jsou svou strukturou a porózní konsistencí dobrým médiem pro mikrobiální agens. I velmi malé částice cizorodého materiálu mohou způsobovat výrazné sekundární zánětlivé reakce spojené s tvorbou abscesu nebo píštěle, granulomatózní reakcí a sekundárními komplikacemi paranazálních dutin nebo intrakrania. (9)
Diagnostika cizího tělesa je relativně komplikovaná. Mohou být přehlédnuty v terénu výrazné traumatické destrukce; nebo naopak pouze minimální lacerace víček či spojivky; jako časté místo vstupu cizího tělesa jsou při otoku a hyperémii obtížně detekovatelné.
Organická tělesa mohou zůstávat bez klinické symptomatologie po dlouhou dobu, než se prezentují komplikacemi. Především dřevěná tělesa mohou být primárně vícečetná, nebo při traumatu samotném může dojít k odlomení fragmentů. Z diagnostických zobrazení se nabízí v první linii RTG snímek a sonografie. Jedná se ovšem o metody v této indikaci nedostatečné. U RTG snímku mohou cizí těleso maskovat okolní, značně echogenní kostěné a fibroadipózní struktury. Sonografie je spolehlivá pouze pro přední partie očnice, nikoliv pro oblast apexu. Navíc v terénu vyšetření otevřené rány, otoku a zánětu je pro pacienta značně nepříjemné. Nejpřínosnější proto zůstávají jako první volba CT, resp. MRI. CT lze považovat za zlatý standard, především při suspekci na těleso z denzního materiálu jako kov nebo sklo. Za minimální nutnou detekovatelnou velikost se považuje 0,3 mm2 pro kov a 0,5 mm2 pro sklo. CT navíc bezpečně odhalí frakturu očnice. Potenciálním problémem u kovových těles může být vznik artefaktů, které maskují anatomické detaily očnice.
Nekovová tělesa jsou v diagnostice obecně mnohem problematičtější; nezřídka jsou v akutním stadiu přehlédnuta a zjištěna až s delším časovým odstupem i několika měsíců, kdy se již projevují chronické změny charakteru fibrózy, granulací, abscesu nebo kožní píštěle. Na rozdíl od kovu nebo skla je dřevo v CT zobrazení méně denzní, může být snadno zaměněno za vzduch. Vodítkem k vyslovení suspekce na cizí těleso je každá hypodenzní kolekce s jasnými geometrickými hranicemi. Přítomnost jakéhokoliv nejasného objektu při absenci fraktury zvyšuje podezření na cizí těleso. CT obraz dřeva je variabilní, mění se v průběhu času se stoupajícím podílem vody; znatelný rozdíl se ukazuje v horizontu 1-5 dní. V akutním stadiu je denzita velmi nízká, blížící se vzduchu, těžko detekovatelná v terénu pneumoorbity. Během prvního dne se stává suché dřevo izodenzní s tukem, čímž je snadno zaměnitelné s periorbitálním tukem. S odstupem týdne se vlivem zánětu ze „suchých“ stanou pro zobrazovací metody „mokrá“ tělesa, projevující se na CT zvýšeným sycením. V chronické fázi jeho denzita převyšuje okolní svalstvo vzhledem k narůstajícímu podílu vody (10, 20). Boncoeur popsal touto teorií nevysvětlitelnou vysokou denzitu u chronických dřevěných cizích těles, výrazně převyšující denzitu vody (100 vs 0 HU). Autor tento jev vysvětluje poklesem podílu vody a pravděpodobnou incipientní osifikací (3). V detekci nekovových těles se dobře uplatňuje MRI, aplikace je limitována pouze suspiciem na feromagnetické těleso nebo při neznámém kombinovaném složení cizího tělesa, jehož přítomnost by při tomto zobrazení mohla vést až k oslepnutí. MRI zobrazuje suché i vlhké dřevo hypodenzně. Výhodou MRI je lepší diagnostika zánětlivých změn a hematomů očnice. Krvácení do sedmého dne se zobrazuje izodenzně, při organizaci hematomu je hemosiderin hypodenzní na T1 i T2.
V literatuře se setkáváme s kazuistickými sděleními odkazujícími na retinovaná cizí tělesa v očnici, která jsou nezřídka mylně diagnostikována a přehlédnuta. Důvodem bývá asociace pouze s diskrétním zevním poraněním místa vstupu, které se spontánně zatáhne a zhojí, a s minimální symptomatologií v době úrazu. Při absenci potíží poraněný nevyhledá ošetření, nebo není podezření na cizí těleso vysloveno. Následně, mnohdy i v několikadenním odstupu po nástupu komplikací, bývají odstraněna i značně velká cizí tělesa (1, 15, 17). Ho prezentuje případ 41letého muže, který byl druhý den po pádu na zahradě vyšetřen pro zarudnutí a otok periorbitálně. Chirurgicky byla z očnice odstraněna 7 cm dlouhá suchá větvička (8). Doba latence může být značně dlouhá (i desítky let). Náhlý rozvoj komplikací nebývá dáván do souvislosti s dávnými anamnestickými údaji (7). Dalším důvodem přehlédnutí cizího tělesa může být složitý terén s frakturou a destrukcí měkkých tkání. Chen publikoval kazuistiku, kdy ani při první chirurgické revizi očnice nebylo cizí těleso objeveno, kost byla syntezována. Při následující revizi s odstupem tří měsíců pro komplikace byl extrahován dřevěný fragment, který byl při první operaci zavzat do kliček osteosyntézy (4). Tite popsal herniaci měkkých tkání do antra, která maskovala dřevěné cizí těleso 5 mm x 5 cm, zasahující z orbity do infratemporální jámy (19). V některých případech bylo cizí těleso přehlédnuto zobrazovacími metodami i při chirurgické revizi; následně, po vyvolání zánětlivých komplikací, se uvolnilo spontánně operační suturou nebo píštělí při fistulaci abscesu zevně (12, 18). Při vysoké rychlosti může dojít k proniknutí cizího tělesa značně hluboko a k jeho retenci v netypické lokalizaci. Kumar uvádí případ kovového tělesa velikosti 2x1 cm penetrujícího přes očnici do zadních etmoidů, bez patologie při standardním ORL vyšetření (11). Agarwal publikoval netypickou retenci kovového tělesa 5 let ve stropě očnice (2). Intrakraniálně mohou penetrovat cizí tělesa i při intaktním skeletu; popsán byl průnik stropem očnice, fisurou orbitalis superior, laterální stěnou očnice, optickým kanálem. Je velmi důležité na tuto možnost myslet i při abscenci klinických příznaků vzhledem ke hrozícím komplikacím sekundární infekce CNS. Příkladem je dřevěné ostré cizího těleso očnice cca 6,5 cm délky pronikající intrakraniálně bez poškození skeletu od bulbu přes fisura orbitalis superior až po úroveň sinus cavernosus (6). Nishio prezentuje případ dítěte poraněného dřevěnou špejlí do horního víčka. Po sedmi letech došlo ke komplikacím, rozvoji známek mozkového abscesu; při revizi cestou kraniotomie bylo verifikováno a extrahováno cizí těleso, ulomená část dřeva velikosti cca 3 cm, které penetrovalo strop očnice a zůstalo enkapsulované v gliální tkáni (14).
Neexistují přesně formulovaná doporučení pro management cizích těles v očnici. Terapie je indikována na základě charakteru, lokalizace těles a klinické symptomatologie. Charakter cizího tělesa determinuje jeho chování. Odlišná jsou doporučení pro organická a anorganická tělesa. Anorganická mohou zůstat asymptomatická po dlouhou dobu, vyvolávají zánětlivé komplikace méně často, většinou při jeho kontaminaci, především u těles s malou kinetickou energií. Výjimku představuje měď, která vyvolává zánětlivé změny, olovo, které může způsobit systémovou toxicitu, a železo, které siderózou může vyvolat ztrátu zraku. Indikace k chirurgii záleží na velikosti a lokalizaci cizího tělesa a klinických potížích. Extrakce je indikována v případě lehce dosažitelných cizích těles lokalizovaných v předních partiích očnice. Při lokalizaci v hrotu očnice hrozí zvýšené riziko poruchy hybnosti a optické neuropatie převyšující potenciální benefit u latentního inertního tělesa; preferuje se proto observace. Rozvoj zánětlivých komplikací se považuje za jednoznačnou indikaci k chirurgické revizi. Organická cizí tělesa mají mnohem vyšší incidenci zánětlivých komplikací, včetně život ohrožujících, hrozící i ve značném časovém odstupu od úrazu po přechodném zklidnění. Chirurgická revize s extrakcí tělesa je proto vždy indikována.
Retinované cizí těleso podmiňuje často zánětlivé změny, vedoucí k tvorbě abscesu a píštělí. Může vyvolat obstrukci paranazálních dutin, proliferaci normální flóry, která se začne chovat jako patogen. Zvláštností orbity je absence lymfatické drenáže, která je nahrazena pouze perivenózními prostory. Vény orbity postrádají chlopně, tok je regulován pouze lokálními tlakovými poměry. Drenáž probíhá do sinus cavernosus a do plexus pterygoideus. Abundantní venózní anastomózy, komunikující i s periorbitálními prostory, facilitují šíření infekce, sekundárního edému a infekční trombembolizaci. Adekvátní terapie při zánětlivých komplikacích představuje kombinace systémové antibiotické léčby spolu s chirurgií drenující infekční ložisko. Antibiotikem první volby je penicilinová řada. Mykotická infekce bývá asociována s organickými cizími tělesy. Nezbytná je profylaxe tetanové infekce. Základem pro chirurgickou léčbu je : 1. klinická lokalizace a verifikace povahy cizího tělesa, vyšetření a radiodiagnostické zobrazení; 2. peroperační lokalizace cizího tělesa a revize orbity; 3. odstranění cizího tělesa, debridment a reparace okolních struktur. Nejvhodnějším přístupem na střední a apikální oblast očnice je extentní laterální orbitotomie. Rozsah osteotomie je závislý na přesnosti předoperační diagnostiky. Nejčastěji je resekována kost laterálního ohraničení cca 2 cm nad frontozygomatickou suturou kraniálně po úroveň dolní hrany očnice. Možné je rozšíření resekcí dolního okraje a spodiny očnice po úroveň infraorbitálního kanálu. Mediální konjunktivální přístup je volen pro cizí tělesa v blízkosti apexu očnice. Provedena může být kombinace mediální a laterální orbitotomie, což je vhodné pro malá, hluboko lokalizovaná cizí tělesa. Velká tělesa a organické materiály, způsobující záněty a rozsáhlé poškození očnice, jsou indikací k transfrontální kraniotomii poskytující široký přístup k mediálním partiím očnice (5). Tvrdá tělesa s velkou kinetickou energií mohou proniknout k apexu očnice, případně až do střední lební jámy. Mediální stěna očnice může být zlomena nebo zánětlivě změněna, sekundárně pak dochází k sinusitidě a abscesovým změnám v etmoidech. Spodina očnice, kromě infraorbitálního kanálu, neobsahuje žádné významné struktury, které by mohly být destruovány (6, 11, 14). Vždy je nutné, zejména u organických těles, pečlivě revidovat traumatický kanál s odstraněním zánětlivých a devitalizovaných tkání a následovaným výplachem antibiotickým roztokem. U dřeva nebo jiných křehkých materiálů může být těleso vícečetné, v průběhu úrazu samotného nebo při extrakci může dojít k jeho rozlámání. Chirurgie je nejobtížnější u malých a středních těles (10-25 mm) posteromediální lokalizací. U kovových těles se doporučuje extrakce v paralelní ose s průběhem vstupu tělesa.
Z dostupných literárních odkazů největší soubor cizích těles retinovaných v očnici publikoval Fulcher, který prezentoval 40 pacientů léčených za dobu 10 let. V mechanismech úrazu převažovala střelná poranění, pád na objekt (většinou u hrajících si dětí) a dále průmyslová poranění. Převážně se jednalo o anorganická kovová tělesa (kulky nebo jiné formy nábojů a kousky průmyslových strojů); z organických (cca u jedné třetiny pacientů) pak se jednalo téměř výhradně o dřevo. Tři čtvrtiny nemocných byly ošetřeny bezprostředně po úraze, čtvrtina s odstupem jednoho týdne až 50 let pro bolesti, absces, celulitidu, diplopii nebo nález na CT. Chirurgicky, za současné antibiotické terapie, léčil 34 pacientů; 6 pak konzervativně (kovová cizí tělesa lokalizovaná v zadních partiích očnice; asymptomatická, u kterých převažovala rizika z operačních komplikací nad potenciálním benefitem). Extrakce cizího tělesa byla ve většině provedena transkonjunktiválně nebo transseptálně cestou vstupu cizího tělesa. Transkraniální přístup byl nezbytný u tří pacientů. Při hodnocení vizu většinou nedošlo k výrazné změně ve srovnání před a pooperačních hodnot, poškození zraku bylo ve většině případů v souvislosti s traumatem, nikoliv chirurgií (7).
Podobné poznatky potvrdil i náš soubor pacientů léčených chirurgicky za posledních 20 let. Jednoznačně převažovala anorganická, kovová cizí tělesa. Jejich diagnostika byla relativně jednoznačná při radiologickém zobrazení. Náročnější byla diagnostika případů organických cizích těles popsaných v kazuistických sděleních. CT dokumentace potvrdila předpokládaný rozdíl zobrazení mezi oběma případy tělesa stejného charakteru. U první pacientky bylo dřevité těleso v akutní fázi výrazně hypodenzní, blížící se vzduchu. V případě druhého pacienta, po přehlédnutí cizího tělesa v akutní fázi, bylo CT provedeno s několikatýdenním odstupem od úrazu; dřevo se zobrazilo výrazně hyperdenzně. Podobně i klinický průběh byl u anorganických těles méně komplikovaný, zánětlivé změny vyvolala pouze dvě z osmi kovových těles. U organických těles se zánětlivě zkomplikoval průběh ve všech třech případech, což determinovalo i vyšší nároky kladené na chirurgické řešení.
Komplikací po akutním (v horizontu hodin) i chronickém tělese může být krvácení, ať už z poškozených struktur, nebo z granulační a fibrotické tkáně okolí. Odstranění tělesa bez poškození okolních struktur může být velmi složité, zejména při nutnosti sanace již vzniklé abscesové dutiny nebo píštěle. Možnosti endoskopické techniky extrakce jsou značně omezené, limitovány možností revize traumatického kanálu a rizikem ponechání drobných fragmentů tělesa. Základem prevence komplikací je důkladná revize s odstraněním nekrotických tkání, purulentního materiálu, píštělí a kostních perforací, zejména orbitosinoidálních komunikací. Pooperační krvácivé komplikace jsou těžko predikovatelné, včasná dekomprese a revize operačního pole je nutností. V důsledku úrazu samotného nebo v průběhu chirurgické revize se může objevit likvorea. V některých případech je primární likvorea spontánně uzavřena a ke znovuotevření dochází po chirurgické extrakci. Následovat musí identifikace a okluze místa likvorey.
ZÁVĚR
Cizí těleso v očnici je zřídkavou patologií, která však může vyvolat závažné komplikace. Podezření na retinované těleso by mělo být vyloučeno u všech penetrujících traumat očnice a periokulární krajiny. I zdánlivě drobné porušení celistvosti kůže či sliznice může být vstupem do hlubokých kanálů s retinovaným cizím tělesem. Správnou a včasnou diagnostiku komplikuje především u organických těles i variabilní CT zobrazení. Chirurgická extrakce je plně indikována u všech organických cizích těles; u anorganických pak při příznivé lokalizaci a při rozvoji komplikací. V ostatních případech je nutné pečlivě zvažovat míru rizika a potenciálního benefitu operace.
MUDr. Zuzana Horáková
Klinika ORL LF MU a FN U sv. Anny
Pekařská 53
656 00 Brno
Zdroje
1. Adesanya, O. O., Dawkins, M. D.: Intraorbital wooden foreign body mimicking air on CT. Emergency Radiolog., 2007, www.springerlink.com.
2. Agarwal, A. K, Passey, J. C., Sethi, A.: CSF leak following extraction of a long standing fronto-orbital bullet: a case report. Internet Journal of Otorhinolaryngology, 2006, 4, s. 2-3.
3. Boncoeur-Martel, M. P., Adenis, J. P., Filci, J. Y., Robert, P. Y., Dupuy, J. P.: CT appearances of chronically retained wooden intraorbital foreign bodies. Neuroradiology, 43, 2001, s. 165-168
4. Chen, C., Davis, G., Selva, D.: Orbital foreign body misdiagnosed as superior orbital rin. Clinical and Experimental Ophthalmology, 30, 2002, s. 295-298.
5. Chung, I., Seo, S., Han, Y., Kim, E., Jung, J.: Penetrating retrobulbar orbital foreign body: a transcranial approach. Yonsei Med. J., 48, 2007, s. 328-330.
6. Erol, F., Topsakal, C., Ozeveren, M., Ozturk, M., Kaplan, M., Yilmaz, T.: Wooden foreign body in the orbitocranial location. Neuro Ophthalmology, 28, 2002, s. 117-120.
7. Fulcher, T. P., McNab, A. A., Sullivan, J. T.: Clinical features and management of intraorbital foreign bodies. Ophthalmology, 109, 2002, s. 494-500.
8. Ho, V. T., McGuckin, F., Smegel, E. M.: Intraorbital wooden foreign body: CT and MR appearance. ANJR, 17, 1996, s. 134-136.
9. Karcioglu, A. Z., Nasr, M. A.: Diagnosis and management of orbital inflammation and infections secondary to foreign bodies: a clinical review. Orbit, 17, 1998, s. 247-269.
10. Kubal S. W.: Imagining of orbital trauma. RadioGraphics, 28, 2008, s. 1729-1739.
11. Kumar, N., Varsheney, S., Saxena, R., Kumar, R.: Retained foreign body in sino - orbital region. Indian J. Otolaryngology Head Neck Surgery, 58, 2006, s. 194-195.
12. Lakshmanan, A., Bala, S., Svand Belfer, K. F.: Intraorbital organic foreign body - a diagnostic challenge. Orbit, 27, 2008, s. 131-133.
13. Nasr, A. M., Haik, B. G., Fleming, J. C., Al-Hussain, H. M., Karcioglu, Z. A.: Penetrating orbital injury with organic foreign bodies. Ophthalmolgy, 106, 1999, s. 523-532.
14. Nishio, Y., Hayashi, N., Hamada, H., Hirashima, Y., Endo, S.: A case of delayed brain abscess due to a retined intracranial wooden foreign body: A case report and review of the last 20 years. Acta Neurochir., 146, 2004, s. 847-850.
15. Nowroozzadeh, M. H.: An unusual intraorbital foreign body: a braker lever. Indian J. Ophthalmol, 57, 2009, s. 400-401.
16. Prazeres, S., Jacomet, P. V., Galatoire, O., Lafitte, F., Heran, F., Boissonet, H., Morax, S.: Diagnostic et prise en charge des corps etrangers vegetaux intra-orbitaires. Journal Francois dęOphtalmologie, 32, 2009, s. 8-15.
17. Sethi, A., Bansal, R., Sareen, D.: A forgotten fronto-orbbital foreign body. Internet Journal of Head and Neck Surgery, 2008, 2, s. 1.
18. Sheeja, S. J., Thaj, A. R., Depa, J., Raju, R.: Missed diagnosis of a wooden intra-orbital foreign body. Indian J. Opthtalmol, 56, 2008, s. 322-324.
19. Tite, D., Batstone, M., Lynham, A., Monsour, F., Chapman, P.: Penetrating orbital injury with wooden foreign body initially diagnosed as an orbital floky blowout fracture. ANT J. Surg., 72, 2002, s. 529-530.
20. Uchino, A., Kao, A., Takase, Y., Kudo, S.: Intraorbital wooden and bamboo foreign bodies: CT. Neuroradiology, 39, 1997, s. 213-1215.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2011 Číslo 1- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Sekundárna imunodeficiencia z pohľadu hematoonkológa
-
Všetky články tohto čísla
- Chirurgické řešení retinovaných cizích těles v očnici
- Perkutánna endoskopická gastrostómia v liečbe pacientov s pokročilými nádormi hlavy a krku
- Incidencia regionálnych okultných mikrometastáz pri karcinómoch hlavy a krku
- Nádory truncus sympathicus cervicalis
- Funkčné výsledky rekonštrukcie blany bubienka na Klinike ORL a chirurgie hlavy a krku v Košiciach
- Výskyt komplikácií po rekonštrukcii blany bubienka
- Endonazální endoskopická koagulace a. sphenopalatina v léčbě závažné epistaxe ze zadních oddílů nosní dutiny
- Porucha sluchu vzniklá po zasažení bleskem
- Inhalační trauma – historie, současnost a budoucnost
-
5. sympozium České společnosti ORL a chirurgie hlavy a krku
(Pec pod Sněžkou, 17. – 20. listopadu 2010) -
Preparační kurz ORL – chirurgie ucha a spánkové kosti
(Brno, 24. - 26. listopadu 2010) - Laryngotracheoezofageální rozštěp
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Inhalační trauma – historie, současnost a budoucnost
- Výskyt komplikácií po rekonštrukcii blany bubienka
- Laryngotracheoezofageální rozštěp
- Perkutánna endoskopická gastrostómia v liečbe pacientov s pokročilými nádormi hlavy a krku
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



