-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Je obezita rizikovým faktorem vybraných nádorových onemocnění?
Is obesity a risk factor of selected tumours?
Tumours are the second most frequent cause of death in the Czech Republic. Obesity is given in connection with some tumours and it represents important preventable cause of tumour deaths in population. The aim of the study was to appoint an association between selected types of tumours and obesity and the evidence based medicine compare the results of our studies with published data. The article shows outcomes of three case and control studies. Association between obesity and kidney cancer was found by logistic regression analysis, with OR = 1.44 (95% CI 0.91–2.28). Statistically significant inverse association of overweight and obesity and oesophagus cancer was found using the crude OR = 0.38 (95% CI 0.21–0.68) for overweight and OR = 0.22 (95% CI 0.09–0.51) for obesity. Causal link between overweight and obesity and pancreas cancer was not found.
Keywords:
obesity – malignant tumours – study
Autori: D. Šubová 1; K. Azeem 1; J. Ševčíková 1
; D. Horáková 1
; J. Vlčková 1
; H. Tomášková 2; V. Žídková 1; H. Kollárová 1
Pôsobisko autorov: Univerzita Palackého v Olomouci Lékařská fakulta Ústav preventivního lékařství Přednosta: doc. MUDr. Helena Kollárová, Ph. D. 1; Ostravská univerzita v Ostravě Lékařská fakulta Ústav epidemiologie a ochrany veřejného zdraví Vedoucí: prof. MUDr. Vladimír Janout, CSc. 2
Vyšlo v časopise: Prakt. Lék. 2014; 94(1): 16-21
Kategória: Z různých oborů
Súhrn
V České republice jsou nádory druhou nejčastější příčinou úmrtí. Obezita je dávána do souvislosti s některými nádorovými onemocněními a představuje významný preventabilní rizikový faktor pro vznik nádorových onemocnění v populaci. Cílem práce je stanovit asociaci mezi vybranými typy nádorů a obezitou a v rámci medicíny založené na důkazu porovnat výsledky z našich studií s publikovanými údaji. Práce předkládá výsledky tří studií případů a kontrol. U karcinomu ledvin při hodnocení vlivu obezity pomocí modelu logistické regrese bylo zjištěné OR 1,44 (95% IS 0,91–2,28). Při hodnocení nadváhy a obezity ve vztahu ke karcinomu jícnu pomocí hrubého OR byla zjištěna statisticky významná inverzní asociace pro nadváhu i obezitu (nadváha OR = 0,38 (95% IS 0,21–0,68), obezita OR = 0,22 (95% IS 0,09–0,51)). Vliv nadváhy a obezity ve vztahu ke karcinomu pankreatu se v předkládané práci nepodařilo prokázat.
Klíčová slova:
obezita – maligní nádory – studieÚvod
Nádorová onemocnění patří celosvětově k nejčastějším onemocněním a jsou také jednou z nejčastějších příčin úmrtí. V roce 2008 bylo ve světě nahlášeno 12 662 554 nových případů zhoubného nádorového onemocnění z toho 6 617 844 (52,2 %) u mužů a 6 044 710 (47,8 %) u žen, z celkového počtu nahlášených nových nádorových onemocnění pochází 5 555 281 z vyspělých zemí a 7 107 273 z méně vyspělých krajin. V témže roce zemřelo na zhoubná nádorová onemocnění 7 564 802 osob, z toho 4 219 626 (55,8 %) mužů a 3 345 176 (44,2 %) žen. Z celkového počtu zemřelých pochází 1 222 472 z vyspělých zemí a 2 122 704 z méně vyspělých (28). Podle odhadů se i do budoucnosti očekává nepříznivý trend a předpokládá se, že se tyto počty do roku 2030 zdvojnásobí (7).
Ani Česká republika není ve výskytu nádorových onemocnění výjimkou, naopak v řadě onkologických diagnóz patříme mezi nejzatíženější populace ve světě. V České republice byla v roce 2010 incidence zhoubných novotvarů a novotvarů in situ 82 606 osob (42 933 u mužů a 39 673 u žen) a úmrtnost na zhoubné nádory 27 834 (15 667 u mužů a 12 167 u žen) (29).
Etiologie u nádorových onemocnění je multifaktoriální a jedním z významných rizikových faktorů je i obezita. Také výskyt obezity neustále roste a v České republice je v současnosti 23 % dospělé populace obézních a 34 % dospělé populace má nadváhu. Zatímco počet lidí s nadváhou zůstává prakticky stejný, počet obézních osob se zvyšuje (19). Obdobně nepříznivá situace u obezity a nadváhy je i v zemích západní Evropy i v USA, kde se prevalence obezity pohybuje od 10 do 25 % a hovoří se o epidemii 3. tisíciletí (20). V České republice je obezita nejčastěji se vyskytující metabolické onemocnění, které je se stoupající četností diagnostikováno i v nejmladších věkových skupinách a zároveň je rizikovým faktorem vzniku zejména neinfekčních nemocí hromadného výskytu včetně nádorových onemocnění (12). Obezita je tedy považována za jeden z důležitých rizikových faktorů pro vznik nádorových onemocnění, avšak s vysokou mírou preventability.
Objasnění faktorů vedoucích ke vzniku nádorových onemocnění patří celosvětově k prioritám epidemiologických studií, v České republice tím spíše, že výskyt některých forem karcinomů zde patří k nejvyšším na světě (karcinom pankreatu, endometria a ovaria u žen, kolorektální karcinom a karcinom ledvin). Výsledky předkládané práce ukazují na vztah obezity k vybraným nádorovým onemocněním, a to v multicentrických studiích sledujících rizikové faktory ve vztahu ke karcinomu ledvin, jícnu a pankreatu.
Obezita a karcinom ledvin
Obezita je konzistentně udávána jako rizikový faktor karcinomu ledvin s významnějším vlivem u žen, kde riziko muže být až trojnásobné (9, 22, 23), i když jiné epidemiologické studie tento rozdíl mezi muži a ženami nepotvrzují (14, 15). Scélo a Brennan uvádějí, že obezita a nadváha jsou zodpovědné za 25 % karcinomů ledvin u obou pohlaví (26).
Obezita a adenokarcinom jícnu
Nárůst výskytu obezity v západních zemích doprovází zvýšená incidence adenokarcinomu jícnu. Obezita zvyšuje také riziko refluxní choroby jícnu a nepřímo tedy riziko vzniku Barrettova jícnu, což je také rizikový faktor tohoto nádorového onemocnění (4). Význam pro vznik adenokarcinomu jícnu má zejména typ obezity, přičemž bylo prokázáno, že centrální typ obezity (typ jablka) představuje v rozvoji metaplazie a následně adenokarcinomu jícnu mnohem větší nebezpečí než hodnota BMI.
Obezita a karcinom pankreatu
K rizikovým faktorům dávaným do souvislosti s karcinomem pankreatu patří faktory ovlivnitelné, jako jsou kouření, obezita, konzumace alkoholu, faktory pracovního prostředí a zdravotní stav a jednak faktory neovlivnitelné – jako věk, pohlaví, hereditární faktory a urbanizace. Obezita je považovaná za kauzální rizikový faktor se slabou až středně silnou asociací (OR = 1,1–2,8) (21).
SOUBOR PACIENTŮ A METODIKA
Obezita a karcinom ledvin
Studie byla prováděna v rámci multicentrické studie pod vedením International Agency for Research on Cancer (IARC) v Lyonu. Při sledování byla použita forma nemocniční (hospital-based study) analytické observační studie případů a kontrol, ve které se zjišťovaly vybrané faktory životního stylu u skupiny pacientů s nově diagnostikovaných karcinomem ledvin a ve stejně početné skupině kontrolní. Studie probíhala od srpna 1999 do ledna 2003. Soubor zařazený do sledované studie tvořilo 635 osob, z toho 300 případů (184 mužů a 116 žen) karcinomu ledvin a 335 kontrolních osob (220 mužů a 115 žen) z Fakultní nemocnice v Olomouci a Nemocnice České Budějovice, a.s. Průměrný věk u osob s karcinomem ledvin byl 60,2 (± 10,1) let a u kontrolní skupiny 60,8 (± 9,9) let.
S každým případem i každou kontrolou byl proveden pohovor vyškoleným lékařem a informace byly zaznamenány do standardizovaného dotazníku. V rámci pohovoru byly získávány informace o demografických charakteristikách, kuřáctví včetně expozice pasivnímu kouření, požívání alkoholu, výživových zvyklostech, osobní, rodinné a pracovní anamnéze včetně výskytu nádorových onemocnění v rodině u prvostupňových příbuzných a výška a váha dotyčného jedince. Kritériem pro zařazení do kontrolní skupiny byl věk (s možnou odchylkou 3 let), pohlaví a zdravotní stav, kde bylo podmínkou, že tyto osoby nesmí mít žádné zhoubné nádorové onemocnění, důvod hospitalizace nesouvisí se studovaným onemocněním karcinomu ledvin a nemají ani jiné život ohrožující onemocnění. Jedinci do kontrolní skupiny byli vyhledáváni do 3 měsíců od stanovení diagnózy u pacienta s karcinomem ledvin. Ve studii se dotazem zjišťovaly hodnoty pro výpočet BMI ve 20 letech a dále údaje potřebné pro výpočet BMI 2 roky před stanovením diagnózy karcinomu ledvin (BMIdg-2) u skupiny osob s karcinomem ledvin a nebyly tedy ovlivněny začínajícím onemocněním a tyto hodnoty byly použity pro vlastní analýzu.
Obezita a adenokarcinom jícnu
I tato studie byla prováděna pod vedením IARC pro země střední a východní Evropy a probíhala za obdobných podmínek jako studie karcinomu ledvin. Studie probíhala od března 2000 do listopadu 2002 a mimo jiné byl sledován i vliv nadváhy a obezity u 88 pacientů s karcinomem jícnu (76 mužů a 12 žen) a kontrolní skupinou, kterou tvořilo 200 osob (123 mužů a 77 žen). Z 88 osob s karcinomem jícnu se u 48 osob (55 %) jednalo o histologicky ověřenou formu spinocelulárního karcinomu jícnu (41 mužů a sedm žen) a u 34 osob (39 %) o adenokarcinom jícnu (30 mužů a čtyři ženy). U šesti osob (6 %, pět mužů a jedna žena) nebylo histologické vyšetření jednoznačné. Kontrolní skupina byla vybírána dle stejných kritérií, jako tomu bylo ve studii s karcinomem ledvin. Studie probíhala ve spolupráci s FN Olomouc, kde byly získávány jak případy (I. a II. chirurgická klinika), tak kontroly. Hodnoty pro výpočet BMI (body mass index) se zjišťovaly 2 roky před vznikem karcinomu jícnu (BMIdg-2) a byly pro analýzu rozděleny do kategorií normální váha ≥ 18,5 < 25 kg/m², nadváha ≥ 25 < 30 kg/m² a obezita ≥ 30 kg/m².
Obezita a karcinom pankreatu
Studie probíhala jako studie případů a kontrol v letech 2006 až 2009 v rámci projektu IGA (NR 9029-4/2006) ve třech centrech, a to v Olomouci, Ostravě a v Českých Budějovicích. Do studie bylo zařazeno celkem 529 osob, z toho 309 s karcinomem pankreatu a 220 osob v kontrolním souboru.
Z celkového počtu osob bylo 303 mužů a 226 žen. Případy byly vybírány v nemocnicích v jednotlivých centrech (Fakultní nemocnice Olomouc, Fakultní nemocnice Ostrava a Nemocnice České Budějovice a.s.) z osob, u kterých byl nově diagnostikován karcinom pankreatu a které žily v příslušném regionu. Kontrolní skupina byla získána ve spolupráci s vybranými praktickými lékaři pro dospělé a jedná se o populační kontrolní skupinu. Kontrolní skupina pocházela ze stejných regionů jako skupina případů, aby se předešlo možným zkreslujícím vlivům. Také v rámci pohovoru u této studie byly získávány informace o demografických charakteristikách, kuřáctví, požívání alkoholu, výživových zvyklostech, osobní a rodinné anamnéze, zdravotním stavu, pohybové aktivitě a výšce a váze dotyčného jedince. Při vlastní analýze byl zohledněn věk, pohlaví a zdravotní stav.
Hodnoty pro výpočet BMI byly získávány pro věk 20 a 40 let, dále 2 roky před vznikem onemocnění a aktuální hodnoty (BMIakt).
Předložené analýzy jsou v rámci přístupu medicíny založené na důkazu kriticky srovnávány s výsledky dalších publikovaných epidemiologických studií. Pro hodnocení výskytu sledovaných faktorů mezi případy a kontrolami byl použit výpočet hrubého odds ratio (OR) s 95% intervalem spolehlivosti (IS) a logistická regrese. Pro hodnocení statistické významnosti byla zvolena hladina významnosti 5 %. Statistické zpracování bylo provedeno programem Stata v. 10.
VÝSLEDKY
Obezita a karcinom ledvin
V obou skupinách došlo v průběhu let k nárůstu BMI z kategorie normální hmotnost do kategorie nadváhy (tab. 1). V rámci analýzy bylo provedeno srovnání obézních osob, podle hodnoty BMI 2 roky před diagnózou nádoru (BMIdg-2), ve skupině s karcinomem ledvin s osobami v kontrolní skupině, které měly BMI ≥ 30 s osobami, které měly normální hmotnost s BMI ≥ 18,5 < 25. Zjištěné hrubé odds ratio (OR) bylo 1,69 (95% IS 1,07–2,68) a ukazuje na mírný vliv obezity na vznik karcinomu ledvin. Při samostatném posouzení mužů a žen bylo dosaženo přibližně stejného výsledku, OR u mužů 1,69 (95% IS 0,94–3,04) a u žen 1,69 (95% IS 0,78–3,67), pouze interval spolehlivosti byl pod hranicí významnosti. Když bylo provedeno hodnocení vlivu obezity pomocí logistické regrese přizpůsobením k některým významným rizikovým faktorům, které se na vzniku karcinomu ledvin mohou podílet, byly zjištěné hodnoty po přizpůsobení věku a pohlaví 1,71 (95% IS 1,11–2,66) a po přizpůsobení věku, pohlaví, kouření, hypertenzi a familiárnímu výskytu bylo nalezené OR 1,44 (95% IS 0,91–2,28) (tab. 2 a 3).
Tab. 1. Vývoj body mass indexu (BMI) u případů a kontrol ve studii karcinomu ledvin 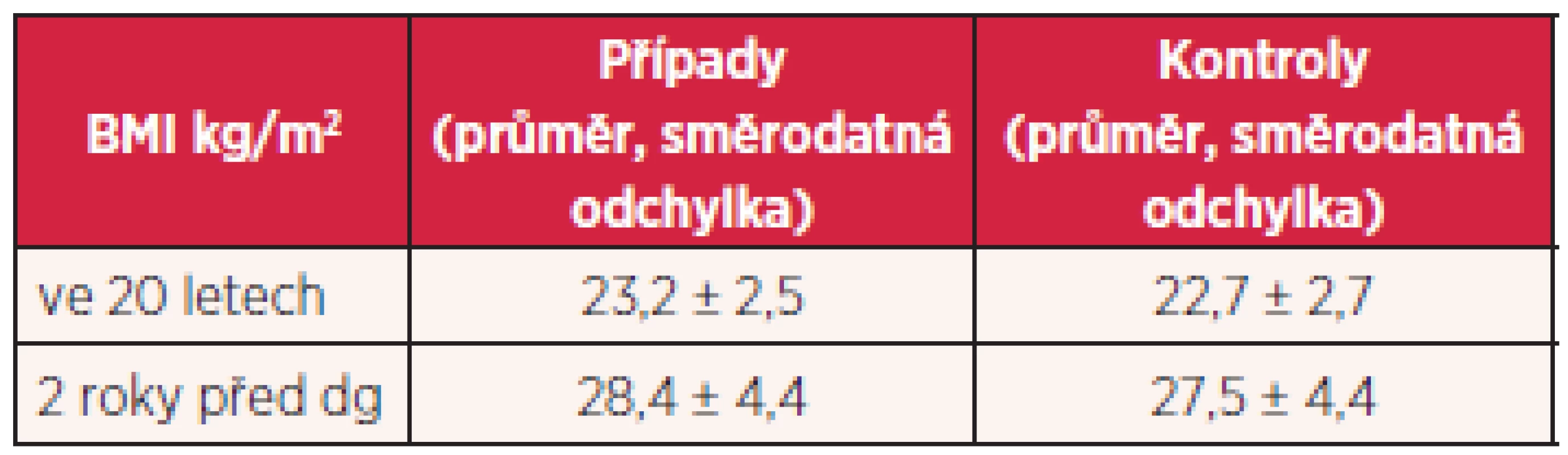
Tab. 2. Vliv nadváhy a obezity na riziko vzniku karcinomu ledvin pomocí hrubého OR 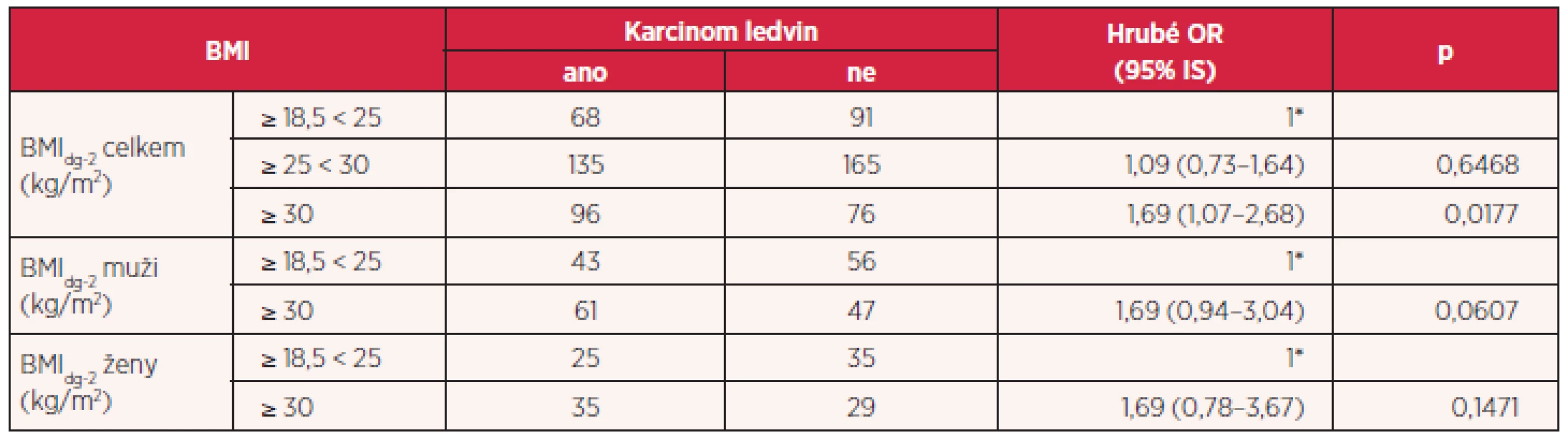
1* základní kategorie BMIdg-2 hodnota BMI 2 roky před zařazením do studie Tab. 3. Vztah mezi obezitou, kouřením, hypertenzí, familiárním výskytem a rizikem vzniku karcinomu ledvin (model 1: OR přizpůsobené věku a pohlaví, model 2: OR přizpůsobené věku, pohlaví, kouření, hypertenzi a familiárnímu výskytu) 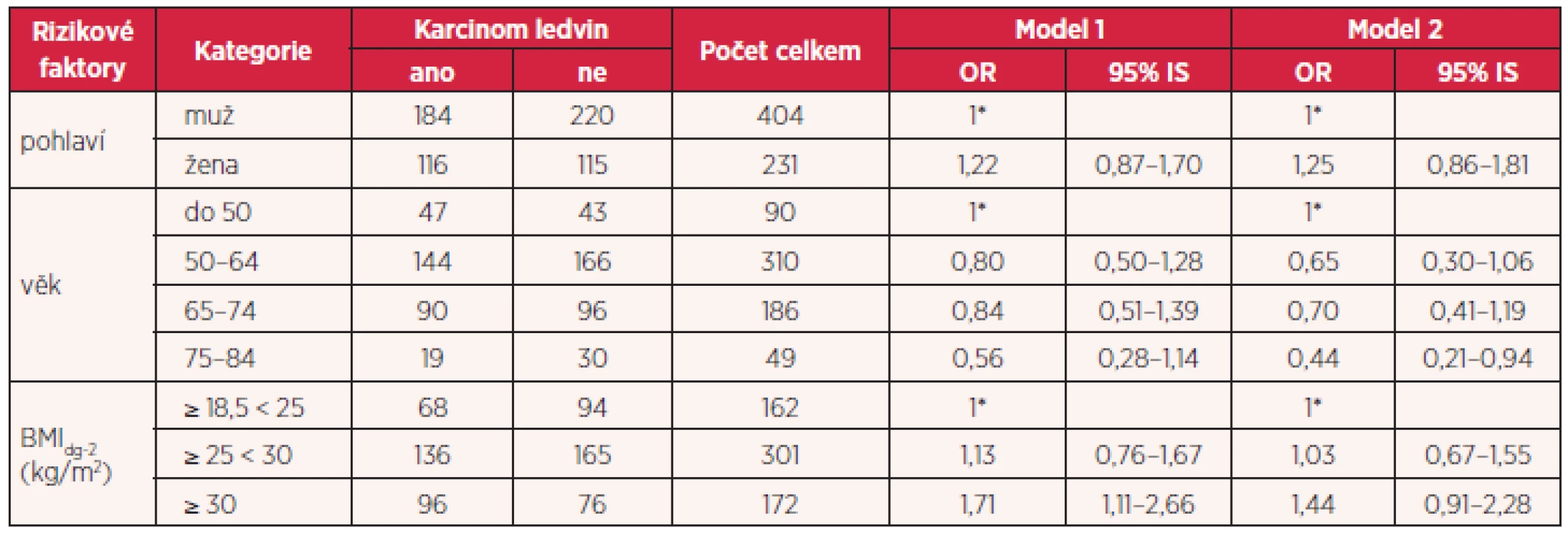
1* základní kategorie BMIdg-2 hodnota BMI 2 roky před zařazením do studie Obezita a adenokarcinom jícnu
Při hodnocení nadváhy a obezity pomocí hrubého OR byla zjištěna statisticky významná inverzní asociace pro nadváhu i obezitu (OR = 0,38, resp. OR = 0,22). Výsledky ukazuje tabulka 4. Na základě zjištěného hrubého OR byla provedena analýza pomocí modelu logistické regrese, kdy se zjišťovala asociace mezi jednotlivými sledovanými proměnnými ve vztahu k základním histologickým typům u karcinomu jícnu. Do sledovaných proměnných byly zařazeny: věk, BMIdg-2, kouření, konzumace alkoholu, profese, pálení žáhy a regurgitace.
Tab. 4. Vztah mezi BMI a karcinomem jícnu bez ohledu na histologický typ (hrubé OR) 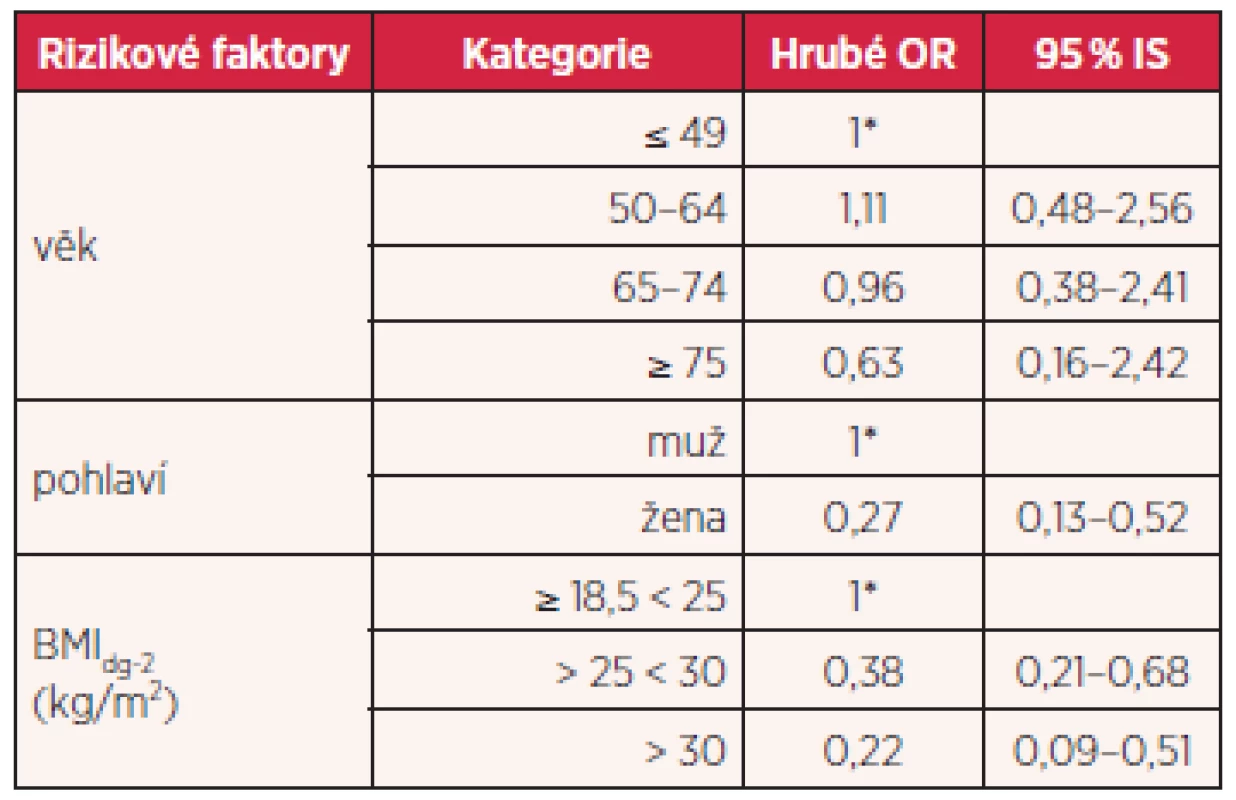
1* základní kategorie BMIdg-2 hodnota BMI 2 roky před zařazením do studie Inverzní asociace byla nalezena i po přizpůsobení uvedeným faktorům včetně histologických typů, ale pouze některé výsledky byly statisticky významné (tab. 5). Vliv obezity jako rizikového faktoru adenokarcinomu jícnu nebyl v této studii prokázán.
Tab. 5. Vztah mezi BMI a histologickými typy karcinomu jícnu pomocí přizpůsobeného OR (přizpůsobení věku, kouření, konzumaci alkoholu, profesi, pyróze a regurgitaci) 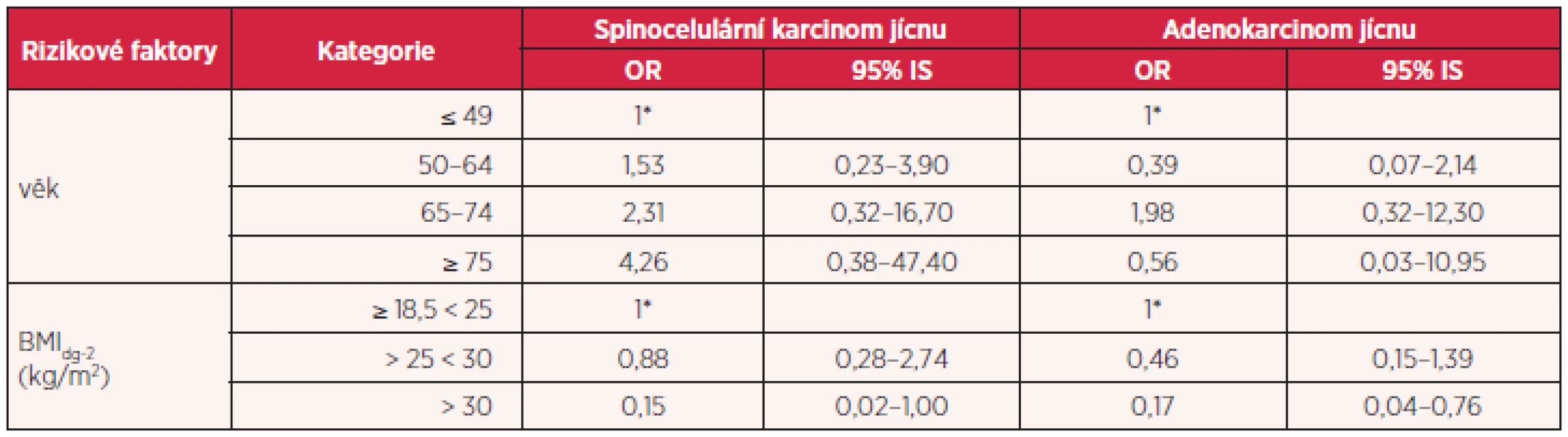
1* základní kategorie BMIdg-2 hodnota BMI 2 roky před zařazením do studie Obezita a karcinom pankreatu
Během sledovaných období ve 20 letech, ve 40 letech a 2 roky před zařazením do studie nebyl zjištěn rozdíl mezi hodnotami BMI u skupiny případů a u kontrolní skupiny, pouze u žen ve 40 letech (BMI40)byl zjištěn statisticky významný rozdíl (p = 0,044), kdy ženy v kontrolní skupině měly průměrnou hodnotu BMI40 nižší (BMI40 = 24,49) než ve skupině s karcinomem pankreatu (BMI40 = 25,48).
Statisticky významný rozdíl ukazují hodnoty aktuálního BMI (BMIakt) u případů a kontrol. Hodnoty BMI u mužů (BMIakt u případů 24,68 a u kontrol 27,89, hodnota p = 0,000) i u žen (BMIakt u případů 25,91 a u kontrol 27,25, hodnota p = 0,048) ve sledovaném souboru ukazují, že osoby s karcinomem pankreatu mají hodnoty BMIakt nižší, což pravděpodobně již souvisí se sledovaným nádorovým onemocněním. Nicméně při analýze zda nadváha a obezita (v době zařazení do studie) zvyšují riziko vzniku karcinomu pankreatu pomocí hrubého i adjustovaného OR (OR = 0,84 a 0,79, resp. po adjustaci 0,98 a 0,83), nebyla nalezena žádná statisticky významná asociace (tab. 6).
Tab. 6. Vztah mezi BMI a rizikem vzniku karcinomu pankreatu pomocí hrubého i přizpůsobeného OR (přizpůsobení věku, pohlaví, kouření, vzdělání, konzumaci alkoholu, pohybové aktivitě a pití čaje a kávy) 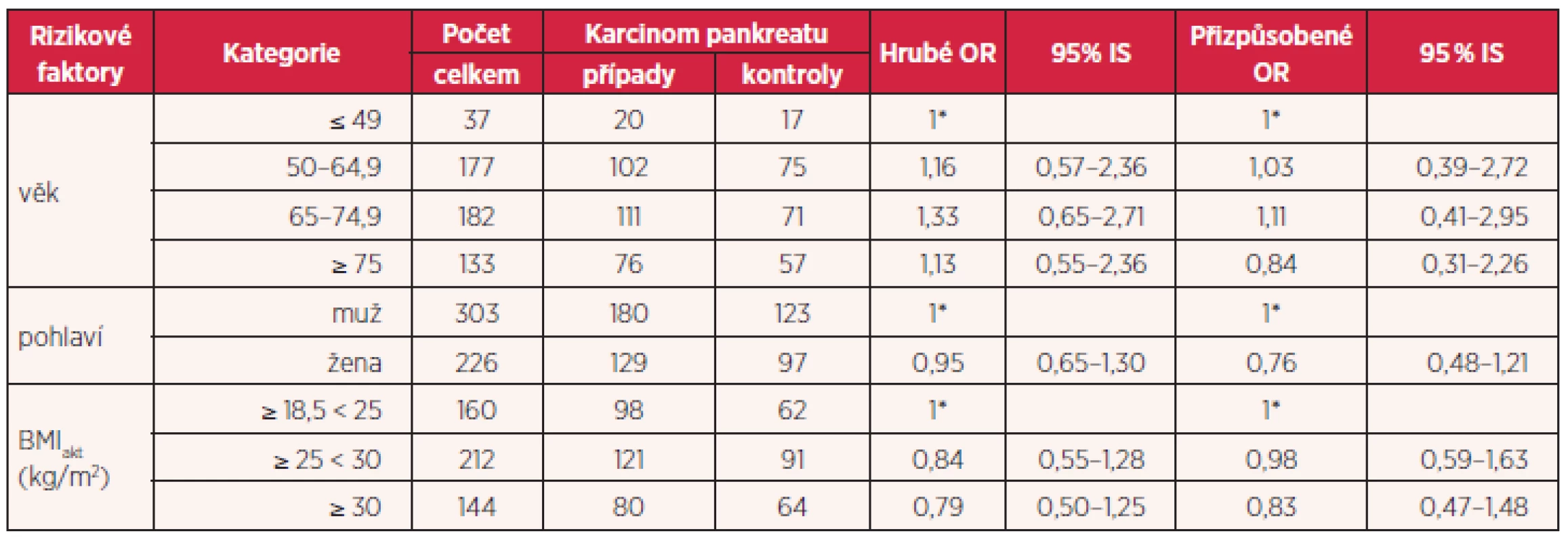
1* základní kategorie BMIdg-2 hodnota BMI 2 roky před zařazením do studie DISKUZE
Příliš vysoký příjem energie se ve svém důsledku zpravidla projeví vzrůstem BMI (body mass index), zejména při spolupůsobení nízkého energetického výdeje fyzickou aktivitou. Body mass index je významným rizikovým faktorem u celé řady nádorových onemocnění. Mechanismy vlivu obezity mohou být různé od zvýšené nabídky energie, hromadění karcinogenů v tukové tkáni až po metabolismus a produkci hormonů u hormonálně závislých nádorových onemocnění (8). Nárůst obezity je pozorován v posledních desetiletích zejména u obyvatel vyspělých států. Obezita zvyšuje riziko vzniku nádorů 1,5–3,5krát a je riziková pro nádory kolorekta, prsu, endometria, ledvin, jícnu, pankreatu aj. (8, 13, 15, 23). Samanic et al. nachází ve studii, která sledovala 362 552 švédských mužů pozitivní asociaci mezi obezitou a adenokarcinomem jícnu, karcinomem ledvin, kolorekta a jater, relativní riziko od 1,1 do 3,6 (25).
Karcinom ledvin
Mechanismus, kterým obezita přispívá ke karcinomu ledvin, není jasný. Mohou to být tukové zásoby, které představují zvýšenou nabídku energie ostatním buňkám, zvýšená hladina endogenního estrogenu (15), dále zvýšená hladina inzulinu podobnému růstovému faktoru, který může přispět k vývoji karcinomu ledvin svým vlivem na řízení růstu, metabolismus, přežívání a vyzrávání buněk a také peroxidace lipidů, která je zvýšená u obézních osob a s tím spojená tvorba DNA aduktů (18). V předkládané studii bylo odds ratio (OR) po přizpůsobení věku a pohlaví 1,71 (95% IS 1,11–2,66) a ukazuje na střední vliv obezity na vznik karcinomu ledvin. Po přizpůsobení hlavním rizikovým faktorům pro vznik karcinomu ledvin bylo nalezené OR 1,44, ale výsledek nebyl statisticky významný. Nadváha se v předkládané studii jako rizikový faktor neprojevila, pravděpodobně pro vysoké zastoupení osob s nadváhou a obezitou v kontrolní skupině. Ve skupině s karcinomem ledvin bylo 32 % osob v kategorii obezita a 45 % osob v kategorii nadváha a ve skupině kontrolní bylo obézních 23 % osob a s nadváhou 50 %. Naše výsledky korespondují s literárními údaji, kde jak v kohortových studiích, tak i ve studiích případů a kontrol bylo zjištěno zvýšené riziko vzniku karcinomu ledvin u obézních osob (2).
Karcinom jícnu
V současné době dochází ke změně prevalence jednotlivých subtypů karcinomu jícnu. V minulosti byl nejčastějším typem karcinomu jícnu, zodpovědným za přibližně 80–90 % všech nádorů v této lokalizaci spinocelulární karcinom. V současnosti však v ekonomicky vyspělých zemích dochází k poklesu výskytu spinocelulárního karcinomu jícnu a k nárůstu výskytu adenokarcinomu jícnu (v předkládané práci bylo u případů histologicky potvrzeno 55 % spinocelulárního a 39 % adenokarcinomu jícnu). Proto se v ekonomicky vyspělých státech dostává adenokarcinom jícnu do centra pozornosti. Nárůst obezity v západních zemích doprovází zvýšená incidence adenokarcinomu jícnu, kdy tvoří 60–70 % ze všech nových případů karcinomu jícnu (11).
Zatímco u osob se spinocelulárním karcinomem jícnu bývají nalezeny nižší hodnoty BMI, tedy v kategorii normální váhy a podvýživy (5, 27), u osob s adenokarcinomem jícnu je nadváha a obezita považována za faktor zvyšující riziko vzniku tohoto nádorového onemocnění. Dvě metaanalýzy potvrdily vztah mezi nadváhou (BMI 25 < 30 kg/m2), obezitou (BMI ≥ 30 kg/ m2) a vyšším výskytem adenokarcinomu jícnu (11, 16). Nalezené riziko je u těchto osob dvou - až trojnásobné a s rostoucím BMI se riziko dále zvyšuje (16). Kubo et al. uvádí (16), že osoby s nadváhou a obezitou mají dvojnásobné riziko vzniku adenokarcinomu jícnu ve srovnání s osobami s normální hmotností a také nárůst adenokarcinomu jícnu u mužů zejména bílé rasy je dáván do souvislosti s nárůstem obezity ve vyspělých západních státech (6, 17, 24). S nadváhou a obezitu souvisí i gastroezofageální reflux. Proto je významným zjištěním nalezení inverzní asociace mezi obezitou a adenokarcinomem jícnu. Tento výsledek může být ovlivněn prevalencí nadváhy a obezity v kontrolním souboru, kde 71,5 % osob mělo nadváhu a obezitu, přičemž hodnoty BMI rovny nebo vyšší než 30 mělo 24,5 % osob v kontrolním souboru ve srovnání se skupinou s karcinomem jícnu, kde obezitu mělo pouze 10,2 % osob a celkově nadváhu i obezitu 45,5 % osob. Přitom údaje týkající se hodnot pro výpočet BMI nemohly být ovlivněny počínajícím onemocněním, protože se zjišťovaly 2 roky před záchytem onemocnění u osob s karcinomem jícnu, resp. před danou hospitalizací u kontrolního souboru. I když počet osob s adenokarcinomem jícnu v předkládané práci nebyl vysoký (34), byl zjištěný výsledek statisticky významný.
Karcinom pankreatu
I u karcinomu pankreatu je obezita považovaná za kauzální rizikový faktor. K potvrzeným mechanismům účinku obezity patří zánětlivé a hormonální vlivy tukové tkáně, energetická dysbalance a zvýšená expozice karcinogenním látkám kvůli zvýšené spotřebě potravin a také snížená fyzická aktivita (3). Viscerální tuková tkáň není jenom zásobárnou tuku a energie, ale je také aktivním endokrinním orgánem (10). Tuková tkáň hraje zásadní úlohu v lipidovém a glukózovém metabolismu a produkuje řadu hormonů a cytokinů, které mají klíčovou úlohu v zánětlivém procesu (1). Kromě toho je obezita sama spojena s celou řadou zdravotních důsledků, včetně kardiovaskulárních onemocnění, hypertenze i diabetu mellitus, proto by redukce obezity mohla ovlivnit i úmrtnost na karcinom pankreatu. Nicméně v předkládané studii se nepotvrdil pozitivní vztah mezi nadváhou a obezitou a vyšším rizikem vzniku karcinomu pankreatu. Ve sledovaném souboru normální hodnoty BMI mělo 33 % případů a 29 % kontrol a v kategorii nadváhy a obezity bylo 67 % případů a 71 % kontrol. Přitom uvedené hodnoty BMI se vztahují na aktuální hodnoty, kdy osoby s karcinomem pankreatu měly hodnoty BMI nižší z důvodu již probíhajícího nádorového onemocnění. Hodnoty BMI ve 20 a 40 letech a 2 roky před stanovením diagnózy neukazovaly žádné statisticky významné rozdíly, i když u obou skupin byl postupně pozorován nárůst hodnot BMI, nebyly zjištěny žádné rozdíly mezi skupinou případů a kontrol. Vztah mezi nadváhou a obezitou a vyšším rizikem vzniku karcinomu pankreatu se nepotvrdil při výpočtu hrubého ani adjustovaného OR.
I když je obezita považovaná za kauzální rizikový faktor u celé řady nádorových onemocnění, nebyl tento vztah, až na slabou asociaci u karcinomu ledvin v předkládaných studiích potvrzen. Překvapivým výsledkem bylo zejména zjištění inverzní asociace u adenokarcinomu jícnu, kde je obezita jedním z nejsilnějších rizikových faktorů. Předpokládaným důvodem, proč nebyly nalezeny pozitivní vztahy mezi obezitou a uvedenými nádorovými onemocněními, by mohla být právě vysoká prevalence osob s nadváhou a obezitou v naší populaci, kdy v prevalenci obezity nebyly zjištěny rozdíly při použití nemocniční nebo populační kontrolní skupiny. Dalším limitujícím faktorem byla velikost sledovaných souborů, a to zejména u adenokarcinomu jícnu, ale tento aspekt se mohl uplatnit i u dalších studií. I když v rámci analýzy se hodnoty BMI přizpůsobovaly i jiným významným rizikovým faktorům, mohly být hodnoty asociace ovlivněny i způsobem výběru kontrolních skupin, kdy obézní osoby mohou být častěji hospitalizovány i z jiných příčin, případně u populační kontrolní skupiny se zase více uplatňuje podcenění zjišťovaných rizikových faktorů. V případě, že očekávané asociace jsou slabé, musí být sledovaný soubor početnější. Nicméně i soubory menšího rozsahu se dají dále analyzovat jako součást metaanalýzy.
ZÁVĚR
V předkládané studii jsou očekávané pozitivní asociace ovlivněné nebo úplně skryté vysokým počtem osob s nadváhou nebo obezitou ve sledovaném souboru, a to zejména v kontrolní skupině.
Úloha praktického lékaře v prevenci nádorových onemocnění spočívá v komunikaci možností primární prevence – v případě nadváhy a obezity tedy způsoby dosažení a udržení normální tělesné hmotnosti, případně formou sekundární prevence, která spočívá ve včasném odhalení nádorového onemocnění. U karcinomu ledvin, adenokarcinomu jícnu a karcinomu pankreatu bohužel neexistuje konkrétní screeningový program. Včasný záchyt komplikuje fakt, že tyto nádory způsobují výraznější klinické obtíže až v případě rozvinutého nádorového onemocnění. Prevence nádorových onemocnění musí jít paralelně s prevencí nadváhy a obezity (1).
Práce byla podpořena grantem „Effectivity of secondary prevention for cancer in a general practitioner’s office“ Research Support Foundation, Vaduz.
ADRESA PRO KORESPONDENCI:
RNDr. Dana Šubová, Ph.D.
Ústav preventivního lékařství LF UP
Hněvotínská 3, 775 15 Olomouc
e-mail: dana.subova@upol.cz
Zdroje
1. Baranova AV. Adipokine genetics: unbalanced protein secretion by human adipose tissue as a cause of the metabolic syndrome. Genetika 2008; 44(10): 1338–1355.
2. Bergstrom A, Pisani P, Tenet V, et al. Overweight as an avoidable cause of cancer in Europe. Int J Cancer 2001; 91(3): 421-430.
3. Bracci PM. Obesity and pancreatic cancer: overview of epidemiologic evidence and biologic mechanisms. Mol Carcinog 2012; 51(1): 53–63.
4. Cook MB, Greenwood DC, Hardie LJ, et al. A systematic review and meta-analysis of the risk of increasing adiposity on Barrett's esophagus. Am J Gastroenterol 2008; 103(2): 292–300.
5. Corley DA, Kubo A, Zhao W. Abdominal obesity and the risk of esophageal and gastric cardia carcinomas. Cancer Epidemiol Biomarkers Prev 2008; 17(2): 352–358.
6. Engel LS, Chow WH, Vaughan TL, et al. Population attributable risks of esophageal and gastric cancers. J Natl Cancer Inst 2003; 95(18): 1404–1413.
7. Ferlay J, Shin HR, Bray F, et al. GLOBOCAN 2008, Cancer Incidence and Mortality Worldwide: IARC CancerBase No. 10 [online]. Lyon, France: International Agency for Research on Cancer; 2010. [cit. 2012-08-08]. Dostupné na: http://globocan.iarc.fr.
8. Fiala J, Brázdová Z. Výživa v prevenci nádorů. Klinická onkologie 2000; zvláštní číslo: 8–16.
9. Flaherty KT, Fuchs CS, Colditz GA, et al. A prospective study of body mass index, hypertension, and smoking and the risk of renal cell carcinoma (United States). Cancer Causes Control 2005; 16(9): 1099–1106.
10. Hajer GR, van Haeften TW, Visseren FL. Adipose tissue dysfunction in obesity, diabetes, and vascular diseases. Eur Heart J 2008; 29(24): 2959–2971.
11. Hampel H, Abraham NS, El-Serag HB. Meta-analysis: obesity and the risk for gastroesophageal reflux disease and its complications. Ann Intern Med 2005; 143(3): 199–211.
12. Hlubik P. Obezita – nemoc, rizikový faktor. Interní Med 2002; 4(8): 396–398.
13. Hsu CC, Chow WH, Boffetta P, et al. Dietary risk factors for kidney cancer in Eeastern and Central Europe. Am J Epidemiol 2007; 66(1): 62–70.
14. Chow WH, Gridley G, Fraumeni JF, et al. Obesity, hypertension, and the risk of kidney cancer in men. N Engl J Med 2000; 343(18): 1305–1311.
15. Key TJ, Schatzkin A, Willett W, et al. Diet, nutrition and prevention of cancer. Publ Health Nutr 2004; 7(1A): 187–200.
16. Kubo A, Corley DA. Body mass index and adenocarcinomas of the esophagus or gastric cardia: a systematic review and meta-analysis. Cancer Epidemiol Biomarkers Prev 2006; 15(5): 872–878.
17. Lagergren J. Controversies surrounding body mass, reflux, and risk of oesophageal adenocarcinoma. Lancet Oncol 2006; 7(4): 347–349.
18. Lipworth L, Tarone RE, McLaughlin JK. The epidemiology of renal cell carcinoma. J Urol 2006; 176(6Pt1): 2353–2358.
19. Matoulek M. Výskyt obezity a jejich komplikací v České republice. Vnitř. Lék. 2010; 56(10): 1019–1027.
20. Obezita.cz. Obezita v ČR i ve světě [on line] [cit. 2013-06-14]. Dostupný na: http://www.obezita.cz /obezita/v-cr-a-ve-svete/.
21. Olson SH, Kurtz RC. Epidemiology of pancreatic cancer and the role of family history. J Surg Oncol 2013; 107(1): 1–7.
22. Pischon T, Lahmann PH, Boeing H, et al. Body size and risk of renal cell carcinoma in the European Prospective Investigation into Cancer and Nutrition (EPIC). Int J Cancer 2006; 118(3): 728–738.
23. Pischon T, Nöthlings U, Boeing H. Obesity and cancer. Proc Nutr Soc 2008; 67(2): 128–145.
24. Rubenstein JH, Taylor JB. Meta-analysis: the association of oesophageal adenocarcinoma with symptoms of gastro-oesophageal reflux. Aliment Pharmacol Ther 2010; 32(10): 1222–1227.
25. Samanic C, Chow WH, Gridley G, et al. Relation of body mass index to cancer risk in 362,552 Swedish men. Cancer Causes Control 2006; 17(7): 901–909.
26. Scélo G, Brennan P. The epidemiology of bladder and kidney cancer. Nat Clin Pract Urol 2007; 4(4): 205–217.
27. Smith M, Zhou M, Whitlock G, et al. Esophageal cancer and body mass index: results from a prospective study of 220,000 men in China and a meta-analysis of published studies. Int J Cancer 2008; 122(7): 1604–1610.
28. Stránský M. Potraviny, výživa, tělesná aktivita a prevence rakoviny: globální perspektiva. Interní Med 2009; 11(3): 142–145.
29. Ústav zdravotnických informací a statistiky ČR. Novotvary 2010 ČR. Praha: ÚZIS; 2013.
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2014 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
- Vareniklin jako pomocník v léčbě nikotinismu i u psychiatrických pacientů
-
Všetky články tohto čísla
- Imunoglobulinová substituční léčba u nemocných s primárními imunodeficity
- Je obezita rizikovým faktorem vybraných nádorových onemocnění?
- Problémy se zjišťováním kvality života seniorů
- Koncepce oboru všeobecné praktické lékařství
- Prozánětové složky nutrice jako jedna z příčin rostoucí incidence chronických nesdělných nemocí?
- Skákavý prst v dětském věku
- Solitární metastáza karcinomu prostaty do varlete manifestující se 10 let po radikální léčbě
- Neurolog Josef Kohout
- Albert Schweitzer, nemocnice v Lambaréné a varhany v Praze
- Zlatá pamětní medaile ČLS JEP prof. MUDr. Janu Kvasničkovi, DrSc.
- Jubilanti
- Odborná společnost praktických dětských lékařů ČLS JEP
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Skákavý prst v dětském věku
- Problémy se zjišťováním kvality života seniorů
- Jubilanti
- Imunoglobulinová substituční léčba u nemocných s primárními imunodeficity
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



