-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Výsledky chirurgické léčby syndromu karpálního tunelu – objektivní a subjektivní hodnocení
Results of surgical treatment of carpal tunnel syndrome – subjective and objective evaluation
Introduction:
Carpal tunnel syndrome is the most common entrapment neuropathy. It is a cause of serious decrease of quality of life with considerable socioeconomic impact. Treatment of choice in moderate and severe carpal tunnel syndrome is surgery.Methods:
Surgical results of 96 consecutive patients after 129 operations were analyzed. Procedure was performed under local anaesthesia with classic open technique. Objective and subjective symptoms were examined at one-year follow-up.Results:
Neither neural, nor vascular injury occurred in our series. 3% of patients had superficial wound infection with no need for revision surgery. Over 95% of patients show permanent improvement of subjective complaints.Conclusion:
Open carpal tunnel release is a golden standard in surgical treatment of carpal tunnel syndrome with high success rate and minimum complications. Overall satisfaction with procedure is more than 97%.Keywords:
carpal tunnel syndrome – surgery – wrist
Autori: M. Májovský; V. Masopust; V. Beneš
Pôsobisko autorov: Neurochirurgická a neuroonkologická klinika 1. LF UK a ÚVN, Praha, Přednosta: prof. MUDr. Vladimír Beneš, DrSc.
Vyšlo v časopise: Prakt. Lék. 2015; 95(4): 157-160
Kategória: Z různých oborů
Súhrn
Úvod:
Syndrom karpálního tunelu je nejčastější úžinový syndrom. Jedná se o onemocnění přinášející výrazné zhoršení kvality života s nezanedbatelnými socioekonomickými důsledky. Léčba středně těžkého a těžkého syndromu karpálního tunelu je na prvním místě chirurgická.Metodika:
Analyzovali jsme výsledky transcize karpálního vazu u 96 konsekutivních pacientů po 129 operacích. Výkon byl prováděn v lokální anestezii klasickou otevřenou metodou. Sledovali jsme objektivní i subjektivní parametry s odstupem jednoho roku od operace.Výsledky:
Ani v jednom případě nedošlo k poškození nervových nebo cévních struktur. Ve 3 % případů došlo k povrchové ranné infekci bez nutnosti revize. Více než 95 % pacientů uvádí trvalé zlepšení subjektivních potíží.Závěr:
Transcize karpálního vazu otevřeným přístupem je zlatý standard chirurgické léčby syndromu karpálního tunelu s vysokou úspěšností a minimem komplikací. Celková spokojenost pacientů po operaci přesahuje 97 %.Klíčová slova:
syndrom karpálního tunelu – operace – zápěstíÚVOD
Syndrom karpálního kanálu (SKK) je útlakovým syndromem nervus medianus v oblasti zápěstí. Jedná se o nejčastější příčinu bolestí ruky (2), nejběžnější úžinový syndrom, nejčastěji hlášenou nemoc z povolání v České republice (4). Operace SKK je nejčetnějším výkonem na neurochirurgických pracovištích. Přestože nejde o onemocnění na první pohled závažné, je původcem výrazné morbidity, pracovní neschopnosti, ztráty zaměstnání a v neposlední řadě významného zhoršení kvality života.
EPIDEMIOLOGIE
Incidence onemocnění se pohybuje okolo 200/100 000 za rok. Predisponujícími faktory k rozvoji choroby jsou ženské pohlaví, diabetes mellitus, hypotyreóza, akromegalie, revmatoidní artritida, úrazy předloktí (typicky Collesova fraktura) či těhotenství. Významný podíl hraje dlouhodobé přetěžování zápěstí, především opakované flexe/extenze a vibrace (14).
ANATOMIE, PATOFYZIOLOGIE A KLINICKÝ OBRAZ
Karpální tunel (canalis carpi) je anatomický prostor ohraničený z dorzální strany zápěstními kůstkami, tvořícími konkávní plochu, a z palmární strany karpálním vazem (ligamentum carpi transversum). Tímto kanálem probíhají šlachy flexorů prstů a nervus medianus. Při nárůstu tlaku v kanálu je locus minoris resistentiae právě nervová struktura – dochází k syndromu karpálního tunelu.
Pacienti přichází do ordinace nejčastěji s iritační symptomatikou v inervační oblasti nervus medianus (palmární strana I. až III. prstu a polovina IV. prstu). Typické jsou noční bolesti, pálení a brnění, s úlevou při svěšení nebo protřepání postižené ruky. Při delším trvání onemocnění se přidává i zániková symptomatika, a to jak senzitivní (hypestezie), tak motorická (oslabení svalů ruky, hypotrofie thenaru).
DIAGNOSTICKÁ ROZVAHA A INDIKACE K OPERACI
Každý pacient s podezřením na SKK by měl být vyšetřen neurologem či neurochirurgem. Pokud je diagnóza pravděpodobná, potvrdíme ji elektromyografickým vyšetřením (EMG). Lehký syndrom karpálního tunelu bez zánikového neurologického nálezu lze řešit konzervativně. Lokálně aplikované kortikosteroidy mají krátkodobý efekt (7). Často doporučované noční dlahování nemá oporu ve studiích (9). Při středně těžkém a těžkém nálezu na EMG a odpovídajícím klinickém obrazu indikujeme operaci – transcizi karpálního vazu. S výkonem není vhodné vyčkávat až do rozvoje zánikové symptomatiky, kdy úprava již nemusí být kompletní.
V diferenciální diagnostice pomýšlíme na cervikální radikulopatii kořenů C6 a C7, lézi plexus brachialis či syndrom pronator teres. Všechny tyto jednotky by mělo EMG a detailní neurologické vyšetření spolehlivě odlišit.
Zvláštní kategorii představují pacienti s profesionálním SKK. V České republice tvoří největší konkrétní profesní skupinu horník-lamač, ošetřovatelé zvířat a brusiči kovů (3). Přiznání nemoci z povolání je dle Nařízení vlády č. 114/2011 Sb. možno, pokud „EMG vyšetření odpovídá nejméně středně těžké poruše“. Přesnou metodiku vyšetření vydala Česká neurologická společnost ČLS JEP ve svém doporučení (6).
V následujícím textu si dovolujeme předložit výsledky 129 operací SKK na naší klinice, včetně hodnocení spokojenosti pacientů.
METODIKA
Do studie jsme prospektivně zařadili 96 konsekutivních pacientů, které jsme operovali na Neurochirurgické klinice 1. LF UK a ÚVN pro syndrom karpálního kanálu od ledna do dubna 2013. Provedli jsme celkem 129 operací, u 33 pacientů byly operovány obě ruce. Transcize vazu byla indikována v případě alespoň 3 měsíce trvající neúspěšné konzervativní léčby.
Operace byla provedena ve všech případech otevřenou technikou, bez použití turniketu. K lokální anestezii používáme Mesocain 1%. Výkon je ambulantní. Stehy byly standardně odstraněny po 10 dnech, kdy proběhla i první kontrola. Po jednom roce od výkonu pacienti odpovídali formou dotazníku na otázky týkající se výsledku operace. Hodnotili jsme zlepšení bolestí, motorických i senzitivních obtíží, pooperační komplikace, spokojenost s jizvou. Dále pak pacienti uváděli počet dní, kdy potřebovali dopomoc druhé osoby při běžných domácích činnostech a počet dní pracovní neschopnosti. Za důležitou otázku považujeme, zda by pacienti operaci podstoupili ještě jednou. Sledovali jsme i komorbidity, které mohou mít souvislost se vznikem SKK (diabetes mellitus, hypotyreóza, revmatoidní artritida) nebo s možnými komplikacemi operace (diabetes mellitus, antikoagulační léčba).
VÝSLEDKY
Operovali jsme celkem 129 rukou (70 pravých a 59 levých) u 96 pacientů (73 žen a 23 mužů). Průměrný věk v době operace byl 63,9 let.
V jednom případě jsme narazili na anatomickou variantu – transligamentózní výstup motorické větve nervus medianus (obr. 1). Průměrná doba, kdy pacienti nemohli vykonávat běžné domácí činnosti (vaření, uklízení, sebeobsluha), byla 21,5 dní (3–61 dní) a průměrná doba pracovní neschopnosti činila 33,9 dní (2–80 dní). Bolestivost v zápěstí (tzv. „pillar pain“) pociťovalo jeden měsíc po operaci 28 pacientů (21,7 %), s odstupem jednoho roku již jen devět pacientů (7 %).
Obr. 1. Anatomická varianta: transligamentózní výstup motorické větve pro tenar 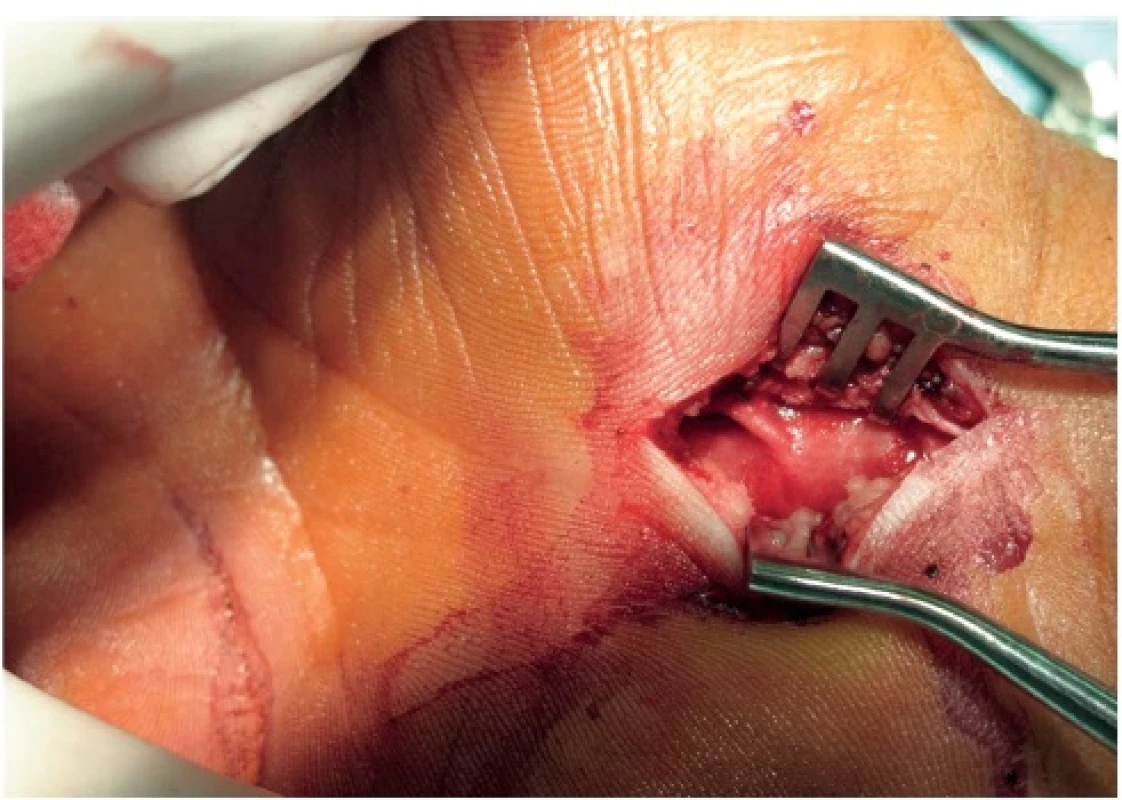
Ani v jednom případě nedošlo k poškození nervových či cévních struktur, které by vedlo k novému neurologickému deficitu. Ani u jednoho pacienta nedošlo v průběhu sledování k recidivě obtíží a ani jednou jsme nemuseli karpální vaz revidovat.
Po čtyřech operacích (3,1 %) došlo k lokální infekční komplikaci ve smyslu purulentní sekrece z rány. U dvou pacientů byla podávána antibiotika lokálně, u dvou perorálně. Ve všech čtyřech případech se rána zhojila do 14 dnů bez nutnosti chirurgické revize. U jednoho warfarinizovaného pacienta došlo k pooperačnímu hematomu v dlani a předloktí, který se spontánně resorboval bez trvalých následků.
Subjektivní hodnocení operovaných je neméně důležité jako hodnocení objektivní. U všech pacientů došlo alespoň k částečnému ústupu potíží. Devadesát tři pacientů (96,9 %) pociťuje jasné zlepšení kvality života po výkonu. Tři pacienti (3,1 %) necítí žádnou změnu, žádný pacient nemá zhoršenou kvalitu života v souvislosti s operací. Všichni pacienti, pokud by se mohli znovu rozhodnout, by podstoupili operaci SKK znovu. Subjektivní hodnocení dílčích motorických a senzitivních příznaků přehledně shrnuje tabulka 1. Spokojenost s kosmetickým vzhledem jizvy udává 94 pacientů (97,9 %).
Tab. 1. Zlepšení sledovaných parametrů po výkonu 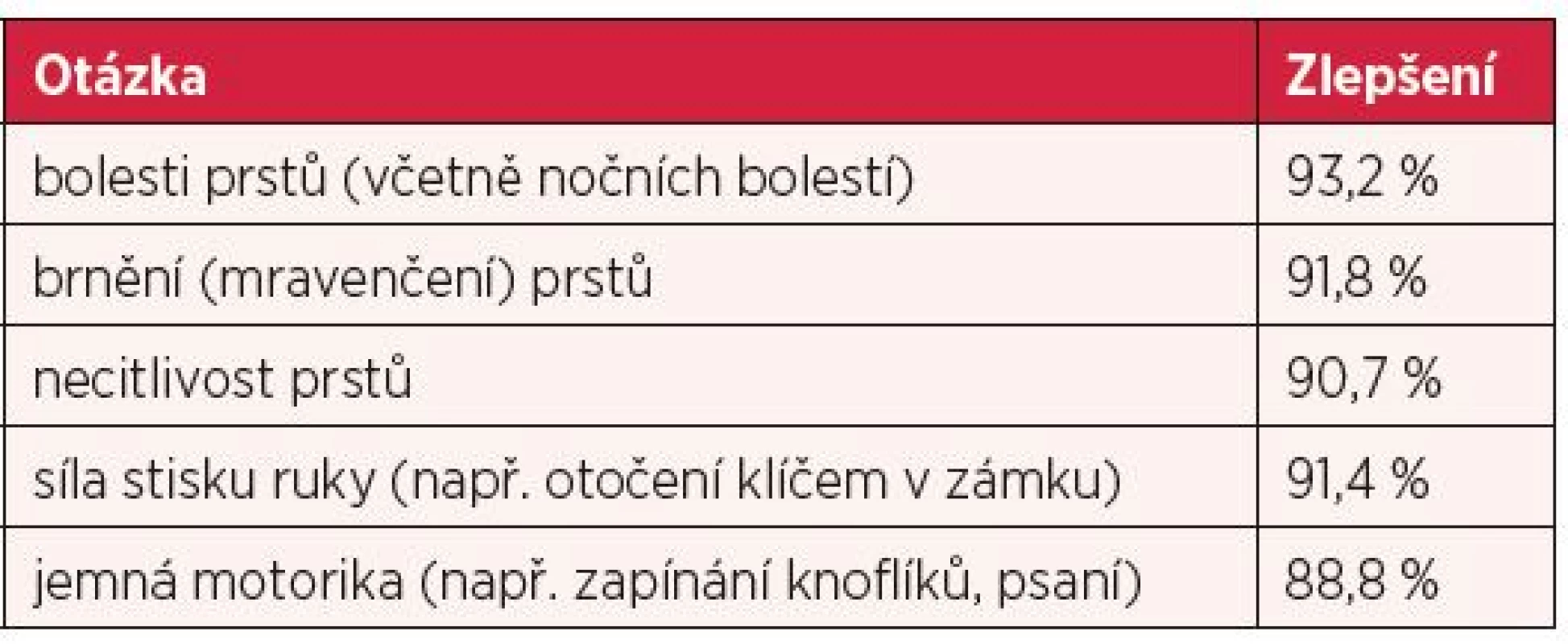
STATISTICKÉ HODNOCENÍ VÝSLEDKŮ
K analýze výsledků jsme použili párový Studentův t-test. Za statisticky signifikantní výsledky jsme považovali hodnotu p < 0,05. Negativní prediktivní faktor pro výsledek operace představuje v našem souboru onemocnění diabetem (p = 0,01) a mužské pohlaví (p = 0,001). Naopak rozdíly ve skupinách stratifikovaných podle věku, délky trvání příznaků, operované ruky či předchozí warfarinizace nedosáhly statistické významnosti (tab. 2).
Tab. 2. Negativní prediktivní faktory pro úspěch operace 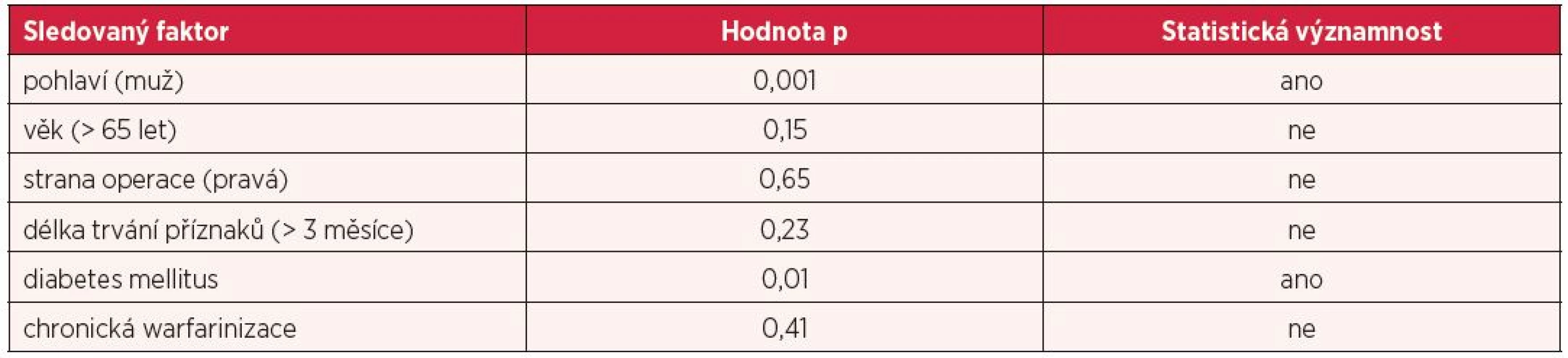
DISKUZE
Naše výsledky jsou srovnatelné s obdobnými pracemi (5, 11,12). Horší outcome u skupiny s cukrovkou je v souladu s literaturou (5) a dává se do souvislosti se souběžnou periferní neuropatií u těchto pacientů. Naproti tomu horší výsledek u mužů nikdo z autorů nepopisuje. Možným vysvětlením by mohl být fakt, že u mužů je častější profesionální etiologie. Jak známo u pacientů, kteří aspirují na uznání nemoci z povolání, jsou výsledky operace horší (1, 5). Určitou nevýhodou naší studie je relativně krátká doba sledování (12 měsíců), která nám nedovoluje zhodnotit pozdní recidivy SKK.
Otevřená operace SKK prováděná na naší klinice je považována za zlatý standard. Výhodou je transcize vazu pod přímou kontrolou zraku, a tím pádem snadná ochrana nervu i jeho větví (8) (obr. 2). Používáme tzv. mini-open modifikaci, kdy kožní řez zpravidla nepřesahuje 3 cm (obr. 3). Incizi vedeme v ose IV. prstu, tedy spíše ulnárně od středu zápěstí, abychom se vyvarovali poranění větví nervus medianus. S výhodou využíváme k řezu kožní rýhu s excelentním kosmetickým efektem. Ročně odoperujeme více než 300 pacientů. Řada pracovišť nabízí endoskopickou operaci. Obě metody – otevřená i endoskopická – jsou rovnocenné, co se týče ústupu symptomů. Endoskopický výkon zřejmě dovoluje kratší rekonvalescenci a rychlejší návrat do práce, ovšem za cenu vyššího rizika poranění motorické větve (10).
Obr. 2. Peroperační situace – na spodině rány n. medianus 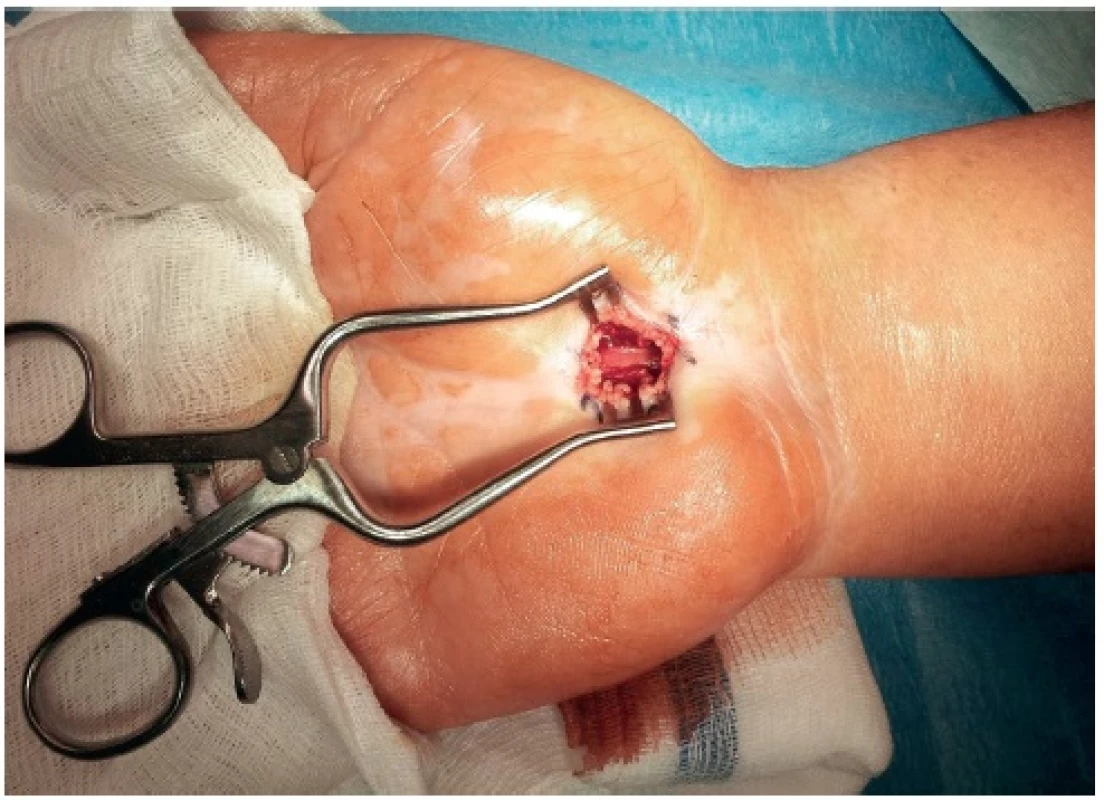
Obr. 3. Typické umístění řezu při operaci 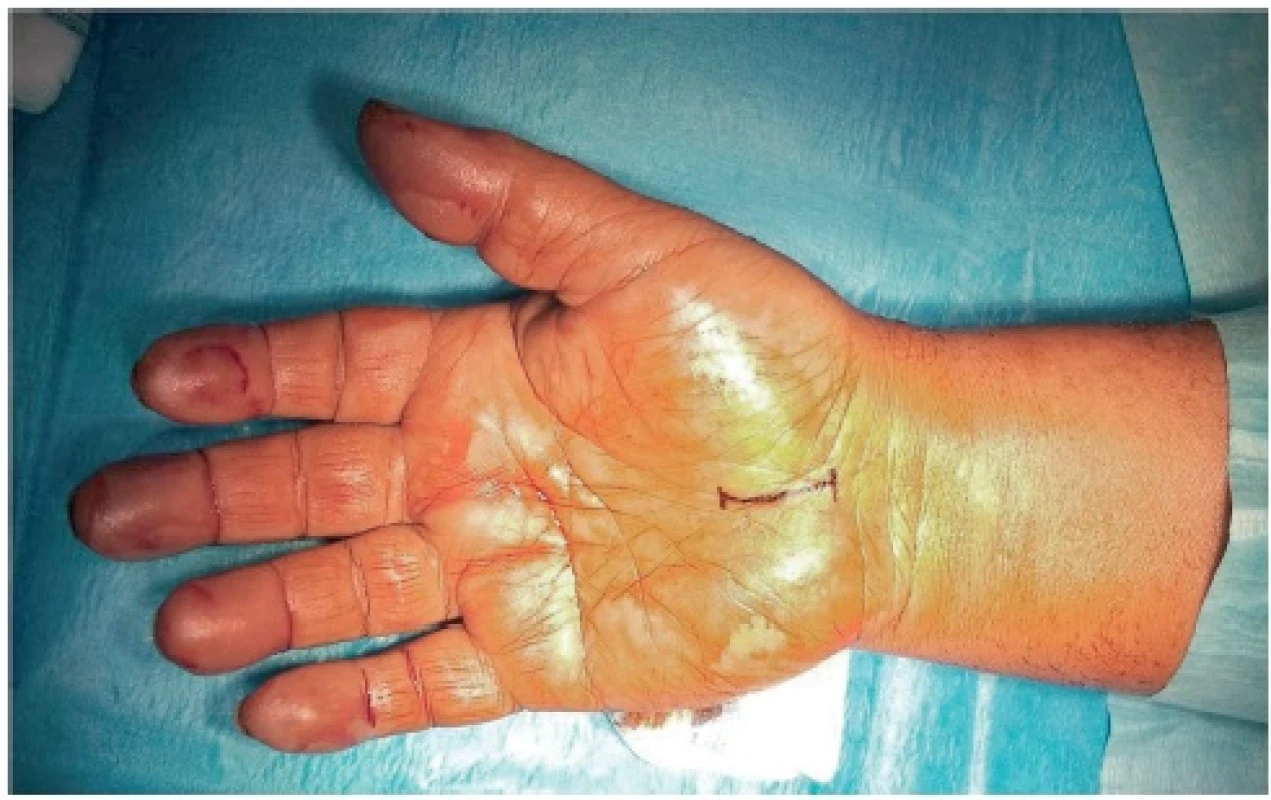
Speciální příprava před operací není třeba. Vzhledem k tomu, že probíhá v lokální anestezii, není vyžadováno interní předoperační vyšetření. Doporučujeme vysazení antiagregační léčby (kyselina acetylsalicylová, clopidogrel) alespoň 5 dní před výkonem a převod z warfarinu na nízkomolekulární heparin alespoň 7 dní před výkonem.
Stehy standardně odstraňujeme 10. pooperační den. Poté by měla následovat fyzioterapie se zaměřením na mobilizaci zápěstí a posílení svalů thenaru. Do plné zátěže je možné ruku zapojit nejdříve 1 měsíc po výkonu.
Selhání operace dělíme do dvou skupin: tzv. perzistentní SKK a rekurentní SKK. Perzistentní SKK je definován tím, že potíže ustoupily po operaci jen málo nebo vůbec. Příčinou neúspěchu bývá neúplné přetětí ligamentum carpi transversum. V tomto případě je plně indikována reoperace s dobrými vyhlídkami na úpravu. U tzv. rekurentního SKK dochází po operaci k dočasnému zlepšení a poté k recidivě příznaků, pravděpodobně jizvením okolo nervu. I tady lze zvažovat reoperaci, ovšem s nižší šancí na zlepšení. Postup je u každého pacienta individuální, záleží na tíži symptomů, nálezu na EMG a v neposlední řadě na jeho přání.
Uveďme ještě zajímavý případ, kdy došlo po operaci pravé ruky u pacientky s oboustranným SKK ke spontánnímu zlepšení příznaků na levé, neoperované ruce. Ústup obtíží byl téměř kompletní, a proto jsme vlevo již neoperovali. Tento fenomén je v literatuře popsán, přestože přesný patofyziologický mechanismus znám není (13).
ZÁVĚR
Operace pro syndrom karpálního tunelu je plně indikována u pacientů, u nichž selhala léčba konzervativní. Otevřený přístup je zlatý standard chirurgického ošetření s vysokou úspěšností a minimem komplikací. Celková spokojenost pacientů po operaci přesahuje 97 %.
Střet zájmů: žádný.
ADRESA PRO KORESPONDENCI:
npor. MUDr. Martin Májovský
Neurochirurgická a neuroonkologická klinika 1. LF a ÚVN
U Vojenské nemocnice 1200, 160 00 Praha 6
e-mail: martin.majovsky@uvn.cz
Zdroje
1. Brhel P, Říhová A, Dufek J, a kol. Profesionální syndrom karpálního tunelu. Pracov. Lék. 1999; 51(3): 123–129.
2. Darowish M, Sharma J. Evaluation and treatment of chronic hand conditions. Med Clin North Am 2014; 98(4): 801–815.
3. Dufek J. Profesionální syndrom karpálního tunelu. Neurol. pro Praxi 2006; 7(5): 254–256.
4. Fenclová Z, Urban P, Pelclová D, Navrátil T. Neurologická profesionální onemocnění v České republice v letech 1994–2009. Cesk Slov Neurol N 2012; 75/108(1): 70–74.
5. Jerosch-Herold C, Leite JC, Song F. A systematic review of outcomes assessed in randomized controlled trials of surgical interventions for carpal tunnel syndrome using the International Classification of Functioning, Disability and Health (ICF) as a reference tool. BMC Musculoskelet Disord. 2006; 7 : 96. Published online Dec 5, 2006. doi:10.1186/1471-2474-7-96.
6. Kadaňka Z, Dufek J, Hromada J. Standard elektrofyziologického vyšetření syndromu karpálního tunelu pro potřeby hlášení choroby z povolání. Doporučené postupy, 2005 [online]. Dostupný z: http://www.czech-neuro.cz/clanek/4-Sy-karpalniho-tunelu/index.
7. Marshall S, Tardif G, Ashworth N. Local corticosteroid injection for carpal tunnel syndrome. Cochrane Database Syst Rev. 2007;(2): CD001554.
8. Masopust V, Beneš V. Syndrom karpálního tunelu. Postgrad. Med 2007; 9(8): 841–843.
9. Page MJ, Massy-Westropp N, O’Connor D, Pitt V. Splinting for carpal tunnel syndrome. Cochrane Database Syst Rev 2012; 11 : 7: CD010003.
10. Scholten RJ, Mink van der Molen A, Uitdehaag BM, et al. Surgical treatment options for carpal tunnel syndrome. Cochrane Database Syst Rev 2007; 17(4): CD003905.
11. Vaněk P, Sameš M. Dlouhodobý efekt chirurgické terapie syndromu karpálního kanálu (Retrospektivní studie 1990-1998, 831 operací). Čes. a Slov. Neurol. Neurochir. 2000; 63/96(6): 412–417.
12. Vaverka M. Karpální tunel a neurochirurg – zkušenosti po 2200 operacích. Čes. a Slov. Neurol. Neurochir. 2012; 75(1): 44–50.
13. Yoon ES, Kwon HK, Lee HJ, Ahn DS. The outcome of the nonoperated contralateral hand in carpal tunnel syndrome. Ann Plast Surg 2001; 47(1): 20–24.
14. You D, Smith AH, Rempel D. Meta-analysis: association between wrist posture and carpal tunnel syndrome among workers. Saf Health Work 2014; 5(1): 27–31.
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článek Léčba inzulinemČlánek Smích a medicína
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2015 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
- Vareniklin jako pomocník v léčbě nikotinismu i u psychiatrických pacientů
-
Všetky články tohto čísla
- Prevalence kouření v populaci českých dětí
- Perkutánní vertebroplastika – možný způsob řešení osteoporotických fraktur obratlů u seniorů
- Výsledky chirurgické léčby syndromu karpálního tunelu – objektivní a subjektivní hodnocení
- Role praktických lékařů v podpoře neformální péče o seniory a osoby se zdravotním postižením z pohledu rodinných pečujících
- Léčba inzulinem
- Strava v prevenci Parkinsonovy choroby
- Očkování zdravotnických pracovníků proti hepatitidě B – příklady kazuistik po poranění ostrým kontaminovaným předmětem
- Prekancerózy a nádory kůže v ordinaci praktického lékaře
- Profesionální mykóza v obličeji
- Výjimečný porod z mimoděložního těhotenství – historická kazuistika
-
Zásady a principy pro přijímání pacientů na pracoviště intenzivní péče
Česká společnost intenzivní medicíny ČLS JEP – stanovisko výboru - Smích a medicína
- 57. Purkyňův den v Libochovicích
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Očkování zdravotnických pracovníků proti hepatitidě B – příklady kazuistik po poranění ostrým kontaminovaným předmětem
- Výjimečný porod z mimoděložního těhotenství – historická kazuistika
- Perkutánní vertebroplastika – možný způsob řešení osteoporotických fraktur obratlů u seniorů
- Profesionální mykóza v obličeji
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



