-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Implementace skórovacího systému POSSUM pro objektivizaci morbidity laparoskopických operací kolorekta
Implementation of POSSUM Scoring System in Assessing Morbidity after Laparoscopic Colorectal Surgery
Aim:
The aim of the study was objective morbidity comparison of the open and laparoscopic colorectal surgery using the recalibrated POSSUM scoring system, taking into account potential „case mix“ of samples.Material and Methods:
In total 510 patients participated in the study, undergoing an elective colorectal surgery between 1st January 2001 and 31st January 2004. The samples of patients were operated either by an open or laparoscopic technique were compared. The study was retrospective-prospective, non-randomized. The basic data of the patient, data of the POSSUM scoring system (physiological score, operative score), data describing the surgery, post-operative course and complications were monitored. The individual risk of morbidity was evaluated by the modification (recalibration) of the original model of the POSSUM for the sample of patients operated by the open technique. Recalibration was carried out by the method of logistic regression analysis and tested. The real morbidity in relation to the individual risk of patients in both samples was afterwards statistically analyzed. P-value < 0.05 was considered statistically significant.Results:
The complete data were obtained from 274 patients operated by the open technique and 231 patients operated laparoscopically. Although it was not a randomized study, both samples were comparable in basic characteristics (sex, age, BMI, ASA classification, surgery localization, type of procedure). In the group operated by the open technique, the patients with a malignant disease were represented more often and there was also a higher portion of palliative surgeries. The samples did not differ significantly in operative time, blood loss or frequency of per-operative complications. As far as post-operative complications are concerned, the post-operative bleeding into the abdominal cavity was recorded more often with the group operated by the laparoscopic technique, while the group operated by the open technique exhibited a higher occurrence of cardiac, circulation and neurological complications. The mortality in the group operated laparoscopically did not significantly differ from the group operated by the open technique (3.5% resp. 3.3%), the morbidity was significantly lower in the laparoscopic group (27% resp. 39%). The original POSSUM model recalibrated by the logistic regression analysis confirmed its compactness with the starting data and coefficient significance. The statistical analysis of morbidity related to the individual risk groups derived by the modificated (recalibrated) POSSUM proved significantly lower morbidity with the patients operated laparoscopically (p < 0.05).Conclusion:
The elective laparoscopic colorectal surgery is associated with lower post-operative morbidity than the open approach, including high-risk patients.Key words:
laparoscopy – colorectal surgery – postoperative complications – morbidity – POSSUM score
Autori: L. Martínek
; J. Dostalík; P. Vávra; P. Guňková; I. Guňka
Pôsobisko autorov: Chirurgická klinika Fakultní nemocnice s poliklinikou, Ostrava, přednosta: doc. MUDr. J. Dostalík, CSc.
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 1, s. 26-31.
Kategória: Monotematický speciál - Původní práce
Súhrn
Cíl:
Objektivní srovnání morbidity otevřené a laparoskopické operační techniky v oblasti kolorekta s využitím skórovacího systému POSSUM.Materiál a metody:
U 510 pacientů, kteří podstoupili od 1. 1. 2001 do 31.12. 2004 elektivní operaci v oblasti kolorekta laparoskopickou nebo otevřenou technikou byly sledovány základní data, údaje fyziologického a operačního skóre POSSUM, charakteristiky operačního výkonu, pooperační průběh a komplikace. Individuální riziko komplikací (morbidity) bylo stanoveno rekalibrací systému POSSUM. Skutečná morbidita ve vztahu k individuálním rizikům pacientů v obou souborech byla statisticky analyzována. P-value menší než 0,05 bylo hodnoceno jako statisticky signifikantní.Výsledky:
Kompletní data byla získána od 274 pacientů operovaných otevřeně a 231 pacientů operovaných laparoskopicky. Mortalita se v obou souborech signifikantně nelišila (3,3 % resp. 3,5 %), morbidita byla ve skupině laparoskopické signifikantně nižší (39 % resp. 27 %). Statistická analýza morbidity vztažená na jednotlivé rizikové skupiny (rekalibrované POSSUM) potvrdila statisticky významně nižší morbiditu pro pacienty operované laparoskopicky.Závěr:
Laparoskopická operační technika u elektivních výkonů v oblasti kolorekta je spojena s nižší pooperační morbiditou včetně pacientů rizikových.Klíčová slova:
laparoskopie – kolorektální chirurgie – pooperační komplikace – morbidita – POSSUM skóreÚVOD
Ve většině současných prací zaměřených na miniinvazivní chirurgii kolorekta se na různé úrovni spolehlivosti uvádí, že laparoskopická operační technika je spojena s příznivějším pooperačním průběhem, nižší pooperační morbiditou a stejnou nebo nižší mortalitou ve srovnání s chirurgií otevřenou [1, 2, 3, 4]. Zároveň však na druhé straně nelze popřít některá reálná rizika laparoskopického přístupu, spojená s kapnoperitoneem, extrémním polohováním pacienta nebo potenciálním prodlužováním operačního času. Tyto rizika teoreticky mohou u určitých skupin pacientů (polymorbidní, kardiopulmonálně kompromitovaní, vysoký věk, …) zejména v případě rozsáhlejších kolorektálních výkonů převážit potenciální výhody miniinvazivních operací.
V odborné literatuře se vyskytuje nepřehledné množství sdělení věnovaných laparoskopické kolorektální chirurgii, nicméně poměrně malý počet studií je prospektivně randomizovaných s dostatečným počtem pacientů [5, 6, 7, 8, 9] a metaanalýzy [10, 11] srovnávající otevřenou a laparoskopickou kolorektální chirurgii se vyskytují ojediněle. Mnohé studie jsou navíc věnovány často pouze vybrané skupině pacientů, vybrané skupině diagnóz, další jsou omezeny malým počtem pacientů nebo problematickým designem studie atd., takže všeobecná platnost získaných výsledků bývá určitým způsobem limitována. Výsledná morbidita laparoskopické kolorektální chirurgie se proto pohybuje v širokém rozmezí 7–44 % [3, 5, 6, 9, 12, 13, 14, 15, 16] a mortalita 0–7 % [6, 12, 13, 14, 15, 16], což komplikuje srovnávání dosažených výsledků.
Určité skórovací systémy mohou s různou mírou spolehlivosti přiřadit souboru nebo jednotlivému pacientovi pravděpodobnost výskytu komplikací. Dosažené reálné výsledky v takto charakterizovaných souborech se tak stávají objektivněji srovnatelné. Physiological and Operative Severity Score for enUmeration of Mortality and morbidity (POSSUM) [17] a jeho modifikace [18, 19] představují v současnosti jeden z nejpraktičtějších a nejpropracovanějších skórovacích systémů. Z jednoduše dostupných údajů lze stanovit fyziologické a operační skóre, které umožňují po dosazení do matematického modelu (rovnice) objektivizovat riziko výskytu pooperačních komplikací. Představují tak nejen potenciální nástroj objektivního hodnocení dosažených výsledků, ale i třeba úrovně chirurgické péče.
Základním cílem práce bylo vytvořit (modifikovat) funkční skórovací systém odvozený od POSSUM, ověřit jeho spolehlivost a aplikovat jej pro srovnání krátkodobých výsledků elektivní laparoskopické a otevřené chirurgie v oblasti tlustého střeva a konečníku. Porovnání dlouhodobých výsledků s ohledem na maligní onemocnění nebylo hlavním předmětem zájmu, i když je pochopitelně sledováno a průběžně publikováno [20].
MATERIÁL A METODY
Soubor pacientů
Do studie byli zařazení všichni pacienti starší 18 let, kteří podstoupili na Chirurgické klinice Fakultní nemocnice Ostrava v období od 1. ledna 2001 do 31. prosince 2004 elektivní operaci tlustého střeva nebo konečníku otevřenou nebo laparoskopickou technikou. Jednalo se o studii klinickou, retrospektivně-prospektivní, jejíž design nevyžadoval randomizaci. Data pacientů byla chráněna. Vyloučeni byli všichni pacienti po explorativní laparotomii nebo laparoskopii, pacienti kteří absolvovali transanální operaci rekta včetně výkonů transanální endoskopické mikrochirurgie (TEM). Ze studie rovněž byli vyloučeni i všichni pacienti, u kterých se nepodařilo z různých důvodů (např. překlad do jiné nemocnice) získat kompletní informaci o pooperačním průběhu a eventuálních komplikacích.
Pacienti s diagnostickou laparoskopií a následnou operací otevřenou technikou byli zahrnuti do souboru otevřeně operovaných pacientů. Do skupiny laparoskopicky operovaných pacientů byli začleněni pacienti u kterých byl výkon proveden laparoskopicky nebo manuálně asistovanou laparoskopickou technikou (MALCH) a také ti pacienti, u kterých se nepodařilo výkon miniinvazivně dokončit a operaci bylo nutné konvertovat (intention to treat).
V průběhu studie nebyly (mimo častějšího využívání ureterálních stentů u laparoskopických operací) žádné rozdíly v předoperační přípravě a pooperační péči u pacientů operovaných laparoskopickou nebo otevřenou technikou.
Monitorovaná data
V rámci studie byly sledována data charakterizující pacienta a jeho onemocnění, data sloužící podle POSSUM [17] k výpočtu fyziologického skóre (věk, kardiální a respirační stav, RTG srdce a plic, EKG, systolický krevní tlak a srdeční frekvence, Glasgow coma score, hladina hemoglobinu, počet leukocytů, urea, kalium a natrium v séru) a operačního skóre (stupeň závažnosti operace, opakovaná operace v posledních 30 dnech, peroperační ztráta krve, kontaminace břišní dutiny, přítomnost malignity a naléhavost operace). Dále údaje vztahující se k operačnímu výkonu, pooperačnímu průběhu a jeho komplikacím do okamžiku propuštění do ambulantního ošetřování. Sledovaným a srovnávaným parametrem byla morbidita, která pod sebou zahrnovala předem definované široké spektrum pooperačních komplikací.
Metodika analýzy morbidity
Analýza morbidity byla založena na snaze o zohlednění individuálních rizik jednotlivých pacientů, tedy na respektování potenciálního „case mix“ srovnávaných souborů. Rekalibrovaný a statisticky ověřený model predikce pooperačních komplikací ve skupině otevřeně operovaných pacientů vycházející z původního systému POSSUM byl aplikován na pacienty operované laparoskopickou technikou (metodicky se jednalo a analýzu exponenciální v souladu s prací Wijesinghe [21]) a získané výsledky byly statisticky testovány.
Statistické metody
Při statistickém zpracování výsledků byly pro charakteristiky souboru použity metody popisné statistiky (průměr, směrodatná odchylka, medián, rozmezí a relativní četnosti). Pro statistické srovnání nespojitých proměnných byl použit Studentův t-test a χ2 test. Pro rekalibraci modelu predikce morbidity (POSSUM) byla použita vícerozměrná logistická regresní analýza. Spolehlivost vytvořeného modelu byla testována z hlediska kompaktnosti pro zadaná data (Pearson χ2 test) a testem nulovosti koeficientů. Statistická analýza skutečné morbidity vztažené na pásma rizik pro srovnávané operační techniky byla provedena porovnáním mediánů Mann-Whitney (Wilcoxon) W-testem. Doplněno bylo porovnání průměrů (t-test) a porovnání standardních odchylek (F-test). Hladina významnosti α = 0,05 byla považována za statisticky signifikantní. Softwarem použitým v práci byl statistický program SPSS®verze 12 a Statgrapics verze 5 plus.
VÝSLEDKY
Obecná charakteristika souborů a operačních výkonů
Za období 4 let, od 1. ledna 2001 do 31. prosince 2004 bylo do studie postupně zařazeno celkem 510 pacientů. Všichni podstoupili na Chirurgické klinice Fakultní nemocnice Ostrava elektivní operační výkon v oblasti tlustého střeva nebo konečníku. Pět pacientů bylo vyřazeno ze studie pro nekompletní data.
274 pacientů (54 %) z tohoto souboru bylo operováno otevřenou technikou, 231 pacientů (46 %) bylo operováno laparoskopickou technikou, včetně výkonů manuálně asistovaných (44 pacientů) a výkonů konvertovaných na otevřenou operaci (22 pacientů). Základní charakteristiku srovnávaných souborů a některé operační údaje ukazuje tabulka 1. Rozdíly mezi těmito parametry (pohlaví, věk, BMI, ASA klasifikace, délka operačního výkonu, velikost krevní ztráty a peroperační komplikace) nedosáhly mezi oběma soubory statistické významnosti.
Tab. 1. Základní charakteristika souboru Tab. 1. Primary characteristics of the study group 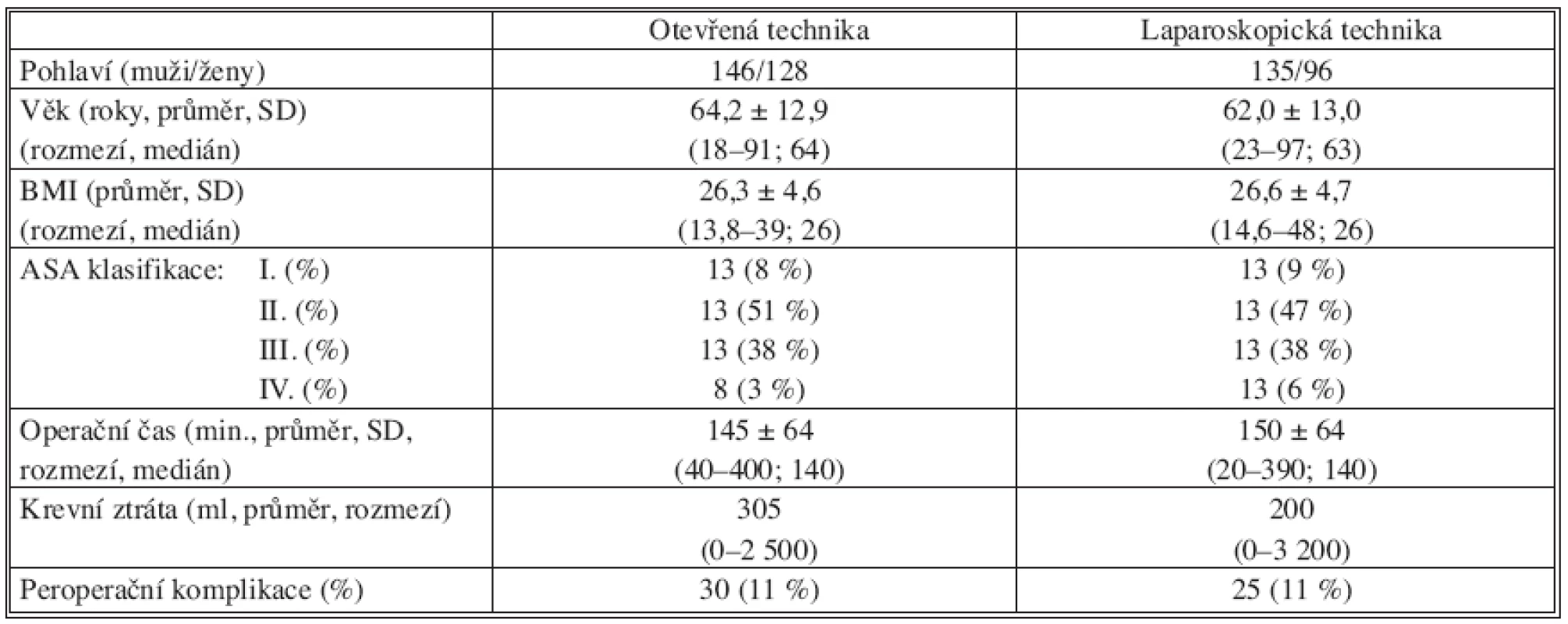
Relativní četnost operací pro maligní onemocnění byla ve skupině s otevřeným přístupem 87 % a ve skupině laparoskopické 78 %. Rozdíl je statisticky signifikantní. Relativní četnost kurativních výkonů byla statisticky signifikantně vyšší ve skupině operované laparoskopicky (74 % resp. 62 %). Ve skupině operované otevřenou technikou bylo provedeno 62 % operací v oblasti tlustého střeva a 38 % v oblasti konečníku. Ve skupině operované laparoskopickou technikou bylo provedeno 66 % operací v oblasti kolon a 34 % výkonů v oblasti rekta. Rozdíl v lokalizaci operačního výkonu nedosahuje na zvolené hladině statistické významnosti.
Pooperační komplikace, morbidita a mortalita
Shrnutí chirurgických komplikací ukazuje tabulka 2. Častější výskyt komplikací ze strany operačního přístupu (12,8 % resp. 10,8 %) a častější pooperační poruchy pasáže (1,5 % resp. 0,9 %) ve skupině pacientů operovaných otevřenou technikou, stejně jako vyšší výskyt dehiscence anastomóz ve skupině laparoskopické (2,0 % resp. 3,4 %) nedosáhl statistické významnosti. Pooperační krvácení do dutiny břišní se statisticky významně častěji vyskytlo ve skupině operovaných laparoskopicky (0,4 % resp. 3,0 %).
Tab. 2. Chirurgické pooperační komplikace Tab. 2. Surgical postoperative complications 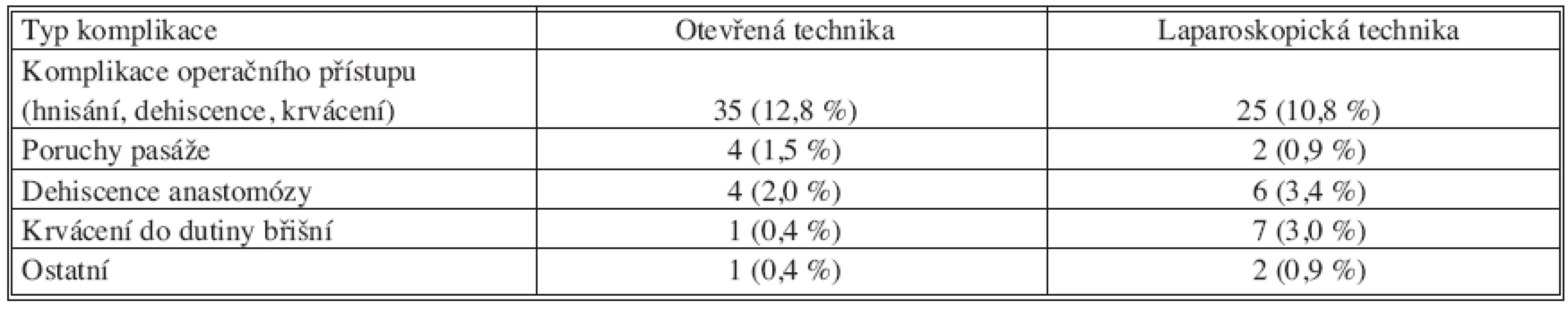
Nechirurgické pooperační komplikace ukazuje tabulka 3. Častější výskyt kardiálních a oběhových komplikací ve skupině operovaných otevřenou technikou (9,1 % resp. 4,3 %) byl na hladině významnosti p < 0,05 statisticky signifikantní stejně jako výskyt neurologických komplikací v téže skupině (7,7 % resp. 3,9 %). Všechny další zachycené komplikace se vyskytovaly v obou souborech ve srovnatelných relativních četnostech bez statisticky významného rozdílu.
Tab. 3. Nechirurgické pooperační komplikace Tab. 3. Non-surgical postoperative complications 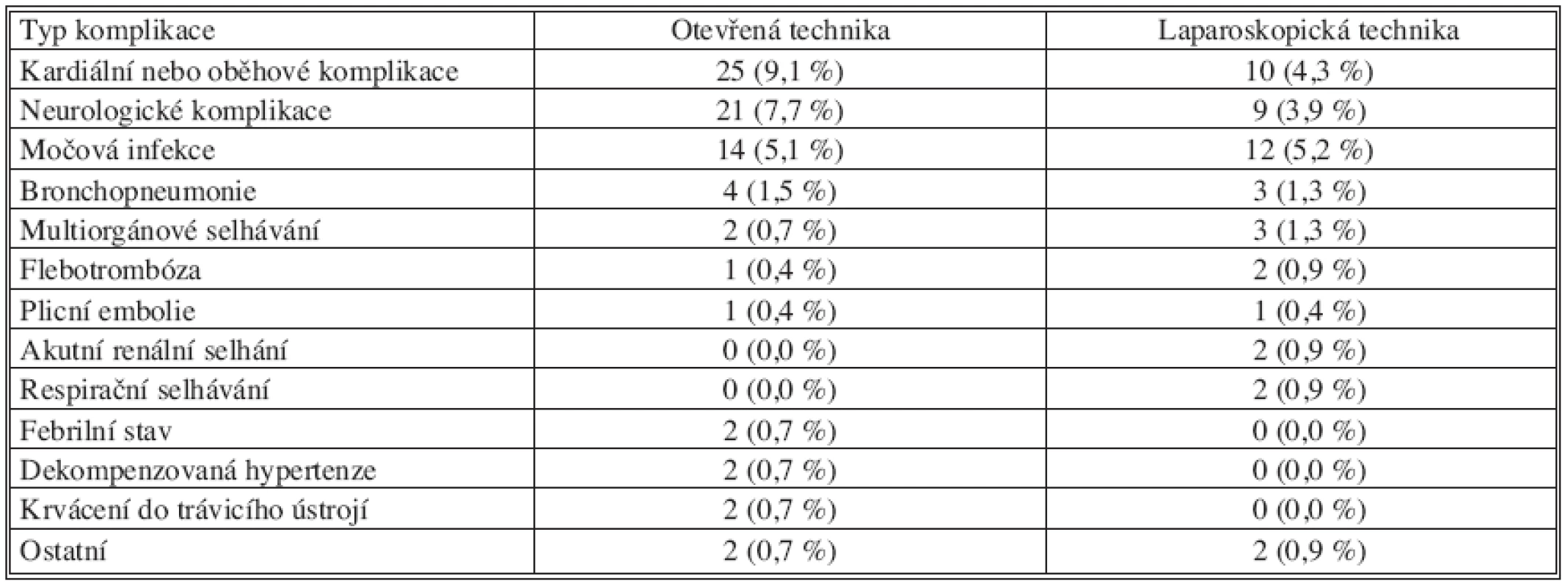
Morbidita a mortalita v obou sledovaných skupinách je uvedena v tabulce 4. Morbidita je vyšší ve skupině operované otevřenou technikou (39 % resp. 27 %) a tento rozdíl je na hladině významnosti p < 0,05 statisticky signifikantní. Mortalita je v obou souborech pacientů prakticky stejná (3,3 % resp. 3,5 %).
Tab. 4. Morbidita a mortalita Tab. 4. Morbidity and mortality rates 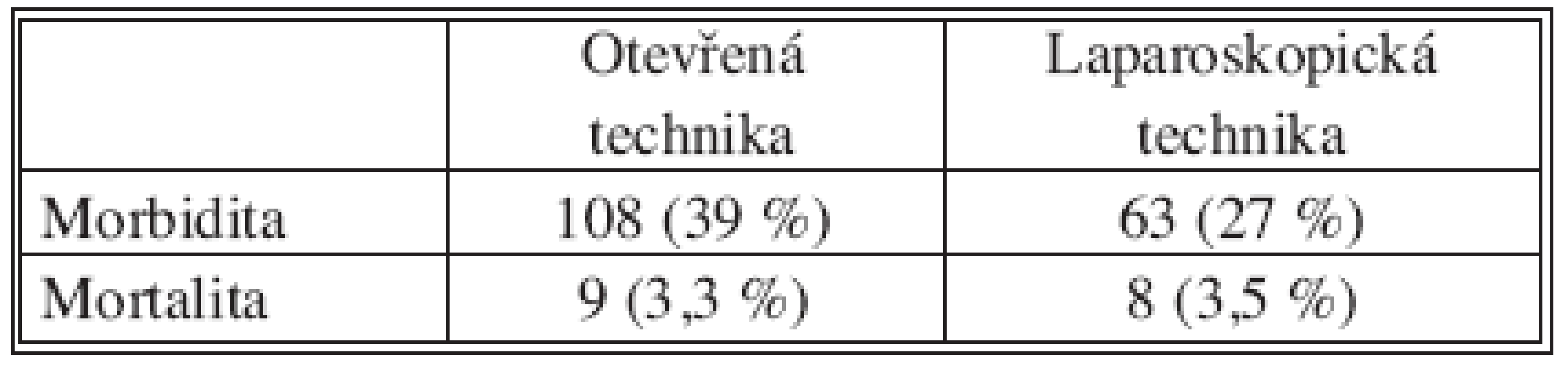
Statistická analýza všech výsledků je však zásadně limitováno skutečností, že se jedná o nerandomizovanou studii.
Aktuální morbidita v jednotlivých rizikových skupinách
Metodou vícerozměrné regresní analýzy jsme získali z původního Copelandova modelu pro výpočet rizika morbidity (R): ln R/1 – R = – 5,91 + (0,16 x PS) + (0,19 x OS), kde PS je fyziologické skóre a OS je operační skóre [17]
rekalibrovaný vztah pro výpočet rizika morbidity (R) ln R/1 – R = – 2,75 + (0,086 x PS) + (0,065 x OS). Tato rovnice byla schopna objektivní predikce morbidity u pacientů operovaných elektivně v oblasti tlustého střeva nebo konečníku v našem souboru. Po statistickém ověření spolehlivosti tohoto modelu bylo možno objektivně porovnat reálnou morbiditu v jednotlivých rizikových skupinách u obou operačních technik (Graf 1).
Graf 1. Aktuální morbidita ve skupinách podle rizika komplikací Graph 1. Current morbidity rates in the groups according to the risk of complications 
Získané výsledky potvrzují nižší morbiditu ve skupině pacientů operované laparoskopickou technikou v oblasti tlustého střeva a konečníku. Tento trend je navíc patrný ve všech rizikových skupinách s výjimkou poslední skupiny sedmi pacientů s nejvyšším rizikem pooperačních komplikací (70–100 %), která byla operována pouze otevřeně. Mann-Whitney (Wilcoxonův) test porovnává mediány rizik morbidity pro oba typy operací spočtených podle rekalibrovaného nového POSSUM. Výsledek (W = 38731,5; p-value = 0,00001) potvrzuje na zvolené 5% hladině spolehlivosti statisticky vysoce signifikantní rozdíl v morbiditě mezi soubory. Stejný výsledek jsme získali statistickým porovnáním průměrů (t-test, p-value = 0,000014) a standardních odchylek (F-test, p-value = 0,0409619). Poslední dva testy jsou však pouze orientační.
DISKUSE
V současnosti je v mnohých oblastech místo miniinvazivní chirurgie nezpochybnitelné, jinde, např. v případě laparoskopické kolorektální chirurgie je její přínos opakovaně diskutován [22]. Důvodem jsou zejména skutečnosti, že se jedná většinou o náročnější a komplexnější výkony často ve více kvadrantech břišní dutiny, převažují výkony pro malignitu a prováděny jsou u pacientů vyšších věkových skupin, často polymorbidních.
Morbiditě a mortalitě laparoskopických operací v oblasti tlustého střeva a konečníku je věnována řada studií s nejrůznějším designem [3, 5, 6, 9, 12, 13, 14, 15, 16]. Soubory se výrazně liší svou velikostí, sledovanými parametry, zpracováním dat a cílenou nebo necílenou selekcí diagnóz či pacientů, což se odráží v široké variabilitě výsledků. To pak omezuje možnost objektivního srovnání s otevřenou chirurgií i následného praktického využití.
Jednou z možností objektivního srovnávání výsledků bez ohledu na konkrétní design studie je hodnocení reálných výsledků s ohledem na potenciální rizika pacientů v hodnocených skupinách. Pro stanovení těchto individuálních rizik lze použít matematický model, postavený na nezávislých rizikových faktorech. Z celé řady skórovacích systémů používaných v chirurgických oborech se pro tyto účely jeví nejvhodnější modely odvozené od Physiological and Operative Severity Score for enUmeration of Mortality and morbidity (POSSUM), původně určené na porovnávaní rozdílů mezi jednotlivými institucemi a individuálními chirurgy zejména v případech s výraznými rozdíly v morbiditě a mortalitě [17]. Metodou uni - a multivariantní analýzy byly stanoveny rizikové faktory s exponenciálními koeficienty a logistickou regresí pak byly odvozeny matematické modely predikce morbidity a časné mortality.
I když náš soubor nebyl randomizovanou studii byly oba soubory v základních charakteristikách (zastoupení pohlaví, věk, BMI, rozložení ASA klasifikace) srovnatelné. Statisticky významné vyšší zastoupení benigních diagnóz ve skupině operovaných laparoskopickou technikou, stejně jako vyšší četnost kurativních výkonů v této skupině naznačuje určitou „skrytou“ selekci pacientů. Relativní četnosti výkonů v oblasti rekta jakož i zastoupení resekčních výkonů byly v obou skupinách srovnatelné. Oproti většině literatury nebyl zjištěn statisticky významný rozdíl v délce operace a v krevních ztrátách. Z pooperačních komplikací byl sice v našem souboru potvrzen očekávaný nižší výskyt ranných komplikací v laparoskopické skupině, tento rozdíl však nedosáhl statistické významnosti. Stejná situace byla ve výskytu pooperačních poruch pasáže. Za pozornost stojí statisticky signifikantně vyšší výskyt pooperačního krvácení do dutiny břišní ve skupině operované laparoskopickou technikou, což nás následně vedlo k pečlivějšímu přístupu k hemostáze v průběhu výkonu. Na druhé straně však bylo určitým překvapením u skupiny operované otevřenou technikou statisticky signifikantní vyšší výskyt neurologických a zejména pak kardiálních a oběhových komplikací a častější podpora vazopresory v bezprostředním pooperačním období. Rozdíly zejména v nechirurgických pooperačních komplikacích ve prospěch skupiny operované laparoskopickou technikou podmínily statisticky signifikantně vyšší morbiditu ve skupině operované otevřenou technikou, což je ve shodě s majoritní částí odborné literatury i když podíl chirurgických a nechirurgických komplikací je uváděn často rozdílně. Časná mortalita byla pro srovnávané operační techniky stejná. Tyto závěry jsou však limitovány zásadně skutečností, že studie byla nerandomizovaná.
Snaha o využití skórovacích systémů pro laparoskopickou kolorektální chirurgii se v odborné literatuře objevuje pouze v minimálním počtu publikací. Senagore a kol. [23] dospěl k závěrům, že morbidita a mortalita predikovaná skórovacím systémem POSSUM je nadhodnocena a stejně tak je i nadhodnocena i mortalita predikovaná P-POSSUM systémem. Nadhodnocená predikce byla korigována postupným snižováním koeficientu operační zátěže na nejnižší hodnotu. V roce 2006 publikoval Law a kol. [24] výsledky aplikace skórovacích systémů POSSUM, Portsmouth POSSUM (P-POSSUM)a Colorectal-POSSUM (Cr-POSSUM) v laparoskopické kolorektální chirurgii. Všechny tři použité skórovací systémy nadhodnotily morbiditu a mortalitu pacientů, kteří podstoupili laparoskopický resekční výkon v oblasti tlustého střeva nebo konečníku a výkon byl laparoskopicky dokončen. Na druhé straně u konvertovaných pacientů mortalita předpovězena pomocí P-POSSUM a Cr-POSSUM a morbidita stanovená POSSUM odpovídala reálné skutečnosti. Obě tyto práce pouze hodnotí spolehlivost aplikace stávajících skórovacích systémů na soubor laparoskopicky resekovaných pacientů v oblasti tlustého střeva a kolon, objektivním srovnáním obou technik však tato sdělení nejsou i když určité závěry naznačují.
Nespolehlivost predikce morbidity systémem POSSUM u skupiny pacientů operovaných v oblasti tlustého střeva a konečníku otevřenou technikou nás přinutila metodou statistické vícerozměrné logistické regrese rekalibrovat původní vztah. Jedná se standardizovaný postup, který byl použit pro analogický účel jak Prytherchem a kol. při vývoji P-POSSUM [18] tak Tekkisem a kol. při vypracování Cr-POSSUM [19]. Spolehlivost námi získaného rekalibrovaného vztahu byla statisticky potvrzena jak z hlediska kompaktnosti vytvořeného modelu s daty tak s ohledem na statistickou významnost proměnných nového vztahu.
Stratifikace pacientů do rizikových skupin podle morbidity v obou srovnávaných skupinách (Graf 1) ukázala trend k nižší morbiditě prakticky ve všech skupinách pacientů operovaných laparoskopickou technikou. Exponenciální členění skupin podle rizika komplikací je dána požadavkem nutnosti exponenciální analýzy vycházející z principu rekalibrace [21]. Statistická analýza reálné morbidity takto charakterizovaných souborů (porovnání mediánů, průměrů, standardních odchylek) dokazuje, že na stanovené hladině významnosti p < 0,05 byla morbidita ve skupině operované laparoskopickou technikou signifikantně nižší než ve skupině operované otevřeně.
Poděkování
Autoři děkují doc. Ing. Radimu Brišovi, CSc., z Katedry informatiky Fakulty eletrotechniky a informatiky Vysoké školy báňské – Technické univerzity za odbornou pomoc a konzultace při aplikaci statistických metod pro rekalibraci původního POSSUM a za pomoc při statistickém zpracování a vyhodnocení výsledků.
MUDr. L. Martínek, Ph.D.
Chirurgická klinika FN Ostrava
17. listopadu 1790
708 52 Ostrava-Poruba
Zdroje
1. Veldkamp, R., Gholghesaei, M., Bonjer, H. J., Meijer, D. W., Buunen, M., Jeekel, J., Anderberg, B., Cuesta, M. A., Cuschieri, A., Fingerhut, A., Fleshman, J. W., Guillou, P. J., Haglind, E., Himpens, J., Jacobi, C. A., Jakimowicz, J. J., Koeckerling, F., Lacy, A. M., Lezoche, E., Monson, J. R., Morino, M., Neugebauer, E., Wexner, S. D., Whelan, R. L. Laparoscopic resection of colon cancer: Consensus of the European Association of Endoscopic Suregry. Surg. Endosc., 2004, 18, s. 1163–1185.
2. Capussotti, L., Massucco, P., Muratore, A., Amisano, M., Bima, C., Zorzi, D. Laparoscopy as a prognostic factor in curative resection for node positive colorectal cancer. Results for a single-institution nonrandomized prospective trial. Surg. Endosc., 2004, 18, s. 1130–1135.
3. Lezoche, E., Feliciotti, F., Paganini, A. M., Guerrieri, M., De Sanctis, A., Minervini, S., Campagnacci, R. Laparoscopic vs open hemicolectomy for colon cancer. Surg. Endosc., 2002, 16, s. 596–602.
4. Morino, M., Allaix, M. E., Giraudo, G., Corno, F., Garrone, C. Laparoscopic versus open surgery for extraperitoneal rectal cancer. Surg. Endosc., 2005,19, s. 1460–1467.
5. Lacy, A. M., Garcia-Valdecasas, J. C., Delgado, S., Castells, A., Taurá, M., Piqué, M., Visa, J. Laparoscopy-assisted colectomy versus open colectomy for treatment of nonmetastatic colon cancer: a randomised trial. Lancet, 2002, 359, s. 2224–2229.
6. Nelson, H. A comparasion of laparoscopically assisted and open colectomy for colon cancer. The clinical outcomes of surgical therapy study group. N. Engl. J. Med., 2004, 350, s. 2050–2059.
7. Hazebroek, E. L. COLOR: a randomized clinical trial comparing laparoscopic and open resection for colon cancer. Surg. Endosc. 2002, 16,: s. 949–953.
8. Guillou, P. J., Quirke, P., Thorpe, H., Walker, J., Jayne, D. G., Smith, A. M., Heath, R.M., Brown, J. M. MRC CLASICC trial group: Short-term endpoints of conventional versus laparoscopic-assisted surgery in patients with colorectal cancer: multicentre, randomised controlled trial. Lancet, 2005, 365, s. 1718–1726.
9. Leung, K. L., Kwok, S. P. Y., Lam, S. C. W., Lee, J. F. Y., Yiu, R. Y. C., Ng, S. S. M., Lai, P. B. S., Lau, W. Y. Laparoscopic resection of rectosigmoid carcinoma: prospective randomised trial. Lancet, 2004, 363, s. 1187–1192.
10. Abraham, N. S., Young, J. M., Solomon, M. J. Meta-analysis of short-term outcomes after laparoscopic resection for colorectal cancer. Br. J. Surg., 2004, 91, s. 1111–1124.
11. Aziz, O., Constantinides, V., Tekkis, P., Athanasiou, T., Purkayastha, S., Paraskeva, P., Darzi, A. W., Heriot, A. G. Laparoscopic versus open surgery for rectal cancer: a meta-analysis. Annals of Surgical Oncology, 2006, 13, s. 413–424.
12. Anthuber, M., Fuerst, A., Elser, F., Berger, R., Jauch, K. W. Outcome of laparoscopic surgery for rectal cancer in 101 patients. Dis. Colon Rectum, 2003, 46, s. 1047–1053.
13. Bärlehner, E., Benhidjeb, T., Anders, S., Schicke, B. Laparoscopic resection for rectal cancer. Surg. Endosc., 2005, 19, s. 757–766.
14. Dulucq, J. L., Wintringer, P., Stabilini, C., Mahajna, A. Laparoscopic rectal resection with anal sphincter preservation for rectal cancer. Surg. Endosc., 2005, 19, s. 468–1474.
15. Leroy, J., Jamali, F., Forbes, L., Smith, M., Rubino, F., Mutter, D., Marescaux, J. Laparoscopic total mesorectal excision (TME) for rectal cancer surgery. Long-term outcomes. Surg. Endosc., 2003, 18, s. 281–289.
16. Škrovina, M., Bartoš, J., Czudek, S., Soumarová, R., Adamčík, L. Kolorektální karcinom – zhodnocení krátkodobých výsledků laparoskopické resekce u 350 pacientů. Čas. Lék. čes., 2006, 145, s. 874–878.
17. Copeland, G. P., Jones, D., Walters, M. POSSUM: a scoring system for surgical audit. Br. J. Surg., 1991, 78, s. 356–360.
18. Prytherch, D. R., Whiteley, M. S., Higgins, B., Weaver, P. C., Prout, W. G., Powell, S. J. POSSUM and Portsmouth POSSUM for predicting mortality. Physiological and operative severity score for the enumeration of mortality and morbidity. Br. J. Surg., 1998, 85, s. 1217–1220.
19. Tekkis, P. P., Prytherch, D. R., Kocher, H. M., Senapati, A., Poloniecki, J. D., Stamatakis, J. D., Windsor, A. C. J. Development of a dedicated risk-adjustment scoring systém for colorectal surgery (colorectal POSSUM). Br. J. Surg., 2004, 91, s. 1174–1182.
20. Dostalík, J., Martínek, L, Vávra, P., Anděl, P., Guňková, P., Guňka, I. Laparokopická kolorektální chirurgie pro karcinom – zhodnocení vlastního souboru. Rozhl. Chir., 2006, 85, s. 35–40.
21. Wijesinghe, L. D., Mahmood, T., Scott, D. J. A., Berridge, D. C., Kent, P. J., Kester, R. C. Comparison of POSSUM and the Portsmouth predictor equation for predicting death following vascular surgery. Br. J. Surg., 1998, 85, s. 209–212.
22. Vávra, P., Martínek, L., Anděl, P., Guňková, P., Pelikán, A., Guňka, I., Richter, V. Laparoskopická resekce rekta: módní výstřelek či zlatý standard? Rozhl. Chir., 2006, 85, s. 41–44.
23. Senagore, A. J., Delaney, C. P., Duepree, H. J., Brady, K. M., Fazio, V. W. Evaluation of POSSUM and P-POSSUM scoring systems in assessing outcome after laparoscopic colectomy. Br. J. Surg., 2003, 90, s. 1280–1284.
24. Law, W. L., Lam, C. M., Lee, Y. M. Evaluation of outcome of laparoscopic colorectal resection with POSSUM, Portsmouth POSSUM and colorectal POSSUM. Br. J. Surg., 2005, 93, s. 94–99.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Duální transplantace ledvinČlánek Recenze
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2008 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Kolorektální karcinom jako příčina náhlých příhod břišních
- Diagnostika střevní ischemie. Vliv operačního výkonu na plazmatické hladiny I-FABP jako specifického ukazatele poškození enterocytů
- Pooperační nutriční podpora v chirurgii jater. Účinek specializované parenterální výživy obohacené o rozvětvené aminokyseliny po resekci jater pro metastázy kolorektálního karcinomu
- Implementace skórovacího systému POSSUM pro objektivizaci morbidity laparoskopických operací kolorekta
- Umíme ocenit zkušenosti svých učitelů?
- K-ras mutace u kolorektálního karcinomu jako prognostický faktor vývoje onemocnění
- Periampulární gangliocytický paragangliom
- Nové možnosti v léčbě poúrazových defektů kloubní chrupavky
- Polytrauma u zraněných starších 65 let
- Variace léčby primárního spontánního pneumotoraxu
- Duální transplantace ledvin
- Recenze
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Nové možnosti v léčbě poúrazových defektů kloubní chrupavky
- Diagnostika střevní ischemie. Vliv operačního výkonu na plazmatické hladiny I-FABP jako specifického ukazatele poškození enterocytů
- K-ras mutace u kolorektálního karcinomu jako prognostický faktor vývoje onemocnění
- Variace léčby primárního spontánního pneumotoraxu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



