-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Kolorektální karcinom jako příčina náhlých příhod břišních
Colorectal Carcinoma as a Cause of Acute Abdominal Illness
Colorectal carcinoma (KCR) is the commonest malignancy in male patients and the second commonest in female patients in the Czech Republic. During 1990-2006, 1162 patients with colorectal carcinomas were operated in the FTNsP (Faculty Thomayer Hospital) Surgical Clinic. 212 patients aged between 39 to 94 y.o.a.(the median of 70 y.o.a) were managed urgently for acute abdominal illness. In this group of urgently managed patients, the mortality rate was 17% and the morbidity rate was 38%. Future prospects of any colorectal carcinoma patient with acute abdominal illness depend on the procedure’s radicality, which is limited by the overall patient’s condition. The preoperative care aims to improve the patient’s overall condition to such a degree, to allow for surgery fulfilling principles of oncosurgical radicality. According to this report’s data, such urgent surgical procedures do not result in increased mortality or morbidity rates, compared to these in planned procedures, and show the best results in this patient group.
Key words:
acute abdominal illness – colorectal carcinoma – acute resection – multivariational analysis
Autoři: L. Lipská; V. Visokai; P. Bergmann; M. Trubač; P. Čech; L. Štrupová; M. Levý
Působiště autorů: Chirurgická klinika 1. lékařské fakulty UK a Fakultní Thomayerovy nemocnice, Praha, přednosta: doc. MUDr. V. Visokai, Ph. D.
Vyšlo v časopise: Rozhl. Chir., 2008, roč. 87, č. 1, s. 10-15.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Kolorektální karcinom (KRC) je v ČR nejčastější malignitou u mužů a druhou nejčastější malignitou u žen. V období 1990–2006 bylo na Chirurgické klinice FTNsP operováno pro kolorektální karcinom 1162 nemocných. Akutně bylo pro náhlou příhodu břišní (NPB) provedeno 212 operací u nemocných ve věku 39–94 let, medián 70 let. Mortalita u akutně operovaných pacientů byla 17 %, morbidita v souboru akutně operovaných 38 %. Rozhodující pro další osud pacienta s KRC komplikovaným NPB je radikalita operace jejíž provedení je limitované celkovým stavem pacienta. Ideálem je, dosáhnout komplexní intenzivní předoperační přípravou takového stavu nemocného, který umožní provedení operace splňující zásady onkochirurgické radikality. Podle výsledků tohoto sdělení takto provedené akutní operace v porovnání s plánovanými výkony nezvyšují mortalitu ani morbiditu a v tomto souboru mají nejlepší výsledky.
Klíčová slova:
náhlá příhoda břišní – kolorektální karcinom – akutní resekce – multivariační analýzaÚVOD
V České republice je kolorektální karcinom jedním z nejčastějších nádorových onemocnění, v celoevropském měřítku jsme ve výskytu této diagnózy u mužů na prvním (17,6 % všech nádorů) a u žen na druhém místě (15,6 % všech nádorů), celkově ČR zaujímá v pomyslném žebříčku incidence diagnóz C18-C21 druhou příčku těsně za Maďarskem. Kolorektální karcinom zároveň patří i k nejčastější příčině úmrtí na maligní onemocnění u nás (WHO Mortality database ÚZIS ČR, Aktuální informace č. 2/2006).
Mortalita po akutních operacích nemocných s KRC pro náhlé příhody břišní (NPB) závisí na stavu nemocného v době operace a na radikalitě resekce a kolísá v rozmezí od 6 % do 60 %. Celková mortalita u pacientů operovaných akutně pro kolorektální karcinom by neměla být vyšší než 25 % [1].
METODIKA
V období 1994–2006 bylo na naší klinice pro KRC operováno 1 162 nemocných. Plánované operace byly provedeny u 950 nemocných, akutní operace u 212 nemocných. Pro analýzu přežití bylo ze skupiny akutně operovaných pacientů odstraněno 9 pacientů, které jsme ztratili ze sledování. Z akutně operovaných bylo 121 mužů (57 %) a 91 žen (43 %) ve věku 39–94 let, medián 70 let. V našem souboru bylo postižení tračníku u 171 (84 %), postižení konečníku u 41 nemocných (26 %). Z celkového počtu 212 nemocných byla příčinou NPB obstrukce u 180 pacientů (85 %). Pro perforační NPB bylo operováno 32 nemocných (15 %). Pro krvácení jsme akutní operaci neprovedli (Tab. l). Soubor akutně operovaných jsme rozdělili na podsoubory nemocných s radikální R0 resekcí, R0 resekcí s lymfadenektomií a skupinu pacientů akutně operovaných po neradikální resekci R1 nebo R2. Za radikální lymfadenektomii (LE) je v našem souboru označováno odstranění spádových uzlin až na úroveň apikální uzliny (Obr. 1). Srovnali jsme dlouhodobé přežití našich nemocných bez ohledu na TNM klasifikaci v daných skupinách a podskupinách po akutních versus elektivních výkonech podle radikality resekce a provedené lymfadenektomie [2]. Provedli jsme univariační a multivariační statistickou analýzu hodnotící vliv daných faktorů na dlouhodobé přežití. V univariační analýze ve vztahu k dlouhodobému přežití jsme srovnali vliv věku < 70 let versus > 70 let, pohlaví mužské versus ženské, lokalizaci karcinomu tračník versus konečník, TNM stadium 0+I+II versus III+IV, T stadium 0+T1+T2 versus T3+4, N stadium N0 versus N1+2, M stadium M0 versus M1, přítomnost nebo nepřítomnost pooperačních komplikací, přítomnost nebo nepřítomnost vedlejších onemocnění, provedená vs. neprovedená lymfadenektomie. Vliv jednotlivých proměnných na délku přežití byl zkoumán užitím Kaplanovy-Maierovy metody odhadu distribuční funkce přežití. Pro zjištění vlivu daných proměnných na délku přežívání pak byly, u kategorických proměnných, počítány tzv. log-rank testem a Wilcoxon testem. Multivariační analýza byla zpracována užitím Coxova regresního modelu (stepwise regrese). Statistická analýza vzhledem k endpointu pooperační komplikace a pooperační mortalita byla provedena celou sadou chí-kvadrát testů (parametry byly obdobné jako pro analýzu dlouhodobého přežití) a multivariační analýza byla provedena pomocí logistické regrese (stepwise metoda).
Obr. 1. Subtotální proktokolektomie s radikální lymfadenektomií a zachováním vegetativních plexů Fig. 1. Subtotal proctocolectomy with radical lymphadenectomy and preservation of vegetative plexus 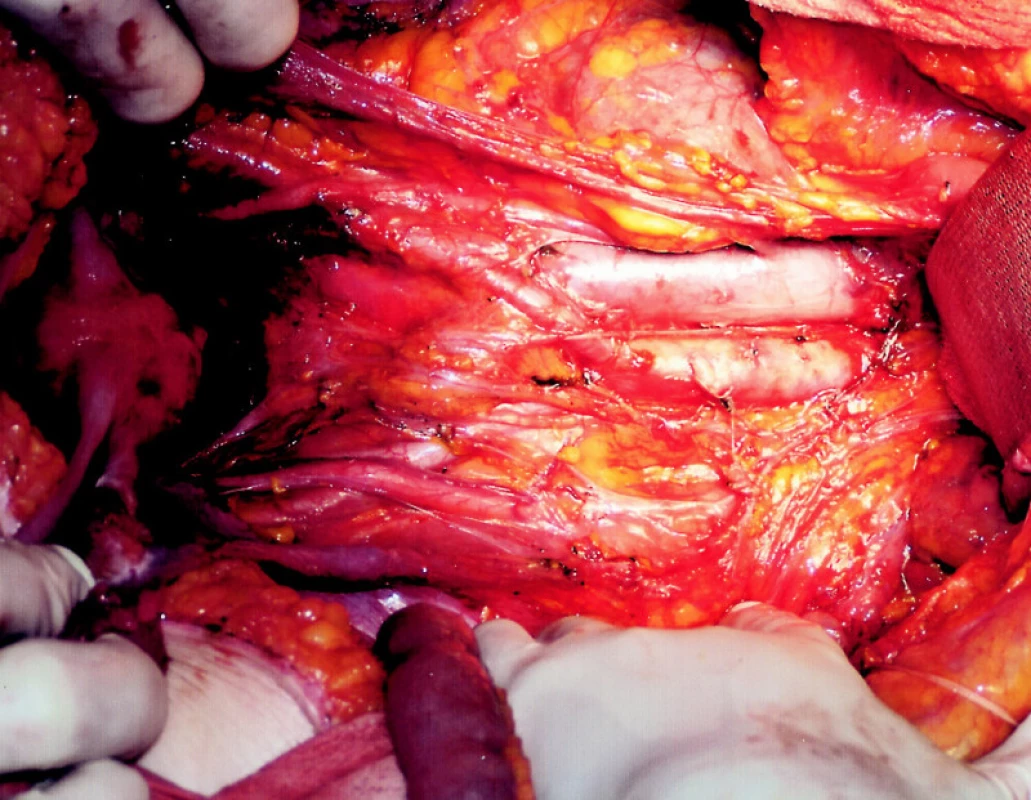
Tab. 1. Charakteristika souboru 212 pacientů operovaných pro náhlou příhodu břišní na podkladě KRC Tab. 1. Characteristics of the patient group including 212 subjects operated for acute abdominal illness secondary to colorectal carcinomas 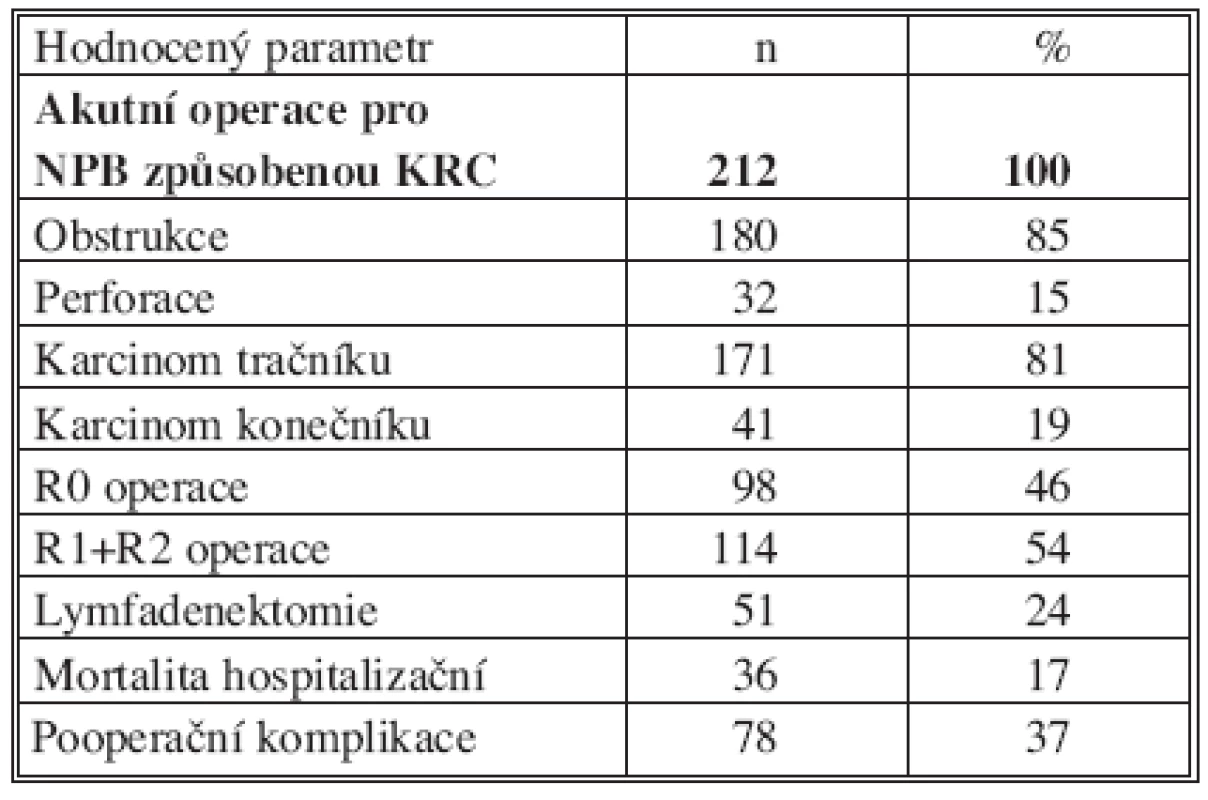
VÝSLEDKY
Z celkového počtu 212 akutních operací pro KRC jsme provedli radikální R0 resekci u 98 nemocných, tj. ve (46 %) z toho u 51 nemocných byla navíc součástí akutní operace i radikální lymfadenektomie (R0+LE). Neradikální operace, tedy R1 a R2, byla provedena u 114 pacientů (54 %).
Morbidita v souboru akutně operovaných je 37 % (78 nemocných), mortalita 17 % (36 nemocných). V souboru akutně operovaných R0 resekovaných s konvenčním odstraněním uzlin byla komorbidita u 65 nemocných (66 %), pooperační morbidita dosáhla 30 % a mortalita 10 %. V souboru nemocných s R0 resekcí a radikální lymfadenektomií (R0+LE) byla komorbidita u 62 % nemocných, ale výskyt pooperačních komplikací i mortalita byly nižší, 19 % resp. 2,4 %. V souboru neradikálních R1, R2 resekcí bylo vedlejší onemocnění u 74 % nemocných, morbidita dosáhla 46 % a mortalita 23 %. Analýzu dlouhodobého přežití v těchto souborech zpracovanou metodou Kaplana-Meiera zobrazuje graf 1. Dlouhodobé přežití pacientů (bez ohledu na stadium TNM klasifikace) po akutní operaci v porovnání s přežitím plánovaně operovaných nemocných bylo signifikantně vyšší u elektivních výkonů (p < 0,0001). Pooperační mortalita byla signifikantně vyšší u akutních operací. Při srovnání akutních a plánovaných operací byl výskyt pooperačních komplikací signifikantně vyšší pouze u paliativních operací (Tab. 2). V souboru akutních radikálně R0 operovaných nemocných bylo pětileté přežití 34 %. U pacientů s provedenou radikální lymfadenektomií (R0+LE) bylo pětileté přežití v 43 % a u nemocných s ponechaným reziduálním tumorem bylo pouze 7,4 %. V souboru plánovaně operovaných bylo pětileté přežití bez ohledu na TNM stadium (tedy včetně TNM IV) po R0 resekci 62 %, u RO+LE 66 % a v souboru neradikální R1, R2 resekce 9 % (Tab. 2).
Graf 1. Dlouhodobé přežití akutně operovaných pacientů s KRC podle Kaplana-Meiera – srovnání R0 vers. R1+2, rozdíl je statisticky významný (p < 0,0001) Graph 1. Kaplan-Meier analysis of long- term survival rates in urgently operated patients with colorectal carcinomas–R0 versus R1+2, the difference is statistically significant (p < 0. 0001) 
Tab. 2. Univariační analýza srovnávající statistickou významnost rozdílu výsledků mezi akutní a plánovanou operací pro kolorektální karcinom Tab. 2. Univariational analysis comparing statistical significance of differences between the outcomes of acute and planned colorectal carcinoma procedures 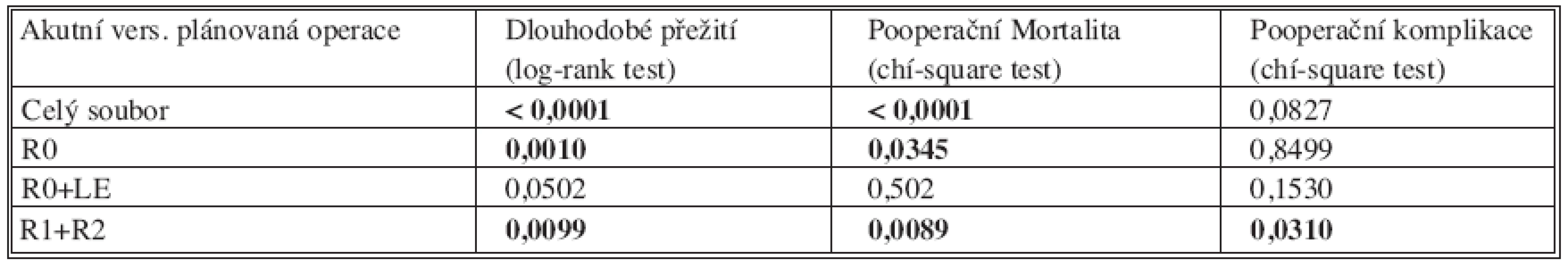
V multivariační analýze jsme hodnotili vliv následujících faktorů – věk, pohlaví, lokalizace tumoru (kolon versus rektum), TNM stadium (stadium 1+2 vers. 3+4), T (1+2 vers. 3+4), N, M, pooperační komplikace, vedlejší onemocnění. V souboru R0 resekcí je vedlejší onemocnění významným faktorem negativně ovlivňujícím dlouhodobé přežití. V souboru paliativních operací je významným nepříznivým faktorem lokalizace nádoru na rektu, pooperační komplikace a mužské pohlaví (Tab. 3).
Tab. 3. Multivariační analýza faktorů ovlivňujících dlouhodobé přežití po akutní operaci pro KRC. Nejvýznamnější faktory: ve skupině R0 a R0 s lymfadenektomií je komorbidita, pacient ve skupině RO má 3,5x (respektive 13x ve skupině R0+LE) vyšší pravděpodobnost úmrtí než nemocný bez přidružených onemocnění. Ve skupině neradikálně operovaných je nepříznivým faktorem karcinom konečníku oproti karcinomu tračníku, výskyt pooperačních komplikací a mužské pohlaví Table 3. Multivariational analysis of factors affecting long-term survival rates following colorectal carcinoma procedures. The most significant factors include: co-morbidity in the R0 and R0 with lymphadenectomy groups. Death probability is 3.5 times higher in a R0 patient(respectively,13times higher in a R0+LE patient) compared to a patient without associated conditions. In the non-radical surgery group, negative factors include diagnosis of rectal carcinoma instead of carcinoma of the colon, presence of postoperative complications and male gender. 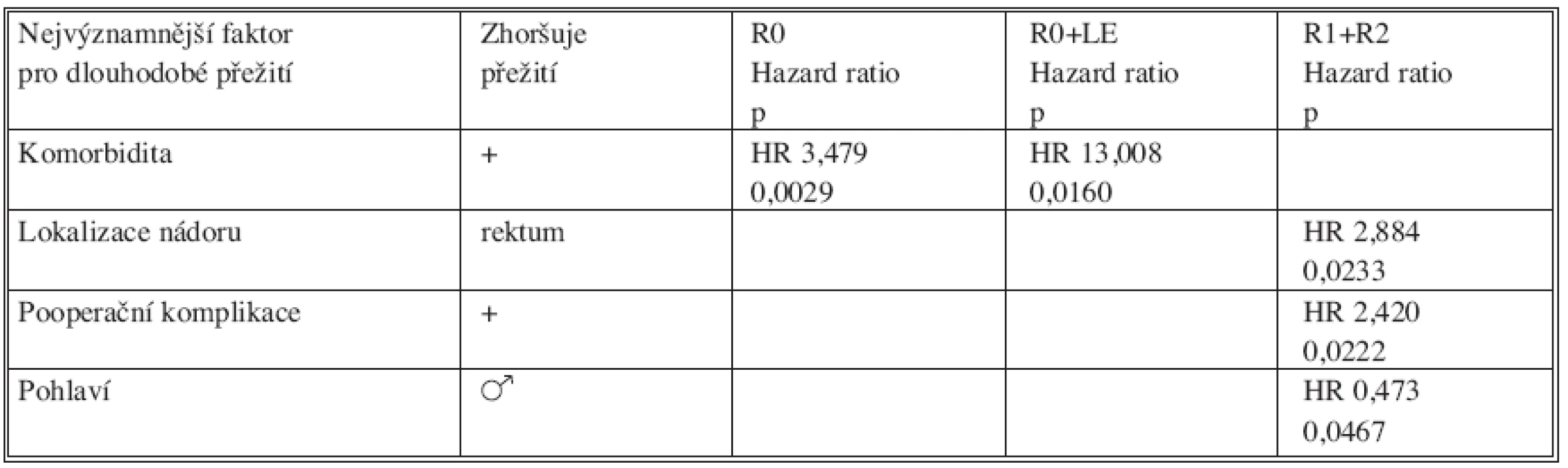
DISKUSE
Náhlé příhody břišní (NPB) dělíme na úrazové a neúrazové, které dále dělíme na zánětlivé, ileózní a krvácení do GIT. V širším slova smyslu do NPB řadíme i akutní urologická a gynekologická onemocnění, projevující se rovněž klasickými symptomy jako je bolest, zvracení, porucha střevní pasáže. Léčba NPB je v drtivé většině chirurgická. Morbidita a mortalita pacientů operovaných pro NPB je vysoká. Kolorektální karcinom jako NPB se projeví asi u 30 % nemocných s nádory kolon a v 10 % u nádorů rekta. Obvykle je to důsledek a projev pokročilého nádoru. Klinicky se NPB manifestuje v 80 % střevní neprůchodností, perforací tumoru asi v 15 %. Ileus komplikovaný perforací z distenze nebo masivním krvácením se vyskytuje ve zbylých 5 % [3, 4, 5].
Obstrukce je nejčastější komplikací a je způsobena tumorem zužujícím lumen. Obvykle je postižený levý tračník a rektum. Příčinou je častý výskyt skirhotického stenózujícího nádoru v levé polovině tlustého střeva, který spolu s tužší konzistencí střevního obsahu urychluje rozvoj střevní neprůchodnosti.
Perforační NPB jsou život ohrožující komplikací s vysokou morbiditou i mortalitou. Místem perforace může být vlastní nádor nebo trhlina vzniklá z distenze střeva, nejčastěji céka při obstrukci levého tračníku. Perforace nádoru do volné dutiny břišní patří k nejzávažnějším akutním komplikacím KRC. Vede k rozvoji život ohrožující sterkorální peritonidy a současně je zde vysoké riziko rozsevu a implantace nádorových buněk v peritoneální dutině. Mortalita u fekálních peritonitid je vysoká, až 35 %. Rovněž prognóza dlouhodobého přežití je velmi nepříznivá. Při perforaci tumoru do retroperitonea (mezokolon) vzniká obvykle ohraničený absces a pooperační průběh je podobný jako u nenádorové perforace např. při divertikulitidě. Obvykle taky nedochází k rozsevu nádorových buněk v peritoneální dutině, prognóza dlouhodobého přežití by měla odpovídat stadiu nekomplikovaného, ale lokálně pokročilého nádorového onemocnění.
Méně často je projevem NPB krvácení z tračníku nebo z konečníku. Prudké krvácení u KRC nepatří k častým komplikacím a zásady jeho léčby jsou stejné jako u krvácení z jiných příčin (divertikulitida, angiodysplazie). Pokud lze určit etáž, je to resekce postiženého úseku střeva, jinak je nutná subtotální až totální kolektomie. Anémie z chronického krvácení patří k typickým projevům nádorů pravého tračníku a konečníku.
Jedním z všeobecných principů léčby nemocných s NPB u KRC je včasné stanovení diagnózy s definováním naléhavosti operace (prokázaná, nebo hrozící perforace) [6]. Urgentní operace by měly splňovat stejné požadavky onkoradikality jako u elektivních výkonů. Rozhodující pro rozsah akutní operace je tedy celkový stav pacienta. Komplexní intenzivní predoperační příprava má umožnit provedení radikální akutní operace a je proto významnou součástí strategie léčby těchto závažných stavů [10]. K dalším limitujícím faktorům patří lokalizace a velikost nádoru.
Chirurgickým řešením obstrukce pravého tračníku je resekční výkon s primární ileo-kolickou anastomózou. Při karcinomu lokalizovaném v ceku, na vzestupném tračníku a v oblasti hepatální flexury je metodou volby pravostranná hemikolektomie s lymfadenektomií, u karcinomu postihujícího příčný tračník rozšířená pravostranná hemikolektomie s ileo-transverzoanastomózou. Při tumoru lokalizovaném v lienálním ohbí a v sestupném tračníku je indikována subtotální kolektomie s ileo-sigmoideoanastomózou [5, 12].
Chirurgickou léčbu obstrukce levého tračníku a rekta lze rozdělit do tří typů operací.
Jednodobé operace spočívají v segmentální resekci postiženého tračníku s peroperační irigací orální části a s primární kolo-kolickou/rektální anastomózou a nebo subtotální až totální kolektomii s ileo-kolickou či ileorektální anastomózou. Při dvoudobé operaci v první době provádíme resekci postiženého úseku střeva podle Hartmanna s konstrukcí terminální kolostomie a se slepým uzávěrem aborálního konce tračníku. Ve druhé době s odstupem několika týdnů (podle stavu nemocného, resp. onkologických požadavků) provedeme zrušení kolostomie a obnovíme kontinuitu střeva konstrukcí anastomózy. Součástí této operace je i eventuální rozšíření původní resekce a lymfadenektomie (LE), pokud toto nebylo provedeno v první době. Třídobé operace zahrnují v první době pouze konstrukci akutní derivační kolostomie, ve druhé době resekci postiženého úseku s lymfadenektomií s konstrukcí anastomózy ale s ponecháním pojistné kolostomie, ve třetí době je uzávěr kolostomie. U vybraných nemocných s obstrukcí v aborálním kolon a v rektu, kdy není pacient vzhledem k celkovému stavu únosný k ra-dikálnímu chirurgickému řešení, je možné využít některých možností endoskopického řešení (pokud je dosažitelné i mimo pracovní dobu) na zprůchodnění stenotického úseku a tím předejít akutní operaci. To umožní odklad operace i zlepšení stavu nemocného a často i provedení jednodobé radikální plánované operace. Nezanedbatelnými výhodami plánovaných operací je i dosažitelnost zkušeného chirurga, anesteziologa, urologa, gynekologa, radiologa etc. [7, 8, 9]. Jednou z metod umožňujících zprůchodnění obturovaného úseku střeva je endoskopická dilatace stenózy a její pertubace. Z dalších možností je to laserová ablace tumoru (vzácněji), nebo zavedení samoexpandibilního metalického stentu jako definitivní paliativní výkon, nebo umožňuje odklad a přípravu nemocného před následnou plánovanou operací [13, 14]. V současnosti se rozbíhá multicentrická randomizovaná studie srovnávající zavedení stentu k převedení pacienta přes akutní stav proti akutní operaci [15]. Jednodobé resekce jsou nepochybně výhodnější pro pacienta a jsou spojeny s nižší mortalitou než dvou a třídobé výkony [11]. Úspěšnost jednodobého řešení nezáleží jen na zručnosti a zkušenosti chirurga [12], ale je otázkou komplexního přístupu celého týmu.
Léčba perforačních NPB kolorekta je vždy chirurgická. Vyžaduje komplexní intenzivní perioperační péči, tzn. léčbu sepse a projevů multiorgánových dysfunkcí. Spočívá zejména v tekutinové resuscitaci, oxygenoterapii, korekci minerálového rozvratu, acidobazické rovnováhy, anémie a glykémie. Měla by být rychlá a intenzivní, tak aby umožnila operaci v co nejkratší době. Pacient by měl mít zajištěn dobrý cévní přístup (nejlépe CŽK) a hospitalizován na pracovišti intenzívní medicíny (JIP, ARO). Chirurgický postup u perforační náhlé příhody břišní u kolorektálního karcinomu závisí na peroperačním nálezu. Běžně provádíme resekci podle Hartmanna s terminální kolostomií, při ohraničeném abscesu zvažujeme resekci s primární anastomózou a s pojistnou stomií, při distenčních ruptúrach céka subtotální až totální kolektomii. U moribundních nemocných přichází v úvahu prostá derivační kolostomie. Vždy je nutný masivní výplach břišní dutiny a následná drenáž, event. zavedení permanentní laváže.
Většinu krvácivých NPB se nám daří zvládat konzervativně. Při neúspěchu přichází v úvahu resekce postiženého úseku střeva, při neznámé lokalizaci krvácení subtotální nebo totální kolektomie, eventuálně pouze lokální hemostáza, tamponáda nebo ligatura vnitřních ilických tepen. Před zahájením chirurgické léčby je třeba určit zdroj nebo alespoň etáž krvácení. Možnost provedení radikální operace včetně odstranění uzlin v situaci NPB je občas ještě zpochybňována. Podle našich zkušeností správně indikovaná radikální operace splňující kritéria onkoradikality provedená u pacienta s náhlou příhodou břišní nezvyšuje mortalitu ani morbiditu a v tomto souboru má nejlepší výsledky (Tab. 4).
Tab. 4. Dlouhodobé a bezprostřední pooperační výsledky léčby nemocných s kolorektálním karcinomem. Srovnání akutních a plánovaných operací a rozdělení podle stupně radikality chirurgického léčení Table 4. Long–term and immediate postoperative treatment results in colorectal carcinoma patients. Comparison of urgent and planned procedures and their distribution according to their degree of radicality 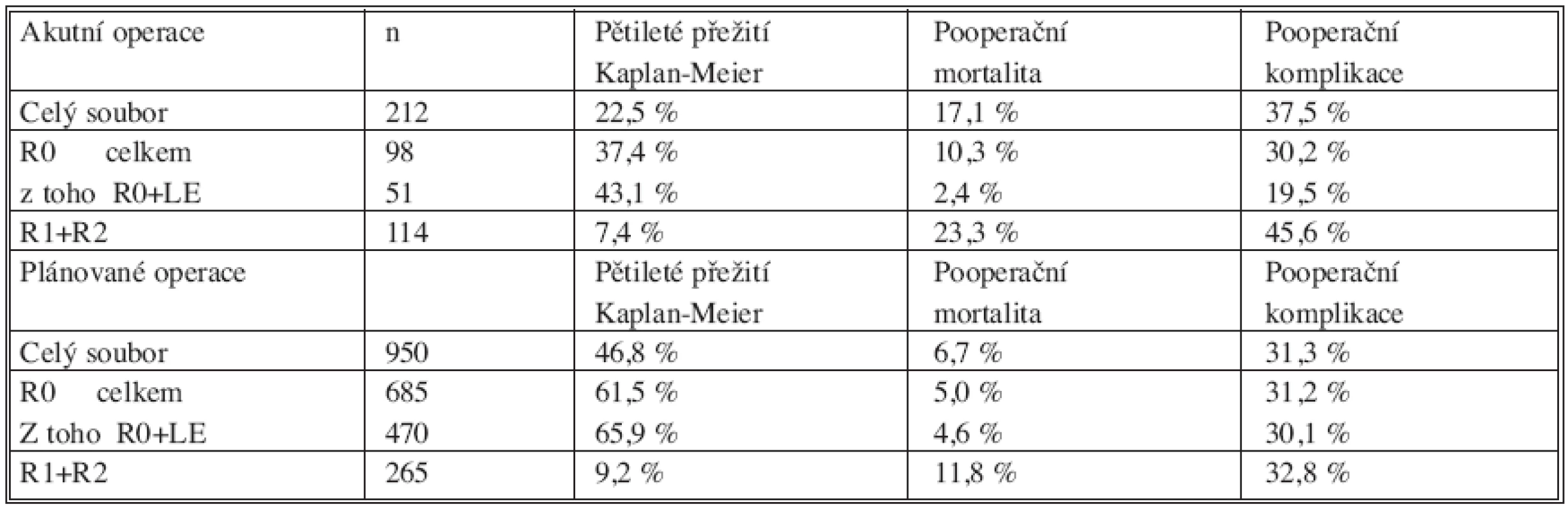
ZÁVĚR
Při hodnocení výsledků v našem souboru jsme dospěli k názoru, že rozhodujícími faktory pro přežití nemocného s NPB u KRC jsou:
- celkový stav pacienta umožňující provedení operace splňující zásady onkoradikality,
- erudice operujícího chirurga a jeho schopnost ve ztížených podmínkách provést standardní onkochirurgický výkon,
- o tom, jestli u konkrétního pacienta bude proveden radikální nebo paliativní výkon přísluší chirurgovi s největší zkušeností v operativě kolorektálního karcinomu,
- neradikální operace je významně nepříznivým prognostickým faktorem.
Intenzivní předoperační příprava nemocných s NPB u KRC by měla zlepšit stav nemocného natolik, aby byla proveditelná radikální chirurgická léčba.
Lymfadenektomie u akutních resekcí i přes prodloužení doby výkonu nezvyšuje mortalitu ani morbiditu a radikální výkony mají v tomto souboru naopak nejlepší výsledky.
Třídobé operace by měly být prováděny výjimečně.
MUDr. L. Lipská, Ph.D.
Chirurgická klinika 1. LF UK a FTNsP
Vídeňská 800
140 59 Praha 4
e-mail: ludmila.lipska@ftn.cz
Zdroje
1. McIntyre, R., Reinbach, D., Cuschieri, R. J. Emergency abdominal surgery in the elderly. J. R. Coll. Surg. Edinb., 1997, 42 (3), s. 173–178.
2. Sobin, L. H., Wittekind, C. H. TNM klasifikace zhoubných nádorů. 6. vyd., 2002 (český překlad), Praha Ústav zdravotnických informací a statistiky České republiky, 2004.
3. Ohman, U. Prognosis in patients with obstructing colorectal carcinoma. Am. J. Surg., 1982, 143, s. 742–747.
4. Mandava, N., Kumar, S., Pizzi, W. F., Aprile, I. J. Perforated colorectal carcinomas. Am. J. Surg., 1996, 172, s. 236–238.
5. Repse, S., Calic, M., Zakelj, B., Stor, Z., Juvan, R., Jelene, F. Emergency colorectal surgery: Our results and complications. Ann. Ital. Chir., 1996, 67, s. 205–209.
6. Myrvold, H. E. Colorectal cancer emergencies. Chir. Ital., 1994, 46 (5), s. 28–32.
7. Saliangas, K., Economou, A., Nikoloudis, N., Andreadis, E., Prodromou, K., Chrissidou, M., Topsis, D., Chrissidis, T. Treatment of complicated colorectal cancer. Evaluation of the outcome. Tech. Coloproctol., 2004, 8 (1), s. 199–201.
8. McArdle, C. S., Hole, D. J. Emergency presentation of colorectal cancer is associated with poor 5-year survival. Br. J. Surg., 2004, 91 (5), s. 605–609.
9. Alvarez, J. A., Baldonedo, R. F., Bear, I. G., Truan, N., Pire, G., Alvarez, P. Presentation, treatment, and multivariate analysis of risk factors for obstructive and perforative colorectal carcinoma. Am. J. Surg., 2005, 190 (3), s. 376–382.
10. Cuffy, M., Abir, F., Audisio, R. A., Longo, W. E. Colorectal cancer presenting as surgical emergencies. Surg. Oncol., 2004, 13 (2–3), s. 149–157.
11. Baccari, P., Bisagni, P., Crippa, S., Sampietro, R., Staudacher, C. Operative and long-term results after one-stage surgery for obstructing colonic cancer. Hepatogastroenterology, 2006, 53 (71), s. 698–701.
12. Hsu, T. C. Comparison of one-stage resection and anastomosis of acute complete obstruction of left and right colon. Am. J. Surg., 2005, 189 (4), s. 384–387.
13. Wyrzykowski, A. D., Feliciano, D. V., George, T. A., Tremblay, L. N., Rozycki, G. S., Murphy, T. W., Dente, C. J. Emergent right hemicolectomies. Am. Surg., 2005, 71 (8), s. 653–656.
14. Repici, A., Pagano, N., Hervoso, C. M., Danese, S., Nicita, R., Preatoni, P., Malesci, A. Metal stents for malignant colorectal obstruction. Minim Invasive Their Allied Technol. 2006, 15 (6), s. 331–338.
15. van Hooft, J. E., Bemelman, W. A., Breumelhof, R., Siersema, P. D., Kruyt, P. M., van der Linde, K., Veenendaal, R. A., Verhulst, M. L., Marinelli, A. W., Gerritsen, J. J., van Berkel, A. M., Timmer, R., Grubben, M. J., Scholten, P., Geraedts, A. A., Oldenburg, B., Sprangers, M. A., Bossuyt, P. M., Fockens, P. Colonic stenting as bridge to surgery versus emergency surgery for management of acute left-sided malignant colonic obstruction: a multicenter randomized trial (Stent-in 2 study). BMC Surg., 2007, Jul 3, 7, s. 12.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Duální transplantace ledvinČlánek Recenze
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2008 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Kolorektální karcinom jako příčina náhlých příhod břišních
- Diagnostika střevní ischemie. Vliv operačního výkonu na plazmatické hladiny I-FABP jako specifického ukazatele poškození enterocytů
- Pooperační nutriční podpora v chirurgii jater. Účinek specializované parenterální výživy obohacené o rozvětvené aminokyseliny po resekci jater pro metastázy kolorektálního karcinomu
- Implementace skórovacího systému POSSUM pro objektivizaci morbidity laparoskopických operací kolorekta
- Umíme ocenit zkušenosti svých učitelů?
- K-ras mutace u kolorektálního karcinomu jako prognostický faktor vývoje onemocnění
- Periampulární gangliocytický paragangliom
- Nové možnosti v léčbě poúrazových defektů kloubní chrupavky
- Polytrauma u zraněných starších 65 let
- Variace léčby primárního spontánního pneumotoraxu
- Duální transplantace ledvin
- Recenze
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Nové možnosti v léčbě poúrazových defektů kloubní chrupavky
- Diagnostika střevní ischemie. Vliv operačního výkonu na plazmatické hladiny I-FABP jako specifického ukazatele poškození enterocytů
- K-ras mutace u kolorektálního karcinomu jako prognostický faktor vývoje onemocnění
- Variace léčby primárního spontánního pneumotoraxu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



