-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Riešenie restenózy po segmentálnej resekcii pre postintubačné poranenie trachey
The Management of Restenosis Following Segmental Resection for Postintubation Tracheal Injury
Aim of study:
In dealing with benign tracheal stenosis, segmental tracheal resection yields superior results in experienced hands when properly indicated, timed end executed. Several factors may contribute to early or delayed failure of resectional treatment. In our retrospective study we analyze the potential causes of tracheal restenosis in patients who underwent segmental tracheal resection for benign tracheal stenosis between 1995–2009 and propose an algorithm for prevention and treatment of such complication.Patients and methods:
Between 1995–2009, of 249 patients with benign tracheal stenosis 169 underwent segmental tracheal resection with zero perioperative mortality. Of 9 serious anastomotic healing complications (5.3%) we experienced 2 partial and 1 complete anastomotic dehiscence, and 6 serious restenoses (3.6%). Another 2 patients with restenosis were referred from other hospitals. Four patients had a T-tube implanted, of these in 2 it was possible to restore airway continuity by means of a successful parastomic implantation of perforated rib cartilage and tracheoplasty. Two early and two delayed restenoses were dealt with by segmental re-resection. One of our patients with partial anastomotic dehiscence after first tracheal resection underwent a rib-cartilage tracheoplasty after initial T-tube insertion. Subsequently a slowly progressing restenosis had been treated by re-resection after 2 years of observation and worsening symptoms.Results:
In the patient with complicated history described above the long-term result of treatment continues to be uncertain. In the remaining 4 patients (80%) both anatomical and functional results of re-resection have been favourable even after a very long period of time (8-16 years).Discussion:
In the paper we analyze the causes of restenosis after segmental tracheal resection and propose an algorithm of restenosis treatment. We consider insufficient assessment of resected segment length and subsequent anastomosis construction in inflamed tracheal tissue to be the most important cause of early restenosis. The late restenoses in our experience were caused by excessive anastomotic tension and possibly by other factors, such as steroid medication. Indication and timing of re-resection depend also on identifying the cause of restenosis. Early restenoses possibly induced by technical error may be treated by reresection sooner than delayed restenoses, which usually require 6-12 months for inflammatory changes to subside. In both scenarios T-tube insertion represents a reliable temporary or even permanent solution.Key words:
restenosis – re-resection – segmental tracheal resection – benign tracheal stenosis
Autoři: T. Krajč; M. Janík; M. Lučenič; R. Benej; S. Haruštiak
Působiště autorů: Klinika hrudníkovej chirurgie SZU a FNsP Bratislava, Slovenská republika prednosta: prof. MUDr. Svetozár Haruštiak, CSc.
Vyšlo v časopise: Rozhl. Chir., 2010, roč. 89, č. 8, s. 490-497.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Cieľ:
Segmentálna resekcia priedušnice má v liečbe benígnych tracheálnych stenóz pri správnej indikácii, načasovaní výkonu, jeho technike a skúsenosti operatéra výborné výsledky. Viacero faktorov však môže viesť k včasnému či neskorému zlyhaniu resekčnej liečby. V retrospektívnej štúdii analyzujeme možné príčiny restenózy trachey v našom súbore pacientov podstúpivších segmentálnu resekciu pre benígnu stenózu v rokoch 1995–2009 a navrhujeme algoritmus ich prevencie a riešenia.Materiál a metodika:
V súbore našich 249 pacientov s benígnou stenózou trachey riešených v období rokov 1995-2009 podstúpilo segmentálnu resekciu 169 s nulovou perioperačnou mortalitou. Z 9 závažných pooperačných komplikácií (celkovo 5,3 %) sa vyskytli 2 parciálne a 1 kompletná včasná dehiscencia, a 6 závažných restenóz (3,6 %). Ďalších 2 pacientov s restenózou sme prevzali z iného pracoviska. Štyrom pacientom s restenózou bola implantovaná T-kanyla, z nich 2 mali úspešne obnovenú kontinuitu dýchacích ciest parastomickou implantáciou rebrovej chrupky a lalokovou plastikou. Dve včasné a dve neskoré restenózy sme úspešne riešili reresekciou trachey. Jeden z pacientov s parciálnou dehiscenciou po resekcii podstúpil po iniciálnej implantácii T-kanyly oklúziu lalokovou plastikou. Následne sa však objavila pomaly progredujúca restenóza, ktorú sme riešili reresekciou po 2 rokoch.Výsledky:
U uvedeného pacienta s komplikovanou operačnou anamnézou je zatiaľ dlhodobý výsledok liečby neistý. U ostatných 4 pacientov (80 %) bol efekt reresekcie z anatomického i funkčného hľadiska dobrý aj po dlhom časovom intervale sledovania (8–16 rokov).Záver:
V práci analyzujeme príčiny restenóz po segmentálnej resekcii trachey a pokúšame sa zostaviť algoritmus ich riešenia. Za najdôležitejšiu príčinu včasnej restenózy považujeme nedostatočný odhad potrebnej dĺžky resekcie s následkom šitia anastomózy v inflamovanom teréne. Neskoré stenózy v našom súbore boli spôsobené nadmerným anastomotickým napätím a pravdepodobne tiež ďalšími faktormi, ako je napr. užívanie kortikoidov. Indikácia a načasovanie reresekcie závisí aj od identifikácie príčiny restenózy. Včasné restenózy spôsobené viacmenej technickou chybou možno reresekovať skôr, neskoré stenózy si vyžadujú 6–12-mesačný odstup. V oboch prípadoch však môže byť dočasným i definitívnym riešením implantácia T-kanyly.Kľúčové slová:
restenóza trachey – reresekcia trachey – segmentálna resekcia trachey – benígna stenóza tracheyÚVOD
Princípy resekčnej liečby benígnej stenózy trachey sú niekoľko desaťročí dobre definované a pri ich dodržiavaní je resekčná liečba vysoko úspešná [1, 2].
Rozhodovanie o postupe najvhodnejšom pre individuálneho pacienta, či už ide o načasovanie intervencie, alebo jej rozsah, však zriedka býva učebnicovo jednoduché a vyžaduje bohaté skúsenosti. Preto najlepšie výsledky možno očakávať pri sústredení pacientov so stenózou trachey do regionálnych alebo národných centier. Ani potom nemožno dlhodobú spokojnosť a asymptomatickosť pacienta, hoci aj v celkom jednoduchých prípadoch, garantovať.
O nevyspytateľnosti stenózy priedušnice svedčí fakt, že aj v súboroch najerudovanejších pracovísk sa objavuje isté percento pacientov vyžadujúcich ďalšiu chirurgickú intervenciu [3–5].
Frekvencia výskytu včasnej restenózy trachey spôsobenej granulačným tkanivom po zavedení vstrebateľných monofilných šicích materiálov rapídne poklesla [6]. Za zriedkavú býva považovaná aj včasná stenóza na podklade vrastania granulácií intraluminálne cez parciálnu dehiscenciu. Faktory, ktoré boli vo veľkých retrospektívnych štúdiách identifikované ako rizikové pre rozvoj restenózy po segmentálnej resekcii, sú dĺžka resekcie nad 4cm, predresekčná tracheostómia, laryngotracheálna resekcia (t.j. vysoká stenóza), vek pod 17 rokov, a pomerne prekvapujúco diabetes – na podklade porúch mikrocirkulácie [5]. V podobnej štúdii zohrávali najvýznamnejšiu úlohu infekcia v mieste anastomózy, anastomotické napätie a subglotická stenóza – kombinácia všetkých troch signifikantne zvyšovala pravdepodobnosť restenózy [7]. O katastrofických dôsledkoch infekcie, najmä anaeróbnej, sme sa presvedčili na základe vlastnej skúsenosti s kompletnou dehiscenciou po segmentálnej resekcii u obézneho pacienta (Obr. 1).
Obr. 1. Kompletná dehiscencia tracheálnej anastomózy 5. deň po subglotickej resekcii spôsobená anaeróbnou infekciou a zvýšeným anastomotickým napätím Fig. 1. Complete dehiscence of tracheal anastomosis, Day 5 following subglottic resection, caused by anaerobic infection and increased tension in the anastomosis 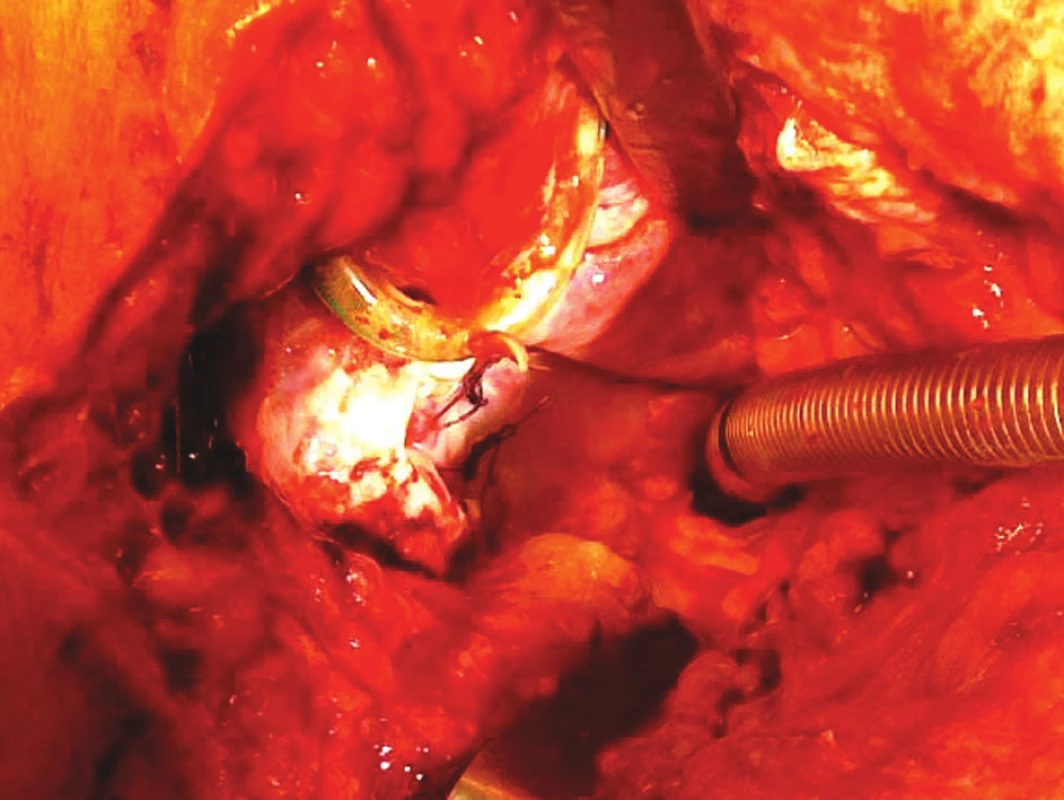
Niekedy vedie k tvorbe granulácií a jazveniu i nezrelosť stenózy alebo nekróza trachey v dôsledku jej prílišnej laterálnej či cirkumferentnej mobilizácie a devaskularizácie (Obr. 2). Príliš veľký rozsah resekcie a nedostatočná mobilizácia, alebo na druhej strane nedostatočný rozsah resekcie spôsobený nedostatočnou diagnostikou a perioperačným zhodnotením lokálneho nálezu (opomenutie malácie, konštrukcia anastomózy v stenóze alebo inflamovanej trachee) môžu byť príčinou granulačnej i fibrotickej restenózy. Za principiálnu príčinu neskorej restenózy možno označiť pretrvávajúci ťah na anastomózu v kombinácii s jej ischemizáciou, vedúci k pomalému procesu dehiscencie. Pomaly vznikajúca medzera medzi normálnymi segmentami trachey je pritom nahrádzaná menejcenným fibrotickým tkanivom bez podpory chrupavčitých oblúkov. To nemá dostatočnú pevnosť na udržanie lúmenu a pri prekročení určitej dĺžky sa prejaví príznakmi restenózy. Sprievodnú úlohu zohráva tiež užívanie steroidov [4].
Obr. 2. Mechanizmy a faktory vplývajúce na rozvoj poresekčnej restenózy Fig. 2. Mechanisms and factors having impact on the post-resection stenosis 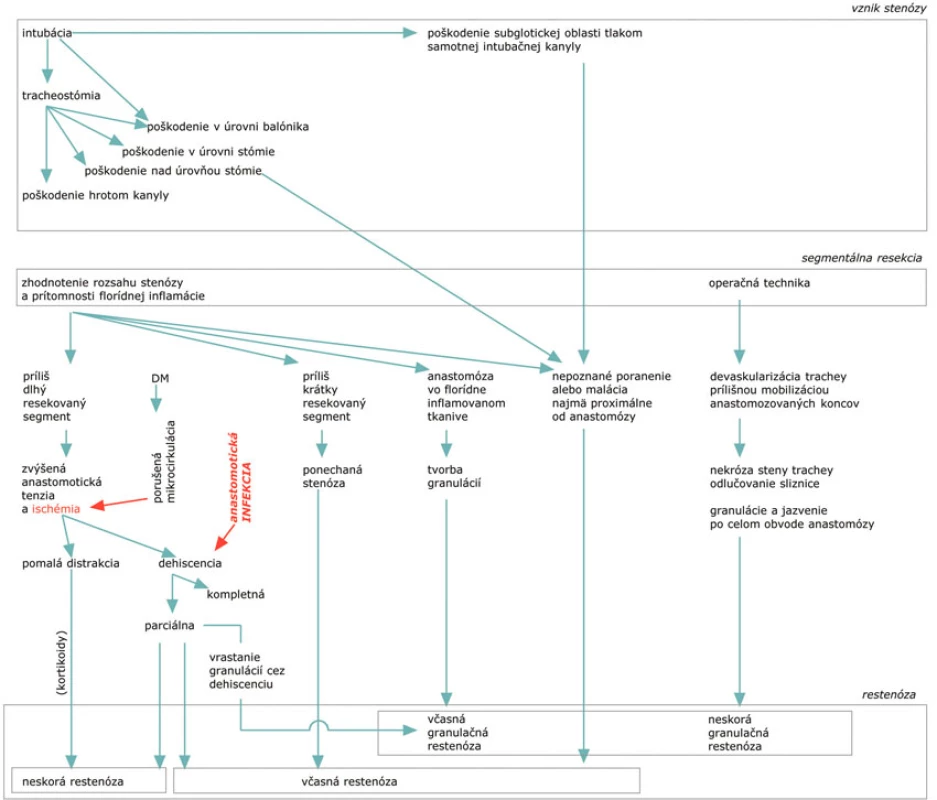
Reresekcia pre restenózu predstavuje ďaleko väčšiu terapeutickú výzvu, než primárna resekcia. Lokálne pomery vôbec nebývajú ideálne následkom pooperačnej peritracheálnej fibrózy, rôzne veľká časť resekovateľnej dĺžky trachey už bola odstránená, predtým nezistená alebo klinicky nemá časť multisegmentálnej stenózy sa môže v neskoršom období začať prejavovať. Uvedené skutočnosti zväčša vedú bezprostredne k voľbe konzervatívnejších opatrení, ako je implantácia T-kanyly či tracheostomickej kanyly, a následne u vhodných pacientov k parastomickej implantácii rebrovej chrupky a neskoršiemu uzáveru tracheofisúry. Určitá časť pacientov s restenózou trachey môže podstúpiť opätovnú segmentálnu resekciu, no uspokojivý alebo dobrý výsledok sa dá dosiahnuť len ich prísnou selekciou, správnym načasovaním a rozsahom výkonu.
PACIENTI, METÓDY A VÝSLEDKY
Primárnu segmentálnu resekciu trachey pre benígnu postintubačnú stenózu považujeme za ideálne jednofázové riešenie poskytujúce veľmi dobré výsledky u pacientov schopných podstúpiť operačný výkon. Sčasti pre nedostupnosť urgentnej rigídnej bronchoskopie na našom pracovisku a sčasti pre dobrú pripravenosť nášho tímu na urgentné resekcie trachey nepovažujeme dilatáciu tracheálnych stenóz za prínosnú. Ani dočasné či permanentné stentovanie benígnych trachálnych stenóz nepovažujeme vzhľadom na veľmi nepriaznivé skúsenosti najmä s metalickými stentami za adekvátne riešenie. Pri porovnaní komplikácií segmentálnej resekcie sme v našom súbore nenašli signifikantný rozdiel medzi výkonmi realizovanými urgentne do 2 hod. a semielektívnymi výkonmi do 12 hod. od prijatia pacienta. Z uvedených dôvodov je naša stratégia zameraná primárne na segmentálnu resekciu priedušnice [8, 9]. V období od r. 1995 do konca roku 2009 sme riešili 249 benígnych tracheálnych stenóz, z toho 169 (68 %) primárnou segmentálnou resekciou s anastomózou end-to-end, zvyšných 80 pacientov malo implantovanú T-kanylu (Tab. 1). Vážne komplikácie hojenia anastomózy malo 9 pacientov (5,3 %). Okrem 3 závažných anastomotických dehiscencií sme zaznamenali 11 pacientov (6,5 %) s restenózou trachey, pričom z nich si ďalšiu intervenciu vyžadovalo 6 pacientov (3,6 %) so závažnou restenózou. Dvaja z nich boli považovaní za vhodných na reresekciu a podstúpili takýto operačný výkon s rôznym časovým odstupom od prvej resekcie (Tab. 2). Ďalší 2 pacienti s restenózou, ktorú sme riešili reresekciou, k nám prišli z iného pracoviska. Jeden z pacientov s parciálnou dehiscenciou po resekcii podstúpil po iniciálnej implantácii T-kanyly oklúziu lalokovou plastikou. Následne sa však objavila pomaly progredujúca restenóza, ktorú sme po 2 rokoch riešili reresekciou. Reresekciu teda podstúpilo 5 pacientov s rôznorodou anamnézou. Dvaja pacienti mali po prechodnom nosičstve T-kanyly obnovenú kontinuitu priedušnice implantovanou perforovanou rebrovou chrupkou, ďalší dvaja sa stali trvalými nosičmi T-kanyly. Dôvodom pre inzerciu T-kanyly miesto pokusu o reresekciu bola manifestácia alebo progresia viacsegmentálnej stenózy či príliš krátka trachea.
Tab. 1. Súbor pacientov so stenózou trachey riešený na Klinike hrudníkovej chirurgie v období 1995–2009 Tab. 1. Patient groups with tracheal stenoses, treated in the Thoracic Surgery Clinic from 1995 to 2009 
Prehľad pacientov s restenózou riešenou reresekciou a výsledky takejto liečby uvádzame v tabuľke 2.
Tab. 2. Prehľad reresekčných výkonov a ich dlhodobých výsledkov Tab. 2. Overview of resection procedures and their long-term outcomes 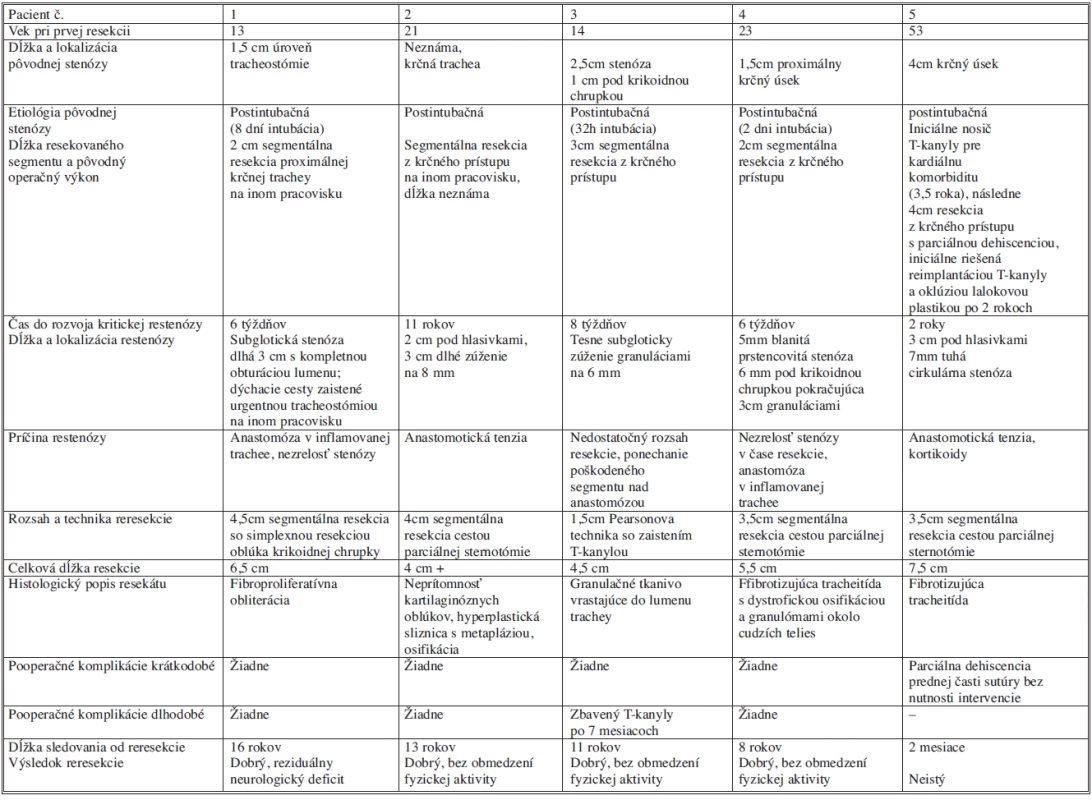
DISKUSIA
Dodržiavanie zákonitostí resekčnej liečby benígnych tracheálnych stenóz identifikovaných a overených autormi resekčných techník na veľkých súboroch pacientov je najlepšou prevenciou poresekčných komplikácií. Dôsledné zhodnotenie nálezu, príprava a plánovanie resekčného výkonu na základe zobrazovacích vyšetrení, dôkladné zhodnotenie intraoperačného nálezu s prípadným ústupom od zamýšľanej resekcie pri rozsiahlejšom postihnutí, vylúčenie malácie v ponechaných častiach trachey, adekvátny rozsah resekcie a adekvátna mobilizácia trachey bez jej zbytočnej devaskularizácie vytvárajú predpoklady pre priaznivý pooperačný priebeh. Dôležité je tiež tracheoskopické zhodnotenie stavu anastomózy na 7. pooperačný deň, ktoré môže odhaliť spočiatku nezávažnú parciálnu dehiscenciu, predisponujúcu pacienta na rozvoj neskorej restenózy [5].
Napriek najlepšej snahe však k včasnej i neskorej restenóze občas dochádza. Skrátená trachea a rozsiahla peritracheálna fibróza robia reresekčný výkon náročnejším oproti pôvodnému, preto k nemu treba pristupovať s náležitým rešpektom a načasovaním. Hoci len 5 naši pacienti z 9 so závažnou restenózou trachey podstúpili reresekciu, na základe vlastných skúseností a literárnych odkazov sme sa pokúsili formulovať zásady indikácie reresekcie (Obr. 3) a jej techniky.
Obr. 3. Algoritmus riešenia restenózy trachey Fig. 3. Algorithm of the tracheal restenosis management 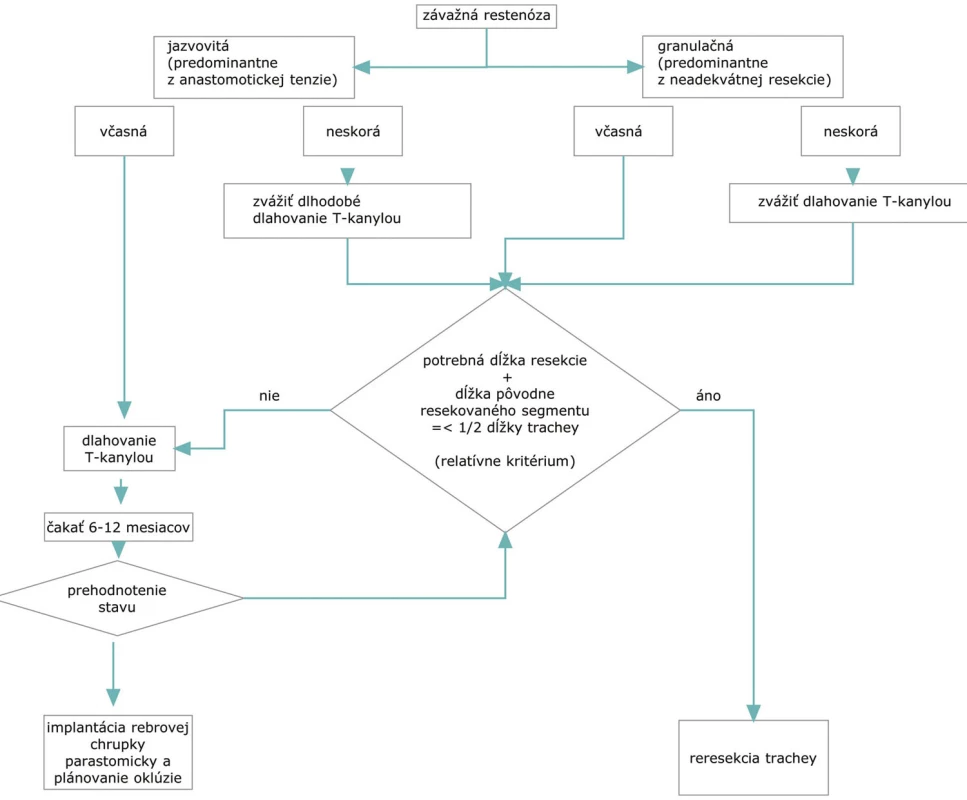
Disekcia v okolí trachey a niekedy aj samotná identifikácia priedušnice po jej predchádzajúcej resekcii je náročnejšia než pri prvej operácii. Namieste je zvýšená opatrnosť pri používaní elektrokoagulácie nielen v blízkosti predpokladaného priebehu rekurentných nervov, nesmierne dôležitých pre finálny úspech výkonu. Použitie veľmi nízkeho výkonu 10–15 W, tesné kopírovanie povrchu samotnej priedušnice a minimalizácia nepotrebnej devaskularizácie hrajú kľúčovú rolu. Bezpečnosť preparácie v blízkosti veľkých ciev pri mobilizácii trachey, najmä a. anonymy, zvyšuje adekvátne rozšírenie prístupu na parciálnu sternotómiu.
Určenie presného rozsahu reresekcie môže byť problematické a veľa pri ňom zohráva skúsenosť operatéra. Pravidlo o šití anastomózy v úplne zdravom teréne neplatí pri reresekciách absolútne a okraje so zhrubnutou sliznicou môžu byť akceptovateľné, pokiaľ je to v záujme minimalizácie napätia sutúry [3]. V dvoch 7 našich prípadoch de facto nemal restenotický segment anatomickú stavbu trachey a teda reresekovaný úsek bol tvorený len fibrotickým tkanivom spájajúcim pomaly sa rozostupujúce konce anastomózy. Takáto menejcennosť môže byť predzvesťou jednoduchšieho priblíženia koncov anastomózy, ale tiež rizika opätovnej pomalej dehiscencie v neskorom pooperačnom priebehu.
Súčet dĺžky pôvodne resekovanej trachey a predpokladanej dĺžky reresekovaného segmentu na základe CT vyšetrenia nemusí byť smerodajný pre už spomenutý charakter steny trachey v mieste stenózy – má teda skôr orientačný význam. Niektorí autori využívajú na odhad využiteľnej dĺžky zdravej časti trachey stanovenie počtu resp. hustoty kartilaginóznych prstencov – ak sú hustejšie pri sebe, svedčí to pre dobrú pozdĺžnu elasticitu priedušnice [5]. Na druhej strane dlhý restenotický segment, prítomnosť viacúrovňovej stenózy, malácia, či nezrelosť restenózy odhalená pred - alebo intraoperačne, sú jasnými signálmi pre voľbu konzervatívneho postupu.
Manévre mobilizujúce larynx odporúčané pri reresekcii dlhších úsekov [3] v našom súbore všetkých tracheálnych resekcií neboli použité ani raz a považujeme ich za problematické z hľadiska rizika pooperačnej aspirácie pri zanedbateľnom znížení anastomotickej tenzie. Preto sme laryngeal drop nepoužili ani pri reresekciách. Je veľmi otázne, či má jeho príležitostná aplikácia v našich podmienkach zmysel. Naproti tomu veľmi účinná a pre odľahčenie anastomózy nevyhnutná je anteflexia krku docielená podložením špeciálneho vankúša a poistená fixáciou kože brady ku koži hrudníka stehmi.
Zastávame názor, že šitie anastomózy jednotlivými stehmi na dištanc je pri resekciách i reresekciách výhodnejšie než pokračujúci steh, pretože umožňuje dosiahnutie lepšej kongruencie anastomozovaných koncov a rozloženie ťahu pri ich približovaní na všetky stehy. Štandardne používame ako šicí materiál Biosyn o hrúbke 3-0, v niektorých prípadoch 2-0 na membranóznu časť anastomózy – najmä pri predpokladanom zvýšenom anastomotickom napätí a z obavy o pretrhnutie stehov uzlených v závere konštrukcie anastomózy.
ZÁVER
Načasovanie reresekcie pri nekritických neskorých restenózach, ktoré pacienta limitujú iba v určitých fyzických aktivitách, sa snažíme oddialiť minimálne o 6–12 mesiacov od prvej resekcie. Fibrotické procesy, či už v dôsledku malácie, nekrózy alebo postupnej dehiscencie, potrebujú pomerne dlhý čas na utíchnutie a mohli by v prípade pretrvávania viesť k nesprávnemu zhodnoteniu potrebného rozsahu výkonu a ohroziť výsledok reresekcie. Kritické stenózy si vyžadujú aktívny prístup, no nie v zmysle urgentnej reresekcie. Bezpečným riešením je dočasné dlahovanie T-kanylou zavedenou cez najpostihnutejší úsek trachey na dobu 6–12 mesiacov a následné opätovné zhodnotenie lokálneho nálezu. Alternatívou odloženej reresekcie potom môže byť parastomická implantácia perforovanej rebrovej chrupky s následnou dvierkovou plastikou a definitívnym uzáverom dýchacích ciest.
V prípade granulačných restenóz u dvoch reresekovaných pacientov sme za príčinu pokladali nezrelosť stenózy a nedostatočné zhodnotenie intraoperačného nálezu pri prvej resekcii. Keďže išlo o mladých pacientov s relatívne krátkymi stenotickými úsekmi a rýchlou progresiou symptómov, k úspešnej reresekcii sme pristúpili po podstatne kratšom čase. Stratégia reintervencie závisí aj od správnej identifikácie príčiny restenózy. Rýchly rast granulácií totiž môže svedčať pre dobrú vaskularizáciu v mieste anastomózy a teda diametrálne odlišný mechanizmus restenózy v porovnaní s ischémiou predominantnou u neskorších restenóz, spôsobenou nadmerným ťahom za anastomózu. „Technickú“ chybu možno predpokladať, ak bol pôvodne resekovaný úsek krátky, ak doba od iniciálneho inzultu po prvú resekciu bola krátka a pri neskúsenosti operatéra.
V štyroch prípadoch bol pooperačný priebeh nekomplikovaný. U týchto štyroch pacientov možno považovať reresekčnú liečbu po 8–16 rokoch za dlhodobo úspešnú, v poslednom riešenom prípade (pacient č. 5 na obr. 4–7) je však prognóza quo ad sanationem najmä pre pretrvávajúce anastomotické napätie neistá a pacientovi môže hroziť definitívna implantácia T-kanyly. T-kanylu, s ktorej využitím máme dlhodobo veľmi priaznivé skúsenosti [10, 11], považujeme za najvhodnejšiu alternatívu resekcie či reresekcie trachey u pacientov z akéhokoľvek hľadiska rizikových na rozsiahlejšie výkony. Nevýhody tracheofisúry a prítomnosti cudzieho telesa v trachee sú zanedbateľné v porovnaní s ohrozením pacienta katastrofickými komplikáciami neadekvátnej segmentálnej resekcie či reresekcie, akou je napríklad kompletná dehiscencia anastomózy riešiteľná len terminálnou tracheostómiou.
Obr. 4. Postupná progresia stenózy v priebehu 4 rokov (pacient č. 5) Fig. 4. Gradual progression of the stenosis during a 4-year period (patient No 5) 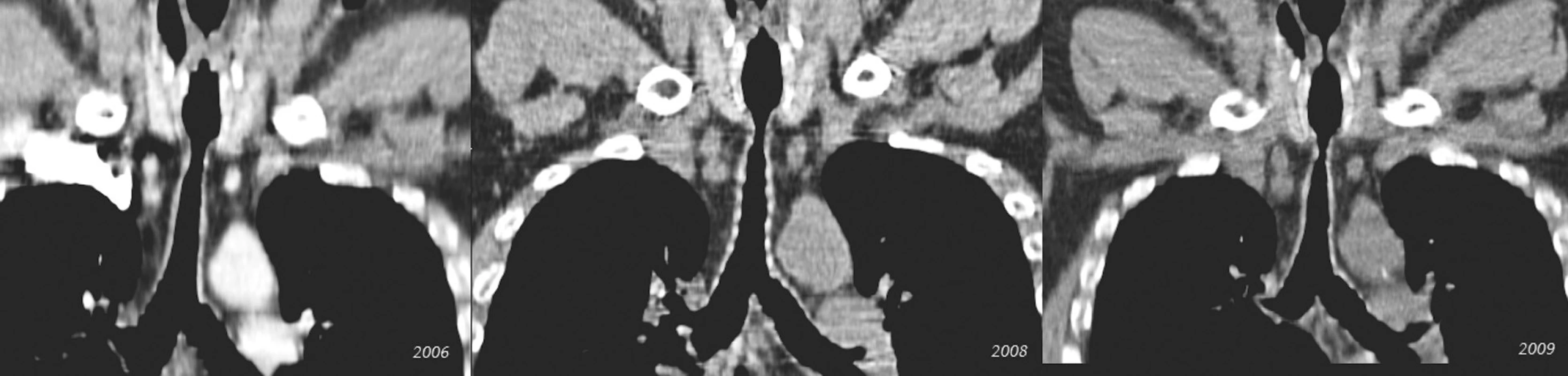
Obr. 5. Stav pred reresekciou (pacient č. 5) Fig. 5. The patient‘s condition prior to the re-resection procedure (patient No 5) 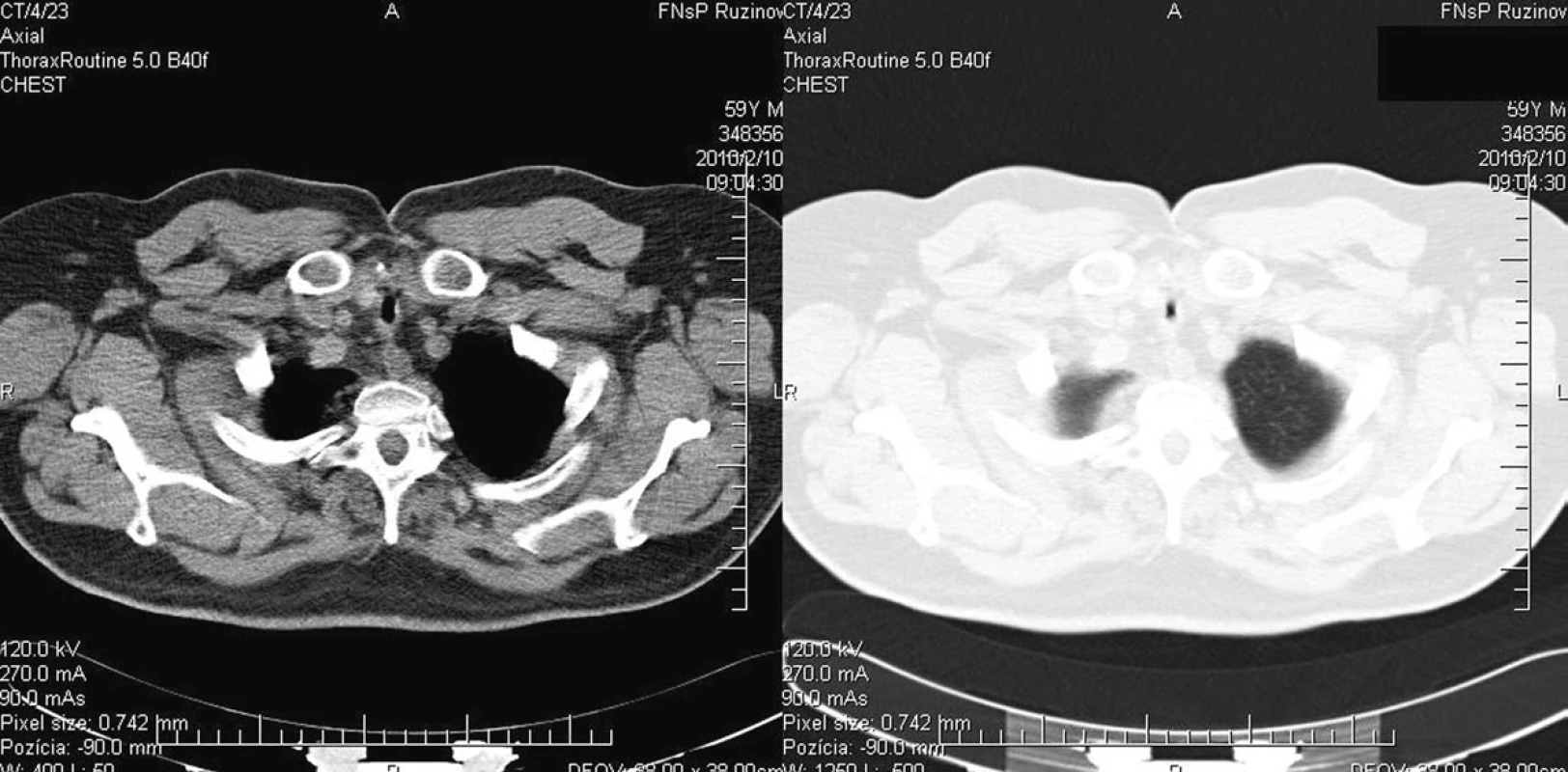
Obr. 6. Preparácia v okolí trachey, osifikačné ložisko odpreparované od trachey v pinzete (pacient č. 5) Fig. 6. Preparation near the trachea, an ossification focus, detached from the trachea held in the pincers (patient No 5) 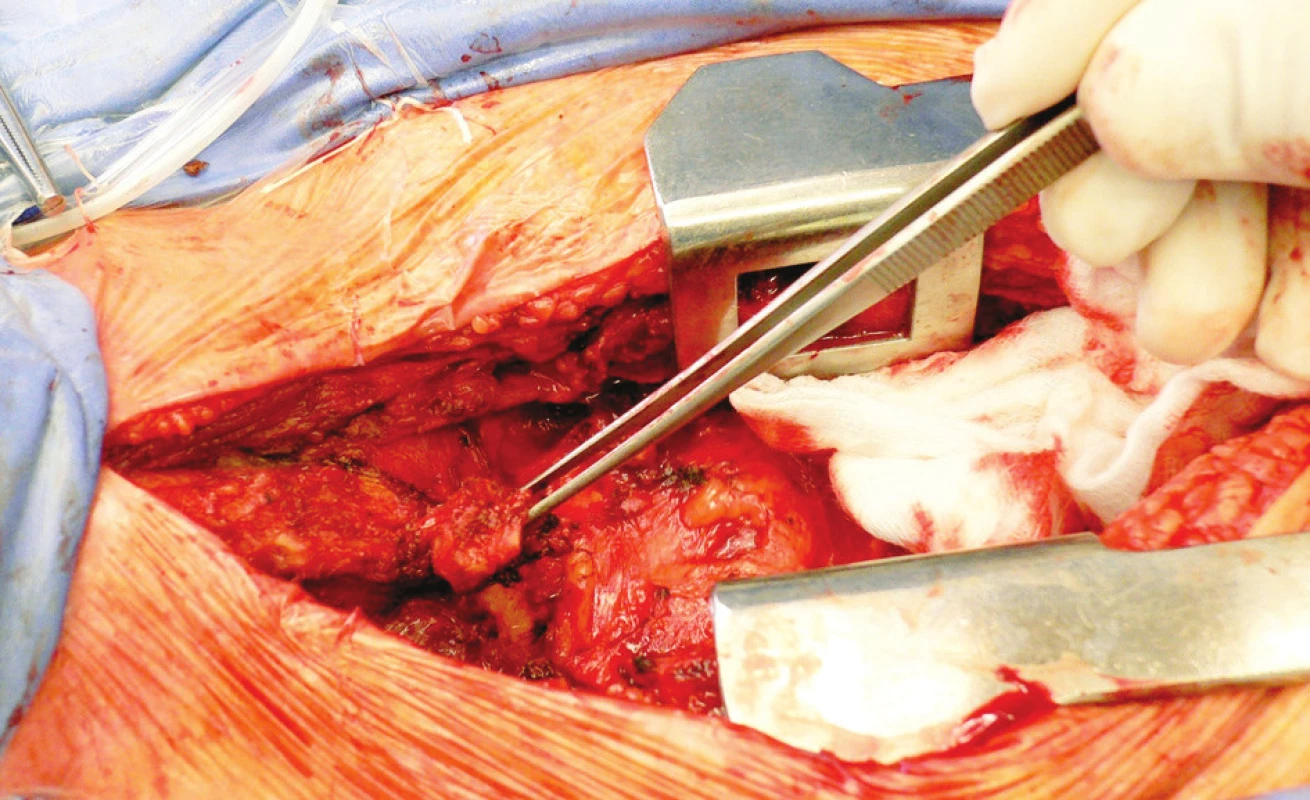
Obr. 7. Terajšia dĺžka trachey od hlasivkovej štrbiny po hlavnú bifurkačnú karinu (pacient č. 5) Fig. 7. The postoperative length of the trachea, from the glottis to the main bifurcation carina (patient No 5) 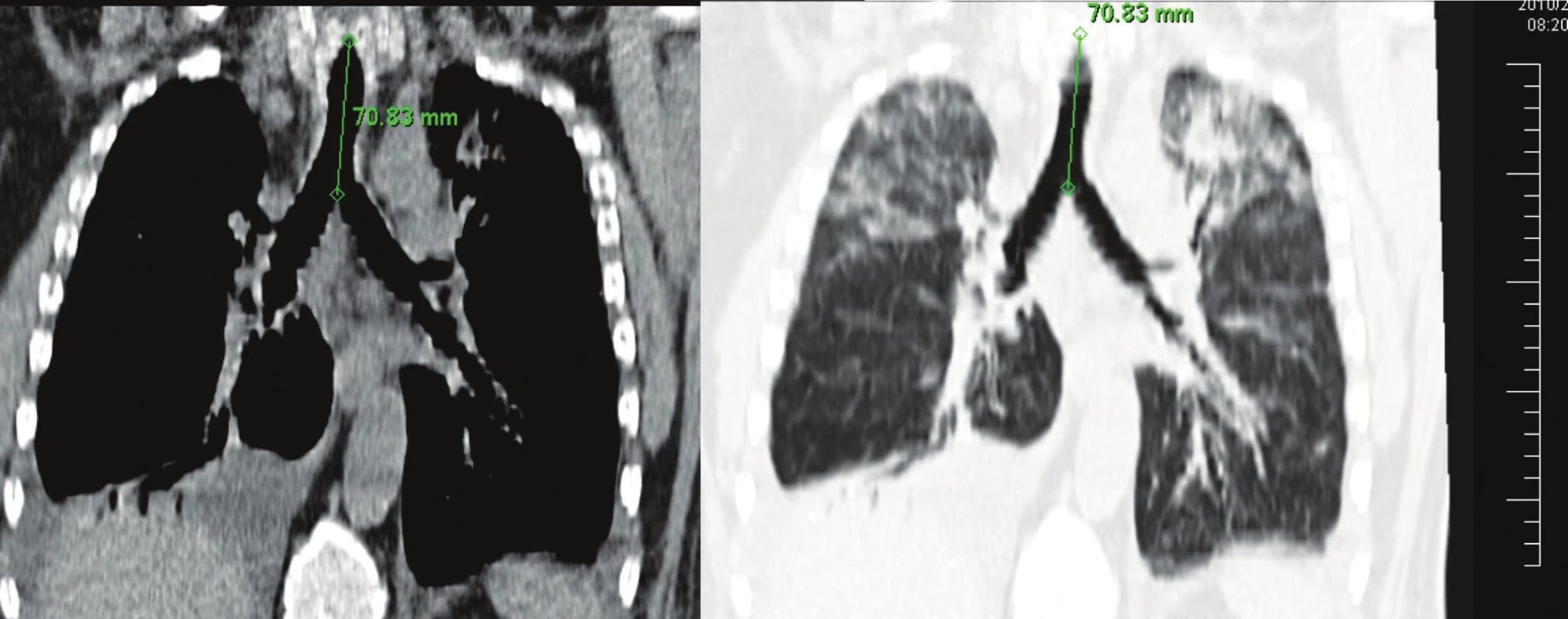
MUDr. Tibor Krajč
Ružinovská 6
826 06 Bratislava
Slovenská republika
e-mail: tiborkrajc@gmail.com
Zdroje
1. Grillo, H. C. Development of tracheal surgery: a historical review. Part 1: techniques of tracheal surgery. The Annals of Thoracic Surgery, 75, 2003, č. 2, s. 610–619.
2. Grillo, H. C. Development of tracheal surgery: a historical review. Part 2: treatment of tracheal diseases. The Annals of Thoracic Surgery, 75, 2003, č. 3, s. 1039–1047.
3. Donahue, D. M., Grillo, H. C., Wain, J. C., et al. Reoperative tracheal resection and reconstruction for unsuccessful repair of postintubation stenosis The Journal of Thoracic and Cardiovascular Surgery, 114, 1997, č. 6, s. 934–939.
4. Grillo, H. C. Complications of tracheal reconstruction. In: H. C. Grillo (zostavovateľ) Surgery of the trachea and bronchi. Hamilton, Ontario, USA: BC Decker Inc, 2004, s. 483–497.
5. Wright, C. D., Grillo, H. C., Wain, J. C., et al. Anastomotic complications after tracheal resection: Prognostic factors and management. The Journal of Thoracic and Cardiovascular Surgery, 128, 2004, č. 5, s. 731–739.
6. Grillo, H. C., Donahue, D. M., Mathisen, D. J., et al. Postintubation tracheal stenosisTreatment and results. The Journal of Thoracic and Cardiovascular Surgery, 109, 1995, č. 3, s. 486–493.
7. Abbasidezfouli, A., Akbarian, E., Shadmehr, M. B., et al. The etiological factors of recurrence after tracheal resection and reconstruction in post-intubation stenosis. Interactive CardioVascular and Thoracic Surgery, 9, 2009, č. 3, s. 446–449.
8. Haruštiak, S. Zkušenosti s chirurgickou léčbou trachey. In: M. Hájek, J. Drábková, S. Haruštiak, M. Marel a J. Vomela (zostavovatelia), Kritická onemocnění průdušnice a jejich léčení. Praha: Grada Publishing, 2000, s. 97–109.
9. Krajc, T., Janik, M., Benej, R., et al. Urgent segmental resection as the primary strategy in management of benign tracheal stenosis. A single center experience in 164 consecutive cases. Interactive CardioVascular and Thoracic Surgery, 9, 2009, č. 6, s. 983–989.
10. Haruštiak, S. T-kanyla v liečbe tracheálnych stenóz. In: P. Pafko a S. Haruštiak (zostavovatelia), Praktická chirurgie trachey. Praha: Galén, 2001, s. 105–111. 10
11. Pereszlenyi, A., Igaz, M., Majer, I., et al. Role of endotracheal stenting in tracheal reconstruction surgery—retrospective analysis. European Journal of CardioThoracic Surgery, 25, 2004, č. 6, s. 1059–1064.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Recenze
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2010 Číslo 8- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Klinický stav pacientov s defektami neurálnej rúry
- Možnosti a výsledky chirurgického riešenia benígnej tracheoezofageálnej fistuly
- Riešenie restenózy po segmentálnej resekcii pre postintubačné poranenie trachey
- Akutní tyroidektomie pro mechanický syndrom při toxické nodózní strumě – kazuistika
- Alternativní autologní tepenný štěp v kardiovaskulární chirurgii
- Použití V.A.C. systému při léčbě infikované cévní protézy – kazuistika
- Vacuum sealing v terapii a prevencii protetickej infekcie – kazuistika
- Ako dlho čakať s operáciou pre nekrotizujúcu pankreatitídu?
- Suplementácia selénu u pacientov s ťažkou akútnou pankreatitídou
- Syndroma caudae equinae zriedkavej etiológie
- Recenze
- Spomienka na primára MUDr. Jiřího Štekla
- Vzpomínka na prim. MUDr. Vladimíra Motyčku, CSc.
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Syndroma caudae equinae zriedkavej etiológie
- Možnosti a výsledky chirurgického riešenia benígnej tracheoezofageálnej fistuly
- Ako dlho čakať s operáciou pre nekrotizujúcu pankreatitídu?
- Akutní tyroidektomie pro mechanický syndrom při toxické nodózní strumě – kazuistika
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



