-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Přežívání pacientů s radikálně neresekabilním karcinomem pankreatu
The survival of patients with radically non-resectable pancreatic cancer
Introduction:
Pancreatic cancer (PDAC) is one of the most aggressive malignancies. Its poor prognosis is due to a combination of various factors, mainly aggressive biology of the tumour, non-specific symptoms in early stages, their underestimation, prolonged time to diagnosis and late onset of treatment. The majority of patients are diagnosed in an advanced stage of the disease. Median survival of these patients ranges from 2−11 months. The most common consequences of locally advanced disease that require intervention include obstruction of the duodenum and biliary obstruction. The purpose of our study was to analyze the survival of patients with radically inoperable PDAC undergoing palliative surgery or exploration with biopsy, and to evaluate the influence of patient and tumour factors and treatment modalities on survival.Methods:
In our retrospective study we included all patients with radically inoperable PDAC undergoing a non-radical surgical intervention between 01 January 2006 and 31 December 2014. Patient age, histopathological findings, surgical and oncological treatment and survival were included in the analysis. The results were statistically processed and evaluated using IBM SPSS Statistics software version 22 (USA).Results:
184 patients with radically inoperable PDAC, 105 males and 79 females, were included in our study. Mean age of the patients was 64 years and most patients presented with stage IV of the disease. Mean survival time was 7.04 months and median 4.7 months.Conclusion:
We determined a statistically significant influence of the following factors on patient survival: sex, stage, presence of distant metastases at the time of surgery and oncological treatment administration. Mean and median survival of patients with radically inoperable tumours matches global statistics.Key words:
pancreatic cancer – radically non-resectable – palliative surgery – survival
Autoři: L. Bébarová 2; P. Skalický 2
; Dušan Klos 1
; R. Havlík 1; Č. Neoral 1; J. Zapletalová 3; M. Loveček 2
Působiště autorů: I. chirurgická klinika FN Olomouc přednosta: prof. MUDr. Č. Neoral, CSc. 1; I. chirurgická klinika LF Univerzity Palackého Olomouc přednosta: prof. MUDr. Č. Neoral, CSc. 2; Ústav lékařské biofyziky LF Univerzity Palackého a FN Olomouc přednostka: prof. RNDr. H. Kolářová, CSc. 3
Vyšlo v časopise: Rozhl. Chir., 2016, roč. 95, č. 6, s. 222-226.
Kategorie: Původní práce
Souhrn
Úvod:
Adenokarcinom pankreatu (PDAC) je jedním z nejagresivnějších maligních onemocnění. Jeho špatná prognóza je dána kombinací různých faktorů, mezi něž patří agresivní biologie onemocnění, nespecifické či chybějící příznaky v časných stadiích, jejich nedocenění, protrahovaná diagnostika a zpoždění v zahájení léčby. Většina pacientů je diagnostikována již v pokročilém stadiu onemocnění. Medián přežití u těchto pacientů se pohybuje mezi 2 a 11 měsíci. Nejčastějšími důsledky lokálně pokročilého onemocnění, které si vynutí intervenci, jsou obstrukce žlučových cest a duodena. Cílem práce byla analýza přežívání pacientů s radikálně inoperabilním PDAC, kteří podstoupili paliativní chirurgický výkon či exploraci s biopsií, stanovení vlivu faktorů pacienta, nádoru a léčebné modality na délku přežití.Metody:
Jedná se o retrospektivní analýzu souboru pacientů s inoperabilním PDAC, kteří podstoupili neradikální chirurgickou intervenci v letech 2006–2014. Předmětem analýzy byly věk, histopatologické nálezy, chirurgická a onkologická léčba a doba přežití. Výsledky byly statisticky zpracovány a vyhodnoceny pomocí softwaru IBM SPSS Statistics verze 22 (USA).Výsledky:
Soubor tvořilo celkem 184 pacientů (105 mužů, 79 žen) s radikálně inoperabilním PDAC. Průměrný věk byl 64 let a převažovali pacienti s onemocněním ve stadiu IV. Průměrná délka přežití byla 7,04 měsíce, medián 4,7 měsíce.Závěr:
Byl zjištěn statisticky signifikantní vliv pohlaví, stadia onemocnění, přítomnosti vzdálených metastáz v době operace a podání onkologické léčby na přežívání těchto pacientů. Průměrná délka i medián přežití pacientů s radikálně inoperabilním tumorem v našem souboru koresponduje s výsledky podobných studií.Klíčová slova:
karcinom pankreatu – radikálně neresekabilní – paliativní chirurgie – přežitíÚvod
Adenokarcinom pankreatu (PDAC) je jedním z nejagresivnějších maligních onemocnění. V Evropě je ročně zaznamenáno kolem 100 000 nově diagnostikovaných pacientů a nejvyšší incidence je pak v současné době v České republice [1]. V roce 2012 dosáhla 19/ /100 000 obyvatel a mortalita pak téměř 17/100 000 obyvatel, což odpovídá 2015, respektive 1744 pacientům [2]. Jedinou potenciálně kurativní možností léčby je radikální resekční výkon [3]. Téměř polovina všech pacientů v roce 2012 však byla diagnostikována ve stadiu III a IV, tedy s lokálně pokročilým (III) či lokálně inoperabilním nebo metastatickým onemocněním (IV) [2]. Medián přežití u těchto pacientů se pohybuje mezi 2–11 měsíci [4].
Intervence u pacientů s radikálně neresekabilním PDAC je ve většině případů vynucena symptomy vyplývajícími z lokálního růstu tumoru způsobujícího obstrukci žlučových cest či duodena. Až u 90 % pacientů s tumorem lokalizovaným v hlavě pankreatu dochází k rozvoji obstrukčního ikteru [5], u 2−25 % pacientů dochází ke vzniku pasážových obtíží na podkladě obstrukce duodena [6,7]. Přestože v řešení těchto stavů zejména v posledních letech jsou preferovány minimálně invazivní metody, je chirurgická léčba stále jednou z možností paliativní léčby karcinomu pankreatu [8,9]. Chirurgická léčba biliární obstrukce spočívá ve vytvoření tzv. biliodigestivní spojky (choledochoduodenoanastomóza – CHDA, hepatikojejunoanastomóza – HJA), obvykle doplněné o cholecystektomii. V případě obstrukce duodena je metodou volby gastroenteroanastomóza GEA. Primárním cílem paliativní léčby je především zlepšení nebo alespoň zachování kvality života pacientů. Optimálně zvolený algoritmus péče o pacienta s radikálně neresekabilním PDAC, a to včetně onkologické léčby, může život jak zkvalitnit, tak také prodloužit [10,11,12,13].
Cílem práce byla analýza přežívání pacientů s radikálně inoperabilním PDAC, kteří podstoupili neradikální chirurgickou léčbu a stanovení vlivu faktorů pacienta, nádoru a léčebné modality na délku jejich přežití.
Metody
Do souboru byli zařazeni všichni pacienti s radikálně neresekabilním a/nebo diseminovaným PDAC, kteří podstoupili chirurgickou intervenci na I. chirurgické klinice LF UP a FN v Olomouci v letech 2006–2014. Samostatně pak byly analyzovány dvě skupiny pacientů: 1. spojkové operace, 2. explorace a biopsie z tumoru či metastázy.
V obou skupinách byl analyzován věk pacientů v době operace, základní histopatologická data – grading a staging tumoru, typ operace, údaj o onkologické léčbě a délka přežití. Údaj o datu úmrtí byl získán z nemocničního informačního systému, od praktického lékaře či přímo od zdravotní pojišťovny. Data byla statisticky zpracována a vyhodnocena s použitím statistického softwaru IBM SPSS Statistics verze 22 (USA). Přežití bylo hodnoceno pomocí Kaplan-Meierovy analýzy. Vliv vybraných parametrů na přežívání pacientů byl posouzen pomocí log-rank testu. Normalita dat byla ověřena pomocí Shapiro-Wilk testu a testy byly dělány na hladině signifikance 0,05.
Výsledky
V letech 2006–2014 bylo celkem operováno 369 pacientů s PDAC, z toho 184 pacientů (105 mužů, 79 žen) podstoupilo neradikální chirurgický výkon z důvodu lokální inoperability či generalizace onemocnění. U 111 (60,3 %) pacientů se jednalo o paliativní spojkovou operaci, u 73 (39,7 %) pacientů byla provedena explorace s odběrem bioptického materiálu. Průměrný věk operovaných pacientů byl 64,3±9,7 a medián 65 let (rozmezí 37–91 let). Nejčastějším paliativním výkonem byla zadní retrokolická gastroenteroanastomóza, která byla provedena u 54 (48,6 %) pacientů. Biliodigestivní spojka v podobě HJA či CHDA byla založena u 31 (27,9 %) pacientů, kombinace GEA a biliodigestivní spojky byla provedena u 26 (23,4 %) pacientů. Indikací k provedení spojkové operace byla vždy neprůchodnost duodena, žlučovodu nebo kombinace obou. V obou souborech převažovali pacienti ve stadiu onemocnění IV – v souboru paliativně operovaných 68 (61,3 %) pacientů, v souboru explorovaných 53 (72,6 %) pacientů, celkem tedy 121 (65,8 %) pacientů. Ve skupině paliativně operovaných pacientů mělo vzdálené metastázy v době operace 59 (53,2 %) pacientů, ve skupině explorovaných 53 (72,6 %) pacientů, celkem tedy 112 (60,9 %) pacientů. Onkologickou léčbu podstoupilo 53 (47,7 %) paliativně operovaných a 50 (80,6%) explorovaných pacientů, celkem tedy 103 (56 %) pacientů (Tab. 1). Údaje o datu úmrtí byly získány u 100 % pacientů. Průměrná délka přežití u neradikálně operovaných pacientů byla 7,04 měsíce, medián 4,73 měsíce. Průměrná délka přežití u neradikálně operovaných žen byla signifikantně delší než u neradikálně operovaných mužů − 8,35 měsíce u žen, 6,06 měsíce u mužů (p=0,021) (Graf 1). Průměrná délka přežití u neradikálně operovaných pacientů pod 65 let nebyla signifikantně delší než délka přežití u pacientů nad 65 let (p=0,714). Pacienti s nízce diferencovaným tumorem, kteří podstoupili neradikální chirurgický výkon, přežívali průměrně 6,6 měsíce, se středně diferencovaným tumorem 6,12 měsíce a s dobře diferencovaným tumorem 11,3 měsíce (p=0,235). Signifikantně delší přežívání bylo prokázáno u stadia 2 ve srovnání se stadiem 3 (p=0,049), resp. ve srovnání se stadiem 4 (p=0,045) (Graf 2). U neradikálně operovaných pacientů, kteří podstoupili onkologickou léčbu, byla průměrná délka přežití 9,73 měsíce a medián 7,92 měsíce, zatímco u pacientů bez onkologické léčby byla průměrná délka přežití jen 2,72 měsíce a medián 1,64 měsíce (p=0,0001) (Graf 3). Neradikálně operovaní pacienti, u nichž byly v době operace přítomny vzdálené metastázy (M1), měli průměrnou délku přežití 6,27 měsíce, pacienti bez metastáz (M0) 8,84 měsíce (p=0,019) (Graf 4). Všechny výše uvedené výsledky jsou shrnuty v tabulce (Tab. 2). Třicetidenní mortalita u paliativně operovaných pacientů byla 12,6 %, u explorovaných pacientů 8,2 %.
Tab. 1. Základní charakteristiky souboru neradikálně operovaných pacientů Tab. 1: Basic characteristics of the group of non-radically operated patients with PDAC 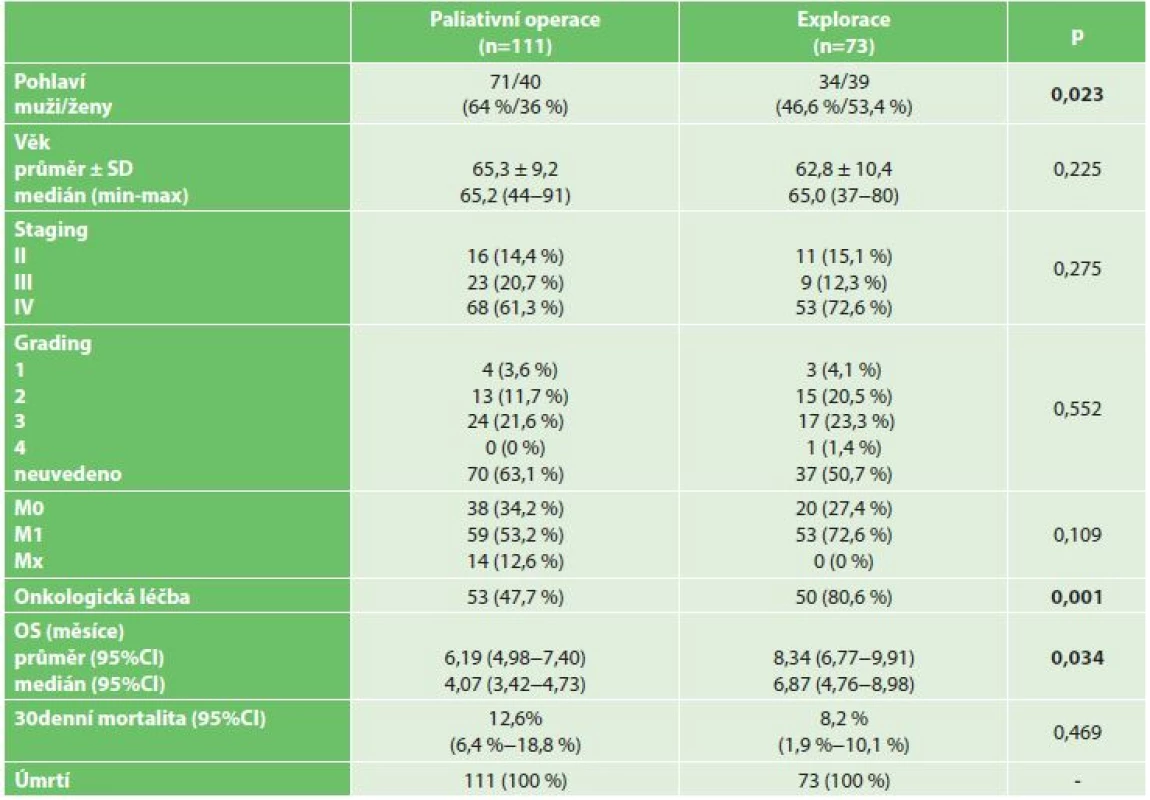
Tab. 2. Přežívání pacientů s PDAC v měsících Tab. 2: Survival of non-radically operated patients with PDAC in months 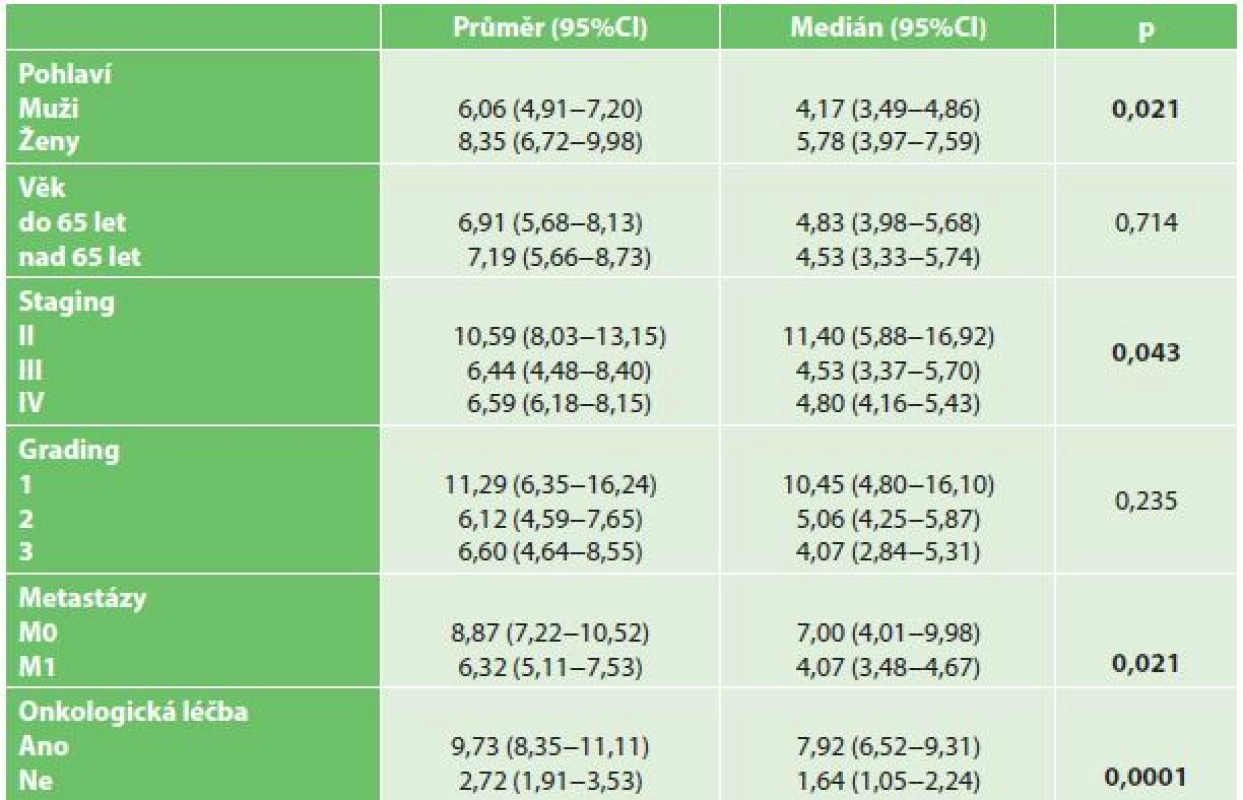
Graf 1. Vliv pohlaví na přežívání neradikálně operovaných pacientů Graph 1: The effect of sex on the survival of non-radically operated patients with PDAC 
Graf 2. Vliv stadia onemocnění na přežívání neradikálně operovaných pacientů Graph 2: The effect of disease stage on the survival of non-radically operated patients with PDAC 
Graf 3. Vliv onkologické léčby na přežívání neradikálně operovaných pacientů Graph 3: The effect of oncological treatment on the survival of non-radically operated patients with PDAC 
Graf 4. Vliv přítomnosti metastáz na přežívání neradikálně operovaných pacientů Graph 4: The effect of metastases on the survival of non-radically operated patients with PDAC 
Diskuze
Etiologie PDAC není zcela jednoznačná. Jedná se o onemocnění multifaktoriální, na jehož vzniku, rozvoji a prognóze se podílí celá řada faktorů vnitřních i vnějších, ovlivnitelných i neovlivnitelných. Z demografických faktorů, tedy neovlivnitelných, hrají roli věk, pohlaví, rasa a některá hereditární či vrozená onemocnění. Jen asi 10 % pacientů s karcinomem pankreatu je mladších 50 let, onemocnění je častější u žen a mortalita vyšší v černé populaci. Z faktorů více či méně ovlivnitelných jsou to především abúzus alkoholu, kouření, stravovacích návyků a pracovní expozice kancerogenním látkám [14,15].
Důležitým aspektem se zásadním vlivem na prognózu nemocných je stadium onemocnění, respektive možnost radikální léčby. Pacientů, kterým tato léčba může být nabídnuta, je pouze okolo 20 %. Asi u 30 % nemocných je onemocnění v době stanovení diagnózy již lokálně pokročilé a až polovina nemocných je diagnostikována ve stadiu metastatického onemocnění [2,5,10,11]. Léčba v tomto stadiu již nemá kurativní potenciál, a jedná se tedy o paliativní postupy s cílem udržet či zlepšit kvalitu života pacienta, případně jej prodloužit [9].
V našem souboru se o lokálně pokročilé (stadium III) či metastatické onemocnění (stadium IV) jednalo v 83 % případů. Relativně vysoké procento neradikálně operovaných pacientů ve stadiu II je dáno metodikou, kdy všichni pacienti byli pro účely jednotné statistiky klasifikováni podle sedmé edice UICC (2009). Pacienti, u kterých byla peroperačně zjištěna invaze do horní mezenterické žíly či okolních orgánů bez invaze do arteriálních struktur, byli proto hodnoceni jako T3. Tito pacienti však byli operováni v době platnosti šesté edice UICC (2002), kdy invaze tumoru do venózních struktur a okolních orgánů byla považována za lokálně inoperabilní stav, tedy T4 (stadium IVa).
V našem souboru byl prokázán statisticky signifikantní vliv stadia onemocnění, přítomnosti vzdálených metastáz v době operace a podání onkologické léčby na přežívání pacientů s radikálně inoperabilním PDAC. Signifikantně delší přežívání bylo rovněž zjištěno u žen. Vzhledem ke srovnatelné incidenci PDAC v ČR u mužů i žen a chybějící signifikanci pohlaví coby faktoru přežívání u radikálně operovaných pacientů s PDAC ve stejném sledovaném období [13] se toto prozatím nepodařilo uspokojivě vysvětlit. Naopak nebyl prokázán statisticky signifikantní vliv věku a stupně diferenciace tumoru. Statistické výsledky týkající se vlivu gradingu však mohou být ovlivněny faktem, že u velkého procenta pacientů tento parametr nebyl vůbec hodnocen.
Nejčastějším důvodem pro chirurgickou intervenci v rámci paliativní léčby PDAC je neprůchodnost duodena, žlučových cest nebo obou, případně nutnost odběru validní biopsie k histologickému vyšetření. I v této oblasti se ale význam chirurgické intervence postupně snižuje. Především v terapii obstrukce žlučových cest se dnes významněji než chirurgie uplatňují metody miniinvazivní. Důvodem jsou pokroky v oblasti intervenční radiologie a endoskopie, které umožňují bezpečně a efektivně zajistit drenáž žlučových cest, aniž by bylo nutné vystavit pacienta rizikům vyplývajícím z chirurgického výkonu. Morbidita a mortalita po paliativních chirurgických výkonech je poměrně vysoká a pohybuje se kolem 20 až 30 %, respektive 15−20 % [5,6,7,16,17]. I v našem souboru byla 30denní mortalita relativně vysoká (12,6 % a 8,2 % oproti 1,4 % u radikálních resekcí pro PDAC) jak v důsledku pooperačních komplikací, tak v důsledku již vstupně špatného celkového stavu pacientů [13]. Hlavními pooperačními komplikacemi vedoucími k úmrtí byly u paliativně operovaných pacientů sepse na podkladě pneumonie, multiorgánové selhání a dehiscence anastomózy žlučových cest s následným rozvojem cirkumskriptní či difuzní peritonitidy. I přesto má chirurgie i nadále své místo v managementu radikálně neřešitelných tumorů pankreatu [5,9].
Medián přežití u pacientů s radikálně inoperabilním tumorem se pohybuje mezi 2 a 11 měsíci [4,10,11,12,18]. Zásadními prognostickými faktory jsou především přítomnost vzdálených metastáz v době stanovení diagnózy a podání onkologické léčby, ať už chemoterapie, nebo chemoradioterapie [11,12,13,19,20]. Samotná radikální neřešitelnost onemocnění však není automatickou indikací k podání onkologické léčby. Je nutné zvážit benefity a také celkový stav pacienta, jehož prospěch a kvalita života by měly být prioritou zvažované léčby [21]. Současně s postupným pronikáním k biologické podstatě karcinomů jako takových jsou objevovány další léčebné modality, kterých by bylo možno v budoucnosti využít. Jedná se především o biologickou léčbu specifickými protilátkami, které by měly potenciál ovlivnit nejen lokálně pokročilé, ale i metastatické onemocnění [11,22].
Závěr
PDAC je velmi agresivním maligním onemocněním se špatnou prognózou. Tato je důsledkem často pozdní diagnostiky zapříčiněné asymptomatickým počátečním průběhem onemocnění nebo podceněním, nebo spíše nerozeznáním nespecifických příznaků. Z celkového počtu 369 pacientů s PDAC operovaných na I. chirurgické klinice v letech 2006–2014 bylo téměř 50 % pacientů operováno neradikálně v důsledku lokálně pokročilého nebo metastatického onemocnění. Průměrná délka i medián přežití pacientů s radikálně inoperabilním tumorem v našem souboru odpovídá výsledkům podobných studií, stejně jako statisticky signifikantní vliv stadia onemocnění, přítomnosti vzdálených metastáz a podání onkologické léčby na přežívání těchto pacientů.
Přestože prognóza pacientů s PDAC, zejména radikálně inoperabilních, je velmi špatná, je možno optimální volbou terapie nejen prodloužit přežívání těchto pacientů, ale zároveň jim zajistit i dostatečnou kvalitu života.
Součástí paliativní léčby PDAC je i nadále léčba chirurgická, spočívající zejména v zajištění průchodnosti trávicího traktu formou gastroenteroanastomózy u lokálně pokročilých tumorů. Vzhledem k zátěži pacienta a riziku komplikací jsou však v dnešní době upřednostňovány spíše metody miniinvazivní a intervenčně-radiologické a chirurgický výkon se stává až poslední možností.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.MUDr. Linda Bébarová
Studentská 27
796 01 Prostějov
e-mail: nabaa@centrum.cz
Zdroje
1. Ferlay J, Steliarova-Foucher E, Lortet-Tieulent J, et al. Cancer incidence and mortality patterns in Europe: Estimates for 40 countries in 2012. European Journal of Cancer 2013;49 : 1374−1403.
2. www.svod.cz
3. Ryska M, Strnad R, Bělina F, et al. Radikální resekce u nemocných s karcinomem hlavy pankreatu. Retrospektivní analýza přežívání u souboru 307 nemocných. Rozhl Chir 2007;86 : 432−9.
4. Richter A, Niedergethmann M, Sturm JW, et al. Long-term results of partial pancreaticoduodenectomy for ductal adenocarcinoma of the pancreatic head: 25-year experience. World J Surg 2003;27 : 324−9.
5. Neoptolemos JP, Urrutia R, Abbruzzese JL, et al. Pancreatic Cancer. Springer Science+Business Media 2010.
6. Shah A, Fehmi A, Savides TJ. Increased rates of duodenal obstruction in pancreatic cancer patients receiving modern medical management. Digestive Diseases and Sciences 2014; 59 : 2294−8.
7. Tender DA. Malignant gastric outlet obstruction: bridging another divide. Am J Gastroenterol 2002;97 : 4−6
8. Ducreux M, Cuhna A, Caramella C, et al. Cancer of the pancreas: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology 2015;26 : 56−68.
9. Čečka F, Jon B, Dvořák J, et al. Paliativní chirurgická léčba nádorů pankreatu a periampulární oblasti. Klin Okol 2012;25 : 117−23.
10. Malik NK, May KS, Chandrasekhar R, et al. Treatment of locally advanced unresectable pancreatic cancer: a 10-year experience. J Gastrointest Oncol 2012;3 : 326−34.
11. Willet CG, Czito BG, Bendell JC, et al. Locally advanced pancreatic cancer. Journal of clinical oncology 2005;23 : 4538−44.
12. Sultana A, Smith CT, Cunningham D, et al. Meta-analyses of chemotherapy for locally advanced and metastatic pancreatic cancer. Journal of clinical oncology 2007;25 : 2607−15.
13. Loveček M, Skalický P, Klos D, et al. Resekabilní karcinom pankreatu – 5leté přežití. Rozhl Chir 2015;94 : 470−6.
14. Li D, Xie K, Wolff R, et al. Pancreatic cancer. The Lancet 2004;363 : 1049−57.
15. Lowenfels AB, Maisonneuve P. Epidemiology and risk factors for pancreatic cancer. Best practice and research clinical gastroenterology 2006;20 : 197−209.
16. Bakkevold KE, Kambestad B. Morbidity and mortality after radical and palliative pancreatic cancer surgery – risk factors influencing the short-term results. Annals of Surgery 1993;217 : 356−8.
17. Wong YT, Brams DM, Munson L, et al. Gastric outlet obstruction secondary to pancreatic cancer. Surg Endosc 2002;16 : 310−2.
18. Spinelli GP, Zullo A, Romiti A, et al. Long-term survival in metastatic pancreatic cancer. A case report and review of the literature. Journal of Pancreas 2006;7 : 486−91.
19. Vincent A, Herman J, Schulick R, et al. Pancreatic cancer. The Lancet 2011;378 : 607−20.
20. Glimelius B, Hoffman K, Sjoden PO, et al. Chemotherapy improves survival and duality of life in advanced pancreatic and biliary cancer. Annals of Oncology 1996;7 : 593−600.
21. Ryska M, Dušek L, Pohnán R, et al. Kvalita života je důležitým faktorem indikační rozvahy u nemocných s pokročilým karcinomem pankreatu – multicentrická prospektivní studie. Rozhl Chir 2012;92 : 199−208.
22. Hucl T. Cílená léčba karcinomu pankreatu - minulost či budoucnost? Gastroent Hepatol 2013;67 : 366−76.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Personalizovaná medicína?Článek Jubileum
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2016 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Personalizovaná medicína?
- Léčba akutní pooperační bolesti po torakotomii – současné možnosti
- Jubileum
- Přežívání pacientů s radikálně neresekabilním karcinomem pankreatu
- Laparoskopická resekční rektopexe v léčbě obstrukčního defekačního syndromu
- Cievne plastiky a úpravy ciev u pacientov pri transplantácii obličiek v 10 ročnom sledovaní
- Alveolární echinokokóza – vzácné onemocnění s problematickou diferenciální diagnostikou
- Videothorakoskopické odstranění mediastinálně uloženého adenomu příštítného tělíska při primární hyperparathyreóze
- Intraparietální hemoragie tenkého střeva při antikoagulační terapii pacienta jako neobvyklá příčina hemoperitonea
-
Odcházení v chirurgii 2
k editorialu Odcházení v chirurgii, Rozhl Chir 5;96:175−176
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Laparoskopická resekční rektopexe v léčbě obstrukčního defekačního syndromu
- Cievne plastiky a úpravy ciev u pacientov pri transplantácii obličiek v 10 ročnom sledovaní
- Léčba akutní pooperační bolesti po torakotomii – současné možnosti
- Videothorakoskopické odstranění mediastinálně uloženého adenomu příštítného tělíska při primární hyperparathyreóze
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



