-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Bipolární plazmatická vaporizace prostaty při léčbě symptomatického zvětšení prostaty: klinické výsledky po dvou letech sledování
Bipolar plasma vaporization of prostate for symptomatic large benign prostatic enlargement: two-year clinical results
Big benign prostate enlargement (BPE) has always been a difficult condition to treat for urologists. Although transurethral resection of prostate (TURP) is the gold standard for BPE, even TURP is known to associate with high complication rate. We explore the use of bipolar transurethral electrovaporization of prostate (bipolar TUEVP) to tackle this surgical problem and reported our 2-year follow up results. We found good peri-operative results with favorable blood loss and hospital stay results, as well as clinical improvement over the voiding status of the patients in the first year. However, the clinical effect wore off after 2-year’s follow up. We conclude that bipolar TUEVP mono-therapy, should be indicated for selected patients who require a safe surgery to earn a relatively short period of relief from bladder outlet obstruction due to a big prostate.
Key words:
benign prostatic enlargement, bipolar, transurethral, electrovaporization
Autoři: W. S. Chan; C. Kan
Vyšlo v časopise: Urol List 2013; 11(1): 55-59
Souhrn
Rozsáhlé benigní zvětšení prostaty (BPE) představuje pro urology i nadále komplikované onemocnění. Ačkoli transuretrální resekce prostaty (TURP) je zlatým standardem pro léčbu BPE, i tato technika je spojena s vysokou mírou komplikací. Ve snaze překonat tento problém se v tomto článku zabýváme bipolární transuretrální elektrovaporizací prostaty (bipolární TUEVP) a uvádíme výsledky z našeho centra po dvou letech sledování. Během prvního roku jsme zaznamenali příznivé peroperační výsledky s malou krevní ztrátou a krátkou hospitalizací a rovněž klinické zlepšení mikčního stavu pacienta. Po dvou letech sledování však tento klinický účinek vymizel. Dospěli jsme k závěru, že by měla být bipolární TUEVP v rámci monoterapie indikována u vybraných pacientů, u nichž je nezbytný bezpečný průběh operace pro krátkodobou úlevu obstrukce výtoku z močového měchýře v důsledku velké prostaty.
Klíčová slova:
benigní zvětšení prostaty, bipolární, transuretrální, elektrovaporizace
Transuretrální resekce prostaty (TURP) je již delší dobu považována za zlatý standard při léčbě benigního zvětšení prostaty (BPE). Je však známou skutečností, že tato technika je spojena s významnou morbiditou [1]. Mezi nejčastější a nejvýznamnější komplikace patří krvácení a hyponatremie v důsledku absorpce irigační látky glycinu. Vyšší riziko hrozí zejména pacientům s poruchou koagulace, pacientům užívajícím antikoagulancia nebo antitrombocytární agens, pacientům s velkou prostatou anebo anamnézou močové retence [1–3]. Pro léčbu prostaty větší než 80 g se obecně doporučuje otevřená operace [4], neboť umožňuje účinnější odstranění hyperplastické žlázy, větší úlevu symptomů a je spojena s nižší mírou opakování operace. Je však známým faktem, že otevřená prostatektomie je spojena se závažnějšími komplikacemi v podobě krvácení a s delší hospitalizací [5–9]. V průběhu let byly vyvinuty četné novější minimálně invazivní techniky pro léčbu BPE, řada z nich však brzy upadla v nemilost pacientů i lékařů. Nejnadějnějšími uchazeči o pozici „zlatý standard“ pro léčbu BPE se v současné době zdají být bipolární technologie a laserová prostatektomie. Jednou z posledních modifikací bipolární technologie je plazmatická vaporizace s užitím elektrody s hřibovitou hlavou. V tomto článku popisujeme vlastní zkušenosti s touto technologií při léčbě prostat větší velikosti.
STRUČNÝ PŘEHLED TECHNIKY VAPORIZACE A BIPOLÁRNÍ TECHNOLOGIE
Koncepce transuretrální vaporizace prostaty pomocí elektrické energie není rozhodně nová. V 90. letech minulého století byly publikovány zkušenosti s monopolárním zařízením Vaportrode, jež umožňovalo odstranit prostatickou tkáň pomocí vysokofrekvenčního elektrického proudu [10–12]. Metaanalýza prokázala, že monopolární transuretrální elektrovaporizace prostaty (TUEVP) dosahuje po ročním sledování srovnatelného zlepšení Qmax a mikčních symptomů jako TURP, a to při nižších požadavcích na transfuzi. Rovněž však bylo prokázáno, že TUEVP je spojena s vysokou mírou opakování výkonu [13], což je jistě zčásti důvodem toho, že monopolární TUEVP není ani navzdory prokazatelným výsledkům příliš populární.
Díky pokrokům v oblasti bipolární technologie v uplynulých letech jsou v současné době k dispozici nejrůznější typy elektrod pro vaporizaci a resekci tkáně. Mezi nejčastěji využívané systémy patří Gyrus Plasmakineteic (PK) system a Olympus SurgMaster TURis system. Po přiblížení bipolární elektrody k tkáni a její aktivaci vzniká elektrický oblouk o vysokém napětí, který mění irigační látku v podobě chloridu sodného na plazmu obsahující elektricky nabité částice sodíku. Při průchodu proudu dochází k dezintegraci okolní tkáně prostřednictvím přerušení organických vazeb a protržení buněčných membrán. Resekce tak může probíhat při mnohem nižších teplotách (~40–70 °C), a je tedy spojena s menším poškozením kolaterální tkáně. Operatér tak může provádět mnohem přesnější řezy bez zuhelnatění, které by narušovalo vizuální zhodnocení průběhu operace.
PACIENTI A METODY
Vzhledem k potenciálním benefitům při léčbě prostat o velikosti > 70 g jsme na naší urologické klinice (Queen Elizabeth Hospital) přijali techniku bipolární transuretrální elektrovaporizace prostaty (TUEVP). Tyto potenciální výhody zahrnují vynikající hemostázu [14], jasné endoskopické pole a minimální riziko absorpce spojené s hyponatremií navzdory delšímu trvání výkonu [15]. Předoperační údaje jsme nashromáždili prospektivním způsobem. Data zahrnovala IPSS, QOL, výsledky uroflowmetrie, objem prostaty a PSA. Pacienti podstoupili kontrolní sledování podle standardizovaného protokolu po 3, 12, 24 a 36 měsících. Do studie byli zařazeni pouze pacienti s předoperační velikostí prostaty > 70 g (měřeno pomocí transrektálního ultrazvukového vyšetření). Indikace byly standardní jako pro běžnou operační léčbu BPE: močová retence (ROU), obtížné symptomy navzdory medikamentózní léčbě, dilatace horních cest močových, recidivující hematurie a infekce močových cest.
Všichni pacienti obdrželi spinální nebo celkovou anestezii a výkon prováděli pouze atestovaní urologové. Při bipolární TUEVP byl užit bipolární generátor Olympus SurgMaster UES-40 a „knoflíková“ elektroda (s hřibovitou hlavou), s kontinuální průtokovou irigací. Výkon systému byl nastaven na 320 W při resekci a 80 W při koagulaci. Operační technika je obdobná jako technika popsaná Geavlete et al [16].
V rámci hodnocení účinnosti bipolární TUEVP jsme poslali kousky tkáně deseti pacientů na patologické vyšetření a hodnocení tepelného poškození. Po zajištění průchodného kanálu operatér zajistil kompletní hemostázu. Po vyprázdnění fyziologického roztoku z močového měchýře byl do prostatického kanálu a měchýře aplikován 50ml roztok indigokarmínu a následně ponechán jednu minutu v kontaktu s tkání. Následně byla obnovena irigace fyziologickým roztokem, jedna vrstva prostatického kanálu byla resekována pomocí bipolární resekční kličky a kousky tkáně vyplaveny ven. Povrch tkáně, jež byla v kontaktu s knoflíkovou elektrodou, bude možné identifikovat podle modrého zbarvení (schéma 1). Vzorek byl na modré straně dále nabarven permanentním barvivem a odeslán na histologické vyšetření. Při zbývající části procedury byla užita knoflíková elektroda. Na konci operace byl zaveden 24F trojcestný Foleyho katétr a zahájena irigace močového měchýře fyziologickým roztokem v závislosti na barvě vytékající moči.
Schéma 1. Kousek prostaty s modře nabarveným povrchem. 
VÝSLEDKY
V období od července 2008 do listopadu 2011 bylo do studie zařazeno celkem 44 po sobě jdoucích pacientů s velikostí prostaty > 50 g. Tepelné poškození tkáně bylo hodnoceno u prvních deseti pacientů.
Průměrný věk pacientů činil 74,7 ± 8,1 let. U 25 pacientů byla operace indikována na základě močové retence (ROU) a u 19 pacientů na základě nekontrolovaných močových symptomů. Průměrná hodnota IPSS (International Prostatic Symptom Scores) skóre činila 19,4 ± 9,4 a průměrné skóre kvality života (QOL) 3,7 ± 1,3. Průměrný objem prostaty (měřeno pomocí TRUS) byl 77 ml. U pacientů bez močové retence byla před operací provedena uroflowmetrie a průměrná Qmax činila 7,9 ± 2,7 ml/s a průměrný reziduální objem 169 ± 120 ml. Všichni pacienti mladší 75 let s předoperační hladinou PSA > 4 podstoupili biopsii naváděnou pomocí TRUS, abychom před léčbou BPE mohli vyloučit případný karcinom.
Průměrná délka operace činila 91 min (42–174 min), a to včetně cystolitotrypse u čtyř pacientů s konkrementy v močovém měchýři. Průměrný pokles hemoglobinu činil 0,6 g/dl (0–1,9 g/dl). U žádného pacienta nebyla nutná peroperační transfuze. Průměrná změna sodíku činila -0,6 ± 3,9 mmol/l. U tří pacientů bylo nutné přestoupit na TURPis: ve dvou případech z důvodu selhání generátoru a v jednom případě z důvodu pomalé progrese operace. U všech pacientů, včetně jedinců s předoperační močovou retencí, byl katétr odstraněn brzy, průměrně po 1,5 dnech. U žádného pacienta nedošlo k výskytu závažných časných pooperačních komplikací.
HISTOLOGICKÉ VYŠETŘENÍ KOLATERÁLNÍHO TEPELNÉHO POŠKOZENÍ (ZÓNA TEPELNÉHO POŠKOZENÍ)
U všech deseti pacientů, jejichž vzorek tkáně byl odeslán k hodnocení tepelného poškození, byla v zóně tepelného poškození (HDZ) způsobeného bipolarní TUEVP (identifikováno pomocí mikroskopického vyšetření) pozorována vakuolizace buněk, artefakty a nekróza tkáně, průměrná HDZ měla 0,31 mm (0,1–0,5 mm) (schéma 2,3). Na kontralaterální straně popsal histopatolog pouze „minimální“ HDZ (schéma 4). Všechny vzorky získané při resekci vážily méně než dva gramy.
Schéma 2. HDZ (zóna tepelného poškození) při velkém zvětšení. 
Schéma 3. Měření hloubky HDZ způsobené bipolární TUEVP. 
Schéma 4. Kontrolní tkáň HDZ (vytvořené pomocí TURis). 
VÝSLEDKY POOPERAČNÍHO SLEDOVÁNÍ
Všechny parametry zaznamenané tři měsíce po výkonu vykazovaly statisticky významné zlepšení: pokles IPSS, zvýšení Qmax, zmenšení PVR a zmenšení objemu prostaty (měřeno pomocí TRUS) (tab. 1). 12. a 24. měsíc po výkonu však bylo zaznamenáno postupné zhoršení tohoto benefitu, zejména při měření velikosti prostaty pomocí TRUS a měření PVR (tab. 4,5). U jednoho pacienta došlo 15 měsíců po operaci znovu k akutní močové retenci a šest pacientů mělo průměrně až do 21. měsíce makroskopickou hematurii (10–37 měsíců). U čtyř pacientů byla průměrně 16,8 měsíců (9–23 měsíců) po výkonu nutná opakovaná operace.
Tab. 1. Parametry zaznamenané při sledování po třech měsících. 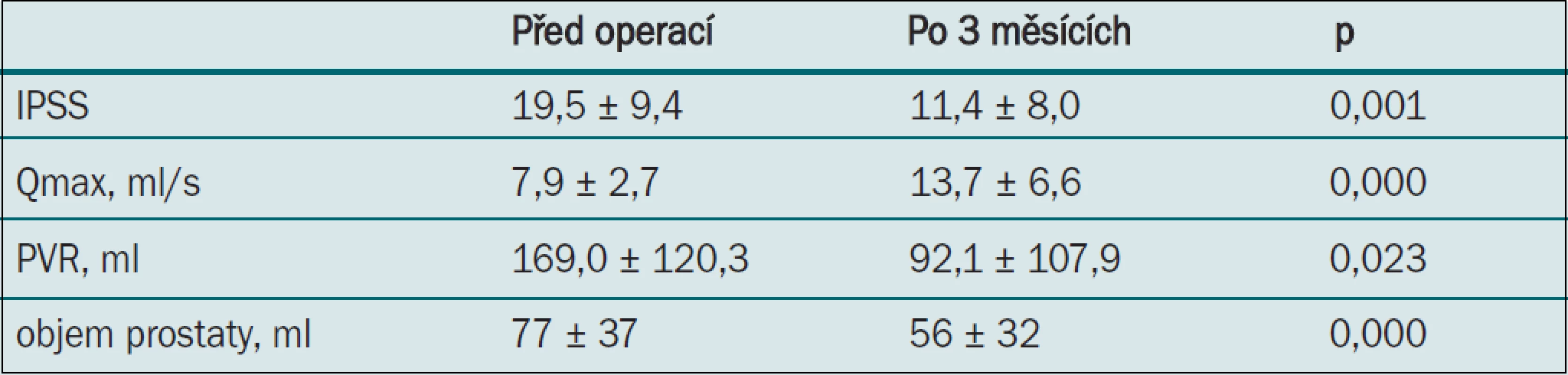
Tab. 2. Parametry zaznamenané při sledování po 12 měsících. 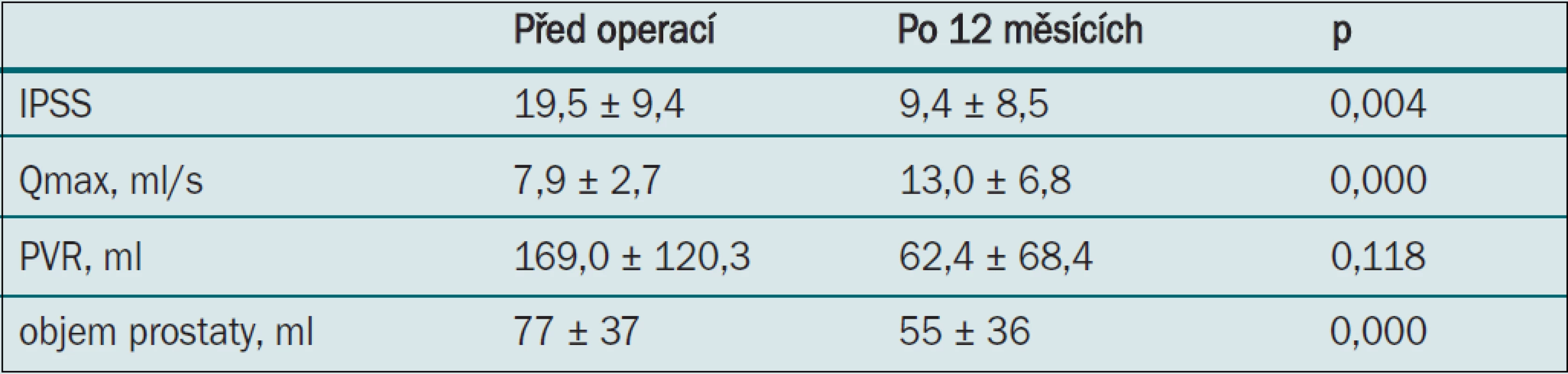
Tab. 3. Parametry zaznamenané při sledování po 24 měsících. 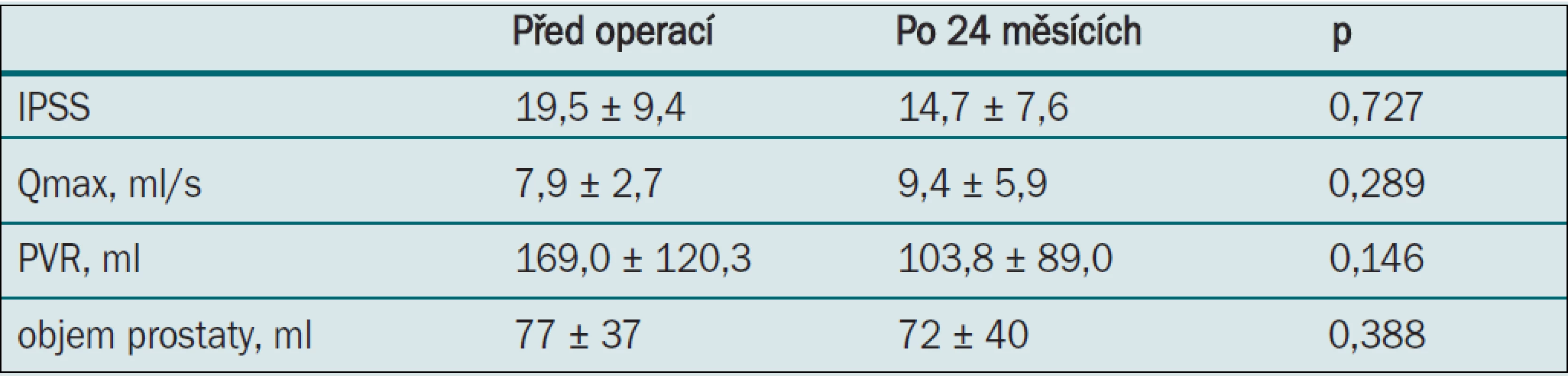
Tab. 4. Vývoj změn v IPSS a Qmax. 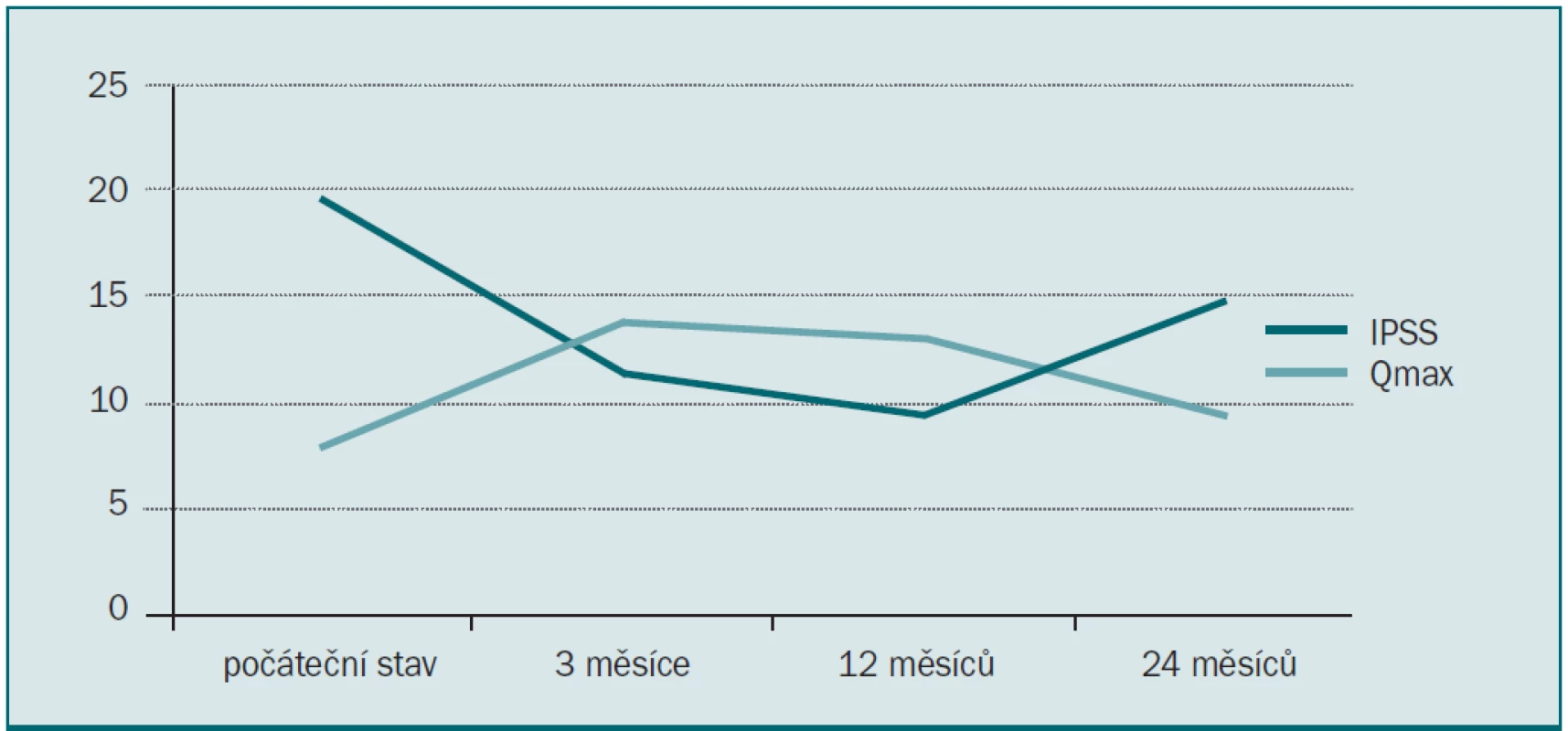
Tab. 5. Změna objemu prostaty (měřeno TRUS) a reziduálního objemu (PVR). 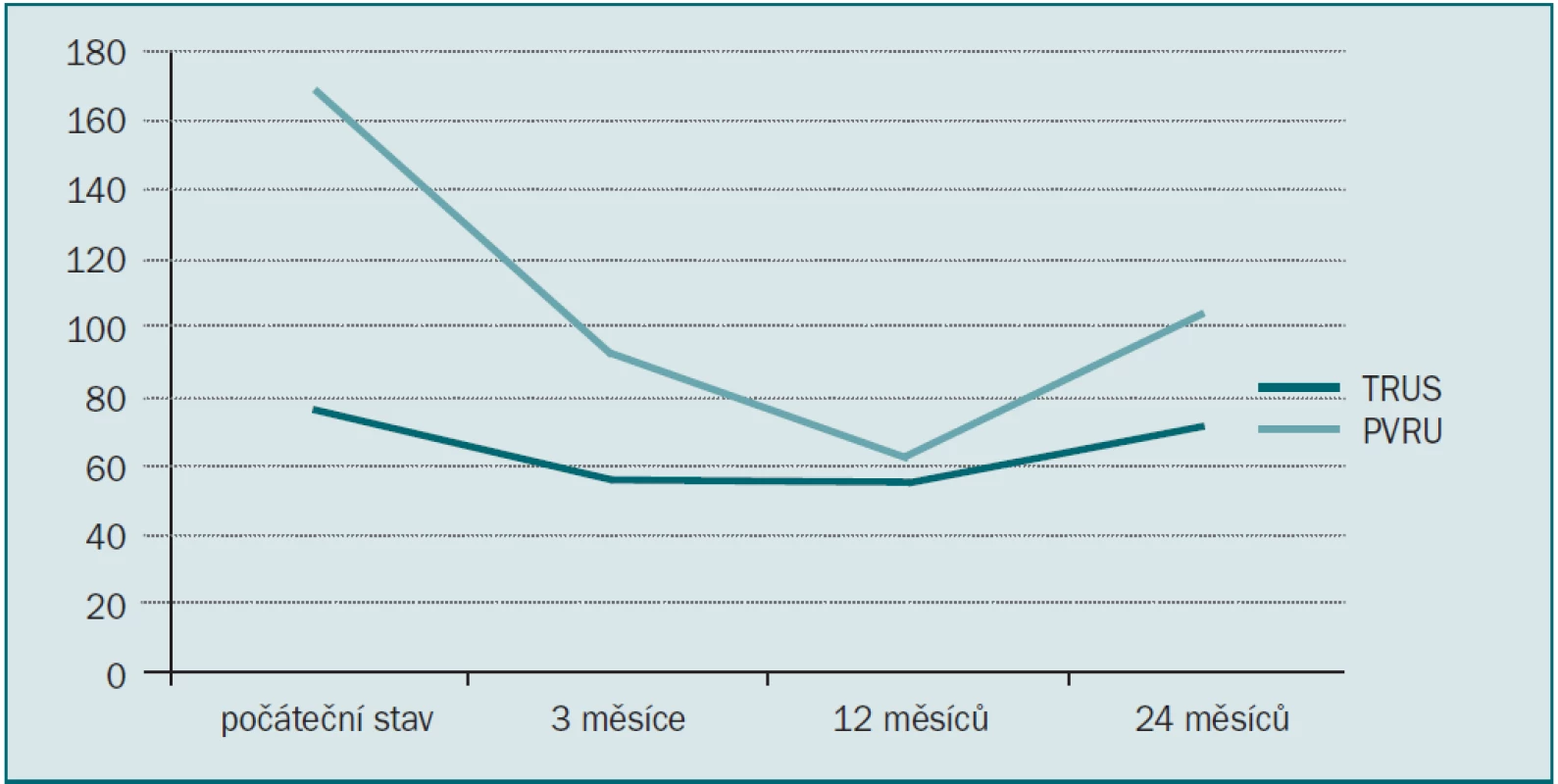
DISKUZE
Navzdory vývoji technologií pro léčbu BPE zůstává TURP nadále zlatým standardem, ačkoli se o tuto pozici v současné době uchází rovněž bipolární technologie a laserová prostatektomie. Zatím však neexistuje žádná „ideální“ chirurgická technika pro léčbu velké prostaty (za „velkou“ prostatu je obvykle považována prostata > 80 g), neboť TURP může být v tomto případě technicky náročná kvůli krvácení, zhoršené viditelnosti a souvisejícímu riziku diluční hyponatremie. Pro léčbu prostat větší velikosti se proto obvykle doporučuje otevřená prostá retropubická nebo suprapubická prostatektomie [17]. Dokonce i při otevřené operaci může dojít k rozsáhlému krvácení. Hospitalizace i katetrizace jsou v tomto případě mnohem delší než při endoskopické operaci [6]. Bipolární TUEVP se tedy může stát teoreticky ideální náhradou, neboť je i navzdory delšímu trvání výkonu spojena s minimálním rizikem diluční hyponatremie. Tato technika rovněž umožňuje vynikající hemostázu a endoskopickou viditelnost. Kvalitní kontrolovaná studie srovnávající bipolární vaporizaci (kterou autor označuje jako BPVP), bipolární TURP a monopolární TURP při léčbě prostat malé až střední velikosti – v průměru ~54 ml [18] prokázala během 18měsíčního sledování u pacientů po bipolární TUEVP srovnatelné zlepšení Qmax a IPSS jako při monopolární TURP. Vaporizace navíc vykazovala lepší výsledky s ohledem na krevní ztrátu, míru krevní transfuze a účinnost odstranění tkáně. Účinnost odstranění tkáně (stanoveno jako předoperační velikost prostaty minus pooperační velikost prostaty lomeno délka operace) činila 0,96 g/min při vaporizaci, 0,68 g/ min při TURis a 0,67 g/min při monopolární TURP.
Rovněž naše výsledky u pacientů s větší prostatou (průměrná velikost prostaty 93 ml) vykazovaly časné významné zlepšení Qmax a IPSS bez nutnosti provádět transfuzi. Poškození kolaterální tkáně bylo rovněž minimální (prokázáno na základě vyšetření HDZ u deseti prvních pacientů) při srovnání s dřívější studií testující monopolární vaporizaci a resekci na zvířecím modelu [19].
Účinnost odstranění tkáně v naší studii však přesto nedosahovala výsledků, které uvádí Geavlete et al (0,37 g/min). V jednom případě náš operatér přistoupil k bipolární TURP z důvodu pomalého postupu operace. Navzdory výhodám, které tato nová technologie nabízí, nesplňovala účinnost odstranění tkáně očekávání operatéra a vedla spíše k vytvoření kanálu než k odstranění hyperplastické žlázy až na chirurgickou kapsulu, což může být důvodem vysoké míry opakování operace (11,1 %) a následného vymizení benefitu IPSS a Qmax během 24měsíčního sledování. Podobné závěry uvádějí i ostatní studie zabývající se monopolární vaporizací [20,21].
ZÁVĚR
Zjistili jsme, že bipolární TUEVP je bezpečná technika dokonce při léčbě prostat větší velikosti, která je spojena s nízkou mírou výskytu peroperačních komplikací a krevní transfuze. Minimální tepelné poškození okolní tkáně může potenciálně znamenat menší výskyt uretrální striktury nebo erektilní dysfunkce. U pacientů s velkou prostatou však nebyla míra odstranění tkáně uspokojivá a klinický benefit vytvoření „kanálu“ může v průběhu delšího časového období vymizet. Doporučujeme tedy pečlivý výběr pacientů. U starších pacientů s krátkou očekávanou délkou života, koagulopatií nebo močovou retencí může být bipolární TUEVP bezpečnou operační technikou, která zajistí krátkodobou (cca jeden rok) úlevu symptomů. Ve světle těchto výsledků naše oddělení změnilo strategii a přešlo na TUEVP a TURPis s cílem dosažení dobré hemostázy, dobrého endoskopického zobrazení, minimálního rizika hyponatremie a účinného odstranění tkáně. Doufáme, že skutečná role této techniky bude potvrzena v dalších studiích.
Adresa pro korespondenci:
Wai-hee Steve Chan, MD Associate Professor
Division of Urology Department of Surgery Queen Elizabeth Hospital Hong Kong
stevewh@gmail.com
Zdroje
1. Mebust WK, Holtgrewe HL, Cokett AT et al. Transurethral prostatectomy: immediate and post-operative complications. A co-operative study of 13 participating institutions evaluating 3885 patients. J Urol 1989; 141(2): 243–247.
2. Uchida T, Ohori M, Soh S et al. Factors influencing morbidity in patients undergoing transurethral resection of the prostate. Urology 1999; 53(1): 98–105.
3. Reich O, Gratzke C, Bachmann A et al. Morbidity, mortality and early outcome of transurethral resection of the prostate: a prospective multicenter evaluation of 10,654 patients. J Urol 2008; 180(1): 246–249.
4. Oelke M, Alivizatos G, Emberton M et al. Guidelines on benign prostatic hyperplasia. In Parsons KF, Irani J, Chapple CR et al (eds). European Association of Urology Pocket Guidelines, Arnhem: Europena Association of Urology 2009 : 90–97.
5. Varkarakis I, Kyriakakis Z, Delis A et al. Long-term results of open transvesical prostatectomy from a contemporary series of patients. Urology 2004; 64(2): 306–310.
6. Helfand B, Mouli S, Dedhia R et al. Management of lower urinary tract symptoms secondary to benign prostatic hyperplasia with open prostatectomy: results of a contemporary series. J Urol 2006; 176(6): 2557–2561.
7. Tubaro A, Carter S, Hind A et al. A prospective study of the safety and efficacy of suprapubic transvesical prostatectomy in patients with benign prostatic hyperplasia. J Urol 2001; 166(1): 172–176.
8. Serretta V, Morgia G, Fondacaro L et al. Open prostatectomy for benign prostatic enlargement in southern Europe in late 19902: a contemporary series of 1800 interventions. Urology 2002; 60(4): 623–627.
9. Gratzke C, Schlenker B, Seitz M et al. Complications and early postoperative outcome after open prostatectomy in patients with benign prostatic enlargement: results of a prospective multicenter study. J Urol 2007; 177(4): 1419–1422.
10. Narayan P, Tewari A, Garzotto M et al. Transurethral vaportrode electrovaporization of the prostate: physical principles, technique, and results. Urology 1996; 47(4): 505–510.
11. Kaplan S, Te A et al. Transurethral electrovaporization of the prostate: a novel method for treating men with benign prostatic hyperplasia. Urology 1995; 45(4): 566–572.
12. Kaplan S, Te A. A comparative study of transurethral resection of the prostate using a modified electro-vaporizing loop and transurethral laser vaporization of the prostate. J Urol 1995; 154(5): 1785–1790.
13. Poulakis V, Dahm P, Witzsch U et al. Transurethral electrovaporization vs transurethral resection for symptomatic prostatic obstruction: a meta-analysis. BJU Int 2004; 94(1): 89–95.
14. Fagerstrom T, Nyman C, Hahn R et al. Bipolar transurethral resection of the prostate causes less bleeding than the monopolar technique: a single-centre randomized trial of 202 patients. BJU Int 2010; 105(11): 1560–1564.
15. Michielsen D, Debacker T, De Boe V et al. Bipolar transurethral resection in saline—an alternative surgical treatment for bladder outlet obstruction. J Urol 2007; 178 : 2035–2039.
16. Geavlete B, Multescu R, Dragutescu M et al. Transurethral resection (TUR) in saline plasma vaporization of the prostate vs standard TUR of the prosate: ‘the better choice’ in benign prostatic hyperplasia? BJU Int 2010; 106(11): 1695–1699.
17. Noguera R, Rodriguez R. Open adenomectomy: past, present and future. Curr Opin Urol 2008; 18(1): 34–40.
18. Geavlete B, Georgescu D, Multescu R et al. Bipolar plasma vaporization vs monopolar and bipolar TURP – a prospective, randomized, long-term comparison. Urology 2011; 78(4): 930–935.
19. Ishikawa N, Goya N, Iguchi Y et al. Comparison of the depth of the desiccated zone with selected vaporizing-cutting electrodes: a basic study in animals. BUJ Int 2000; 85(6): 754–758.
20. Thomas K, Cornaby A, Hammadeh M et al. Transurethral vaporization of the prostate: a promising new technique. Br J Urol 1997; 79(2): 186–189.
21. Deasutel M, Burney T, Diaz P et al. Outcome of vaportrode transurethral vaporization of the prostate using pressure-low urodynamic criteria. Urology 1998; 51(6): 1013–1017.
Štítky
Detská urológia Urológia
Článok vyšiel v časopiseUrologické listy
Najčítanejšie tento týždeň
2013 Číslo 1- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Tadalafil v léčbě LUTS/BPH a ED
- Varikokéla a smysl jejího řešení
- Laparoskopická nefrektomie při léčbě atrofické ledviny postižené vážnou infekcí
- Simultánní ipsilaterální nefrektomie a transplantace ledviny u pacientů s polycystickým onemocněním ledviny
- Editorial
- Retroperitoneální laparoskopická nefrektomie u pacientů léčených pomocí peritoneální dialýzy
- Předběžné výsledky transperitoneální laparoendoskopické radikální nefrektomie s užitím improvizovaného čínského zařízení s jedním portem
- Hodnocení současných trendů a kontroverzních otázek při užívání ureterálních stentů
- Vede časná ESWL po PCNL k uvíznutí konkrementů v přístupovém kanále? Mýtus nebo skutečnost
- Preference pacientů pro pokročilé urologické techniky: vodítko pro budoucí vývoj chirugické léčby?
- Bipolární plazmatická vaporizace prostaty při léčbě symptomatického zvětšení prostaty: klinické výsledky po dvou letech sledování
- Využití inhibitorů fosfodiesterázy v urologii při léčbě erektilní dysfunkce
- Pohlavie ako faktor ovplyvňujúci klinicko-patologické ukazovatele a prognózu karcinómu obličky
- Guidelines EAU pro léčbu zakřivení penisu
- Urologické listy
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Varikokéla a smysl jejího řešení
- Guidelines EAU pro léčbu zakřivení penisu
- Hodnocení současných trendů a kontroverzních otázek při užívání ureterálních stentů
- Tadalafil v léčbě LUTS/BPH a ED
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



