-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Migraeflux v akutní léčbě migrény
Migraeflux in acute treatment of migraine
Relatively large portion of migraine patients with and without aura may be classified according to MIDAS score into the groups I and II. In accordance with the method of stratified treatment it is recommended to use nonspecific combined antimigrainous agents during paroxysms in groups I and II. Authors demonstrated good tolerability and satisfactory efficacy of Migraeflux preparation (paracetamol with dimenhydrinate) both in the alleviation of headache intensity and in the action on accompanying symptoms (nausea, vomiting, photophobia and phonophobia). They noted also relatively low incidence of recurrence of migrainous paroxysms and adverse effects, which universally were of mild degree.
Key words:
migraine – acute treatment – stratified treatment – MIDAS
Autori: J. Mastík; I. Novotná
Pôsobisko autorov: I. neurologická klinika Lékařské fakulty MU a FN u sv. Anny, Brno, přednosta prof. MUDr. Ivan Rektor, CSc.
Vyšlo v časopise: Vnitř Lék 2005; 51(9): 984-987
Kategória: Původní práce
Súhrn
Poměrně velkou část pacientů s migrénou s aurou i bez aury lze zařadit dle MIDAS skóre do skupiny I a II. Podle metody stratifikované léčby je doporučováno u záchvatů I. a II. skupiny použít nespecifická kombinovaná antimigrenika. Autoři prokázali dobrou snášenlivost a dostatečnou účinnost preparátu Migraeflux (paracetamol s dimenhydrinátem) jak ve zmírnění intenzity bolesti hlavy, tak v účinku na doprovodné příznaky (nauzea, vomitus, fotofobie a fonofobie). Zaznamenali také poměrně nízký výskyt rekurencí migrenózních záchvatů a nežádoucích účinků, které byly vesměs mírného stupně.
Klíčová slova:
migréna - akutní léčba - stratifikovaná léčba - MIDASÚvod
Rozeznáváme akutní a profylaktickou léčbu migrény. Profylaktická kúra má snížit jak frekvenci, tak intenzitu migrenózních záchvatů. Nejčastěji používanými lékovými skupinami k profylaxi migrény jsou antiepileptika, betablokátory, blokátory kalciových kanálů, tricyklická antidepresiva. K akutní léčbě jednotlivých záchvatů používáme jednoduchá a kombinovaná analgetika, nesteroidní antirevmatika, ergotaminové preparáty a vysoce selektivní specifická antimigrenika ze skupiny triptanů [3].
Se zavedením triptanů se výrazně zlepšily terapeutické možnosti léčby silných migrenózních záchvatů. Ne vždy ale nastane situace, která nasazení triptanů vyžaduje. Podle odhadu Czech Headache Society z roku 2003 jsou asi jen 3 % záchvatů v České republice léčena triptany. Zejména v počátečních obdobích migrény, nebo i později u záchvatů mírné či střední intenzity, je možno používat s efektem řadu nespecifických antimigrenik.
Podle metody „stratifikované léčby“ migrény se doporučuje použít tyto léky u skupiny I a II s MIDAS skóre (Migraine Disability Assessment Scale) 0-5, resp. 6-10, což odpovídá pacientům s mírnou a střední formou migrény (MIDAS stupnice umožňuje rozdělit pacienty s migrénou na 4 skupiny podle počtu silných záchvatů za 3měsíční období) [5].
Kromě jednoduchých analgetik typu acetylsalicylové kyseliny nebo paracetamolu se používá jednoduchých analgetik v kombinaci s antiemetiky s gastrointestinálními prokinetickými vlastnostmi [6]. Z těchto preparátů se osvědčil zejména Migraeflux (paracetamol s dimenhydrinátem). Z velké skupiny nesteroidních antirevmatik se k léčbě migrény hodí zejména preparáty s rychlejším nástupem účinku.
Materiál a metodika
Ve své práci jsme se zaměřili na ověření účinnosti a snášenlivosti již klasického nespecifického antimigrenika Migraeflux. Jako kontrolní lék jsme vybrali jedno z nových antirevmatik s rychlým nástupem účinku, derivát propionové kyseliny - dexketoprofen [1].
Do prospektivní otevřené studie bylo v období od července roku 2003 do března roku 2004 zařazeno 34 pacientů (28 žen a 6 mužů) v průměrném věku 39,6 roku (rozmezí od 20 do 59 let). 25 pacientů mělo migrénu bez aury, 9 migrénu s aurou, průměrná frekvence 4,3 záchvatu (v rozmezí od 2 do 8 záchvatů) měsíčně.
Předchozí zkušenosti s triptany mělo 22 pacientů (64, 7%). Současná profylaktická kúra byla nasazena u 11 pacientů (32,4 %) a nebyla po dobu studie měněna. Nejčastěji šlo o valproát sodný a valproovou kyselinu (3krát), topiramát a klonazepam (2krát).
Migraeflux a Dexoket byly náhodným výběrem nasazeny u každého pacienta u 2 záchvatů, celkem tedy bylo 68 záchvatů migrény přeléčeno jedním a 68 záchvatů druhým preparátem.
Za léčebnou dávku bylo zvoleno 1025 mg Migraefluxu a 25 mg Dexoketu perorálně.
Intenzita bolesti během záchvatu byla hodnocena 4stupňovou škálou (3-2-1-0) pro silnou, střední, mírnou a žádnou intenzitu. Dále byly srovnávány doprovodné příznaky migrény (nauzea, zvracení, fotofobie, fonofobie), rekurence (návrat migrény v průběhu 24 hodin) a nežádoucí účinky. Hodnocení bolesti a doprovodných příznaků bylo prováděno na začátku, po 1, 2 a 4 hodinách po užití léku. Konečně pacienti hodnotili účinnost a snášenlivost preparátu 5stupňovou stupnicí (výborná, velmi dobrá, dobrá, dostatečná, nedostatečná).
Výsledky
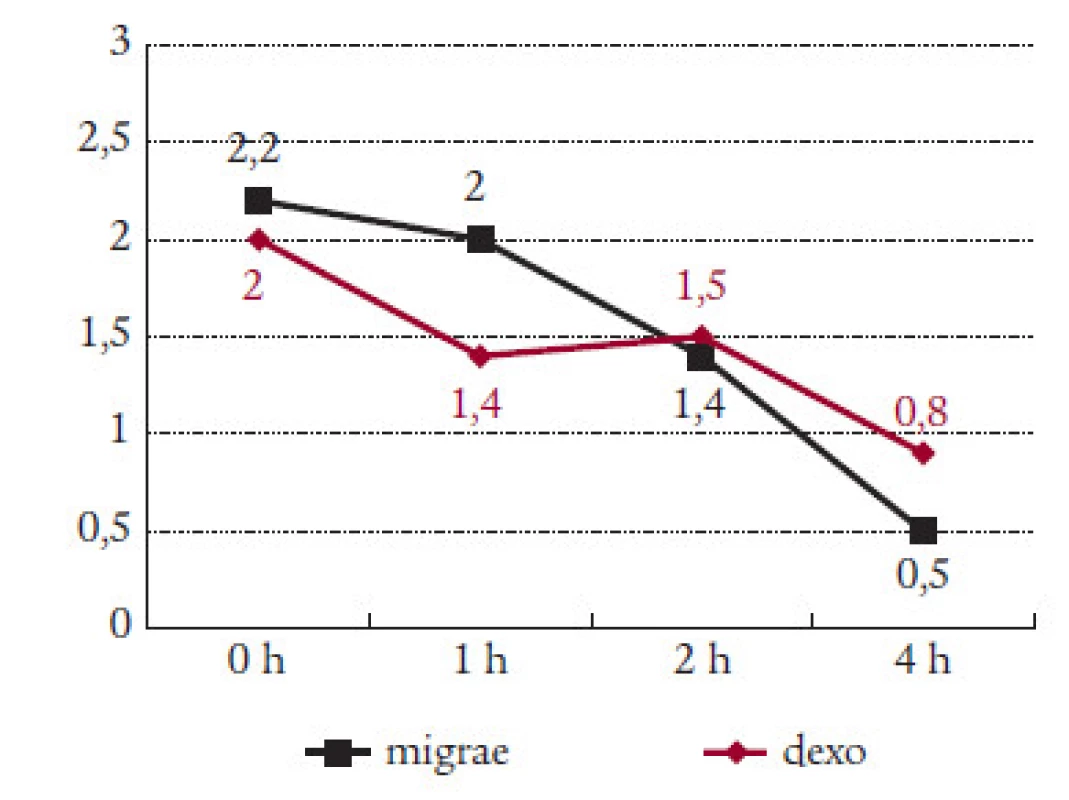
Ve 44 případech byl lék užit při střední intenzitě bolesti, 18krát při silné a 6krát již při mírné intenzitě migrény. U všech 68 záchvatů léčených preparátem Migraeflux klesla průměrná intenzita bolesti z úvodních 2,2 na 1,4 po 2 hodinách a na 0,5 po 4 hodinách (tab. 1).
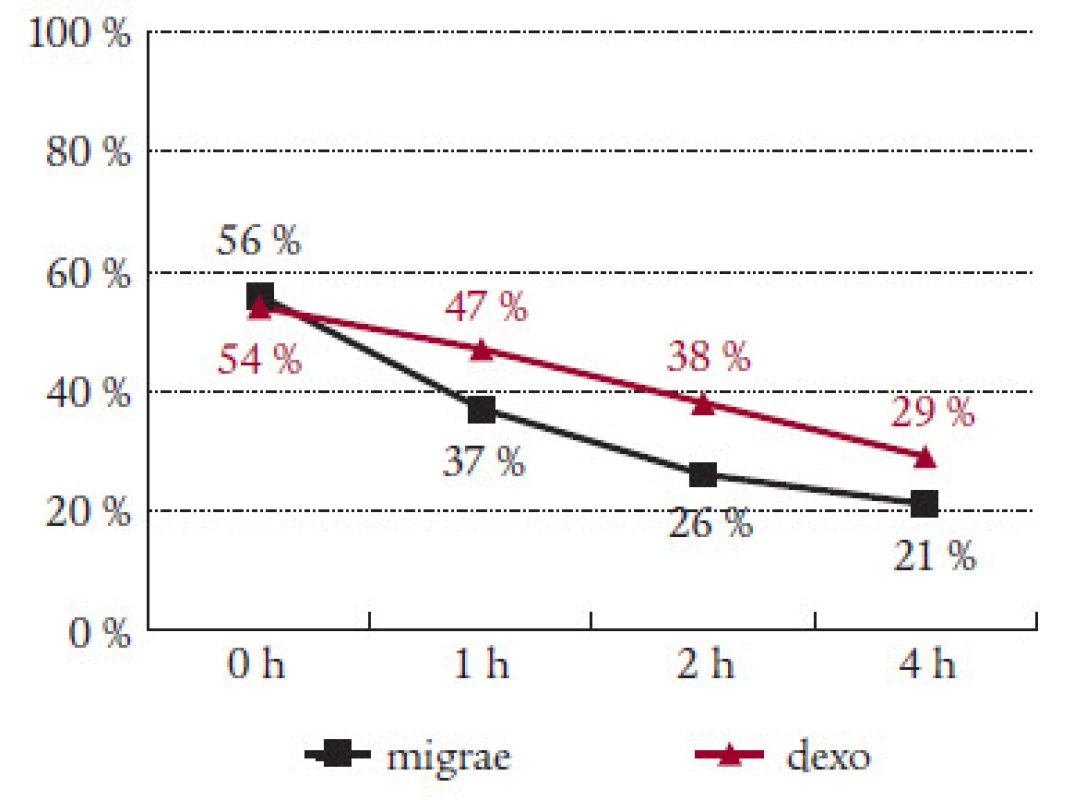
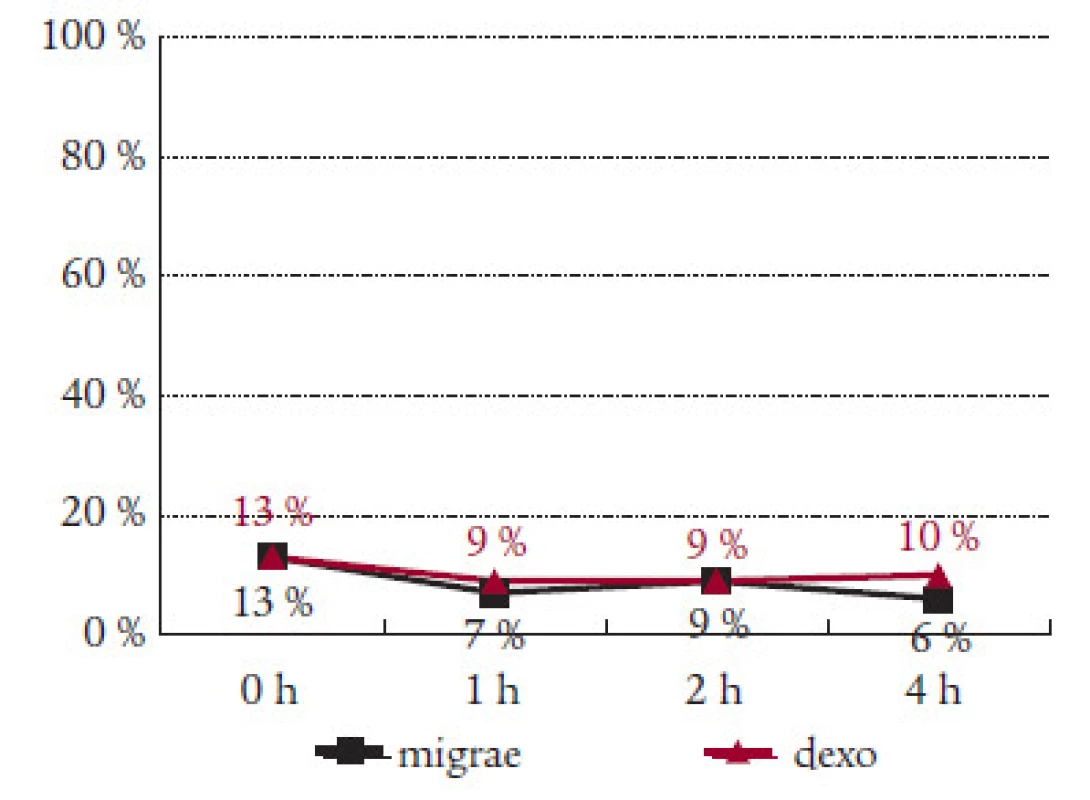
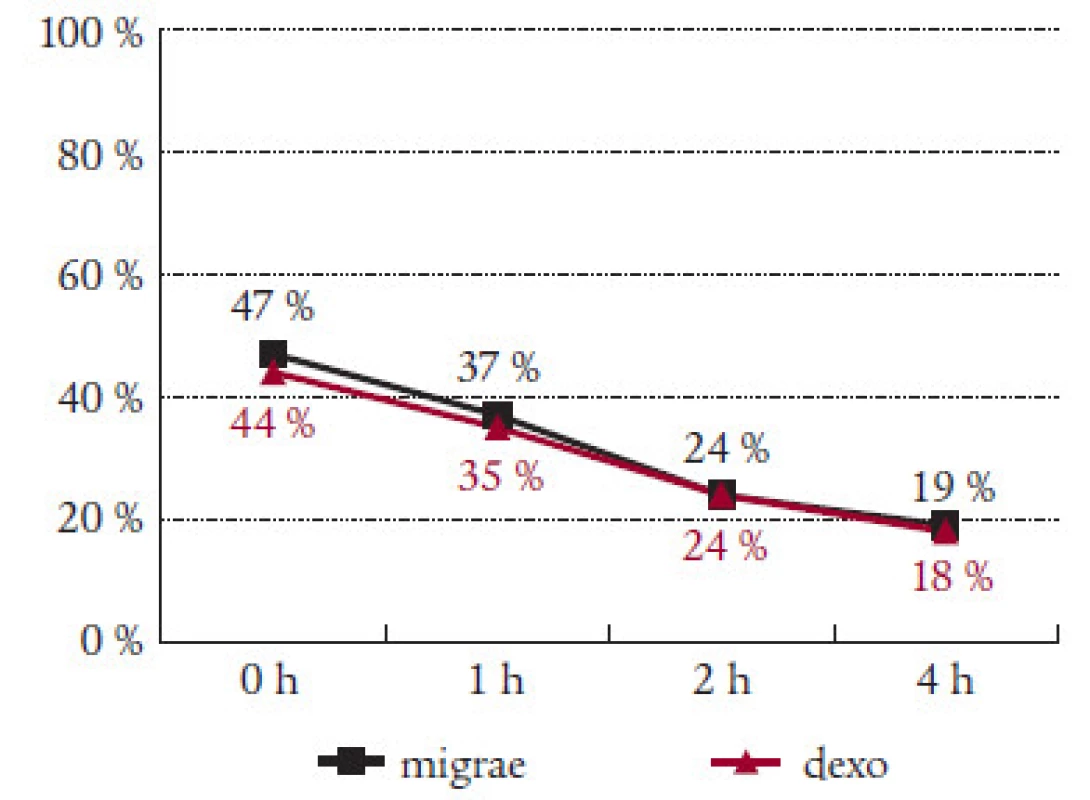
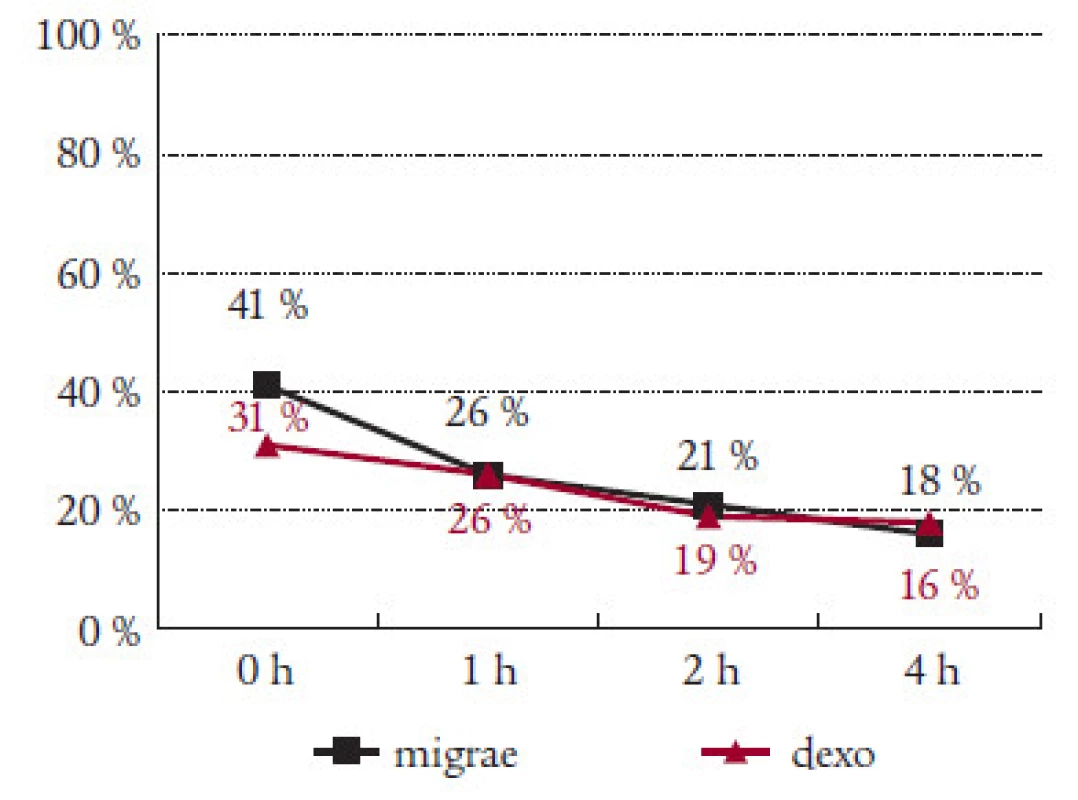
Sledovali jsme i efekt Migraefluxu na doprovodné příznaky migrény. Nauzea, která byla přítomna v úvodu sledování v 56 %, klesla za hodinu od podání Migraefluxu na 37 % a na 26 % záchvatů za 2 hodiny od podání léku (tab. 2). Vomitus byl přítomen v úvodu u 13 % záchvatů. Pokles na polovinu byl zaznamenán jak po 1 hodině (7 %), tak po 4 hodinách (6 %) (tab. 3). Fotofobie a fonofobie byly přítomny ve 47 %, resp. 41 % případů. Pokles na polovinu nastal po 2 hodinách od podání Migraefluxu ( 24 %, resp. 21 %) (tab. 4 a 5).
Výsledky byly statisticky zpracovány neparametrickými metodami (Friedmanův a Wilcoxonův test, pro dichotomické proměnné pak Cochranův a McNemarův test).
Při porovnání intenzity prezentované bolesti ve 4 časových intervalech jsme zjistili statisticky významné snížení bolesti [Friedman test c2 (d.f. = 3) = 108,1; p < 0,001]. Vysoce statisticky významné je při porovnání všech 4 měření také snížení výskytu nauzey [Cochran’s Q (d.f. = 3) = 28,3; p < 0,001], fotofobie [Cochran’s Q (d.f. = 3) = 23,6; p < 0,001] a fonofobie [Cochran’s Q (d.f. = 3) = 22,7; p < 0,001]. Naopak statisticky významné snížení výskytu jsme nezjistili u vomitu.
Ze vzájemného porovnání dvojic následujících měření bolesti (Wilcoxonův test) je patrné, že se bolest statisticky významně snížila jak mezi 1. a 2. měřením (p < 0,002), tak také mezi 2.-3. a 3.-4. měřením (v obou případech p < 0,001). U nauzey došlo k největšímu (statisticky významnému) zlepšení (McNamarův test) pouze mezi 1. a 2. měřením (p < 0,005), u fonofobie také mezi 1. a 2. měřením (p < 0,05) a u fotofobie mezi 2. a 3. měřením (p < 0,05).
Rekurence záchvatu byla přítomna pouze u 10,3 % záchvatů. Stejně tak i výčet nežádoucích účinků byl zanedbatelný. Byly přítomny v 10,3 % a vesměs mírného stupně. Nejčastěji šlo o spavost a únavu, dále poruchu koncentrace, dušnost a pocit sucha v krku.
Výborný nebo velmi dobrý léčebný efekt preparátu udávalo 5 pacientů, 26 bylo spokojeno (12 udalo dobrý a 14 dostatečný efekt) a 3 pacienti byli zcela nespokojeni. 22 pacientů hodnotilo snášenlivost jako výbornou nebo velmi dobrou, 11 jako dobrou a 1 jako dostatečnou (tab. 6).
Tab. 6. Účinnost a snášenlivost preparátu Migraeflux. 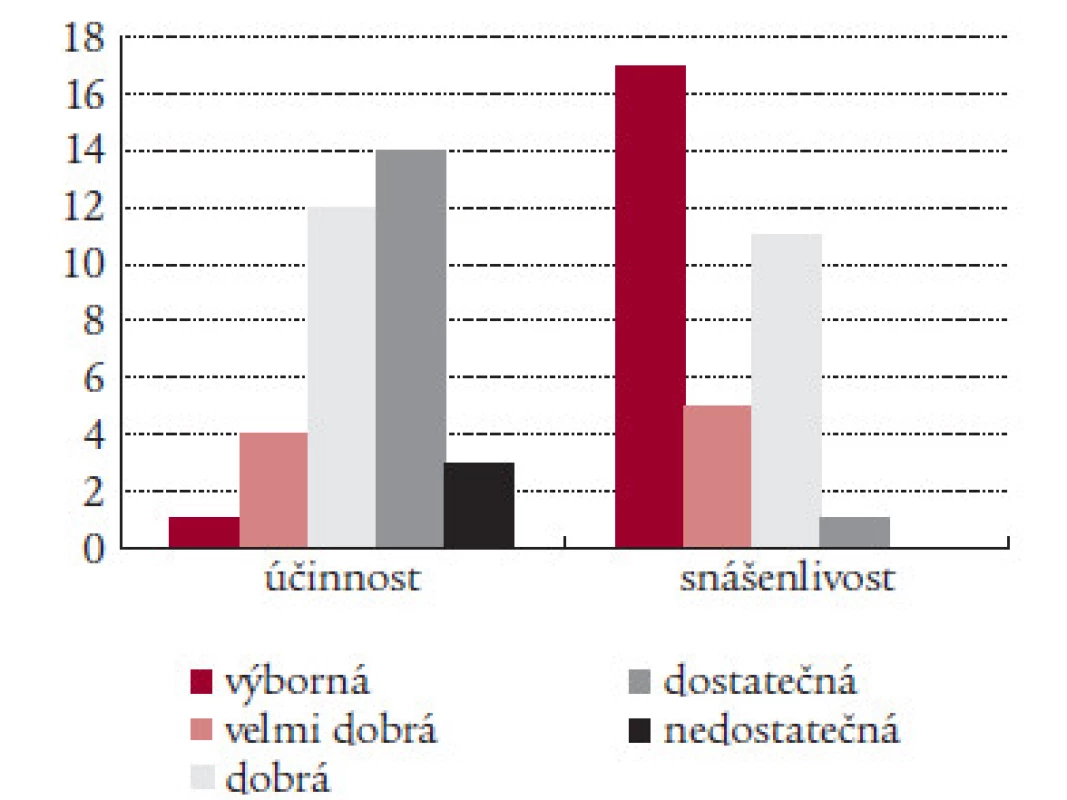
Diskuse
Kombinované přípravky s jednoduchým analgetikem (kyselina acetylsalicylová, paracetamol) a antiemetikem s prokinetickými vlastnostmi jsou v akutní léčbě migrény podstatně účinnější než samotná jednoduchá analgetika [2]. Kromě antiemetického účinku stimulují a normalizují motilitu gastrointestinálního traktu a urychlují vyprazdňování žaludku. Tím se zlepšuje absorpce perorálně podávaných léků, neboť při migrenózním záchvatu dochází ke zpomalení vyprazdňování žaludku a ke snížení absorpce látek. Výsledkem tohoto efektu je urychlení ústupu bolesti hlavy. Prokinetika přitom mají kromě periferního účinku na gastrointestinální trakt i účinek centrální působením na D2-dopaminové receptory. Ideálními antiemetiky jsou z tohoto pohledu metoklopramid, domperidon a také dimenhydrinát.
Přípravek Migraeflux obsahuje v tabletě 500 mg paracetamolu a 12,5 mg dimenhydrinátu. Obdobný přípravek Migränerton obsahuje rovněž 500 mg paracetamolu v 1 kapsli spolu s 5 mg metoklopramidu. U obou preparátů se doporučuje v léčbě migrenózního záchvatu užít 2 tablety nebo kapsle. Panijel et al (1994) ve srovnávací studii prokázali v průměru o 1 až 2 hodiny rychlejší redukci intenzity bolesti hlavy, nauzeu, fotofobie a fonofobie u Migraefluxu oproti Migränertonu. Účinnost Migraefluxu byla signifikantně vyšší (p = 0,0002), rovněž snášenlivost byla signifikantně lepší (p < 0,005). Tento překvapivě výrazný rozdíl se vysvětlovali příznivějšími účinky dimenhydrinátu.
V klinických studiích na malém počtu pacientů (10, resp. 22) prokázali Hess a Halama dobrý efekt Migraefluxu v léčbě migrenózního záchvatu. K redukci bolesti hlavy došlo o 60 resp.70 %, podobný efekt byl pozorován při potlačení nauzey, zvracení a světloplachosti. Jako dobrý hodnotilo efekt léku 83 % pacientů.
Třetí přípravek Migpriv není v současné době registrován. Nesplnil zřejmě naděje, které vzbudil srovnatelným efektem se sumatriptanem při léčbě první ataky migrény při současně nižších vedlejších účincích [7]. Obsahoval 1 620 mg vysoce rozpustného lysinacetylsalicylátu a 10 mg metoklopramidu a vyznačoval se rychlou a téměř úplnou absorpcí.
Do studie byli zařazeni jak pacienti s profylaxí, tak pacienti bez ní. Podmínkou bylo jen, aby během 4 hodnocených záchvatů nebyl tento fakt měněn. Ve výběru kontrolního preparátu jsme se rozhodli pro dexketoprofen jako zástupce skupiny nesteroidních antirevmatik. Vyznačuje se rychlým nástupem účinku. Překvapivě dobrý efekt v léčbě migrény referují Allais et al [1]. Migraeflux a dexketoprofen patří mezi zhruba srovnatelná nespecifická antimigrenika.
Studie prokázala efekt Migraefluxu v léčbě akutního migrenózního záchvatu.
Migraeflux statisticky významně ovlivnil intenzitu bolesti za 2 hodiny (pokles z 2,2 na 1,4 stupně). Po 4 hodinách byla již v průměru intenzita bolesti velmi mírná (0,5 stupně). Nástup účinku preparátu byl po 1 hodině pozvolnější než v kontrolní skupině léčené Dexoketem, po 2 a 4 hodinách však již byl účinnější Migraeflux. Nepozorovali jsme rozdíl v účinku Migraefluxu na skupiny se silnou, střední či mírnou intenzitou bolesti v úvodu léčby. Léčebné výsledky odpovídaly náhodnému výběru pacientů. Nezaměřili jsme se jen na skupiny I a II dle MIDAS skóre, kde by nejspíše byl efekt léku výraznější.
Prokázali jsme účinek Migraefluxu na všechny sledované doprovodné příznaky migrény. Ve všech 4 sledovaných parametrech (nauzea, zvracení, fotofobie, fonofobie) byl zaznamenán spolehlivý efekt léku. Po 2 hodinách po nasazení došlo ke zlepšení zhruba na polovinu. Větší účinek Migraefluxu v porovnání s Dexoketem na nauzeu a zvracení vysvětluje přítomnost dimenhydrinátu. Ten způsoboval ojedinělé nežádoucí účinky Migraefluxu, zejména ospalost a zvýšenou únavou. Vesměs však šlo o nezávažné komplikace, které nevedly k vysazení léčby.
Rekurence záchvatů byla překvapivě nízká, jen u 10,3 % záchvatů, což je zřetelně nižší než v kontrolní skupině léčené Dexoketem i v porovnání s literárními údaji pacientů léčených triptany [4].
S účinností preparátu Migraeflux bylo subjektivně spokojeno 76,5 % pacientů a velmi spokojeno dalších 14,7 %. Pouze 8,8 % pacientů bylo s účinností Migraefluxu nespokojeno. Také snášenlivost Migraefluxu byla pacienty hodnocena velmi dobře: 64,7 % bylo s lékem velmi spokojeno a 35,3 % bylo spokojeno.
Závěr
Autoři ověřili dobrou účinnost kombinovaného nespecifického antimigrenika Migraeflux v dávce 1025 mg v akutní léčbě migrény. Snášenlivost léku byla velmi dobrá a nežádoucí účinky vcelku ojedinělé a vesměs nezávažné. Rekurence migrenózního záchvatu byla nižší než při léčbě triptany.
Doporučují preparát zejména pro léčbu pacientů s migrénou skupiny I a II dle MIDAS skóre.
MUDr. Jiří Mastík
www.fnusa.cz
e-mail: jiri.mastik@fnusa.cz
Doručeno do redakce: 17. 1. 2005
Přijato po recenzi: 14. 2. 2005
Zdroje
1. Allais G, De Lorenzo C, Airola G et al. Il dexketoprofene trometamolo nel trattamento dell´attacco acuto di emicrania. Minerva Med 2000; 91 : 153-159.
2. Dahlof GGH, Hargreaves RJ. Pathophysiology and pharmacology of migraine. Is there a place for antiemetics in future treatment strategie? Cephalalgia 1998; 18 : 593-604.
3. Doležil D, Doležal T. Moderní terapie migrény naratriptanem. Souč Klin Pr 2003; 3 : 13-14.
4. Ferrari MD, Saxena PR. 5-HT1 receptors in migraine pathophysiology and treatment. European Journal of Neurology 1995; 2 : 5-21.
5. Lipton RB, Stewart WF, Stone AM et al. Stratified care vs. step care strategies for migraine. The disability in strategies of care (DISC) study: a randomized trial. JAMA 2000; 284 : 2599-2605.
6. Pfaffenrath V, Scherzer S. Analgesics and NSAIDs in the treatment of the acute migraine attack. Cephalalgia 1995; 15 : 14-20.
7. Tfelt-Hansen P, Henry P, Mulder LJ et al. The effectiveness of combined oral lysine acetylsalicylate end metoclopramide compared with oral sumatriptan for migraine. Lancet 1995; 346 : 923-926.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článek Význam kombinovaného rehabilitačního programu u nemocných s chronickou ischemickou chorobou srdečníČlánek Nekomplikovaný priebeh“ hypertenzie, paroxyzmálnej atriálnej fibrilácie a esenciálnej trombocytémieČlánek KarcinoidČlánek Stoleté výročíČlánek Dopis redakciČlánek „Editorialmánie“Článek Z odborné literaturyČlánek Karcinoid – editorial
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2005 Číslo 9- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Co dělat při intoleranci statinů?
-
Všetky články tohto čísla
- Nekomplikovaný priebeh“ hypertenzie, paroxyzmálnej atriálnej fibrilácie a esenciálnej trombocytémie
- Karcinoid
-
Prevence kardiovaskulárních onemocnění v dospělém věku
Společné doporučení českých odborných společností -
Diskusní příspěvek k článku: Pospíšilová Y, Adam Z, Vorlíček J.
Postavení výuky interní propedeutiky (a oboru vnitřního lékařství obecně) v době stále pokračující specializace v oblasti interní medicíny.
Vnitř Lék 2005; 51: 479-481. - Stoleté výročí
- Dopis redakci
- „Editorialmánie“
- Z odborné literatury
- Je tělesný trénink nezbytnou součástí léčby chronické ICHS i v 21. století? – editorial
- Radiofrekvenční ablace v terapii arytmií – editorial
- Migraeflux v akutní léčbě migrény – editorial
- Karcinoid – editorial
- Lack of Efficacy of Ticlopidine Pre-Treatment in the Reduction of Troponin I Release Following Percutaneous Intervention in Stable Angina Patients
- Esenciální hypertenze a Arg16Gly polymorfizmus genu pro β2-adrenergní receptor
- Význam vyšetření kontraktilní rezervy levé komory dobutaminovou echokardiografií u nemocných s pokročilým chronickým srdečním selháním
- Význam kombinovaného rehabilitačního programu u nemocných s chronickou ischemickou chorobou srdeční
- Big endotelin, interleukin 6 a funkce pravé komory
- Léčba symptomatické intermitentní fibrilace síní katetrovou ablací v levé srdeční síni. Bezprostřední a dlouhodobé výsledky u 150 pacientů
- Migraeflux v akutní léčbě migrény
- Účinnost a komplikace léčby snímatelnými kontaktními fixacemi u pacientů s neuropatickými ulceracemi, akutní Charcotovou osteoartropatií a neuropatickými frakturami
- Poruchy metabolizmu železa II.
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Karcinoid
- Poruchy metabolizmu železa II.
- Migraeflux v akutní léčbě migrény
- Význam vyšetření kontraktilní rezervy levé komory dobutaminovou echokardiografií u nemocných s pokročilým chronickým srdečním selháním
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy