Purtscher−like retinopatia – zriedkavá komplikácia akútnej pankreatitídy: kazuistika
Purtscher-like retinopathy - a rare complication of acute pancreatitis
The article reports the case of a 27-year old woman hospitalised in the internal medicine ward for acute pancreatitis after eating fat food and drinking alcohol. In addition to acute pancreatitis, the patient complained of vision problems. The ophthalmologist detected bilateral occurrence of large whitish nidi located primarily around the optic disc, intraretinal hemorrhage and a massive retinal oedema in the central field and diagnosed Purtscher-like retinopathy. After a month of treatment of acute pancreatitis, the clinical picture improved, the patient's vision sharpness improved and the laboratory parametres returned to normal. The finding on the ocular fundus also improved. Even though similar cases are rare, more patients with acute pancreatitis should be checked for eventual vision disorders. Ocular fundus examination should be included in the set of tests performed for acute pancreatitis, similarly to the practice in arterial hypertension or diabetes mellitus patients.
Key words:
Purtscher-like retinopathy – acute pancreatitis
Autori:
B. Krahulec 1; J. Štefaničková 2; S. Hlinšťáková 1; E. Hirnerová 1; V. Kosmálová 1; J. Hasa 2; K. Peško 2; P. Strmeň 2; A. Dukát 1
Pôsobisko autorov:
II. interná klinika LF UK a FNsP Bratislava, Slovenská republika, prednosta prof. MUDr. Andrej Dukát, CSc., FESC
1; I. oftalmologická klinika LF UK a FNsP Bratislava, Slovenská republika, prednosta prof. MUDr. Peter Strmeň, CSc.
2
Vyšlo v časopise:
Vnitř Lék 2008; 54(3): 276-281
Kategória:
Kazuistiky
Práca bola prednesená na 4. bilaterálnom slovensko-českom oftalmologickom sympóziu s medzinárodnou účasťou v Banskej Bystrici v dňoch 27.–29. 9. 2007
Súhrn
V práci popisujeme prípad 27ročnej pacientky, ktorá bola hospitalizovaná na internom oddelení pre akútnu pankreatitídu po konzumácii mastného jedla spolu s alkoholom. Súčasne so vznikom akútnej pankreatitídy u pacientky klinickému stavu dominovali zrakové ťažkosti. Oftalmológ zistil bilaterálny nález rozsiahlych belavých ložísk lokalizovaných najmä v okolí terča zrakového nervu, intraretinálne krvácania amasívny edém sietnice v centrálnej oblasti, čo bolo hodnotené ako Purtscher-like retinopatia. Po mesiaci liečby akútnej pankreatitídy sa upravil klinický obraz, zlepšila zraková ostrosť a normalizovali laboratórne parametre. Súčasne sa zlepšil nález na očnom pozadí. Aj keď išlo o raritný prípad, je potrebné na poruchu zraku myslieť u pacientov s akútnou pankreatitídou častejšie. Vyšetrenie očného pozadia by sa mohlo stať súčasťou súboru vyšetrení vykonávaných pri akútnej pankreatitíde podobne ako je to bežné u pacientov s artériovou hypertenziou alebo diabetes mellitus.
Kľúčové slová:
Purtscher-like retinopatia – akútna pankreatitída
Úvod
Purtscherova retinopatia býva charakterizovaná náhlou bilaterálnou, niekedy aj unilaterálnou, stratou videnia s belavými ložiskami a hemorágiami lokalizovanými najmä v okolí terča zrakového nervu a na zadnom póle sietnice. Najčastejšie sa vyskytuje u pacientov s ťažkými poraneniami hlavy a hrudníka. Prípady inej ako traumatologickej etiológie, napr. pri akútnej pankreatitíde, adenokarcinóme pankreasu, pri lymfoproliferatívnych ochoreniach, tukovej embólii, označujeme ako Purtscher-like retinopatia [1].
Aj keď vôbec prvá zmienka o Purtscherovej retinopatii bola u pacienta s ťažkým poškodením hlavy v roku 1910, prvá zmienka o Purtscherovej retinopatii ako následku akútnej pankreatitídy siaha do roku 1975, kedy Inkeles a Walsh popísali tukovú embóliu v cievach sietnice [2]. Náhle zhoršenie videnia pri akútnej alkoholovej pankreatitíde je asi najčastejšou manifestáciou tohto zriedkavého ochorenia u pacientov bez údaju o traume v anamnéze [3]. Doteraz bolo popísaných len asi okolo 50 prípadov takejto komplikácie akútnej alkoholovej retinopatie vo svetovej literatúre. Nateraz nám nie je známy prípad popísaný na Slovensku.
Purtscher-like retinopatia je veľmi zriedkavým prejavom akútnej pankreatitídy. Zaraďuje sa medzi systémové komplikácie akútnej pankreatitídy spolu s možnou hyperglykémiou, hypertriglyceridémiou, hypokalciémiou, encefalopatiou. Iné systémové komplikácie akútnej pankreatitídy sú pľúcne, kardiovaskulárne, hematologické (diseminovaná intravaskulárna koagulácia), gastrointestinálne krvácanie, renálne, centrálne nervové prejavy a tuková nekróza [4,5].
Etiológia retinopatie spôsobenej alkoholovou pankreatitídou sa zdá byť multifaktoriálna, zahrňujúc jednak tukovú embolizáciu, aj agregáciu granulocytov [6]. Iný názor má Steel et al z roku 1993, ktorí si myslia, že ide o akútnu metanolovú intoxikáciu ako príčinu straty videnia spojenú s alkoholovou intoxikáciou [7]. Môže ísť aj o účinok proteolytických enzýmov uvoľnených do systémovej cirkulácie, ktoré zapríčinia aktiváciu komplementovej kaskády, tvorbu leukocytárnych, trombocytárnych a fibrínových agregátov [8]. Možno sa tiež domnievať, že samotný alkohol môže potencovať aktiváciu komplementu, čo spôsobí leukoembolizáciu retinálnych arteriol [9]. Okludované retinálne arterioly a chorioidálne cievy boli skutočne popísané v patologicko-anatomickom materiáli [10]. Klinický priebeh akútnej pankreatitídy u alkoholikov môže byť taký mierny, že sa akútny zápal slinivky brušnej diagnostikuje až na základe Purtscherovej retinopatie. Vznik Purtscherovej retinopatie teda nezávisí na stupni poškodenia pankreasu [9]. Akútna pankreatitída sa pri abúze alkoholu môže prezentovať aj náhlou úplnou slepotou [11,12]. Popisovaný je však aj vznik retinopatie ešte pred vznikom akútnej pankreatitídy [13], a to až 6 mesiacov pred vznikom fulminantnej akútnej fázy chronickej pankreatitídy, pričom počas akútneho priebehu základného ochorenia sa už nález na očnom pozadí takmer kompletne normalizoval. Pretrvávala však znížená zraková ostrosť pre ischémiu sietnice [14]. Retinopatia sa však môže vyvinúť aj niekoľko dní po vzniku akútnej pankreatitídy [15]. Zdá sa, že Purtscherova retinopatia nie je priamo úmerná horšej prognóze akútnej pankreatitídy [16] a predpokladá sa, že jej vývoj závisí na ischémii zadného pólu sietnice následkom mikroembolizácií do artérií a kapilár v sietnici a v chorioidey. Do 4–6 týždňov sa vo väčšine prípadov centrálna zraková ostrosť pri akútnej pankreatitíde úplne upraví [17]. Je však popísaný aj prípad retinopatie pri ťažkej akútnej pankreatitíde s mnohopočetným orgánovým zlyhaním a zlou prognózou [18]. Ischemické infarkty a hemorágie v sietnici, ako známky ischemickej vaskulopatie sú prevažne lokalizované v okolí terča zrakového nervu. Nález na očnom pozadí je väčšinou bilaterálny. Niektorí autori odporúčajú urobiť vyšetrenie očného pozadia každému pacientovi s akútnou pankreatitídou [7]. Purtscherova retinopatia však môže vzniknúť aj po liekoch u HIV pozitívneho pacienta bez alkoholovej intoxikácie [19] aj pri pankreatitíde, ktorá nie je spôsobená príjmom alkoholu [17], ale aj pri adenokarcinóme pankreasu [20].
Alkoholová pankreatitída však nie je jedinou príčinou Purtscher-like retinopatie. Jej príčinou môže byť nefrotický syndróm s miernym stupňom chronickej renálnej insuficiencie [21]. Klasickou príčinou Purtscherovej retinopatie býva trauma, napr. kompresívne poranenie hrudníka, napr. uvoľnením airbagu v aute, alebo poranenie hlavy [22–24], čo môže spôsobiť neuropatiu n. opticus a takáto retinopatia máva neistú prognózu. Pri dvíhaní ťažkých bremien môže vzniknúť aj unilaterálna retinopatia [25]. Iné príčiny Purtscher-like retinopatie môžu byť trombotická trombocytopenická purpura [26,27], prípadne aj s hemolytickým syndrómom [28], systémový lupus erytematosus [29], prípadne HELLP syndróm – hemolýza, zvýšenie pečeňových enzýmov, zníženie počtu trombocytov u pacientky v súvislosti s pôrodom, u ktorej zostala trvalá porucha zrakovej ostrosti [30], alebo kryoglobulinémia [31]. Akútna Purtscherova retinopatia však môže vzniknúť aj bez známej vyvolávajúcej príčiny [32].
Vo väčšine prípadov Purtscherovej retinopatie sa zraková ostrosť vráti aj bez špeciálnej terapie. U niektorých pacientov sa zlepší zraková ostrosť po podávaní kortikosteroidov, ale v súčasnosti nie sú jednoznačné dôkazy, ktoré by podporili takýto rutínny terapeutický postup [33].
Popis prípadu
27ročná pacientka bola prijatá na II. internú kliniku LF UK a FNsP v Bratislave po krátkej 1dňovej hospitalizácii na Oftalmologickej klinike LF UK a FNsP v Bratislave. Tam bolo vyslovené podozrenie na Purtscher-like retinopatiu pri akútnej pankreatitíde. V anamnéze je údaj pred 3 dňami, po konzumácii mastného jedla (hamburger) spojeného s konzumáciou červeného vína asi 4 dcl a vyfajčení 40 cigariet, náhle vzniknutého pocitu bolestí v okolí pupka spojeného s nauzeou, čo bolo ambulantne hodnotené ako iritácia pankreasu (AMS v sére 2,2 μkat/l; CRP 175 mg/l). Po podaní spazmolytickej parenterálnej infúznej liečby sa dyspeptické ťažkosti zlepšili, nebola potrebná hospitalizácia. Súčasne ale so vznikom dyspeptických ťažkostí pacientka si začala sťažovať na zhoršujúci sa zrak, neostré videnie. Zrakové ťažkosti natoľko dominovali klinickému obrazu, že po 2 dňoch navštívila oftalmológa a bola hospitalizovaná pre bilaterálny nález rozsiahlych belavých ložísk lokalizovaných najmä v okolí terča zrakového nervu, intraretinálnymi krvácaniami a s masívnym edémom sietnice v centrálnej oblasti (obr. 1 a 2). Cievy boli plnšie a vinutejšie. Centrálna zraková ostrosť pri prijatí vpravo 20/200 neisto a vľavo 10/200 neisto. Pri vyšetrení fluoresceínovou angiografiou sa zobrazili na zadnom póle plnšie vinuté cievy, z ktorých v neskorých fázach výrazne presakovala kontrastná látka, najmä v oblasti belavých ložísk. Ischémia sietnice bola prítomná len v malom rozsahu, pričom nezasahovala centrum. Centrálna hrúbka sietnice pomocou vyšetrenia optickou koherentnou tomografiou (OCT) vpravo 835 μm a vľavo 868 μm (norma 135–215 μm).


V predchorobí udáva len raz prekonanú akútnu pankreatitídu asi pred 1/2 rokom, vtedy bez poruchy zrakovej ostrosti. Priznáva pravidelnú konzumáciu alkoholu, nikotinizmus. V rodine podobné ochorenia, ani iné závažné choroby neudáva. Pracuje ako zdravotná sestra. Alergiu nepriznáva. Z objektívneho vyšetrenia vyplýva, že výška pacientky je 170 cm, hmotnosť 60 kg, krvný tlak 115/70 mm Hg, pulz 88/min/pravidelný, pacientka od prijatia na lôžkové oddelenie bola afebrilná. Pri prijatí na internú kliniku bola bez subjektívnych ťažkostí, stolicu, močenie mala bez ťažkostí, bola bez patologického nálezu pri objektívnom fyzikálnom vyšetrení.
V laboratórnom obraze nebola prítomná leukocytóza, diferenciálny leukogram v norme, prítomné je normálne, aj keď nižšie množstvo trombocytrov (167 × 109/l) s postupným poklesom až na 141 × 109/l, zvýšený stredný objem erytrocytov 108 fl (norma do 96 fl) pri mierne zníženom počte erytrocytov (3,04 × 1012/l), normálne hemokoagulačné parametre (protrombínový čas, INR, aPTT, fibrinogén), mierne zvýšená GMT (1,66 μkat/l), ostatné hepatálne testy normálne (bilirubin, AST, ALT, ALP), normálny nález vmoči, normálne obličkové funkcie (urea, kreatinin, albumín/ kreatinín v moči), celkový cholesterol 3,56 mmol/l; LDL-cholesterol 2,03 mmol/l; HDL-cholesterol 1,04 mmol/l; triglyceridy 1,08 mmol/l. Glykémia až na jednorázový vzostup na 12,9 mmol/l opakovane v norme. Normálna hodnota sérového kalcia. Normálne boli aj hodnoty celkových bielkovín a albumínu v sére pacientky. AMS pri prijatí 7,53 μkat/l, sa postupne na 3. deň hospitalizácie normalizuje, v moči pretrváva hraničná hodnota 21,6 μkat/l (norma do 20 μkat/l) a lipáza v sére je zvýšená (3,78 μkat/l, norma do 1,0 μkat/l). CRP pri prijatí 160,8 mg/l postupne klesá a po týždni sa normalizuje. Vyšetrili sme autoprotilátky – ANA, AICA, ANCA s negatívnym nálezom. Hodnoty C3 a C4 boli v norme, ako aj CEA, CA19-9 a CA72-4. Haptoglobín 1,09 g/l (norma 0,3–2,0 g/l). Normálna bola hladina imunoglobulínov v sére, ako aj nález pri elektroforéze bielkovín.
Pri ultrasonografii brucha sme zistili obraz susp. steatózy pečene a voľnú tekutinu v brušnej dutine. CT brucha potvrdilo obraz steatózy pečene, bolo popísané stredné množstvo tekutiny v dutine brušnej aj s minimálnym fluidotoraxom a obraz pankreatitídy (Balthazar C). RTG hrudníka bolo bez patologických nálezov na pľúcach, či srdci.
V terapii pacientka dostávala pri hladovke infúznu spazmoanalgetickú liečbu (Mezocain, No-Spa), Quamatel a Ciprofloxacin. Na 4. deň začíname s realimentáciou a po 8 dňoch bola pacientka prepustená v zlepšenom stave domov.
Kontrolné vyšetrenie po 14 dňoch zisťuje len ľahko zvýšenú hodnotu lipázy v sére (1,18 μkat/l) a mierne zvýšené GMT (1,28 μkat/l). Trombocyty už 363 × 109/l a erytrocyty 3,56 × 1012/l. CT nález bol zlepšený, už bez kolekcie tekutiny v brušnej dutine, pretrvávalo ešte pozápalové zneostrenie peripankreatického tuku. Kontrolné CT po mesiaci od akútneho ataku už bez známok poruchy štruktúry pečene, či pankreasu, hodnotené ako normálny CT nález v oblasti abdomenu. Súčasne sa normalizovali aj zvýšené hodnoty enzýmov (lipázy a GMT v sére).
Po 2 týždňoch pacientka pozoruje výrazné zlepšenie videnia, prejasnenie obrazu, centrálna zraková ostrosť sa postupne upravuje vpravo 20/32 neisto, vľavo 20/40. Pri oftalmoskopickom vyšetrení vidíme vstrebávajúce sa belavé ložiská i krvácania, zmenšenie edému sietnice (obr. 3 a 4). Centrálna hrúbka sietnice sa zmenšila vpravo na 134 μm, vľavo 211 μm.

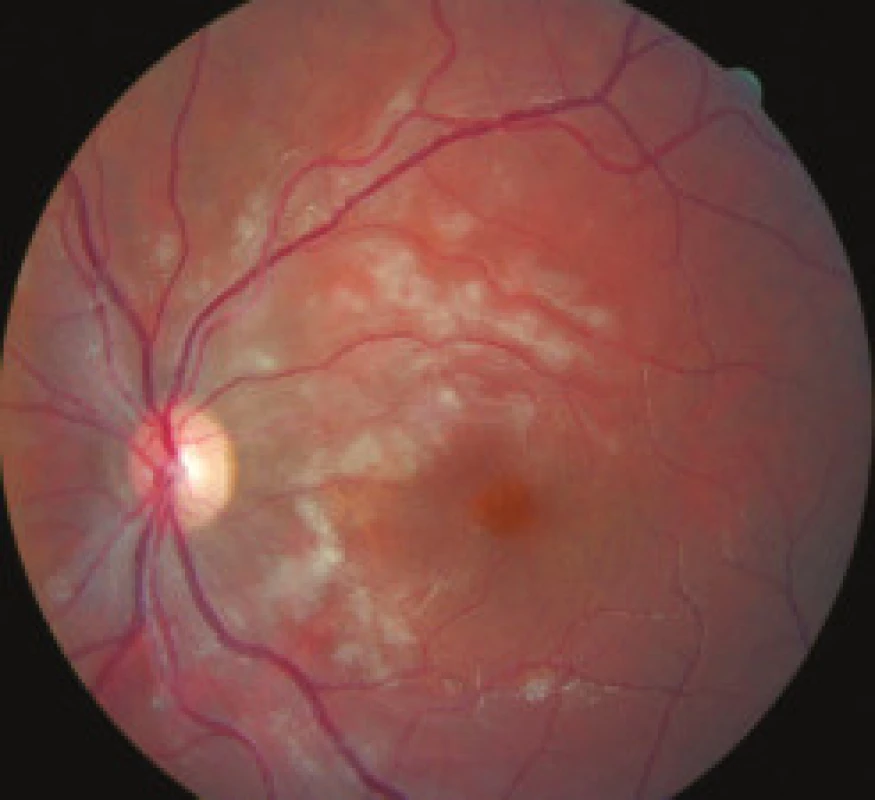
Mesiac od začiatku ochorenia pacientka udáva pokračujúce postupné zlepšovanie videnia. Oftalmologickým vyšetrením zisťujeme centrálnu zrakovú ostrosť vpravo 20/25, vľavo 20/32, na sietnici ďalšie ubúdanie belavých ložísk i hemorágií. Centrálna hrúbka sietnice na OCT vpravo je 161 μm, vľavo 137 μm.
Diskusia
Purtscherova retinopatia je najčastejšie popisovaná tak u mužov ako aj u žien vo veku medzi 30 a 40 rokov, ale bola popísaná aj v mladších vekových kategóriách, kam sa dá zaradiť aj naša pacientka.
U našej pacientky išlo jednoznačne o akútnu exacerbáciu chronickej pankreatitídy mierneho stupňa po konzumácii alkoholu (krátkotrvajúce dyspeptické ťažkosti, mierne a krátkodobé zvýšenie pankreatických enzýmov, pozitívny USG a CT nález) s rýchlou úpravou laboratórnych parametrov po mesiaci od akútneho ataku úplne do normy. Zároveň so vznikom akútnej pankreatitídy však pacientka udáva aj zhoršenie zraku. Po 2 dňoch od prvých príznakov ochorenia je prítomný na očnom pozadí obraz chorioretinitídy, hodnotený oftalmológom ako Purtscher-like retinopatia, vyžadujúca hospitalizáciu. Takýto raritný priebeh akútnej pankreatitídy je zhodný s väčšinou v literatúre popisovaných prípadov akútnej alkoholovej pankreatitídy [2,3,6–9,15–17].
Iné bežné príčiny vzniku Purtscherlike retinopatie u našej pacientky sme prakticky nepotvrdili. Vzhľadom na normálne obličkové funkcie, u pacientky bez prejavov ochorenia na koži, bez známok evidentnej prekonanej traumy, ako aj negatívnu liekovú anamnézu môžeme u našej pacientky predpokladať vznik Purtscher-like retinopatie na podklade akútnej pankreatitídy v súvislosti s požitím alkoholu. Mechanizmus vzniku retinopatie však zostáva nejasný. Najčastejšie spomínaná agregácia granulocytov sa zdá byť málo pravdepodobná pri normálnom nevysokom počte granulocytov v krvi od začiatku ochorenia. Tuková embolizácia je však oveľa pravdepodobnejšia, aj keď v krvi sa zistili normálne hodnoty krvných lipidov. V klinickom priebehu však bola pomocou ultrasonografie a CT, ako aj zvýšením cholestatického enzýmu GMT dokázaná akútna steatóza pečene, ktorá sa do mesiaca po akútnom ataku ochorenia úplne normalizovala. Akútne stukovatenie pečene sa popisuje pri akútnej konzumácii alkoholu [4]. Podozrenie by mohlo vyvolať aj mierne zníženie počtu erytrocytov, bez konzumpcie haptoglobínu, ale spolu so znížením počtu trombocytov a ľahkým zvýšením pečeňového enzýmu GMT v zmysle nie plne vyvinutého HELLP syndrómu, ktorý sa však popisuje len v súvislosti s poškodením pečene u rodičky, ktorý sa tiež považuje za príčinu Purtscher-like retinopatie [29]. Tu je možné rozmýšľať aj o agregácii trombocytov v retinálnych cievach [8], avšak žiadne imunologické zmeny, ktoré by mohli svedčať pre vaskulitídu, sme nezistili. Pacientke sa aj napriek tomu, že nedostávala žiadnu antiagregačnú liečbu, pomerne rýchlo normalizovala zraková ostrosť. Otázkou zostáva akútny toxický účinok alkoholu.
Veľmi pravdepodobný v etiológii zhoršenia zrakovej ostrosti sa zdá byť toxický účinok pankreatických enzýmov (hromadenie voľnej tekutiny v dutine brušnej, mierne hromadenie voľnej tekutiny aj v pohrudničnej dutine viditeľné len pri CT vyšetrení, ale aj evidentné hromadenie tekutiny v retine). Retinopatia môže byť zapríčinená poškodením endotelu vo vaskulatúre retiny, prípadne zvýšením vaskulárneho hydrostatického tlaku [33]. Kmikroembolizácii sa nemôžeme vyjadriť, ale evidentne sa so zlepšovaním klinického a laboratórneho priebehu ochorenia zlepšovala zraková ostrosť a zároveň sa znižovalo edematózne presiaknutie retiny, čo išlo paralelne so znižovaním množstva tekutinovej kolekcie v brušnej a pohrudničnej dutine až sa úplne vytratila.
Z očného hľadiska neexistuje žiadna cielená lokálna liečba Purtscherovej retinopatie. Väčšinou po zahájení liečby základného ochorenia nastáva i zlepšenie centrálnej zrakovej ostrosti, či už čiastočné alebo úplné, lézie na sietnici sa postupne vstrebávajú. Prognóza znovuzískania pôvodnej zrakovej ostrosti je neistá. Väčšinou závisí od rozsahu ischémie v centrálnej oblasti sietnice a poškodenia zrakového nervu [11].
Zaujímavé bolo sledovať, ako rýchlo nastáva rehabilitácia centrálnej zrakovej ostrosti u našej pacientky. Možnou príčinou tak rýchleho zlepšenia je snáď pomerne malý rozsah ischémie sietnice v centrálnej oblasti prítomný na fluoresceínovej angiografii a menšie poškodenie fotoreceptorov v oblasti fovey. Najprv sa predpokladalo, že najviac poškodené sú vnútorné vrstvy sietnice. Avšak klinickopatologické štúdie [10] preukázali poškodenie i vo vrstve choriokapilaris. Predpokladajú poškodenie fotoreceptorov až pri súčasnom poškodení retinálneho pigmentového epitelu. Poškodenie fotoreceptorov a retinálneho pigmentového epitelu podľa Beckingsale et al [35] je príčinou vzniku trvalých defektov v zornom poli. Rýchly ústup edému sietnice je spojený s dobrou prognózou zrakovej ostrosti. U našej pacientky nastáva postupné zlepšovanie zrakovej ostrosti hneď po zahájení liečby. Najprv len pomalé, a ako sme už uviedli vyššie, po 14 dňoch pozoruje výrazné zlepšenie zrakovej ostrosti. Zároveň so zmenšovaním kolekcie tekutiny v dutine brušnej sa zmenšuje i hromadenie tekutiny v sietnici. Mesiac po atake dosahuje hrúbka sietnice fyziologické hodnoty, čo je presne v korelácii s odoznením pankreatítidy.
Záver
Napriek tomu, že popisujeme v našich podmienkach raritnú manifestáciu komplikácie akútnej pankreatitídy spojenú s konzumáciou alkoholu a steatózou pečene u 27ročnej ženy, je potrebné na poruchu zraku myslieť u pacientov s akútnou pankreatitídou častejšie. Vyšetrenie očného pozadia by sa skutočne mohlo stať súčasťou súboru vyšetrení vykonávaných pri akútnej pankreatitíde podobne ako je to bežné u pacientov s artériovou hypertenziou alebo diabetes mellitus. Takto by sa pravdepodobne zvýšil počet zistených poškodení retiny u týchto pacientov a dal by sa tak lepšie posúdiť mechanizmus vzniku Purtscher-like retinopatie. Nateraz sa zdá, že príčina vzniku retinopatie je najpravdepodobnejšie multifaktoriálna s priamym toxickým pôsobením uvoľnenia látok z poškodeného pankreasu.
doc. MUDr. Boris Krahulec, CSc.
www.faneba.sk
e-mail: boris.krahulec@faneba.sk
Doručeno do redakce: 30. 10. 2007
Přijato po recenzi: 21. 12. 2007
Zdroje
1. Chaum E. Retinopathy, Purtscher. http://www.emedicine.com/oph/topic419. htm, 2007.
2. Inkeles DM, Walsh JB. Retinal fat emboli as a sequela to acute pancreatitis. Am J Ophthalmol 1975; 80: 935–938.
3. Fumex L, Boizard Y, Burillon C et al. Purtscher retinopathy in acute alcoholic pancreatitis. A case report. J Fran d’Ophthalmol 2004; 27: 927–931.
4. Fauci AS, Braunwald E, Isselbacher KJ et al. Harrison’s principles of internal medicine. McGraw-Hill: New York 1998.
5. Vavrečka A Choroby podžalúdkovej žlazy. In: Jurgoš Ľ. et al. Gastroenterológia. Bratislava: Veda 2006, 529–579.
6. Weber J, Beck R, Franke A. Retinopathic visual loss in hemorrhagic necrotizing pancreatitis. Zentralbl Chir 1989; 114: 1466–1470.
7. Steel JR, Cockroft JR, Ritter JM. Blind drunk: alcoholic pancreatitis and loss of vision. Postgrad Med J 1993; 69: 151–152.
8. Clayton RLC, Leandro MAP, Flavio MCM at el. Purtscher-like retinoapthy associated with acute pancreatitis. Sao Paulo Med J 2005; 123: 289–291.
9. Devonport H, Oworu O, Mohla A et al. Purtscher’s like retinopathy as the presenting feature of acute alcoholic pancreatitis. Eye 2006; 20: 255–257.
10. Kincaid MC, Green WR, Knox DL et al. A clinicopathological case report of retinopathy of pancreatitis. Br J Ophthalmol 1982; 66: 219–226.
11. López-Tizón E, Reinoso-Montalvo C, Mencía-Gutiérrez E at al. Acute pancreatitis presenting as sudden blindness. Arch Soc Esp Oftalmol 2006; 81: 161–163.
12. Jacob HS, Goldstein IM, Shapiro I. Sudden blindness in acute pancreatitis. Possible role of complement-induced retinal leukoambolization. Arch Intern Med 1981; 141: 134–136.
13. Sanders RJ, Brown GC, Brown A et al. Purtscher’s retinopathy preceding acute pancreatitis. Ann Ophthalmol 1992; 24: 19–21.
14. Sharma AG, Kazim NA, Eliott D et al. Purtscher’s retinopathy that occured 6 months before acute pancreatitis. Am J Ophthalmol 2006; 141: 205–207.
15. Campo SMA, Gasparri V, Catarinelli G et al. Acute pancreatitis with Purscher’s retinopathy: case report and review of the literature. Dig Liver Dis 2000; 32: 729–732.
16. Flores MSD, Rodriguez IN, Bernal IL et al. Retinopathy as a systemic complication of acute pancreatitis. Am J Gastroenterol 1995; 90: 321–324.
17. Núnez L, Cubiella J, Moreno C et al. Purtscher’s retinopathy: a rare complication of acute non-alcoholic pancreatitis. Gastroenterol Hepatol 2003; 26: 541–544.
18. Hollo G, Tarjanyi M, Varga M et al. Retinopathy of pancreatitis indicates multiple-organ failure and poor prognosis in severe acute pancreatitis. Acta Ophthalmol 1994; 72: 114–117.
19. Bui SK, O’Brien JM, Cunningham ET. Purtscher retinopathy following drug-induced pancreatitis in an HIV-positive patient. Retina 2001; 21: 542–545.
20. Fabandeh H, Rosenfeld PJ, Alexandrakis G et al. Purtscher-like retinopathy associated with pancreatic adenocarcinoma. Am J Ophthalmol 1999; 128: 650–655.
21. Zwolinska D, Medynska A, Galar A. Purtscher-like retinopathy in nephrotic syndrome associated with mild chronic renal failure. Pediatr Nephrol 2000; 15: 82–84.
22. Chandra P, Azad R, Pal N et al. Valsalva and Purtscher’s retinopathy with optic neuropathy in compressive thoracic injury. Eye 2005; 19: 914–933.
23. Shah GK, Penne R, Grand MG. Purtscher’s retinopathy secondary to airbag injury. Retina 2001; 21: 68–69. 24. Roncone DP. Purtscher’s retinopathy. Optometry 2002; 73: 166–172.
25. Kocak N, Kaynak S, Kaynak T et al. Unilateral Purtscher-like retinopathy after weight-lifting. Eur J Ophthalmol 2003; 13: 395–397.
26. Ong T, Nolan W, Jagger J. Purtscherlike retinopathy as an initial presentation of thrombotic thrombocytopenic purpura: a case report. Eye 2005; 19: 359–361.
27. Schwartz SG, McPherson AR, Mieler WF et al. Bilateral combined occlusion of the central retinal artery and vein secondary to thrombotic thrombocytopenic purpura. Arch Ophthalmol 2000; 118: 1304–1305.
28. Patel MR, Bains AK, O’Hara JP et al. Purtscher retinopathy as the initial sign of thrombotic thrombocytopenic purpura/hemolytic uremic syndrome. Arch Ophthalmol 2001; 119: 1388–1389.
29. Cooper BA, Shah GK, Grand MG. Purtscher’s-like retinopathy in a patient with systemic lupus erythematosus. Opthalm Surg Laser Imag 2004; 35: 438–439.
30. Stewart MW, Brazis PW, Guier CP et al. Purtscher-like retinopathy in a patient with HELLP syndrome. Am J Ophthalmol 2007; 143: 886–887.
31. Myers JP, DiBisceglie AM, Mann ES. Cryoglobulinemia associated with Purtscher- like retinopathy. Am J Ophthalmol 2001; 131: 802–804.
32. Meyer CH, Callizo J, Schmidt JC et al. Functional and anatomical findings in acute Purtscher’s retinopathy. Ophthamol 2006; 220: 343–346.
33. Agraval A, McKibbin MA. Purtscher’s and Purtscher-like retinopathies: a review. Survey Ophthalmol 2006; 51: 129–136.
34. Buckley SA, James B. Purtscher’s retinopathy. Postgrad Med 1996; 12: 409–412.
35. Beckingsale AB, Rosenthal AR. Early fundus flourescein angiographic findings and sequelae in traumatic retinopathy: case report. Br J Ophthalmol 1983; 67: 119–123.
Štítky
Diabetológia Endokrinológia Interné lekárstvoČlánok vyšiel v časopise
Vnitřní lékařství

2008 Číslo 3
- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Role praktického lékaře v péči o pacienta s familiární hypercholesterolémií
- Pleiotropní účinky statinů na kardiovaskulární systém
Najčítanejšie v tomto čísle
- Idiopatická retroperitoneální fibróza - Ormondova choroba: kazuistiky
- Von Willebrandova choroba
- SIADH jako jediný paraneoplastický příznak malobuněčného karcinomu plic: kazuistika
- Léčba IgA nefropatie
