-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Historie diagnostiky a léčby diabetické retinopatie
History of diagnosis and therapy of diabetic retinopathy
The article surveys the fascinating historical milestones of the diagnosis of diabetic retinopathy. In the context of the discovery then it represents some of the famous characters of ophthalmology and documents the evolution of diagnostics, conservative treatment, as well as laser and surgical therapy for this serious disease
Key words:
diabetic retinopathy – history – therapy
Autori: Tomáš Sosna 1,2
Pôsobisko autorov: Centrum diabetologie IKEM, Praha 1; Oční oddělení Thomayerovy nemocnice, Praha 2
Vyšlo v časopise: Vnitř Lék 2016; 62(Suppl 4): 136-141
Kategória: Z historie medicíny
Motto:
Studium historie nám umožňuje si prodlužovat délku našeho krátkého života směrem do minulosti.
prof. Antonín DoležalSúhrn
Článek mapuje fascinující historické milníky diagnostiky diabetické retinopatie. V souvislosti s jejím objevem pak představuje některé významné postavy oftalmologie a dokumentuje vývoj diagnostických prostředků, konzervativní léčby, ale i laserové a chirurgické terapie tohoto závažného onemocnění.
Klíčová slova:
diabetická retinopatie – diagnostika – historie – léčbaDiabetická retinopatie
Zatím co diabetes mellitus (DM) byl popsán již ve starověku, jeho komplikace, diabetická retinopatie (DR) je onemocněním relativně mladým. Příčinou toho jsou 2 základní fakta:
- diabetická retinopatie se vyvíjí až za několik let po vzniku diabetu
- před objevem inzulinu se tato komplikace mohla týkat pouze diabetiků 2. typu, diabetici 1. typu umírali ještě před tím, než se diabetická retinopatie (DR) mohla rozvinout
Do objevu oftalmoskopu Hermannem von Helmholtzem v roce 1850 nebylo možné tuto pozdní komplikaci verifikovat. Přesto se již od roku 1834 objevují první zmínky o očních komplikacích cukrovky. Byla známa diabetická katarakta. Byl znám i černý zákal jako nevysvětlitelná slepota u diabetiků (DR?) a paralýza okohybných svalů (1834 Berndt). V roce 1835 francouzský lékař Lacorche popisuje tak zvanou diabetickou amblyopii a akomodační problémy. V roce 1846 Apollinaire Bouchardat popisuje zhoršení zrakové ostrosti u diabetika, který zjevně neměl kataraktu a stav se upravil v souvislosti se zlepšením cukrovky. Obdobné pozorování publikoval v roce 1853 François Louis Tavignot.
Prvým, kdo charakterizoval diabetické změny na očním pozadí, byl vídeňský oftalmolog Eduard Jaeger, a to již rok po objevu přímého oftalmoskopu. Ve svém atlasu sítnicových chorob je popsal jako okrouhlé či oválné žlutavé skvrny prostupující částí nebo úplnou tloušťkou sítnice. Největší veličina oftalmologie té doby Albrecht von Graefe, který pracoval jako asistent profesora von Artlta i v Praze, jeho pozorování odmítl s tím, že není kauzálního dokladu o souvislosti nálezu na očním pozadí s diabetem. Prakticky jediný, kdo stál za Jaegrovým nálezem, byl francouzský oftalmolog Luis Desmarres, který v roce 1858 popsal obdobný vztah mezi makulopatií a diabetem. Až když v roce 1869 publikoval v Americe Henry Noyes svou práci Retinitis in glycosuria, byla souvislost diabetické retinopatie a diabetu akceptována celosvětově. Dalším důležitým milníkem v popisu diabetických změn byla práce Edwarda Nettleshipa z Londýna On Oedema or Cystic Disease of the Retina, v níž na histopatologických nálezech potvrdil cystoidní degeneraci makuly u diabetiků. V téže době byla publikována důležitá práce sira Stevena Mackensieho Glycosuric retinitis popisující další důležité patologické změny sítnice diabetiků. Francouz Apollinaire Bouchardat pochopil spojitost diabetu a sítnicových změn a ve své knize De la Glycosurie ou diabète sucr popisuje akumulaci lipidů a tekutiny v sítnici diabetiků. Kromě přesné kreslené dokumentace objasnil i spojitost těchto depozit s poklesem zrakové ostrosti, kterou nazval glukózou indukovaná amblyopie. Chybný náhled von Graefeho na diabetické sítnicové změny uvedl na pravou míru až jeho německý kolega Theodor Leber, který publikoval množství klinických nálezů a onemocnění nazval retinitis glycosurica. Základem současného popisu a dělení jsou práce Bresnicka z let 1983 až 1986 a především velká studie Early Treatment Diabetic Retinopathy Study (ETDRS) z let 1984–1987 [12,14].
Ve 20.–50. letech minulého století začíná statistické sledování DR a aktivní screening. V roce 1921 asi 8 % diabetiků ve Velké Británii mělo zjištěnou některou z forem DR. Do roku 1945 vzrůstá tento počet již na 23 %. V roce 2015 je v Británii evidováno 45 % diabetiků 1. typu s diabetickou retinopatií a 25 % diabetiků 2. typu.
Makulární edém
Makulární edém je hlavní příčinou poklesu centrální zrakové ostrosti u obou typů diabetu. Jak již bylo řečeno, Eduard Jaeger popsal DR, ale i makulární edém. Další přesný popis diabetické makulopatie pochází z roku 1858 od Luise Desmarrese. Důležitým milníkem byl rok 1875 a zmíněná práce Edwarda Nettleshipa z Londýna On Oedema or Cystic Disease of the Retina, v níž potvrzuje na histopatologických nálezech cystoidní degeneraci makulární krajiny. Pozdější asistent Albrechta von Graefeho, Theodor Leber v roce 1877, tehdy ještě na univerzitě Göttingenu uveřejnil práci o makulárním edému u zánětlivého onemocnění oka. Tento nález však nedal do přímé souvislosti s inflamatorním onemocněním. První patofyziologické hypotézy o hromadění tekutiny v zadním pólu sítnice, přesněji v makule, byly publikovány v roce 1881, tehdy teprve dvacetiletým italským neuroanatomem Ferucciou Tartuferim, který popsal edém fotoreceptorových pochev. V roce 1896 se objevila práce o makulárním edému u pacienta s pigmentovou retinitidou, pro nějž francouzský oftalmolog Pierre Nuel razil termín oedème maculaire. Na přelomu století Arthur Birch-Hirschfeld z univerzity v Königsbergu, nynějším Kaliningradu, který se zabýval především léčbou očních tumorů, pozoroval makulární edém po radioterapii maligního melanomu oka. Rakouský oftalmolog Othmar Purcher na své klinice v Klagenfurtu v roce 1910 publikoval práci o nálezu edému makuly po tupém traumatu hlavy a v roce 1912 i po kompresivním traumatu hrudníku. Je po něm nazvána i tak zvaná Purcherova retinopatie, která může vzniknout i po akutní nekróze pankreatu. Vůbec prvá fotografie cystoidního makulárního edému byla pořízena japonským oftalmologem na císařské univerzitě v Nagoy Chutou Ogushim v roce 1912. Dalším historicky důležitým mezníkem byly 2 práce švýcarského oftalmologa Alfreda Vogta ještě z doby, kdy byl přednostou kliniky ve Araau. V prvé popisuje novou techniku vyšetření makuly pomocí „red free“ světelného zdroje, což mu umožnilo sledovat jemné nuance v oblasti makuly, a tím i lépe pozorovat makulární edém i kapilární změny v oblasti foveální avaskulární zóny. Druhá neméně důležitá práce sumarizovala výskyt makulárního edému u onemocnění, jako je iridocyklitida, žilní okluze, či makulární cysta. Po těchto zásadních publikacích dali do souvislosti s četnými dalšími onemocněním makulární edém, Yoshizo Koyanagi, německý neuropsychiatr a oftalmolog Otto Lowenstein a v Bonnu působící Paul Junius, ale i mnozí jiní oftalmologové. Důležitou postavou ve zkoumání patogeneze makulárního edému byl Arthur James Ballantyne, který v Glasgow publikoval v roce 1943 práci o porušené kapilární stěně, která hraje důležitou roli při vzniku diabetického makulárního edému a mikroaneuryzmat. Popsal také přítomnost hlubokých exsudátů v zevní plexiformní vrstvě sítnice. V roce 1945 ve své rozsáhlé práci o makulárním edému publikované v Bernu Alfred Bangerter razil německý termín zystoides makulaödema. Přichází dokonce i s léčbou: podával retrobulbárně atropin. Rychlý rozvoj extrakapsulární i intrakapsulární extrakce katarakty po druhé světové válce s sebou přináší i novou příčinu makulárního edému. Vídeňský profesor Karl Hruby, 3 roky před Irvinem, upozornil na rozvoj makulárního edému po extrakci katarakty. K vyšetření použil svoji plano-konkávní -55 dioptrickou čočku s úhlovým zvětšením 5–8 stupňů, usazenou na štěrbinové lampě, dosud ještě v praxi užívanou Hrubyho čočku. Její používání bylo dlouhou dobu standardem při vyšetření diabetického edému makuly. V roce 1953 uveřejnil Rodmen Irvine na klinice v Los Angeles dnes již klasickou studii o cystoidním makulárním edému po intrakapsulární i extrakapsulární extrakci šedého zákalu, který byl komplikován inkarcerací sklivce v oblasti předního segmentu oka s následnou trakcí v makule. Donald Gass, narozený v Kanadě, po návratu z Korejské války v roce 1966, kdy nastoupil do Bascom Palmer Eye Institutu v Miami, popsal společně s neurooftalmologem a vedoucím tohoto institutu Edwardem Nortonem fenomén cystického hromadění tekutiny v makule pomocí fluorescenční angiografie (FAG) u diabetika. Kromě fluorescenční angiografie byla dalším dějinným milníkem ve zkoumání makulárního edému již optická koherenční tomografie (OCT). Histologové a histopatologové se již ve 30. letech minulého století zabývali pericyty, jejichž zánik je dáván do souvislosti se vznikem DR. V roce 1923 přednesl S. E. Doré v Liverpoolu na 3. výročním kongresu Britské společnosti pro dermatologii a syfilis domněnku, kterou v témže roce publikoval i v časopise této společnosti, že pericyty podobně jako mezangiální buňky, které jsou umístěny perivaskulárně by mohly být kontraktibilními buňkami, a přestože neobsahují myofibrily, se tak podílejí na regulaci průtoku kapilární krve v reakci na tehdy předpokládané neurovazoaktivní látky. Trvalo téměř století, než tato vskutku geniální domněnka byla potvrzena. Stále však zůstává množství nezodpovězených otázek, především o řízení toku tekutin v hematoretinálních bariérách (obr. 1–3) [1,3].
Obr. 1. Neproliferativní forma diabetické retinopatie 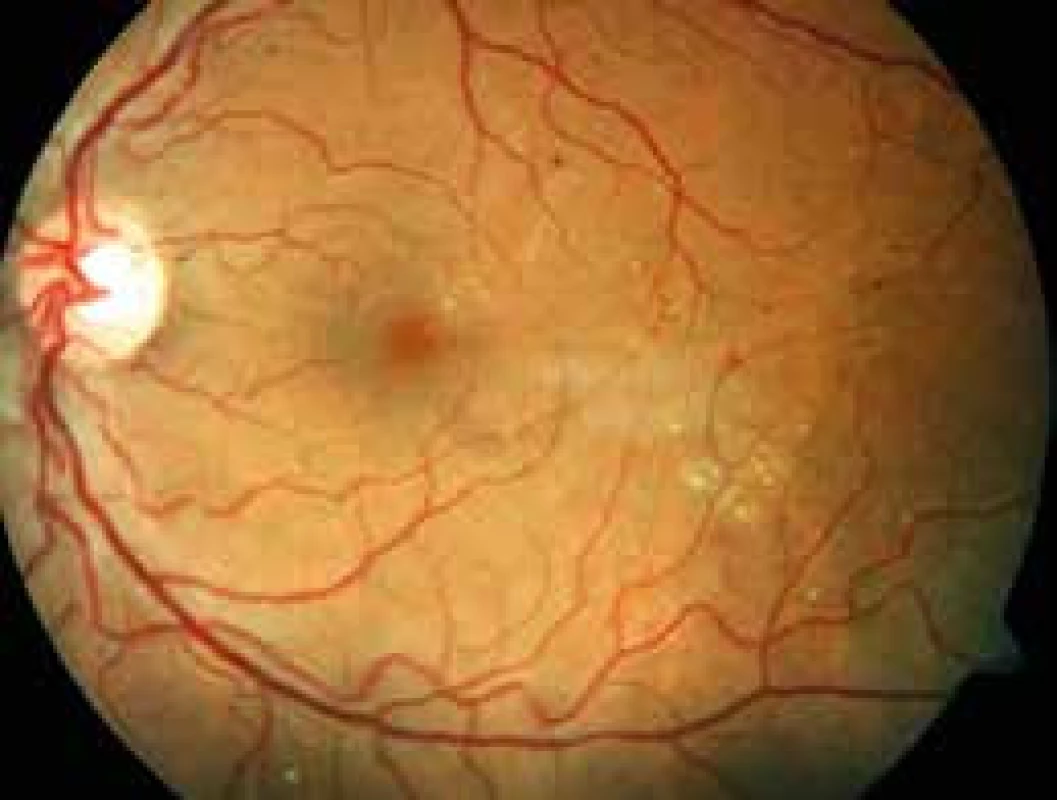
Obr. 2. Proliferativní forma diabetické retinopatie 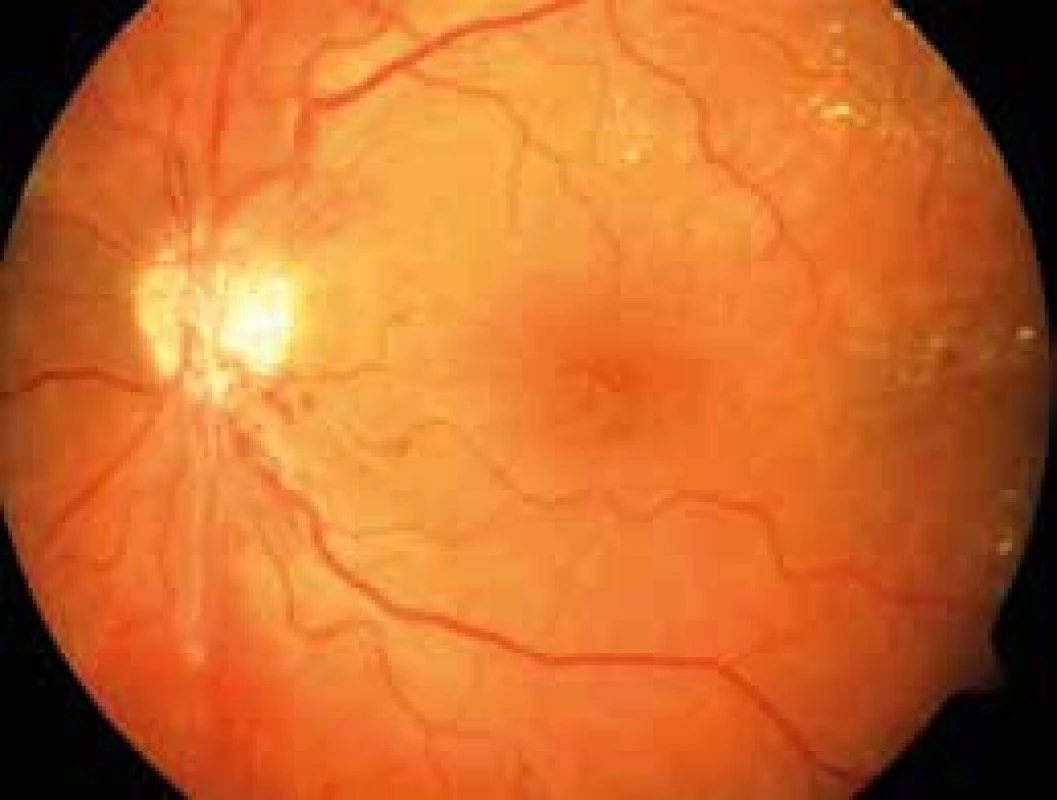
Obr. 3. Klinicky významný makulární edém 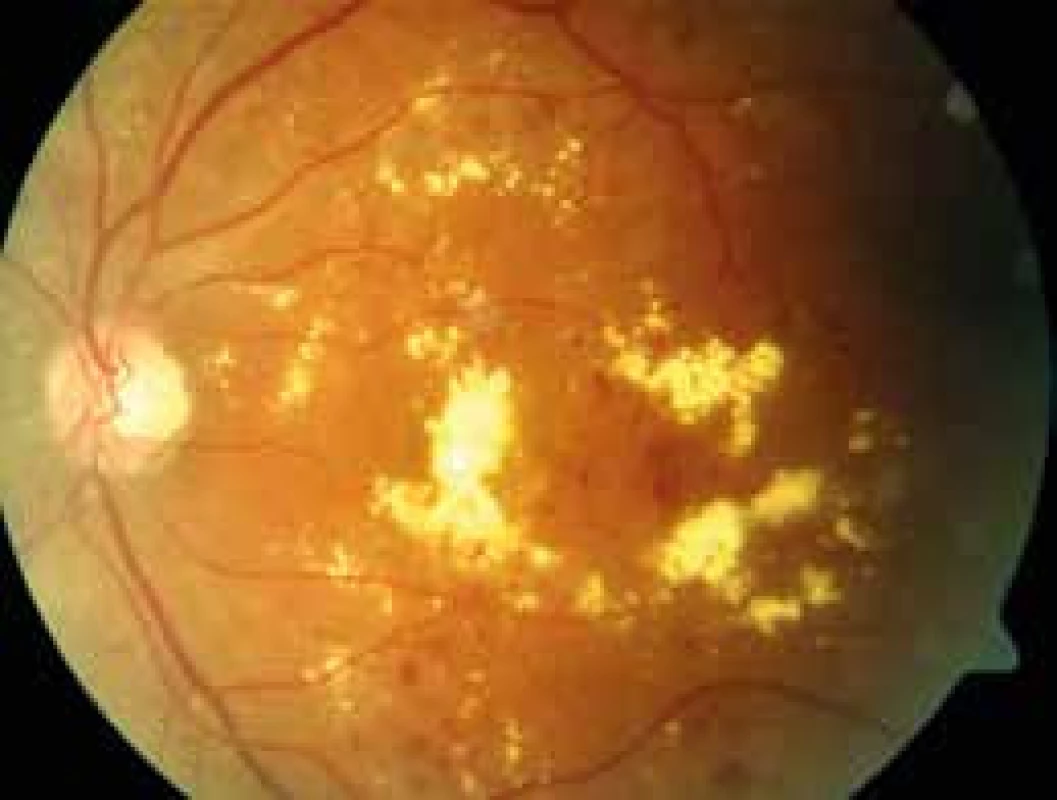
Fotografie a fluorescenční angiografie
„One picture is worth more than ten thousand words. “
Anonymous
Prvá fotografie, a tudíž i dokumentace očního pozadí u živého pacienta byla provedena dr. Howem v roce 1865. Do té doby byly známy pouze kreslené podoby očního pozadí. Fotografie se prováděly na deskových aparátech a expozice byla až 10 minut. Takže kreslená fotodokumentace byla rychlejší, ale i kvalitnější. Problémem fotografie byl také odlesk vznikající při osvětlení na povrchu rohovky. Jako zdroj světla byla používána oblouková lampa, která byla mimo dobu expozice oddělena od optické soustavy kamery mechanickou uzávěrkou. Při jejím selhání a delší expozici světla ale docházelo k poškození sítnice. Díky Georgu Eastmanovi, který vynalezl svitkový film, mohla být postavena první, skutečně funkční fundus kamera, která všechny předešlé nevýhody odstranila. Představil ji v roce 1905 dr. Dimmer ve spolupráci s firmou Zeiss. Po roce 1925 se značně rozšířila kamera, jejíž design vytvořil dr. Nordsen ze Stockholmu. V té době byly vydány prvé atlasy očního pozadí. V roce 1950 se na trhu objevila již Zeissova-Littmanova kamera s elektronickým bleskem a automatickým posunem kinofilmu. V roce 1959 Steno Memorial Hospital vydává Larsenův fotografický atlas diabetické retinopatie [6].
Cestu k fluorescenční angiografii otevřel syntézou fluoresceinu v roce 1871 Paul Ehrlich, který jej jako prvý aplikoval nitrožilně a pozoroval fluorescenci v přední komoře oka. Tuto metodu doporučoval ke studiu glaukomu. Pro studium hematookulární bariéry a fluorometrii jej začali využívat Goldmann a Franceschetti. Burk pozoroval hromadění fluorescienu u zánětlivého onemocní choroidey. Roky 1955–1959 znamenají další pokrok v diagnostice. MacLean a Maumenee využívají fluoresceinovou fluoroskopii k diagnóze melanomu. Prvou faktickou fluorescenční angiografii očního pozadí na 16mm film, provedli dr. Flock a Chao v roce 1958. V roce 1961 její praktické využití publikovali dva studenti medicíny, budoucí psychiatr Harald Novotny a budoucí oftalmolog, David Alvis [7]. Je ovšem paradoxem, že jejich práce A method of photographing fluorescein in circulation blood in the human retina, kterou byl doslova položen základ praktického využití fluoroangiografie, odmítl časopis American Journal of Ophthalmolgy. Byla tak publikována v neoftalomolgickém časopise Circulation (obr. 4) [9,12].
Obr. 4. Fluorescenční angiografie neproliferativní diabetické retinopatie 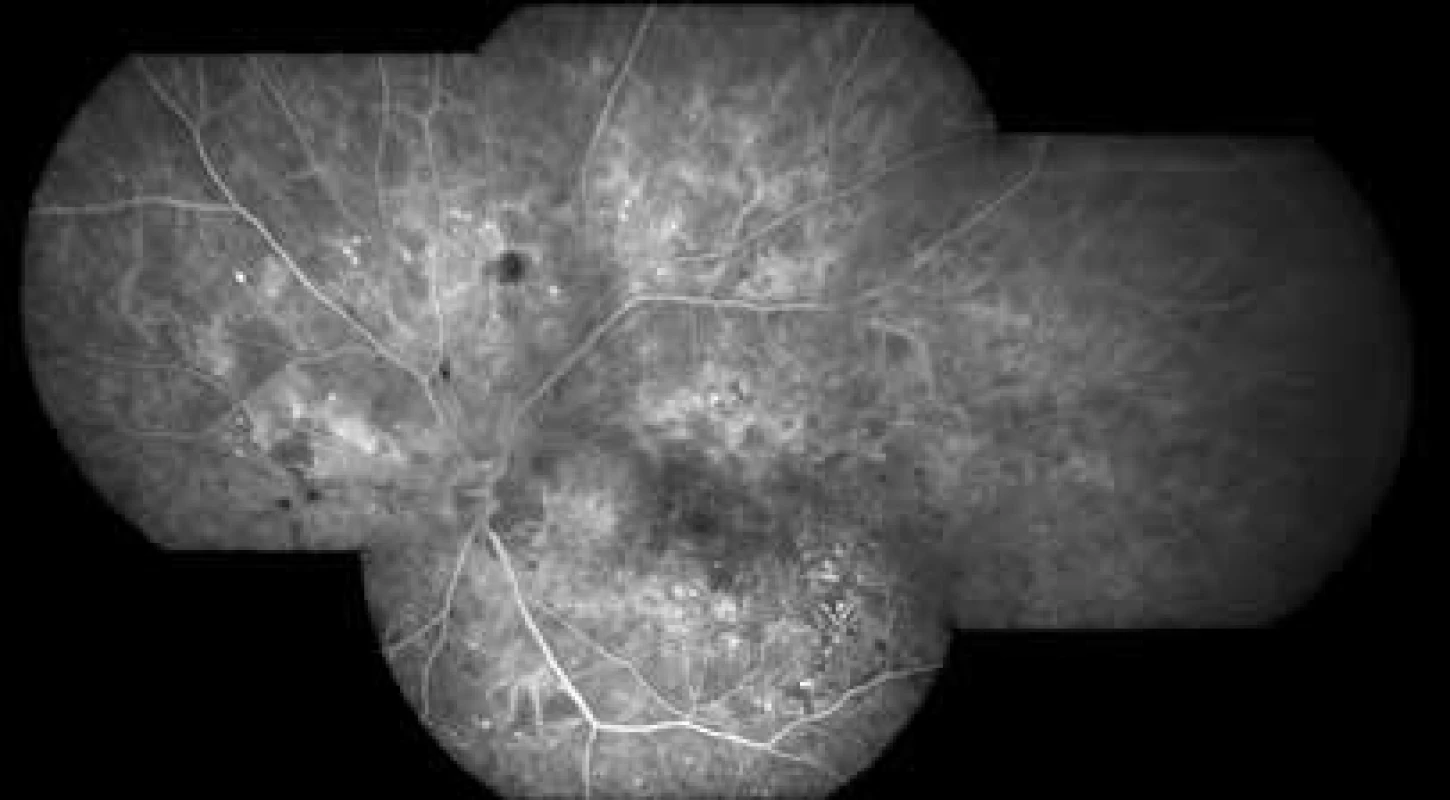
Optická koherenční tomografie
Kromě fluorescenční angiografie byla dalším dějinným milníkem ve zkoumání sítnice Fujimotova koncepce optické koherenční tomografie, kterou vytvořil společně s tehdy ještě studentem Davidem Huangem v Department of Electrical Engineering and Computer Scienc v Massachusetts Institute of Technology v roce 1980. Optická koherenční tomografie je neinvazivní, nekontaktní, transpupilární zobrazovací diagnostická metoda, která umožňuje provést a znázornit řezy sítnicí s vysokou rozlišovací schopností. Přístroj pracuje s odrazem infračerveného záření v retině. Prvý funkční přístroj na světě sestrojil Eric Swanson. V roce 1991 publikuje prvé výsledky vyšetření makuly OCT technologií David Huang v Pasadeně. O masové rozšíření této metody se zasloužil Carmen Puliafito založením společnosti Advanced diagnostic [11]. Je to neocenitelná metoda při sledování léčby diabetické makulopatie (obr. 5).
Obr. 5. Optická koherenční tomografie cystického makulárního edému 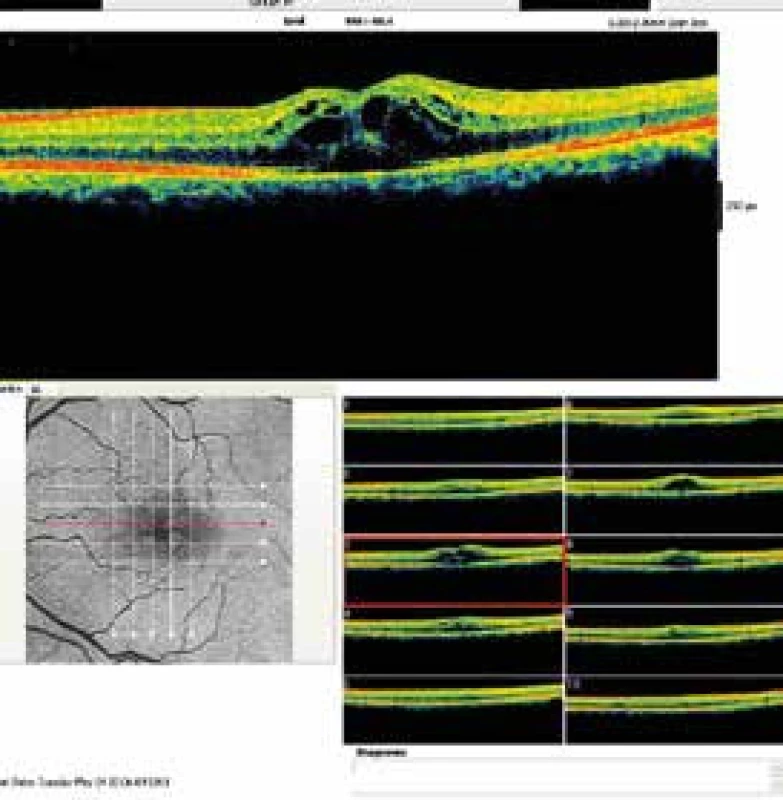
Fluorofotometrie
Jak již bylo řečeno, histologové a histopatologové se již ve 30. letech minulého století zabývali pericyty. Stále však zůstává množství nezodpovězených otázek, především o řízení toku tekutin v hematoretinálních bariérách. Podstatným krokem přispívajícím k objasnění tohoto problému byl v roce 1975 objev sklivcové fluorofotometrie, jejíž princip profesor oftalmologie José Cunha-Vaz z portugalské univerzity v Coimbře využívá ke zkoumání obou bariér především u diabetiků.
Léčba
Léčba DR se dlouhou dobu pohybovala v oblasti empirie a mnohdy opravdu podivných a bizarních experimentů. V roce 1911, 1914 a 1920 se v léčbě diabetických změn na oku uplatňuje inhalace radia, dokonce s velmi dobrými výsledky (?!), jak o tom informovaly odborné časopisy Americké oftalmologické akademie a Americké radiologie! Touto metodou byla léčena i diabetička Mary Cassatt, americká impresionistická malířka, která na konci života prakticky oslepla. V dalších letech se objevují významná sdělení, která pomáhají objasňovat patogenezi DR. V roce 1948 je popsána výrazná progrese DR v průběhu těhotenství a její postpartální zlepšení. V roce 1953 byla popsána regrese proliferativní DR po postpartální nekróze hypofýzy a následném hypopituitarismu (Simmondsův-Sheehanův syndrom). Toto zjištění společně s pozdější izolací ILGF (insulin like growth factor) znamená začátek kurativních hypofyzektomií u proliferativní DR [14].
V roce 1960 byla provedena i prvá kryoterapie diabetického neovaskulárního, dolorózního glaukomu.
Laserová léčba
Již odedávna znalo lidstvo účinky i sílu světelného paprsku. Slunce bylo jako božstvo uctíváno Řeky i Římany. Apollo byl bohem světla a Helios byl personifikací slunce. Záblesk jeho očí dokázal prorazit zlatou přilbici. Ve 2. století syrský spisovatel Lúkianos napsal, že při obléhání Syrakus (asi 214–212 př. Kr.) za 2. punské války, Archimedes zapaloval na dálku slunečními paprsky nepřátelské lodě. Z pozdější doby se dochovalo Anthémiovo tvrzení, že k tomu použil parabolických leštěných zrcadel. Prvou souvislost s poškozením zraku popisuje Platón v dialogu se Sókratem nazvaném Faidón, v němž přirovnává riziko hledání poznání k pohledu do slunce v průběhu jeho zatmění, které přivodí slepotu. V roce 1640 prvým, kdo varoval před solárním poškozením oka, byl anatom Theofilus Bonetus ze Ženevy. Ačkoliv se v tomto případě jedná o fotochemické poškození makuly, onemocnění inspirovalo k pokusům využít i termický účinek slunečních paprsků. V obraze z roku 1817 bazilejský malíř Hieronymus Hess zobrazil vypálení oka slunečním paprskem. V roce 1835 destruoval kataraktu přes rohovku enukleovaného oka broušenou čočkou Wilhelm Werneck. V roce 1867 Vinzenc Czerny a roku 1882 Richard Deutschmann v Göttingenu použili k fotokoagulaci sítnice konkávní zrcadlo a spojku, kterou fokusovali na retinu zvířete, až vytvořili skutečný prvý fotokoagulační bod. Ital Luigi Maggiore v roce 1927 provedl destrukci melanomu v enukleovaném oku pomocí kolektoru slunečních paprsků po dobu 10 min.
Geniální německý oftalmolog Gerhard Meyer-Schwickerath vyšetřoval studenta, který 10. června 1945 pozoroval zatmění slunce bez ochrany zraku, což mu způsobilo solární retinopatii, která skončila jizvou. Profesor Meyer-Schwickerath si uvědomil možnost ošetření sítnice světelným paprskem a zkonstruoval heliostat, jakýsi primitivní kolektor slunečních paprsků, kterým na střeše kliniky ošetřoval zprvu jen drobné angiomatózy a melanomy (obr. 6). Pozorování především asymetrického výskytu DR u pacientů s jizevnatými onemocněními sítnice jej přivedlo na myšlenku, že jizva nějakým způsobem chrání oko před vznikem DR. V roce 1955 začal s panretinální fotokoagulací sítnice u diabetiků. Nedostatek slunečních paprsků v severním Německu a undulační a rotační pohyby zeměkoule jej donutily hledat jiné zdroje intenzivního světla. Po uhlíkové lampě, tzv. Beckově oblouku, přešel na Zeissem vyvinutou xenonovou výbojku. Ta však na sítnici vytvářela velmi hrubé jizvy. Hledání vhodnějšího zdroje světelné energie dospělo k objevu laseru [3,5,8]. LASER je akronymem Light Amplification by Stimulated Emission of Radiation. Za zmínku stojí, že ještě na počátku našeho letopočtu rostla na území dnešní Libye velmi vzácná a proslavená rostlina, kterou Římané nazývali Laser nebo Laserpitium. Používali ji k léčení řady nemocí, při uštknutí hadem nebo škorpiónem, při zranění otráveným šípem. Sloužila též jako koření, neboť měla velmi výraznou chuť. S velkým úspěchem byla vyvážena do Řecka i Říma. Římané se ji pokoušeli pěstovat ve své zemi, ale bez úspěchu. Asi ve 2. století však tato rostlina prý zcela vymizela.
Obr. 6. Heliostat. Meyer-Schwickerathův sluneční koagulátor s Galileovým teleskopem (1949) 
Albert Einstein se svou vědeckou prací Zur Quantentheorie der Strahlung, která byla zveřejněna již v roce 1917, je považován za vůbec prvého teoretika laseru. 16. května 1960 v Huges Aircraft Company představil Theodore Harold Maiman v Kalifornii první funkční rubínový laser (tehdy ještě nazvaný maser – Microwave Amplification by Stimulated Emission of Radiation) [11].
O jeden rok později otevřel cestu laserům do medicíny Charles Hard Towens, nositel Nobelovy a Templetonovy ceny [10]. Na mezinárodním kongresu pro biofyziku ve Stockholmu přednesl přednášku Optické lasery a jejich možné využití v biologii. Již v témže roce byl použit laser k léčbě sítnicové trhliny. Paul Wetzig, Charles Campbell a Christian Zweng a další začali používat rubínový laser v klinické praxi. William Beetham a Lloyd Aiello záhy publikovali přesvědčivé důkazy o účinnosti této léčby u diabetické retinopatie [2,4].
Červené světlo rubínového laseru se ukazovalo pro léčbu vaskulárních abnormalit jako méně vhodné. Tento problém vyřešil v roce 1968 modrozelený argonový laser. Použití zeleného argonového laseru znamenalo možnost bezpečnější koagulace v oblasti makuly. Začátkem roku 1980 byly představeny laditelné dye lasery se spojitým spektrem o vlnové délce 560–640 nm. O něco později byly představeny polovodičové diodové lasery s vlnovou délkou 805–810 nm [10,12].
V 80. letech 20. století se díky pokroku ve fluorescenční angiografii, především ve zlepšené rozlišovací technice fotografických přístrojů a již zmíněného zdokonalování laserů, fotokoagulační body posouvají k makule, která byla do té doby pro ošetření laserem tabu. Francouzský oftalmolog J. Haut popisuje způsob laserové podkovovité baráže perimakulární oblasti při rozvíjejícím se diabetickém makulárním edému. K. Rubinstein a V. Myska používají nepřímou koagulaci makulárního edému a fokální koagulaci prosakujících aneuryzmat. Georg Blankenship, Arnall Patz a Harold Schatz na konci 80. let minulého století používají při léčbě makulárního edému perifoveolární mřížkovou i fokální koagulaci [4,5].
Pars plana vitrektomie
Prvé pokusy o vitrektomii pro hemoftalmus před objevem vitrektomu byly učiněny roce 1962 Kasnerem, který úspěšně použil metodu open sky s řezem „toilet seat“ a zkalený sklivec odstranil celulózovou hubkou a nůžkami. Poměrně příznivé výsledky odstranění sklivce přivedly na myšlenku nového operačního přístupu rodáka ze severoněmeckého Münsteru Roberta Machemera, který v roce 1970 společně s Parelem v Bascom Palmer Eye Institute v Miami poprvé představil uzavřenou pars plana vitrektiomii (PPV). První publikace prezentující výsledky PPV v roce 1977 byly zaměřeny na limitované indikace hemoftalmus a neprůhledný sklivec při proliferativní diabetické retinopatii. Operační technika 20G PPV (sklerotomie 1,65 mm vyžadující suturu) zahrnovala odstranění sklivce u typických projevů proliferativní diabetické retinopatie, v tehdejší době a při nedokonalosti operačního instrumentária bez odstranění veškeré patologie vitreoretinálního rozhraní. Od té doby začíná prudký rozvoj především technického vybavení. Dalším milníkem v technice PPV byla v roce 1996 Chenem popsaná samotěsnící pars plana sklerotomie, či Kwokem popsaná varianta této metody s radiálním řezem 3–4 mm od limbu. Z historického hlediska je však nutné připomenout, že v Japonsku publikoval v roce 1955 prvou open sky vitektomii Tsugio Dodo a v roce 1959 prvou uzavřenou, tedy pars plana vitrektomii, C. Haruta (obr. 7 a 8) [14].
Obr. 7. a 8. Proliferativní diabetická retinopatie před a po pars plana vitrektomii a panretinální laserové koagulaci 
Objev vaskulárního endotelového růstového faktoru
Vaskulární endotelový růstový faktor (VEGF) je mohutný stimulátor angiogeneze a cévní permeability. Nejsilnějším stimulem jeho produkce je hypoxie sítnice tak typická pro DR. O celé skupině látek se spekulovalo již v roce 1939. V roce 1971 Folkamn teoreticky navrhoval hledání antiangiogenní látek. V roce 1983 Senger popsal vaskulární permeabilní faktor (VPF). V roce 1989 jako prvý popsal vaskulární endotelový růstový faktor Napoleone Ferrara. V roce 1993 tentýž autor zjistil, že jeho inhibice specifickými monoklonálními látkami je schopna zpomalit růst tumorů [12,14]. Tato jejich schopnost je nyní využívána při aplikaci anti VEGF intravitreálně u diabetické retinopatie a makulopatie.
Milý Michale, rád se připojuji ke gratulantům u příležitosti Tvého významného jubilea. Dovol mi krátkou vzpomínku. Poprvé jsme se spolu setkali na fakultě, roku 1968, resp. roku 1969, v období studentských stávek. Ty jsi patřil společně s Martinem Bojarem a Čeňkem Adamcem ke třem významným vůdcům studentského hnutí na fakultě i zakladatelům Svazu vysokoškolského studentstva. Byl jsi mezi odpůrci vstupu a kolaborace s tehdejší Národní frontou. Velmi jsi mi v té době imponoval. Po olomouckém sjezdu náš Svaz zrušili a Ty jsi měl navíc problémy s normalizačním vedením fakulty. Druhé setkání bylo již po promoci, kdy jsi pracoval na diabetologii IKEM a já jsem se začal zajímat o problematiku diabetické retinopatie. Vždy jsi mi uměl poradit. I po tvém odchodu na Vinohrady jsem s radostí a velkým potěšením sledoval Tvojí kariéru. Často jsme se setkávali na sjezdech, seminářích s diabetologickou problematikou i nedávno v Luhačovicích na diabetologických dnech při křtu naší knihy o diabetické retinopatii. Jsou to vždy setkání milá a příjemná, kterých si velmi vážím a za které Ti děkuji. Protože jsi člověk s velikým rozhledem a v pravdě renesanční, doufám, že si s chutí přečteš i tento můj příspěvek. Přeji Ti hodně elánu do dalších let. A kromě obligátního Ad multos annos vivas a Vivat, crescat, floreat, mám pro Tebe ještě jeden citát. A bove maiori discit arare minor. Snad Tě tím citátem neurazím, ale potěším, neboť jsi mne nejen v medicíně mnohému naučil.
doc. MUDr. Tomáš Sosna, CSc.
tomas.sosna@ftn.cz
Centrum diabetologie IKEM
www.ikem.cz
Doručeno do redakce 25. 8. 2016
Přijato po recenzi 3. 10. 2016
Zdroje
1. Ernest J et al. Makulární edémy. Mladá fronta: Praha 2014. ISBN 978–80–204–3472–2.
2. Constable IJ, Ming AS. Laser: Its Clinical Uses in Eye Diseases. Churchill Livingstone: Edinburgh 1981. ISBN 978–0443025389.
3. Hamilton AMP, Ulbig M, Polkinghorne P. Management of Diabetic retinopathy. BMJ Books: London 1996. ISBN 978–0727909190.
4. Kapany NS, Peppers NA, Zweng HC et al. Retinal photocoagulation by lasers. Nature 1963; 199 : 146–149.
5. L’Esperance FA Jr. Historical aspects of ophthalmic lasers. In: L’Esperance FA Jr. Ophthalmic Lasers. Vol I. 3rd ed. C. V. Mosby: St Louis 1989 : 13–32. ISBN 9780801629655.
6. Larsen HW. Atlas of diabetic retinopathy: A photographic study (Steno Memorial Hospital and the Nordisk Insulinlaboratorium. Report). Steno Memorial Hospital: Copenhagen 1959. ASIN: B0007JG65W.
7. Marmor MF, Ravin JG. Fluorescein Angiography. Insight and Serendipity a Half Century Ago. Arch Ophthalmol 2011; 129(7): 943–948. Dostupné z DOI: <http://dx.doi.org/10.1001/archophthalmol.2011.160>.
8. Meyer-Schwickerath G. Light Coagulation. CV Mosby Company: St Louis, MO 1960. ASIN: B0000CKV63.
9. Novotny HR, Alvis DC. Method of photographing fluorescens in circulating blood in the human retina. Circulation 1961; 24 : 82–86.
10. Schawlow AL. Infrared and optical masers. In: Townes CH (ed.) Quantum Electronics: Proceedings of a Symposium Held September 14–16, 1959, at Shawangaga Lodge, High View, NY. Columbia University Press: New York: 1960.
11. Palanker DV, Blumenkranz MS, Marmor FM. Fifty Years of Ophthalmic Laser Therapy. Arch Ophthalmol 2011; 129(12): 1613–1619. Dostupné z DOI: <http://dx.doi.org/10.1001/archophthalmol.2011.293>.
12. Tasman W. History of retina 1896–1996. Ophthalmology 1996; 103(8 Suppl): S143-S152.
13. Svelto O. Principles of lasers. Plenum Press: New York 1982.
14. Vogel HW. Brief History of Vision and Ocular Medicine. Kugler: Amsterdam 2009. ISBN 978–9062992201.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2016 Číslo Suppl 4- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Je glukóza pouze základní energetický substrát?
- Súčasné trendy v diagnostike a liečbe kongenitálneho hyperinzulinizmu
- Máme uvažovat o nové klasifikaci diabetu ovlivněné terapeutickým rozhodováním?
- Diabetes mellitus ve starším věku z pohledu klinického diabetologa
- Adaptace tukové tkáně na redukční nízkoenergetickou dietu u obézních jedinců
- Heterogenita dětského diabetu a její terapeutické implikace
- Historie diagnostiky a léčby diabetické retinopatie
- Frekvence a načasování jídel a změny v body mass indexu: analýza dat z Adventist Health Study-2
- Edukace pacienta s diabetem – součást komplexní terapie
- Pregestační diabetes mellitus a gravidita
- Michal Anděl slaví sedmdesátku!
- Bariatrické operace u nemocných s diabetem
- Duše jako imunomodulátor
- Syndrom diabetické nohy z pohledu internisty podiatra
- Komplex oxLDL/β2-glykoprotein I jako proaterogenní autoantigen. Je ateroskleróza autoimunitní onemocnění?
- Gestační diabetes mellitus
- Růstový hormon, osa GH-IGF1 a metabolizmus glukózy
- Perspektivní molekuly pro léčbu hyperglykemie u pacientů s diabetem 2. typu
- Vrozený hyperinzulinizmus: když B-buňka ztratí sebekontrolu…
- Obstrukční spánková apnoe a diabetes mellitus 2. typu
- Metabolický syndrom u nemocných s diabetes mellitus 1. typu, prevalence, vliv na morbiditu a mortalitu, komplexní přístup k nemocnému
- Krátkodobá a dlouhodobá glykemická variabilita a její vztah k mikrovaskulárním komplikacím diabetu
- Složení makronutrientů v diabetické dietě
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Vrozený hyperinzulinizmus: když B-buňka ztratí sebekontrolu…
- Gestační diabetes mellitus
- Růstový hormon, osa GH-IGF1 a metabolizmus glukózy
- Edukace pacienta s diabetem – součást komplexní terapie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



