-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Metabolický syndrom u nemocných s diabetes mellitus 1. typu, prevalence, vliv na morbiditu a mortalitu, komplexní přístup k nemocnému
Metabolic syndrome in patients with diabetes mellitus type 1, prevalence, impact on morbidity and mortality
Aim of this retrospective observational study was to determine the prevalence of metabolic syndrome (MS) in patients with diabetes mellitus type 1 (DM1Z) at baseline (in 2003) and find the parameters that determine the difference between group with (MS+) and without MS (MS-). Did the presence of MS affect morbidity and mortality in the subsequent 10 years?
Methods:
278 patients were enrolled to the study with age average 39 ± 13 years with medical history of diabetes 15.9 ± 9 years. The IDF criteria were used for MS diagnosis. Anthropometric and biochemical parameters, prevalence and incidence of microangiopathic and macroangiopathic complications were checkedat baseline and after 10 years.Results:
MS was diagnosed in 16.2 % (45) patients. MS+ group was older (p < 0.001), with a longer duration of DM (p < 0.05), which is manifested in the elderly patients (p < 0.01), with higher weight (p < 0.001), less compensation (p < 0.05), a higher value of blood pressure (p < 0.001) and reduced glomerular filtration rate (p < 0.001). MS correlated from microvascular complications with proteinuria (p < 0.001), with peripheral and cardiovascular autonomic neuropathy (p < 0.001) and with retinopathy (p < 0.01). Patients with MS had often chronic ischemic heart disease (p < 0.01), with absence of other macroangiopatic complications. After 10 years the number of patients with newly diagnosed retinopathy (p < 0.05), with chronic ischemic heart disease (p < 0.01) and with other macroangiopathy (p < 0.05) increased in MS+ group. The number of other microvascular complication sincreased, but similarly in both groups. On the other hand, in MS+ group both systolic (p < 0.01), diastolic pressure (p < 0.05) significantly decreased and values of glycosylated hemoglobin (p < 0.05) improved compared to group MS - within 10 years. 18 patients died, with higher incidence in MS+ group (p < 0.05; 13.3 % vs 5.2 %). Cardiovascular autonomic neuropathy was observed as the most serious risk factor for mortality (p < 0.05), also age was almost significant (p = 0.08).Conclusion:
The prevalence of MS is increasing even patients with DM1T are affected. The study shows the negative impact of MS on diabetic complications and mortality and demonstrates that early diagnosis and treatment of individual components of MS as very important.Key words:
cardiovascular diseases – diabetes mellitus type 1 – insulin distance – metabolic syndrome – microvascular complications – mortality
Autoři: Jitka Brožová; Daniela Čechurová; Silvie Lacigová
Působiště autorů: Diabetologické centrum I. interní kliniky LF UK a FN Plzeň
Vyšlo v časopise: Vnitř Lék 2016; 62(Suppl 4): 8-14
Kategorie: Původní práce
Předneseno na 52. diabetologických dnech v Luhačovicích dne 15. 4. 2016
Souhrn
Cílem retrospektivní observační studie bylo zjistit prevalenci metabolického syndromu (MS) u nemocných s diabetes mellitus 1. typu (DM1T) na začátku sledování (v roce 2003) a najít parametry, kterými se vzájemně lišila skupina s metabolickým syndromem (MS+) a bez metabolického syndromu (MS-). Měla přítomnost MS vliv na morbiditu a mortalitu v následných 10 letech?
Metodika:
Do studie bylo zařazeno 278 nemocných s průměrným věkem 39 ± 13 let s trváním diabetu 15,9 ± 9 let. K diagnostice MS byla použita kritéria IDF. Bazálně (vstupně) a po 10 letech byly sledovány a porovnány základní antropometrické a biochemické parametry, prevalence a incidence mikroangiopatických a makroangiopatických komplikací.Výsledky:
MS byl diagnostikován u 16,2 % (45) nemocných. Skupina MS+ byla starší (p < 0,001), s déle trvajícím DM (p < 0,05), který se manifestoval ve vyšším věku (p < 0,01), měla vyšší hmotnost (p < 0,001), horší kompenzaci (p < 0,05), vyšší hodnotu krevního tlaku (p < 0,001) a nižší glomerulární filtraci (p < 0,001). Přítomnost MS korelovala z mikrovaskulárních komplikací s proteinurií (p < 0,001), s periferní i kardiovaskulární autonomní neuropatií – KAN (p < 0,001) i retinopatií (p < 0,01). Nemocní s MS měli častěji ischemickou chorobu srdeční (ICHS), p < 0,01, ale nikoliv ostatní makroangiopatické komplikace. Po 10 letech sledování bylo ve skupině MS+ více nemocných s nově vzniklou retinopatií (p < 0,05), ICHS (p < 0,01) a ostatních makroangiopatií (p < 0,05). Počet ostatních mikrovaskulárních komplikací se zvýšil, ale v obou skupinách srovnatelně. Naopak, ve skupině MS+ došlo během 10 let k statisticky významnému poklesu jak systolického (p < 0,01), tak diastolického tlaku (p < 0,05) a došlo ke zlepšení hodnoty glykovaného hemoglobinu (p < 0,05) oproti skupině MS-. Během sledování zemřelo 18 nemocných, více ve skupině MS+ (p < 0,05; 13,3 vs. 5,2 %). Nejzávažnějším rizikovým faktorem pro mortalitu byla přítomnost KAN (p < 0,05), významnosti se blížil věk (p = 0,08).Závěr:
Prevalence MS narůstá, výjimkou nejsou ani nemocní s DM1T. Studie poukazuje na negativní dopad MS na diabetické komplikace a mortalitu a vybízí k časné diagnostice i léčbě jednotlivých složek MS.Klíčová slova:
diabetes mellitus 1. typu – inzulinová rezistence – kardiovaskulární onemocnění – metabolický syndrom – mikrovaskulární komplikace – mortalitaÚvod
Nemocní s diabetes mellitus (DM) umírají stejně jako nemocní bez DM na kardiovaskulární onemocnění (KVO), ale umírají častěji a časněji. Stejné příčiny i trendy jsou patrné nejen u nemocných s DM 2. typu (DM2T), ale v posledních letech i u nemocných s DM 1. typu (DM1T) [1]. Nezdravý životní styl stojí za nárůstem obezity a metabolického syndromu (MS), od kterého je již krůček k akceleraci aterosklerózy a vzniku KVO. Jaká je prevalence MS u nemocných s DM1T? Zhoršuje jeho přítomnost vznik a progresi makroangiopatických, ale také mikroangiopatických komplikací? Zvyšuje jejich mortalitu?
Cílem retrospektivní observační studie bylo zjistit, jaká byla prevalence MS u nemocných s DM1T na začátku sledování (v roce 2003) a v jakých parametrech se vzájemně lišila skupina s MS (MS+) a skupina bez MS (MS-). Měla přítomnost MS vliv na morbiditu a mortalitu nemocných v dalších 10 letech?
Soubor nemocných a metodika
Soubor nemocných tvořili pacienti s DM1T léčení v Diabetologickém centru I. interní kliniky FN Plzeň. Podmínkou vstupu do studie byl věk nad 18 let, trvání diabetu více než rok před zahájením studie a absence terminálních stadií chronických komplikací (clearance kreatininu ≤ 0,5 ml/s; stav po vysoké amputaci končetiny, slepota), absence jiného závažného onemocnění (malignita, srdeční selhávání NYHA III–IV, alkoholizmus). Do studie bylo zařazeno 278 nemocných s průměrným věkem 39 ± 13 let s trváním diabetu 15,9 ± 9 let. K diagnostice MS byla použita mezinárodně uznávaná kritéria společností IDF/AHA/NHLBI/WHF/IAS/IASO, tzv. harmonizing criteria of metabolic syndrom [2]. Pro diagnostiku MS bylo nutné splnit 3 z 5 kritérií (1. obvod pasu > 90 cm/80 cm pro muže/ženy; 2. hladina triglyceridů ≥ 1,7 mmol/l nebo léčba pro hypertriglyceridemii; 3. hladina HDL-cholesterolu ≤ 1 mmol/l pro muže nebo ≤ 1,3 mmol/l pro ženy nebo léčba hypolipidemiky; 4. hodnota krevního tlaku (TK) ≥ 130/85 mm Hg nebo jeho léčba; 5. lačná glykemie ≥ 5,6 mmol/l) (poznámka: 5. kritérium bylo automaticky přítomné u všech nemocných).
Bazálně a po 10 letech byly sledovány a porovnány základní antropometrické a biochemické parametry (HbA1c; hmotnost, hodnota systolického a diastolického TK), prevalence a incidence mikroangiopatických (retinopatie, nefropatie, neuropatie a syndrom diabetické nohy) a makroangiopatických komplikací (ICHS: infarkt myokardu, syndrom anginy pectoris, stavy po angioplastikách a bypassech; a ostatní makroangiopatie: tranzitorní ischemická ataka, cévní mozková příhoda a ischemická choroba dolních končetin), léčba hypertenze a hyperlipoproteinemie a kouření.
K posouzení přítomnosti a nové incidence mikrovaskulárních komplikací jsme sledovali: proteinurii (mikroalbuminurie ze vzorku ranní moče s hodnotou ≥ 20 µg/min); glomerulární filtraci (vypočítaná hodnota MDRD-GF v ml/s), retinopatii (přítomná = 1/nepřítomná = 0); senzorickomotorickou neuropatii (přítomná = 1/nepřítomná = 0); kardiovaskulární autonomní neuropatii (KAN). K přítomnosti neuropatie byla nutná pozitivita 2 ze 3 provedených testů (monofilamenta; vyšetření vibračního čití bioteziometrem a Neuropad k vyšetření sudomotorické funkce). K hodnocení KAN byly použity tři testy Ewingovy baterie: 1. variabilita srdeční frekvence v testu hlubokého dýchání (parametr I/E), 2. variabilita srdeční frekvence při ortostáze (parametr RRmax/RRmin), 3. pokles systolického tlaku při ortostáze. Hodnoty byly aproximované na věk. KAN+ pacienti s pozitivitou ≥ 2 ze 3 testů, KAN – pacienti s pozitivitou ≤ 1 testu). Dále jsme sledovali přítomnost a novou incidenci syndromu diabetické nohy (definován jako ulcerace měkkých tkání nebo postižení skeletu pod úrovní kotníků za přítomnosti neuropatie nebo ischemie a nebo malá/velká amputace), který byl hodnocen jako přítomen = 1/nepřítomen = 0. Zjišťovali jsme počet úmrtí a příčiny. Příčiny úmrtí byly rozděleny na kardiovaskulární (maligní poruchy rytmu, infarkt myokardu, srdeční selhání), diabetické (hypoglykemie, diabetická ketoacidóza, terminální selhání funkce ledvin) a jiné (tumory, mozkové aneuryzma, úraz). Zdrojová data byla získávána z databáze Diabetologického centra FN Plzeň a Ústavu soudního lékařství LF UK v Plzni.
Statistika
Pro charakteristiku souboru jsme použili základní statistické metody – průměr ± směrodatná odchylka (SD), medián ± interquartil range. K porovnání skupiny s a bez MS byl použit neparametrický Wilcoxonův test nepárový, kontingenční tabulky, monofaktoriální a multifaktoriální analýza a logistická regrese-step wise.
Výsledky
U 45 nemocných z celkového počtu 278 byl diagnostikován MS (16,2 %). Základní charakteristika obou skupin (MS+, MS-) bazálně (rok 2003) je uvedena v tab. 1). Obě skupiny se zásadně lišily. Skupina MS+ byla starší (p < 0,001), s déle trvajícím DM (p < 0,05), který se manifestoval ve vyšším věku (p < 0,01), již bazálně měla skupina MS+ vyšší hmotnost (p < 0,001), horší kompenzaci (p < 0,05), vyšší hodnoty systolického i diastolického tlaku (p < 0,001) a nižší glomerulární filtraci (p < 0,001). Vstupně přítomnost MS korelovala logicky s počtem nemocných, kteří byli již bazálně léčeni pro hypertenzní nemoc a hyperlipoproteinemii (p < 0,001). Přítomnost MS korelovala rovněž s přítomností chronických mikrovaskulárních komplikací diabetu: s proteinurií (p < 0,001), se senzorickomotorickou neuropatií (p < 0,001), s přítomností KAN (p < 0,001) i retinopatií (p < 0,01). Nemocní s MS měli častěji ICHS (p < 0,01), ale nikoliv ostatní makroangiopatické komplikace.
Tab. 1. Základní charakteristika souboru MS+ a MS- Výsledky jsou uvedeny jako počet případů (%) nebo jako medián (interkvartilové rozpětí). 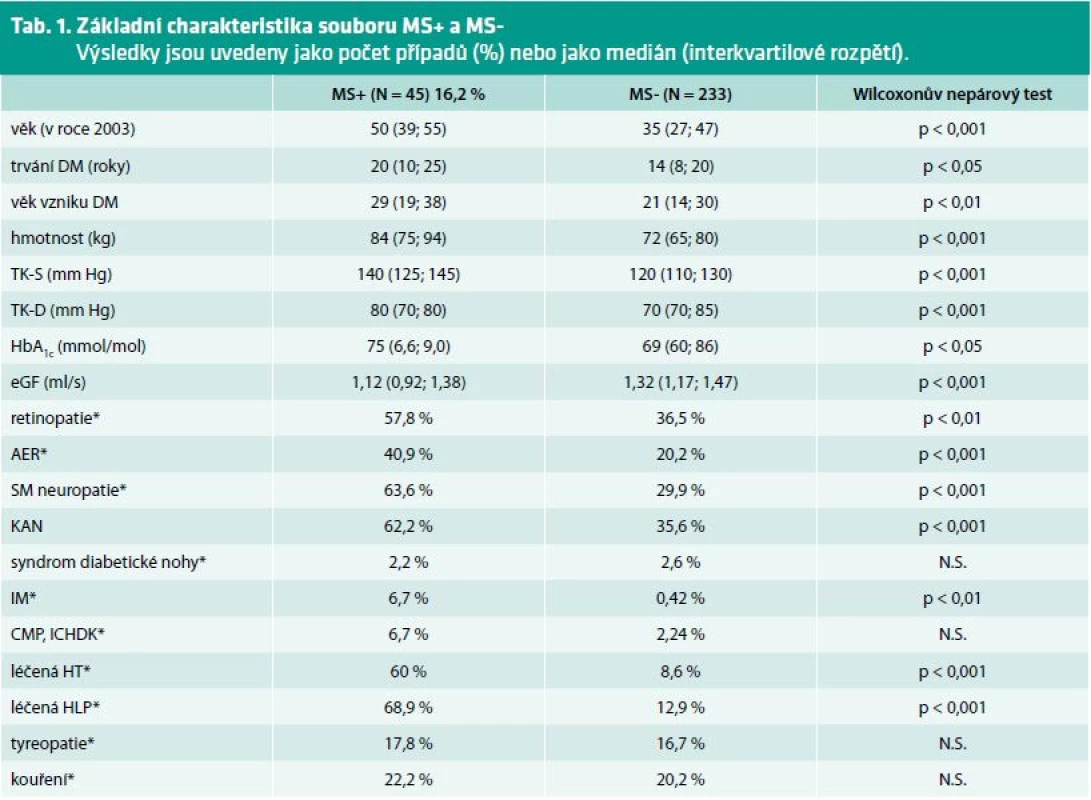
AER – albumin excretion rate CMP – cévní mozková příhoda DM – diabetes mellitus eGF – vypočítaná glomerulární filtrace HLP – hyperlipoprotenmie HT – hypertenze ICHDK – ischemická choroba dolních končetin IM – infarkt myokardu KAN – kardiovaskulární autonomní neuropatie MS+ – skupina s metabolickým syndromem MS- – skupina bez metabolického syndromu N.S. – nesignifikantní SM neuropatie – senzomotorická neuropatie TK-S – systolický tlak krve TK-D – diastolický tlak krve *procentuální vyjádření přítomnosti daného parametru Po 10 letech sledování bylo ve skupině MS+ prokazatelně více nemocných s nově vzniklou retinopatií (p < 0,05) a KVO, vzrostl počet nových případů ICHS (p < 0,01) a rovněž ostatních makroangiopatií (p < 0,05). Počet ostatních mikroangiopatických diabetických komplikací se zvýšil, ale v obou skupinách srovnatelně (tab. 2). Naopak, ve skupině MS+ došlo během 10 let ke statisticky významnému poklesu jak systolického (p < 0,01), tak diastolického tlaku (p < 0,05) a došlo ke zlepšení hodnoty glykovaného hemoglobinu (p < 0,05) oproti MS-. Bazálně a rovněž po 10 letech nebyl nalezen vztah mezi přítomností MS a kouřením, ale ani se syndromem diabetické nohy. V obou skupinách se nemocní nelišili ve vývoji hmotnosti. Skupina MS+ přibrala o 1 kg více, ale statisticky nevýznamně.
Tab. 2. Rozdíl v počtu nových komplikací na konci studie mezi skupinou MS+ a MS- (= rozdíl diferencí na konci) 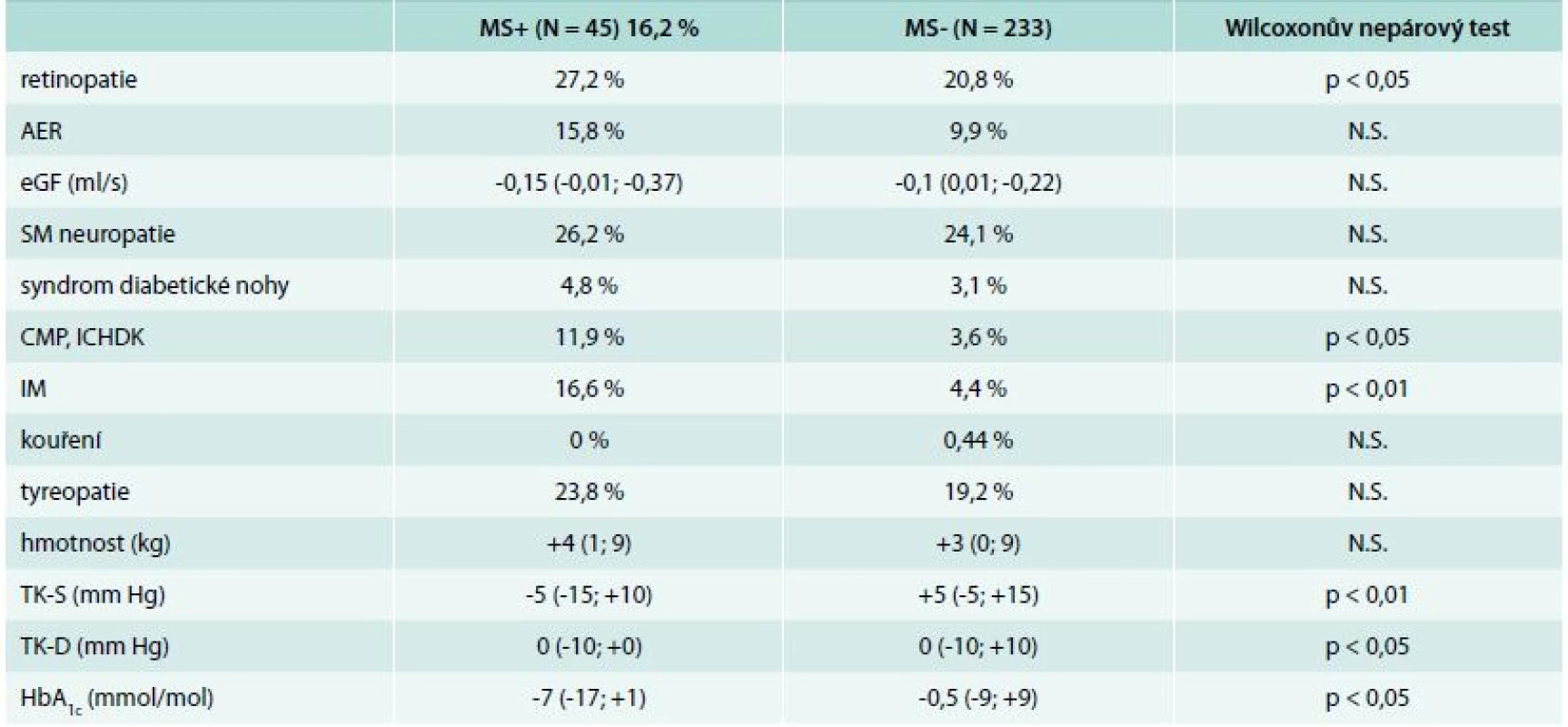
AER – albumin excretion rate CMP – cévní mozková příhoda eGF – vypočítaná glomerulární filtrace ICHDK – ischemická choroba dolních končetin IM – infarkt myokardu MS+ – skupina s metabolickým syndromem MS- – skupina bez metabolického syndromu N.S. – nesignifikantní SM neuropatie – senzomotorická neuropatie TK-S – systolický tlak krve TK-D – diastolický tlak krve Během sledování zemřelo 18 nemocných, 12/233 ze skupiny MS - (5,2 %) a 6/45 ze skupiny MS+ (13,3 %), statisticky signifikantní rozdíl (p < 0,05) (tab. 3). Při použití multifaktoriální logistické regrese step wise byla jako nejzávažnější rizikový faktor pro mortalitu určena přítomnost KAN (p < 0,05), významnosti se blížil věk (p = 0,08). Příčiny úmrtí jsou uvedeny v tab. 4.
Tab. 3. Mortalita 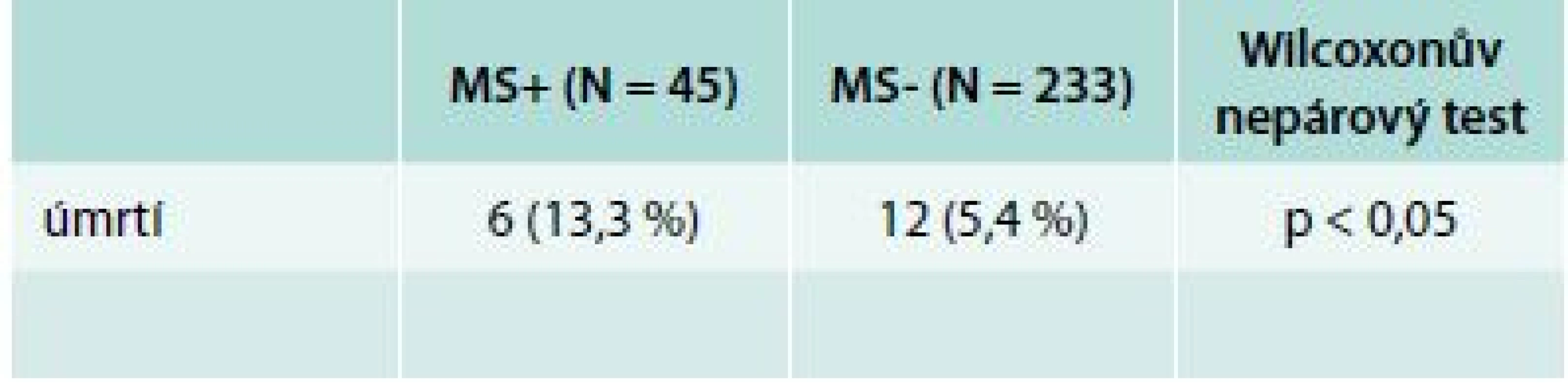
MS+ – skupina s metabolickým syndromem MS- – skupina bez metabolického syndromu Tab. 4. Příčiny úmrtí 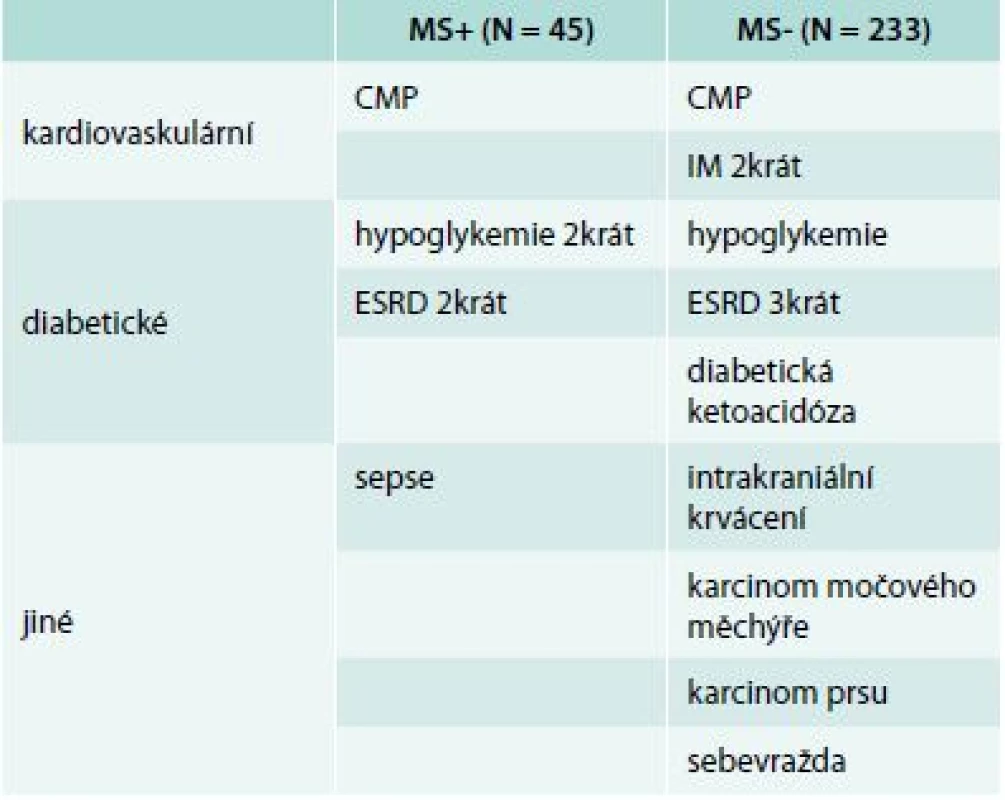
CMP – cévní mozková příhoda ESRD – selhání ledvin IM – infarkt myokardu MS+ – skupina s metabolickým syndromem MS- – skupina bez metabolického syndromu Diskuse
Prevalence MS v naší skupině nemocných s DM1T byla 16,2 %, tzn. ve shodě s údaji z jiných studií, které uvádějí prevalenci mezi 10–40 % [3–6]. Rozdíly v prevalenci jsou dány hlavně věkem nemocných ve zkoumaném souboru a délkou trvání diabetu, ale také použitou metodikou pro stanovení MS. Již studie DCCT prokázala, že u nemocných s DM1T s věkem a hlavně díky narůstající hmotnosti dochází ke zvýšené prevalenci MS. U nemocných léčených konvenčním režimem vzrostla prevalence MS během studie z 15,5 na 27,2 %, ale u nemocných léčených intenzifikovaným inzulinovým režimem (IIR) dokonce z 13,7 na 45,9 %! Tato skutečnost je vysvětlována významnějším zvýšením hmotnosti v důsledku dojídání vyššího počtu hypoglykemií přítomných u IIR [7,8].
Významnou složkou MS je inzulinová rezistence (IR). Některé studie dávají přednost stanovení pouze IR bez dalších složek MS. Ke stanovení slouží různé metody, např. kalkulace denní dávky inzulinu/kg hmotnosti nebo vypočítaní eGDR (estimated glukose disposal rate) [9]. Zlatým standardem hodnocení inzulinové rezistence je hyperinzulární euglykemický klemp, který je časově velmi náročný. Je nutné si uvědomit, že ne všichni nemocní s MS musí mít i IR. V McGillově studii z roku 2008 mělo ze 427 nemocných s DM1T 15 % MS a z nich jen 26,9 % mělo současně i IR. Zbývající měli dyslipidemii, hypertenzi a větší obvod břicha. Vzácněji je tomu naopak, nemocní bez MS mají jen IR (3,4 % ve zmíněné studii) [10]. V naší retrospektivní studii jsme IR nestanovovali. Přítomnost MS jsme hodnotili stejným způsobem jako autoři v recentně publikované studii z jižní Indie [3]. Při stanovování diagnózy MS je také nutné myslet na to, že se může vyskytovat i u neobézních nemocných, a to hlavně u žen. Centrálně uložená depozita tuku lze často diagnostikovat jen dle CT nebo MRI technik [11].
MS a komplikace. Skupina MS+ byla starší, s déle trvajícím diabetem a vyšší hmotností, což jsou rizikové faktory spojené s MS [7,8]. Tato skupina měla logicky častěji léčenou hyperlipoproteinemii a hypertenzní nemoc i vyšší hodnoty krevního tlaku. Již bazálně byla tato skupina více nemocná, tzn., že měla více mikroangiopatických i makroangiopatických komplikací (tab. 1). Během sledovaných 10 let se zvýšil počet těchto vaskulárních komplikací v obou skupinách. Z toho pouze retinopatie (p < 0,05), ICHS (p < 0,05) a ostatní makroangiopatie (p < 0,01) však v MS+ přibyly statisticky významně. Ve zmiňované studii [3] byla rovněž prokázána nejsilnější asociace mezi MS a retinopatií a nefropatií. Tyto 2 mikrovaskulární komplikace jsou ve studiích zmiňovány nejčastěji. Ve studii Finn Diane souvisela přítomnost MS s nefropatií, a to dokonce s její závažností. V naší studii byl tento vztah signifikantní jen na začátku studie. Během 10letého sledování sice narostl počet nemocných s proteinurií a klesla glomerulární filtrace více u skupiny MS+, ale tyto změny nebyly statisticky významné oproti změnám ve skupině MS-. Neshoda může být dána malým počtem našich nemocných (278 ve srovnání s finským registrem s 2 415 nemocnými s DM1T). Tato finská studie rovněž našla vztah mezi MS a kompenzací diabetu (s horšící se kompenzací diabetu narůstal počet nemocných s MS) [5]. V naší studii byla skupina MS+ bazálně hůře kompenzovaná, ale během následujících 10 let se dokonce zlepšila. Pravděpodobně díky posílení komplexní péče došlo u této skupiny i ke zlepšení hodnot krevního tlaku (tab. 2). Méně pochvalně by vyznělo vysvětlení, že u hůře léčených nemocných lze úspěchu docílit snáze.
Zajímavý „paradox“ řeší studie Kilpatricka et al. Zpětně analyzovali nemocné ze studie DCCT. Uvádí, že k predikci vzniku komplikací (mikrovaskulárních i makrovaskulárních) nestačí jen námi použitá kritéria MS. Nestačí ani ukazatel denní dávky inzulinu/kg hmotnosti. Nejsilnějším prediktorem vzniku komplikací (retinopatie, nefropatie a KVO) byla inzulinová rezistence, hodnocená v této studii pomocí eGDR. Ačkoliv se během 9 let trvání DCCT studie zvýšil počet nemocných s MS (viz výše), a to hlavně díky zvýšené hmotnosti při zajídání hypoglykemií při IIR, autoři konstatovali, že benefit z dosažené lepší kompenzace diabetu při IIR převýšil nevýhody spojené s MS. Jinak řečeno, jen inzulinová rezistence, jako jedna ze složek MS, zvyšovala predikci komplikací [7]. Podle zmíněné McGillovy studie má jen 1/3 nemocných s MS také inzulinovou rezistenci [10]. To všechno může být důvod, proč vztah mezi MS a vznikem komplikací v naší studii nebyl tak přesvědčivý.
MS a mortalita. Průměrná délka života v České republice je v současné době 78,5 roku. Pro nemocné s diabetem se uvádí stále o 10–20 let méně [12]. Hlavní příčinou mortality DM1T, pokud nemocný vzácně nezemře první roky po manifestaci na akutní komplikace, je KVO, které je těsně spojené s MS [13]. V naší studii jsme prokázali, že mortalita nemocných ve skupině MS+ byla statisticky vyšší než ve skupině MS - (tab. 3). Za nejzávažnější rizikový faktor pro mortalitu byla označena přítomnost KAN, na druhém místě věk [14].
Doporučení k časné diagnostice a léčbě nemocných s DM1T a MS
Stále existují skupiny lékařů, kteří tvrdí, že za onemocněním srdce u nemocných s DM1T stojí hlavně hyperglykemie a je potřeba léčit hlavně ji [15]. Odvolávají se na studii DCCT/EDIC, na metabolickou paměť buněk. Studie DCCT (The Diabetes Control and Complications Trial) byla intervenční studie, která jasně prokázala benefit intenzifikovaného inzulinového režimu a navždy změnila přístup k léčbě nemocných s DM1T. Studie EDIC je observační, sledující další osud nemocných zařazených v DCCT (The Epidemiology of Diabetes Interventions and Complications). I přesto, že po ukončení studie DCCT byli všichni nemocní dále léčeni intenzifikovaně a jejich úroveň kompenzace byla po několika letech stejná, skupina původně léčená intenzivně si zachovala stále výhody v nižším počtu komplikací oproti skupině původně léčené konzervativně. Pozitivní efekt časné dobré kompenzace se však jasně potvrdil jen pro mikroangiopatické komplikace [16–18]. Pro KVO byl tento vztah slabý. Nelze proto z časných a četných KVO vinit jen hyperglykemii, ale je nutné myslet na ostatní rizikové faktory (inzulinová rezistence, ostatní faktory vedoucí k incipientní aterogenezi, ale také genetické pozadí nemocných) [19,20].
Proto je při léčbě nemocných s DM1T nutné dbát nejen na kompenzaci diabetu, ale sledovat i rizikové faktory KVO [4].
V současné době je samozřejmostí, že léčíme nemocné s DM1T jen IIR. Důležité je ale maximálně omezit hypoglykemie, které souvisí s nárůstem hmotnosti a potažmo i MS. I přes pokroky v selfmonitoringu je stále dosažení dobré kompenzace diabetu největším problémem. Rozsáhlá epidemiologická studie srovnávající komplexní léčbu DM1T v roce 2002 a 2006 v České republice prokázala, jak je léčba nedostatečná. Během těchto několika málo roků kleslo procento nemocných, kteří splnili kritéria pro BMI < 25 kg/m2, ze 48 % na 41 %. Jen 27 % nemocných dosáhlo na úroveň HbA1c ≤ 53 mmol/mol, jen 43,6 % splnilo kritéria pro celkový cholesterol a 33,9 % pro LDL-cholesterol. Lepších úspěchů bylo dosaženo při kontrole HDL-cholesterolu, resp. hladiny triglyceridů (70, resp. 79,2 % splnilo kritéria). Jen 37 % pacientů s DM1T dosáhlo na cílové hodnoty TK. Pozitivním trendem z této studie ale bylo zjištění, že při kombinaci 5 parametrů (HbA1c, krevní tlak, celkový cholesterol a LDL-cholesterol a triglyceridy) 10 % všech DM1T splnilo v roce 2006 požadovaný cíl, což bylo 2krát více než v roce 2002. U nemocných s DM2T je situace ještě svízelnější, kombinovaného cíle dosáhla v roce 2006 jen 4 %, v roce 2002 jen 2 % nemocných [21]! K pozdnímu zahájení komplexní léčby vede často nechuť relativně mladých nemocných, ale i jejich lékařů k polypragmazii, ale také vedlejší účinky těchto léků. Zde by mohly v rozhodování pomoci speciální metody zachycující již incipientní aterosklerózu (např. ultrazvukové měření šířky medie/intimy karotid nebo méně přesné hodnocení tuhosti tepen nebo kalciové skóre koronárních tepen). Pro výzkum se používá stanovení ukazatelů endotelové dysfunkce a markerů inflamace. Pro kliniku je vhodnější stanovení rizika vzniku fatálního KVO v příštích 10 letech pomocí SCORE risk (www.kardio-cz.cz). Americká diabetologická společnost recentně revidovala svůj přístup k zahájení a intenzitě léčby statiny pro nemocné s DM. Oboje záleží nejen na hladině LDL-cholesterolu, ale hlavně na věku nemocného, na přítomnosti rizikových faktorů (hladina LDL ≥ 2,6 mmol/l, vysoký krevní tlak, kouření, nadváha nebo obezita) a na anamnéze KVO. U rizikových nemocných nesmíme zapomínat v primární prevenci KVO na léčbu kyselinou acetylsalicylovou. Za rizikového je považován nemocný s DM1T nebo DM2T s věkem nad 50 let pro muže a nad 60 let pro ženy, který má alespoň jeden další rizikový faktor (pozitivní rodinná anamnéza na KVO, hypertenze, dyslipoproteinemie, kouření nebo proteinurie). U nemocných bez těchto rizikových faktorů se tato léčba nedoporučuje, neboť její rizika převýší pozitivní efekt [22].
Co dále nemocným doporučit? Zdravý životní styl, do kterého by mělo patřit i omezení živočišných tuků a zvýšený podíl vlákniny. Zajímavý výsledek přinesla jedna ze studií EURODIAB, provedená u 2 000 nemocných s DM1T. Prokázala benefit vlákniny na pokles KVO a celkové mortality, ale nepotvrdila vztah mezi konzumací saturovaných mastných kyselin a KVO a celkovou mortalitou [23].
Z diskuse vyplývá, že je vhodné zaměřit se cíleně na IR, která více souvisí se vznikem komplikací diabetu a KVO než na MS jako celek. IR není typickým rysem DM1T. Nesmíme však zapomínat, že i nemocní s DM1T mohou mít genetickou predispozici pro vznik IR, která se uplatní hlavně ve vyšším věku a při nedodržování zdravého životního stylu. U nemocných s DM1T zatím nejsou k dispozici randomizované, placebem kontrolované studie, které by prokázaly pozitivní efekt některých perorálních antidiabetik, která se běžně používají na ovlivnění IR u nemocných s DM2T. Je zmiňováno použití glitazonů nebo metforminu [24]. Naše randomizovaná, placebem kontrolovaná studie, věnovaná efektu přidaného metforminu k intenzivní inzulinové léčbě u nemocných s DM1T na inzulinovou rezistenci a kompenzaci měla pozitivní výsledek, ale byla bohužel publikovaná jen v české literatuře [25,26].
Závěr
Prevalence MS u nemocných s DM1T narůstá, stejně tak, jak narůstá MS v obecné populaci. V souladu s výsledky jiných studií byla prevalence MS u nemocných s DM1T v našem centru 16,2 %. Jeho přítomnost korelovala s věkem nemocných a trváním diabetu, s horší kompenzací, přítomností diabetických komplikací a ICHS. Během 10 let sledování měla skupina s MS častěji nově vzniklou retinopatii a všechny makroangiopatické komplikace. Mortalita nemocných ve skupině s MS byla statisticky významně vyšší. Za nejrizikovější faktor byla stanovena přítomnost KAN, významnosti se blížil věk. Léčba DM1T s MS musí být vždy komplexní, s maximálním posílením kontroly glykemie a hmotnosti, jejichž dodržování činí největší problémy.
Podporováno Programem rozvoje vědních oborů Karlovy Univerzity (Projekt P 36).
Dovolujeme si tuto malou studii věnovat jubilantovi, panu profesorovi Michalovi Andělovi, který na existenci tzv. „diabetu 1 a 1/2“ upozorňoval dříve než autoři většiny zmíněných publikací.
MUDr. Jitka Brožová
brozovaj@fnplzen.cz
Diabetologické centrum I. interní kliniky LF UK a FN Plzeň
www.fnplzen.cz
Doručeno do redakce 8. 8. 2016
Přijato po recenzi 11. 9. 2016
Zdroje
1. Soedamah-Muthu SS, Fuller JH, Mulnier HE et al. All-cause mortality rates in patients with type 1 diabetes mellitus compared with a non-diabetic population from the UK general practice research database, 1992–1999. Diabetologia 2006; 49(4): 660–666.
2. Alberti KG, Eckel RH, Grundy SM et al. Harmonizing the metabolic syndrome: a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation 2009; 120(16): 1640–1645. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.109.192644>.
3. Billow A, Anjana RM, Ngai M et al. Prevalence and clinical profile of metabolic syndrome among type 1 diabetes mellitus patients in southern India. J Diabetes Complications2015; 29(5): 659–664. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jdiacomp.2015.03.014>.
4. Chillarón JJ, FloresLe-Roux JA, Benaiges D et al. Type 1 diabetes, metabolic syndrome and cardiovascular risk. Metabolism 2014; 63(2): 181–187. Dostupné z DOI: <http://dx.doi.org/10.1016/j.metabol.2013.10.002>.
5. Thorn LM, Forsblom C, Fagerudd J et al. Metabolic syndrome in type 1 diabetes: association with diabetic nephropathy and glycemic control (the Finn Diane study). Diabetes Care 2005; 28(8): 2019–2024.
6. Ghosh S, Collier A, Hair M et al. Metabolic syndrome in type 1diabetes. Int J Diabetes Mellit 2010; 2(1): 38–42. Dostupné z DOI: <http://dx.doi.org/http://dx.doi.org/10.1016/j.ijdm.2009.10.005>
7. Kilpatrick ES, Rigby AS, Atkin SL Insulin resistance, the metabolic syndrome, and complication risk in type 1 diabetes: “double diabetes” in the Diabetes Control and Complications Trial. Diabetes Care 2007; 30(3): 707–712.
8. Purnell JQ, Zinman B, Brunzell JD. [DCCT/EDIC Research Group]. The effect of excess weight gain with intensive diabetes mellitus treatment on cardiovascular disease risk factors and atherosclerosis in type 1 diabetes mellitus: results from the Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications Study (DCCT/EDIC) study. Circulation 2013; 127(2): 180–187. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.111.077487>.
9. Williams K, Erbey J, Becker D et al. Can clinical factor sestimate insulin resistance in type 1 diabetes? Diabetes 2000; 49(4): 626–632.
10. McGill M, Molyneaux L, Twigg SM et al. The metabolic syndrome in type 1 diabetes: does it exist and does it matter? J Diabetes Complications 2008; 22(1): 18–23. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jdiacomp.2006.10.005>.
11. Momesso DP, Bussade I, Lima GA et al. Body composition, metabolic syndrome and insulin resistance in type 1 diabetes mellitus. Arq Bras Endocrinol Metabol 2011; 55(3): 189–193.
12. Miller RG, Secrest AM, Sharma RK et al. Improvements in the life expectancy of type 1 diabetes: the Pittsburgh Epidemiology of Diabetes Complications study cohort. Diabetes 2012; 61(11): 2987–2992. Dostupné z DOI: <http://dx.doi.org/10.2337/db11–1625>.
13. Morimoto A, Onda Y, Nishimura R et al. Cause-specific mortality trends in a nationwide population-based cohort of childhood-onset type 1 diabetes in Japan during 35 years of follow-up: the DERI Mortality Study. Diabetologia 2013; 56(10): 2171–2175. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–013–3001–2>.
14. Lacigova S, Brozova J, Cechurova D et al. The influence of cardiovascular autonomic neuropathy on mortality in type 1 diabetic patients; 10-year follow-up. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub 2016; 160(1): 111–117. Dostupné z DOI: <http://dx.doi.org/10.5507/bp.2015.063>.
15. Retnakaran R, Zinman B. Type 1 diabetes, hyperglycaemia, and the heart. Lancet 2008; 371(9626): 1790–1799. Dostupné z DOI: <http://dx.doi.org/10.1016/S0140–6736(08)60767–9>.
16. Pop-Busui R, Hotaling J, Braffett BH. [DCCT/EDIC Research Group]. Cardiovascular autonomic neuropathy, erectile dysfunction and lower urinary tract symptoms in men with type 1 diabetes: findings from the DCCT/EDIC. J Urol 2015; 193 : 2045–2051. Dostupné z DOI: <http://dx.doi.org/10.1016/j.juro.2014.12.097>.
17. Lachin JM, White NH, Hainsworth DP et al. [Diabetes Control and Complications Trial (DCCT)/Epidemiology of Diabetes Interventions and Complications (EDIC) Research Group]. Effect of intensive diabetes therapy on the progression of diabetic retinopathy in patients with type 1 diabetes: 18 years of follow-up in the DCCT/EDIC. Diabetes 2015; 64(2): 631–642. Dostupné z DOI: <http://dx.doi.org/10.2337/db14–0930>.
18. Lagani V, Chiarugi F, Thomson S et al. Development and validation of risk assessment models for diabetes-related complications based on the DCCT/EDIC data. J Diabetes Complications 2015; 29(4): 479–487. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jdiacomp.2015.03.001>.
19. Orchard TJ, Costacou T, Kretowski A et al. Type 1 diabetes and coronary artery disease. Diabetes Care 2006; 29(11): 2528–2538.
20. Orchard TJ, Olson JC, Erbey JR et al. Insulin resistance-related factors, but not glycemia, predict coronary artery disease in type 1 diabetes: 10-year follow-up data from the Pittsburgh Epidemiology of Diabetes Complications Study. Diabetes Care 2003; 26(5): 1374–1379.
21. Škrha J. Epidemiologická studie o diabetes mellitus v České republice, porovnání výsledků z roku 2002 a 2006. DMEV 2010; 13(2): 55–62.
22. Cardiovascular disease and risk management. Standards of Medical Care in Diabetes – 2015. Diabetes Care 2015; 38(Suppl 1): S49-S57. Dostupné z DOI: <http://dx.doi.org/10.2337/dc15-S011>.
23. Schoenaker DA, Toeller M, Chaturvedi N et al. [EURODIAB Prospective Complications Study Group]. Dietary saturated fat and fibre and risk of cardiovascular disease and all-cause mortality among type 1 diabetic patients: the EURODIAB Prospective Complications Study. Diabetologia 2012; 55(8): 2132–2141. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–012–2550–0>.
24. Plodkowski RA, Andal JC. Adult Patients with type 1 diabetes and the metabolic syndrome. Medscape Diabetes & Endocrinology 2003. Dostupné z WWW: http://www.medscape.com/viewarticle/464888.
25. Lacigová S, Rušavý Z, Kyselová P et al. Short-term and long-term effect of metformin in type 1 diabetics. Vnitř Lék 2001; 47(2): 81–86.
26. Lacigová S, Rušavý Z, Jankovec Z et al. Metformin in the treatment of type 1 diabetics – a placebo controlled study. Čas Lék Čes 2001; 140(10): 302–306.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2016 Číslo Suppl 4- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Je glukóza pouze základní energetický substrát?
- Súčasné trendy v diagnostike a liečbe kongenitálneho hyperinzulinizmu
- Máme uvažovat o nové klasifikaci diabetu ovlivněné terapeutickým rozhodováním?
- Diabetes mellitus ve starším věku z pohledu klinického diabetologa
- Adaptace tukové tkáně na redukční nízkoenergetickou dietu u obézních jedinců
- Heterogenita dětského diabetu a její terapeutické implikace
- Historie diagnostiky a léčby diabetické retinopatie
- Frekvence a načasování jídel a změny v body mass indexu: analýza dat z Adventist Health Study-2
- Edukace pacienta s diabetem – součást komplexní terapie
- Pregestační diabetes mellitus a gravidita
- Michal Anděl slaví sedmdesátku!
- Bariatrické operace u nemocných s diabetem
- Duše jako imunomodulátor
- Syndrom diabetické nohy z pohledu internisty podiatra
- Komplex oxLDL/β2-glykoprotein I jako proaterogenní autoantigen. Je ateroskleróza autoimunitní onemocnění?
- Gestační diabetes mellitus
- Růstový hormon, osa GH-IGF1 a metabolizmus glukózy
- Perspektivní molekuly pro léčbu hyperglykemie u pacientů s diabetem 2. typu
- Vrozený hyperinzulinizmus: když B-buňka ztratí sebekontrolu…
- Obstrukční spánková apnoe a diabetes mellitus 2. typu
- Metabolický syndrom u nemocných s diabetes mellitus 1. typu, prevalence, vliv na morbiditu a mortalitu, komplexní přístup k nemocnému
- Krátkodobá a dlouhodobá glykemická variabilita a její vztah k mikrovaskulárním komplikacím diabetu
- Složení makronutrientů v diabetické dietě
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Vrozený hyperinzulinizmus: když B-buňka ztratí sebekontrolu…
- Gestační diabetes mellitus
- Růstový hormon, osa GH-IGF1 a metabolizmus glukózy
- Edukace pacienta s diabetem – součást komplexní terapie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



