Léčba hypertenze u obezity
Treatment of hypertension in obese patients
Obesity and hypertension are two major cardiovascular risk factors that frequently occur together and increasingly influence the health of the population at large. The mutual relationship of the two is very well known, the actual cause of this relationship is not entirely clear. An increasing amount of evidence shows that an important role in the aetiology of hypertension in obese patients is played by increased activity in the sympathicus and activity in the renin-angiotensin-aldosterone system. The basic type of obesity on which we should focus in practice is obesity of the visceral type. Treatment of hypertension should start with treatment for obesity and an effort to reduce body mass and bring about a change in the patient’s lifestyle. In favourable cases it is possible, if not necessary, to support regimen procedures through the prescription of drugs from the so-called anti-obesic group. Unfortunately, these are currently few. A further option is bariatric surgery. We currently have little information at our disposal on the pharmacological treatment of hypertension in obese individuals and chiefly on its long-term effects. We therefore base the application of antihypertensive medication on general recommendations for the treatment of high blood pressure and the prevention of cardiovascular disease with regard to the known pathophysiological relationship between blood pressure and obesity.
Keywords:
hypertension – obesity – visceral fat – metabolic syndrome
Authors:
M. Souček
Published in:
Kardiol Rev Int Med 2011, 13(1): 9-13
Category:
From Hypertension to Heart Failure
Overview
Obezita a hypertenze jsou dva významné kardiovaskulární rizikové faktory, které se často vyskytují současně a stále více ovlivňují zdravotní stav populace. Vzájemný vztah je velmi dobře znám, ale vlastní příčina tohoto vztahu není úplně jasná. Je stále více důkazů, že důležitou roli v etiologii hypertenze u obezity hraje zvýšená aktivita sympatiku a aktivita systému renin-angiotenzin-aldosteron. Základním typem obezity, na který bychom se měli zaměřit v praxi, je obezita viscerálního typu. Léčba hypertenze by měla začít léčbou obezity se snahou o snížení tělesné hmotnosti a změnu životního stylu. Ve vhodných případech je možné, ne-li potřebné, podpořit režimové postupy ordinací léků ze skupiny tzv. antiobezitik. V současné době jich bohužel zůstalo málo. Další možností je využití bariatrické chirurgie. Zatím máme málo informací o farmakologické léčbě hypertenze u obézních jedinců a především o jejím dlouhodobém efektu. Při ordinaci antihypertenziv vycházíme proto z obecných doporučení pro léčbu vysokého krevního tlaku a prevenci kardiovaskulárních chorob s přihlédnutím k dosud známým patofyziologickým vztahům mezi krevním tlakem a obezitou.
Klíčová slova:
hypertenze – obezita – viscerální tuk – metabolický syndrom
Úvod
Hypertenze a obezita jsou závažnými zdravotními problémy. Jak hypertenze, tak obezita výrazně přispívají ke vzniku a rozvoji aterosklerózy, a tím ke kardiovaskulárním onemocněním. Významný je i vztah k vzniku a rozvoji diabetu mellitu 2. typu a některým dalším onemocněním. Výskyt nadváhy a obezity se v posledním desetiletí dramaticky zvýšil. V roce 2005 mělo 23 % světové dospělé populace nadváhu a 10 % obezitu a tato procenta budou pravděpodobně v následujících desetiletích narůstat [1]. V USA trpí nadváhou 65 % a obezitou 31 % dospělých. V souladu s tím je v USA dokumentováno zvýšení výskytu celé řady chronických onemocnění, a to nejen kardiovaskulárních [2]. Nepřekvapí, že i výskyt hypertenze se v posledním desetiletí v USA zvýšil na 29 % při definici TK ≥ 140/90 mmHg [3]. Nejčastější průvodní chorobou je u obézních mužů i žen arteriální hypertenze s prevalencí mezi 34–65 % v závislosti na závažnosti obezity [4]. Česká republika patří mezi země s nejvyšším výskytem obezity v Evropě a taktéž prevalence hypertenze je zde vysoká. Prevalence hypertenze u dospělých do 65 let věku v naší populaci stoupla na 40,5 %, což je nárůst zhruba o 7 % za posledních 10 let [5]. Co se týče samotné nadváhy a obezity, studie Kunešové et al (2005) uvádí pro naši populaci vyšší než normální hmotnost u 52 % dospělých (měřeno BMI 25,0 a výše) a obezitu u 17 % dospělých bez rozdílu pohlaví [6]. Prevalence výskytu obezity přitom mezi lety 2001 a 2005 stoupla o 3 %.
Hypertenze a obezita: patofyziologie
Je známo, že obezita může vést k hypertenzi. Platí, že čím vyšší je tělesná hmotnost, tím vyšší je pravděpodobnost vzniku hypertenze v příštích letech [7]. Na druhé straně studie Alemanova ukázala, že rodinná anamnéza esenciální hypertenze u štíhlých jedinců u nich dobře predikuje vzestup tělesné hmotnosti v budoucnosti – tedy hypertenze může být příčinou obezity [8]. Není tedy možné označit jednu složku za příčinu a druhou za následek. Shrneme-li dostupná data, většina obézních pacientů má hypertenzi nebo ji dostane během života a naopak téměř každý hypertonik má buď nadváhu či obezitu, nebo alespoň vyšší kumulaci viscerálního tuku. Tato souvislost byla potvrzena v mnoha prevalenčních a prospektivních studiích. V nedávné analýze studie Nurses‘ Health byl BMI nejsilnějším predikátorem nově vzniklé hypertenze, kdy BMI ≥ 25 kg/m2 byl spojen s o 40 % vyšším upraveným rizikem než BMI < 25 kg/m2 [9]. V komunitní prospektivní kohortové studii u Japonců žijících v USA, u kterých bylo množství viscerálního tuku měřeno pomocí počítačové tomografie, bylo poukázáno na převažující vliv centrální obezity na zvýšenou incidenci hypertenze [10]. Ve studii PAMELA měli účastníci s metabolickým syndromem přibližně 3,5krát vyšší upravené 10leté riziko nově vzniklé hypertenze než osoby bez metabolického syndromu [11]. A naopak v populačních studiích byl vysoký krevní tlak (TK) prediktorem budoucího nárůstu hmotnosti [12]. Například v obsáhlém vzorku hypertoniků ve Framingham Heart Study mělo nadváhu nebo obezitu cca 75 % hypertenzních mužů a 65 % hypertenzních žen [13]. Vysoký TK jako predikátor budoucího nárůstu hmotnosti může být ještě těsnější u podskupiny hypertenzních pacientů se zvýšenou aktivitou sympatického nervového systému (SNS) [14]. Současně z epidemiologických studií vyplývá, že pro větší obvod pasu a dyslipidemii, které patří k základním charakteristikám tzv. metabolického syndromu neboli syndromu inzulinové rezistence, není již vztah k hypertenzi tak jasný [15].
V mnoha studiích bylo prokázáno, že obezita centrálního typu, tj. nadbytek tukové tkáně v břišní dutině, je daleko více spojena se zvýšením TK a s kardiometabolickým rizikem než obezita nespecifikovaná [16,17]. Obézní jedinci se zvýšeným podílem viscerálního tuku mají přítomny rizikové faktory tzv. metabolického syndromu, který úzce souvisí s výskytem koronárních onemocnění. Kumulace viscerálního tuku je dokonce považována za základní známku tohoto syndromu, byť v posledním období se objevují poznatky i o důležité patofyziologické roli tuku ektopického [18]. Pro praxi lze pak doporučit pro sledování vývoje obezity měření obvodu břicha jako ukazatele obezity centrální, tedy nejenom užití výpočtu BMI založeného na výšce a tělesné hmotnosti. Riziková hodnota obvodu břicha je pro muže 102 cm a pro ženy 88 cm.
Vzhledem k tomu, že ne všichni obézní jedinci mají hypertenzi, je pravděpodobné, že reakce TK na nahromadění viscerálního tuku závisí také na genetických a zevních faktorech a na vlivu životního stylu. Mechanizmy, které by mohly mít na svědomí rozvoj hypertenze u náchylných obézních jedinců, zahrnují aktivaci SNS a systému renin-angiotenzin-aldosteron (RASS), které vedou ke zvýšené reabsorpci sodíku v ledvinách, zvýšení objemu krve a strukturálním změnám artérií [19]. Tuková tkáň s přítomností velkých adipocitů naplněných tukem zvyšuje tvorbu adipokinu a ektopické nahromadění tuku vytváří abnormální metabolické prostředí navozující inzulinovou rezistenci a prozánětlivý stav, které spolu s dalšími poruchami, jako jsou obstrukční spánková apnoe a porucha baroreflexu, podporují nadměrnou aktivaci sympatiku a RAAS [20]. Role hyperinzulinemie a zvýšené aktivity SNS jako mediátorů zprostředkujících vztah mezi obezitou a hypertenzí se mohou lišit v závislosti na pohlaví a etnických skupinách. Většina studií ukazuje těsnější vztah mezi nahromaděním viscerálního tuku a aktivací sympatiku u mužů [21]. Vztah mezi metabolickým a kardiovaskulárním regulačním systémem podporuje zvyšování TK. Kombinace obezity a vyššího TK zvyšuje kardiovaskulární riziko i celkovou mortalitu [22].
Nefarmakologická léčba u obézního hypertonika
Pokles hmotnosti
Pokles hmotnosti je považován za terapii první volby při boji s obezitou a souvisejícími rizikovými faktory a zdůrazňují jej všechna oficiální doporučení pro léčbu hypertenze [23,24]. Již nevelký pokles hmotnosti (o 5–10 %) je spojen se signifikantním poklesem TK a redukcí dalších zdravotních rizik spojených s obezitou [24]. V metaanalýze 25 randomizovaných kontrolovaných studií s nefarmakologickým snížením tělesné hmotnosti bylo zjištěno, že pokles tělesné hmotnosti o 1 kg je doprovázen poklesem TK systolického o 1,05 mmHg a diastolického o 0,92 mmHg [25]. Toto však neplatí paušálně – jsou obézní jedinci, u kterých pokles váhy nevede k ovlivnění TK a naopak obézní jedinci s velmi výrazným efektem na pokles TK při snížení tělesné hmotnosti. Proč tomu tak je, není přesně známo. Zajímavý je údaj, že u jedinců bez efektu na pokles TK není snížena hladina noradrenalinu [26]. Velmi pravděpodobná je souvislost s ovlivněním sympatické aktivity [27]. Důležitý praktický poznatek je, že pokles TK byl spojen především s úbytkem viscerálního tuku [17].
Máme bohužel málo informací o dlouhodobém prospěchu poklesu váhy u obézních hypertoniků. The Swedish Obesity Study zjistila, že u pacientů s přetrvávajícím poklesem váhy o 16 % i po 4 letech sledování se TK vrátil k výchozím hodnotám [28]. Naopak The Trial of Hypertension Prevention Study ukázala, že výskyt hypertenze byl signifikantně nižší ve skupině s přechodným poklesem hmotnosti ve srovnání s kontrolní skupinou i po 7 letech sledování [23]. Studie Women‘s Healthy Lifestyle Project sledovala účinky úpravy životního stylu normotenzních žen během období mezi perimenopauzou a postmenopauzou trvajícího 4,5 roku. Na konci sledování si skupina s úpravou životního stylu udržela tělesnou hmotnost, zatímco v kontrolní skupině se tělesná hmotnost zvýšila o 1,9 kg. Při této návštěvě se TK mezi oběma skupinami nelišil, projevil se pouze časný přínos úpravy životního stylu na TK po šesti měsících, kdy bylo dosaženo maximálního úbytku tělesné hmotnosti [29]. Zatím není jasné, proč jsou mezi relevantními studiemi takové rozdíly. Důvodem může být, že ve většině studií nebyla zajištěna stabilita váhy před poklesem a po poklesu hmotnosti nebo že některé studie zahrnovaly jako součást opatření k poklesu hmotnosti fyzickou aktivitu a jiné ji nezohledňovaly. Nicméně obecně studie s úpravou stravy ukazují, že snížení tělesné hmotnosti má statisticky významné antihypertenzní účinky, které odpovídají rozsahu úbytku tělesné hmotnosti, a že tento přínos lze udržet dlouhodobě, pokud nedojde k opětovnému nárůstu hmotnosti. Při opětovném zvýšení tělesné hmotnosti se přínos úpravy životního stylu postupně snižuje, přičemž rychlost změny TK při opětovném nárůstu tělesné hmotnosti je třeba určit. Měly by tedy být provedeny dlouhodobé studie, které by tyto rozpory řešily, měly jasně definovaná kritéria a určily by také, zda pokles tělesné hmotnosti má vliv na morbiditu a mortalitu hypertenzních jedinců.
Pravidelná fyzická aktivita
Výskyt hypertenze je vyšší u obézních jedinců se sedavým způsobem života a nižší fyzickou zátěží. Fyzicky aktivní jedinci mají ve srovnání s jedinci s nízkou fyzickou aktivitou nižší výskyt a riziko rozvoje hypertenze [30,31]. Samotné cvičení může snížit aktivitu SNS a hyperinzulinemii a zlepšit funkci endotelu. Z provedených studií se odvozuje, že pravidelné cvičení snižuje u hypertoniků systolický a diastolický TK o cca 10 mmHg, resp. 7 mmHg [32]. Pravidelná fyzická aktivita je proto u obézních jedinců se zvýšeným TK rozhodně doporučována. V dalším zkoumání bude třeba zohlednit to, že většina dosavadních studií vychází primárně z poklesu celkové tělesné hmotnosti a jejího vlivu na TK a nezohledňuje typ obezity.
Snížení příjmu soli
Snížení příjmu soli vede u obézních jedinců ke snížení TK [24]. Zajímavý údaj pochází ze studie provedené u obézních postmenopauzálních žen. Ve skupině, kde do spektra provedených opatření ke snížení TK patřilo středně velké snížení příjmu soli, došlo k významně vyššímu poklesu TK (systolický o 16 mmHg). Toto snížení TK bylo 4krát větší než ve skupině pouze s pravidelným cvičením [33]. Důkazy o omezení přívodu sodíku v kombinaci se snížením tělesné hmotnosti vycházejí ze studie, která ukázala větší snížení TK při poklesu vylučování sodíku ze 188 na 97 mmol/den [34]. V dalších studiích se neprokázal větší přínos této léčby [35,36]. Není ovšem známo, zda obézní hypertonici mají odpověď na snížení příjmu soli větší než neobézní jedinci.
Aditivní efekt nefarmakologických opatření
Otázkou na závěr nefarmakologické terapie je, zda účinek jednotlivých složek nefarmakologické terapie je aditivní. Většina studií předpokládá, že pravidelné cvičení a snížení hmotnosti mají podobný vliv na pokles tlaku a společně působí větší pokles TK než jednotlivě [37]. Existují ovšem jiné studie, které sledovaly kombinovaný vliv změn životního stylu a konstatovaly, že zde nedošlo k výraznějšímu poklesu ve srovnání s jednotlivými intervencemi [38]. Jedna ze studií, které hodnotily kombinovaný účinek intervence na TK, byla studie Oslo Diet and Exercise [39]. I přes příznivější antropometrické změny u skupiny s kombinovanou intervencí prokázala pouze jedna studie zvýšený antihypertenzní účinek v porovnání se samotnou dietou [40]. Reakci TK bylo možné přičíst většímu snížení celkové periferní rezistence. Dvě studie ukázaly aditivní účinky na inhibici sympatiku nebo snížení TK při kombinaci cvičení střední intenzity s úbytkem tělesné hmotnosti [41,42]. Kombinace dvou intervencí v rámci úpravy životního stylu tedy nemusí mít aditivní účinky z hlediska snížení TK.
Farmakologická léčba u obézního hypertonika
Antiobezitika a pokles krevního tlaku
V České republice je dostupnou látkou orlistat. Tato látka působí pouze ve střevě, nevstřebává se, a nemá tedy žádný systémový účinek. I zde u léčených obézních hypertoniků dochází k určitému poklesu TK. Ukazuje to dobře na efekt obecné redukce hmotnosti a nového naladění tukové tkáně na mírný pokles TK [43]. Metaanalýza 5 randomizovaných kontrolovaných studií u obézních hypertoniků ukázala, že pacienti léčeni orlistatem po dobu jednoho roku dosáhli většího poklesu tělesné hmotnosti a TK než skupina s placebem a stejně tak tomu bylo i při dlouhodobém sledování [44,45]. Velká studie XENical in the prevention of Diabetes in Obese Subjects (XENDOS) porovnávala účinky úpravy životního stylu s přidáním orlistatu a placeba. Na konci čtyřletého sledování došlo ve skupině s orlistatem ke statisticky významně většímu poklesu tělesné hmotnosti (-5,8 kg vs -3,0 kg) i k poklesu systolického (-4,9 mmHg vs -3,4 mmHg) a diastolického (-2,6 mmHg vs -1,9 mmHg) TK, rovněž incidence diabetu 2. typu byla nižší [46].
Sibutramin a rimonabant v současné době nejsou pro léčbu obezity používány vzhledem k výskytu závažných nežádoucích účinků.
Chirurgická léčba hypertenze s obezitou
Další možností, jak zajistit značný a trvalý pokles tělesné hmotnosti, je bariatrická chirurgie [47]. Dlouhodobé výsledky týkající se TK přinesla studie Swedish Obese Subjects, která je největší prospektivní studií různých forem bariatrické chirurgie [48]. Chirurgická léčba vedla k největšímu úbytku tělesné hmotnosti po jednom roce, přičemž metabolické a kardiovaskulární riziko bylo hodnoceno po dvou a deseti letech sledování. Po dvou letech se tělesná hmotnost ve skupině po operaci snížila o 23,4 % a u kontrol se zvýšila o 0,1 %. Po deseti letech nastal pokles o 16,1 % a u kontrol vzestup o 1,6 %. TK byl po dvou letech v operované skupině o 2,8/3,3 mmHg nižší než v porovnání s kontrolami. Po deseti letech byl statisticky významný rozdíl jen u diastolického TK. Výskyt hypertenze se nelišil mezi skupinami ani po dvou ani po deseti letech. Rozdíl mezi výrazným poklesem váhy a mírným poklesem tlaku je vysvětlován následným mírným zvýšením tělesné hmotnosti a vlivem stárnutí na tuhost artérií.
Antihypertenziva u obézních hypertoniků
Zahájení léčby antihypertenzivy je v souladu se Společnými doporučeními českých odborných společností pro prevenci kardiovaskulárních onemocnění v dospělém věku [49]. Farmakologická léčba je zahajována při tlaku 140/90 mmHg a vyšším, současně se zavedením režimových opatření.
Cílové hodnoty TK u obézních pacientů je vhodné stanovit na dosažení hladiny TK k 130/80 mmHg, tj. stejně jako například u pacientů s metabolickým syndromem, manifestním diabetem mellitem 2. typu nebo obecně pacientům s celkovým kardiovaskulárním rizikem vysokého stupně.
Volba antihypertenziva u obézního pacienta
V současné době nemáme specifické doporučení pro farmakologickou léčbu obézních hypertoniků. Předpokládá se, že výběr terapie by měl vycházet z dosud známých patofyziologických mechanizmů vztahu obezity a TK, a tedy být zaměřen zejména na ovlivnění nadměrné sympatické aktivity a ovlivnění RAAS. V další řadě pak přihlédneme k empiricky známému vztahu jednotlivých typů antihypertenziv k metabolizmu sacharidů a lipidů a k jejich vlivu na inzulinorezistenci. V současné době probíhá celá řada studií léčby hypertenze se zaměřením na obézní pacienty. Z již ukončených studií lze zmínit např. multicentrickou studii u obézních hypertenzních pacientů při 12týdenní léčbě monoterapií lisinoprilem (ACE inhibitor) a hydrochlorothiazidem (diuretikum), kde lisinopril byl účinnější u obézních mladých bělochů, zatímco diuretikum bylo účinnější u mladých obézních Afroameričanů [50]. Hydrochlorothiazid byl u obézních hypertoniků srovnáván také s kandesartanem (AT1-blokátor). Snížení TK po 12 týdnech zde bylo obdobné, ale u kandesartanu byl zaznamenán příznivý vliv na aktivitu SNS a inzulinosenzitivitu [51].
Shrnutí
Celkový přehled vlivu jednotlivých nejpoužívanějších skupin antihypertenziv na metabolickou kontrolu a na ovlivnění inzulinové rezistence versus některé eventuální nežádoucí vlastnosti a kontraindikace (KI) shrnujeme v tab. 1.
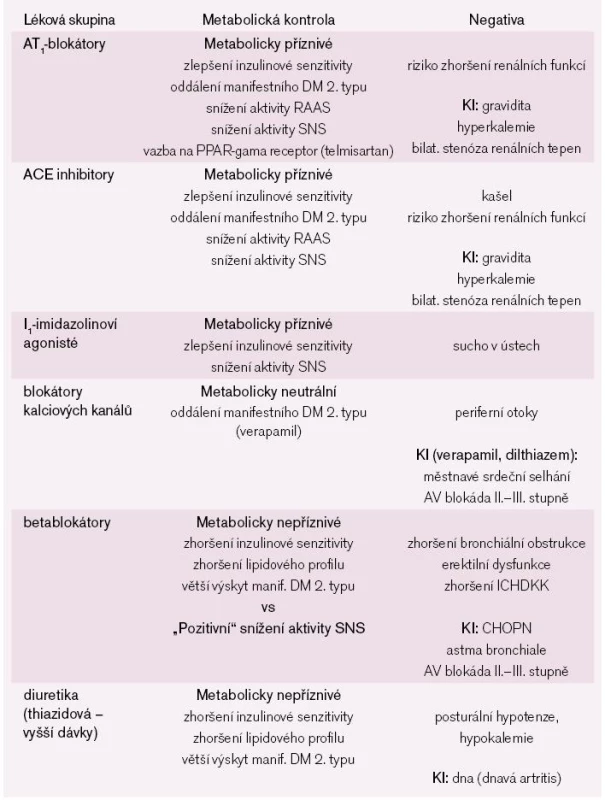
Souhrnem jsou tedy při léčbě hypertenze u obézních pacientů doporučovány léky ovlivňující RAAS (AT1-blokátory, ACE inhibitory) a dále léky ze skupiny blokátorů kalciových kanálů a I1-imidazolinových agonistů. Vzhledem k obtížnosti dosažení cílových hodnot TK je ovšem třeba maximálně využívat kombinační terapii. Vždy je vhodné zvážit nasazení betablokátorů, zvláště u mladších pacientů bez výrazné metabolické zátěže nebo u pacientů s již manifestním kardiovaskulárním onemocněním.
Závěr
Léčba obezity by měla začít snahou o snížení tělesné hmotnosti a změnu životního stylu. Ve vhodných případech je možné podpořit režimové postupy ordinací léků ze skupiny tzv. antiobezitik. Je prokázán příznivý vliv režimové léčby i antiobezitik na snížení zvýšeného TK u obézních pacientů. Bohužel máme zatím málo informací o farmakologické léčbě hypertenze u obézních jedinců a především o jejím dlouhodobém efektu. Při ordinaci antihypertenziv vycházíme proto z obecných doporučení pro léčbu vysokého TK a prevenci kardiovaskulárních chorob s přihlédnutím k dosud známým patofyziologickým vztahům mezi TK a obezitou. Jako velmi vhodné se jeví použití antihypertenziv metabolicky příznivých či alespoň neutrálních.
Doručeno
do redakce 7. 12. 2010
Přijato
po recenzi 20. 12. 2010
prof.
MUDr. Miroslav Souček, CSc.
II.
interní klinika LF MU a FN u sv. Anny v Brně
miroslav.soucek@fnusa.cz
Sources
1. Kelly T, Yang W, Chen CS et al. Global burden of obesity in 2005 and projections to 2030. Int J Obes 2008; 32 : 1431–1437.
2. Eckel RH. Obesity and heart disease: a statement for healthcare professionals from the Nutrition Committee, American Heart Association. Hypertension 2000; 35: 1270–1277.
3. Hajjar I, Kotchen TA. Trends in prevalence, awareness, treatment, and control of hypertension in the United States, 1988–2000. JAMA 2003; 290 : 199–206.
4. Must A, Spadano J, Coakley EH et al. The disease burden associated with overweight and obesity. JAMA 1999; 282 : 1523–1529.
5. Jozífová M, Cífková R, Škodová Z et al. Léčba a kontrola hypertenze v České republice v období 1997/1998–2006/2009. Intern Med pro Prax 2010; 12 : 212–217.
6. Kunešová M, Čechová M, Laika M. Zpráva o projektu Životní styl a obezita. Kvantitativní výzkum STEM/MARK pro MZ ČR a Českou obezitologickou společnost, 2006. www.obesitas.cz/download/dospeli_web.ppt.
7. Sharma AM, Grassi G. Obesity and hypertension: cause or consequence? J Hypertens 2001; 19: 2125–2126.
8. Allemann Y, Hutter D, Aeschbacher BC et al. Increased central body fat deposition precedes a significant rise in resting blood pressure in male. Offspring of essential hypertensive parents: a 5 year follow-up study. J Hypertens 2001; 19 : 2143–2148.
9. Forman JP, Stampfer MJ, Curhan GC. Diet and lifestyle risk factors associated with incident hypertension in women. JAMA 2009; 302 : 401–411.
10. Hayashi T, Boyko EJ, Leonetti DL et al. Visceral adiposity is an independent predictor of incident hypertension in Japanese Americans. Ann Intern Med 2004; 140 : 992–1000.
11. Mancia G, Bombelli M, Facchetti R et al. Long-term risk of diabetes, hypertension and left ventricular hypertrophy associated with the metabolic syndrome in a general population. J Hypertens 2008; 26 : 1602–1611.
12. Julius S, Valentini M, Palatini P. Overweight and hypertension. A 2-way street? Hypertension 2000; 35: 807–813.
13. Garrison RJ, Kannel WB, Stokes J 3rd et al. Incidence and precursors of hypertension in young adults: the Framingham Offspring Study. Prev Med 1987; 16: 235–251.
14. Masuo K, Kawaguchi H, Mikami H et al. Serum uric acid and plasma norepinephrine concentrations subsequent weight gain and blood pressure elevation. Hypertension 2003; 42 : 474–480.
15. Svačina Š, Owen K. Syndrom inzulínové rezistence. Praha: Triton 2003.
16. Doll S, Paccaud F, Bovet P et al. Body mass index, abdominal adiposity and blood pressure: consistency of their association across developing and develop countries. Int J Obes Relat Metab Disord 2002; 26 : 48–57.
17. Kanai H, Matsuzawa Y, Kotani K et al. Close correlation of intra-abdominal fat accumulation to hypertension in obese women. Hypertension 1990; 16: 484–490.
18. Unger R. The physiology of cellular liporegulation. Annu Rev Physiol 2003; 65 : 333–347.
19. Lambert E, Straznicky N, Schlaich M et al. Differing pattern of sympathoexcitation in normal-weight and obesity-related hypertension. Hypertension 2007; 50: 862–868.
20. Straznicky NE, Eikelis N, Lambert EA et al. Mediators of sympathetic activation in metabolic syndrome obesity. Curr Hypertens Rep 2008; 10: 440–447.
21. Tank J, Heusser K, Dietrich A et al. Influences of gender on the interaction between sympathetic nerve traffic and central adiposity. J Clin Endocrinol Metab 2008; 93 : 4974–4978.
22. Schillaci G, Pirro M, Vaudo G et al. Prognostic value of the metabolic syndrome in essential hypertension. J Am Coll Cardiol 2004; 43 : 1817–1822.
23. Stevens VJ, Obarzanek E, Cook NR et al. Long-term weight loss and changes in blood pressure: results of the Trials of Hypertension Prevention, phase II. Ann Intern Med 2001; 134 : 1–11.
24. National Heart, Lung, and Blood Institute. Clinical guidelines on the identification, evaluation, and treatment of overweight and obesity in adults – The Evidence Report. Obes Res 1998; 6: S51–S209.
25. Neter JE, Stam BE, Kok FJ et al. Influence of weight reduction on blood pressure. A meta-analysis of randomized controlled trials. Hypertension 2003; 42: 878–884.
26. Masuo K, Mikami H, Ogihara T et al. Differences in mechanisms between weight loss-sensitive and resistant blood pressure reduction in obese subjects. Hypertens Res 2001; 24 : 371–376.
27. Alvarez GE, Beske SD, Ballard TP et al. Sympathetic neural activation in visceral obesity. Circulation 2002; 106 : 2533–2536.
28. Sjöström CD, Peltonen M, Wedel H et al. Differentiated long-term effects of intentional weight loss on diabetes and hypertension. Hypertension 2000; 36: 20–25.
29. Kuller LH, Simkin-Silverman LR, Wing RR et al. Women´s healthy lifestyle project. A randomized clinical trial: results at 54 months. Circulation 2001; 103 : 32–37.
30. Blair SN, Goodyear NN, Gibbons LW et al. Physical fitness and incidence of hypertension in healthy normotensive men and women. JAMA 1984; 252: 487–490.
31. Svačinová H. Pohybová léčba u pacientů s metabolickým syndromem. Vnitř Lék 2007; 53: 540–544.
32. Hagberg JM, Park JJ, Brown MD. The role of exercise training in the treatment of hypertension: an update. Sports Med 2000; 30 : 193–206.
33. Graudal NA, Galløe AM, Garred P. Effects of sodium restriction on blood pressure, renin, aldosterone, catecholamines, cholesterols, and triglyceride: a meta-analysis. JAMA 1998; 279 : 1383–1391.
34. Andersson OK, Fagerberg B, Hedner T. Importance of dietary salt in the hemodynamic adjustment to weight reduction in obese hypertensive men. Hypertension 1984; 6 : 814–819.
35. Trials of Hypertension Prevention Collaborative Research Group. Effects of weight loss and sodium reduction intervention on blood pressure and hypertension incidence in overweight people with high-normal blood pressure. The Trials of Hypertension Prevention, Phase II. Arch Intern Med 1997; 157 : 657–667.
36. Tuck ML, Sowers J, Dornfeld L et al. The effect of weight reduction on blood pressure, plasma rennin activity and plasma aldosterone levels in obese patients. N Engl J Med 1981; 304 : 930–933.
37. Dengel DR, Galecki AT, Hagberg JM et al. The independent and combined effects of weight loss and aerobic exercise on blood pressure and oral glucose tolerance in older men. Am J Hypertens 1998; 11: 1405–1412.
38. Miller ER 3rd, Erlinger TP, Young DR. Results of the Diet, Exercise, and Weight Loss Intervention Trial (DEW-IT). Hypertension 2002; 40 : 612–618.
39. Anderssen S, Holme I, Urdal P et al. Diet and exercise intervention have favourable effects on blood pressure in mild hypertensives: the Oslo diet and Exercise study (ODES). Blood Pressure 1995; 4 : 343–349.
40. Reid CM, Dart AM, Dewar EM et al. Interactions between the effects of exercise and weight loss on risk factors, cardiovascular haemodynamics and left ventricular structure in overweight subjects. J Hypertens 1994; 12 : 291–301.
41. Straznicky NE, Lambert EA, Nestel PJ et al. Sympathetic neural adaptation to hypocaloric diet with or without exercise training in obese metabolic syndrome subjects. Daibetes 2010; 59 : 71–79.
42. Trombetta IC, Batalha LT, Rondon MU et al. Weight loss improves neurovascular and muscle metabaroflex control in obesity. Am J Physiol Heart Circ Physiol 2003; 285: H974–H982.
43. Svačina Š. Prevence diabetu. Praha: Galén 2003.
44. Sharma AM, Golay A. Effect of orlistat-induced weight loss on blood pressure and heart rate in obese patients with hypertension. J Hypertens 2002; 20 : 1873–1878.
45. Siebenhofer A, Horvath K, Jeitler K et al. Long-term effects of weight-reducing drugs in hypertensive patients. Cochrane Database Syst Rev 2009: CD007654.
46. Torgenson JS, Boldrin MN, Hauptman J et al. Xenical in the prevention of diabetes in obese subjects (XENDOS) study: a randomized study of orlistat as an adjunct to lifestyle changes for the prevention of type 2 diabetes in obese patients. Diabetes Care 2004; 27 : 155–161.
47. Dixon JB, O´Brien PE, Playfair J et al. Adjustable gastric banding and conventional therapy for type 2 diabetes. A randomized controlled trial. JAMA 2008; 299: 316–323.
48. Sjöström L, Lindroos AK, Peltonen M et al. Swedish Obese Subjects Study Scientific Group. Lifestyle, diabetes, and cardiovascular risk faktors 10 years after bariatric surgery. N Engl J Med 2004; 351 : 2683–2693.
49. Widimský J jr, Cífková R, Špinar J a kol. Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2007. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2008; 54 : 101–118.
50. Reisin E, Weir MR, Falkner B et al. Lisinopril versus hydrochlorothiazide in obese hypertensive patients: a multicenter placebo-controlled trial. Treatment in Obese Patients With Hypertension (TROPHY) Study Group. Hypertension 1997; 30 : 140–145.
51. Grassi G, Seravalle G, Dell‘Oro R et al. CROSS Study. Comparative effects of candesartan and hydrochlorothiazide on blood pressure, insulin sensitivity, and sympathetic drive in obese hypertensive individuals: results of the CROSS study. J Hypertens 2003; 21 : 1761–1769.
Labels
Paediatric cardiology Internal medicine Cardiac surgery CardiologyArticle was published in
Cardiology Review

2011 Issue 1
-
All articles in this issue
- Medikamentózní léčba plicní arteriální hypertenze v roce 2011
- Osud nemocných na čekací listině transplantace srdce
- Postavení TOR inhibitorů po transplantaci srdce
- Index kompatibility: Má své místo u pacientů po transplantaci srdce?
- Mechanické podporné systémy v liečbe srdcového zlyhávania
- Nové poznatky v antiagregační léčbě na ESC 2010
- Latentní obstrukce ve výtokovém traktu levé komory srdeční u pacienta s hypertrofickou kardiomyopatií
- Léčba hypertenze u obezity
- Fixní kombinace u arteriální hypertenze
- Ledviny a akutní koronární syndrom
- Kardiogenní šok
- Jaký význam má modulace srdeční frekvence u nemocných se srdečním selháním
- Je prognóza nemocných s chronickým srdečním selháním stále tak špatná?
- Cardiology Review
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Kardiogenní šok
- Je prognóza nemocných s chronickým srdečním selháním stále tak špatná?
- Mechanické podporné systémy v liečbe srdcového zlyhávania
- Latentní obstrukce ve výtokovém traktu levé komory srdeční u pacienta s hypertrofickou kardiomyopatií
