Poruchy čichu po COVID-19 – diagnostika, význam a léčba
COVID-19 related olfactory impairment – diagnostics, significance and treatment
Aim: Smell disorders are frequent symptoms of COVID-19 disease. This systematic review covers the pathophysiology, diagnostics, prognostic significance, and treatment of COVID-19 related smell disorders. Methods: The articles were selected in accordance with the PRISMA guidelines. The inclusion criteria were: 1. peer-reviewed publications; 2. studies on human subjects; 3. studies published in English or Czech; and 4. used filters: meta-analysis/systematic review/randomized controlled trial. The exclusion criteria were: 1. abstracts from conferences; 2. commentaries; and 3. inclusion of subjects younger than 18 years. The databases PubMed and Web of Science were searched. Using the search term “anosmia OR smell loss OR smell disorders OR dysosmia OR parosmia AND COVID-19”, 157 papers were selected for analysis, with 109 being ruled out based on the exclusion criteria. The full texts and their references were obtained and studied, and the references meeting the inclusion criteria were also included in this review, leading to a total of 68 papers selected for the review. Results: Approximately 60% of patients with COVID-19 disease present with smell disorders. Most studies agree anosmia appears more frequently in the mild course of the disease. The inflammation and demyelination of the olfactory nerve fibres probably play a key role in the pathogenesis. Damage to the supporting cells of the olfactory epithelium may also play an important role. Olfactory disorder may persist over a varying period of time after the resolution of the acute phase of COVID-19. Olfactory training seems to be beneficial in the treatment. The data regarding the efficacy of topical corticosteroids are inconsistent. No other drugs have yet demonstrated a clinical effect. Conclusion: Loss of smell is a common accompanying symptom in mostly mild forms of COVID-19. Olfactory training seems to be effective in treating this dysfunction. Pharmacotherapy (including local and systemic corticosteroids) has not yet proven effective.
Keywords:
anosmia – olfactory disorders – COVID-19
Authors:
S. Genzor 1; Marek Sova 1,2
; J. Mizera 1; P. Jakubec 1
Authors‘ workplace:
Klinika plicních nemocí a tuberkulózy, LF UP a FN Olomouc
1; Klinika nemocí plicních a tuberkulózy, LF MU a FN Brno
2
Published in:
Cesk Slov Neurol N 2021; 84/117(4): 347-352
Category:
Review Article
doi:
https://doi.org/10.48095/cccsnn2021347
Overview
Cíl: Poruchy čichu jsou častým příznakem nemoci COVID-19. Toto systematické review se věnuje patofyziologii, diagnostice, prognostickému významu a léčbě poruch čichu asociovaných s onemocněním COVID-19. Metody: Články byly vybrány v souladu s doporučením PRISMA. Kritéria pro zahrnutí do analýzy byla: 1. recenzovaná publikace; 2. studie na lidech; 3. anglický/český jazyk; 4. filtry: metaanalýza / systematická review / studie případů a kontrol. Vylučovací kritéria byla: 1. abstrakta z konferencí; 2. komentáře; 3. zahrnutí subjektů pod 18 let. Byly prostudovány databáze PubMed a Web of Science. Použitím klíčových slov „anosmia OR smell loss OR smell disorders OR dysosmia OR parosmia AND COVID-19“ bylo vybráno k analýze 157 článků, z nichž 109 bylo vyloučeno na základě vylučovacích kritérií. Po prostudování plných textů a jejich referencí bylo do review zařazeno celkem 68 studií. Výsledky: Poruchy čichu se vyskytují asi u 60 % pacientů s nemocí COVID 19. Podle většiny studií se anosmie vyskytuje častěji u lehkých průběhů onemocnění. Hlavní roli v patogenezi mají nejspíše zánět a demyelinizace vláken čichového nervu, významnou roli má nejspíše i postižení podpůrných buněk čichového epitelu. Porucha čichu může přetrvávat různě dlouho po odeznění akutní fáze COVID-19. Z léčebných modalit je dostatečná evidence pouze pro čichový trénink. Existují rozporuplná data o účinnosti léčby topickými kortikosteroidy, další léky klinický efekt dosud neprokázaly. Závěr: Ztráta čichu je běžný symptom zejména lehčích forem COVID-19. Čichový trénink se zdá být efektivní v léčbě této poruchy. Farmakoterapie (vč. topických a systémových kortikosteroidů) se dosud neosvědčila.
Klíčová slova:
anosmie – poruchy čichu – COVID-19
Úvod a definice pojmů
Čich patří mezi pět základních smyslů. V případě čichu se jedná o smysl fylogeneticky vůbec nejstarší [1]. Může nás upozornit na přítomnost nebezpečných látek ve vzduchu či odvrátit konzumaci nebezpečných (zkažených) jídel. Pacienti se ztrátou/poruchami čichu mají celkově nižší kvalitu života a častější prevalenci depresivních poruch a snížení sexuální apetence [2,3]. Vnímání čichových podnětů je zprostředkováno periferní a centrální složkou. Periferní složka čichu sestává z čichového epitelu a nervových vláken. Centrální složka se skládá z čichového bulbu a jeho spojů s pyriformním kortexem a dalšími strukturami. Neurony čichového nervu mají dlouhé ciliární výběžky, které zasahují až do čichové sliznice. Receptory této sliznice (celkem nejméně 500 druhů pro různé druhy vůní) vysílají své axony přímo do čichového bulbu. Z něj mitrální a chomáčkovité buňky vysílají impulzy do dalších částí mozku (hippocampus, amygdala, mozková kůra).
Poruchy čichu lze rozdělit na kvantitativní a kvalitativní. Mezi kvantitativní patří anosmie, hyposmie a hyperosmie. Kvalitativní změna čichu se obecně označuje jako dysosmie. Anosmie je úplná ztráta čichu, hyposmie značí jeho oslabení, hyperosmie naopak zesílené vnímání čichových podnětů a ne vždy je považovaná za patologii. Změnu vnímání (většinou nepříjemně pociťovanou) označujeme jako dysosmii. Zde dále rozlišujeme parosmii, fantosmii a kakosmii. Parosmie je definována jako zkreslení vnímání pachových podnětů; fantosmie je patologické vnímání čichových vjemů bez adekvátních podnětů (obdoba čichových halucinací). Kakosmie je zvláštním typem parosmie, kdy jsou čichové podněty vnímány jako velmi nepříjemné zápachy (často fekální či hnilobný pach). Kvalitativní poruchy čichu jsou méně častým jevem s prevalencí kolem 10 % všech pacientů, mohou však mít delší trvání [4]. Pro úplnost uvádíme ještě tzv. unciformní krize, kdy jsou čichové halucinace přítomny v důsledku epileptiformní aktivity v unciformní oblasti mozkové kůry.
COVID-19 je infekční onemocnění často doprovázené změnami či ztrátou čichu. Nutno však zdůraznit, že není jedinou možnou příčinou těchto stavů. Jakékoliv postižení nervových drah vedoucích vzruchy či porucha přenosu na úrovni čichového epitelu (otok, chronický zánět, polypy atd.) mohou vést k oslabení až vymizení čichu [5,6]. Anosmie bývá doprovodným znakem některých neurodegenerativních onemocnění, např. Parkinsonovy nemoci [7].
Zajímavá je také otázka, jak častá je porucha/ztráta čichu v obecné zdravé populaci. Desiato et al [8] ve své metaanalýze zahrnující celkem 175 073 subjektů prokázal prevalenci čichové dysfunkce (různého stupně) až 22,2 %. Prevalence anosmie v obecné populaci je kolem 5 % [9,10]. Za nejdůležitější rizikový faktor je považován vyšší věk. Ztráta čichu a její vyšetření má také význam v diagnostice neurodegenerativních nemocí [11,12].
Rocke et al [13] provedli metaanalýzu dostupných studií věnujících se ztrátě čichu u COVID-19. Prokázal, že prevalence ztráty čichu u COVID-19 pozitivních pacientů dosahuje až 62 % (celkem 12 studií, 1 329 pacientů). Tong et al [14] v další metaanalýze uvádí ageusii, tj. ztrátu chuti, u 44 % (z 1 390 pacientů) a anosmii u 53 % pacientů (z celkových 1 627). Subjektivně anosomii uvádí dle autora až 86,6 % pacientů. Objektivně lze ztrátu čichu prokázat přibližně u 36,6 % pacientů.
Dosti rozdílné výsledky publikovali Lee et al [15]. Telefonickým dotazováním 2 342 pacientů s mírným průběhem COVID-19 zjistili prevalenci anosmie nebo ageusie pouze u 15,7 %. Zdá se tedy, že tento příznak je značně ovlivněn subjektivním vnímáním a představami o nemoci.
Santos et al [16] uvádí průměrnou délku trvání ageusie a anosmie u COVID-19 přibližně 7–14 dní, přičemž nejčastěji se objevují čtyři až pět dnů od rozvoje prvních symptomů nemoci. Část pacientů může mít tyto subjektivní potíže i po delší dobu.
Metody
Články byly vyhledávány v databázích PubMed a Web of Science. Použitý časový filtr: prosinec 2019 až březen 2021. Autoři vyhledávali publikace pomocí následujících klíčových slov: „anosmia OR smell loss OR smell disorders OR dysosmia OR parosmia AND COVID-19“.
Vstupní kritéria pro zahrnutí do analýzy byla:
1. recenzované publikace;
2. studie na lidech;
3. anglický/český jazyk
4. použité filtry pro primární výběr článků: metaanalýza / systematická review / studie případů a kontrol.
Vylučovací kritéria byla:
1. abstrakta z konferencí;
2. komentáře;
3. zahrnutí subjektů pod 18 let.
Celkově bylo na základě prvotního vyhledávání nalezeno 157 publikací. Na základě výběru dle vstupních a vylučovacích kritérií bylo k další analýze vybráno 87 publikací a po kompletním prostudování plných textů bylo vybráno 48 publikací. Podrobným studiem sekundárních zdrojů z referencí vybraných publikací bylo nalezeno dalších 21 vyhovujících zdrojů. Celkově tedy bylo do review zahrnuto 68 publikací splňujících kritéria doporučení PRISMA [17]. Schéma výběru publikací je zobrazeno na obr. 1.
Fig. 1. Diagram of the selection process for inclusion of the articles in the systematic review.
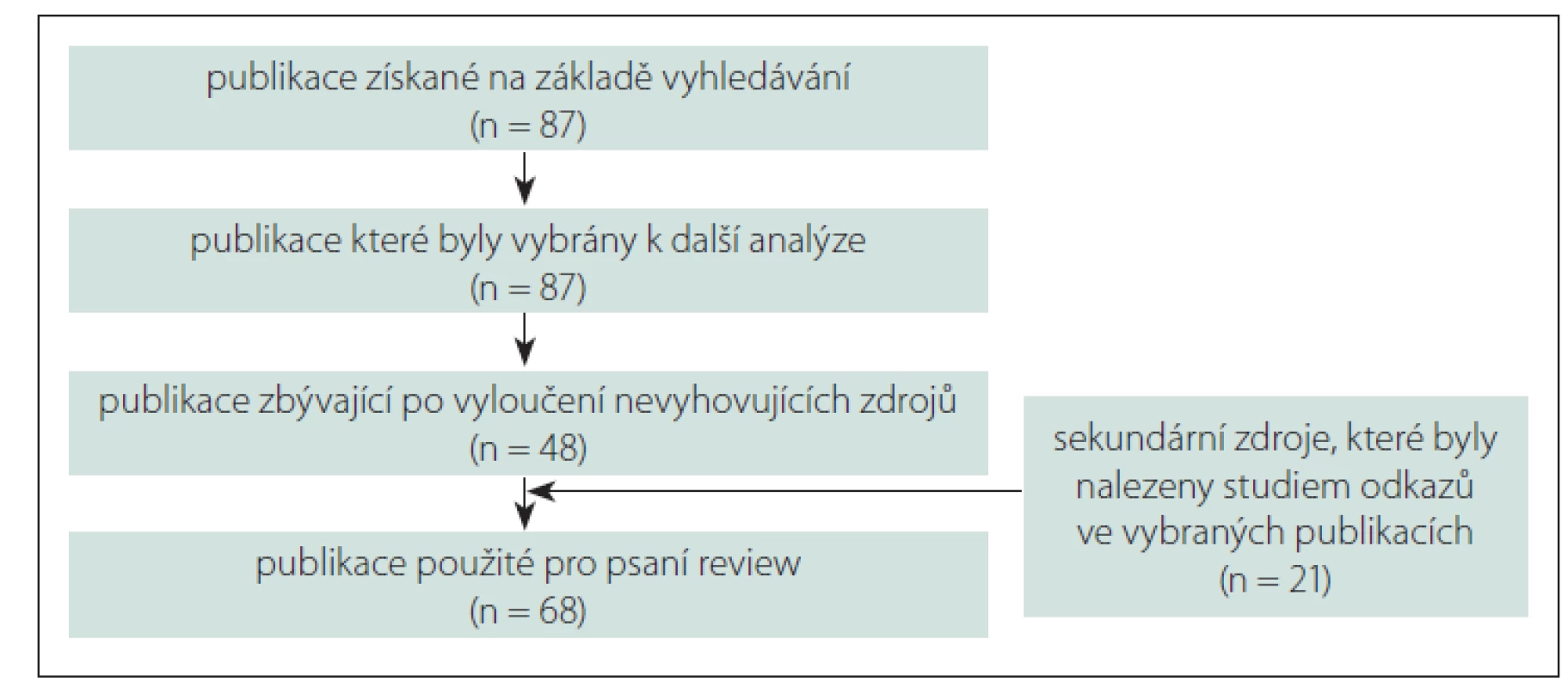
Výsledky
Patofyziologie
Přesná příčina poruch čichu u pacientů s COVID-19 nebyla dosud plně objasněna. Dosud bylo vysloveno nejméně sedm pravděpodobných hypotéz:
1. Cytopatický efekt samotného viru u buněk exprimujících receptory 2. typu pro angiotenzin konvertující enzym (ACE2). Tyto receptory se nachází na buňkách chuťových pohárků, na podpůrných buňkách čichového epitelu i na buňkách glie [18]. Alternativní cesta vstupu viru SARS-CoV-2 (severe acute respiratory syndrome-related coronavirus 2) je cestou Neuropilin-1-Receptor (NRP-1) [19]. Postižení podpůrných buněk čichového epitelu se ukazuje jako velmi pravděpodobná příčina vzniku poruch čichu vzhledem k důkazům ze zvířecích modelů [20].
2. Postižení CNS – fokální meningoencefalitida postihující čichový a chuťový kortex. Argumentem ve prospěch této hypotézy je průkaz přítomnosti RNA SARS-CoV-2 v mozkomíšním moku nakažených pacientů [21]. Tato hypotéza se zdá být méně pravděpodobná, protože průkaz SARS-CoV-2 asociované meningitidy je ojedinělý, zatímco čichové a chuťové abnormity jsou velmi časté.
3. SARS-CoV-2 postihuje periferní hlavové nervy – I, VII, IX a X, obdobně jako některé jiné virové infekce, např. varicella-zoster virus [22].
4. Stomatitida a rhinitida spouští zánětlivou reakci s rozvojem edému, což vede k narušení funkce chuťových pohárků a čichového epitelu. Subjektivně tito pacienti často uvádí rýmu či nosní kongesci a bolesti v krku. Zdá se však, že ztráta čichu a chuti může předcházet ostatním příznakům a u části pacientů se jedná o zcela izolované symptomy [23]. Naeini et al [24] u 49 pacientů s protrahovanou anosmií po prodělání COVID-19 doplnili CT s vysokým rozlišením (HRCT) paranazálních dutin. Drtivá většina pacientů byla bez slizničních změn, proto se tato hypotéza zdá být rovněž nepravděpodobná.
5. Vznik fokální imunitní reakce proti čichovému epitelu a jazyku. Hypotéza předpokládá produkci autoprotilátek proti epiteliálním membránám vyvolanou virovou infekcí [25].
6. Narušení čichu a chuti je nežádoucí účinek některých léků. Změna charakteru chuti je např. častým vedlejším účinkem u makrolidů [26]. Pochopitelně toto nevysvětluje výskyt ageusie a anosmie u pacientů, kteří žádné léky neužívali.
7. Mahalakshmi et al [27] ve své systematické review uvádí možnost podílu demyelinizace nervových vláken vlivem cytopatického efektu, autoimunitní reakce zprostředkované gliovými buňkami či cerebrovaskulárním postižením. ElBini Dhouib [28] považuje ztrátu čichu za možný příznak (snad tranzientního) neurodegenerativního nemocnění. Argumentem pro takto silné tvrzení je dle autora častý výskyt poruch krátkodobé paměti a pocit celkové otupělosti – tzv. mozkové mlhy (v anglické literatuře „brain fog“) u pacientů zotavujících se z COVID-19.
Mechanizmus vzniku fantosmie a dysosmií je hůře vysvětlitelný, ale dle dostupných studií se zdá být příčina v poruše regulace sekrece GABA ve specifických oblastech mozkové kůry. Rizikovým faktorem jsou ženské pohlaví a vyšší věk [29].
Diagnostika
Většina publikovaných studií zabývajících se klinickým obrazem pacientů s COVID-19 používá anamnesticky získaná data od pacientů. Tyto anamnestické informace mohou být často zkreslené, proto je vhodné příznaky, pokud možno, objektivizovat. Snadnější se zdá být objektivizace ztráty čichu. Jednoduchou metodou k upřesnění charakteru potíží je využití dotazníků. Mattos et al [30] navrhli komplexní dotazník o sedmi položkách hodnotící kvalitu života u onemocnění s negativním dopadem na čich. Pacient odpovídá na jednotlivé otázky rozdělené do čtyř oblastí, kvantifikací nula (souhlasím) až tři (nesouhlasím), s celkovým skóre nula (signifikantní/markantní vliv na kvalitu života) až 21 (bez dopadu na kvalitu života). Navrhovaná česká verze dotazníku je v tab. 1.
![Dotazník kvality života u pacientů se ztrátou/změnou čichu, upraveno
dle [30].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/16fe8d95d2cc6110db6b346c03e3be52.png)
Objektivnější je testování čichu pomocí tzv. testu libosti pachů (16–32 pachů/čichových podnětů – dle různých autorů). Jedná se o psychofyzikální vyšetření založené na vyšetření prahu pro jednotlivé pachové látky, diskriminace, identifikace nebo libosti odorantů. Hummel et al [31] používali 16 testovacích fixů, přičemž subjekty přiřazovaly čichovým vjemům nejpřiléhavější ze čtyř nabízených názvů. Test s pomocí parfémovaných fixů probíhá ve dvou fázích, kdy vyšetřovaný nejprve vůně pojmenuje a ve druhém kroku opětovně nabízeným variantám vůní tyto názvy přiřazuje [32]. Test byl dále rozvinut a rozpracován kolektivem autorů otorhinolaryngologického (ORL) pracoviště v Pardubicích pod vedením Vodičky a Brothánkové, kteří vyvinuli tzv. Nový test libosti pachů, jenž již má i normativní data pro českou populaci [33]. Další varianty psychofyzikálních testů jsou University of Pennsylvania Smell Indentification Test (UPSIT) a Connecticut Chemosensory Clinical Research Center Test (CCCRC). UPSIT používá odoranty ve formě mikrokapsulovaných krystalů [34], CCCRC využívá 1-butanol ke stanovení jeho diskriminačního prahu a identifikaci dalších odorantů [35]. Méně dostupná je přístrojově asistovaná olfaktometrie, která využívá přesně stanovené koncentrace definovaných odorantů [36]. Prevalence poruchy čichu zjištěná pomocí dotazníku či anamnesticky se může často lišit od prevalence zjištěné objektivním testováním. Výsledky dostupných studií [37–48], u kterých bylo provedeno objektivní měření čichu v tab. 2.
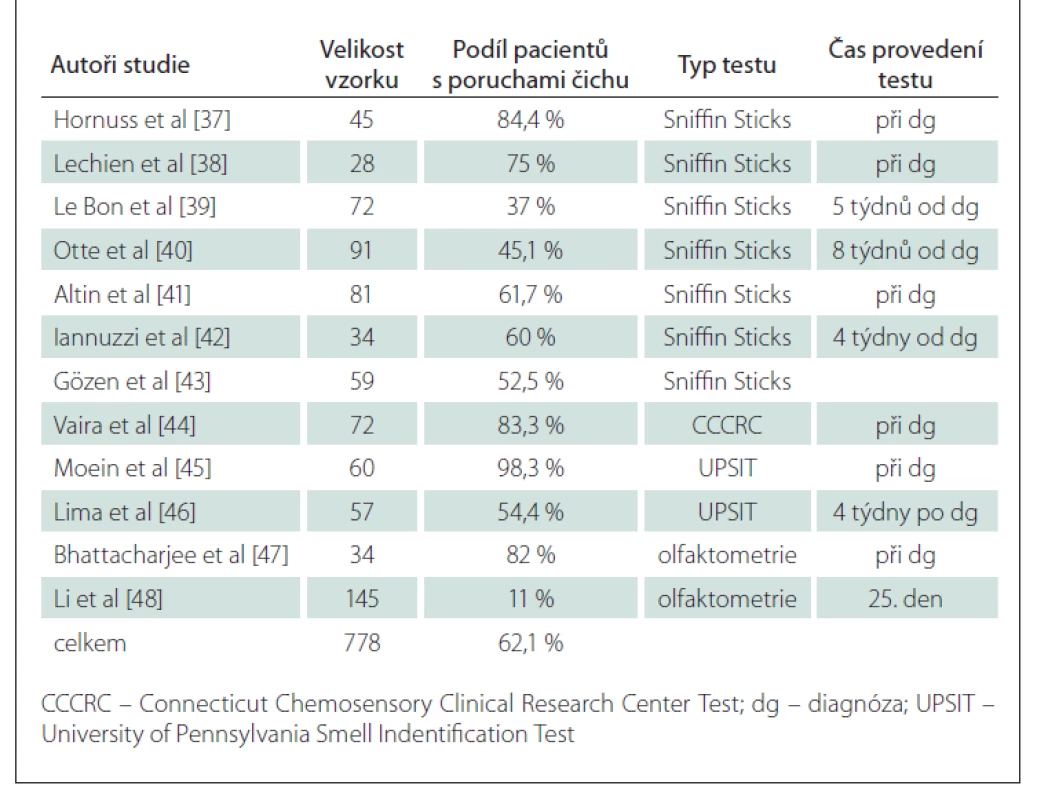
Každý pacient s poruchou čichu trvající déle než 3 měsíce by měl být odeslán k ORL vyšetření, aby se vyloučily jiné patologie, např. nosní polypózy atp. [49].
Kromě funkčního testování čichu byly v některých pracích v diagnostice post- -COVID-19 ztráty čichu použity také zobrazovací metody. Při vyšetření MR nemá dle metaanalýzy Hana et al [50] čichová dysfunkce typický patologický obraz. V případě COVID-19 bývají v T2 sekvencích popisovány hyperintenzita a zvětšení objemu čichového bulbu [51]. Funkční MR podle Hana et al [50] vykazuje značnou intra- i interindividuální variabilitu a její rutinní používání není proto doporučeno. U pacientů po COVID-19 bylo dosud publikováno jen několik studií analyzujících použití MR v diagnostice ztráty čichu, přičemž tyto práce zahrnovaly malý počet pacientů.
Význam pro celkovou prognózu pacientů
Porucha či ztráta čichu je běžným doprovodným příznakem infekcí horních cest dýchacích. Podle prakticky všech dosud provedených studií byla ztráta čichu asociovaná s lepší prognózou a mírnějším průběhem onemocnění COVID-19. Takový byl závěr dosud největší metaanalýzy zabývající se tímto problémem, kterou publikovali Aziz et al [52]. Celkem byla autory analyzována data z 51 studií (11 074 pacientů), z nichž 21 zahrnovalo i kontrolní skupiny bez COVID-19 (3 425 pacientů). Ztráta čichu byla spojena s dobrou prognózou (OR 0,36; CI 0,27–0,48). Obdobné byly závěry Sanliho et al [53], kteří prokázali ve skupině pacientů s anosmií jako úvodním příznakem infekce COVID-19 signifikantně nižší hladinu interleukinu-6 (IL-6) (medián 16,72) oproti pacientům bez udávané ztráty čichu (60,95).
Proč mají pacienti se ztrátou čichu mírnější průběh onemocnění, nebylo dosud uspokojivě vysvětleno.
Prognóza pacientů – šance na úpravu poruch čichu po COVID-19
Postinfekční poruchy čichu mohou přetrvávat různě dlouho, data o konkrétním trvání se mezi jednotlivými studiemi liší. Bohužel, většina studií sledující délku trvání poruch čichu pracuje s daty získanými z dotazníků. Li et al [48] prokázali u pacientů po hospitalizaci z důvodu COVID-19 olfaktometricky poruchy čichu pouze u 11 % pacientů, medián úpravy do normy byl v jejich studii 62 dnů (celkem 145 subjektů). Obdobně Chiesa-Estomba et al [54] uvádí subjektivní poruchy čichu až u 51 % pacientů po 47 dnech od akutního stadia COVID-19 (lehká forma). Naproti tomu Lechien et al [55] ve své studii založené na dotazníkovém šetření u pacientů po lehkém průběhu COVID-19 (357 pacientů) uvádí, že déle než 15 dnů porucha čichu přetrvává pouze u 3,3 % subjektů. Další podrobnosti a stručná charakteristika dostupných prospektivních studií [48; 54–59] je v tab. 3.
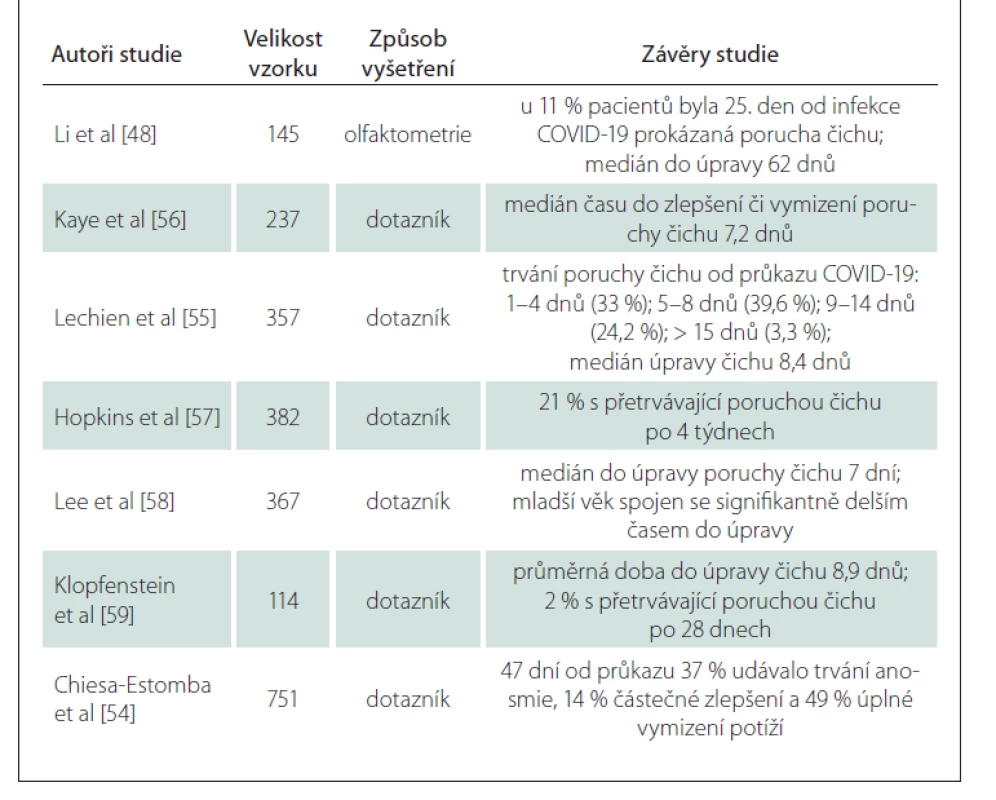
Dle dostupných studií jsou pozitivní prediktivní ukazatele pro úpravu poruchy čichu po COVID-19 zejména vyšší věk pacienta a mužské pohlaví. Lepší prognózu má také hyposmie ve srovnání s anosmií a dysosmií [60].
Terapie
Tzv. čichový trénink, v anglosaské literatuře uváděný pod pojmem „olfactory training“, se zdá být efektivním přístupem v terapii pacientů s protrahovanou ztrátou čichu po virovém onemocnění. Dle metaanalýzy Kattar et al [61] doporučovala většina analyzovaných studií 3–4měsíční trénink s pomocí nejméně čtyř vonných tyčinek (doporučována jsou obvykle aromata růže, eukalyptu, hřebíčku a citrónu), přičemž respondenti měli 2x denně po dobu 30 s každou z nich čichat. Konstantinidis et al [62] doporučovali trénink až po dobu 56 týdnů a delší vystavení se vůním (až 5 min 2x denně). Metaanalýza autorů Kattar et al prokázala význam tohoto postupu v navrácení kvality čichu, a to s OR 2,77 (95% CI 1,67–4,58). Mechanizmus obnovení čichu po čichovém tréninku spočívá nejspíše v podpoře regenerace čichového nervu stimulací čichovými podněty [61].
Čichový trénink má rovněž příznivé výsledky i v případě léčby dysosmií a kakosmií, ač v tomto případě je evidence slabší [63]. Jiné způsoby léčby dysosmií neprokázaly signifikantní efekt. Je dostupná jedna studie zkoumající efekt chirurgické léčby (resekce čichové sliznice) u 11 pacientů, kde 10 pacientů uvádělo subjektivní zlepšení potíží. Dále několik studií sledovalo efekt farmakoterapie, přičemž efekt (subjektivní či objektivní) žádné léčby nebyl potvrzen – několik studií s menším počtem pacientů zkoumalo efekt antipsychotik, lokálního podávání kokainu v malých dávkách a antiepileptik [64].
Farmakoterapie postinfekční ztráty čichu je vesměs považována za neefektivní, jak shrnuje systematická review Harlesse et al [65], ovšem relevantních studií zabývajících se touto problematikou není mnoho. V případě postinfekční ztráty čichu u jiných nemocí než COVID-19 byly provedeny klinické studie na použití vitaminu A (topicky či systémově), minocyklinu, síranu hořečnatého či ginkgo biloba. U žádné z těchto látek nebyl prokázán signifikantní efekt ve srovnání s placebem. V případě nazálních kortikosteroidů jsou data částečně rozporuplná, např. Scangas et al [66] je ve své systematické review označili za potenciálně účinný způsob léčby. Každopádně není k dispozici dostatek dat pro paušální používání topických kortikosteroidů v této indikaci.
V případě COVID-19 dosud nasální kortikosteroidy neprokázaly žádné další benefity ve srovnání se samotným čichovým tréninkem. Prospektivní randomizovaná studie Abdelalima et al [67] neprokázala superioritu užívání mometasonu (100 µg do každé nosní dírky po dobu 3 týdnů) při současném čichovém tréninku ve srovnání s čichovým tréninkem samotným. Systémové kortikosteroidy, které mohou být efektivní v případě chronické rhinosinusitidy s polypy [68], mají v případě poruch čichu po onemocnění COVID-19 jen sporný efekt [69].
Závěr
Ztráta čichu je běžný doprovodný symptom zejména lehčích forem COVID-19. Hlavní roli v patogenezi tohoto fenoménu mají nejspíše poškození podpůrných buněk čichového epitelu a zánět a demyelinizace vláken čichového nervu. V případě protrahovaného trvání může být porucha čichu pro pacienta obtěžující a může snižovat jeho celkovou kvalitu života. Při trvání delším než 3 měsíce od akutní infekce je na místě doplnění ORL vyšetření k vyloučení jiné patologie. V diagnostice a kvantifikaci poruch čichu má nejdůležitější místo psychofyzikální vyšetření. V našich podmínkách je to Nový test libosti pachů, který lze provést v domácích podmínkách, s vyhodnocením či konzultací distančně. Čichový trénink se zdá být efektivním nástrojem v léčbě této poruchy. Farmakoterapie se dosud neosvědčila, jistý potenciál mohou mít nasální kortikosteroidy, ovšem jejich paušální předepisování nedoporučujeme.
Grantová podpora
Podpořeno MZ ČR – RVO (FNOL, 00098892).
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem práce nemají žádný konflikt zájmů.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
MUDr. Jan Mizera
Klinika plicních nemocí
a tuberkulózy
LF UP a FN Olomouc
Stiborova 632/2
779 00 Olomouc,
e-mail: jan.mizera@fnol.cz
Přijato k recenzi: 13. 4. 2021
Přijato do tisku: 29. 7. 2021
Sources
1. Smith TD, Bhatnagar KP. Anatomy of the olfactory system. Handb Clin Neurol 2019; 164: 17–28. doi: 10.1016/B978-0-444-63855-7.00002-2.
2. Schafer L, Mehler L, Hahner A et al. Sexual desire after olfactory loss: quantitative and qualitative reports of patients with smell disorders. Physiol Behav 2019; 15 (201): 64–69. doi: 10.1016/j.physbeh.2018.12. 020.
3. Croy I, Hummel T. Olfaction as a marker for depression. J Neurol 2017; 264 (4): 631–638. doi: 10.1007/s00415-016-8227-8.
4. Parma V, Ohla K, Veldhuizen MG et al. More than smell – COVID-19 is associated with severe impairment of smell, taste, and chemesthesis. Chem Senses 2020; 45 (7): 609–622. doi: 10.1093/chemse/bjaa041.
5. Fang J, Xie S, Li N et al. Postoperative complications of endoscopic versus microscopic transsphenoidal pituitary surgery: a meta-analysis. J Coll Physicians Surg Pak 2018; 28 (7): 554–559. doi: 10.29271/jcpsp.2018.07.554.
6. Hwang K, Yeom SH, Hwang SH. Complications of nasal bone fractures. J Craniofac Surg 2017; 28 (3): 803–805. doi: 10.1097/SCS.0000000000003482.
7. Attems J, Walker L, Jellinger KA. Olfactory bulb involvement in neurodegenerative diseases. Acta Neuropathol 2014; 127 (4): 459–475. doi: 10.1007/s00401-014-12 61-7.
8. Desiato VM, Levy DA, Byun YJ et al. The prevalence of olfactory dysfunction in the general population: a systematic review and meta-analysis. Am J Rhinol Allergy 2021; 35 (2): 195–205. doi: 10.1177/1945892420946 254.
9. Vodička J, Meloun M, Příhodová L. Brief evaluation of pleasantness of olfactory and trigeminal stimulants. Arch Otolaryngol Head Neck Surg 2010; 136 (9): 901–907. doi: 10.1001/archoto.2010.150.
10. Hummel T, Whitcroft KL, Andrews P et al. Position paper on olfactory dysfunction. Rhinol Suppl 2017; 54 (26): 1–30. doi: 10.4193/Rhino16.248.
11. Hawkes CH DR. The Neurology of olfaction. New York: Cambridge University Press 2009.
12. Martinec Nováková L, Štěpánková H, Vodička J et al. Přínos vyšetření čichu pro diagnostiku neurodegenerativních onemocnění. Cesk Slov Neurol N 2015; 78 (5): 517–525.
13. Rocke J, Hopkins C, Philpott C et al. Is loss of sense of smell a diagnostic marker in COVID-19: a systematic review and meta-analysis. Clin Otolaryngol 2020; 45 (6): 914–922. doi: 10.1111/coa.13620.
14. Tong JY, Wong A, Zhu D et al. The prevalence of olfactory and gustatory dysfunction in COVID-19 patients: a systematic review and meta-analysis. Otolaryngol Head Neck Surg 2020; 163 (1): 3–11. doi: 10.1177/0194599820926473.
15. Lee Y, Min P, Lee S et al. Prevalence and duration of acute loss of smell or taste in COVID-19 patients. J Korean Med Sci 2020; 35 (18): e174. doi: 10.3346/jkms.2020.35.e174.
16. Santos REA, da Silva MG, do Monte Silva MCB et al. Onset and duration of symptoms of loss of smell/taste in patients with COVID-19: a systematic review. Am J Otolaryngol 2021; 42 (2): 102889. doi: 10.1016/j.amjoto.2020.102889.
17. Moher D, Liberati A, Tetzlaff J et al. Methods of systematic reviews and meta-analysis preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. J Clin Epidemiol 2009; 62 (10): 1006–1012. doi: 10.1016/j.jclinepi.2009.06.005.
18. Finsterer J, Stollberger C. Causes of hypogeusia/hyposmia in SARS-CoV2 infected patients. J Med Virol 2020; 92 (10): 1793–1794. doi: 10.1002/jmv.25903.
19. Hopkins C, Lechien JR, Saussez S. More that ACE2? NRP1 may play a central role in the underlying pathophysiological mechanism of olfactory dysfunction in COVID-19 and its association with enhanced survival. Med Hypotheses 2021; 146: 110406. doi: 10.1016/ j.mehy.2020.110406.
20. Bryche B, St Albin A, Murri S et al. Massive transient damage of the olfactory epithelium associated with infection of sustentacular cells by SARS-CoV-2 in golden Syrian hamsters. Brain Behav Immun 2020; 89: 579–586. doi: 10.1016/j.bbi.2020.06.032.
21. Mao L, Huijuan J, Wang M et al. Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China. JAMA Neurol 2020; 77 (6): 683–690. doi: 10.1001/jamaneurol.2020.1127.
22. Pavlidis P, Cámara RJA, Kekes G et al. Bilateral taste disorders in patients with Ramsay Hunt syndrome and Bell palsy. Ann Neurol 2018; 83 (4): 807–815. doi: 10.1002/ana.25210.
23. Cheng JL, Huang C, Zhang GJ et al. Epidemiological characteristics of novel coronavirus pneumonia in Henan. Zhonghua Jie He He Hu Xi Za Zhi 2020; 43 (4): 327–331. doi: 10.3760/cma.j.cn112147-20200222-00148.
24. Naeini AS, Karimi-Galougahi M, Raad N et al. Paranasal sinuses computed tomography findings in anosmia of COVID-19. Am J Otolaryngol 2020; 41 (6): 102636. doi: 10.1016/j.amjoto.2020.102636.
25. Li X, Zhang C, Liu L et al. Existing bitter medicines for fighting 2019-nCoV-associated infectious diseases. FASEB J 2020; 34 (5): 6008–6016. doi: 10.1096/fj.202000502.
26. Hansen MP, Scott AM, McCullough A et al. Adverse events in people taking macrolide antibiotics versus placebo for any indication. Cochrane Database Syst Rev 2019; 1 (1): Cd011825. doi: 10.1002/14651858.CD011825.pub2.
27. Mahalakshmi AM, Ray B, Tuladhar S et al. Does COVID-19 contribute to development of neurological disease? Immun Inflamm Dis 2021; 9 (1): 48–58. doi: 10.1002/iid3.387.
28. ElBini Dhouib I. Does coronaviruses induce neurodegenerative diseases? A systematic review on the neurotropism and neuroinvasion of SARS-CoV-2. Drug Discov Ther 2021; 14 (6): 262–272. doi: 10.5582/ddt.2020.03 106.
29. Henkin RI, Potolicchio SJ, Levy LM. Olfactory hallucinations without clinical motor activity: a comparison of unirhinal with birhinal phantosmia. Brain Sci 2013; 3 (4): 1483–1553. doi: 10.3390/brainsci3041483.
30. Mattos JL, Edwards C, Schlosser RJ et al. A brief version of the questionnaire of olfactory disorders in patients with chronic rhinosinusitis. Int Forum Al- lergy Rhinol 2019; 9 (10): 1144–1150. doi: 10.1002/alr.22 392.
31. Hummel T, Kobal G, Gudziol H et al. Normative data for the “Sniffin’ Sticks” including tests of odor identification, odor discrimination, and olfactory thresholds: an upgrade based on a group of more than 3000 subjects. Eur Arch Otorhinolaryngol 2007; 264 (3): 237–243. doi: 10.1007/s00405-006-0173-0.
32. Vodička J, Pecková L, Kopal A et al. Vyšetření čichu u neurologických onemocnění pomocí Testu parfémovaných fixů. Cesk Slov Neurol N 2010; 73 (1): 45–50.
33. Brothánková P, Vodicka J. Normální hodnoty Nového testu libosti pachů u zdravé populace. Cesk Slov Neurol N 2010; 78 (1): 78–82.
34. Doty RL, Shaman P, Kimmelman CP et al. University of Pennsylvania Smell identification test: a rapid quantitative olfactory function test for the clinic. Laryngoscope 1984; 94 (2 Pt 1): 176–178. doi: 10.1288/00005537-198402000-00004.
35. Cain WS, Gent JF, Goodspeed RB et al. Evaluation of olfactory dysfunction in the Connecticut Chemosensory Clinical Research Center. Laryngoscope 1988; 98 (1): 83–88. doi: 10.1288/00005537-198801000-00017.
36. Brattoli M, de Gennaro G, de Pinto V et al. Odour detection methods: olfactometry and chemical sensors. Sensors (Basel) 2011; 11 (5): 5290–5322. doi: 10.3390/s110505290.
37. Hornuss D, Lange B, Schröter N et al. Anosmia in COVID-19 patients. Clin Microbiol Infect 2020; 26 (10): 1426–1427. doi: 10.1016/j.cmi.2020.05.017.
38. Lechien JR, Chiesa-Estomba CM, De Siati DR et al. Olfactory and gustatory dysfunctions as a clinical presentation of mild-to-moderate forms of the coronavirus disease (COVID-19): a multicenter European study. Eur Arch Otorhinolaryngol 2020; 277 (8): 2251–2261. doi: 10.1007/s00405-020-05965-1.
39. Le Bon SD, Pisarski N, Verbeke J et al. Psychophysical evaluation of chemosensory functions 5 weeks after olfactory loss due to COVID-19: a prospective cohort study on 72 patients. Eur Arch Otorhinolaryngol 2021; 278 (1): 101–108. doi: 10.1007/s00405-020-06267-2.
40. Otte MS, Eckel HNC, Poluschkin L et al. Olfactory dysfunction in patients after recovering from COVID-19. Acta Otolaryngol 2020; 140 (12): 1032–1035. doi: 10.1080/00016489.2020.1811999.
41. Altin F, Cingi C, Uzun T et al. Olfactory and gustatory abnormalities in COVID-19 cases. Eur Arch Otorhinolaryngol 2020; 277 (10): 2775–2781. doi: 10.1007/s00405-020-06155-9.
42. Iannuzzi L, Salzo AE, Angarano G et al. Gaining back what is lost: recovering the sense of smell in mild to moderate patients after COVID-19. Chem Senses 2020; 45 (9): 875–881. doi: 10.1093/chemse/bjaa066.
43. Gözen ED, Aliyeva C, Tevetoğlu F et al. Evaluation of olfactory function with objective tests in COVID-19-positive patients: a cross-sectional study. Ear Nose Throat J 2021; 100 (2_suppl): 169S–173S. doi: 10.1177/0145561320975510.
44. Vaira LA, Salzano G, Petrocelli M et al. Validation of a self-administered olfactory and gustatory test for the remotely evaluation of COVID-19 patients in home quarantine. Head Neck 2020; 42 (7): 1570–1576. doi: 10.1002/hed.26228.
45. Moein ST, Hashemian SMR, Mansourafshar B et al. Smell dysfunction: a biomarker for COVID-19. Int Forum Allergy Rhinol 2020; 10 (8): 944–950. doi: 10.1002/alr.22587.
46. Lima MA, Silva MTT, Oliveira RV et al. Smell dysfunction in COVID-19 patients: more than a yes-no question. J Neurol Sci 2020; 418: 117107. doi: 10.1016/j.jns.2020.117107.
47. Bhattacharjee AS, Joshi SV, Naik S et al. Quantitative assessment of olfactory dysfunction accurately detects asymptomatic COVID-19 carriers. E Clinical Medi- cine 2020; 28: 100575. doi: 10.1016/j.eclinm.2020.100575.
48. Li J, Long X, Zhu C et al. Olfactory dysfunction in recovered coronavirus disease 2019 (COVID-19) patients. Mov Disord 2020; 35 (7): 1100–1101. doi: 10.1002/mds. 28172.
49. Hopkins C, Alanin M, Philpott C et al. Management of new onset loss of sense of smell during the COVID-19 pandemic – BRS Consensus Guidelines. Clin Otolaryngol 2021; 46 (1): 16–22. doi: 10.1111/coa.13636.
50. Han P, Zang Y, Akshita J et al. Magnetic reso- nance imaging of human olfactory dysfunction. Brain Topogr 2019; 32 (6): 987–997. doi: 10.1007/s10548-019-00729-5.
51. Politi LS, Salsano E, Grimaldi M. Magnetic resonance imaging alteration of the brain in a patient with coronavirus disease 2019 (COVID-19) and anosmia. JAMA Neurology 2020; 77 (8): 1028–1029. doi: 10.1001/jamaneurol.2020.2125.
52. Aziz M, Goyal H, Haghbin H et al. The association of “Loss of Smell” to COVID-19: a systematic review and meta-analysis. Am J Med Sci 2021; 361 (2): 216–225. doi: 10.1016/j.amjms.2020.09.017.
53. Sanli DET, Altundag A, Kandemirli SG et al. Relationship between disease severity and serum IL-6 levels in COVID-19 anosmia. Am J Otolaryngol 2021; 42 (1): 102796. doi: 10.1016/j.amjoto.2020.102796.
54. Chiesa-Estomba CM, Lechien JR, Radulesco T et al. Patterns of smell recovery in 751 patients affected by the COVID-19 outbreak. Eur J Neurol 2020; 27 (11): 2318–2321. doi: 10.1111/ene.14440.
55. Lechien JR, Chiesa-Estomba CM, De Siati DR et al. Olfactory and gustatory dysfunctions as a clinical presentation of mild-to-moderate forms of the coronavirus disease (COVID-19): a multicenter European study. Eur Arch Otorhinolaryngol 2020; 277 (8): 2251–2261. doi: 10.1007/s00405-020-05965-1.
56. Kaye R, Chang CWD, Kazahaya K et al. COVID-19 anosmia reporting tool: initial findings. Otolaryngol Head Neck Surg 2020; 163 (1): 132–134. doi: 10.1177/01 94599820922992.
57. Hopkins C, Surda P, Whitehead E et al. Early recovery following new onset anosmia during the COVID-19 pandemic – an observational cohort study. J Otolaryngol Head Neck Surg 2020; 49 (1): 26. doi: 10.1186/s40463-020-00423-8.
58. Lee Y, Min P, Lee S et al. Prevalence and duration of acute loss of smell or taste in COVID-19 patients. J Korean Med Sci 2020; 35 (18): e174. doi: 10.3346/jkms.2020.35.e174.
59. Klopfenstein T, Kadiane-Oussou NJ, Toko L et al. Features of anosmia in COVID-19. Med Mal Infect 2020; 50 (5): 436–439. doi: 10.1016/j.medmal.2020.04.006.
60. Agyeman AA, Chin KL, Landersdorfer CB et al. Smell and taste dysfunction in patients with COVID-19: a systematic review and meta-analyzis. Mayo Clin Proc 2020; 95 (8): 1621–1631. doi: 10.1016/j.mayocp.2020.05.030.
61. Kattar N, Do TM, Unis GD et al. Olfactory training for postviral olfactory dysfunction: systematic review and meta-analysis. Otolaryngol Head Neck Surg 2021; 164 (2): 244–254. doi: 10.1177/0194599820943550.
62. Konstantinidis I, Tsakiropoulou E, Bekiaridou P et al. Use of olfactory training in post-traumatic and postinfectious olfactory dysfunction. Laryngoscope 2013; 123 (12): E85–90. doi: 10.1002/lary.24390.
63. Liu DT, Sabha M, Damm M et al. Parosmia is associated with relevant olfactory recovery after olfactory training. Laryngoscope 2021; 131: 618–623. doi: 10.1002/lary.29277.
64. Saltagi MZ, Rabbani CC, Ting JY et al. Management of long-lasting phantosmia: a systematic review. Int Forum Allergy Rhinol 2018; 8 (7): 790–796. doi: 10.1002/alr.22108.
65. Harless L, Liang J. Pharmacologic treatment for postviral olfactory dysfunction: a systematic review. Int Forum Allergy Rhinol 2016; 6 (7): 760–767. doi: 10.1002/alr.21727.
66. Scangas GA, Bleier BS. Anosmia: differential diagnosis, evaluation, and management. Am J Rhinol Allergy 2017; 31 (1): 3–7. doi: 10.2500/ajra.2017.31.4403.
67. Abdelalim AA, Mohamady AA, Elsayed RA et al. Corticosteroid nasal spray for recovery of smell sensation in COVID-19 patients: a randomized controlled trial. Am J Otolaryngol 2021; 42 (2): 102884. doi: 10.1016/j.amjoto.2020.102884.
68. Kirtsreesakul V, Wongsritrang K, Ruttanaphol S. Does oral prednisolone increase the efficacy of subsequent nasal steroids in treating nasal polyposis? Am J Rhinol Allergy 2012; 26 (6): 455–462. doi: 10.2500/ajra.2012.26.3820.
69. Huart C, Philpott CM, Altundag A et al. Systemic corticosteroids in coronavirus disease 2019 (COVID-19) -related smell dysfunction: an international view. Int Forum Allergy Rhinol 2021; 11 (7): 1041–1046. doi: 10.1002/alr.22788.
Labels
Paediatric neurology Neurosurgery NeurologyArticle was published in
Czech and Slovak Neurology and Neurosurgery

2021 Issue 4
- Memantine Eases Daily Life for Patients and Caregivers
- Metamizole vs. Tramadol in Postoperative Analgesia
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
- Advances in the Treatment of Myasthenia Gravis on the Horizon
Most read in this issue
- COVID-19 related olfactory impairment – diagnostics, significance and treatment
- Why do the nerve tracts decussate? Basic principles of the vertebrate brain organization
- CANVAS – a newly identified genetic cause of late-onset ataxia. Description of the first cases in the Czech Republic
- COVID-19 associated myelitis – a case report of rare complication of severe SARS-CoV-2 infection
