Subjektivní hodnocení vlastního zdraví a jeho souvislosti. Populační studie gravidních žen v Brně
Self-rated health status and its implications.Population study of pregnant women in Brno
Objective:
The subject of self-rated health status of women in fertile age has not yet been investigated in our country. As our study is longitudinal and the same questions-questionnaire items regarding self-rated health of the monitored women are repeated in each investigation phase, we are able to not only find out which factors are related but also verify how this relationship evolves with their ageing, life situation changes and growing up of their children.
Setting:
Research Centre for Toxic Compounds in the Environment, Masaryk University, Brno.
Methods:
Pregnant women from the Brno part of ELSPAC study rated their health status for the time period before becoming pregnant, for the first months of pregnancy and for the half of pregnancy.
On the four-grade scale of self-reported health status the associations with their personal health-history (from prenatal questionnaires and prenatal and obstetrician health-care network) were investigated.
Results:
The monitored women rated their pre-pregnancy health-status increasingly worse with increasing age and weight, increasing morbidity, increasing medicine consumption and with increasing number of injuries. Also their parents, siblings and children were more often ill and more often admitted in hospitals as in-patients. These women required more specialized care starting in their childhood, suffered more from infectious diseases, operations, injuries, stresses and break-ups of their original families.
Their misunderstanding with parents was occurred with higher frequency, their upbringing was more strict, they suffered from school failures more often, they had problems with the police and premature pregnancies.
According to the mother’s education, especially the daughters of college educated women felt subjectively worse. Also women with basic level of education, problems at work, financial troubles, those who had many children and less adults in their household rated their health worse. They were also unemployed and dissatisfied with their housing situation. In partner relationships conflicts were present frequently including violence. They also suffered from depression, anxiety, neuroses, phobias and social isolation more often. They also attempted to become pregnant longer than other women and tolerated pregnancy worse. They noted more changes to themselves and experiences more stress. The worse their feelings were during the first months of pregnancy, the higher frequency of pregnancy difficulties, delivery pathologies and post-natal complications were present according to the health-status documentation.
Conclusion:
This paper brings a whole series of original findings of factors associated with self-rated health-status. The socio-economic position in the families of their own had a more substantial influence on the health-status of the monitored women compared to the position in the families where they grew up. The indicators – e.g. stress, social isolation, work, social support, education, income and household created gradients on the health-status scale which were overall highly significant.
Key words:
self-rated health, pregnancy, morbidity, childhood, partnership, SES, social network, education, social support, outcome of pregnancy.
Authors:
M. Bouchalová 1; L. Kukla 2; P. Okrajek 3
Authors‘ workplace:
Výzkumné pracoviště preventivní a sociální pediatrie, LF MU, Brno (v současné době je zrušené)
1; Centrum pro výzkum toxických látek v prostředí, RECETOX, Přírodovědecká fakulta MU, Brno
2; Ústav matematiky a statistiky, Přírodovědecká fakulta MU, Brno
3
Published in:
Ceska Gynekol 2012; 77(6): 524-539
Overview
Cíl studie:
U nás se problematikou subjektivně hodnoceného zdraví žen v plodném věku dosud nikdo nezabýval. Protože studie je longitudinální a v každém kole šetření klade znovu otázku po subjektivním hodnocení jejich zdraví, je možno nejen zjišťovat, které faktory jsou s ním asociovány, ale také ověřovat, jak se v průběhu doby s jejich věkem, životní situací a růstem dětí tento vztah vyvíjí.
Název a sídlo pracoviště: Metodika:
Centrum pro výzkum toxických látek v prostředí, RECETOX, Přírodovědecká fakulta Masarykova univerzita, Brno.
Na čtyřstupňové škále jejich subjektivního zdraví byly studovány asociace s anamnézou z prenatálních dotazníků a s dokumentací prenatální a porodnické sítě.
Výsledky:
Své zdraví před těhotenstvím hodnotily respondentky tím hůře, čím byly starší, měly vyšší hmotnost, častěji byly nemocné, užívaly více léků a měly víc úrazů. Častěji nemocní a hospitalizovaní byli i jejich rodiče, sourozenci a děti. Tyto ženy potřebovaly více specializované péče už od dětství, prodělaly více infekčních nemocí, operací, úrazů, stresů a rozpadů svých původních rodin. Častěji si nerozuměly s rodiči, měly přísnější výchovu, školní neúspěchy, potíže s policií a předčasná těhotenství.
Podle matčina vzdělání se cítily hůře zejména dcery vysokoškolaček. Hůře hodnotily své zdraví ženy se základním vzděláním, potížemi v práci, finančními problémy, s více dětmi a méně dospělými v domácnosti. Častěji byly nezaměstnané a nespokojené s bydlením. V partnerských vztazích byly časté konflikty včetně násilí. Trpěly častěji depresemi, úzkostmi, neurózami, fobiemi a sociální izolací.
O těhotenství se pokoušely déle než jiné ženy a snášely je hůře. Pozorovaly na sobě víc změn a zažívaly více stresů. Čím se cítily hůře v prvních měsících gravidity, tím měly podle zdravotnické dokumentace víc těhotenských potíží, porodní patologie i poporodních komplikací.
Závěr:
Práce přináší celou řadu originálních souvislostí se subjektivním hodnocením vlastního zdraví. Socioekonomická pozice ve vlastních rodinách žen měla na jejich ZS výraznější vliv než v rodinách jejich původu. Ukazatele – jako např. stres, sociální izolace, práce, sociální opora, vzdělání, příjem a bydlení – vytvářely na stupnici ZS gradienty vesměs vysoce signifikantní.
Klíčová slova:
hodnocení vlastního zdraví, těhotenství, nemocnost, dětství, partnerské vztahy, socioekonomická situace, sociální síť, vzdělání, sociální opory, výsledek těhotenství.
ÚVOD
K subjektivnímu hodnocení vlastního zdraví se v poslední dekádě zaměřovalo stále více výzkumné pozornosti. To, jak se lidé cítí po zdravotní stránce sami, je nepřehlédnutelnou informací pro zdravotnickou a sociální politiku o tom, jak se jejich činnost odráží v cílových skupinách jejich aktivit [19]. Ukazatel je významným kritériem poměrů a stavu každé země i předmětem mezinárodních srovnávání, protože koreluje s celkovou i specifikovanou nemocností, úmrtností a střední délkou života [3].
Z výsledků Evropského sociálního průzkumu 21 zemí se 38,5 tisíci respondentů vyplynulo, že vzorek 1317 českých účastníků tam zařazených se umístil až jako osmnáctý před respondenty z Maďarska, Polska a Slovenska [20]. Studie zjistila, že subjektivní zdraví se zhoršuje s věkem, počtem dětí a nezaměstnaností. Zlepšuje se se vzděláním, postavením v povolání, ekonomickou spokojeností, sociálními kontakty, s partnerským životem a některými dalšími faktory, jež mají jiný význam pro ženy a jiný pro muže [2, 9].
U nás se problematikou subjektivně hodnoceného zdraví žen v plodném věku dosud nikdo nezabýval. Data od účastníků brněnské části studie ELSPAC dovolují zkoumat toto téma v širokém rámci sebraných informací z poměrně velkých souborů – rodičů zkoumaných dětí, mužů i žen. Po demografické stránce představují reprodukčně a ekonomicky aktivní sektor celkové populace mladšího středního věku, jemuž se ve srovnání se zájmem o sektor mládeže [21, 22] a seniorů [29, 30, 31] nyní u nás věnuje menší pozornost. Protože studie je longitudinální a v každém kole šetření klade znovu otázku po subjektivním hodnocení jejich zdraví, je možno nejen zjišťovat, které faktory jsou s ním asociovány, ale také ověřovat, jak se v průběhu doby s jejich věkem, životní situací a růstem dětí tento vztah vyvíjí. Začínáme studií gravidních žen, které se chystají zanedlouho porodit očekávané výzkumné děti, abychom zjistili, do jaké míry bylo jejich subjektivní zdraví asociováno:
- s jejich biologickými vlastnostmi,
- s nemocemi a úrazy,
- se životem v dětství v rodinách s různými typy rodičů,
- se vztahy a situacemi v jejich nynějších rodinách,
- s těhotenstvím, porodem a stavem novorozenců.
SOUBOR A METODIKA
Při vstupu do projektu ELSPAC (Evropská longitudinální studie těhotenství a dětství) ve druhé polovině gravidity vyplňovaly ženy s trvalým bydlištěm v Brně a s termínem očekávaného porodu mezi 1. 3. 1991 až30. 6. 1992 dva podrobné anamnestické dotazníky.
Na otázku „Jak byste hodnotila své zdraví“ (dále ZS) měly volit mezi odpověďmi 1 – naprosto výborné (dále ZS1), 2 – obvykle dobré (dále ZS2), 3 – někdy špatné (ZS3), 4 – často špatné (ZS4) a 5 – pořád špatné. Respondentek k poslední otázce bylo tak málo, že byly přiřazeny do ZS4, škála ZS je tedy čtyřstupňová.
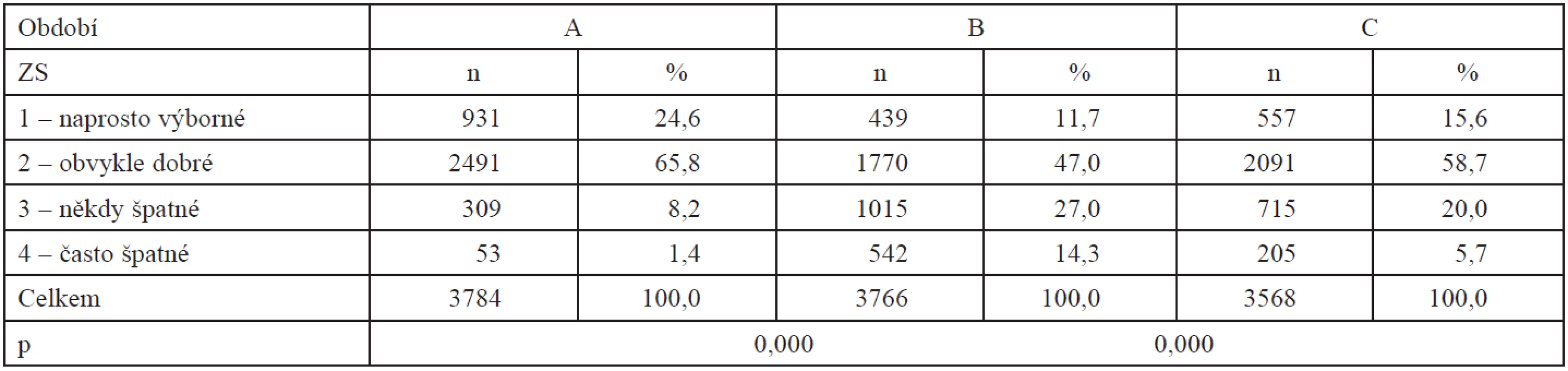
Své zdraví měly ženy hodnotit ve třech časových obdobích, a to: A – za dobu před otěhotněním, B – za první měsíce gravidity, C – za poslední dva týdny před vyplňováním dotazníku, což bylo převážně kolem 20. týdne těhotenství. Za tato období hodnotilo své zdraví postupně 3784, 3766 a 3568 nastávajících matek.
Šetřenými faktory, jejichž vztah k ZS žen je předmětem studie, jsou jejich údaje z obou prenatálních dotazníků a dále informace extrahované z jejich zdravotní dokumentace v prenatálních, porodnických a novorozeneckých zařízeních.
Z dotazníků žen jsou vybrány informace o jejich dětství v původních rodinách a o jejich zdravotní, socioekonomické i psychosociální situaci ve stávajících rodinách vlastních. Tyto informace lze považovat za faktory, které mohly vést k výslednému hodnocení jejich vlastního zdraví před graviditou. Hodnocení ZS na počátku těhotenství je použito jen ve vztahu ke gestaci. Hodnocení ze druhé poloviny gravidity použito nebylo, slouží jen k ilustraci změn v ZS.
Z dokumentace zdravotnických zařízení jsou vybrány údaje o průběhu těhotenství, porodu a poporodní době žen i o stavu jejich novorozenců. Lze je považovat za znaky, které mohly být ovlivněny zdravím, jak je samy ženy cítily před těhotenstvím a v jeho prvních měsících.
Vztahy mezi ZS žen jako nezávislou proměnnou a ostatními informacemi z uvedených tematických okruhů jako možnými faktory asociovanými se subjektivními pocity stupně vlastního zdraví byly hodnoceny:
- a) U znaků spojitého charakteru pomocí analýzy rozptylu (ANOVA). Jejich průměry a směrodatné odchylky jsou v tabulce uvedeny pro každou ze čtyř skupin ZS spolu s jejich početním zastoupením. Tabulka je společná pro nominální charakteristiky ze všech tematických okruhů, a je tedy potřebné se k ní u jednotlivých kapitol textu vracet. Výjimkou jsou jen informace ze zdravotnické dokumentace, přiřazené k poslední kapitole samostatně.
- b) Vztahy mezi ZS žen a kategoriálními charakteristikami byly hodnoceny χ2 testem. Empirické četnosti variant ve výpočtových tabulkách byly převedeny na procenta a k jejich referenční hodnotě v ZS1 byly dále vypočteny relativní poměry z procent v ostatních skupinách ZS (RR). Tabulky kategoriálních charakteristik ve vztahu k ZS jsou přiloženy ke každému tematickému okruhu samostatně. Z prostorových důvodů však obsahují jen údaj o velikosti celého šetřeného souboru, o celosouborovém výskytu dané charakteristiky a o jejím procentuálním zastoupení u žen, které hodnotily své zdraví jako zcela výborné (ZS1) a těch, které je hodnotily jako většinou nebo pořád jako špatné (ZS4). RR u této hodnoty ukazuje, o kolik procentních bodů tam byl výskyt daného znaku vyšší nebo nižší ve srovnání s výskytem u žen se ZS1 jako referenční skupiny.
V tabulkách je tento způsob užit jednotně pro přímé i nepřímé asociace, v textu je u nepřímých asociací (pokles podílů od ZS1 do ZS4) uváděna i reciproční hodnota RR (od referenční skupiny ZS4). Statistická významnost rozdílů je uváděna buď přímo hodnotami p, nebo znaménky, kde + značí p = od 0,05 do 0,01,++ p = od 0,009 do 0,001 a +++ p ještě nižší.
VÝSLEDKY
Při vyplňování prenatálních dotazníků v polovině gravidity hodnotily ženy své zdraví lépe než na jejím začátku, ale hůř než za dobu před otěhotněním (tab. 1). Původně se špatně zdravotně cítilo sotva 10 % žen, v prvních měsících gravidity přes 40 %, ale nárůst se později o polovinu zmenšil, své aktuální zdraví jako špatné označila čtvrtina souboru. Mezi všemi třemi hodnoceními ZS byly rozdíly signifikantní na p < 0,000.
Pro zjišťování vztahů následujících charakteristik k ZS žen vycházíme nejprve z hodnocení jejich ZS za dobu před otěhotněním. V tab. 2 jsou tyto vztahy sledovány u všech nominálních charakteristik na všech čtyřech stupních ZS škály, u kategoriálních znaků jsou uváděny pro každý tematický oddíl samostatně, a to pouze s údajem pro ZS1 a ZS4.
Biologické znaky
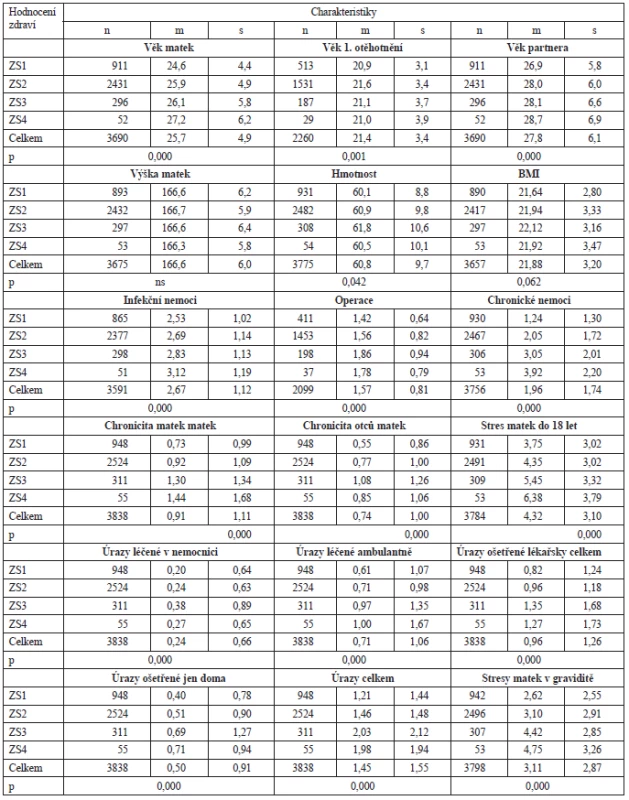
Na stupnici zhoršujícího se ZS žen plynule rostl jejich průměrný věk – resp. s rostoucím věkem se horšilo hodnocení ZS, a to signifikantně. Menarcheální věk(13,04 ± 1,31 roků), podle ZS statisticky významně rozdílný nebyl, na stupnici ZS poklesával od ZS1 po ZS4 o 0,4 roku – zcela zdravé ženy začaly menstruovat o něco později. Různil se věk prvního otěhotnění(p < 0,001), neměl však plynulé odstupňování: jako nejmladší poprvé otěhotněly ženy se ZS1, jako nejstarší o 0,7 roku později ženy se ZS2 a do tohoto intervalu spadá tato událost u obou skupin žen se špatným zdravím. Tělesná hmotnost se zhoršujícím se zdravím rostla od ZS1 po ZS3, ženy se ZS4 byly druhé nejlehčí po skupině ZS1. Meziskupinové rozdíly byly signifikantní (p < 0,042), ne však pravidelné. Porodní hmotnost žen (3217 ± 533 g) k jejich ZS asociována nebyla. Rovněž tělesná výška vztah k ZS nevykázala. U BMI byl náznak růstu relativní hmotnosti od ZS1 až k ZS3, ale rozdíl hladinu 5 % nepřesáhl.
Nemocnost
Infekčních nemocí z 10 sledovaných položek a operací – rovněž z 10, i chronických neduhů ze 23 vyjmenovaných (tab. 2) měly ženy v anamnéze vždy tím více, čím své zdraví před otěhotněním označily za méně dobré, resp. čím měly za celou dobu do vyplňování dotazníků více zdravotních poruch, tím své zdraví hodnotily hůře. (Vyjmenovanými infekcemi byly: spalničky, příušnice, plané neštovice, černý kašel, opary rtů, opary rodidel, zánět mozkových blan, syfilis, kapavka, močové infekce). Seznam operací zahrnoval vytrhnutí nosních mandlí, krčních mandlí, ušní operace, operace šilhavosti, kýly, slepého střeva, žlučníku, děložního hrdla, zúžení vrátníku, plastické operace.
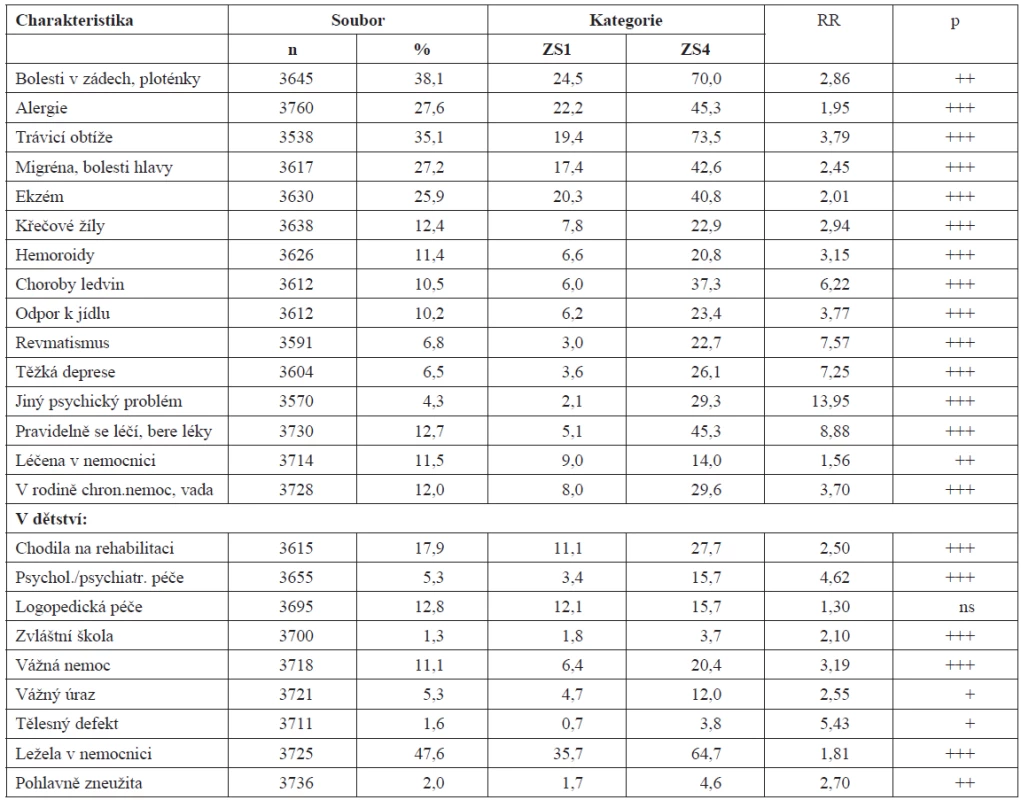
Z chronických nemocí je většina uvedena v tabulce 3, uvedeny jsou jen neduhy se souborovou prevalencí vyšší než 4 %. Všechny vykazují na škále ZS žen plynulou gradaci (linearita) a jsou s jejich ZS asociovány na p < 0,000. Pro každou nemoc je uveden počet respondentek, souborová prevalence a prevalence ve skupině žen se zdravím výborným a zdravím stále špatným. Z méně frekventovaných neduhů vykázaly gradaci na škále ZS také senná rýma, astma, febrilní křeče, psoriáza, schizofrenie a alkoholismus, jejich asociace se ZS žen však už nedosahovala hladiny 5% statistické významnosti. Z úhrnu všech neduhů je vidět, že ve srovnání s jejich průměrným počtem v ZS1 jich bylo v ZS2 víc 1,65krát, v ZS3 2,45krát a v ZS4 3,16krát – subjektivní pocit zdraví koreloval s chronicitou velmi výrazně. Korelovaly s ním i podíly žen, které byly hospitalizovány: ze skupiny ZS4 jich bylo 1,56krát více. Ženy, které své zdraví hodnotily jako špatné, měly mnoho různých problémů se zdravím už v dětství. Ve srovnání s matkami se ZS1 byly postiženy nějakým tělesným defektem 3,8krát častěji, péči psychologů nebo psychiatrů potřebovaly častěji 4,62krát, vážnou nemoc prodělaly častěji 3,19krát a vážný úraz 2,55krát. Na rehabilitaci chodily častěji 2,50krát. 2,10krát častěji chodily do zvláštní školy a 2,70krát častěji byly pohlavně zneužity. Hospitalizovány jako děti byly 1,81krát častěji.
V době dotazu se pravidelně léčilo a bralo léky 8,88krát více žen se ZS4 než těch, které hodnotily své zdraví jako výborné – ačkoliv i v této skupině bylo pravidelně se léčících a užívajících léky přes 5 %.
Úrazy
Z 5622 úrazů, které ženy dosud utrpěly, bylo 16,9 léčeno v nemocnicích, 49,1 % ambulantně – lékařsky ošetřováno tedy bylo celkem 66,0 % úrazů a 34,0 % jich zůstávalo jen v domácí péči.
V celém souboru respondentek připadalo na jednu v průměru 1,45 úrazů. V tab. 2, kde je tento souborový průměr rozložen do jednotlivých skupin ZS, lze z průměrů v okrajových skupinách odvodit, že ženy se špatným zdravím měly celkovou úrazovost 1,63krát vyšší než ty s výborným zdravím. Z dalších údajů plyne, že úrazů léčených v nemocnicích měly více 1,35krát, léčených ambulantně 1,63krát a ošetřených jen doma 1,78krát více než ženy se ZS1. Lékařsky bylo jejich úrazů ošetřeno 1,54krát více – náročnost na profesionální péči měly ženy s horším zdravím v důsledku své vyšší úrazovosti vyšší. Všechny rozdíly jsou vysoce signifikantní.
V celosouborových průměrech se ovšem odráží úrazovost všech respondentek včetně těch, které úraz neměly. Takových bylo v souboru 32,9 %, ve skupinách ZS1 až ZS4 postupně 40,0 % – 31,9 % – 20,9 % – 23,6 %, žen s výborným zdravím zůstalo bez úrazu 1,69krát víc než se zdravím stále špatným. Jeden úraz mělo 27 % respondentek, opakovaně jich úraz postihl 40,1 %, podle ZS postupně 33,2 % – 41,4 % – 49,2 % – 47,3 %: ženy se stále špatným zdravím jich měly 1,48krát více než se zdravím výborným. Mezi rozdělením žen bez úrazu, s jedním a s opakovanými případy a mezi hodnocením jejich vlastního zdraví byl vysoce signifikantní rozdíl i gradient: v pocitu zdraví se zřetelně odrážela frekvence prodělané úrazovosti (tab. 4).
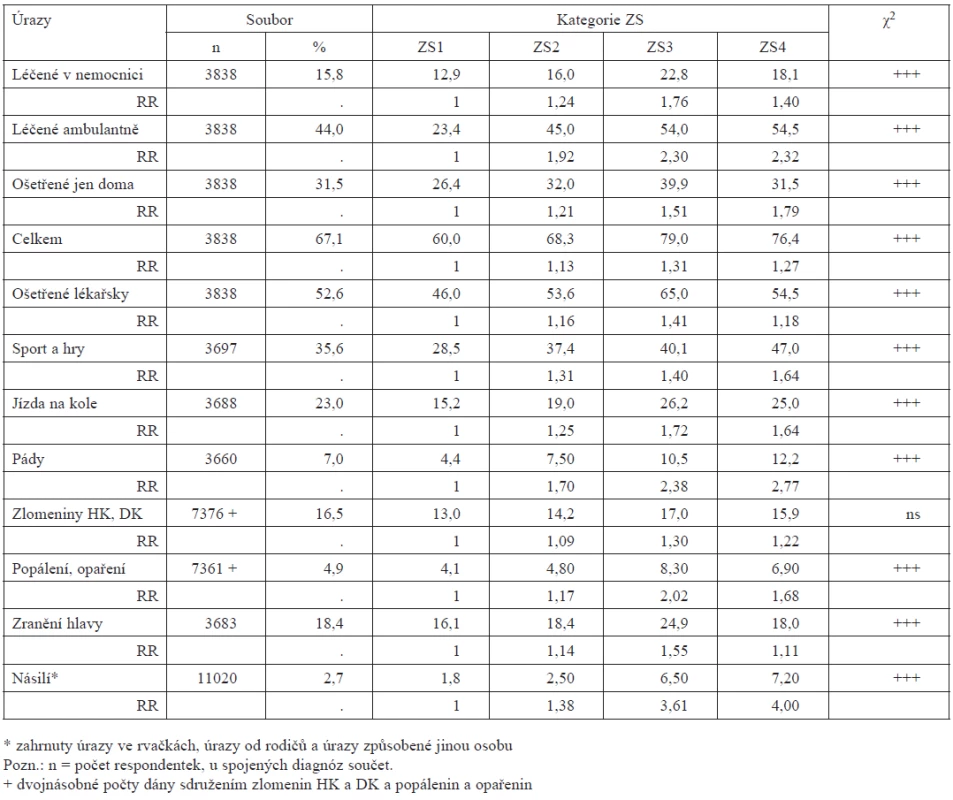
V tabulce 4 jsou srovnávány prevalence úrazů hospitalizovaných, léčených v ambulancích a jen doma, všech úrazů celkem a úrazů ošetřených lékařem. Srovnání provedená mezi skupinami ZS ukázala, že žen, které hodnotily své zdraví jako špatné, byly vždy pro úrazy léčeny, resp. ošetřovány, byly výrazně větší podíly, než byly podíly žen s výborným zdravím: v nemocnici byly vyšší 1,4krát, v ambulancích 2,32krát, v domácím ošetření 1,79krát, u všech úrazů úhrnem 1,27krát a u lékařsky ošetřených 1,18krát, p < 0,000.
Podle ZS žen byly rovněž srovnány příčiny nejčastějších úrazů. Všechny jejich prevalence – vyjma společně braných zlomenin na HK a DK – se mezi skupinami ZS vysoce signifikantně lišily, od ZS1 stoupaly. Srovnání je provedeno ve skupinách ZS mezi ženami, které tyto úrazy měly, a ženami, které je neměly.
Dále byly stejně srovnávány i příčiny nejčastějších úrazů nebo jejich blízkých skupin mezi ženami, které je měly a které ne. Frekvence všech těchto charakteristik – vyjma společné skupiny zlomenin na HK a DK se mezi skupinami ZS vysoce signifikantně lišily, od ZS1 stoupaly k ZS4. Žen se stále špatným zdravím utrpělo oproti opačné skupině při sportu a hrách i při jízdě na kole úrazů 1,64krát více, při pádech se jich zranilo 2,77krát více, zlomenin končetin jich utrpělo 1,22krát více, popálenin a opařenin 1,68krát více, zranění hlavy 1,11krát více a zranění způsobených násilím čtyřikrát více. Ženy, které se v dospělosti cítily zdravotně špatně, měly nejen více úrazů než ostatní respondentky, ale byly i mnohem častěji oběťmi násilí.
Dětství v původní rodině
Ženy pocházely z rodin, kde 59,3 % otců mělo v zaměstnání pozici řadovou, 17,5 % střední a 23,1 % vyšší. Základní vzdělání s vyučením jich mělo 39,7 %, maturitu 31,4 % a vysokou školu 28,9 %. S postavením v zaměstnání ani se vzděláním otců nebylo hodnocení ZS jejich dcer asociováno (tab. 5).
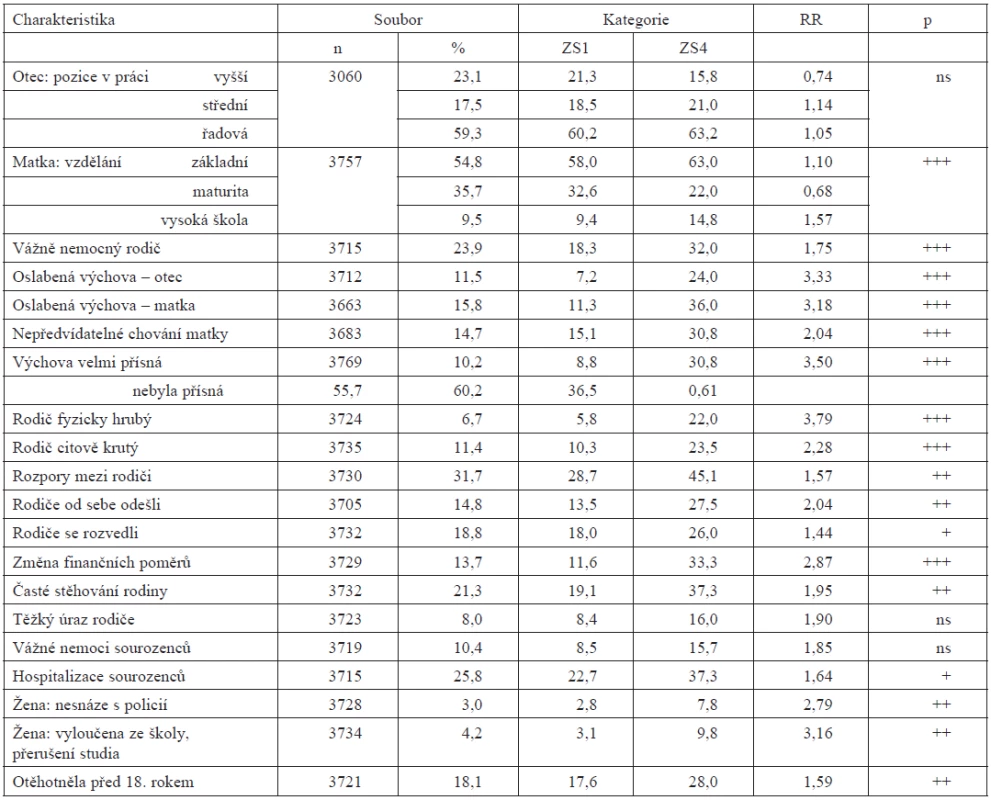
Matky respondentek měly základní vzdělání v 54,8 %, maturitu v 35,7 % a vysokou školu v 9,5 %. Dcery vysokoškolaček byly 1,57krát častěji zastoupeny ve skupině se špatným než s výborným zdravím, kdežto dcery středoškolaček hodnotily své zdraví jako výborné 1,46krát častěji než jako špatné (p < 0,000).
Ženy, které hodnotily své zdraví hůře než jiné, se od lépe hodnotících lišily nejen tím, že měly samy v dětství více různých zdravotních problémů – více jich měli i ostatní členové jejich původních rodin: na škále ZS žen narůstaly plynule počty chronických nemocí jejich matek a rovněž signifikantně, byť méně plynule, i chronických nemocí otců (viz tab. 2). Přibývalo rodičů vážně nemocných, hospitalizovaných a zdravotně oslabených natolik, že nestačili plně zvládat výchovu svých dcer. Takových matek měly ženy se ZS4 3,18krát a otců 3,33krát více než ženy ZS1. Jejich chování pro ně bylo často jen těžko předvídatelné, a tak docházelo k nedorozuměním: s matkami 2,04krát a s otci 1,13krát častěji u žen se ZS4 než se ZS1 – porozumění s matkami bylo pro ZS dcer důležitější než s otci.
Výchovou, kterou pokládaly za mnohem přísnější než u jiných dětí, prošlo 3,5krát více žen se ZS4 než se ZS1. Jako fyzicky kruté charakterizovalo své rodiče 3,79krát víc žen se ZS4 než se ZS1 a 2,28krát víc jich uvedlo, že jim ubližovali i psychicky. Náročné pro ně bylo i stěhování rodiny, častější 1,95krát, kdy opouštěly kamarády, měnily školu a byly nuceny se adaptovat na nároky v dosud neznámém prostředí, což oslabovalo jejich dosavadní jistoty.
Ještě podstatnějším otřesem jejich jistot byly poruchy v rodinných vztazích: vážné rozpory rodičů zažívalo 1,57krát více žen se ZS4 než se ZS1, s rozchodem rodičů se jich muselo vyrovnávat 2,3krát, s rozvodem 1,44krát více. U žen se špatným zdravím v dospělosti docházelo už v dětství i k sociálně rizikovým příhodám častěji než u žen s dobrým zdravím: poruchy scholarity v tak vysokém stupni, že přerušily studium nebo byly ze školy vyloučeny, byly častější 3,16krát, nesnáze s policií 2,76krát a otěhotnění před 18. rokem věku 1,59krát.
Stresogenní zátěž, měřená podle počtu životních událostí do 18 let, byla u žen se špatným zdravím silnější 1,7krát.
K uvedeným znakům je třeba dodat, že jejich naprostá většina vykazovala pravidelnou a soustavnou gradaci na škále ZS a byla se ZS asociována signifikantně.
Vlastní rodina
Vzdělání, jehož respondentky dosáhly, bylo zakončeno ve 44,8 % maturitou, ve 34,8 % základní školou a eventuálním vyučením a ve 20,5 % vysokou školou. Se ZS bylo asociováno tak, že středoškolaček bylo ve skupině s výborným zdravím 1,38krát více než v ZS se špatným zdravím, naopak žen se základním vzděláním bylo 1,31krát více ve skupině se ZS4 a vysokoškolačky měly zastoupení na škále ZS vyrovnané.
Provdáno v době dotazu bylo 85,2 % žen, dosud svobodných bylo 10,6 % a vdov či rozvedených 4,2 %. Tato poslední skupina cítila své zdraví 3,57krát častěji jako špatné než jako dobré, provdané ženy je naopak cítily jako dobré 1,08krát častěji, a svobodné dokonce 1,32krát častěji.
Celkem 7 % žen uvedlo, že nemá partnera, a ty označovaly své zdraví 2,29krát častěji jako špatné než jako dobré: pokud ženy partnera měly, nebylo pro ně svobodné mateřství handicapem, který by narušoval jejich pohodu.
Partneři žen měli ze 40,4 % vzdělání základní s eventuálním vyučením, ve 30,8 % maturitu s eventuální nadstavbou a ve 28,9 % absolvovali vysokou školu. Zdravotně nejlépe se cítily ženy středoškoláků, které měly své zdraví za výborné 1,19krát častěji než za špatné, kdežto ženy mužů se vzděláním základním je měly 1,10krát častěji za špatné než za dobré a ženy vysokoškoláků se hodnotily na škále ZS s vyrovnanými podíly.
Postavení v povolání měla převaha jejich mužů (70,2 %) řadové. Střední pozice jich zastávalo 21,1 % a vedoucí posty 8,7 %. Ženy vedoucích pracovníků hodnotily své zdraví jako špatné 1,28krát častěji než jako dobré, ženy středních kádrů je naopak cítily 1,24krát častěji jako výborné, asociace však nedosáhla k hladině 5% statistické významnosti.
Zdraví svých partnerů ohodnotily ženy jako dobré u 79,9 %, jako špatné u 20,1 %. Pokud měl muž špatné zdraví, cítily se jejich ženy zdravotně špatně 2,28krát častěji než dobře, partnerská asociace zde byla vysoká.
Celkem 23,3 % žen bydlelo v rodinných domcích, ostatní v bytových domech s více nájemníky, podle těchto druhů bydlení však rozdíly v ZS žen zjištěny nebyly. Vlastní domácnost dosud nemělo 40,3 % respondentek, žily v domácnostech rodičů nebo v podnájmech a zdravotně se tam cítily 1,14krát častěji výborně než špatně – vlastní domácnost je pro ženy významnou zdravotní zátěží.
V bytech sledovaných žen bylo v průměru 2,3 ± 0,7 pokojů, které obývalo v průměru 2,50 dospělých a 1 dítě (viz tab. 2). Počet pokojů v bytě hodnocení vlastního zdraví žen neovlivňoval, ale počet jeho obyvatel důležitou roli hrál: ženy se cítily tím hůře, čím v bytě žilo víc dětí a čím tam bylo méně dospělých. To však platilo jen ke skupině ZS4, kde proti předcházející ZS3 se počet dětí snížil a počet dospělých zvýšil, čímž se situace žen se ZS4 dostala na úroveň u žen se ZS2. S bydlením bylo spokojeno celkem 81 % žen, se ZS1 více 1,18krát než se ZS4 a mezi nespokojenými bylo zase 1,74krát více žen se špatným než s dobrým zdravím. Skóre nespokojenosti ukazuje v tabulce 2 nárůst se zhoršujícím se ZS žen.
Kuřáci žili v 51,3 % domácností, jejich podíl byl 1,16krát vyšší v domovech žen se špatným než s výborným zdravím. Žen kouřilo 42,5 %, ve skupině ZS4 více 1,12krát.
I zdravotní problémy ve vlastní rodině se vyskytovaly úměrně tomu, jak se ženy cítily zdravotně – ženy se ZS4 prodělaly vážnou nemoc 1,21krát častěji, hospitalizovány byly 1,56krát častěji, partnera měly nemocného 1,66krát častěji a děti byly nemocné 1,21krát častěji než u žen se ZS1.
Také rodinné problémy byly častější v partnerství žen se špatným než s výborným zdravím: spory s partnerem jich mělo 1,82krát více a rozešlo se jich s ním 1,73krát více, fyzickou hrubost od něj zažilo 2,56krát více a jeho psychickou krutost poznalo 2,8krát více žen se ZS4 než se ZS1.
Zaměstnáno bylo celkem 83,2 % žen, rozdíly mezi skupinami různě hodnotícími své zdraví byly jen náhodné, podobně jako i rozdíly podle jejich postavení v povolání. Za uvedení však stojí, že ženy ve středních a vyšších profesionálních pozicích byly 1,54krát častěji zastoupeny ve skupině se špatným než s výborným zdravím (tab. 6).
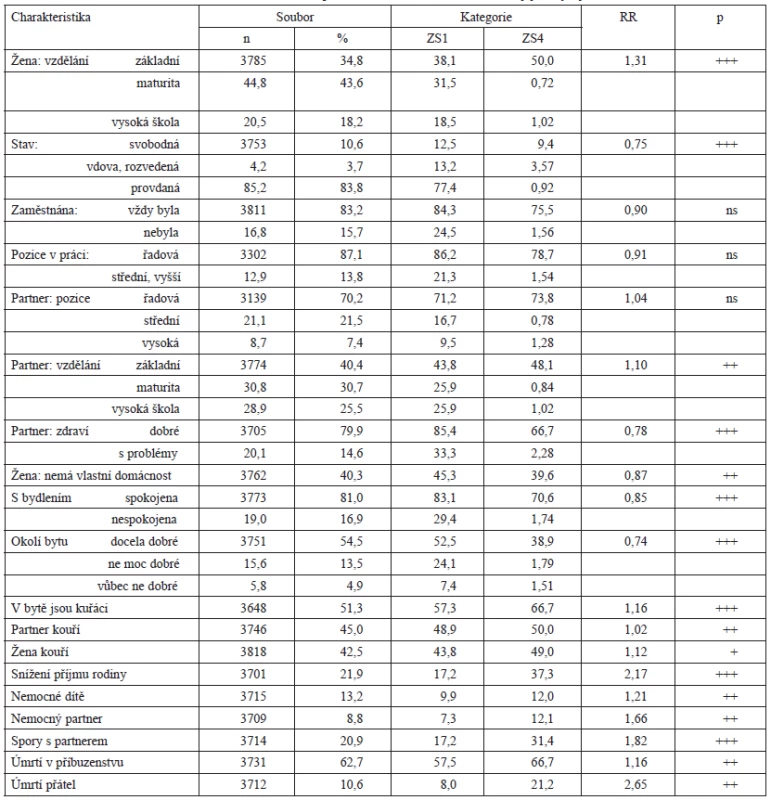
Potíže v práci mělo 12,2 % žen. Mezi jejich výskytem a ZS byla silná asociace, ženy se špatným zdravím jich měly 2,86krát více. I po ekonomické stránce měly ženy se špatným zdravím více problémů, snížení příjmů u nich nastalo 2,17krát častěji a do velkých finančních potíží jich přišlo 2,72krát více než plně zdravých (tab. 7)
Psychosociální kondice žen
Otázkami zaměřenými na zjišťování příznaků deprese, úzkostnosti a somatických neuróz bylo zjištěno (Crown – Crisp Experimental Indexem), že všechny tyto symptomy jsou se ZS žen silně asociovány, jejich počet rostl úměrně se zhoršujícím se pocitem subjektivního zdraví, jak ukazují příslušné skóry v tab. 2. U depresivity vzrůstají postupně od ZS1 1,11 – 1,34 – 1,33krát, u anxiozity postupně 1,41 – 1,90 – 2,07krát, u neuroticismu postupně 1,11 – 1,31 – 1,44krát a u jejich spojeného ukazatele psychické nepohody 1,15 – 1,43 – 1,51krát: ženy hodnotily své zdraví tím hůř, čím měly vyšší pocit psychické nepohody.
Složky psychické ne/pohody byly zjišťovány podle častosti výskytu 8 příznaků u deprese, 8 u anxiozity a 7 u neuroticismu, šetřených obvykle v klinické praxi.
Sociální síť (viz tab. 2), tj. množství přátel, příbuzných a známých, se kterými se respondentky navštěvují, scházejí, radí, baví, svěřují a vypomáhají si, byla u žen se špatným zdravím nejřidší, a u těch, které se cítily výborně, nejhustší. Stejným směrem se rozšiřovaly i sociální opory žen (viz tab. 2) jako okruh lidí a institucí, který má potenciál jim poskytovat citovou, společenskou, materiální i další potřebnou pomoc, podporu a úlevu.
Znamená to, že ženy, které jsou sociálně spíš izolovány, pociťují své zdraví častěji jako špatné a ty, které jsou sociálně pevněji ukotveny, se cítí dobře i po zdravotní stránce.
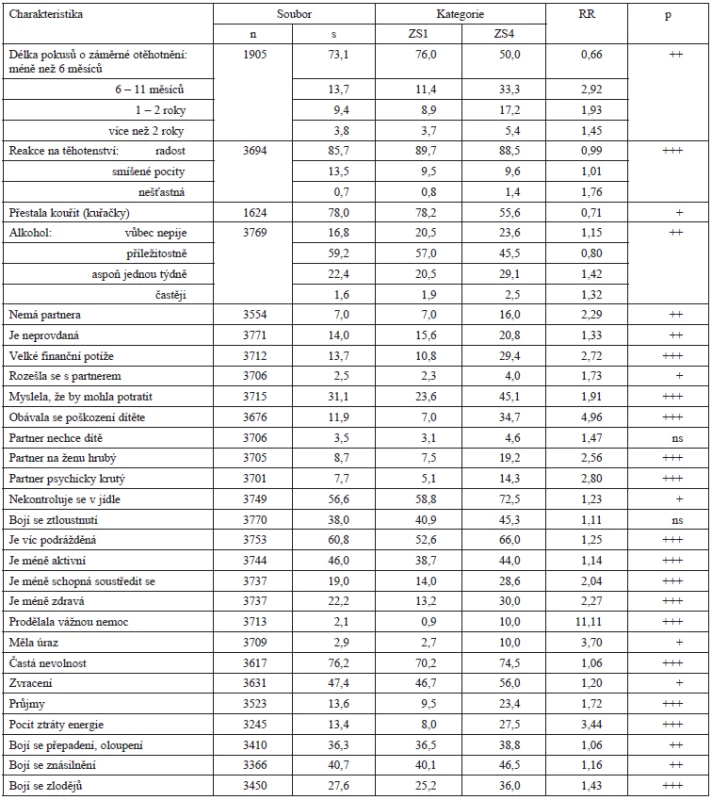
Dalším z faktorů ovlivňujících kvalitu zdraví je i pocit osobního bezpečí – nejistoty, obavy a strachy ji zhoršují. Když byly dotázány, jak moc se bojí některých rizikových příhod (velice – dost – málo – vůbec), ukázalo se, že ženy, které se bojí, že by se jim do bytu mohl někdo vloupat a krást, měly ve skupině ZS4 veliké obavy častěji 1,43krát. Významně častěji než ženy se ZS1 se velice bály i přepadení a oloupení, znásilnění i obtěžování a vandalského poškození svého majetku – o to se velice bály 1,45krát častěji než zdravé ženy. Rozdíly v intenzitě těchto strachů byly u všech uvedených rizik mezi ZS1 a ZS4 vysoce signifikantní (viz tab. 7).
Gravidita, porod, novorozenec
Na otázku, zda se tentokrát pokoušely o otěhotnění záměrně, odpovědělo kladně 50,9 % žen. Délka jejich pokusů byla závislá na tom, jak se zdravotně cítily: do 6 měsíců se zdařilo otěhotnět ženám s výborným zdravím 1,52krát častěji než těm, které své zdraví cítily jako špatné. Ty otěhotněly častěji až po delší době: za půl roku jich bylo 2,92krát, za 1–2 roky 1,93krát, za ještě delší dobu 1,45krát víc (viz tab. 7).
Svou graviditu uvítalo s radostí 85,7 % žen, se smíšenými pocity 13,5 %, rozdíl podle ZS byl mezi nimi jen minimální. Ale v malé skupině, která z otěhotnění šťastná nebyla, převládaly 1,76krát ženy se špatným zdravím.
Těhotenské změny nesly ženy zvláště zpočátku natolik těžce, že podstatně přehodnocovaly své zdraví, jak svědčí srovnání s jejich původním hodnocením v tabulce 1.
Z 11 dotazovaných obtíží v graviditě jich uvedly v průměru 1,82 ± 1,19, ženy se ZS4 1,35krát častěji než zdravé. Většina těchto obtíží – pokud byla léčena – byla zřejmě v péči jinde než v prenatálních zařízeních, protože tamější dokumentace uvádí léčení zhruba čtvrtiny těch, co nahlásily ženy samy.
Nevolnost uvádělo celkem 76,2 % žen, se ZS4 1,06krát více než se ZS1. Zvracení trápilo 47,4 % žen, se špatným zdravím 1,2krát více. Na průjmy si stěžovalo 13,6 % žen, se ZS4 1,72krát více než v referenční skupině. Svou aktivitu ve srovnání se ženami stejného věku uvedlo jako podobnou 1,73krát více zdravých, ženám se špatným zdravím aktivita značně ochabla 4,05krát častěji. Ještě hodně energie při prvních pohybech cítilo 17 % žen a dost jí mělo 69,6 % žen, zdravých 1,95krát a 1,09krát více než žen se ZS4, které energie cítily málo, 3,44krát častěji než ženy s výborným zdravím.
V jídle se přestalo kontrolovat celkem 56,6 % žen, 1,23krát častěji těch se špatným zdravím, jichž se zároveň také 1,11krát více obávalo ztloustnutí. Ty také cítily 1,25krát častěji zvýšenou podrážděnost a 2,04krát častěji sníženou schopnost myslet a soustředit se.
Během těhotenství ležela v nemocnici zhruba každá čtvrtá žena, celosouborový průměr hospitalizací gravidních žen byl 0,25 ± 0,58. Na ženy, které před graviditou cítily své zdraví jako výborné, připadalo v průměru 0,22, a na ženy se špatným zdravím v průměru 0,31 hospitalizací, na nemocničním lůžku se léčily 1,4krát častěji.
Situace po otěhotnění vnášela do života žen řadu změn a událostí, z nichž určitá část působila i stresogenně. Ať už to byly partnerské, finanční a další potíže popsané u rodinných poměrů, anebo události, jež se týkaly těhotenství. Např. 21,4 % dosud svobodných, rozvedených či ovdovělých se provdalo, 2,5 % se s dosavadním partnerem rozešlo (ženy se ZS4 1,73krát častěji), 3,5 % zjistilo, že partner dítě nechce (ženy se ZS4 1,93krát častěji) a 31,1 % žen si myslelo, že by mohly potratit (ZS4 1,91krát častěji). Poškození dítěte se obávalo 11,9 % žen (ZS4 4,94krát častěji), protože došlo k něčemu, co by to mohlo zavinit. Ze 42 dotazovaných životních událostí jich od počátku gravidity přibližně do 7. – 8. měsíce nastalo v celosouborovém průměru3,11 ± 2,78. Na stupnici ZS jich byly postupně 1 – 1,18 – 1,68 – 1,81násobky.
Z dokumentace ženských a novorozeneckých pracovišť
U 3838 žen, které hodnotily své zdraví před graviditou a u 3818 z nich, které je hodnotily i za první měsíce těhotenství, je patrný přesun, který výmluvně vypovídá, jak se pocit jejich vlastního zdraví změnil: z žen, které původně cítily své zdraví jako výborné, zbylo po otěhotnění 47,2 %, a z těch, které je cítily jako obvykle dobré, zbylo 70,9 %. Žen s někdy špatným zdravím se takto po otěhotnění hodnotilo 3,31krát více a žen se stále špatným zdravím přibylo desateronásobně.
Abychom zjistili, zda patologii během gestace více ovlivňuje to, jak se ženy zdravotně cítily před otěhotněním nebo v prvních měsících gravidity (či zda ji subjektivně hodnocené zdraví ovlivňuje vůbec), přiřazovali jsme nálezy z jejich ústavní dokumentace k hodnocení za obě období (tab. 8).
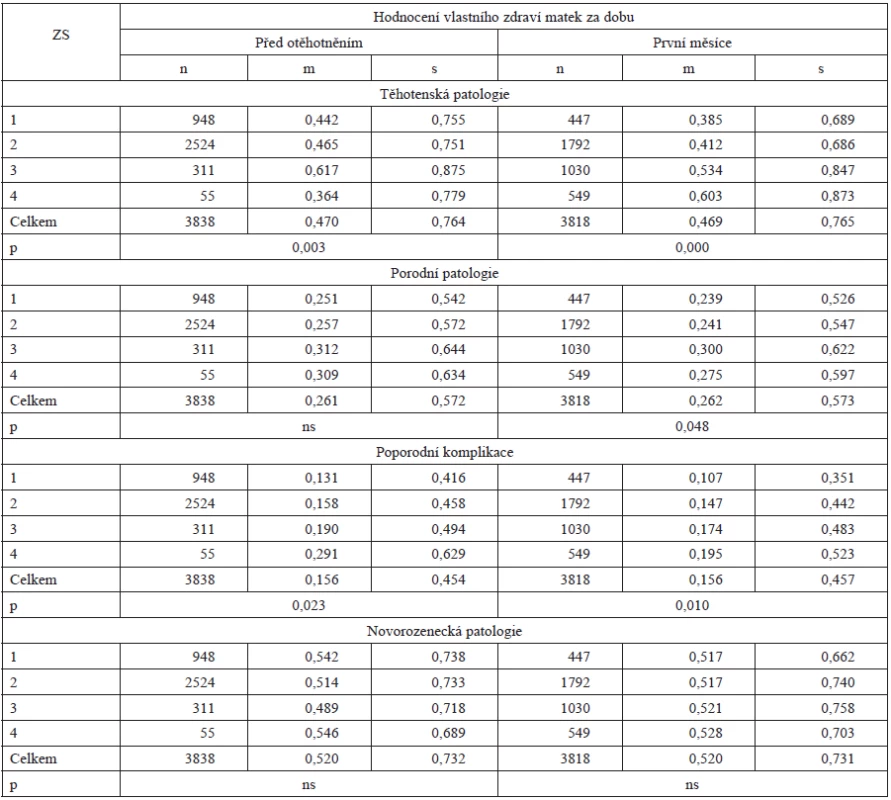
Těhotenská patologie
Zachycuje celkem 20 stavů (krvácení v 1., 2. trimestru, vcestné lůžko, předčasné odlučování lůžka, nespecifickou EPH, nadměrné zvracení, protilátky – Rh, jiné, infekce močových cest, glykosurie, IUGR, poly - a oligohydramnion, hrozící předčasný porod, eklampsii, diabetes, poševní výtok, pohlavní nemoci).
Těhotenskou patologii ovlivňovalo více to, jak se ženy cítily v prvních měsících gravidity než jak před otěhotněním. Přestože obě sestavy ukazují ve výskytu patologických nálezů mezi stupni ZS na signifikantní rozdíly, jsou rozdíly vymezené situací na začátku gravidity markantnější. Na 100 žen podle této sestavy připadalo postupně 38,5 – 41,2 – 53,6 – 60,3 sledovaných poruch, skupina ZS4 jich měla 1,56krát více než ZS1, gradient byl úplný a silnější než podle původního hodnocení. Tam gradient úplný nebyl a mezi ZS1 a ZS3 vymezil rozdíl jen 1,39násobný.
Porodní patologie
Zahrnuje 13 stavů (horečka matky, úzkost, vyhřeznutí pupečníku, pupečník kolem krku, eklampsie, prasklá děloha, smolka v plodové vodě, překážka v porodních cestách, nepostupující porod, prodloužená 1. doba, prodloužená 2. doba, jiné komplikace, uzel na pupečníku).
Podle obou sestav stoupal počet porodních příhod pravidelně jen k ZS3 a podle obou tam vymezil od ZS1 podobný rozdíl (1,24 a 1,25násobek). Ženy se ZS4 byly v obou sestavách postiženy méně než skupina ZS3. Statistická významnost rozdílů byla zjištěna jen pro distribuci porodních poruch podle hodnocení zdraví matek na začátku gravidity, pohybovala se však těsně u hladiny 5 %.
Poporodní patologie
Registruje 16 příhod (krvácení po porodu, retinovaná placenta, manuální odlučování placenty, sterilizace, infekce rány po SR, infekce v epiziotomii či trhlině hráze, puerperální horečka, močová infekce, infekce genitálu, deprese, laktační psychóza, trombóza hlubokých žil, mastitida, plicní embolie, eklampsie, jiné).
Na 100 rodiček připadalo v průměru 15,6 poporodních komplikací. V obou sestavách byly uspořádány do zřetelných gradientů a v obou byly rozdíly mezi stupni ZS signifikantní. V první sestavě rostly od ZS1 po ZS4 ze 13,1 po 29,1 poruch na 100 žen (RR 2,22), ve druhé z 10,7 po 19,5 (RR 1,82). V každém případě se ukazuje, že výskyt poporodních poruch je se zdravím žen, jak je samy hodnotily, asociován významně, i když je méně důležité to, kdy je hodnotily.
Novorozenecká patologie
Je posuzována podle výskytu osmi příznaků (konjunktivitida, infekce pupečníku, zástava dechu, opakující se cyanóza, záškuby, abnormální ladění hlasu, žloutenka, jiné).
Podle hodnocení zdraví matek před otěhotněním se jevil od ZS1 po ZS3 ve výskytu těchto stavů pokles (od 54,2 po 48,9 případů na 100 novorozenců), následovaný ve skupině ZS4 vzestupem nad nejvyšší hodnotu u novorozenců matek s výborným zdravím. I když statistická významnost rozdílů zde přítomná není, je tento paradox zajímavý tím, že se vyskytuje i v porodních mírách těchto novorozenců a zasloužil by si tedy bližší zjištění svého původu.
Podle hodnocení vlastního zdraví matek v prvních měsících gravidity byly prevalence patologických stavů novorozenců natolik vyrovnané, že se v počtech na 100 dětí lišily pouze na desetinných místech.
Hodnoty prakticky vyrovnané mezi stupni ZS vykázaly i skóry Apgarové, gestační věk i podíly novorozenců, které bylo třeba křísit. Větší – byť rovněž nesignifikantní – variace na škále ZS měl jen index maskulinity. V celém souboru se na 1000 děvčat narodilo 1110 chlapců, ale matkám se ZS1 1200 a ve všech ostatních skupinách 1082–1083 chlapců.
Tělesné rozměry novorozenců
Byly šetřeny pro chlapce i děvčata společně podle jejich měření v porodnicích, z jejich údajů byl dopočten body mass index. Charakteristiky porodní délky, hmotnosti, BMI a obvodu hlavičky jsou v tabulce 9. Tříděny jsou podle hodnocení vlastního zdraví matek jednak před otěhotněním, jednak v prvních měsících gravidity.
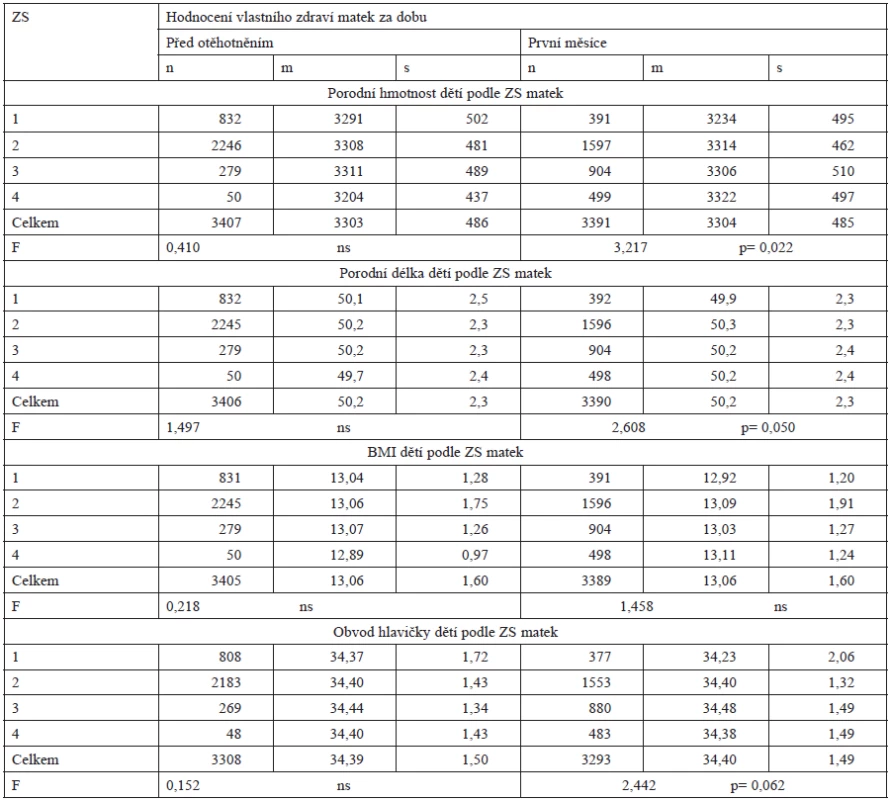
Podle prvního třídění hmotnost i délka ukazuje, že děti s nejmenší hmotností i délkou porodily matky se stále špatným zdravím, ZS4. Na druhém místě krátkých délek a lehkých porodních hmotností byly neočekávaně průměry u novorozenců matek se stále výborným zdravím, ZS1. Tyto průměry dále rostly se zhoršujícím se ZS matek k maximu u dětí matek se ZS3, aby následně ihned klesly k uvedenému minimu. Vztah mezi ZS matek z doby před otěhotněním a porodními mírami jejich dětí byl nepřímý. Statistická významnost zde prokázána nebyla.
Podle druhého třídění byla porodní hmotnost i délka novorozenců na ZS matek v prvních měsících gravidity závislá statisticky významně, oba rozměry však byly rozloženy rovněž jinak, než bychom očekávali při předpokladu přímé asociace. Všechny rozměry měly totiž nejnižší průměry u dětí matek s výborným zdravím a dále narůstaly s tím, jak se ZS matek zhoršoval. Narůstání se u jednotlivých rozměrů lišilo: hmotnost a BMI rostly k maximu v ZS4, porodní délka jen k ZS2 a odtud už stagnovala, obvod hlavičky narůstal k ZS3.
Vývoj porodních rozměrů v obou časových sestavách hodnocení vlastního zdraví matek je tedy paradoxně k jejich ZS nepřímý.
DISKUSE
Od osmdesátých let minulého století, kdy se začalo užívat vedle objektivních ukazatelů zdravotního stavu i subjektivního hodnocení zdraví, byly provedeny studie o jeho závislosti na socioekonomických poměrech v řadě zemí. Přinesly mnoho informací pro veřejné zdravotnictví, sociální politiku i pro správní orgány, takže ukazatel byl zaveden i do oficiálních šetření zdravotního stavu obyvatel EU.
Subjektivní hodnocení zdraví vyjadřuje celkovou bilanci kvality života jednotlivců umožněné zdravím a naznačuje spokojenost podmíněnou tím, jak sami chápou své zdraví v rámci obvyklých aktivit. Je vysoce individuální, odráží osobnostní vlastnosti hodnotících, a tím otevřelo ve výzkumu zdraví obyvatel široký prostor i pro psychologii [4, 13, 24, 25].
Hlavní socioekonomické determinanty, které se ve vztahu ke zdraví v různých studiích projevily, shrnuli Wilkinson a Marmot do dokumentu WHO [28], o němž u nás už informovali Holčík a Koupilová [14]. Těmito determinantami jsou sociální gradient, stres, časné období života, sociální izolace, práce, nezaměstnanost, sociální opora, drogová závislost, výživa a doprava.
Sociálním gradientem se rozumí odstupňování ukazatelů zdraví na stupnici socioekonomické pozice. Tu představuje vzdělání, bydlení, příjem a zaměstnání – samostatně nebo v kombinacích. Galobardes a kol. [11]analyzovali možné varianty těchto znaků a podali upřesňující výklad k jejich četným obsahovým významům, jejichž shoda je nutná pro korektní srovnatelnost výsledků z různých studií.
Tato práce probrala většinu uvedených determinant v některé z variant pojednaných v citované analýze a sledovala jejich gradienty. Výsledky souhlasí s přehlednými teoretickými souhrny, které u nás o vlivu socioekonomických determinant na zdraví publikovali Holčík [15] a Šplíchalová [26]. Práce kromě toho konfrontovaly subjektivně hodnocené zdraví s jeho některými objektivními ukazateli, tj. poruchami zdraví ověřenými lékařsky (hospitalizace, léčené úrazy, užívání léků, speciální péče v dětství, patologie gestace) a dala vhled do psychiky gravidních žen.
U nás bylo subjektivně hodnocené zdraví dosud studováno jednak u dětí a mládeže [21, 22], jednak u seniorů [29, 30, 31] a se zaměřením na psychologickou problematiku u obyvatelstva ve věku 18–65 let [25]. Pro potřeby evropských srovnání provádí od 1993 ÚZIS ČR pravidelná šetření o subjektivním zdraví na reprezentativním vzorku obyvatelstva. Z žen ve věkové skupině 25–34 let, kam patří průměrný věk našich brněnských respondentek, hodnotilo své zdraví v roce 2009 jako velmi dobré 41,1 %, jako dobré 42,7 %, uspokojivé 14,6 %, špatné 1,1 % a velmi špatné 0,5 %. V této práci se zdají být odpovědi mírně příznivější, pokud srovnáváme dvojice s příznivým (83,8 % a 90,4 %) a se špatným zdravím (1,6 % a 1,4 %) s vynecháním střední kategorie, kde byl v nabídnutých odpovědích formulační rozdíl a srovnání mezi 14,8 % a 8,2 %, je vhodné méně [27].
Nejdůležitějším zjištěním ve vzorku ÚZIS však bylo, že tyto ženy hodnotily své zdraví hůře než předcházející i následující věková třída, což bylo konstatováno s odkazem na těhotenství a porody, v tomto věku nejčastější. Se studií žen produktivního věku jsme se dosud nikde nesetkali, ačkoliv je to velmi specifická populační skupina, která plní zároveň biologické i společenské funkce: v rodině nezastupitelnou roli rodiček a matek, v zaměstnání pracovnic. Chybí informace, jak s tímto dvojím zatížením cítí své zdraví. Je to významné zvláště pro společnost, která volá po vyšší angažovanosti žen. Předpoklad ve vzdělání mají, maturantek je zde 1,25krát a vysokoškolaček 2,15krát více než bylo v generaci jejich matek, na druhé straně jich však 1,54krát více hodnotí své zdraví hůře, jsou-li ve středních a vyšších než v řadových pracovních pozicích, a 1,28krát více jich hodnotí takto své zdraví i tehdy, je-li ve vyšší funkční pozici jejich muž, což zjistili i Drever a kol. [9] z dat britského censu. Delpierre a kol. [8] uvádějí obdobnou situaci ve zdraví žen podle vzdělání – při jeho vyšším stupni měly ženy zdraví horší než při nižším.
Tato práce je vstupem do déledobého sledování subjektivního zdraví žen v průběhu jejich pracovní, partnerské a mateřské kariéry při dětech s jejich narůstajícím věkem.
Zatím studie ukazuje, jak vysoký význam pro hodnocení zdraví žen v dospělosti mělo jejich dětství. Toto zjistili i Mensah a Hobcraft [18] na účastnících dvou britských kohort sledovaných od narození, jejichž fyzické i mentální zdraví ve 30–33 letech bylo asociováno se zdravotními, mentálními a behaviorálními nálezy z dětství. Ve finské studii uvádějí Harkonomäki a kol. [12], že špatné zdraví, finanční nedostatek a vážné konflikty v dětství zvyšovaly 3,46krát riziko invalidity v dospělosti. Case a kol. [6] zjistili, že zdravotní rozdíly vzniklé v dětství podle příjmové nerovnosti rodin přetrvaly až do dospělosti. Hyde a kol. [16], ale přetrvání socioekonomických rozdílů ve zdraví do dospělosti konstatovali pouze v Anglii a Holandsku, ne však v Německu a v žádném z obou období je nezjistili ve Francii.
Dále studie ukazuje, že pro zdraví dospělých žen bylo důležité zdraví jejich rodičů a sourozenců, k tomuto faktoru jsme však paralelu v jiné práci nenašli. Málo zpráv je ke zdravotním důsledkům v dospělosti žen, které vyrůstaly v rodinách s různými vztahy mezi rodiči navzájem a mezi rodiči a dětmi. Spencer [23] uvádí, že k výchovnému zanedbávání a ke špatné zdravotní péči o malé děti dochází především v domácnostech s jedním rodičem a Kalff a kol. [17] zjistili, že se tak děje i v celých rodinách, které žijí v deprivovaných lokalitách se zanedbanou vybaveností a s nízkou soudržností obyvatel. Totéž potvrzuje i Cummins a kol. [7] u anglických a skotských mužů a Agyemang a kol. [1] u dětí v Amsterodamu. O sociální soudržnosti, která neponechává lidi ve společenské izolaci, hovoří jako o salutogenním faktoru – zejména v malých lokalitách – Eriksson a kol. [10]. Z množství faktorů, sledovaných v této studii, byla naprostá většina se subjektivním zdravím žen asociována signifikantně a vykazovala účinek podle velikosti jejich působení. Za velmi důležitý pokládáme jejich mezigenerační přesah. Řada z nich se u žen, které podle působení v jejich původních rodinách hodnotily své zdraví jako špatné, opakovala s podobností až zarážející o generaci později, v jejich vlastních rodinách. I jejich děti a mužové byli častěji nemocní než v rodinách zdravých žen a finančních těžkostí, stresů i partnerských konfliktů tam měly více. Rozdíl byl však v tom, že u těchto žen i jejich mužů byl už přítomen silný vztah jejich zdraví ke vzdělání, což o generaci dříve nebylo.
ZÁVĚR
Z determinant vyjmenovaných podle WHO bylo v práci podrobněji probráno časné období života. Potvrzuje se, že se tam tvořil základ celoživotního tělesného, psychického i sociálního zdraví sledovaných žen, což se projevilo později v jejich vlastních rodinách.
Z ostatních determinant se práce do různé míry dotkla stresu, sociální izolace, práce, sociálních opor a z charakteristik socioekonomické pozice vzdělání, příjmu a bydlení. Všechny tyto ukazatele vytvářely na stupnici ZS gradienty vesměs vysoce signifikantní.
Socioekonomická pozice ve vlastních rodinách žen měla na jejich ZS výraznější vliv než v rodinách jejich původu.
Z osobních charakteristik měl k ZS vztah věk žen a jejich hmotnost. Důležitým faktorem pro hodnocení vlastního zdraví byly mezilidské vztahy, psychická pohoda a zdraví příslušníků rodin v obou generacích.
Tato práce byla vytvořena s podporou grantu IGA MZ ČR č. NS 9669 – 4/2008.
Adresa pro korespondenci:
Doc. MUDr. Lubomír Kukla, CSc.
Centrum pro výzkum toxických látek v prostředí
Přírodovědecká fakulta MU
Kamenice 5
625 00 Brno
e-mail: lubomir.kukla@tiscali.cz
Sources
1. Agyemang, C., van Hooijdonk, C., et al. The association of neighbourhood psychological stressors and self-rated health in Amsterdam The Netherlands. J Epidemiol Community Health, 2007, 61, 12, p. 1042–1049.
2. Ahnquist, J., Fredlunt, P., Wamala, SP. Is cumulative exposure to economic hardships more hazardous to women´s health than men´s? A 16 year follow-up study of the Swedish Survey of Living Conditions. J Epidemiol Community Health, 2007, 61, 4, p. 331–336.
3. Bambra, C., Eikemo, TA. Welfare state regimes, unemployment and health: a comparative study of the relationship between unemployment and self-reported health in 23 European countries.J Epidemiol Community Health, 2009, 63, p. 92–98.
4. Berkman, L. The role of social relations in health promotion. Psychosom Med, 1995, 57, 3, p 245–254.
5. Batty, CD., Morton, SMB., et al. The Aberdeen children of the 50s cohort study: Background, methods and follow-up information on a new resource for the study of life course and intergenerational influences on health. Paed Perinatal Epidemiol, 2004, 18, p. 221–239.
6. Case, A., Lubotsky, D., Paxson, C. Economic status and health in childhood: The origins of the gradient. Am Econom Rev, 2002, 92, p. 1308–1334.
7. Cummins, S., Stafford, M., et al. Neighbourhood environment and its association with self-rated health: evidence from Scotland and England. J Epidemiol Community Health, 2005, 59, 3, p. 207–213.
8. Delpierre, C., Lauwers-Cances, V., et al. Using self-rated health for analysing social inequalities in health: a risk for underestimating the gap between socioeconomic groups? J Epidemiol Community Health, 2009, 63, p. 426–432.
9. Drever, F., Doran, T., Whitehead, M. Exploring the relation between class, gender, and self rated general health using the new socioeconomic classification. A study using data from the 2001 census. J Epidemiol Community Health, 2004, 58, p. 590–596.
10. Erikson, M., Lindström, B., Lilja, J. A sense of coherence and health. Salutogenesis in a societal context: Aland, a special case?J Epidemiol Community Health, 2007, 61, 9, p. 684–688.
11. Galobardes, B., Shaw, M., et al. Indicators of socioeconomic position (Part I). J Epidemiol Community Health, 2006, 60, 1, p. 7–12.
12. Harkonmaki, K., Korkeila, K., et al. Childhood adversities as a predictor of disability retirement. J Epidemiol Community Health, 2007, 61, 6, p. 479–484.
13. Hnilica, K. K socioekonomickým determinantám subjektivního zdraví. Psychologie v ekonomické praxi, 2007, 1–2, s. 1–8.
14. Holčík, J., Koupilová, I. Sociální determinanty zdraví. Základní fakta a doporučení pro praxi v kontextu programu Zdravá města. Čas Lék čes, 2001, 140, 1, s. 3–7.
15. Holčík, J. Podpora zdraví a její teoretická východiska. Hygiena, 2008, Suppl. 1, s. 4–7.
16. Hyde, M., Jakub, H., et al. Comparison of the effects of low child-hood socioeconomic position and low adulthood socioeconomic position on self-rated health in four European studies. J Epidemiol Community Health, 2006, 60, 10, p. 882–886.
17. Kalff, AC., Kroes, M., et al. Neighbourhood level and individual SES effects on child problem behaviour: a multilevel analysis.J Epidemiol Community Health, 2001, 55, p. 246–250.
18. Mensah, FK., Hobcraft, J. Childhood deprivation, health and development: Associations with adult health in the 1958 and 1970 British prospective birth cohort studies. J Epidemiol Community Health, 2008, 62, 7, p. 599–606.
19. Navarro, V., Shi, L. The political context of social inequalities and health. Social Science and Medicine, 2001, 52, p. 481–491.
20. Olsen, KM., Dahl, SA. Health differences between European countries. Social Sci Med, 2007, 64, p. 1665–1678.
21. Rážová, J., Csémy, L., et al. Mladí lidé a zdraví. 27. ostravské dny dětí a dorostu, Praha 1999, s. 99–114 (sborník ref.).
22. Rážová, J., Csémy, L., et al. Mladí lidé a zdraví v mezinárodním srovnání – Děti a rodina. 28. ostravské dny dětí a dorostu, Praha 2000, s. 112–114 (sborník ref.).
23. Spencer, N. Does material disadvantage explain the increased risk of adverse health, educational, and behavioural outcomes among children in lone parent households in Britain? A cross sectional study. J Epidemiol Community Health, 2005, 59, 2, p. 152–157.
24. Šolcová, I., Kebza, V. Typy chování, typy osobnosti a jejich vztah ke zdraví. Čs Psychol, 2006, 50, s. 419–430.
25. Šolcová, I., Kebza, V. Subjektivní zdraví: současný stav poznatků a výsledky dvou českých studií. Čs Psychol, 2006, 50, s. 1–15.
26. Šplíchalová, A., Šlachtová, H., et al. Vliv socioekonomických faktorů na zdraví v epidemiologických studiích. Hygiena, 2007, 52, 2, s. 51–58.
27. ÚZIS ČR. Aktuální informace 2009.
28. Wilkinson, R., Marmot, R. Social determinants of health: The solid facts. Copenhagen: WHO, 2003.
29. Zaremba, V., Zavázalová, H., et al. Vnímané zdraví a vlastní péče o ně u mladších seniorů. Plzeň. lék. Sborn., 2006, 72, s. 51–58.
30. Zavázalová, H., Zikmundová, K., Zaremba, V. Způsob života seniorů v kontextu subjektivně vnímaného zdraví. Geriatria, 2006, 12, 2, s. 55–61.
31. Zikmundová, K., Zavázalová, H., et al. Subjektivně zjištěný stav osob ve věku 50 až 64 let v České republice. Data z dotazníkových šetření v roce 2006. Geriatria, 2008, 14, 1, s. 13–18.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2012 Issue 6
-
All articles in this issue
- Follow-up po léčbě karcinomu ovaria –opravdu bez Ca 125?
- Srovnání vybraných parametrů oxidačního stresu ve folikulární tekutině u žen s poruchou plodnosti a u zdravých fertilních dárkyň oocytů
- Konzervativní postup v léčbě placenta accreta – dvě kazuistiky
- Bezpečnost domácích porodů a medicína založená na důkazech
- Domácí porody v České republice
- Štruktúrny základ transportnej funkcie vajíčkovodu
- Postižení vývoje dětí s nízkou porodní hmotnostíve 24 měsících korigovaného věku, narozených v České republice v letech 2000–2009
- Porody dětí velkých hmotností ve Fakultní nemocnici v Olomouci (1993–2010)
- Endovaskulární léčba krvácení v souvislostis porodem a těhotenstvím
- Úloha leptinu v lidské reprodukci (anorexie, bulimie)
- Dehiscencia laparotómie po hysterektómii – manažment hojenia rany
- Výskyt infekcie u novorodencov SAG pozitívnych matiek v závislosti na peripartálnej antibiotickej profylaxii a spôsobe pôrodu
- Možnosti ultrazvukové predikce placenta accreta v klinické praxi
- Nové technologie a perspektivy analýzymetabolomu embrya
- 3D MR-based brachyterapie v léčbě lokálně pokročilého karcinomu děložního hrdla – časné klinické výsledky
- Moderní chirurgická a biologická léčba karcinomu prsu
- Monochoriální biamniální gemini se společným žloutkovým váčkem při UZ vyšetření v I. trimestru –je zde zvýšené riziko vrozené vývojové vady?
- Subjektivní hodnocení vlastního zdraví a jeho souvislosti. Populační studie gravidních žen v Brně
-
Rychle progredující tumor dělohy
kazuistika
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Monochoriální biamniální gemini se společným žloutkovým váčkem při UZ vyšetření v I. trimestru –je zde zvýšené riziko vrozené vývojové vady?
- Domácí porody v České republice
- Konzervativní postup v léčbě placenta accreta – dvě kazuistiky
- Dehiscencia laparotómie po hysterektómii – manažment hojenia rany

