Porovnanie hybridného operačného postupu – intraoperačnej angioplastiky a cross-over bypassu s aortobifemorálnym bypassom v revaskularizácii iliakálnych artérií
Intraoperative Angioplasty and Cross-Over Bypass with Aorto-Bifemoral Bypass in Revascularization of Iliac Arteries
Objective:
Authors analyze and compare hybrid vascular procedures (HOP) in revascularization of inflow arteries in the form of intraoperative stentangioplasty of iliac arteries combined with ilio/femoro-femoral cross-over bypass with conventional vascular procedures (KOP) in the form of aorto-bifemoral bypass.
Material and Methods:
In all patients, admitted for bilateral revascularization of inflow arteries with hybrid or conventional procedure age, sex, comorbidity, stage according to the Fontain were reviewed prospectively. In all procedures following qualitative und quantitative data were collected: duration of the procedure, technical success (only in hybrid procedures), and peroperative mortality. In postoperative period following data were collected: wound healing problems, need for transfusion, need for observation in the ICU, duration of hospital stay, clinical success, patency and postoperative mortality 0-12 months after the operation. For statistical analysis of collected data statistical software SPSS 16 was used.
Results:
Within the year 2005–2007 (vascular centre Speyer – Mannheim) 20 hybrid procedures (HOP) in the form of intraoperative stentangioplasty of iliac arteries combined with ilio/femoro-femoral bypass were performed. Hybrid procedures were realized in 11 man (61.72 ± 12.61) and 9 women (62.2 ± 8.13). In similar indications was in the same period 14 conventional procedures (KOP) performed in the form of aorto-bifemoral bypass.
Technical and clinical success were in HOP procedures achieved in 19 (95%) cases. Duration of operation was 97.36 ± 19.04 minutes, duration of hospital stay was 8.94 ± 4.01 days. Primary patency was in HOP procedures (0–12 months) observed in 19 (95%) cases. There was no perioperative and postoperative mortality observed during the follow up. A statistical analysis and comparison of hybrid and conventional procedures showed a significantly shorter duration of hybrid procedure (p < 0.001), significantly shorter hospital stay (p = 0.002), reduce wound healing problems (p = 0.022), need for transfusion therapy (p < 0.001) and need for observation in the ICU (p < 0.001) without a significant difference of clinical success and patency (0–12 m).
Conclusions:
Hybrid procedures enormously expanded the possibilities of vascular surgery. In our opinion hybrid procedures in operative therapy of selected patients with symptomatic PAOD enable to reduce the extent of the operation, shorten the operating time, time of hospital stay and better the comfort for high risk patients. Using hybrid procedures especially in revascularization of inflow arteries enables to achieve good short-middle term results with lower complication rates.
Key words:
hybrid vascular procedures – intraoperative angioplasty of iliac arteries – conventional vascular procedures – cross-over bypass
:
M. Beňo; G. Rümenapf
:
Diakonissenstiftungs KKH, Speyer-Mannheim, SRN
:
Rozhl. Chir., 2009, roč. 88, č. 12, s. 720-724.
:
Monothematic special - Original
Súhrn:
Autori analyzujú a porovnávajú súbor hybridných operácií (HOP) v revaskularizácii prítokových artérií (aorto-iliakálna etáž) vo forme intraoperačnej stentangioplastiky iliakálnych artérií v spojení s cross-over ilio/femoro-femorálnym bypassom so súborom konvenčných operácií (KOP) vo forme aorto-bifemorálneho bypassu.
Materiál a metódy:
U pacientov revaskularizovaných pomocou hybridných a konvenčných operácií sme počas troch rokov sledovali počet, vek, pridružené ochorenia, štádium ochorenia podľa Fontaina. U všetkých operácií sa sledovali nasledovné kvantitatívne a kvalitatívne znaky: čas operácie, technický úspech (len pri HOP), peroperačná mortalita. Po operáciách sa sledovali poruchy hojenia rán, potreba hemosubstitúcie, potreba sledovania na JIS, doba hospitalizácie, klinický úspech, priechodnosť v rozsahu 0–12 mesiacov po operácii ako aj postoperačná mortalita. Údaje boli vyhodnocované prospektívne. Pri štatistickom spracovaní údajov bol využitý software SPSS 16.
Výsledky:
V rokoch 2005–2007 bolo v cievnom centre Speyer – Mannheim realizovaných 20 hybridných operácií (HOP) v revaskularizácii aorto-iliakálnej etáže typu intraoperačná stentangioplastika iliakálnych artérií a cross-over bypass. Operácia bola realizovaná u 11 mužov (priemerný vek – 61,72 ± 12,61) a 9 žien (priemerný vek – 62,2 ± 8,13). V podobných indikáciách bolo v sledovanom období u 14 pacientov realizovaná konvenčná angiochirurgická operácia (KOP) v podobe aortobifemorálneho bypassu. Technický úspech bol u HOP zaznamenaný v 19 prípadoch (95 %), klinický úspech tiež v 19 prípadoch (95 %). Čas operácie trval 97,36 ± 19,04 min., doba hospitalizácie 8,94 ± 4,01 dní. Primárna priechodnosť bola pri HOP v rozsahu 0–12 mesiacov zaznamenaná u 19 operácií (95 %). Peroperačná a postoperačná mortalita bola nulová. Pri štatistickom porovnaní hybridných a konvenčných operácií boli pri HOP zaznamenané štatisticky významné kratšie doby operácie (p < 0,001), kratšie doby hospitalizácie (p = 0,002), menej časté poruchy hojenia rán (p = 0,022), menej častá potreba hemosubstitúcie (p < 0,001) ako aj potreba sledovania na JIS (p < 0,001), bez signifikantného rozdielu klinického úspechu a priechodností (0–12 mesiacov).
Záver:
HOP v revaskularizácii prítokových artérií umožňujú na základe našich skúseností, vo vybraných prípadoch PAO DK, zmenšiť rozsah operácie, skrátiť čas operácie, skrátiť dobu hospitalizácie, zlepšiť komfort pre rizikových pacientov. Pri ich používaní najmä v revaskularizácii prítokových artérií je možné dosiahnuť dobrých krátko až strednodobých výsledkov s nízkym rizikom komplikácií.
Kľúčové slová:
hybridné operačné postupy – intraoperačná angioplastika iliakálnych tepien – konvenčné angiochirurgické postupy – cross-over bypass
ÚVOD
V terapii závažného symptomatického bilaterálneho periférneho artériového ochorenia dolných končatín (PAO DK) prítokových artérií (aorto-iliakálna etáž) sa na cievnochirurgických pracoviskách už dlhodobo etablovala implantácia aorto-bifemorálneho bypassu. Táto operácia sa stala štandardnou cievnochirurgickou operáciou poskytujúcou dobré krátko - až dlhodobé priechodnosti [1, 2, 10]. Okrem určitých modifikácií sa aj napriek dokonalej operačnej technike jedná o pomerne rozsiahlu operáciu vyžadujúcu spravidla transabdominálny, alebo retroperitoneálny prístup [1, 2]. Vzhľadom k rýchlemu prieniku endovaskulárnych techník do cievnej chirurgie v posledných rokoch sa do popredia dostali hybridné operačné výkony (HOP), ktoré kombinujú konvenčné angiochirurgické a endovaskulárne postupy v jednom sedení. Podstatou HOP v terapii prítoku je vzhľadom na charakter aterosklerotického postihnutia a celkový stav pacienta dosiahnutie optimálnej revaskularizácie pri použití minimálne invazívnych metód [3, 4]. Cieľom HOP je zmenšenie operačného rozsahu, skrátenie operačnej doby a doby hospitalizácie, zníženie rizika peri - a pooperačnej morbidity a mortality a v neposlednom rade zvýšenie komfortu pacienta [3, 4].
Pri HOP v revaskularizácii bilaterálneho postihnutia iliakálnej etáže sa spravidla kombinuje endovaskulárna revaskularizácia jednej strany najčastejšie v podobe intraoperačnej angioplastiky/stentangioplastiky (ITA/ITSA) iliakálnych atérií v kombinácii s revaskularizáciou druhej strany pomocou cross-over bypassu [5, 6]. Vzhľadom na lepšiu priechodnosť ITSA v porovnaní so samotnou ITA hemodynamicky relevantných arteriálnych lézií v iliakálnom úseku sa ITSA stala základným nástrojom endovaskulárneho postupu v rámci HOP najmä pokiaľ sú endovaskulárne riešené stenózy v oblasti A. iliaca communis [7, 8, 9, 11]. Implantácia stentgraftu sa aj napriek často popisovanej rovnakej prípadne vyššej priechodnosti v aortoiliakálnej oblasti v dôsledku stále pomerne vysokej ceny ubikvitérne nepresadila, a je preto aj v súčasnosti na viacerých pracoviskách stále vyhradená len pre prípady poranenia arteriálneho systému, aneuryzmatických zmien, alebo v prípade predpokladu stenózy na podklade soft plaque [8, 9, 11].
Predpokladom využitia HOP v revaskularizácii prítokových artérií je charakteristické postihnutie iliofemoralnej etáže. Obyčajne sa jedná o pomerne krátke (1–4 cm) postihnutie A. iliaca communis/ A. iliaca externa v podobe hemodynamicky relevantnej stenózy, prípadne uzáveru, ktorý je ale pasážovateľný/rekanalizovateľný pre vodiaci drôt (typ postihnutia TASC A – zriedka B) a o pomerne rozsiahle postihnutie celej iliakálnej etáže na strane kontralaterálnej najčastejšie v podobe obliterácie AIC – AIE (v dĺžke spravidla viacej ako 6–8 cm) často s aterosklerotickým postihnutím AFC – femorálnej bifurkácie [5, 6].
Pri tejto operácii sa najprv vypreparujú femorálne bifurkácie v oblasti oboch inguín. Na strane, kde je známa stenóza iliofemorálneho úseku sa po obídení ciev tourniketom a zaklemovaní realizuje najprv longitudinálna arteriotómia v oblasti spoločnej femorálnej tepny. Cez lúmen sa smerom proximálnym zavedie do aorty vodiaci drôt. Cez vodiaci drôt sa zavedie smerom retrográdnym angioplastická pošva a realizuje sa intraoperačná angiografia retrográdnou, alebo antegrádnou technikou (pomocou pigtail katétra). Následne sa realizuje intraoperačná angioplastika, alebo stentangioplastika stenózy/uzáveru a následná kontrolná angiografia. Po dokončení endovaskulárneho postupu sa realizuje implantácia cross - -over femoro-femorálneho (alebo ilio-femorálneho) bypassu. Podobne môže byť realizovaná ITA/ITSA pred realizáciou bypassu, alebo až po našití cross-over bypassu cez sheet zavedený cez vodiaci drôt pri boku anastomózy, alebo cez anastomózu. Po dokončení endovaskulárneho postupu a odstránení endovaskulárnej techniky sa otvor v oblasti anastomózy prešije stehom [3, 5, 6].
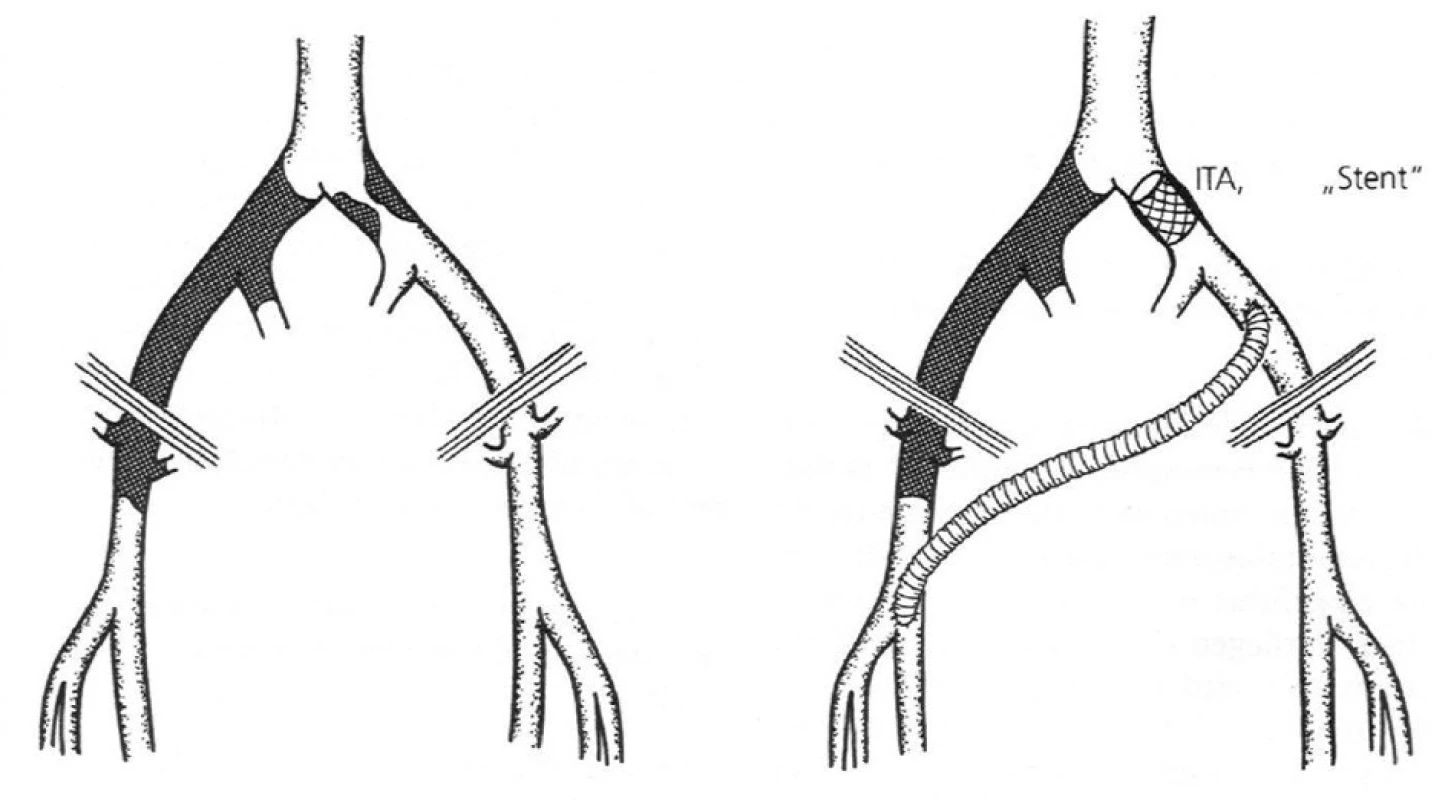
MATERIÁL A METODA
V priebehu 3 rokov (2005–2007) bolo v našom cievnom centre (Speyer – Mannheim) operovaných pre symptomatické PAO dolných končatín 2177 pacientov. Major – amputácie boli realizované u 98 (4,5 %), endovaskulárna terapia u 358 (16,44 %) a konvenčná angiochirurgická terapia u 1426 (65,58 %) pacientov. HOP boli zaznamenané v 295 (13,55 %) prípadoch. Pri dostupnosti endovaskulárnej techniky boli na pracovisku indikované HOP u pacientov po dôkladnom zvážení anamnézy, klinického ako aj paraklinického nálezu (najdôležitejšiu úlohu zohrával typ, rozsah a morfológia aterosklerotického postihnutia, štádium PAO DK ako aj celkový stav a pridružené ochorenia pacienta). HOP v revaskularizácii prítokových artérií boli využívané najmä v prípadoch, keď za predpokladu dobrého revaskularizačného výsledku bola snaha o zmenšenie rozsahu operačného zákroku (pacienti v horšom celkovom stave, multimorbídny s vyšším operačným rizikom, pacienti po viacerých operáciách v brušnej dutine alebo retroperitoneu) [5, 6].
V súboroch operácií u ktorých v priebehu 3 rokov v revaskularizácii iliakálnej etáže bol realizovaný hybridný (HOP), alebo konvenčný operačný výkon (KOP), boli prospektívne sledované nasledovné údaje: počet a vek pacientov, štádium ochorenia podľa Fontaina, doba operácie (Čas OP), technický úspech (TÚ), klinický úspech (KÚ), perioperačné a pooperačné komplikácie – poruchy hojenia rán (PH), potreba hemosubstitúcie (HS), potreba sledovania pacienta na JIS (JIS po operácii) ako aj perioperačná mortalita (MPO), mortalita po operácii (MPH) do prepustenia pacienta ako aj mortalita po prepustení do 12 mesiacov po operácii. V období 0–12 mesiacov bola sledovaná priechodnosť rekonštrukčných výkonov pomocou klinického vyšetrenia a triplexnej sonografie.
Všetky sledované dáta jednotlivých operácií ako aj sledovania pacientov po operácii boli zapisované do protokolov. Pooperačné sledovanie bolo realizované v stanovených časových intervaloch (3, 6, 9, 12 mesiacov po operácii). Pri štatistickom porovnaní hybridných a konvenčných (HOP, KOP) postupov v rovnakých indikáciách boli porovnávané tieto kvantitatívne a kvalitatívne znaky: čas operácie, poruchy hojenia rán, potreba hemosubstitúcie (podané transfúzie), pooperačná instabilita s potrebou sledovania pacienta na JIS, doba hospitalizácie, klinický úspech, priechodnosť (0–12 mesiacov).
Na porovnanie typov operácií v kvalitatívnych znakoch sme použili chí kvadrát test v kontingenčných tabuľkách. Na porovnanie typov operácií v kvantitatívnych znakoch sme použili 2-stranný 2-výberový Studentov t-test resp. neparametrický 2-stranný 2-výberový Mannov-Whitneyov test v závislosti od toho, či údaje boli alebo neboli normálne rozdelené. Na testovanie normality sme použili Shapiro-Wilkov test. Všetky testy sme robili na hladine významnosti x = 0,05. Použili sme štatistický softvér SPSS 16.0.
VÝSLEDKY
Počas sledovaného obdobia troch rokov bolo v revaskularizácii prítokových artérií (iliakálna etáž) zaznamenaných 20 hybridných operácií (HOP) v podobe intraoperačnej angioplastiky AIC – AIE a cross-over bypassu. Operácia bola realizovaná u 11 mužov (priemerný vek – 61,72 ± 12,61) a 9 žien (priemerný vek – 62,2 ± 8,13). Operácia bola realizovaná v štádiu IIb podľa Fontaina – 10x, v štádiu III – 4x a v štádiu IV – 6x. Pacienti boli polimorbídny a u 2/3 pacientov bol zaznamenaný redukovaný celkový stav, kvôli ktorému boli zaradení anesteziológom do skupiny ASA 3-4. Priemerný čas nekomplikovaných HOP trval 97,36 ± 19,04 min. Priemerná doba hospitalizácie bola 8,94 ± 4,01 dňa. Technický úspech bol zaznamenaný u 19 operácií – 95 % (1x nemožná PTA AIC na ipsilaterálnej strane v dôsledku nemožnosti pasáže vodiaceho drôtu cez závažne kalcifikovanú dlhú relevantnú stenózu – realizovaná PTA a ITSA na kontralaterálnej strane s femoro-femorálnym cross-over bypassom). Klinický úspech bol podobne ako technický úspech zaznamenaný u 19 operácií – 95% (1x pre zlý klin. efekt na podklade zlého femoro-krurálneho kolaterálneho obehu musel byť dodatočne realizovaný femoro-popliteálny (PIII) bypass prvý deň po operácii). Počas sledovania po prepustení v rozsahu 0–12 mesiacov bol zaznamenaný 1 uzáver bypassu v dôsledku závažnej restenózy AIC-AIE po predošlej ITA donorskej artérie (3,5 mesiaca od operácie). V dôsledku zhoršenia nálezu bol následne realizovaný aorto-femorálny bypass a trombektómia femoro-femorálneho bypassu. Primárna priechodnosť v rozsahu 12 mesiacov po operácii bola zaznamenaná v 19 prípadoch (95 %). V pooperačnom období nebola zaznamenaná pooperačná instabilita s potrebou preloženia pacienta na JIS, peroperačne a v skorom pooperačnom období nebola potrebná hemosubstitúcia a neboli zaznamenané poruchy hojenia rán. Pri všetkých HOP operáciách nebola zaznamená perioperačná ani pooperačná mortalita do prepustenia pacienta a takisto mortalita v priebehu sledovania pacientov v rozsahu od prepustenia do 12 mesiacov po operácii bola nulová.
V sledovanom období bolo pri podobnom bilaterálnom aterosklerotickom postihnutí iliakálnych artérií zaznamenaných 14 konvenčných operácií (KOP) v podobe aorto-bifemorálneho bypassu. Operácia bola realizovaná u 11 mužov (64 ± 6,32rokov) a 3 žien (58,3 ± 11,1 rokov). V štádiu IIb podľa Fontaina bolo operovaných 12, v štádiu III – 1 a v štádiu IV – 1 pacientov. Priemerný čas operácií trval 155,42 ± 48,94 min. Priemerná doba hospitalizácie bola 13,2 ± 1,98 dňa. Klinický úspech bol zaznamenaný u 13 pacientov (92,85 %) (U jedného pacienta došlo napriek revaskularizácii v dôsledku redukovaného celkového stavu k progresii ischemických zmien s potrebou jednostrannej amputácie v predkolení). Počas sledovania po prepustení v rozsahu 0–12 mesiacov nebol zaznamenaný uzáver bypassu. Primárna patencia v rozsahu 12 mesiacov po operácii bola teda 100%. V pooperačnom období boli v dôsledku rozsahu operácie všetci pacienti počas nasledovných 24–48 hodín sledovaný na JIS. Hemosubstitúcia bola potrebná v 6 prípadoch. Rôzne formy poruchy hojenia rán boli zaznamenané v 4 prípadoch (2x hematóm v rane a 1x seróm s predĺženým hojením rany, 1x bol pri výraznejšej obezite a chronickej obštrukčnej chorobe pľúc zaznamenaná dehiscencia po sutúre mediálnej laparotómie s potrebou resutúry). V sledovanom súbore konvenčných operácií bola perioperačná mortalita nulová. V pooperačnom priebehu do prepustenia bol zaznamenaný 1x exitus v dôsledku kardiálnej ischémie. Pooperačná mortalita v sledovanom období od prepustenia – 12 mesiacov bola nulová. Porovnanie HOP a KOP operácií je zobrazené v tabuľke 1 a diagrame 1.
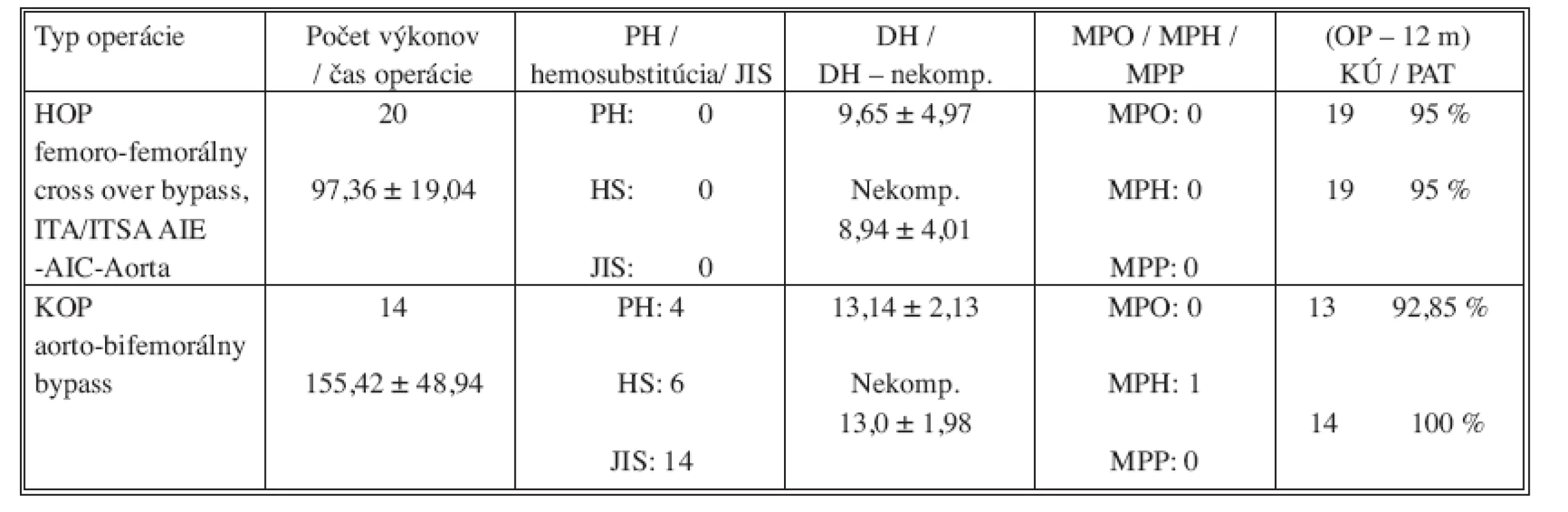

Pri štatistickom porovnávaní sledovaných znakov: počet operácií, priemerného času operácie (Čas OP), poruchy hojenia rán (PH), potreba hemosubstitúcie (HS) a sledovania na JIS (JIS), priemernej doby hospitalizácie (DH), klinického úspechu (KÚ) a priechodností (PAT OP – 12 mesiacov) boli medzi HOP a KOP zistené nasledovné štatisticky signifikantné rozdiely:
- dlhší operačný čas KOP v porovnaní s operačným časom nekomplikovaných HOP (p < 0,001),
- častejšie poruchy hojenia rán pri KOP v porovnaní s HOP (p = 0,022),
- častejšia potreba hemosubstitúcie pri KOP v porovnaní s HOP (p < 0,001),
- častejšie bola zaznamenaná potreba sledovania na JIS u KOP (p < 0,001),
- dlhšia doba hospitalizácie pri nekomplikovaných KOP v porovnaní s nekomplikovanými HOP (p = 0,002),
- klinický úspech a priechodnosť hybridných a konvenčných postupov nevykázali štatisticky signifikantné rozdiely.
DISKUSIA
Podľa našich skúseností sú uvedené HOP v revaskularizácii prítoku vo všeobecnosti výhodné a indikované najmä u pacientov polimorbídnych s výraznejším operačným rizikom, u ktorých za účelom revaskularizácie by bol potrebný rozsiahlejší konvenčný operačný zákrok, prípadne viacero konvenčných operácií za sebou ako aj u vhodných pacientov po viacerých rekonštrukčných výkonoch v oblasti retroperitonea a dutiny brušnej.
V našom súbore HOP v revaskularizácii prítoku vykazovali hybridné výkony signifikantne kratšiu dobu operácie (pri menšom rozsahu operácie), signifikante kratšiu dobu hospitalizácie, pri porovnateľnom klinickom úspechu a priechodnosti v rozsahu 0–12 mesiacov. Pri KOP boli zaznamenané častejšie pooperačné komplikácie, častejšia potreba transfúzií ako aj potreby pooperačného sledovania a terapie na JIS. Priechodnosti HOP v krátkodobom horizonte sú v našom súbore pacientov (0–12 mesiacov) podobné konvenčnej angiochirurgickej operácii. Je však pravdepodobné, že vzhľadom na relatívne nižšiu dlhodobú priechodnosť endovaskulárnych výkonov v aortoiliakálnej oblasti v porovnaní s konvenčnými operáciami a vzhľadom na lepšiu priechodnosť aorto femorálnych bypassov v porovnaní s cross-over bypassmi budú dlhodobé priechodnosti HOP v porovnaní s konvenčnými operáciami nižšie. Na druhej strane sú prípadné restenózy po endovaskulárnych výkonoch objavené pri pravidelných kontrolách pacientov spravidla bez ťažkostí riešiteľné endovaskulárnymi technikami a aj trombektómie uzatvorených extraanatomických femoro-femorálnych bypassov v dôsledku ich dobrej dostupnosti spravidla nespôsobujú ťažkosti a často po kontrolnej angiografii nevyžadujú ani preparáciu femorálnych artérií [5, 6].
Z našich skúsenosti s HOP ďalej vyplýva, že postup pri kombinovaných operáciách je v rukách skúseného cievneho chirurga ľahko zvládnuteľný, bezpečný a v súčasnosti v prípade realizácie HOP cievnym chirurgom s dostatočnými endovaskulárnymi skúsenosťami ako aj náležitým materiálnym vybavením pracoviska prakticky nevyžaduje prítomnosť intervenčného rádiológa. Použitie endovaskulárnej techniky cievnym chirurgom tak pri HOP spravidla neznamenalo predĺženie operačnej doby, ale naopak v porovnaní s KOP jeho skrátenie. Technický neúspech je vzhľadom na intraoperačne riešené arteriálne lézie najmä typu TASC A-B pomerne vzácny (úspešná rekanalizácia a stentangioplastika uzavretej AIC v dĺžke 1–4 cm bola v našom súbore realizovaná 3x.) Komplikácie endovaskulárnej terapie v podobe závažného poranenia cievnej steny, perforácie, prípadne periférnej embolizácie sa v našom súbore hybridných operácií nevyskytli. Ťažkosti pri endovaskulárnej revaskularizácii však spôsobujú spravidla neželané predĺženie operačnej doby (v našom prípade nad 150 min).
ZÁVER
V terapii periférneho artériového ochorenia sa v súčasnosti uplatňujú tak konzervatívne metódy (tréning chôdze, medikamentózna terapia) ako aj intervenčné postupy. V operačnej terapii vidieť v poslednom čase príklon k radikalite a minimálnej invazivite.
Hybridné operačné postupy, ako jedna z novších operačných terapeutických možností, prenikli v posledných rokoch v podstate do všetkých oblastí cievnej chirurgie (chirurgia brušnej a hrudnej aorty, arteriálneho systému dolných končatín, artérií odstupujúcich z aortálneho oblúka, angiochirurgia dialyzačných prístupov .. atď.). HOP v terapii PAO DK umožňujú na základe našich skúseností revaskularizáciu viacerých cievnych etáží, zmenšiť rozsah operácie, skrátiť čas operácie (ktorá by bola potrebná v prípade realizácie bypassovej operácie) a v mnohých prípadoch skrátiť dobu hospitalizácie (zlepšiť komfort pacienta). Pri ich používaní najmä v revaskularizácii prítokových artérií je možné dosiahnuť dobrých krátko až strednodobých výsledkov s nízkym rizikom komplikácií.
HOP významne rozširujú možnosti cievnej chirurgie, minimalizujú rozsah operačného výkonu, ako aj perioperačnú a pooperačnú morbiditu a mortalitu a tak sa približujú nárokom minimálne invazívnej terapie.
MUDr. Maroš Beňo
Marschallstrasse 7
84028 Landshut
SRN
e-mail: mbeno69@yahoo.com
Sources
1. van Dongen, H. G. Gefäßchirurgie, Springer, 1987, 2004, s. 3–829.
2. Šefránek, V., Tomka, J., Záhorec, R., Mazuch, J. Hricák, V. Ochorenia končatinových artérií a ich chirurgická liečba. SAP, 2001, s. 11–236.
3. Beňo M. Hybridné operačné postupy v cievnej chirurgii. Lekársky Obzor, 2007, 56, s. 495–499.
4. Allenberg, J. R., Kallinowski, F., Raithel, D. Endovaskuläre Chirurgie. Heidelberg – Leipzig, 1988, s. 1–127.
5. Schmedt, C. G., Sadeghi-Azandaryani, M., Steckmeier, B. M. Operative und endovasculäre Therapie der aortoiliakalen Strombahn. Gefässchirurgie, 2007, 12, s. 253–268.
6. Wintzer, C., Daum, H., Diener, H., Larena, A., Schrôder, A., Schulenburg, B., Gross-Fengels, A., Imig, H., Debus, E. Kombination von PTA der Spendenarterie und Cross-over-Bypass bei bilateraler Beckenarteriensklerose. Gefässchirurgie, 2006, 11, s. 84–93.
7. Roberts, Schlosser, Wong Interventionelle Radiologie – Die top 100 – Interventionen, Springer, 2003, s. 3–392.
8. Powell, R. J., Fillinger, M., Bettmann, M. The durability of endovascular treatment of multisegment iliac occlusive disease. J. Vasc. Surg., 2000, 31, s. 1178–1184.
9. Bjorses, K., Ivancev, K., Riva, L.,Manjer, J., Uher, P., Resch, T. Kissingstents in the Aortic Bifurcation – a Valid Reconstruction for Aorto-iliac Occlusive Disease. Eur. J. Vasc. Endovasc. Surg., 2008, 36, s. 424–431.
10. Norgren, L., Hiatt, R., Dormandy, A. J., Nehler, M., Harris, A. K., Fowkes, F. G., Rutherford, R. B., TASC II working Group Inter-Society Consensus for the Management of Periphereal Arterial Disease (TASC II). Europ. J. of Vasc. and Endovasc. Surgery, 2007, s. 2–75.
11. Yadav, J. S., Casserly, I. P., Sachar, R. Manual of peripheral vascular Intervention. Lippincott Williams & Wilkins, 2005, s. 1–374.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2009 Issue 12
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Spasmolytic Effect of Metamizole
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
-
All articles in this issue
- Management of Deep Device Related Infection in Patient Implanted with Mechanical Cardiac Support Device Using V.A.C. System
- Injuries of Posterior Dudoenal Wall
- Can the Sacral Spongiosa Bleeding Cause Fatal Complications of Unstable Pelvic Fracture?
- Blunt Carotid Injury
- Management of Diaphyseal Forearm Fractures Using LCP Angle- Stable Fixation Devices and Intramedullary Nailing
- The Czech Republic Register of Injuries (ÚRČR) – Experience with the Database Management in the Brno Faculty Hospital
- Intraoperative Angioplasty and Cross-Over Bypass with Aorto-Bifemoral Bypass in Revascularization of Iliac Arteries
- Comparison of Oncological Outcomes between Laparoscopic and Open Procedures in Non-Metastazing Colonic Carcinomas
- Liver Cystadenoma
- Colorectal Malignancies with Respect to Hemocoagulation
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Management of Diaphyseal Forearm Fractures Using LCP Angle- Stable Fixation Devices and Intramedullary Nailing
- Liver Cystadenoma
- Blunt Carotid Injury
- Intraoperative Angioplasty and Cross-Over Bypass with Aorto-Bifemoral Bypass in Revascularization of Iliac Arteries
