Perkutánní interspinózní dynamická stabilizace (In-Space) u nemocných s degenerativním onemocněním lumbosakrální páteře – prospektivní studie
Percutaneous interspinous dynamic stabilization (In-Space) in patients with degenerative disease of the lumbosacral spine – a prospective study
Introduction:
Interspinous spacers are supposed to reduce the segmental extension with a decrease in the expansion of yellow ligaments into the spinal canal, thus avoiding the dynamic narrowing of the spinal canal and compression of nerve roots. The aim of this study was to evaluate clinical outcomes and post-operative complications during one year in patients mostly having suffered from spinal stenosis and treated by In-Space interspinous spacer (Synthes, USA).
Material and methods:
A total of 25 patients aged between 25 and 73 (average age 52.6) years, including 18 males and 7 females, with degenerative disease of the lumbosacral spine were indicated for surgery and prospectively followed up. The patients were operated on under general anaesthesia in the prone position, using a minimally invasive lateral percutaneous approach, under fluoroscopic control. The ODI and VAS values as well as X - rays (Range Of Motion and Sagittal angle of the operated segment) 6 and 12 months after the surgery were compared to each other and to those before surgery. The results were statistically analyzed.
Results:
The average ODI of the group was 47.2% before surgery and 17.48% 6 months (22.76% 12 months) after surgery, showing a statistically significant improvement by 63% (52% after 12 months). The average VAS of the group was 6.64 points before surgery and 2.96 points 6 months (2.8 points 12 months) after surgery, which showed a statistically significant improvement by 55.4% after 6 months (57.8% after 12 months) when compared to preoperative status. After surgery the lordotic sagittal angle remained in all cases; one year after surgery the angle increased due to the slight sinking of some implants. The extent of segmental motion was minimally changed (6.1o 6 months and 7.24o 12 months after surgery). No serious complications occurred. The effect of interspinous implants proved insufficient in two cases (one year and two years after surgery) and conversion to arthrodesis or decompression was performed.
Conclusions:
- Percutaneous, minimally invasive insertion of an In-Space interspinous spacer is an effective and safe method of dynamic stabilization not accompanied by any serious complications.
- ODI improved by 63% 6 months after surgery with a decrease in this effect 12 months after surgery. VAS for axial and radicular pain, as reported by patients, improved on average by 55.4% 6 months and by 57.8% 12 months after surgery.
- In all cases, the lordotic sagittal angle remained after surgery and the extent of segmental motion from flexion to extension was minimally changed.
Key words:
lumbar spinal stenosis – neurogenic intermittent claudication – interspinous process device – spacer
:
L. Hrabálek 1; T. Wanek 1; J. Macháč 1; M. Vaverka 1; K. Langová 2
; O. Kalita 1; D. Krahulík 1
; V. Novák 1; M. Houdek 1
:
Neurochirurgická klinika LF UP a FN Olomouc, přednosta: Prof. MUDr. Michael Houdek, CSc.
1; Ústav lékařské biofyziky LF UP Olomouc, přednosta: Prof. RNDr. Hana Kolářová, CSc.
2
:
Rozhl. Chir., 2012, roč. 91, č. 6, s. 311-316.
:
Original articles
Úvod:
Mechanismem účinku interspinózních implantátů je snížení segmentálního ohybu v extenzi. Tím také dojde k omezení vyklenutí ligamentum flavum směrem do páteřního kanálu a zabránění následné dynamické stenotizaci s kompresí nervových kořenů. Cílem studie bylo v období jednoho roku zhodnocení míry komplikací a klinických výsledků po perkutánní implantaci interspinózní rozpěrky In-Space (Synthes, USA), převážně u pacientů s bederní páteřní stenózou.
Materiál a metodika:
Prospektivně byli sledováni nemocní s degenerativním onemocněním lumbosakrální páteře. Soubor tvořilo 25 pacientů ve věku 25–73 let (průměrný věk 52,6 roku), z toho bylo 18 mužů a 7 žen. Pacienti byli operováni v celkové anestezii, implantáty byly zavedeny v pronační poloze, z miniinvazivního perkutánního laterálního přístupu pod skiagrafickou kontrolou. Byly vzájemně srovnány a statisticky zpracovány výsledky ODI, VAS a skiagraficky stanovené ROM (Range Of Motion) a sagitálního úhlu operovaného segmentu před operací a 6 měsíců a 1 rok po operaci.
Výsledky:
Bylo prokázáno, že došlo ke statisticky významnému snížení hodnot ODI 6 i 12 měsíců po operaci (průměr 17,48 %, resp. 22,76 %) ve srovnání se stavem před operací (průměr 47,2 %) i hodnot VAS 6 a 12 měsíců po operaci (průměr 2,96, resp. 2,8) ve srovnání se stavem před operací (průměr 6,64). To znamenalo zlepšení ODI o 63 % po 6 měsících, o 52 % po 12 měsících a zlepšení VAS o 55,4 % po 6 měsících a o 57,8 % po 12 měsících ve srovnání s předoperačním stavem. Ve všech případech zůstal zachován lordotický sagitální úhel, který se ale po 1 roce zvýraznil v důsledku mírného zanoření některých implantátů. ROM byl 6,1o v 6. měsíci a 7,24o ve 12. měsíci. K závažným komplikacím nedošlo. Ve dvou případech se po jednom a dvou letech ukázal vliv rozpěrky jako nedostatečný a byla provedena konverze na fúzi nebo prostá dekomprese.
Závěr:
- Perkutánní miniinvazivní aplikace interspinózní rozpěrky In-Space je šetrnou metodou dynamické stabilizace, která není provázena závažnými komplikacemi.
- V období 6 měsíců od implantace udávali pacienti zlepšení svého funkčního stavu vyjádřeného pomocí ODI o 63 % v průměru, ale po 12 měsících se efekt snížil. Pacienti udávali snížení intenzity axiální a kořenové bolesti za 6, resp. 12 měsíců po operaci v průměru o 55,4 %, resp. 57,8 %.
- Ve všech případech zůstal zachován lordotický sagitální úhel operovaného segmentu a rozsah pohybu z flexe do extenze byl implantací ovlivněn minimálně.
Klíčová slova:
bederní spinální stenóza – neurogenní intermitentní klaudikace – interspinózní implantát – rozpěrka
Úvod
U pacientů se symptomatickou stenózou bederní páteře je zlatým standardem provedení zadní dekomprese laminektomií, popřípadě parciální facetektomií a foraminotomií [1]. To je obvykle indikováno u stabilních a nedynamických forem stenózy. Naopak při současné nestabilitě ve formě spondylolistézy, retrolistézy nebo segmentální nestability bývá většinou postižený segment navíc stabilizován kostní fúzí, ať instrumentovanou, nebo neinstrumentovanou [2]. Avšak stenotický páteřní kanál lze, byť v omezeném rozsahu, stabilizovat také dynamicky a dekomprimovat nepřímo distrakcí zadních páteřních elementů. To umožňuje většina tzv. interspinózních implantátů, vkládaných mezi trnové výběžky bederních obratlů. Z různých studií vyplynulo, že mechanismem jejich účinku je snížení segmentálního ohybu v extenzi. Tím také dojde k omezení vyklenutí ligamentum flavum směrem do páteřního kanálu a zabránění následné dynamické stenotizaci s kompresí nervových kořenů [3, 4].
Cílem studie bylo v období jednoho roku zhodnocení míry komplikací a klinických výsledků po perkutánní implantaci interspinózní rozpěrky In-Space (Synthes, USA), převážně u pacientů s bederní páteřní stenózou.
Materiál a metodika
Ve studii byli prospektivně sledováni a hodnoceni pacienti s degenerativním onemocněním lumbosakrální (LS) páteře, které se vždy projevovalo axiální bolestí a současně odpovídající radikulopatií nebo neurogenní klaudikací. Indikováni byli nemocní se spinální dynamickou stenózou, degenerativní spondylolistézou I. stupně, retrolistézou, spondylartrózou, juxtafacetární cystou nebo protruzí disku. Podmínkou operace byla neúspěšná konzervativní léčba v délce trvání minimálně 6 měsíců, která spočívala v analgetizaci, fyzioterapii a periradikulární terapii (PRT). Ve spolupráci s anesteziologem byl předoperačně zhodnocen celkový stav nemocného. Neoperovali jsme pacienty ve špatném fyzickém stavu (ASA 4 a více), u nichž by bylo riziko anestezie a operace příliš vysoké [5].
Kontraindikováni byli rovněž nemocní s nádorem, frakturou, zánětem páteře, těžkou osteoporózou, hernií disku, syndromem kaudy, spondylolýzou, degenerativní spondylolistézou II. a vyššího stupně, strukturální spinální stenózou, hypoplazií spinózního výběžku nebo po předchozí laminektomii.
Před operací byli všichni nemocní podrobeni standardnímu klinickému a neurologickému vyšetření a pomocí „Visual Analogue Scale“ (VAS) hodnotil pacient stupeň axiální a kořenové bolesti v rozmezí 0–10 a pomocí dotazníku „Oswestry Disability Index“ (ODI) svůj funkční stav, vyjádřený skórem v rozmezí 0–100 procentních bodů [6, 7]. Současně byly provedeny statické a dynamické skiagrafické snímky LS páteře k průkazu mobility o rozsahu minimálně 2°, pro ověření numerace a stanovení ROM (Range Of Motion) a SÚ (sagitální úhel) postiženého segmentu. SÚ byl měřen Cobbovou metodou. Část pacientů měla CT vyšetření (Computed Tomography) tří nejkaudálnějších meziobratlových plotének LS páteře provedené na různých přístrojích, obvykle ve spádové nemocnici. Všem nemocným byla doplněna magnetická rezonance (MR) na přístroji Magnetom Symphony 1.5T (Siemens, Německo), v sagitální rovině v sekvenci T2 tse – rst sag pat 2 /i PAT/, v T1 tse – sag /i PAT/ a ve STIR sag Hi Res /i PAT/. V transverzální rovině bylo zobrazení jen v T2-váženém obraze. MR byla provedena z diagnostických důvodů s cílem prokázat degenerativní změny LS páteře. Nemocní byli informováni o probíhající studii a podepsali informovaný souhlas.
Pacienti byli operováni v pronační poloze v doplňované celkové anestezii se svalovou relaxací a tracheální intubací. Výkon jsme prováděli pod clonou antibiotik ve standardním profylaktickém antibiotickém režimu a po aplikaci nízkomolekulárního heparinu k prevenci hluboké žilní trombózy. Kožní incize délky 1–2 cm z boku pacienta (strana byla volena podle toho, aby bylo možné snadněji proniknout interspinózním prostorem a vyhnout se crista ossis ilii) byla provedena podle zaměření prostoru operačním rentgenovým C-ramenem v boční a předozadní projekci. Přes incizi, podkožím a paravertebrálním svalem byl pod skiagrafickou kontrolou do příslušného interspinózního prostoru a co nejblíže k páteřnímu kanálu zaveden K-drát. K-drát pak sloužil jako vodič pro jednotlivé dilatátory a nakonec i odpovídající implantační tubus. Volba velikosti implantátu závisela na výšce interspinózního prostoru, byl vždy vybrán co nejmenší průměr, aby nedošlo ke kyfotizaci. In-Space je vyroben z PEEKu (poly-ether-ether-keton), má válcovitý tvar o průměru 8–16 mm (vždy po 2 mm) a délku 20 mm. Součástí jsou čtyři vysouvatelná titanová křídla k zajištění pozice (Obr. 1). Speciálním aplikátorem byla pak implantačním tubusem rozpěrka In-Space vložena do prostoru mezi processus spinosi. Pozice implantátu byla zajištěna rozvinutím křidélek zaklíněných z obou stran za trnové výběžky, pak byl aplikátor i s tubusem odstraněn, pouze rozpěrka zůstala v interspinózním prostoru (Obr. 2). Operační rána byla uzavřena kožními stehy.

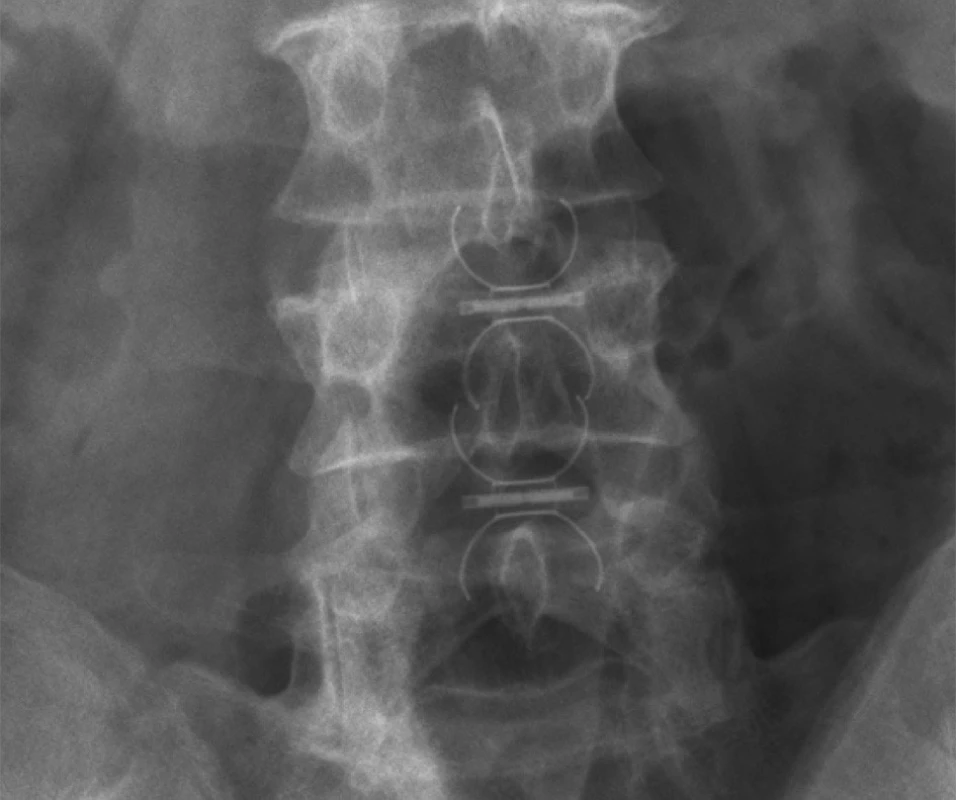
Všichni pacienti byli vertikalizováni, cvičili, posazovali se, chodili a byli propuštěni domů v průběhu druhého dne. Neměli žádná omezení pohybu ani zátěže ve srovnání s předoperačním stavem.
Kontrolní klinické, neurologické a skiagrafické statické a dynamické vyšetření bylo prováděno za 6–12 týdnů, 6 měsíců a 1 rok po operaci. Na skiagrafických snímcích LS páteře byla hodnocena pozice implantátu, ROM, SÚ a míra spondylolistézy nebo retrolistézy operovaného segmentu. Současně při každé kontrole hodnotili pacienti VAS pro axiální a kořenovou bolest a ODI. Chirurg hodnotil (Hodnocení chirurgem) v odstupu 6 a 12 měsíců efekt operace zvlášť na axiální bolesti a kořenové obtíže a ve srovnání s předoperačním stavem jako: 1. kompletní úlevu (kompletní úleva od axiálních bolestí nebo kořenových obtíží), 2. částečnou úlevu (zůstala část axiálních bolestí nebo kořenových obtíží), 3. nezměněno (obtíže související s onemocněním LS páteře byly srovnatelné s předoperačním stavem) a 4. zhoršeno (obtíže související s onemocněním LS páteře byly horší než před operací). Autoři vycházeli při tomto hodnocení z ODI, VAS, zhodnocení míry zlepšení neurologického stavu a názoru pacienta. VAS, ODI, ROM, SÚ a míra translačního posunu obratle vždy po 6 a 12 měsících od operace byly srovnány s předoperačními hodnotami a také vzájemně 6 a 12 měsíců po operaci. Klinický stav vyjádřený pomocí VAS, ODI a hodnocením chirurga 6 a 12 měsíců po operaci byl srovnán s ohledem na operační diagnózu, operovanou etáž a závislosti na pohlaví.
Od října 2008 do března 2010, tedy během 16 měsíců, autoři indikovali k operaci celkem 25 pacientů ve věku 25–73 let (průměrný věk 52,6 roku), z toho bylo 18 mužů a 7 žen. Vyhodnocení bylo provedeno v březnu 2011 a „follow-up“ činil 12–30 měsíců.
Jednoprostorovou operaci prodělalo 17 a dvouprostorovou 8 nemocných, celkem tedy bylo operováno 33 etáží. Segment L2/3 byl stabilizován v jednom případě, L3/4 v 11, L4/5 ve 20 případech a etáž L5/S1 jednou. Dominujícím nálezem byla dynamická spinální stenóza ve 30 segmentech, z toho se současnou degenerativní spondylolistézou I. stupně v devíti a s doprovodnou juxtafacetární cystou v sedmi případech, protruze disku byla důvodem k operaci ve třech segmentech. Nejmenší 8mm průměr rozpěrky In-Space byl implantován do 26 interspinózních prostorů a průměr 10 mm do sedmi.
Výsledky
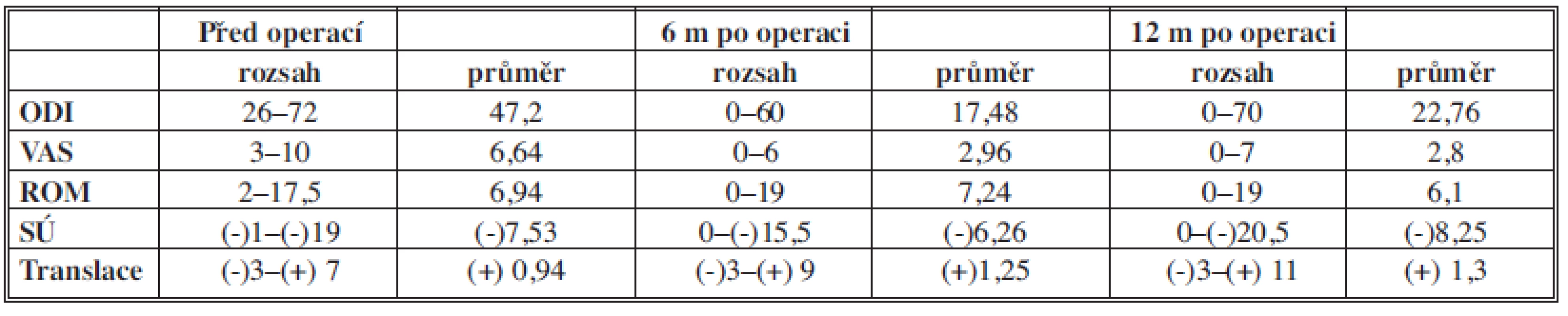
Rozsah hodnot a průměrné hodnoty (mean) ODI, VAS, ROM, SÚ a translace před operací a 6 a 12 měsíců po operaci jsou uvedeny v Tab. 1.
ODI
Wilcoxonovými párovými testy bylo prokázáno, že došlo ke statisticky významnému snížení hodnot ODI 6 i 12 měsíců po operaci (průměr 17,48 %, resp. 22,76 %) ve srovnání se stavem před operací (průměr 47,2 %). To znamenalo zlepšení ODI o 63 % po 6 měsících a o 52 % po 12 měsících ve srovnání s předoperačním stavem.
Zvýšení hodnot ODI 12 měsíců po operaci se srovnání s ODI 6 měsíců po operaci bylo statisticky významné.
VAS
Wilcoxonovými párovými testy bylo prokázáno, že došlo ke statisticky významnému snížení hodnot VAS 6 i 12 měsíců po operaci (průměr 2,96, resp. 2,8) ve srovnání se stavem před operací (průměr 6,64). To znamenalo zlepšení VAS o 55,4 % po 6 měsících a o 57,8 % po 12 měsících ve srovnání s předoperačním stavem.
ROM
Wilcoxonovými párovými testy bylo prokázáno, že došlo ke statisticky významnému snížení hodnot ROM ve 12. měsíci (průměr 7,24°) ve srovnání s 6. měsícem (průměr 6,1°).
SÚ
Wilcoxonovými párovými testy bylo prokázáno, že došlo ke statisticky významnému snížení lordózy v 6. měsíci (průměr -6,26o) ve srovnání s předoperačním stavem (průměr -7,53o). Současně nastalo statisticky významné zvýšení lordózy ve 12. měsíci (průměr -8,25o) ve srovnání se 6. měsícem po operaci.
Hodnocení chirurgem po 6 a 12 měsících od operace je uvedeno v Tab. 2.

Při srovnání závislosti hodnot VAS, ODI nebo Hodnocení chirurgem po operaci na pohlaví byly testy Mann-Whitney prokázány statisticky významně vyšší hodnoty VAS v 6. měsíci od operace u žen (průměr 4,29) ve srovnání s muži (průměr 2,44). Nebyla prokázána závislost na operační diagnóze nebo etáži.
Komplikace
Jedna pacientka udávala lokální bolestivost hřebene kosti kyčelní na místě přístupového kanálu. V jiném případě, v segmentu s degenerativní spondylolistézou, jsme pro recidivu obtíží po jednom roce provedli konverzi dynamické stabilizace na fúzi náhradou disku z laterálního transpsoatického přístupu. V dalším případě došlo k recidivě obtíží po dvou letech a příčinou byla progrese stenózy při ztrátě funkčnosti implantátu z důvodu jeho zanoření do spinózních výběžků s následným kalcifikovaným zapouzdřením. Provedena byla laminektomie s odstraněním interspinózní rozpěrky.
Nedošlo k dislokaci implantátu u žádného pacienta a nevyskytly se rané komplikace, jako jsou hematom nebo serom, nebo známky infekce.
Diskuze
Interspinózní rozpěrky se vzájemně liší svým designem, materiálem s rozdílnými vlastnostmi, způsobem implantace s různým stupněm invazivity a dále schopností zabránit předistrahování zadních struktur. Nejedná se tedy o jednotnou skupinu implantátů vzájemně zcela srovnatelnou. Přesto, podobný design a biomechanické vlastnosti jako rozpěrka In-Space má implantát Aperius nebo X-Stop.
Collignon s Fransenem na souboru 22 pacientů s lumbální stenózou referovali za 6 měsíců po perkutánní implantaci rozpěrky Aperius schopnost chůze na vzdálenost jednoho kilometru u 90 % nemocných (ve srovnání s 50 % nemocných před operací). VAS se snížilo v průměru o 3,5 bodu pro kořenové bolesti a 91 % pacientů bylo s operací spokojeno [8]. Soubor 152 pacientů s perkutánním zavedením implantátu Aperius prezentovali Nardi et al. Neprokázali žádné operační komplikace, operace trvala pro jednu etáž 8–14 minut a VAS pro lumbágo, kořenové bolesti i neurogenní klaudikace se signifikantně zlepšily [9].
V případech implantací otevřenou cestou bylo na kadaverech u rozpěrky X-Stop prokázáno, že dojde ke zvýšení plochy páteřního kanálu o 18 % a předozadního rozměru kanálu o 10 %. Plochy foramin byly větší o 25 % a jejich šíře dokonce o 41 %, překvapivě bez ovlivnění výšky [4]. Obdobně po aplikaci X-Stop, ale na klinickém souboru 26 operovaných a s využitím měření pomocí MR prokázali Siddiqui et al. zvětšení plochy foramen intervertebrale a páteřního kanálu [10]. Sobottke et al. prokázali měřením skiagrafických snímků zvětšení plochy, výšky a předozadního rozměru foramin u různých typů rozpěrek. Tyto uvedené výsledky pro X-Stop byly statisticky významně lepší než po implantaci odlišných typů rozpěrek Diam nebo Wallis [11, 12].
Randomizovanou multicentrickou studii s implantací interspinózní rozpěrky X-Stop u pacientů se stenózou páteřního kanálu provedli Zucherman et al. Po jednom roce prokázali 59% úspěšnost ve srovnání s 10% úspěšností konzervativně léčených nemocných [13]. I po dvou letech referovali ve skupině s implantátem statisticky významně výrazný prospěch ve srovnání se skupinou jen konzervativně léčených [14]. Kuchta et al. po dvou letech prokázali snížení VAS z 6,1 na 3,9 a ODI z 32,4 % na 20,3 %. Konstatovali, že interspinózní rozpěrka není vhodnou alternativou a nenahradí mikrochirurgickou dekompresi u pacientů s masivní stenózou páteřního kanálu a trvalou neurogenní klaudikací [15]. Rozpěrka měla dostatečný efekt u pacientů se stenózou páteřního kanálu i v případech současné degenerativní skoliózy zvláště tehdy, pokud Cobbův úhel axiální rotace páteře nepřesáhl 25° [16]. Naproti tomu v souboru Brussee et al. vyjádřilo výraznou spokojenost s výsledkem operace po implantaci X-Stop jen 31 % nemocných. Výraznější efekt referovali muži (45,5 %) ve srovnání se ženami (14 %) [17]. Verhoof et al. nedoporučili X-Stop pro pacienty s degenerativní spondylolistézou I. stupně (posun v průměru o 20 %), neboť u 56 % z nich v průběhu dvou let od operace museli provést operační dekompresi s posterolaterální fúzí [18].
Dosud byly prezentovány pouze dvě studie zkoumající vlastnosti a klinický efekt rozpěrky In-Space. Lazaro et al. provedli biomechanickou studii na lidské kadaverózní páteři a prokázali snížení ROM a rozsahu extenze po implantaci. Současně potvrdili, že extenze vede ke snížení výšky foramin u intaktní páteře, po implantaci rozpěrky byla tato redukce výšky statisticky významně méně výrazná. Zatížení kloubních facet bylo díky In-Space sníženo o 30 % ve flexi a o 69 % v extenzi, současně se normalizoval IAR (instantaneous axis of rotation) [3]. Mayer et al. referovali výsledky po dvou letech od implantace s uspokojivým efektem u 76 % pacientů, tedy v tomto procentu případů se autoři vyhnuli invazivnějším alternativním dekompresivním nebo stabilizačním procedurám. Neuváděli žádné operační komplikace [19].
Perkutánní aplikace interspinózní rozpěrky In-Space bez současné revize páteřního kanálu v sobě spojuje výhody dynamické stabilizace páteře s omezením extenze, snížením zatížení meziobratlových kloubů a zadní části disku s minimalizací operační traumatizace svalového aparátu. Současně je odbouráno riziko poranění nervových kořenů, rozvoje jizvy v páteřním kanálu a s tím spojené potenciální možnosti zhoršení neurologického stavu. Nenaplnily se obavy, že by interspinózní rozpěrka ovlivnila segmentální úhel páteře ve smyslu výraznější kyfotizace, patrně díky tomu, že při aplikaci je zachován interspinózní a zvláště supraspinózní vaz, které brání předistrahování zadních elementů. Tento pozitivní výsledek je ale současně umožněn korektní indikací, kdy žádný segment nevykazoval před operací kyfotické postavení. Známku „adjacent segment disease“ jsme dosud neprokázali u žádného našeho pacienta. Aplikace interspinózní rozpěrky automaticky neznamená, tak jako nakonec u všech operací pro degenerativní onemocnění, trvalý efekt operace. Ve dvou našich případech se po jednom a dvou letech ukázal vliv rozpěrky jako nedostatečný a byla provedena konverze na fúzi nebo prostá dekomprese.
Zatím nebyly popsány žádné revize po implantaci In-Space, s výjimkou zde referovaného pacienta. Barbagallo et al. referovali peroperační komplikace u 8 z 69 pacientů při implantaci rozpěrky X-Stop. Ve čtyřech případech došlo k dislokaci implantátu a ve čtyřech ke zlomení spinózního výběžku [20]. Později byly sledovány i spontánní zlomeniny spinózního výběžku L4 při aplikaci X-Stop do obou sousedících interspinózních prostor (sandwich phenomenon) u dvou nemocných [21]. Po šesti letech od implantace rozpěrky Coflex do L4/5 byla popsána oboustranná únavová zlomenina dolních kloubních výběžků L4 [22]. Potenciálním nebezpečím pro všechny rozpěrky válcovitého tvaru je postupná tlaková eroze přilehlých spinózních výběžků s následným zanořením implantátů a ztrátou jejich funkce [23]. K mírnému zanoření In-Space došlo pravděpodobně i u části našich pacientů, neboť mezi 6. a 12. měsícem se mírně snížil ROM a paradoxně se zvýraznila lordóza.
Závěr
- Perkutánní miniinvazivní aplikace interspinózní rozpěrky In-Space je šetrnou metodou dynamické stabilizace, která není provázena závažnými komplikacemi.
- V období 6 měsíců od implantace udávali pacienti zlepšení svého funkčního stavu vyjádřeného pomocí ODI o 63 % v průměru, ale po 12 měsících se efekt snížil. Pacienti udávali snížení intenzity axiální a kořenové bolesti za 6, resp. 12 měsíců po operaci v průměru o 55,4 %, resp. 57,8 %.
- Ve všech případech zůstal zachován lordotický sagitální úhel operovaného segmentu a rozsah pohybu z flexe do extenze byl implantací ovlivněn minimálně.
Doc. MUDr. Lumír Hrabálek, Ph.D.
Neurochirurgická klinika FN a LF UP
I. P. Pavlova 6
775 20 Olomouc
e-mail: lumir.hrabalek@seznam.cz
Sources
1. Mayer HM, Korge A. Microsurgical decompression of degenerative lumbar spinal stenosis. Eur Spine J 2009;18 : 1989–1990.
2. Mardjetko SM, Connolly PJ, Shott S.Degenerative lumbar spondylolisthesis: a meta-analysis of literature 1970–1993. Spine (Suppl) 1994;19 : 2256–2265.
3. Lazaro BCR, Brasiliense LBC, Sawa AGU, Reyes PM, Theodore N, Sonntag VKH, at al. Biomechanics of a novel minimally invasive lumbar interspinous spacer: effects on kinematics, facet loads, and foraminal height. Neurosurgery 2010;66 : 126–133.
4. Richards,JC, Majumdar S, Lindsey DP, Beaupré GS, Yerby SA. The treatment mechanism of an interspinous process implant for lumbar neurogenic intermittent claudication. Spine 2005;30 : 744–749.
5. Adamus M, Herold I, Trenkler Š, Koutná J, Kropáč A, Závada J. Klasifikace fyzického stavu nemocného podle ASA – dozrál čas na změnu? Anest intenziv Med 2007;18 : 9–23.
6. Carlsson AM. Assessment of chronic pain: I. Aspects of the reliability and validity of the visual analogue scale. Pain 1983;16 : 87–101.
7. Fairbank JCT, Pynsent PB. The Oswestry Disability Index. Spine 2000;25 : 2940–8.
8. Collignon F, Fransen P. Treatment of symptomatic degenerative lumbar spinal stenosis by a percutaneous stand-alone lumbar interspinous implant. Preliminary experience with the Aperius device. Neurochirurgie 2010;56 : 3–7.
9. Nardi P, Cabezas D, Rea G, Pettorini BL. Aperius PercLID stand alone interspinous system for the treatment of degenerative lumbar stenosis: experience on 152 cases. J Spinal Disord Tech 2010;23 : 203–207.
10. Siddiqui M, Karadimas E, Nicol M, Smith FW, Wardlaw D. Influence of X Stop on neural foramina and spinal canal area in spinal stenosis. Spine 2006;31 : 2958–2962.
11. Sobottke R, Schlutter-Brust K, Kaulhausen T, Rollinghoff M, Joswig B, Stutzer H, at al. Interspinous implants (X Stop, Wallis, Diam) for the treatment of LSS: is there a correlation between radiological parameters and clinical outcome? Eur Spine J 2009;18(10):1494–1503.
12. Hrabálek L, Novotný J, Koluchová J, Vaverka M, Kalita O, Langová K. Změny parametrů páteře po implantaci bederní interspinózní rozpěrky DIAM. Cesk Slov Neurol N 2009;72, 105 : 337–342.
13. Zucherman JF, Hsu KY, Hartjen ChA, Mehalic TF, Implicite DA, Martin MJ, at al. A prospective randomized multi-center study for the treatment of lumbar spinal stenosis with the X STOP interspinous implant: 1-year results. Eur Spine J 2004;13 : 22–31.
14. Zucherman JF, Hsu KY, Hartjen ChA, Mehalic TF, Implicite DA, Martin MJ, at al. A multicenter, prospective, randomized trial evaluation the X STOP interspinous process decompression system for the treatment of neurogenic intermittent claudication. Spine, 2005;30 : 1351–1358.
15. Kuchta J, Sobottke R, Eysel P, Simons P. Two-year results of interspinous spacer (X-Stop) implantation in 175 patients with neurologic intermittent claudication due to lumbar spinal stenosis. Eur Spine J 2009;18 : 823–829.
16. Rolfe KW, Zucherman JF, Kondrashov DG, Hsu KY, Nosova E. Scoliosis and interspinous decompression with the X-STOP: prospective minimum 1-year outcomes in lumbar spinal stenosis. Spine J 2010;10(11):972–978.
17. Brussee P, Hauth J, Donk RD, Verbeek ALM, Bartels RHMA. Self-rated evaluation of outcome of the implantation of interspinous process distraction (X-Stop) for neurogenic claudication. Eur Spine J 2008;17 : 200–203.
18. Verhoof OJ, Bron JL, Wapstra FH, Royen BJ. High failure rate of the interspinous distraction device (X-Stop) for the treatment of lumbar spinal stenosis caused by degenerative spondylolisthesis. Eur Spine J 2008;17 : 188.
19. Mayer HM, Zentz F, Siepe C, Korge A.Percutaneous interspinous distraction for the treatment of dynamic lumbar spinal stenosis and low back pain. Oper Orthop Traumatol 2010;22 : 495–511.
20. Barbagallo GM, Olindo G, Corbino L, Albanese V. Analysis of complications in patients treated with the X-Stop Interspinous Process Decompression System: proposal for a novel anatomic scoring system for patient selection and review of the literature. Neurosurgery 2009;65 : 111–119.
21. Barbagallo GM, Corbino LA, Olindo G, Foti P, Albanese V, Signorelli F. The „sandwich phenomenon“: a rare complication in adjacent, double-level X-stop surgery: report of three cases and review of the literature. Spine 2010;35:E96–100.
22. Chung KJ, Hwang YS, Koh SH. Stress fracture of bilateral posterior facet after insertion of interspinous implant. Spine 2009;34:E380–383.
23. Miller JD, Miller MC, Lucas MG. Erosion of the spinous process: a potential cause of interspinous process spacer failure. J Neurosurg Spine 2010;12 : 210–213.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2012 Issue 6
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Safety and Tolerance of Metamizole in Postoperative Analgesia in Children
-
All articles in this issue
- Meckel´s diverticulum in adults – our five-year experience
- Comparison of laparotomic and laparoscopic techniques for implantation of the peritoneal part of the shunt in the treatment of hydrocephalus
- Percutaneous interspinous dynamic stabilization (In-Space) in patients with degenerative disease of the lumbosacral spine – a prospective study
- Benign prostatic hyperplasia – awareness of the general public and quality of preventive care
- The significance of biological intracranial meningioma behaviour for their long-term management
- Laparoscopic appendectomy in pregnancy – a case report
- Treatment of an asymptomatic splenic cyst using percutaneous drainage
- Metastasis of breast cancer in gastointestinal tract – report of a case and review of the literature
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Treatment of an asymptomatic splenic cyst using percutaneous drainage
- Meckel´s diverticulum in adults – our five-year experience
- Laparoscopic appendectomy in pregnancy – a case report
- Percutaneous interspinous dynamic stabilization (In-Space) in patients with degenerative disease of the lumbosacral spine – a prospective study
