Současná léčba difuzních peritonitid – je kvadrantová laváž stále aktuální?
Current management of diffuse peritonitis – is postoperative continuous lavage still a relevant method of choice?
Introduction:
Diffuse peritonitis is a serious disease with rather poor therapeutic results. Management traditionally consists in the surgical treatment of its etiology, combined with targeted antibiotic therapy and complex intensive care of the patient. The basic procedure includes the identification and treatment of the origin of peritonitis, followed by thorough abdominal cavity toilet, lavage and drainage. There are currently two major procedures for carrying out complex surgical care of a patient suffering from diffuse peritonitis. The first one is primary sanation of the abdominal cavity, in which toilet, peroperative lavage and postoperative drainage is performed. The second procedure involves similar steps, but postoperative irrigation with saline or another solution is performed, usually over 24−48 hours – continuous lavage. Both procedures, albeit often modified, are still used in most surgical departments in the Czech Republic; therefore, we decided to compare them in terms of morbidity, mortality and hospital length of stay.
Method:
We conducted a prospective randomized study involving 55 patients with peritonitis operated on from 10/2012 to 4/2014. Whenever possible, we tried to use both methods alternately method regularly to enable randomization and ensure presentable outcomes.
Results:
No statistically significant difference related to morbidity, mortality and hospital length of stay was recorded in our group.
Conclusion:
Based on our results, we can state that both methods are equal and suitable for all types of diffuse peritonitis without any impact on mortality, morbidity and hospital length of stay.
Key words:
peritonitis – drainage − peritoneal lavage
Authors:
P. Špička 1; A. Gryga 2; T. Malý 1; Č. Neoral 1
Authors‘ workplace:
I. chirurgická klinika Fakultní nemocnice a Lékařské fakulty Univerzity Palackého, Olomouc
1; Chirurgické oddělení nemocnice Prostějov, SMN, a. s., člen skupiny Agel
2
Published in:
Rozhl. Chir., 2019, roč. 98, č. 1, s. 18-22.
Category:
Original articles
Overview
Úvod:
Peritonitida je závažné onemocnění s ne zcela uspokojivými výsledky léčby. Terapie již tradičně spočívá v kombinaci chirurgického ošetření příčiny zánětu pobřišnice, antibiotické terapie a komplexní intenzivní péče o nemocného. Prioritou je ošetření zdroje zánětu včetně toilety dutiny břišní s následnou laváží či drenáží břišní dutiny. Existují dva možné přístupy – primární sanace dutiny břišní s prostou pooperační drenáží břišní dutiny a kvadrantová laváž, probíhající většinou po dobu 48 hodin. Vzhledem ke skutečnosti, že na většině chirurgických pracovišť jsou obě metody stále užívány, rozhodli jsme se je porovnat ve vztahu k morbiditě, mortalitě a délce hospitalizace, tedy se snahou o výslednou formu jednoduchých a dobře interpretovatelných výstupů.
Metoda:
V období 10/2012–4/2014 jsme operovali 55 pacientů se známkami difuzní peritonitidy. Přestože výběr metody v praxi často ovlivňuje rozsah zánětu, snažili jsme se operační metody střídat bez ohledu na typ a rozsah zánětu, aby výsledek byl co nejobjektivnější.
Výsledky:
Nebyl zaznamenán statisticky významný rozdíl ve sledovaných veličinách, a to ani u mortality, morbidity či v délce hospitalizace.
Závěr:
Na základě našich výsledků lze konstatovat, že obě metody jsou z hlediska porovnávaných veličin vzájemně zcela rovnocenné, a lze je aplikovat pro všechny typy difuzních peritonitid bez jejich vlivu na mortalitu, morbiditu nebo délku hospitalizace.
Klíčová slova:
peritonitida – drenáž − peritoneální laváž
Úvod
Peritonitida, především difuzní peritonitida, je závažné onemocnění, u kterého nejsou, i přes rozšiřující se možnosti včasné diagnostiky a následné terapie, léčebné výsledky stále zcela uspokojivé, což je patrné jak u pacientů bez komorbidit, tak zejména u pacientů polymorbidních. Léčba spočívá v kombinaci chirurgického ošetření příčiny zánětu pobřišnice, celkové antibiotické terapie a komplexní intenzivní péče.
Základním chirurgickým postupem je ošetření zdroje zánětu, maximální toileta dutiny břišní a její drenáž. Existují dva postupy, které se v klinické praxi často překrývají. Prvním postupem je provedení pouhé drenáže po ošetření zdroje peritonitidy s dokonalou toiletou dutiny břišní. Uzávěr dutiny břišní může být primární či odloženou suturou. Druhou metodou je čtyřkvadrantová pooperační drenáž s laváží, která následuje po ošetření zdroje peritonitidy a po dokonalé toiletě dutiny břišní. Obvykle laváž probíhá 24−48 hodin. Drény jsou dány zvykle nad pravý lalok jaterní, nad slezinu, do malé pánve a k místu příčiny peritonitidy. Dutina břišní je poté primárně uzavřena. Do drénů je následně instilována proplachová tekutina, která posléze drény opět vytéká.
Ač je problematika léčby peritonitid stále aktuální a týká se bez výjimky všech chirurgických pracovišť, není v naší literatuře dostatek recentních literárních údajů týkajících se jednotlivých metod. Rozhodli jsme tedy tyto léčebné postupy porovnat. Abychom tak mohli učinit, vytvořili jsme dvě pomyslná ramena studie porovnávající obě léčebné metody nehledě na typ a tíži peritonitidy, celkový stav pacienta, jeho věk či operatéra.
Metoda
Studie byla prospektivní a bylo do ní zařazeno 55 pacientů s difuzním zánětem pobřišnice. Nemocní byli ošetřeni sanací dutiny břišní s drenáží nebo s kvadrantovou laváží. Primární sanací dutiny břišní s drenáží bylo z celkového počtu 55 ošetřeno 32 pacientů, kvadrantovou laváží bylo ošetřeno 23 pacientů. Do studie nebyli zařazeni pacienti, kteří byli operováni pro náhlou příhodu břišní se suspiciem na difuzní zánět pobřišnice, ale u kterých se peroperačně difuzní peritonitida neprokázala, a stejně tak byli ze studie vyloučeni pacienti operovaní chirurgy, kteří nebyli s postupem a cílem studie důsledně seznámeni. Hlavním kritériem indikace konkrétního operačního postupu nebyla tíže zánětu pobřišnice, naopak byla operační metoda systematicky střídána tak, jak pacienti do nemocnice přicházeli, přičemž rozhodnutí o konkrétním postupu bylo ponecháno na operatérovi.
U nemocného se známkami difuzní peritonitidy byla vždy po nezbytné přípravě provedena laparotomie, exsudát byl odebrán k mikrobiologickému vyšetření, byla ošetřena příčina difuzního zánětu pobřišnice s dokonalou toiletou břicha. Dutina břišní byla opakovaně vyplachována antiseptickým roztokem, v našem souboru roztokem Braunolu s fyziologickým roztokem v poměru 1 : 50, a to minimálně 1000 ml/pacienta, obvykle ale několikanásobkem tohoto množství, vždy se snahou dosáhnout čistého lavážního roztoku. Po odsátí veškeré tekutiny byla dutina břišní zadrénována buď k prosté drenáži, či k čtyřkvadrantové laváži. U nemocných s drenáží byly drény dány do místa původu peritonitidy, do malé pánve a dle nálezu do subfrenií. U kvadrantové laváže jsme po ošetření místa vzniku peritonitidy dali silné silastikové drény do čtyř kvadrantů dutiny břišní: do pravého horního subfrenia, další zprava do cavum Douglasi (CD) či do malé pánve, vlevo do levého subfrenia a další parakolicky vlevo nebo do CD. Dutinu břišní jsme následně uzavřeli a aplikovali po dobu 2 hodin Braunol s fyziologickým roztokem v poměru 1 : 50 v celkovém množství 500−1000 ml (tedy do každého drénu současně 125−250 ml roztoku), poté jsme ponechali drény 2 hodiny na spád a sledovali odpad z drénů, přičemž množství roztoku mělo přibližně odpovídat instilovanému množství. Laváž probíhala prvních 48 pooperačních hodin opakovaně. Pokud množství sekrece z drénů bylo výrazně nižší, byly drény ponechány na spád po delší dobu – nejčastěji se jednalo o prodloužení „evakuačního“ intervalu 2−3násobně – tak, aby bilance tekutin byly vyrovnány. Nedošlo-li k úpravě, resp. vyrovnání množství instilované a evakuované tekutiny cca po 6–10 hodinách, byla laváž obvykle ukončena. Po 48 hodinách byly všechny drény ponechány na spád a dle sekrece v průběhu dalších dní odstraněny.
Dutina břišní byla u 50 nemocných primárně uzavřena, u 5 nemocných byla operace ukončena laparostomií s plánem revize za 24–48 hodin, a to dle dalšího nálezu i opakovaně. Hodnotili jsme množství odpadu z drénů, charakter odpadu, barvu, zakalení. Pooperačně byly denně hodnoceny laboratorní hodnoty KO, urey, kreatininu, minerálů, zánětlivých parametrů, hodnoty IAP.
Kvalitativní data byla vyjádřena pomocí absolutních a relativních četností. Dva nezávislé výběry byly porovnány v kvalitativních veličinách pomocí Fisherova přesného testu. Kvantitativní veličiny byly prezentovány pomocí průměru, směrodatné odchylky (SD), minimální a maximální hodnoty a hodnoty mediánu. Normalita distribuce dat byla testována Shapiro-Wilkovým testem normality. Protože většina parametrů neměla normální rozdělení, byl pro porovnání skupin v ordinálních a kvantitativních znacích použit neparametrický Mann-Whitney U-test. Všechny testy byly provedeny na hladině statistické významnosti 0,05.
Výsledky
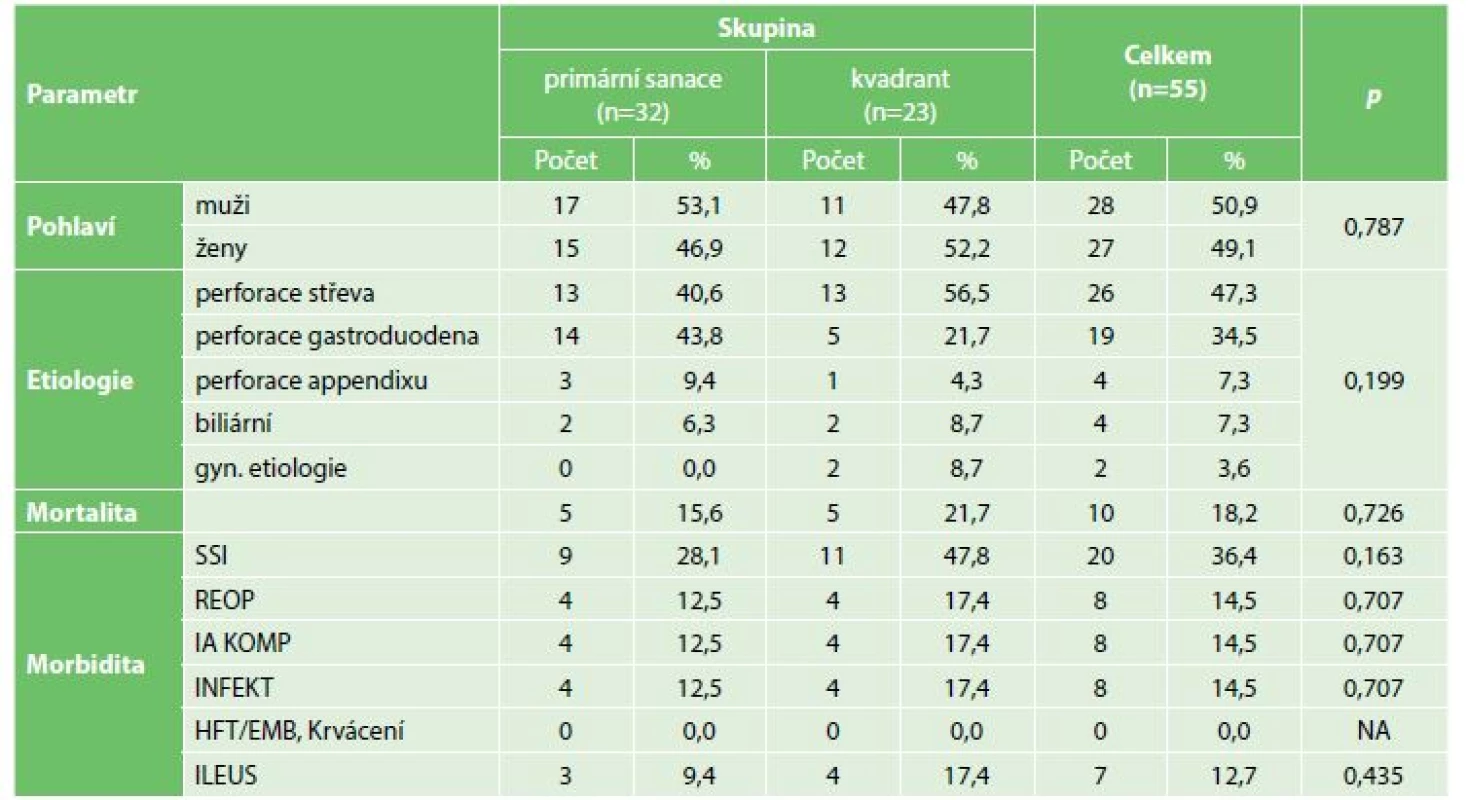
Porovnávali jsme prospektivně dvě skupiny pacientů, ošetřených na chirurgickém oddělení Nemocnice v Prostějově od října 2012 do dubna 2014. Do studie bylo zařazeno 55 pacientů s difuzním zánětem pobřišnice. Ošetřeni byli buď sanací dutiny břišní s prostou drenáží (n=32), nebo s kvadrantovou laváží (n=23). Srovnali jsme ve skupinách příčiny vzniku difuzní peritonitidy a jako hlavní kritéria jsme stanovili mortalitu, morbiditu a délku hospitalizace pacientů.
Co se etiologie peritonitid týče, v souboru dominovaly perforace střeva při akutní divertikulitidě, fisurace maligního tumoru tlustého střeva, iatrogenní perforace při koloskopii nebo výjimečně nepoznané poranění při operaci – celkově 47,2 %. Druhou nejpočetnější skupinou byly perforace gastroduodena při vředové chorobě, celkově 34,5 %. Další skupinou byly peritonitidy způsobené pokročilým zánětem červovitého přívěsku, kterých bylo 7,3 %. Biliární etiologie peritonitidy, nejčastěji při pokročilém zánětu žlučníku, méně často při biliárním leaku po cholecystektomii, byly u 7,3 % nemocných. U dvou nemocných bylo příčinou peritonitidy gynekologické onemocnění − 3,6 % (Graf 1,2,3).
Příčiny vzniku difúzní peritonitidy celkově
Graph 1: Etiology in all patients operated on for peritonitis
(N=55)

Příčiny vzniku difúzní peritonitidy ve skupině kvadrantových laváží
Graph 2: Etiology in the “quadrant continuous lavage”
group (N=23)

Příčiny vzniku difúzní peritonitidy u pacientů s primární sanací dutiny břišní
Graph 3: Etiology in the “primary sanation group” (N=32)

Hodnotili jsme 30denní úmrtnost nemocných ošetřených jednotlivými metodami. Počet úmrtí ve skupině primární sanace byl 5 z celkového počtu 32, což odpovídá 15,6 %. Počet úmrtí ve skupině pacientů ošetřených kvadrantovou laváží byl také 5 z 23 nemocných (21,6 %). Celkově došlo v obou skupinách k 10 úmrtím, což odpovídá 18,2 % pacientů. Dle výsledků Fisherova přesného testu jsme došli k hodnotě p=0,726, z čehož vyplývá, že v případě mortality nebyl zaznamenán statisticky významný rozdíl v letalitě mezi oběma metodami.
V případě morbidity jsme hodnotili pooperační krvácení, ranou infekci (SSI), intraabdominální infekční komplikace, jiné infekční komplikace (plicní infekci, močovou infekci, katétrovou infekci), hlubokou žilní trombózu, plicní embolii a pooperační poruchu pasáže vyžadující chirurgickou intervenci.
Nezaznamenali jsme žádné závažné krvácení vyžadující intervenci ani v jedné z obou skupin, ani žádnou trombembolickou komplikaci.
Ranou infekci jsme měli u 9 nemocných po operaci s prostou drenáží, což je 28,1 %. Ve skupině nemocných léčených čtyřkvadrantovou laváží byla raná infekce u 11 nemocných (47,8 %). Celkově se SSI projevily v obou skupinách u 36,4 % nemocných. Dle výsledku Fisherova přesného testu jsme došli k hodnotě p=0,163, z čehož vyplývá, že v případě SSI nebyl zaznamenán statisticky významný rozdíl v obou skupinách.
Celkem bylo reoperováno 8 nemocných (14,5 %), 4 nemocní ve skupině s prostou drenáží (12,5 %) a 4 nemocní ve skupině kvadrantových laváží (17,4 %). Aplikovali-li jsme Fisherův test u této zkoumané modality, došli jsme k hodnotě p=0,707, z čehož opět vyplývá, že ani v případě nutnosti reoperace po primárním ošetření difuzní peritonitidy nebyl zaznamenán statisticky významný rozdíl v obou skupinách.
Intraabdominální komplikace (IA KOMP) jsme ve skupině primární sanace měli u 4 nemocných (12,5 %), ve skupině kvadrantových laváží také u 4 nemocných (17,4 %). Celkově se tato komplikace vyskytla u 8 pacientů (14,5 %). Ve valné většině těchto případů (87,5 % IA KOMP) nebyla nutná reoperace, řešením byla drenáž, nejčastěji ve formě radiologické intervence, nebo drenáž per anum s cílenou ATB terapií. Při aplikaci Fisherova přesného testu jsme došli k hodnotě p=0,707, z čehož vyplývá, že ani v případě intraabdominálních komplikací nebyl zaznamenán statisticky významný rozdíl v obou skupinách.
Jinou infekci (plicní, močovou, katétrovou) jsme zaznamenali ve skupině primární sanace celkově u 4 pacientů (12,5 %), ve skupině kvadrantových laváží taktéž u 4 pacientů (17,4 % pacientů ve skupině kvadrantových laváží). Při aplikaci Fisherova přesného testu jsme došli k hodnotě p=0,707, z čehož vyplývá, že v případě jiných infekčních komplikací nebyl zaznamenán statisticky významný rozdíl v obou skupinách.
Nezaznamenali jsme žádné závažné krvácení vyžadující intervenci ani v jedné z obou skupin ani žádnou trombembolickou komplikaci.
Pooperační poruchu pasáže s nutností reintervence jsme zaznamenali v případě primární sanace u 3 pacientů (9,4 %), ve skupině kvadrantové laváže u 4 pacientů (17,4 %), celkově v obou skupinách ve 12,7 % případů. U těchto nemocných byla indikací k revizi obvykle progredující distenze břicha s odchodem střevního odpadu z nazogastrické sondy nereagující na maximální dávku prokinetik, s rostoucí hodnotou IAP a s počínajícími orgánovými dysfunkcemi. Při aplikaci Fisherova přesného testu jsme došli k hodnotě p=0,435, z čehož vyplývá, že v případě pooperační poruchy pasáže nebyl zaznamenán statisticky významný rozdíl v obou skupinách (Tab. 1).
Tab. 1: Summary of examined parameters in both groups
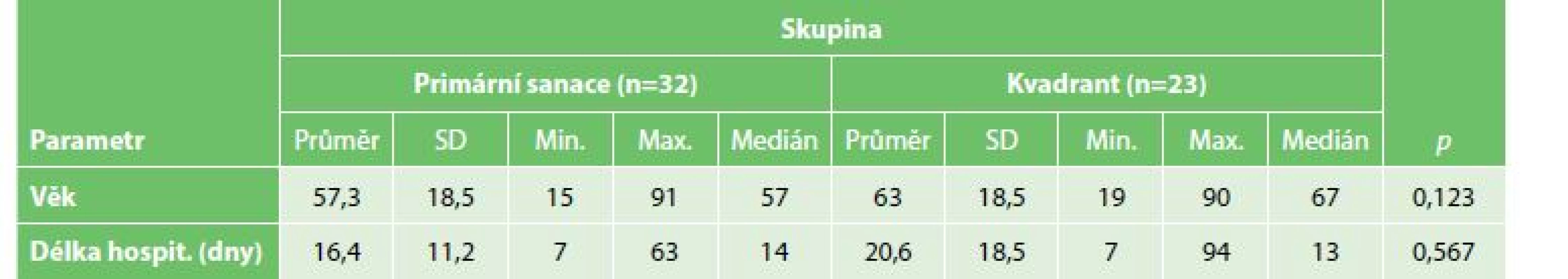
Délka hospitalizace byla v obou skupinách průměrně 18,2 dne, ve skupině primární sanace měl medián hodnotu 14 dní s rozmezím od 7 do 63 dnů. Ve skupině kvadrantové laváže byl medián 13 dní s rozmezím od 7 do 94 dnů. Při aplikaci Mann-Whitneyho U-testu jsme došli k hodnotě p=0,567, z čehož vyplývá, že ani v případě délky hospitalizace nebyl zaznamenán statisticky významný rozdíl v obou skupinách (Tab. 2).
Tab. 2: Hospital length of stay and age in each group
Diskuze
Velké studie na podobné téma probíhaly ve světě v 80. a 90. letech minulého století, ale výsledky byly často protikladné. Na základě studia literatury jsme si dovolili výsledky rozdělit do tří skupin. Do první skupiny lze zařadit studie, dle kterých je každá metoda určena pro jiný typ pacientů – primární sanace dutiny břišní je určena spíše pro pacienty s lehčím typem difuzní peritonitidy, naopak smysl kvadrantové laváže je shledáván zejména v případě těžké sterkorální peritonitidy [1,2,3,4]. Další skupinou jsou práce, které z hlediska výsledků nečiní rozdíly mezi terapeutickými metodami, ale vzhledem k výrazným vedlejším negativním účinkům či komplikacím favorizují primární sanaci na úkor pooperační kvadrantové laváže [5,6]. Ve třetí skupině jsou zejména zahraniční práce, dle kterých jsou obě metody, co se výsledku týče, rovnocenné a vzájemně nahraditelné [7,8].
Již dle výše uvedeného rozdělení do jednotlivých skupin lze najít námitky proti jednotlivým postupům. U primární sanace je stále zvažována dostatečnost tohoto postupu, kdy za zlatý standard léčby difuzní peritonitidy je považována laváž dutiny břišní a neprovedení pooperační laváže je některými školami uváděna jako významná nedostatečnost [9]. Naopak u pooperační laváže je jako negativum zmiňována obecně složitější pooperační péče o pacienty, dále přítomnost preformovaných tras, kterými lavážní tekutina protéká, a nedostává se tak do prostorů dutiny břišní např. mezi střevní kličky, kde může dojít ke vzniku mezikličkových abscesů. Také se popisuje zvýšení nitrobřišního tlaku s retencí lavážní tekutiny a s její obtížnou evakuací či poruchy hojení anastomóz a vyšší počet leaků [10]. Další popisovanou nevýhodou je přesun intra a extracelulární tekutiny s poruchou iontogramu, ztráta bílkovin a protilátek bílkovinné povahy a jejich nedostatek při imunitní odpovědi [11,12]. Některé tyto námitky je velmi obtížné vyvrátit nebo potvrdit a výsledky jejich sledování pravdivě vyhodnocovat, jelikož doba pooperační laváže je v současné době natolik krátká, že obvykle nedojde k registrovatelné změně sérových hladin zkoumaných veličin, kterou by bylo možno dát do souvislosti pouze s tou kterou metodou ošetření difuzní peritonitidy. Samostatnou kapitolou je otázka roztoku, který se užije k laváži, a to jak peroperační, tak pooperační. V úvodu byla opakovaně popisována pozitivní úloha lokální ATB terapie ve formě laváží [13,14,15,16]. V současné době již není laváž s antibiotiky obecně doporučována, nyní dominuje laváž roztoky s antiseptikem či pouze salinický roztok bez dalších přísad, jelikož existuje řada prací, které výhody antiseptik oproti salinickým roztokům minimalizují, nebo dokonce odmítají [17,18]. Operačních postupů při ošetření difuzích peritonitid je i v současné době celá řada, kromě námi zkoumaných postupů lze aplikovat i další, např. plánovaná relaparotomie s aplikací různých dočasných uzávěrů dutiny břišní či relaparotomie on demand. V poslední době se stále častěji využívá při léčení difuzních peritonitid aplikace abdominálního V.A.C. systému, který aktivně odsává reziduální kolekce sekretu z dutiny břišní a současně se jedná o plánované relaparotomie. Jako další možnost léčení difuzních peritonitid je uváděn čistě laparoskopický přístup či laparoskopická laváž s nebo i bez resekce zdroje difuzní peritonitidy [19,20,21]. Z literatury a výše uvedených faktů je zřetelné, že difuzní peritonitida vyžaduje vždy individuální přístup, který je zcela závislý na rozhodnutí chirurga, zvyklostech pracoviště a hlavně na závažnosti a rozsahu peritonitidy.
Závěr
Ošetření pacientů s difuzním zánětem pobřišnice je součástí běžné praxe většiny lůžkových chirurgických pracovišť. Závažnost onemocnění je dána stále vysokou hodnotou mortality, morbidity, délkou hospitalizace a celkovou ekonomickou a sociální zátěží u těchto nemocných. Z literatury a výše uvedených faktů je zřetelné, že difuzní peritonitida vyžaduje vždy individuální přístup, který je zcela závislý na rozhodnutí chirurga, zvyklostech pracoviště a v neposlední řadě i vážnosti a rozsahu peritonitidy. Rozhodli jsme se dva léčebné postupy porovnat. Na základě našich výsledků můžeme konstatovat, že primární sanace dutiny břišní s prostou drenáží dutiny břišní a metoda sanace dutiny břišní s následnou pooperační laváží jsou metody z hlediska porovnávaných veličin vzájemně zcela rovnocenné. Aplikovanými testy nebyly prokázány statisticky významné rozdíly mezi pacienty s primární sanací a pacienty operovanými metodou kvadrantové laváže v žádném testovaném parametru, všechny p-hodnoty jsou vyšší než 0,05. Lze tedy pro všechny typy difuzních peritonitid rovnocenně aplikovat obě zkoumané metody bez jejich vlivu na mortalitu, morbiditu nebo délku hospitalizace.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Petr Špička
I. chirurgická klinika FN a LF Univerzity Palackého
Olomouc
e-mail: petr.spicka@fnol.cz
Sources
-
Leiboff AR, Soroff HS. The treatment of generalized peritonitis by closed postoperative peritoneal lavage. A critical review of the literature. Arch Surg 1987;122 : 1005−10.
-
McKenna JP, Currie DJ, MacDonald JA, et al. The use of continuous postoperative peritoneal lavage in the management of diffuse peritonitis. Surg Gynecol Obstet 1970;130 : 254−8.
-
Winkeltau G, Winkeltau GU, Klosterhalfen B, et al. [Differential surgical therapy in diffuse peritonitis]. In German. Chirurg 1992;63 : 1035−40.
-
Fischer J, Bachleda P, Fischer M. [Postoperative lavage in diffuse peritonitis] In Czech Rozhl Chir 1986;65 : 465−71.
-
Hallerbäck B, Andersson C, Englund N, et al. A prospective randomized study of continuous peritoneal lavage postoperatively in the treatment of purulent peritonitis. Surg Gynecol Obstet 1986;163 : 433−6.
-
O’Brien PE, Tait N, Bushell M. Management of diffuse peritonitis by prolonged postoperative peritoneal lavage. Aust N Z J Surg 1987;57 : 181−4.
-
Schwarz A, Bölke E, Peiper M, et al. Inflammatory peritoneal reaction after perforated appendicitis: continuous peritoneal lavage versus non lavage. Eur J Med Res 2007;12 : 200−5.
-
Berger D, Buttenschoen K. Management of abdominal sepsis. Langenbecks Arch Surg 1998;383 : 35−43.
-
Jennings WC, Wood DC, Guernsey JM. Continuous postoperative lavage in the treatment of peritoneal sepsis. Dis Colon Rectum 1982;25 : 641−3.
-
Kumar GV, Smile SR, Sibal RN. Postoperative peritoneal lavage in generalised peritonitis. Prospective analysis. Int Surg 1989;74 : 20−2.
-
Balafa O, Halbesma N, Struijk DG, et al. Peritoneal albumin and protein losses do not predict outcome in peritoneal dialysis patients. Clin J Am Soc Nephrol 2011;6 : 561−6.
-
Dong J, Chen Y, Luo S, et al. Peritoneal protein leakage, systemic inflammation, and peritonitis risk in patients on peritoneal dialysis. Perit Dial Int 2013;33 : 273−9.
-
Rivlin ME, Hunt JA, Rubin A. Continual postoperative antibiotic peritoneal lavage in diffuse peritonitis complicating cesarean section. J Reprod Med 1984;29 : 173−8.
-
Antos F Leffler J, Nahodil V. [Advantages of Noxyflex in the treatment of severe diffuse peritonitis.] In Czech. Rozhl Chir 1986;65 : 472−5.
-
Woltmann A, Schult M, Schiedeck T, et al. [Peritoneal lavage in standardized peritonitis models] In German. Zentralbl Chir 1999;124 : 195−8.
-
Grund KE. Chirurgische Probleme Der Peritonitis. Behandlung der Peritonitis, 67-86, W. Zuckschwerdt Verlag, München, 1981.
-
Vallance S, Waldron R. Antiseptic vs. saline lavage in purulent and faecal peritonitis. J Hosp Infect 1985;6 Suppl A:87−91.
-
Araujo ID, Grossi GC, Diniz SO, et al. Effects of the povidone-iodine (PVPI) in treatment of bacterial peritonitis induced in rats. Acta Cir Bras 2010;25 : 322−7.
-
Güsgen C, Schwab R, Willms A. Therapy concepts for diffuse peritonitis: When laparoscopic lavage and when open abdomen? Chirurg 2016;87 : 34−9.
-
Angenete E, Thornell A, Burcharth J, et al. Laparoscopic lavage is feasible and safe for the treatment of perforated diverticulitis with purulent peritonitis: The first results from the randomized controlled trial DILALA. Ann Surg 2016;263 : 117−22.
-
Liang S, Russek K, Franklin ME Jr. Damage control strategy for the management of perforated diverticulitis with generalized peritonitis: laparoscopic lavage and drainage vs. laparoscopic Hartmann’s procedure. Surg Endosc 2012;26 : 2835−42.
Labels
Surgery Orthopaedics Trauma surgeryArticle was published in
Perspectives in Surgery

2019 Issue 1
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
-
All articles in this issue
- Obstrukce tlustého střeva nádorem – co je prioritou léčby?
- Timing ERCP u akutní biliární pankreatitidy
- Současná léčba difuzních peritonitid – je kvadrantová laváž stále aktuální?
- Spontánní retroperitoneální hematom – naše zkušenosti s aktivním chirurgickým přístupem
- Mezenteriální divertikly tenkého střeva jako příčina náhlé příhody břišní
- Náhlé příhody břišní u pacientů s Crohnovou chorobou − kazuistiky
- Náhlé příhody břišní u drogově závislých
- Perspectives in Surgery
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Spontánní retroperitoneální hematom – naše zkušenosti s aktivním chirurgickým přístupem
- Mezenteriální divertikly tenkého střeva jako příčina náhlé příhody břišní
- Timing ERCP u akutní biliární pankreatitidy
- Současná léčba difuzních peritonitid – je kvadrantová laváž stále aktuální?
