-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Intoxikace theofylinem – kazuistika a přehled literatury
Theophylline poisoning – case report and review of literature
A case report and a literature research focused on theophylline intoxication is presented. There is a high risk of theophyllin overdosing due to its narrow therapeutic range. The intoxication can cause a life threatening state requiring adequate treatment. Gastrointestinal and cardiovascular symptoms are the most frequent. Tachyarrhythmias respond to betablockers: titration of intravenous esmolol may be advantageous in a haemodynamically unstable patient. Therapy is directed by symptom severity and theophyline plasma level.
Keywords:
theophylline – intoxication – esmolol
Autoři: Zimmer Michal; Šrámek Vladimír; Suk Pavel
Působiště autorů: Anesteziologicko-resuscitační klinika, Fakultní nemocnice u svaté Anny v Brně
Vyšlo v časopise: Anest. intenziv. Med., 25, 2014, č. 5, s. 360-366
Kategorie: Intenzivní medicína - Kazuistika
Souhrn
Předkládáme kazuistiku a přehled literatury se zaměřením na intoxikaci theofylinem. Úzké terapeutické rozmezí theofylinu s sebou přináší riziko předávkování, a v závislosti na tíži symptomů tak představuje život ohrožující stav s nutností adekvátní terapie. Gastrointestinální a kardiovaskulární obtíže dominují. Tachyarytmie reagují na podání betablokátorů, podání esmololu může být u nestabilního nemocného s výhodou. Důležitou roli ve zvolení správné léčby má vedle tíže symptomů hlavně stanovení hladiny theofylinu.
Klíčová slova:
theofylin – intoxikace – esmololÚVOD
Theofylin [1] je xanthinový derivát extrahovaný z čajových lístků počátkem 20. století. V praxi je dostupný samostatný nebo jako molekulový komplex složený z theofylinu a etylendiaminu (edaminu) v poměru 2 : 1-aminophyllin. Tato forma zajišťuje vyšší rozpustnost ve vodě a po podání do organismu rychlý rozklad na farmakologicky účinný theofylin.
Je to bronchodilatans, indikací k podání je léčba nebo prevence astma bronchiale, spastických forem chronické obstrukční plicní nemoci nebo idiopatické apnoe novorozenců.
V plazmě je 40–60 % vázáno na proteiny, distribuční objem je 0,50 l/kg. Až 90 % léku je metabolizováno v játrech, zbylá část je v nezměněné formě vyloučena ledvinami. Poločas je cca 3–4 hodiny. Clearance theofylinu získaná ze studií u jinak zdravých nekuřáků trpících astmatem je přibližně 0,40 l/kg/hod. Je ovlivněna faktory působícími na jaterní enzymy především na cytochrom P450 (CYP), konkrétně CYP 1A2. Nikotin a benzoové uhlovodíky vedou k indukci jaterních enzymů, u kuřáků je tedy clearance theofylinu zvýšena. Hepatopatie různé etiologie včetně srdečního selhávání vedou naopak k poklesu clearance. Při virových infekcích je metabolismus theofylinu inhibován působením interferonu.
Bronchodilatační účinek je přičítán antagonistickému působení na adenozinových receptorech, inhibici fosfodiesterázy 4. typu a fosfatidylinositol-3-kinázy. V rámci respiračního systému dále dochází k modifikaci mukociliární clearance dýchacích cest, snížení plicní vaskulární rezistence, redukci únavnosti dýchacího svalstva a stimulaci dechového centra. Mezi kardiovaskulární účinky patří ovlivnění/zvýšení srdeční frekvence a kontraktility. Podkladem je nárůst produkce endogenních katecholaminů a působení na β1a β2 receptory. Theofylin výrazně stimuluje centrální nervovou soustavu, zvyšuje tvorbu žaludeční šťávy a snižuje tonus dolního jícnového svěrače v zažívacím traktu. Má účinky imunomodulační, protizánětlivé a diuretické.
KAZUISTIKA
Astenická pacientka (74 let, 59 kg) byla přivezena rychlou záchrannou službou na urgentní příjem fakultní nemocnice pro dušnost, tachykardii a bolesti břicha se zvracením. Je při vědomí, lehce agitovaná, spontánně ventilující, s normální saturací na oxygenoterapii obličejovou maskou, dýchání je poslechově alveolární s ojedinělými chrůpky při plicních bazích, krevní tlak 140/90 mm Hg, srdeční frekvence v rozmezí 130–140/min, podle EKG jde o fibrilaci síní. Při fyzikálním vyšetření dominuje palpační citlivost břicha s maximem v epigastriu a hepatomegalie. Pacientka je bez peritoneálních příznaků, peristaltika však slyšet není. Subjektivně si stěžuje na dušnost, palpitace, týden trvající bolesti břicha, nauzeu a zvracení. Patologickou příměs neguje. Poslední dny se přidala zácpa.
Přímá anamnéza od pacientky byla získána obtížně, léčí se s “průduškami“, další informace byly doplněny z dokumentace a následně od rodiny. Pacientka je kuřačka s chronickou obstruktivní plicní nemocí. Trpí chronickou hepatopatií toxonutritivní etiologie, v minulosti absolvovala odvykací léčbu pro abúzus alkoholu a opakované delirantní stavy. Byla hospitalizována pro flutter síní vzniklý v souvislosti s hypokalémií. Byla léčena pro dyspepsie, bolesti břicha a průjmy v kombinaci s deliriem, což bylo uzavřeno jako gastroenteritida. Farmakologická anamnéza z předchozí dokumentace: Betalok, Flavobion, Kalnormin, Quamatel, analgetika.
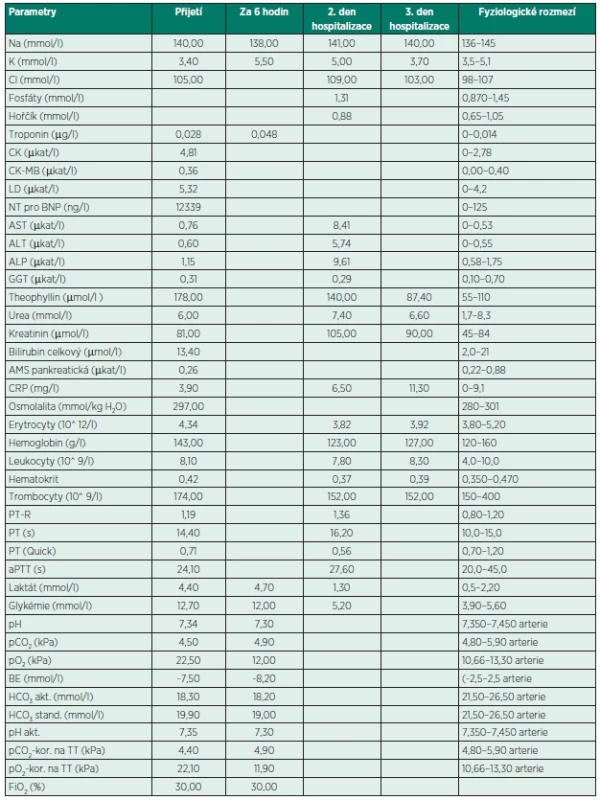
Byla provedena další doplňující vyšetření a laboratorní odběry (tab. 1).
Echokardiografie: dilatace levostranných srdečních oddílů, stěna levé komory bez hypertrofie, difuzní hypokontraktilita, globální ejekční frakce 25 %, mitrální regurgitace 3. stupně, trikuspidální regurgitace 2. stupně, středně významná plicní hypertenze (vyšetření provedeno při tachykardii 130–140/min), echokardiografie před 6 lety s normálním nálezem.
Ultrasonografie břicha: hraniční velikost jater, jinak fyziologický nález.
Bočný snímek břicha: bez přítomnosti volného plynu v dutině břišní či hladin tekutiny ve střevních kličkách.
Primární diferenciální diagnóza stanovená na urgentním příjmu zahrnuje srdeční selhávání a náhlou příhodu břišní (NPB).
Chirurgické vyšetření ve shodě s doplňujícími vyšetřeními neprokazuje NPB. Stav naopak imponuje jako srdeční selhávání při déletrvající tachyarytmii.
Po doplnění anamnézy od rodiny je zajímavá především část farmakologická. Pacientka užívá theofylinový preparát a podle sdělení rodiny si dávkování „řídí sama“. Laboratoří byla proto dodatečně stanovena hladina theofylinu: 178 µmol/l (terapeutické rozmezí je 55–110 µmol/l, respektive 10–20 mg/l). Tato informace nás přivádí k podezření na intoxikaci theofylinem.
DISKUSE
Stanovení diagnózy intoxikace theofylinem
Obecně jsou příčiny intoxikace různorodé. Objevuje se jako komplikace terapie v indikacích uvedených výše. Byly popsány kazuistiky záměny s jinými léky podobného názvu. Je třeba myslet na možné lékové interakce (tab. 2). Akutní intoxikace po jednotlivé dávce je obvykle výsledkem sebevražedného pokusu nebo náhodného pozření, se kterým se setkáme především u dětí. Nežádoucí symptomy jsou podmíněny mechanismy, které odpovídají za farmakologické účinky.
Tab. 2. Lékové interakce theofylinu 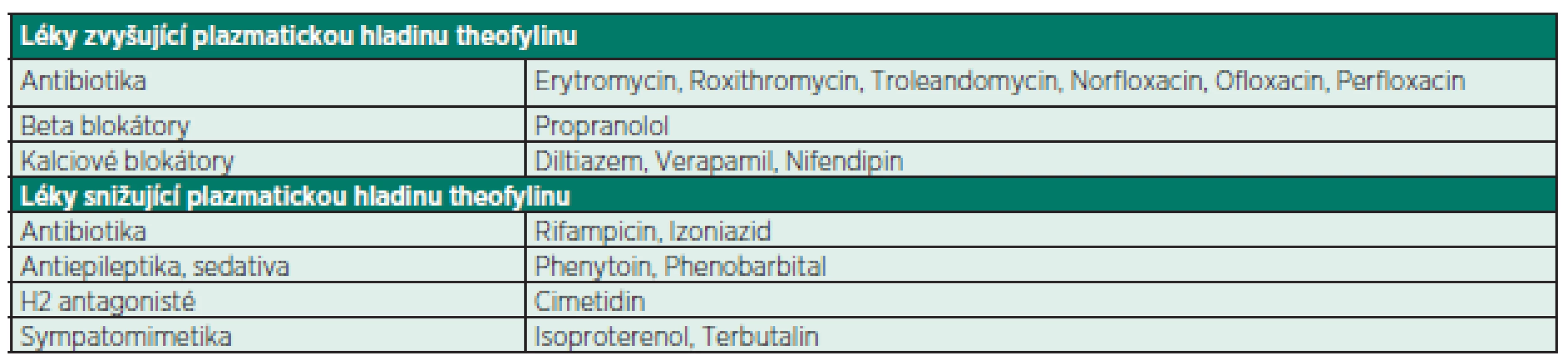
Symptomy
Tíže symptomů [2] a plazmatická koncentrace theofylinu vykazují závislost, korelace je ale varia-bilní. Výskyt nežádoucích příznaků je nejčastěji spojen s hladinami vyššími než 25 mg/l (137,5 µmol/l), četnost konvulzivních stavů roste při překročení 50 mg/l (275 µmol/l). Byly však popsány případy, kdy vysoké plazmatické hladiny theofylinu nevedly k rozvoji nežádoucích kardiovaskulárních ani neurologických příznaků. Akutní intoxikace s maximální plazmatickou koncentrací theofylinu nižší než 100 mg/l (550 µmol/l), je obvykle spojena s menším výskytem závažných symptomů ve srovnání s intoxikací chronickou, kdy jsou naopak život ohrožující příznaky přítomny již při hladinách přes 30 mg/l (165 µmol/l). Závažnost chronických otrav je ovlivněna komorbiditami a stářím pa-cienta (rizikový věk je nad 60 let).
Přehled symptomů podle orgánových systémů
- Gastrointestinální příznaky: nauzea, zvracení (relativně konstantní, vzniká bez ohledu na cestu podání, je výsledkem iritace prodloužené míchy, často je násilné a protrahované, může být s příměsí krve v důsledku erozí žaludeční sliznice), anorexie, průjmy, bolesti břicha lokalizované zejména do epigastria.
- Kardiovaskulární příznaky: palpitace, hypotenze, sinusová tachykardie, supraventrikulární a ventrikulární tachykardie, komorová fibrilace, zástava oběhu.
- Neurologické příznaky: neklid, nespavost, místy naopak ospalost, hyperaktivita, rozrušení až dráždivost, tinnitus, apatie, bolesti hlavy, hyperreflexie, třes, konvulze (často rezistentní k terapii), kóma.
- Laboratorní příznaky: vzestup plazmatické hladiny mastných kyselin, hypokalémie, hypofosfatémie, hypomagnezémie, hyperkalcémie, elevace kreatinkinázy a myoglobinu, leukocytóza, hyperglykémie, respirační alkalóza, metabolická acidóza, elevace jaterních enzymů především aspartátaminotransferázy, albuminurie.
- Ostatní: rhabdomyolýza, dehydratace, akutní renální selhání, hypersenzitivní reakce (urtikárie, generalizovaný pruritus, angioedém, dermatitidy kontaktního typu – vznikají především na podkladě přecitlivělosti k ethylendiaminu), SIADH.
Rychlé intravenózní podání aminofylinu může být spojeno s projevy typu ospalosti, slabosti, bolestí hlavy, palpitací, synkopy, bolestí na hrudi, kožního „flushe“, závažné bradykardie, předčasných komorových stahů, hypotenze až srdeční zástavy. Fatální komplikace po intravenózním podání se vyskytují po velkých dávkách aminofylinu u pacientů s renálními, hepatálními a kardiovaskulárními komorbiditami. U ostatních pacientů se jako stěžejní faktor, podporující vznik závažných komplikací, jeví rychlost intravenózního podání.
Vzhledem k fyzikálnímu nálezu agitované pacientky s bolestmi břicha, zvracením, známkami srdečního selhávání, tachyarytmií, korelujícím výsledkům doplňujících i laboratorních vyšetření a anamnézy je stanovena pracovní diagnóza intoxikace theofylinem.
Léčba intoxikace
Terapie zahrnuje několik postupů [3–6]:
- podpůrná terapie,
- metody prevence další absorpce – specifika,
- podpora eliminace,
- farmakologická léčba.
1. Podpůrná terapie
Zahrnuje kontrolu základních životních funkcí, monitorování pacienta, zajištění cévního přístupu a infuzní terapie.
Důležité je stanovení plazmatické koncentrace theofylinu a následné dynamiky. Prvořadý význam má příjmová hladina. Frekvence dalších kontrol je otázkou názoru. Závisí na množství požitého theofylinu, klinickém stavu pacienta, jeho progresi a použitých terapeutických postupech. Minton ve své práci doporučuje schéma s frekventními kontrolami hladin theofylinu: v časovém intervalu 2 hodin ke stanovení vrcholové koncentrace, dále každé 4 hodiny dokud nedojde k poklesu hladiny do terapeutického rozmezí [6].
2. Metody prevence další absorpce – specifika
Vyprázdnění žaludku
Názory na provedení se liší. Intervenci zvažujeme po požití velkých dávek theofylinu nebo při absenci samovolného zvracení. U preparátů s prodlouženým uvolňováním může být smysluplné i 8–10 hodin po ingesci.
Aktivní uhlí
Účinnost je závislá na poměru dávky aktivního uhlí a toxinu. Na základě in vitro studií optimálně 10 : 1. Při poddávkování dochází k nasycení adsorpční kapacity uhlí. Doporučená úvodní dávka je 50–100 g pro dospělé (1 g/kg tělesné hmotnosti). Při opakovaných dávkách prokázaly studie u dobrovolníků a pacientů zvýšení clearance theofylinu (brání enterohepatálnímu oběhu) a výraznější redukci absorpce než při dávce jediné. Některá data vyzdvihují vliv celkové dávky proti frekvenci podávání. Schémata se liší. The London Poisons Unit doporučuje pro dospělé úvodní dávku 50 g aktivního uhlí následovanou 25 g každé 4 hodiny, pro děti 5–10 g iniciálně a dále 5 g každé 4 hodiny. Americká doporučení uvádějí 30–100 g iniciálně s 20 g každé 2 hodiny, dětem 15–30 g a 10 g každé 2 hodiny. Limitací podání aktivního uhlí je theofylinem indukované zvracení.
Projímadla
Možný prospěch mohou mít při současném podání s aktivním uhlím v prevenci případné obstipace. Práce upozorňují na nevhodnost použití sorbitolu v této indikaci, protože podporuje systémovou absorpci.
3. Podpora eliminace theofylinu
Extrakorporální metody eliminace
Theofylin splňuje všechna kritéria pro látky, které mohou být odstraněny dialýzou i hemoperfuzí. Má malý distribuční objem, ale vztah mezi plazmatickou koncentrací a symptomy intoxikace neúplně koreluje.
Hemoperfuze byla poprvé zahrnuta do léčebných postupů v roce 1978. Je ji možné nadále využít v léčbě závažných případů intoxikace. Při použití uhlí dosahujeme značného zkrácení trvání symptomů, theofylinová clearance roste z hodnoty 1,88 na 5,84 ml/kg/min. Byl však pozorován i rebound fenomén vzestupu hladiny theofylinu po ukončení hemoperfuze. Příčina je pravděpodobně pokračující absorpce při předávkování preparáty s prodlouženým uvolňováním nebo přesun látky z periferního do centrálního kompartmentu.
Ačkoliv řada prací v terapii závažné intoxikace theofylinem preferovala použití hemoperfuze, lze ho z oběhu účinně odstranit i hemodialýzou. Porovnání efektivnosti těchto metod provedl Higgins et al. [4]. Exkrece theofylinu při hemodialýze a hemoperfuzi je 62 % vs. 48 %, clearance 156 vs. 120 ml/min. Hemodialýza je tedy metodou volby pro odstranění theofylinu z organismu. Minton k zahájení hemoperfuze uvádí tato indikační kritéria, jsou stejně dobře použitelná i pro hemodialýzu [6]:
- přetrvávající oběhová nestabilita;
- konvulzivní stav trvající 20 minut nebo déle i přes antikonvulzivní léčbu;
- plazmatická koncentrace theofylinu:
- a) větší než 100 mg/l (550 µmol/l) při akutní intoxikaci nebo menší než 100 mg/l při terapeuticky obtížně zvladatelném zvracení,
- b) větší než 30–40 mg/l (165–220 µmol/l) – akutní nebo chronické intoxikace u pacientů mladších 6 měsíců nebo starších 60 let,
- c) větší než 60 mg/l (330 µmol/l) – chronické intoxikace u pacientů ve věku od 6 měsíců do 60 let.
Současný názor podporuje časné užití eliminačních metod v případech potenciálně těžké intoxikace. Není nutné čekat na stanovení plazmatické koncentrace theofylinu, extrakorporální metodu lze zahájit na základě klinických projevů, stejně tak u pacientů se závažnými komorbiditami i při nižších plazmatických hodnotách.
4. Farmakologická léčba
Antiemetika
Umožňují podání aktivního uhlí a jeho setrvání v zažívacím traktu. Pro potlačení zvracení při intoxikaci theofylinem byla vyzkoušena řada preparátů s antiemetickým potenciálem (metoklopramid, prochlorperazin, haloperidol, droperidol), jejich účinek však není při těžkých intoxikacích příliš velký. S dobrým efektem lze použít ondansetron (jednotlivá dávka 4–8 mg i. v.).
Antagonisté H2 receptorů
Snižují xanthinem indukovanou nadměrnou žaludeční kyselost. Preferován je ranitidin. Cimetidin může redukovat jaterní clearance theofylinu. Benefit přináší kombinace s antiemetiky. Použití inhibitorů protonové pumpy v rámci této problematiky není zdokumentováno, lze však očekávat jejich příznivý efekt.
Betablokátory
Vliv theofylinu na produkci endogenních katecholaminů a β receptory byl rozebrán výše. Betablokátory mohou při intoxikaci nežádoucí symptomy zvrátit. První použití zahrnovalo neselektivní preparáty, zejména propranolol. Podání bylo spojeno s rizikem bronchospasmu. Později jsou nahrazeny léky selektivními.
Esmolol je selektivní β 1 antagonista. Elimi-nační poločas je 9 minut, je podáván v kontinuální infuzi. Jeho použití k obnově kardiovaskulární stability při intoxikaci theofylinem popsali Seneff [7], Kempf [5] a Minton [6]. Posledně jmenovaný doporučuje dávku 500 µg/kg v průběhu 1 minuty následovanou infuzí 50 µg/kg/min do redukce plazmatické hladiny theofylinu. Aplikace by měla probíhat za adekvátního hemodynamického monitorování. Její definice, stejně jako jasná indikační kritéria pro podání esmololu, však prozatím chybí. Betablokátory při intoxikaci theofylinem byly ve zmiňovaných pracích podávány za těchto podmínek:
- tachykardie s frekvencí větší než 130/min,
- plazmatická koncentrace theofylinu více než 473 µmol/l (86 mg/l).
Použití jiných selektivních preparátů je možné, další zkušenosti jsou s metoprololem [8].
Ostatní antiarytmika
Vzhledem k antagonistickému působení theofylinu na adenosinových receptorech se nabízí teoretická možnost využití adenosinu jako antidota. Experimentální studie podaly určité důkazy, že použití adenosinu může vést ke zvratu theofylinem indukované tachykardie, nicméně klinická účinnost není daty jednoznačně podložena. Použití vysokých dávek (30 mg) k terapii supraventrikulární tachykardie mělo pouze krátkodobý efekt. Účinek dalších antiarytmik nebyl jednoznačně prokázán.
Antikonvulziva [6]
Při intoxikaci theofylinem je kontrola konvulzí často obtížná. Lze použít diazepam, ale jeho efekt byl v popsaných případech malý. Alternativou může být thiopental. Karbamazepin je v této situaci pravděpodobně neúčinný. Fenytoin může potencovat záchvaty, a jeho použití je proto kontraindikováno (tento poznatek je výsledkem studií na myších).
Terapie prezentované nemocné
Vzhledem ke stavu pacientky byly prioritami terapeutického plánu „rate control“ srdeční frekvence při fibrilaci síní a léčba gastrointestinálních obtíží.
Léčba fibrilace síní s rychlou odpovědí komor:
- V úvodu 2 g magnesiumsulfátu v krátké infuzi;
- Amiodaron kontinualní infuzí v dávce 900 mg/den (bolusy – celkem 450 mg podány od rychlé záchranné služby).
V průběhu 3 hodin dochází k poklesu srdeční frekvence na 100/min. Krátce poté však recidivuje tachyfibrilace. V této době je již k dispozici stanovená hladina theofylinu; - Pro obtížnou kontrolu srdeční frekvence byl přidán esmolol, iniciálně dva bolusy 3 ml (100 mg/10 ml), tzn. 30 mg v odstupu 15 minut,následuje kontinuální infuze v ředění 2 500 mg/250 ml FR rychlostí 18 ml/hod a později 36 mg/hod. s dobrým efektem (dosaženo poklesu srdeční frekvence na 100/min). Udržovací infuze podávána cca 7 hodin;
- Pro dobrý efekt betalytika esmolol zaměněn za β-1 selektivní blokátor s delším účinkem – metoprolol, po ukončení infuze esmololu podáno 5 mg intravenózně, pokračujeme perorálně v dávce 50 mg á 24 hod., nedostatečný efekt perorální léčby druhý den hospitalizace posílen jednou 5mg intravenózní dávkou metoprololu, betablokátory podávány po celou dobu hospitalizace, tzn. celkem 3 dny.
Ve snaze omezit další absorpci a podpořit eliminaci theofylinu jsme na prvním místě zvažovali podání aktivního uhlí. Pro protrahované zvracení, které bylo korigované opakovanými bolusy ondansetronu (4 mg) v kombinaci s metoklopramidem (10 mg), toto nebylo možné. Výplach žaludku nebyl proveden pro zmíněné zvracení a neznalost přesné doby požití poslední dávky theofylinu.
V dalším průběhu byl stav pacientky stabilizován, trvá fibrilace síní s odpovědí komor 90–110 min. Dyspnoe a gastrointestinální obtíže ustupují. Za 16 hodin od přijetí klesá hladina theofylinu na 140 µmol/l, ostatní biochemická a hematologická vyšetření kromě výše zmíněných aminotransferáz jsou fyziologická. Třetí den hospitalizace je hladina theofylinu 87,4 µmol/l, tzn. v terapeutickém rozmezí (graf 1). Stejný den je pacientka přeložena na interní jednotku intenzivní péče.
Graf 1. Hladina theofylinu v průběhu hospitalizace 
ZÁVĚR
Theofylin je lék s úzkým terapeutickým rozmezím. Předávkování představuje potencionálně život ohrožující stav. Léčba se řídí závažností symptomů a hladinou theofylinu v plazmě. Často přítomné tachyarytmie reagují na podání betablokátoru – použití intravenózního esmololu je díky jeho krátkodobému poločasu účinku a dobře řiditelnému dávkování alespoň v počátku léčby s výhodou.
Do redakce došlo dne 26. 5. 2014.
Do tisku přijato dne 2. 7. 2014.
Adresa pro korespondenci:
MUDr. Pavel Suk, Ph.D.
ARK FN u svaté Anny v Brně
Pekařská 53
656 91 Brno
e-mail: pavel.suk@fnusa.cz
Zdroje
1. Nuhoglu, Y., Nuhoglu, C. Aminophylline for treating asthma and chronic obstructive pulmonary disease. Expert Rev. Respir. Med., 2008, 2, 3, p. 305–313. doi: 10.1586/17476348.2.3.305. PubMed PMID: 20477194.
2. Minton, N. A., Henry, J. A. Acute and chronic human toxicity of theophylline. Hum. Exp. Toxicol., 1996, 15, 6, p. 471–481. Review. PubMed PMID: 8793529.
3. Vale, A. Theophylline. Medicine, 2007, 35, p. 657.
4. Higgins, R. M., Hearing, S., Goldsmith, D. J., Keevil, B., Venning, M. C., Ackrill, P. Severe theophylline poisoning: char-coal haemoperfusion or haemodialysis? Postgrad. Med. J., 1995, 71, 834, p. 224–226. PubMed PMID: 7784283; PubMed Central PMCID: PMC2398059.
5. Kempf, J., Rusterholtz, T., Ber, C., Gayol, S., Jaeger, A. Haemodynamic study asguideline for the use of beta blockers in acute theophylline poisoning. Intensive Care Med., Jun, 22, 6, p. 585–587. PubMed PMID: 8814476.
6. Minton, N. A., Henry, J. A. Treatment of theophylline overdose. Am. J. Emerg. Med., 1996, 14, 6, p. 606–612. Review. PubMed PMID: 8857817.
7. Seneff, M., Scott, J., Friedman, B., Smith, M. Acute theophylline toxicity and the use of esmolol to reverse cardiovascular instability. Ann. Emerg. Med., 1990, 19, 6, p. 671–673. PubMed PMID: 1971502.
8. Henderson, A., Wright, D. M., Pond, S. M. Management of theophylline overdose patients in the intensive care unit. Anaesth. Intensive Care, 1992, 20, 1, p. 56–62. PubMed PMID: 1609943.
Štítky
Anestéziológia a resuscitácia Intenzívna medicína
Článok vyšiel v časopiseAnesteziologie a intenzivní medicína
Najčítanejšie tento týždeň
2014 Číslo 5- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Metamizol v liečbe pooperačnej bolesti u opioid-tolerantnej pacientky – kazuistika
- e-Konzilium.cz — Masivní plicní embolie při tromboembolické nemoci
- DESATORO PRE PRAX: Aktuálne odporúčanie ESPEN pre nutričný manažment u pacientov s COVID-19
-
Všetky články tohto čísla
- Časná poporodní anestezie z pohledu studie OBAAMA-CZ– prospektivní observační studie
- Anesteziologický management během operace těhotné s akutní aortální disekcí
- Perioperační management císařského řezu u rodičky s Marfanovým syndromem – kazuistika a systematický přehled literatury
- Intoxikace theofylinem – kazuistika a přehled literatury
- Nová perorální přímá antikoagulancia (NOAC) – jak řešit možné problémy s vyšetřením koagulace
- Opožděná manifestace traumatické ruptury bránice – kazuistika
- Transkraniální dopplerovská a barevná duplexní sonografie v intenzivní medicíně
- Laktát a jeho význam
- Vzájemná funkční závislost srdečních komor – i nejlepší sousedská spolupráce může selhat
- Doporučený postup diagnostiky a léčby srdeční tamponády
- Doporučený postup analgezie a sedace dospělých pacientů v intenzivní péči
- Náhrada nemajetkové újmy na zdraví podle nového občanského zákoníku
- Anesteziologie a intenzivní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Nová perorální přímá antikoagulancia (NOAC) – jak řešit možné problémy s vyšetřením koagulace
- Intoxikace theofylinem – kazuistika a přehled literatury
- Laktát a jeho význam
- Doporučený postup analgezie a sedace dospělých pacientů v intenzivní péči
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy