-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Dvojbalónová enteroskopie, její možnosti a alternativy
Double-balloon enteroscopy
Double-balloon enteroscopy (DBE) is a new technique, firstly published in 2001 by Yamamoto, inventor of this unexceptionable method. DBE allows complete visualisation, biopsy, and treatment in the small bowel. The procedure is safe and useful. The DBE has a potential to be a standard of enteroscopy by replacing conventional push enteroscopy. DBE together with the capsule endoscopy are the essential modalities for the management of small intestinal diseases.
Key words:
double-balloon enteroscopy, endoscopy, small intestine, endoscopic treatment.
Autoři: M. Kopáčová
Působiště autorů: Univerzita Karlova v Praze, LF a FN Hradec Králové, 2. interní klinika
Vyšlo v časopise: Čas. Lék. čes. 2009; 148: 91-96
Kategorie: Přehledový článek
Souhrn
Dvojbalónová enteroskopie (DBE) je novou endoskopickou metodou. První publikace o DBE pochází z roku 2001 od jejího vynálezce profesora Yamamoto. Metoda umožňuje vyšetření, odběry bioptických vzorků a léčbu v oblasti tenkého střeva. Jedná se o přínosnou a bezpečnou metodu. DBE v současné době nahrazuje push enteroskopii a stává se zlatým standardem v endoskopii tenkého střeva. Společně s kapslovou enteroskopií tvoří zlatý standard pro vyšetření tenkého střeva.
Klíčová slova:
dvojbalónová enteroskopie, endoskopie, tenké střevo, endoskopická léčba.Úvod a historie
Termín enteroskopie označuje vyšetření tenkého střeva endoskopem. V průběhu standardní gastroskopie je zpravidla možno přehlédnout proximální část duodena (D1–D3), při rutinní koloskopii můžeme zavést endoskop retrográdně do ilea a vyšetřit až 30 cm terminálního ilea. Oblast tenkého střeva mezi duodenem a terminálním ileem byla dlouhou dobu pro endoskopistu nedostupná (1). Hlavním limitujícím faktorem v rozvoji enteroskopie byly technické problémy při konstrukci enteroskopu. Přístroj musí být dlouhý, tenký, výrazně flexibilní, ale současně pevný (1). První přístroje byly zavedeny do praxe v 70. letech 20. století, kdy současně začíná endoskopická epocha objevování tenkého střeva a jeho patologických procesů.
První prototyp push-enteroskopu byl představen firmou Olympus v roce 1973, první sondové enteroskopy téže firmy se objevily v roce 1974. První videoenteroskop (SIF 100, Olympus) byl uveden na trh v roce 1990 (1).
Sondové enteroskopy jsou v dnešní době již opuštěny, přístroj se zaváděl nosem do jícnu a dále do žaludku, po proniknutí pylorem postupoval pasivně tenkým střevem – balónek umístěný na konci přístroje byl tažen peristaltikou hlouběji do střeva, poloha endoskopu byla kontrolována skiaskopicky. Přístroj byl dlouhý až 450 cm, tedy bylo možno vyšetřit větší část tenkého střeva. Nevýhodou byla velmi dlouhá doba vyšetření (8–24 hodin). Přístroj neměl pracovní kanál, nebylo tedy možno odebrat biopsie a terapeuticky zasahovat.
Push-enteroskopie je dosud užívanou metodou zejména na pracovištích, která nemají k dispozici vyšetření dvojbalónovou technikou. Používá se enteroskopů, které jsou aktivně zaváděny endoskopujícím lékařem. Je možno využít převlečnou trubici, která má zabránit případnému prověšení přístroje v žaludku. Avšak podle našich zkušeností se převlečnou trubici ve většině případů nedaří zavést až do pyloru, prověšení přístroje tedy nezabrání a samotné vyšetření spíše komplikuje. Vlastní výkon je poměrně krátký, obvykle do 30 minut. Přístroj má pracovní kanál a umožňuje odběr biopsií a případný terapeutický výkon. Oproti dvojbalónovému enteroskopu je ale práce s push-enteroskopem obtížnější a výtěžnost vyšetření je menší. Obvykle dosahujeme maximálně do 50–70 cm za pylorus. Push-enteroskopii indikujeme v současné době pouze u nemocných, u kterých chceme vyšetřit pouze orální část jejuna (nejčastěji pacienti s podezřením na celiakii).
Intraoperační enteroskopie je endoskopickou metodou umožňující vyšetření celého tenkého střeva, současně dovoluje provádět diagnostické výkony (bioptický odběr sliznice k histologickému vyšetření) či terapeutické zákroky (elektrokoagulace, polypektomie). Endoskopicky neřešitelné patologické nálezy může v druhé době výkonu – v téže anestezii – řešit chirurg. Nevýhodou výkonu je invazivita, nutnost celkové anestezie a laparotomie (případně laparoskopie). Vyšetření je proto přísně indikováno jen pro ty nemocné, kde klasická či dvojbalónová enteroskopie prováděná na endoskopickém pracovišti neumožňuje definitivní vyřešení pacientových obtíží: lokalizace postižení je mimo dosah klasického či dvojbalónového enteroskopu (srůsty střev po předchozích operačních výkonech), rozsah postižení je velký (například mnohočetné angiodysplazie, transmurální léze: blue rubber bleb naevus syndrom, karcinoid či jiné tumory a endoskopicky neřešitelné polypy u Peutzova-Jeghersova syndromu) a kdy patologie (nejčastěji zdroj krvácení do trávicího ústrojí) nebyla objasněna jinými metodami (1–6).
Kapslová enteroskopie je moderní metodou k vyšetření tenkého střeva. Pacientem spolknutá enteroskopická kapsle snímá obvykle dva obrázky za sekundu v průběhu průchodu tenkým střevem. Záznam je ve druhé době vyhodnocen lékařem specialistou. Vyšetření je ideálním doplňkem dvojbalónové enteroskopie – provedeno před DBE slouží ke správné indikaci, případně může být využito ke sledování nemocného v čase (7, 8).
Dvojbalónová enteroskopie
Dvojbalónová enteroskopie (DBE) je novou endoskopickou metodou umožňující vyšetření větší části a případně i celého tenkého střeva. Vyšetření celého tenkého střeva je vzácně možné z orálního přístupu (9, 10), častěji kombinací orálního a aborálního přístupu, tedy kombinací dvou vyšetření dvojbalónovým enteroskopem (11).
Myšlenka DBE není nová, obdobný vynález byl patentován již v roce 1979 v USA Frazerem jako „přístroj pro endoskopické vyšetření“ (12). O využití obdobného zařízení při koloskopii se pokusil i Sugarbaker v roce 1985. Ani on však vzhledem k technickým problémům nedosáhl úspěchu (13). K praktickému využití tedy dochází až od roku 2001, kdy byl přístroj zaveden do gastroenterologické praxe Yamamotem a kolektivem. Vůbec první vyšetření bylo provedeno 29. června roku 1999 v Jichi Medical School v Japonsku (14). První tři vyšetření byla provedena gastroskopem, na který byl nasazen silikonový balónek a vlastnoručně vyrobená over-tube z vinylchloridu, pro čtvrté vyšetření použil Yamamoto enteroskop a poprvé v historii dosáhl céka push videoendoskopem z orálního přístupu (14). V následujících letech byly publikovány první studie (15–19) a postupně se objevovaly nové indikace metody (18–23). Během posledních tří let se DBE stala rutinní endoskopickou metodou na špičkových gastroenterologických pracovištích. Vzhledem k limitaci push-enteroskopie (prověšování přístroje, diskomfort pacienta, limitovaná délka vyšetřeného úseku tenkého střeva) postupně tuto metodu nahrazuje ve většině indikací. Výhodou jsou nejen diagnostické, ale i terapeutické možnosti DBE (24). Další nespornou výhodou je podstatně snadnější zavádění a ovládání endoskopu v průběhu DBE ve srovnání s konvenčními endoskopickými metodami (25).
Při vyšetření DBE lze použít celou škálu akcesorií – bioptické kleště, polypektomické kličky, sondy na argonovou plasmakoagulaci, biporální sondy, hot-biopsy kleště, klipovač, cytologické kartáče, košíky, injektory, dilatační balóny (16, 17, 26, 27), jsou popsány i případy zavedení stentů (18–20) a provedení slizničních resekcí (18–20, 28).
Metodika vyšetření
K vyšetření se používá endoskop s převlečnou trubicí (over-tube). Balónky jsou na distálních částech over-tube i endoskopu. Tuba je navlečena na endoskopu, značka na pracovní části endoskopu určuje polohu, při které jsou oba balónky zavedeny těsně k sobě. Tuba se volně pohybuje po pracovní části endoskopu. Principem DBE je využití střídavé insuflace a desuflace obou balónků. V současné době jsou k dispozici dva typy přístroje firmy Fujinon. Typ EN 450P5 je diagnostický přístroj s šířkou pracovního kanálu 2,2 mm (pracovní délka 200 cm, zevní průměr přístroje 8,5 mm v celé délce pracovní části), později vyvinutý typ EN 450T5 je terapeutický s širším pracovním kanálem (2,8 mm) umožňujícím rozšíření palety terapeutických výkonů v průběhu DBE (26). Zevní průměr terapeutického endoskopu je 9,3 mm v distální flexibilní části a 9,4 mm v ostatní pracovní části endoskopu, pracovní délka je rovněž 200 cm (celková délka obou přístrojů je 230 cm). Over-tube je v obou případech 145 cm dlouhá, zevní průměr je 12,2 mm pro diagnostický přístroj (typ TS-12140) a 13,2 mm pro terapeutický přístroj (typ TS-13140), na konci tuby je měkký latexový balónek. Balónky jsou plněny vzduchem nezávisle na sobě pomocí externí pumpy ovládané tlačítky (11, 29).
Vyšetření celého tenkého střeva z orálního přístupu je popisováno spíše kasuisticky – u dvou ze 137 pacientů v práci Mayové (21), u 2 ze 123 pacientů v Yamamotově souboru (18, 24). V našem souboru jsme provedli panenteroskopii z orálního přístupu u 9 z 83 nemocných (30). V případě potřeby vyšetření celého tenkého střeva je obvykle nutný kombinovaný postup orální a aborální. Pro kontrolu úplnosti endoskopie je nezbytné při prvním vyšetření označit nejdistálnější část tenkého střeva dosaženou z orálního přístupu tak, aby při aborálním vyšetření byla jistota přehlédnutí celého tenkého střeva. Využívá se tetováž, méně často endoklipy (11). U řady nemocných ale není nutné vyšetřit celé tenké střevo – například pokud zdroj krvácení nalezneme již při orálním postupu (21). Obecně je doporučováno začínat orálním přístupem, který je snazší a umožňuje vyšetřit průměrně dvakrát delší úsek tenkého střeva než přístup aborální. Nedoporučuje se provádět obě vyšetření ve stejný den (21, 24). Vyšetření orálním přístupem nevyžaduje speciální přípravu, lze provádět pouze po dvanáctihodinovém lačnění. Pro aborální vyšetření je nutná stejná příprava jako na koloskopii, tedy fosfátovými solemi či makrogolem. Řádná očista tračníku je důležitá, zbytky střevního obsahu se mohou dostat mezi over-tube a endoskop a znesnadňovat posouvání tuby po endoskopu.
Pacienty indikované k DBE přijímáme na lůžkové oddělení den před vyšetřením, standardně provádíme odběr krve (krevní obraz, biochemické vyšetření, včetně amyláz, lipázy a CRP). Jako u všech jiných endoskopických výkonů i při DBE důsledně aplikujeme soubor zásad bezpečné digestivní endoskopie (31–33). Pacient má před vyšetřením zavedenu flexilu do periferní žíly k aplikaci analgosedace a infúzí – podáváme fyziologický roztok (podle klinického stavu, tolerance volumové nálože pacientem a podle délky vyšetření) již v průběhu enteroskopie a po ní (2 až 7 litrů v průběhu 12 hodin po výkonu) k rehydrataci a jako prevenci případné pankreatitidy. V průběhu výkonu je pacient monitorován (srdeční akce, saturace krve kyslíkem). Standardně je v průběhu endoskopie podáván kyslík kontinuálně nosním katétrem. S odstupem 4–6 hodin a za 24 hodin po DBE odebíráme kontrolní biochemické vyšetření (včetně amyláz, lipázy a CRP).
Provedení DBE je pro endoskopistu školeného v enteroskopii ve většině případů relativně snadné. Vyžaduje však velmi zkušenou endoskopickou sestru, která nejen připraví přístroj k výkonu (nasazení balónku na konec endoskopu vyžaduje šikovnost a určitou praxi), ale aktivně v průběhu výkonu spolupracuje s endoskopujícím lékařem (za předpokladu, že vyšetření neprovádějí dva lékaři). Druhá endoskopická sestra podává analgosedaci a monitoruje nemocného.
Po přípravě a analgosedaci pacienta zavedeme přístroj klasickým způsobem pod kontrolou zraku do jícnu a dále až do žaludečního antra, následně zavedeme over-tube po endoskopu do distální polohy (oba balónky jsou u sebe a desuflovány), zavedeme endoskop pylorem hluboko do duodena či orálního jejuna a insuflujeme distální balónek (na konci endoskopu). Balónek na tubě zůstává desuflován, tubu zavádíme po endoskopu opět do distální polohy (oba balónky jsou u sebe), tedy pylorem do duodena. V této poloze nafoukneme i balónek na tubě a pomalým citlivým stažením enteroskopu současně s tubou provedeme nařasení vyšetřené části střeva na tubě a částečně vyrovnáme prověšení přístroje v žaludku. Po stažení přístroje pokračujeme desuflací balónku endoskopu, zavedeme enteroskop co nejdále do střeva, insuflujeme balónek endoskopu, desuflujeme balónek tuby, zavedeme tubu po enteroskopu do distální polohy, nafoukneme balónek tuby a s oběma insuflovanými balónky stahujeme přístroj i tubu současně a nařasíme opět vyšetřenou část střeva na endoskop a částečně vyrovnáme střevní kličky. Takto postupujeme po celou dobu vyšetření. V okamžiku, kdy již nedochází k dalšímu výraznějšímu pohybu přístroje vpřed (vněkolika za sebou následujících cyklech se pohybujeme stále ve stejném úseku střeva) výkon ukončujeme, další pokusy by byly neefektivní. Při zpětném vysouvání přístroje (na závěr výkonu) je nutno naopak pozvolna uvolňovat střevo navlečené na over-tube tak, abychom nezpůsobili náhlou příhodu břišní (riziko intususcepce). Pro snadný posun endoskopu uvnitř tuby je využíván proplach čistou (neperlivou, pitnou) vodou. V průběhu vyšetření zaznamenáváme počet jednotlivých cyklů k odhadu hloubky zavedení přístroje. Někteří autoři uvádějí přesnou délku vyšetřeného úseku tenkého střeva. Měření je odhadováno podle počtu stažení enteroskopu s tím, že autoři předpokládají, že při každém zavedení přístroje vyšetří dalších 40 cm střeva, nebo odhadnou, jakou část z těchto 40 cm asi dosáhli (21). Podle našich zkušeností není vždy délka vyšetřeného úseku rovna délce zavedeného přístroje. Někdy dochází k mírnému prověšování endoskopu nebo se balónky při stahování posouvají mírně zpět orálním směrem. Odhad se zdá být nesnadný.
Podle literárních údajů řada autorů provádí DBE pod skiaskopickou kontrolou a v případě potřeby využívá i aplikace kontrastu do střeva (17). Vzhledem k tomu, že naše pracoviště má velké zkušenosti s push-enteroskopií a provedení DBE je pro endoskopistu technicky výrazně jednodušší, využili jsme skiaskopické kontroly pouze při provádění DBE--ERCP, při extrakci cizích těles (retinované enteroskopické kapsle v jejunu a zaklíněného biliárního stentu v ileu) a v jednom případu (ze 104 provedených orálních dvojbalónových enteroskopií), abychom získali informaci o uložení a pohybu endoskopu a převlečné trubice v průběhu vyšetření. Skiaskopie není podle našich zkušeností výraznou výhodou při DBE, vzhledem k délce výkonu je naopak práce v ochranných oděvech pro personál zatěžující a je zbytečné pacienta vystavovat radiační zátěži. Kontrastní látku při DBE nepoužíváme (pouze při DBE ERCP).
Vyšetření DBE je ekonomicky velmi nákladné, v České republice dosud není hrazeno zdravotními pojišťovnami, pro pacienty je však nepochybně velkým přínosem.
Obr. 1A. Normální jejunum s cirkulárními Kerkringovými řasami 
Obr. 1B. Normální sliznice jejuna s dobře patrnými klky ve vodní imerzi 
Obr. 2A. Crohnova choroba, zánětlivá stenóza (šipka) s prestenotickou dilatací jejuna 
Obr. 2B. Crohnova choroba, zánětlivé polypy sliznice („cobble stone“) 
Obr. 1. Peutz-Jeghersův syndrom, hamartom jejuna, stopka zachycena polypektomickou kličkou 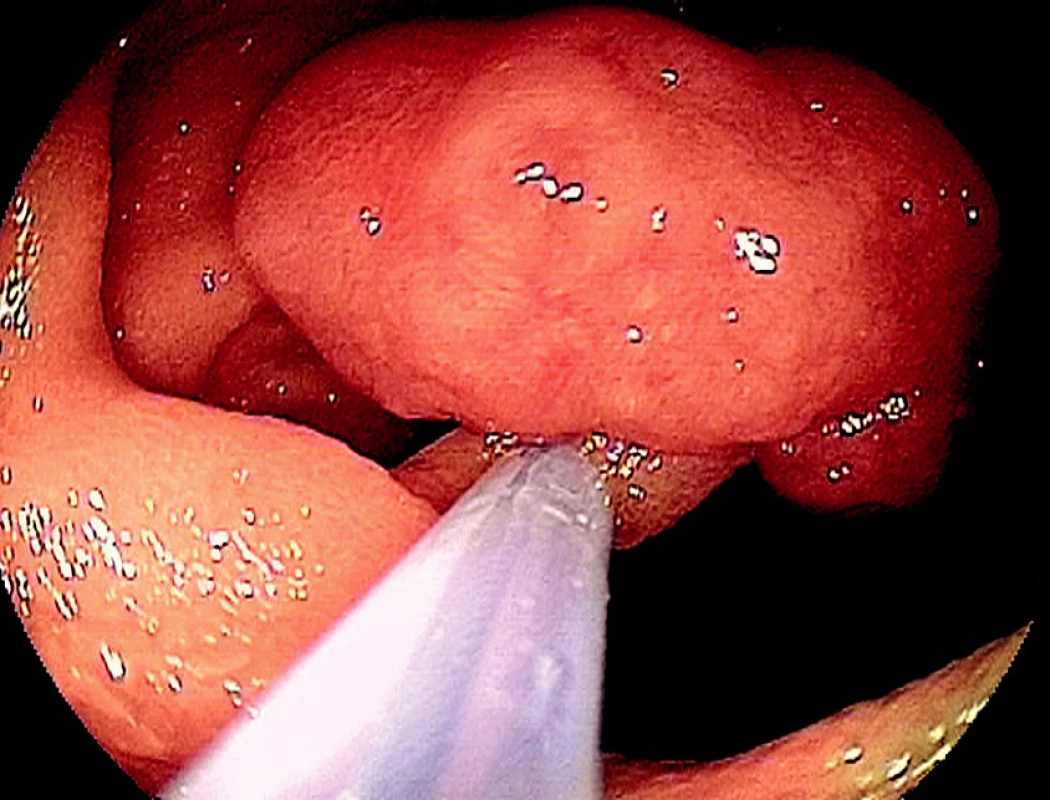
Obr. 2. Kavernózní lymfangiom jejuna 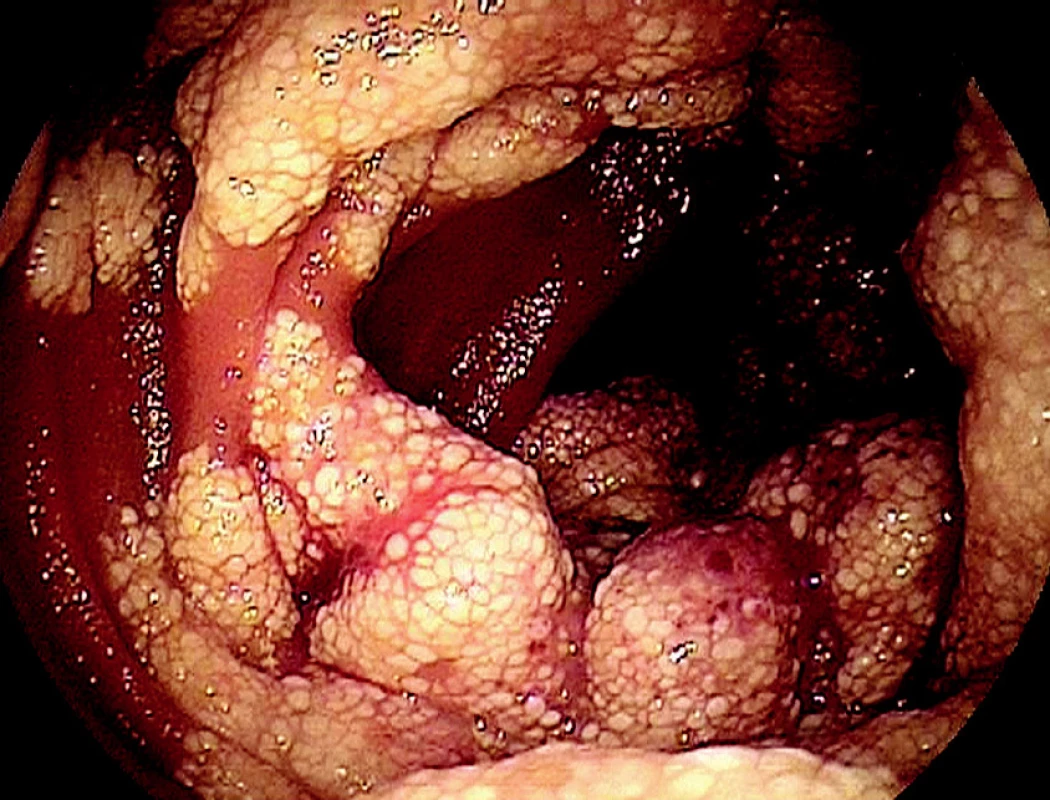
Obr. 3. Označení tetováží tuší – Spot® aplikován pod sliznici jejuna (šipka) 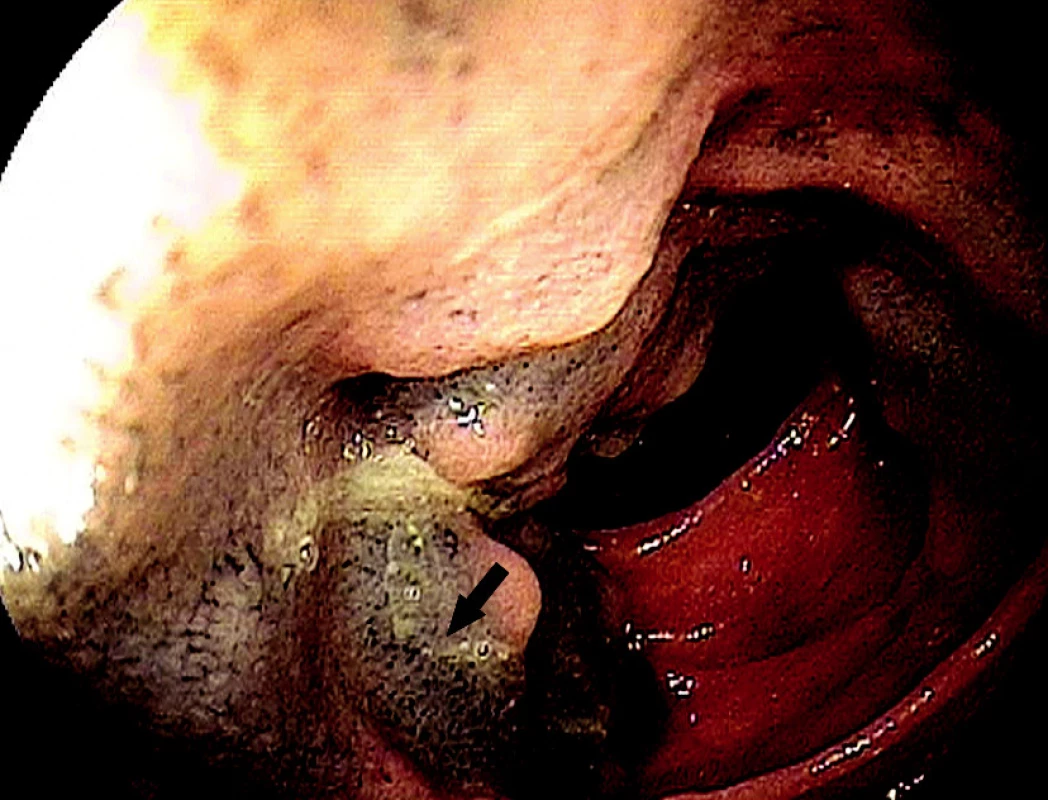
Indikace a kontraindikace vyšetření
V literatuře nejčastěji uváděnými indikacemi výkonu jsou krvácení do trávicího traktu z neurčeného zdroje (kdy předpokládaný zdroj je v tenkém střevě), chronická mikrocytární sideropenická anémie, plánované polypektomie, Crohnova choroba, dilatace stenóz, abnormální nález na tenkém střevě při rentgenologickém vyšetření či kapslové endoskopii, bolesti břicha a/nebo průjem neurčené etiologie, vzácněji extrakce cizích těles včetně retinované enteroskopické kapsle (11, 16, 17, 34, 35).
Samostatnou indikací je DBE-ERCP u nemocných po spojkových operacích (Roux-en-Y, hepatiko-jejunoanastomóza), u kterých není možno dosáhnout Vaterovy papily či anastomózy žlučových cest klasickým duodenoskopem.
Kontraindikací je jako u ostatních endoskopických metod odmítnutí pacientem a náhlá příhoda břišní včetně perforace. Další kontraindikací je aneurysma abdominální aorty. Relativní kontraindikací jsou střevní adheze po předchozích chirurgických výkonech v dutině břišní.
Komplikace
Komplikace dvojbalónové enteroskopie jsou dle literatury poměrně vzácné, většina autorů udává kolem 1 % vyšetřených nemocných (17, 18, 20, 25, 28, 36). Mezi nezávažnými komplikacemi jsou uváděny především bolest v krku, otok uvuly po výkonu, břišní diskomfort (11, 21, 37) a komplikace analgosedace (11, 21, 29). Závažné komplikace jsou popsány kazuisticky, jednalo se například o perforaci tenkého střeva postiženého lymfomem (19, 29) či po termickém ošetření (11), krvácení po polypektomii (38), nitrobřišní absces po polypektomii (17) a akutní pankreatitidy (17, 36). Nejčastěji diskutovanou komplikací je právě akutní pankreatitida po DBE. Přesný mechanismus vzniku není dosud objasněn, existuje několik teorií. Podle některých autorů dochází při insuflaci balónku či tlaku tuby v oblasti Vaterovy papily k otoku, a tím k rozvoji pankreatitidy (17, 29, 36). Jiná teorie předpokládá přetlak v duodenu při insuflaci balónků enteroskopu uvnitř tenkého střeva. Tento přetlak indukuje reflux duodenálního obsahu do pankreatického vývodu s následným rozvojem akutní pankreatitidy (29, 36). Další možností je trauma pankreatu tlakem endoskopu proti páteři (29). K tomuto mechanismu se přikláníme i my, při zavedení dvojbalónového enteroskopu dochází k přesunutí duodenálního okna směrem doleva, k jeho narovnání a zkrácení, zcela jistě tedy působíme mechanickým tlakem v oblasti Vaterovy papily a hlavy pankreatu (9, 10).
Alternativní enteroskopické metody
Jednobalónová enteroskopie (single-balloon enteroscopy) firmy Olympus je obdobou DBE, avšak využívá pouze balónku na konci převlečné trubice, enteroskop není opatřen balónkem a k jeho fixaci ve střevě se využívá ohyb konce endoskopu do tvaru písmene „J“ a jakési „zaháknutí“ v tenkém střevě (39).
Balónem vedená enteroskopie (balloon-guided enteroscopy) firmy Pentax je metodou, která využívá speciálního nástavce s balónkem, který se navléká na konec standardního endoskopu. Balónek je na konci endoskopu. Současně kanálem nástavce je provlečen další balón (obdobný jako jsou balónky dilatační, ale s větším průměrem), který je vysouván do střeva, zde nafouknut a slouží pak jako jakási kotva v tenkém střevě. Princip pohybu ve střevě je obdobný jako u DBE (40).
Enteroskopie se spirální převlečnou trubicí (spiral enteroscopy) firmy Spirus Medical je nejnovější modifikací, využívá se otáčení převlečné trubice se stoupavým závitem na povrchu, která se postupně „zavrtává“ do hloubky tenkého střeva. Endoskop je uvnitř trubice, kde se volně pohybuje (41).
Shrnutí
DBE přináší nové možnosti vyšetření a terapeutických výkonů v oblasti tenkého střeva. Obohacuje tak paletu dosud dostupných metod – endoskopické kapsle a intraoperační enteroskopie. Všechny tři metody jsou komplementární, nekonkurují si a nejsou vzájemně zastupitelné (3, 6, 42–48). Kapslová endoskopie je screeningovou metodou ke stanovení dalšího postupu léčby: medikamentózní, endoskopická či chirurgická intervence včetně intraoperační enteroskopie. Kapslová enteroskopie se stala „nástrojem první linie“ v endoskopickém armamentariu a změnila diagnostické a léčebné algoritmy vyšetření tenkého střeva (7, 8, 42, 43, 49–53). DBE nahradila v některých indikacích intraoperační enteroskopii, ta ale však stále zůstává nezastupitelnou metodou tam, kde DBE nedokáže vyšetřit celé tenké střevo (zejména u nemocných se střevními adhezemi po předchozích chirurgických výkonech), podle údajů udávaných v literatuře je totální enteroskopie kombinovaným orálním a aborálním přístupem dosaženo u 84 % pacientů (19). Další indikací pro intraoperační enteroskopii zůstávají vícečetné léze tenkého střeva, které jsou endoskopicky neřešitelné (ložiska karcinoidu v tenkém střevě, blue rubber bleb naevus syndrom apod.). Spolupráce endoskopisty a chirurga je v těchto případech značným přínosem pro pacienta a zabrání excesívním resekcím tenkého střeva (3, 6, 24, 45, 47).
Jsou popsány polypektomie dvojbalónovou technikou včetně u pacientů s Peutz-Jeghersovým syndromem. Problémem je jednak získání polypů na histologii – při mnohočetném postižení nelze extrahovat všechny odstraněné polypy (27). Současně je případná polypektomie objemných hamartomů zatížena značným rizikem krvácení. Domníváme se, že u těchto nemocných je podle nálezu na enteroklýze nebo kapslové enteroskopii nutné pečlivě zvažovat, zda indikovat dvojbalónovou enteroskopii či intraoperační enteroskopii.
DBE přinesla možnost terapeutických výkonů v oblasti tenkého střeva, tedy v lokalizaci, která byla dosud nedostupná endoskopické intervenci. Díky možnosti dilatace benigních stenóz tenkého střeva můžeme ušetřit pacienta chirurgického výkonu s případnou strikturoplastikou a/nebo dokonce resekcí části tenkého střeva (22, 23, 48).
V souladu s literaturou můžeme shrnout, že DBE je bezpečná endoskopická metoda, pro pracoviště s dostatečnou zkušeností s push - a/nebo intraoperační enteroskopií snadná k provedení, s vysokou diagnostickou výtěžností a novými terapeutickými možnostmi. Domníváme se, že těžiště vyšetření tenkého střeva se posune směrem ke kapslové enteroskopii a DBE, která je již v současné době některými autory označována za zlatý standard vyšetření tenkého střeva. Intraoperační enteroskopie zůstává metodou volby pouze pro úzké spektrum nemocných, avšak na rozdíl od sondové enteroskopie a push enteroskopie rozhodně není dvojbalónovou enteroskopií zcela nahrazena. Kapslová enteroskopie, DBE a intraoperační enteroskopie jsou komplementárními metodami.
Na našem pracovišti v současné době provádíme všechny dostupné endoskopické metody vyšetření tenkého střeva (push-enteroskopie, kapslová endoskopie, DBE a intraoperační enteroskopie). Všechny metody se doplňují. Nechápeme je jako konkurenční, protože v plném rozsahu nejsou vzájemně zastupitelné. Díky více než desetileté zkušenosti s push-enteroskopií a intraoperační enteroskopií na našem pracovišti bylo zavedení DBE poměrně jednoduché a zaškolovací období mohlo být velmi krátké.
Zkratky
DBE – dvojbalónová enteroskopie
Práce byla podpořena výzkumným projektem MZO 00179906 Ministerstva zdravotnictví České republiky.
Adresa pro korespondenci:
doc. MUDr. Marcela Kopáčová, Ph.D.
2. interní klinika LF UK a FN Sokolská 581,
500 05 Hradec Králové
fax: +420 495 834 785, e-mail: kopacmar@fnhk.cz
Zdroje
1. Bureš J, Rejchrt S. Enteroskopie. In: Vyšetření tenkého střeva a Enteroskopický atlas. Bureš J, Rejchrt S, a kol, eds. Praha: Grada Publishing 2001; 477 s.
2. Delmotte JS, Gay GJ, Houcke PH, Mesnard Y. Intraoperative endoscopy. Gastrointest. Endosc Clin N Am 1999; 9 : 61–69.
3. Kopáčová M, Tachecí I, Koudelka J, Králová M, Rejchrt S, Bureš J. A new approach to blue rubber bleb nevus syndrome: the role of capsule endoscopy and intra-operative enteroscopy. Pediatr Surg Int 2007; 23(7): 693–697.
4. Bureš J, Rejchrt S, Široký M, Kopáčová M. Enteroskopie: diagnostické a terapeutické možnosti endoskopického vyšetření tenkého střeva. Interní medicina pro praxi 2000; 2 : 34–36.
5. Kopáčová M, Bureš J, Rejchrt S, Široký M, Bedrna J, Ferko A, Hajžman Z, Hladík P, Holeček T, Hroch T, Chobola M, Jandík P, Jaroš E, Jon B, Kabeláč K, Leško M, Mergancová J, Pospíšil I, Příborský J, Šimkovič D, Špaček V, Trlica J, Vykouřil L. Intraoperační enteroskopie – vlastní zkušenosti z období 1995–2002. Čas Lék čes 2003; 142 : 303–306.
6. Kopáčová M, Bureš J, Vykouřil L, Hladík P, Šimkovič D, Jon B, Ferko A, Tachecí I, Rejchrt S. Intraoperative enteroscopy. Ten years’ experience at a single tertiary center. Surg Endosc 2007; 21 : 1111–1116.
7. Tachecí I, Bureš J, Dědek P, Douda T, Drastich P, Gregar I, Gregar J, Jurgoš L, Kopáčová M, et al. Kapslová endoskopie. 1. vyd. Hradec Králové: Nucleus 2008; 259 s.
8. Tacheci I, Rejchrt S, Drastich P, Lata J, Stehlik J, Novotny A, Spicak J, Dite P, Zavoral M, Lukas M, Bures J. Capsule endoscopy – initial experience in the Czech Republic: a retrospective multi-centre study. Acta Endoscopica 2005; 35 : 329–338.
9. Kopáčová M, Rejchrt S, Tachecí I, Bureš J. Hyperamylasemia of uncertain significance associated with oral double-balloon enteroscopy. Gastrointest Endosc. 2007; 66 : 1133–1138.
10. Kopáčová M, Rejchrt S, Tachecí I, Bureš J. Association of hyperamylasemia and longer duration of peroral double-balloon enteroscopy: present and future. Gastrointest Endosc 2008; 68 : 811–812.
11. Kaffes AJ, Koo JH, Meredith Ch. Double-balloon enteroscopy in the diagnosis and the management of small-bowel diseases: an initial experience in 40 patients. Gastrointest Endosc 2006; 63 : 81–86.
12. Frazer RE. Apparatus for endoscopic examination. US patent 4,176,662. 1979.
13. Sugarbaker PH, Penland WZ, Lyddy J. Pneumatic device for the automated advancement of the fiberoptic endoscope for total colonoscopy – a preliminary report. Gastrointest Endosc 1985; 31 : 210–213.
14. Yamamoto H, Sekine Y, Sato Y, Higashizawa T, Miyata T, Iino S, Ido K, Sugano K. Total enteroscopy with a nonsurgical steerable double-balloon method. Gastrointest Endosc 2001; 53 : 216–220.
15. Di Caro S, May A, Heine DG, Fini L, Landi B, Petruzziello L, Cellier C, Mulder CJ, Costamagna G, Ell C, Gasbarrini A, DBE-European Study Group. The European experience with double-balloon enteroscopy: indications, methodology, safety, and clinical impact. Gastrointest Endosc 2005; 62 : 545–550.
16. Ell C, May A, Nachbar L, Cellier C, Landi B, di Caro S, Gasbarrini A. Push-and-pull enteroscopy in the small bowel using the double-balloon technique: results of a prospective European multicenter study. Endoscopy 2005; 37 : 613–616.
17. Heine GD, Hadithi M, Groenen MJ, Kuipers EJ, Jacobs MA, Mulder CJ. Double-balloon enteroscopy: indications, diagnostic yield, and complications in a series of 275 patients with suspected small-bowel disease. Endoscopy 2006; 38 : 42–48.
18. Yamamoto H, Kita H, Sunada K, Hayashi Y, Sato H, Yano T, Iwamoto M, Sekine Y, Miyata T, Kuno A, Ajibe H, Ido K, Sugano K. Clinical outcomes of double-balloon endoscopy for the diagnosis and treatment of small-intestinal diseases. Clin Gastroenterol Hepatol 2004; 2 : 1010–1016.
19. Yamamoto H, Kita H, Sunada K, Hayashi Y, Sato H, Yano T, Iwamoto M, Sekine Y, Miyata T, Kuno A, Iwaki T, Kawamura Y, Ajibe H, Ido K, Sugano K. Endoscopic diagnosis and treatment of small intestinal diseases using the double-balloon enteroscopy. Gastrointest Endosc 2004; 59: P100.
20. Kita H, Yamamoto H. Double-balloon endoscopy for the diagnosis and treatment of small intestinal disease. Best Pract Res Clin Gastroenterol 2006; 20 : 179–194.
21. May A, Nachbar L, Ell C. Double-balloon enteroscopy (push-and-pull enteroscopy) of the small bowel: feasibility and diagnostic and therapeutic yield in patients with suspected small bowel disease. Gastrointest Endosc 2005; 62 : 62–70.
22. Sunada K, Yamamoto H, Kita H, Hayashi Y, Sato H, Iwamoto M, Ajibe H, Ito K, Hachimori H, Takamatsu T, Shinozaki S, Miyata T, Yano T, Kuno A, Ido K, Sugano K. Balloon dilatation of small-intestinal benign strictures using double-balloon endoscopy. Gastrointest Endosc 2005; 61: AB183.
23. Sunada K, Yamamoto H, Kita H, Yano T, Sato H, Hayashi Y, Miyata T, Sekine Y, Kuno A, Iwamoto M, Ohnishi H, Ido K, Sugano K. Clinical outcomes of enteroscopy using the double-balloon method for strictures of the small intestine. World J Gastroenterol 2005; 11 : 1087–1089.
24. Gerson LB. Double-balloon enteroscopy: the new gold standard for small-bowel imaging? Gastrointestinal Endoscopy 2005; 62 : 71–75.
25. Yamamoto H, Kita H. Double-balloon endoscopy. Curr Opin Gastroenterol 2005; 21 : 573–577.
26. Kita H, Yamamoto H, Sunada K, Hayashi Y, Sato H, Iwamoto M, Ajibe H, Ito K, Hachimori H, Takamatsu T, Shinozaki S, Miyata T, Yano T, Kuno A, Osawa H, Ido K, Sugano K. Development of a new double-balloon endoscope with larger channel for endoscopic treatment. Gastrointest Endosc 2005; 61: AB171.
27. Ohmiya N, Taguchi A, Kennosuke S, Mabuchi N, Arakawa D, Kanazawa H, Ozeki M, Yamada M, Nakamura M, Itoh A, Hirooka Y, Niwa Y, Nagasaka T, Ito M, Ohashi S, Okamura S, Goto H. Endoscopic resection of Peutz-Jeghers polyps throughout the small intestine at double-balloon enteroscopy without laparotomy. Gastrointestinal Endoscopy 2005; 61 : 140–147.
28. Hayashi Y, Yamamoto H, Kita H, Sato H, Sunada K, Iwamoto M, Ajibe H, Hachimori H, Takamatsu T, Ito K, Shinozaki S, Miyata T, Yano T, Kuno A, Ido K, Sugano K. Endoscopic resection of elevated lesions in the small bowel ba usin double-balloon endoscopy. Gastrointest Endosc 2005; 61: AB166.
29. Honda K, Mizutani T, Nakamura K, Higuchi N, Kanayama K, Sumida Y, Yoshinaga S, Itaba S, Akiho H, Kawabe K, Arita Y, Ito T. Acute pancreatitis associated with peroral double-balloon enteroscopy: a case report. World J Gastroenterol 2006; 12 : 1802–1804.
30. Kopáčová M, Rejchrt S, Tachecí I, Bártová J, Bureš J. Association of hyperamylassemia and acute pancreatitis with oral double balloon enteroscopy: are there any risk factors? Gut 2008; 57(Suppl II): A32.
31. Bureš J, Rejchrt S, et al. Bezpečná digestivní endoskopie – nové aspekty. Endoskopie 1997; 6 : 28–29.
32. Rejchrt S, Bureš J. Zásady bezpečné digestivní endoskopie. In Nové trendy v digestivní endoskopické diagnostice a léčbě. Praha: Grada Publishing 2000; 313 s.
33. Rejchrt S, Čermák P, Pavlatová L, Míčková E, Bureš J. Bacteriologic testing of endoscopes after high-level disinfection. Gastrointest Endosc 2004; 60 : 76–78.
34. May A, Nachbar L, Ell C. Extraction of entrapped capsules from the small bowel by means of push-and-pull enteroscopy with the double-balloon technique. Endoscopy 2005; 37 : 591–593.
35. Rejchrt S, Kopáčová M, Tachecí I, Bureš J. Retrieval of retained wireless capsule endoscope from the ileum by means of push-and-pull enteroscopy using the double-balloon technique (double-balloon enteroscopy) in a patient with Crohn’s disease. Folia Gastroenterol Hepatol 2006; 4 : 33–37.
36. Groenen MJM, Moreels TGG, Orlent H, Haringsma J, Kuipers EJ. Acute pancreatitis after double-balloon enteroscopy: an old pathogenetic theory revisited as a result of using a new endoscopic tool. Endoscopy 2006; 38 : 82–85.
37. Jones BH, Harrison ME, Fleischer DE, Maltby NL, Leighton JA. Double balloon enteroscopy: new information and limitations defined. Gastrointest Endosc 2005; 61: AB229.
38. Monkemuller K, Weigt J, Treiber G, Kolfenbach S, Kahl S, Rocken C, Elbert M, Fry LC, Malfertheiner P. Diagnostic and therapeutic impact of double-balloon enteroscopy. Endoscopy 2006; 38 : 67–72.
39. Tsujikawa T, Saitoh Y, Tainoh A, et al. Novel single-balloon enteroscopy for diagnosis and treatment of the small intestine: preliminary experiences. Endoscopy 2008; 40 : 11–15.
40. Adler SN, Bjarnason I, Metzger YC. New balloon-guided technique for deep small-intestine endoscopy using standard endoscopes. Endoscopy 2008; 40 : 502–506.
41. Ackerman PA, Agrawal D, Cantero D, Pangtay J. Spiral enteroscopy with the new DSB overtube: a novel technique for deep peroral small-bowel intubation. Endoscopy 2008; 40 : 974–978.
42. Bureš J, Kopáčová M, Tachecí I, Rejchrt S. Enteroscopy: will it achieve the complete journey? Acta Endoscopica 2005; 2 : 171–177.
43. Hadithi M, Heine GD, Jacobs MA, van Bodegraven AA, Mulder CJ. A prospective study comparing video capsule endoscopy with double-balloon enteroscopy in patients with obscure gastrointestinal bleeding. Am J Gastroenterol 2006; 101 : 52–57.
44. Iwamoto M, Yamamoto H, Kita H, Sunada K, Hayashi Y, Sato H, Sugano K, Shirakawa K, Nakamura T, Terano A. New diagnostic and therapeutic strategy: combination of capsule endoscopy and double-balloon endoscopy. Gastrointest Endosc 2005; 61: AB167.
45. Kopáčová M. Blue rubber bleb nevus. www.orpha.net. Elektronická publikace
46. Kopáčová M, Bureš J, Bedrna J, Rejchrt S. Intraoperační enteroskopie. Endoskopie 2003; 12 : 3–6.
47. Kopáčová M, Bureš J, Rejchrt S, Vykouřil L, Hladík P, Ferko A, Jon B, Jandík P, Jaroš E. Intra-operative enteroscopy: a 10-year experience at a single centre. Endoscopy 2005; 37 (Suppl 1): A 285.
48. Kopáčová M, Rejchrt S, Tachecí I, Bureš J. Endoskopické vyšetření tenkého střeva pomocí dvojbalónové enteroskopie. První zkušenosti v ČR. Čes Slov Gastroenterol Hepatol 2006; 60 : 173–178.
49. Kita H, Yamamoto H, Nakamura T, Shirakawa K, Terano A, Sugano K. Bleeding polyp in the mid small intestine identified by capsule endoscopy and treated by double-balloon endoscopy. Gastrointestinal Endoscopy 2005; 61 : 628–629.
50. Nakamura M, Niwa Y, Ohmiya N, Miyahara R, Ohashi A, Itoh A, Hirooka Y, Goto H. Preliminary comparison of capsule endoscopy and double-balloon enteroscopy in patients with suspected small-bowel bleeding. Endoscopy 2006; 38 : 59–66.
51. Pennazio M. Small-bowel endoscopy. Endoscopy 2004; 36 : 32–41.
52. Rösch T. DDW Report 2004 New Orleans: Capsule Endoscopy. Endoscopy 2004; 36 : 763–769.
53. Tang SJ, Haber GB. Capsule endoscopy in obscure gastrointestinal bleeding. Gastrointest Endosc Clin N Am 2004; 14 : 87–100.
Štítky
Adiktológia Alergológia a imunológia Angiológia Audiológia a foniatria Biochémia Dermatológia Detská gastroenterológia Detská chirurgia Detská kardiológia Detská neurológia Detská otorinolaryngológia Detská psychiatria Detská reumatológia Diabetológia Farmácia Chirurgia cievna Algeziológia Dentální hygienistka
Článek ÚvodníkČlánek Hypertenze v těhotenstvíČlánek Abdominální obezitaČlánek KNIHYČlánek LAUREÁTI NOBELOVY CENYČlánek Kaprasův den
Článok vyšiel v časopiseČasopis lékařů českých
Najčítanejšie tento týždeň
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Ohlédnutí za XVIII. kongresem České lékařské společnosti J. E. Purkyně v Brně
- 10. konference evropské Společnosti pro výzkum nikotinu a tabáku: na důkazech založená léčba a prevence Řím, 23.–26. září 2008
- KNIHY
- LAUREÁTI NOBELOVY CENY
- Úvodník
- Genetické testování způsobem DTC i v našich krajích
- Aktuální možnosti léčbychronické plicní hypertenze
- Hypertenze v těhotenství
- Konzervativní léčba diabetické mikroangiopatie a makroangiopatie
- Abdominální obezita
- Šedá eminence v medicíně – štítná žláza: 1. část
- Molekulární biologie a imunopatogeneze sepse
- E-kadherin v řízení přechodu prekancerózy v karcinomu
- Smads a jeho funkce ve vývoji kůže
- Kožní změny po hadím uštknutí
- Dvojbalónová enteroskopie, její možnosti a alternativy
- Vítězové nad závislostmi – devět typů
- Bezlepková dieta v léčbě celiakie a psoriázy
- Kaprasův den
- Časopis lékařů českých
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Hypertenze v těhotenství
- Abdominální obezita
- Konzervativní léčba diabetické mikroangiopatie a makroangiopatie
- Dvojbalónová enteroskopie, její možnosti a alternativy
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



