-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Starostlivosť o pacientov s akútnou pankreatitídou v Slovenskej republike – prieskum
Treatment of patients with acute pancreatitis in the Slovak Republic – survey
Design:
To ascertain the extent of treatment provided to patients with acute pancreatitis in surgical departments across the Slovak Republic and to compare these results with those of the pan-European study. Methods: 57 questionnaires were sent to surgical departments in Slovakia of which 34 were sent back filled in, i. e. a response-rate of 59.65%. Results: The most frequent number of patients with acute pancreatitis treated at the departments ranged from 51 to 60 patients per year (this answer was chosen by 20.59% of involved departments). CRP (C-reactive protein) levels (85.29%) followed by clinical state assessment (79.41%) were the most commonly used stratification systems. Antibiotic prophylaxis and initial CT examination were applied by only 41.18% and 29.41% of the respondents, respectively. A lack of improvement in the patient’s clinical state was considered an absolute indication for a repeated CT scan examination in all 34 of the involved departments. FNA (fine needle aspiration) to prove pancreatic necrosis infection was only performed by 11.76% of the surgical departments in the Slovak Republic. Surgical intervention was most frequently (in 76.47%) indicated in patients with organ dysfunction and sepsis symptoms, with 38.24% of departments seeing an optimal surgery time between day 15 and 21 after onset of the illness. As many as 44.12% of the respondents would treat a pancreatic abscess with surgical evacuation followed by the creation of a closed drainage system. Pancreatic necrosis would be dealt with identically by one-half of the departments.Key words:
acute pancreatitis – questionnaire survey – illness staging – timing – surgical treatment
Autori: M. Huťan 1; J. Payer Jr 2; M. Huťan Jr 3
Pôsobisko autorov: IV. chirurgická klinika LF UK a FNsP Bratislava 2Klinika plastickej chirurgie LF UK a FNsP Bratislava 3II. chirurgická klinika LF UK a FNsP Bratislava 1
Vyšlo v časopise: Gastroent Hepatol 2010; 64(5): 4-9
Kategória: Pôvodná práca
Súhrn
Ciel:
Cieľom práce bolo zistiť úroveň starostlivosti o pacientov s akútnou pankreatitídou na chirurgických pracoviskách v Slovenskej republike a porovnať výsledky s paneurópskou štúdiou. Metóda: Rozposlalo sa 57 dotazníkov na chirurgické pracoviská, z ktorých sa obdržalo 34 vyplnených, čo činilo návratnosť 59,65 %. Výsledky: Najčastejším počtom ošetrených s AP bolo rozpätie 51–60 pacientov za rok – 20,59 % pracovísk, ktoré sa zúčastnili na prieskume. Ako stratifikačný systém sa najčastejšie využíval CRP (C-reaktívny proteín) v 85,29 %, nasledovaný klinickým hodnotením stavu v 79,41 %. Antibiotickú profylaxiu využívalo len 41,18 % pracovísk a prvotné CT vyšetrenie indikovalo iba 29,41 % pracovísk. Nelepšenie klinického stavu bolo indikáciou na opakované CT vyšetrenie v 100 %. FNA („fine needle aspiration“) na dôkaz infekcie pankreatickej nekrózy robilo len 11,76 % pracovísk v SR. Chirurgická intervencia bola najčastejšie (v 76,47 %) indikovaná u pacientov s orgánovou dysfunkciou a sepsou, pričom v 38,24 % je optimálna doba operačného výkonu medzi 15.–21. dňom od nástupu ochorenia. Pankreatický absces by až 44,12 % opýtaných riešilo chirurgickou evakuáciou a následným uzavretým systémom drenáže, pankreatickú nekrózu by identicky riešilo 50 % zúčastnených kliník a oddelení.Klúčové slová:
akútna pankreatitída – dotazníkový prieskum – staging ochorenia – timing operácie – operačná liečbaÚvod
Akútna pankreatitída sa definuje ako akútny, reverzibilný zápalový proces, ktorý zahŕňa pankreas, peripankreatické tkanivo a niekedy aj vzdialené orgány. Zahŕňa spektrum choroby od ľahkej až po rapídne progresívnu, fulminantnú formu s MODS (multiple organ dysfunction syndrome), so sepsou alebo bez sepsy.
Približne 80–90 % prípadov má mierny priebeh s nízkou morbiditou a mortalitou a zväčša nepredstavuje liečebný problém. Na druhej strane ťažká akútna pankreatitída (SAP, severe acute pancreatitis) je spojená s komplikáciami, ktoré môžu byť lokálne alebo systémové. Prebieha v dvoch fázach – včasnej toxickej a neskorej septickej; tá sa najväčšou mierou podieľa na vysokej mortalite choroby – mortalita infikovaných nekróz je až 62 % [2].
Po prijatí a začatí konzervatívnej liečby je snahou určiť závažnosť akútnej pankreatitídy a podľa nej zvoliť optimálny postup. Okrem klinického obrazu môžu byť pri rozhodovaní nápomocné izolované ukazovatele závažnosti choroby (C-reaktívny proteín, prokalcitonín) alebo multifaktoriálne skórovacie systémy (Ransonove alebo glasgowské kritériá, všeobecné ukazovatele závažnosti choroby – APACHE II skóre) [7,8,13]. Okrem biochemických a hematologických parametrov je vhodné posúdiť aj morfologický CT nález s klasifikáciou podľa Balthazara [1].
V liečbe dominuje aktívna konzervatívna liečba, ktorá dosiahla optimálny štandard s výrazne zlepšenými možnosťami kontroly priebehu [4,5]. Hlavnými súčasťami konzervatívnej liečby sú: zabezpečenie sekrečného pokoja v žľaze, analgosedácia, tekutinová liečba s dostatočnou náhradou objemu na korekciu hypovolémie a kardiopulmonálna podpora s rozpoznaním i skrytej hypoxie. Neoddeliteľnou súčasťou je prevencia infekcie, metabolická a nutričná podpora, pričom sa preferuje enterálna výživa. Pri biliárnej etiológii choroby v indikovaných prípadoch je vhodná endoskopická sanácia ERCP (endoskopická retrográdna cholangiopankreatikografia) a EPS (endoskopická papilosfinkterotómia) s extrakciou kameňov.
Za určitých okolností je konzervatívna liečba nedostatočná a je potrebný agresívnejší, predovšetkým chirurgický postup. Chirurgická liečba je indikovaná v prvom rade pri infekčných komplikáciách nekrotizujúcej pankreatitídy, ako je infikovaná nekróza, pankreatický absces alebo infikovaná pseudocysta. Infekciu nekróz možno očakávať v 40–70 % [5]. Ďalšími indikáciami chirurgickej liečby sú príznaky perzistujúceho akútneho brucha, sterilná nekróza a pretrvávajúce alebo narastajúce lokálne komplikácie – krvácanie, ileus, perforácia čreva a abdominal compartment syndrome (ACS).
Na zjednotenie postupov pri akútnej pankreatitíde sa uskutočnilo veľké množstvo medzinárodných podujatí, počnúc Atlantskou konferenciou v roku 1992 [3]. Najdôležitejšie podujatia a zasadnutia odborných spoločností sú v tab. 1.
Tab. 1. Podujatia a zasadnutia odborných spoločností o akútnej pankreatitíde. Tab. 1. Events and meetings of specialized groups concerning acute pancreatitis. 
V odbornej literatúre je množstvo prehľadových článkov, ktoré inicializovali členovia Medzinárodnej asociácie pre pankreatológiu (IAP – International Association of pancreatology), týkajúce sa liečby kriticky chorých pacientov s akútnou pankreatitídou. Nastoľujú aktuálne otázky a uvádzajú odporúčania na rôznej hladine významnosti [4,10]. Podobne je publikovaných množstvo prác s odporúčaniami pre chirurgickú liečbu ťažkej akútnej pankreatitídy [9]. Zavádzanie odporúčaných postupov v manažmente akútnej pankreatitídy bolo predmetom ďaľších prác. Nemecká štúdia z roku 2007 [12] ukázala, že napriek implementácii všeobecných odporúčaní existujú postupy, pri ktorých nie je všeobecný súhlas. Návratnosť bola 62 % pričom 11 % sa prísne pridržiavalo odporúčaní IAP, 31 % všetkých odporúčaní okrem jedného. 31 % respondentov nedodržiavalo 2 a viac odporúčaní a podľa odpovedí u 27 % respondentov sa liečba zásadne líšila od odporúčaní.
V roku 2004 bola publikovaná práca, v ktorej autori mapovali situáciu u európskej časti členov Medzinárodnej asociácie pre hepato-bilio-pankreatickú chirurgiu (IHBPA). Bolo oslovených 866 členov, vrátilo sa 329, čo tvorilo 38 % [11].
Cieľ práce a metóda
Cieľom práce bolo zistiť úroveň starostlivosti o pacientov s akútnou pankreatitídou na chirurgických pracoviskách v Slovenskej republike a eventuálne porovnať výsledky s vyššie uvedenou prácou.
Rozposlali sme 57 dotazníkov na chirurgické pracoviská v Slovenskej republike, o ktorých sme predpokladali, že majú skúsenosti s liečbou akútnej pankreatitídy. Dotazníkové otázky boli nasledovné:
- Aký počet pacientov s akútnou pankreatitídou ošetríte za rok?
- Aký stratifikačný systém štandardne používate?
- Podávate pacientom profylaktické antibiotiká?
- Aké antibiotiká používate?
- Používate skoré (do 72 hod) CT vyšetrenie u všetkých pacientov?
- Aké sú Vaše kritériá na vykonanie skorého CT vyšetrenia?
- Používate pri skorom CT vyšetrení i.v. kontrastnú látku?
- Aké sú indikácie na opakované CT vyšetrenie?
- Aké je časové rozpätie medzi kontrolným CT vyšetreniami?
- Používate FNA („fine needle aspiration“) pri diagnostike infikovanej pankreatickej nekrózy?
- Operujete vždy pacienta s infekciou, ktorá je dokázaná FNA?
- Ktorí pacienti s akútnou pankreatitídou sú u vás indikovaní na operačný výkon?
- Aký je optimálny čas na chirurgickú intervenciu?
- Akú intervenciu urobíte pri pankreatickom abscese, aký je váš preferovaný postup?
- Akú intervenciu urobíte pri pankreatickej nekróze, aký je váš preferovaný postup?
Výsledky
Z rozposlaných 57 dotazníkov sme obdržali 34 vyplnených, čo činí návratnosť 59,65 %. V nasledujúcom texte analyzujeme jednotlivé body dotazníka. Počet ošetrených pacientov s AP kolísal, najviac pracovísk ošetrilo 51–60 pacientov za rok (viac ako 20 %). Rozvrstvenie pracovísk podľa počtu hospitalizovaných pacientov s akútnou pankreatitídou je v grafe 1. Podľa počtu pracovísk, ktoré odoslali dotazníky, a počtu pacientov s akútnou pankreatitídou bola na uvedených pracoviskách hospitalizovaných ročne minimálne 1 422–1 695 pacientov s touto diagnózou. Možno predpokladať, že na 23 pracoviskách, ktoré dotazníky neodoslali, počet hospitalizovaných pacientov s akútnou pankreatitídou nebol významný.
Graf 1. Aké množstvo pacientov s akútnou pankreatitídou ošetríte každý rok? Graph 1. How many patients with acute pancreatitis do you treat per year? 
Na stanovenie závažnosti AP sa v 85 % použilo vyšetrenie CRP, v 79 % sa využívalo klinické zhodnotenie. Multifaktoriálne systémy (Ranson, Glasgow, APACHE II) sa používali menej (graf 2).
Graf 2. Aký stratifikačný systém štandardne používate? Graph 2. Which stratification system do you use as a standard? 
Pri diagnóze akútnej pankreatitídy, zastratifikovaní pacienta, sa profylakticky do liečby indikovali antibiotiká na 41,2 % pracovísk, pričom na 58,8 % pracovísk sa profylaktické antibiotiká nepodávali. Z antibiotík sa najčastejšie používali cefalosporíny 3. generácie v trvaní liečby 7–10 dní a chinolóny, ktoré sa ale podávali až 14 dní.
Medzi časté vyšetrenia v diferenciálnej diagnostike algického abdominálneho syndrómu a na morfologickú diagnostiku AP sa tzv. skoré CT vyšetrenie (do 72 hod) používalo na 29,4 % pracovísk a až na 70,6 % sa nepoužíva. Indikáciami na skoré CT vyšetrenie boli nejasnosť diagnózy, ďaľšie zhodnotenie závažnosti stavu a spresnenie diagnózy (graf 3). Na 79,4 % pracovísk pri CT vyšetrení používajú kontrastnú látku.
Graf 3. Aké sú vaše kritériá na vykonanie skorého CT vyšetrenia? Graph 3. What are you criteria for performing an initial CT examination? 
Pri komplexnej starostlivosti o pacienta s AP hlavnými indikáciami na opakované CT vyšetrenie boli nelepšenie klinického stavu, orgánová dysfukcia a pokračujúca abdominálna bolestivosť (graf 4). Pričom v 76,47 % sa robilo opakované CT bez fixného času, v ostatnom percente prípadov do 10 dní.
Graf 4. Aké sú indikácie na opakované CT vyšetrenie? Graph 4. What are the indications for a repeated CT scan examination? 
FNA („fine needle aspiration“) pri diagnostike infikovanej pankreatickej nekrózy sa realizovala len na 11,8 % pracovísk. Avšak pri pozitívnom výsledku FNA sa až na 75 % pracovísk pristupuje k operačnému riešeniu. Vo všeobecnosti indikácie na operačný výkon sú uvedené v grafe 5. Najčastejšie sa jedná o orgánovú dysfunkciu s klinickým dôkazom pankreatickej sepsy. Menej častými indikáciami sú klinický dôkaz pankreatickej sepsy bez orgánovej dysfunkcie a rádiologický dôkaz infekcie nekróz. Najviac pacientov bolo operovaných medzi 15.–21. dňom (38,24 %), po 21. dni bolo operovaných 29,41 %. Z uvedeného vyplýva, že takmer 70 % pracovísk považuje optimálnu dobu na chirurgickú intervenciu po 15. dni od nástupu ochorenia. V prvých 7 dňoch bolo operovaných 20,59 % pacientov (graf 6).
Graf 5. Ktorí pacienti s AP sú u vás indikovaní na operačný výkon? Graph 5. Which patients with AP have been indicated for surgery in your department? 
Graf 6. Aký je optimálny čas na chirurgickú intervenciu? Graph 6. What is the optimal surgery time? 
Preferovaným postupom na slovenských chirurgických pracoviskách pri liečbe pankreatického abscesu je chirurgická drenáž a zatvorená laváž. Prehľad výkonov a ich zastúpenie je v tab. 3.
Tab. 2. ATB profylaxia pri SAP. Tab. 2. ATB prophylaxis with SAP. 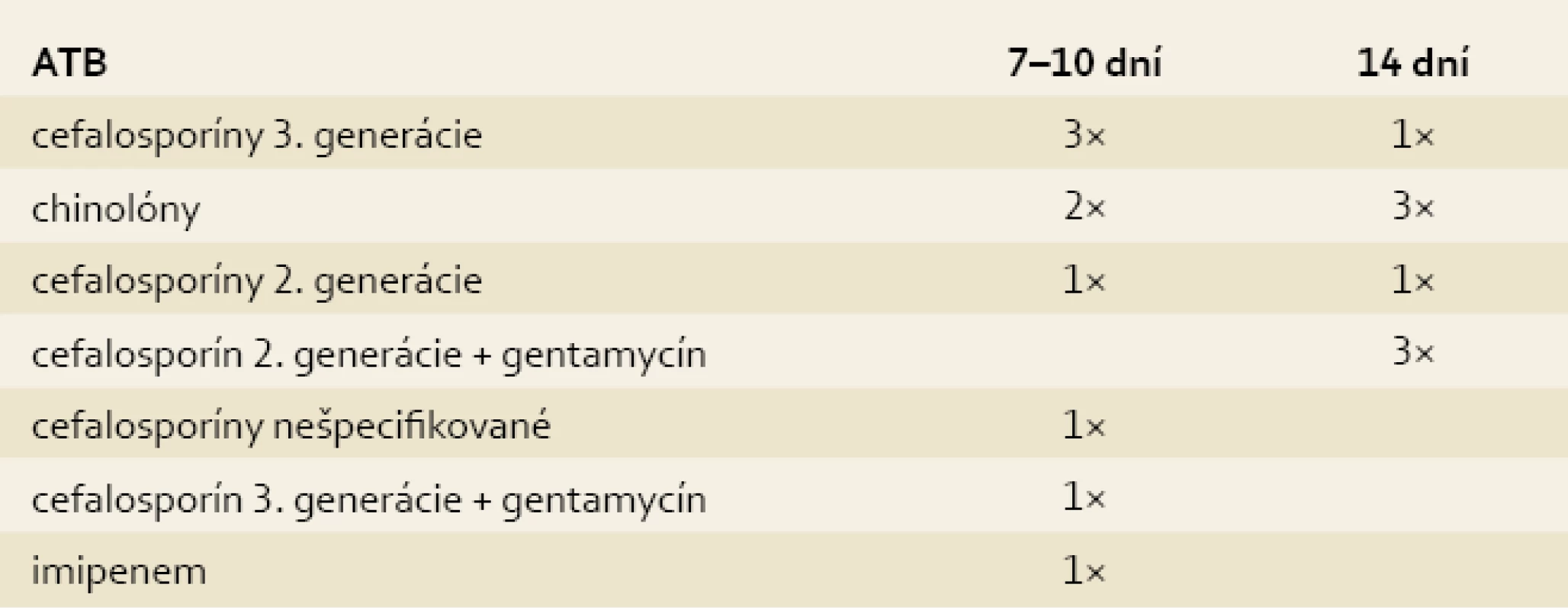
Tab. 3. Prehľad výkonov pri pankreatickom abscese a ich preferencia. Tab. 3. Overview of surgeries for pancreatic abscess and their preferences. 
Pri operačnom výkone je preferovaná hlavne chirurgická drenáž so zatvorenou lavážou na polovici pracovísk v SR. Asi v 26 % prípadov sa zvolí etapová chirurgická drenáž. Ostatné typy výkonov pri infikovanej pankreatickej nekróze sú v tab. 4.
Tab. 4. Prehľad výkonov pri infikovanej pankreatickej nekróze a ich preferencia. Tab. 4. Overview of surgeries for pancreatic necrosis infection and their preferences. 
Diskuzia
Pri porovnaní výsledkov slovenskej a paneurópskej štúdie vyšli nasledovné výsledky, ktoré si zasluhujú pozornosť. Všeobecne na slovenských chirurgických pracoviskách vo viac ako 20 % sa ošetrí ročne 51–60 pacientov za rok, čo je niekoľkonásobne vyššie ako v Európe (11–20 pacientov za rok). Podľa epidemiologických štúdií sa v USA ročne hospitalizuje 250 000 pacientov s akútnou pankreatitídou [17]. Napriek početným multifaktoriálnym stratifikačným systémom sa na posúdenie závažnosti ochorenia používa na Slovensku CRP (C-reaktívny proteín) na 85,29 % pracovísk, nasledovaný klinickým zhodnotením stavu pacienta. V Európe najčastejšie používaným systémom zostávajú Ransonove kritéria, ktoré v mnohých ohľadoch už nespĺňajú požiadavky kladené na stratifikáciu ochorenia v súčasnosti.
Na základe publikovaných prác sformuloval C. A. Seiler zásady stratégie použitia antibiotík pri akútnej pankreatitíde [18]. Úloha profylaktického podávania antibiotík sa v poslednej dobe výrazne spochybnila. Podľa metaanalýz [14] neznižujú mortalitu ani septické komplikácie. V paneurópskej štúdii podávalo profylakticky antibiotiká 73 % respondentov, čo môže odrážať fakt, že štúdia bola spracovaná v roku 2004. Na slovenských pracoviskách využívalo antibiotickú profylaxiu 41,18 % pracovísk, pričom najčastejšie sa použili cefalosporíny. Kritériá na používanie antibiotík v SR sa upresňovali a karbapenémy sa začali používať až v posledných rokoch. Ak je indikovaná antibiotická profylaxia (viac ako 30 % nekrotického tkaniva pankreasu, CT podozrení na infikovanú nekrózu a zvýšenej hladine prokalcitonínu), akceptuje sa len podávanie karbapenémov [15]. Uvádzaná kontinuálna intraarteriálna aplikácia inhibítorov proteáz a antibiotík [16] sa na Slovensku nepoužila.
Používanie CT vyšetrenia v Európe a na Slovensku bolo podobné. Vyšetrenie je dostupné, používa sa na prvotné zhodnotenie pankreatitídy, ako aj na sledovanie priebehu ochorenia. V oboch štúdiách bola vysoká variabilita odpovedí týkajúca sa timingu a indikácie opakovaného CT vyšetrenia pri neustupujúcom ochorení. V 100 % respondenti považujú nelepšenie klinického stavu za indikáciu na opakované CT vyšetrenie napriek proklamovanej radiačnej záťaži.
Fine needle aspiration (FNA) je vyšetrenie, ktoré sa odporúča na potvrdenie infekcie pankreatickej nekrózy a slúži ako dôležitý indikátor na chirurgickú intervenciu. Na slovenských pracoviskách ju používa len 11,76 % pracovísk, kým v európskom meradle 53 % [11]. Až 75 % pracovísk operuje na základe pozitívneho kultivačného nálezu pri FNA.
Chirurgická intervencia na slovenských pracoviskách bola najčastejšie (76,47 %) indikovaná u pacientov s orgánovou dysfunkciou a sepsou. Optimálna doba operačného výkonu bola stanovená medzi 15.–21. dňom od nástupu ochorenia u 38,24 % opýtaných a po 21. dni u 29,41 %. Viac ako 2/3 slovenských respondentov teda považovalo za optimálnu dobu operácie viac ako 15 dní od nástupu ochorenia, čo zodpovedá odporúčaniam v literatúre [6]. Na rozdiel od európskej štúdie rovnaký počet respondentov uvádza optimálny čas intervencie pred 14. dňom ako po ňom. Vysvetlenie pre operáciu v prvých 14 dňoch ochorenia v predložených dotazníkoch chýba. Včasnými indikáciami by mohli byť diagnostické rozpaky, nelepšenie stavu napriek intenzívnej konzervatívnej liečbe a lokálne komplikácie, včítane abdominal compartment syndromu (ACS).
Je možné, že včasnejšia indikácia k operácii bola ovplyvnená nedostatočnou intenzívnou starostlivosťou, včítane eliminačných metód, ako aj nie sprísnenými indikáciami na chirurgickú liečbu.
Pankreatický absces by až v 44,12 % opýtaných na Slovensku riešilo chirurgickým ošetrením a následným uzavretým systémom drenáže, pankreatickú nekrózu by riešilo identicky až 50 % zúčastnených kliník a oddelení všeobecnej chirurgie na Slovensku.
V paneurópskej štúdii bolo široké spektrum liečebných názorov pri pankreatickej nekróze. Napriek dôkazu, že formálne pankreatické resekcie majú vysokú mortalitu, bolo prekvapujúce, že 2 % respondentov v Európe preferovali tento spôsob liečby pankreatickej nekrózy. Neočakávanými nálezmi bola neoperačná liečba FNA potvrdenej infikovanej nekrózy a formálna pankreatická resekcia. Podľa záverov európskych autorov interpretácia výsledkov môže byť poznačená nekompletnými odpoveďami, idealizovaným spôsobom odpovede (čo by som robil radšej, ako robím), a preferovanou odpoveďou respondentov (aby bola v súlade s dotazníkom). Podľa nášho názoru podobnými chybami môžu byť skreslené aj výsledky slovenského prieskumu.
Záver
Na základe dotazníkovej metódy môžeme zhrnúť výsledky v starostlivosti o pacientov s akútnou pankreatitídou v SR do nasledovných bodov:
- Zo stratifikačných systémov sa najviac používajú CRP (C-reaktívny proteín) a klinické zhodnotenie.
- Profylaktické podávanie ATB je kontroverzné, čo zodpovedá situácii vo svete.
- Nejednotné sú názory na prvotné CT vyšetrenie a jeho opakovanie, málo sa využíva FNA („fine needle aspiration“) na identifikáciu infikovanej nekrózy.
- Indikácie na operáciu a timing operácie zodpovedajú súčasným názorom vo svete, nie je v dotazníkoch vysvetlenie operácie do 7 dní po nástupe ochorenia u 20 % pacientov. Možno predpokladať, že sprísnením indikácií na chirurgickú liečbu dôjde k poklesu včasných chirurgických intervencií pri akútnej pankreatitíde.
- Preferovaným postupom pri infikovanej nekróze a pankreatickom abscese zostáva chirurgická nekrosektómia s uzavretou drenážou.
doc. MUDr. Martin Huťan, CSc.
IV. chirurgická klinika LF UK a FNsP Bratislava
Ružinovská 6, 826 06 Bratislava 2
martin.hutan@nspr.sk
Zdroje
1. Balthazar EJ. Imaging and intervention in acute pancreatitis. Radiology 1994; 193(2): 297–306.
2. Banks PA, Freeman ML. Practice Guidelines in acute pancreatitis. Am J Gastroenterol 2006; 101(10): 2379–2400.
3. Bradley EL. A Clinically Based Classification System for Acute Pancreatitis. Summary of the international Symposium on Acute Pancreatitis, Atlanta, Ga, September 11 through 13, 1992. Arch Surg 1993; 128(5): 584–590.
4. Sarr MG. IAP Guidelines in Acute Pancreatitis. Dig Surg 2003; 20 (1): 1–3.
5. Hollender LF, Lehnert P, Wanke M. Akute Pankreatitis – Eine multidisciplinare Synopsis. Leipzing, J.A. Barth, 1984 : 175.
6. Fernández-del Castillo C, Rattner DW, Makary MA et al. Débridement and closed packing for the treatment of pancreatitis. Ann Surg 1998; 228(5): 676–684.
7. Imrie CW, Benjamin IS, Ferguson JC et al. A single centre double blind trial of trasylol therapy in primary acute pancreatitis. Br J Surg 1978; 65(5): 337–341.
8. Knaus WA, Draper EA, Wagner DP et al. APACHE II: a severity of disease scoring system. Crit Care Med 1985; 13(10): 818–829.
9. Uhl W, Warshaw A, Imrie C, et al. IAP Guidelines for the Management of Acute Pancreatitis . Pancreatology 2002; 2(6): 565–573.
10. Nathens AB, Curtis JR, Beale RJ et al. Management of the critically ill patients with severe acute pancreatitis . Crit Care Med 2004; 32(12): 2524–2536.
11. King NK, Siriwardena AK. European Survey of Surgical Strategies for the Management of Severe Acute Pancreatitis Am J Gastroenterol 2004; 99(4): 719–725.
12. Foitzik T, Klar E. (Non-)compliance with Guidelines for the Management of Severe Acute Pancreatitis among German Surgeons. Pancreatology 2007; 7(1): 80–85.
13. Ranson JH, Rifkind KM, Turner JW. Prognostic signs and nonoperative peritoneal lavage in acute pancreatitis. Surg Gynecol Obstet 1976; 143(2): 209–219.
14. Mazaki T, Ishii Y, Takayma T. Meta-analysis of prophylactic antibiotic use in acute necrotising pancreatitis. Br J Surg 2006; 93(6): 674–684.
15. Olejník J, Brychta I. Aktuálny antimikrobiálny manažment ťažkej akútnej pankreatitídy. Slovenská chirurgia 2008; 5(3): 16–21.
16. Vyhnánek F, Vyhnánková I. Postup u těžké formy akutní pankreatitidy – současný stav. Anest intenziv Med 2008; 19(1): 47–53.
17. Haney JC, Pappas TN. Necrotising Pancreatitis: Diagnosis and Treatment. Surg Clin N Amer 2007; 87(6): 1431–1446.
18. Buechler MW, Uhl W, Friess H et al. Acute Pancreatitis. Blackwell-Wissenschafts – Verlag, Berlin – Vienna, 1999 : 288.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2010 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
-
Všetky články tohto čísla
- Srovnávací analýza výsledků laparoskopické a tradiční cholecystektomie u pacientů s akutní cholecystitidou
- Místo sorafenibu v léčbě hepatocelulárního karcinomu
- Gastrointestinální stromální tumor (GIST) jako příčina obskurního krvácení do zažívacího traktu
-
Účinnost udržovací terapie u ulcerózní kolitidy je ovlivněna farmakokinetikou mesalazinu a adherencí k medikamentózní léčbě
Komentář ke studii PODIUM - Prof. MUDr. Jiří Ehrmann, CSc. sedmdesátníkem
- 7. letní škola gastroenterologie ASNEMGE/EAGE
-
Jiří Ehrmann, Petr Hůlek. Hepatologie.
Praha: Grada 2010.
616 stran - Kalendář gastroenterologických akcí 2011
- Starostlivosť o pacientov s akútnou pankreatitídou v Slovenskej republike – prieskum
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Prof. MUDr. Jiří Ehrmann, CSc. sedmdesátníkem
- Starostlivosť o pacientov s akútnou pankreatitídou v Slovenskej republike – prieskum
- Místo sorafenibu v léčbě hepatocelulárního karcinomu
- Srovnávací analýza výsledků laparoskopické a tradiční cholecystektomie u pacientů s akutní cholecystitidou
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



