-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
„Distální“ ulcerózní kolitida u seniora – jaký terapeutický postup zvolit?
Autoři: M. Lukáš
Působiště autorů: Klinické a výzkumné centrum pro střevní záněty ISCARE I. V. F. a. s., Praha
Vyšlo v časopise: Gastroent Hepatol 2018; 72(2): 96-97
Kategorie: Kvíz
Pacient narozený v roce 1940 trpí ulcerózní kolitidou (UC – ulcerative colitis) od roku 1973 s postižením rekta a esovité kličky do vzdálenosti 35 cm. Zpočátku 70. let minulého století byl léčen pouze sulfasalazinem v dávce 1–3 g denně s velmi dobrým efektem. V následujících několika letech choroba nevykazovala žádnou větší klinickou aktivitu a od roku 1976 byl bez terapie. Po 12 letech v roce 1988 došlo k aktivizaci choroby a musel užívat mesalazin v dávce 2 g denně a intermitentně lokální terapii v podobě čípků mesalazinu. Počátkem 90. let 20. století prodělal akutní netransmurální infarkt myokardu a od roku 1998 byl léčen pro arteriální hypertenzi. Od roku 2005 diabetes mellitus 2. typu kompenzován dietou. V roce 1995 onemocnění vstoupilo do druhé dlouhodobé remise trvající celkem 17 let, kdy neměl žádné klinické známky aktivity UC a nemusel užívat žádnou medikamentózní terapii. Až v roce 2012 se u pacienta opět objevily tenesmy a krvácení z konečníku. V této době léčba zahrnovala lokální aplikaci mesalazinu – čípky 1 g denně a podávání tablet v celkové denní dávce 2–3 g. Tento léčebný postup však nevedl ke zlepšení stavu nebo dokonce k dosažení remise. Proto byla provedena intenzifikace léčby, která spočívala v podávání vyšší dávky (60 mg) systémově působících kortikosteroidů a po několika dnech byla postupně dávka prednisonu snižována. Při snaze o ukončení léčby prednisonem došlo k opětovné aktivizaci nemoci s tenesmy a krvácením z konečníku. Kontrolní rektoskopické vyšetření potvrdilo postižení tlustého střeva do vzdálenosti 35 cm od análního okraje s ostrým přechodem v normální sliznici. V letech 2013–2017 musel být léčen prakticky trvale menší dávkou prednisonu, která se pohybovala od 5 do 20 mg, navíc užíval perorálně mesalazin 2–4 g denně s intermitentním podáváním mesalazinových čípků, protože nálevy netoleroval. V březnu 2017 bylo provedeno kontrolní sigmoideoskopické vyšetření na jiném pracovišti, které potvrdilo vysoce aktivní zánětlivé změny v rektu (podle endoskopického Mayo subskóre 3) s plošnými a povrchovými vředy do vzdálenosti 12 cm a následně s méně aktivním zánětem do vzdálenosti 35 cm od análního okraje s charakteristickou křehkostí sliznice rektosigmatu. Ostrý přechod ve sliznici normálního vzhledu byl zhruba v polovině esovité kličky. Vzhledem k distribuci zánětlivých změn s významnou aktivitou v distální části rekta s relativně lehčími zánětlivými změnami v orální části rekta a v rektosigmatu (podle endoskopického Mayo subskóre 1–2) byla léčba upravena s cíleným zaměření na výše zmíněnou oblast. Tablety mesalazinu byly převedeny na granulát (sachet) v plné denní dávce 4 g a lokální aplikace mesalazinových čípků byla rozšířena o podávání budesonidu v podobě rektální pěny, která byla spojena s velmi dobrou tolerancí ze strany pacienta. Dlouhodobá dávka prednisonu 10 mg denně byla ponechána. Klinický efekt léčby byl jednoznačný a relativně rychlý. Po 2měsíčním významném zlepšení stavu s ústupem tenesmů a nepřítomností krve ve stolici bylo v září 2017 konstatováno, že i přes uvedenou léčbu došlo opět k významnému zhoršení klinického stavu s velmi četnými tenesmy cca 20× denně a masivní příměsí krve v každé stolici. V této době byla léčba prednisonem 10 mg denně nahrazena terapií MMX budesonidem 9 mg denně a terapie byla v následujících týdnech postupně zcela ukončena. Léčba MMX budesonidem byla zpočátku spojena rovněž s velmi dobrým klinickým efektem. V říjnu 2017 se podrobil extrakci dvou zubů s následnou antibiotickou terapií klindamycinem po dobu 5 dnů. Od poloviny listopadu došlo opět k novému vzplanutí projevů aktivity UC, navíc se objevila inkontinence stolice a intermitentně byla také patrna příměs hnisu ve stolici (obr. 1). V této době byla opakovaně vyšetřena stolice na přítomnost toxinů Clostridium diffcile s negativním výsledkem a z bioptického vzorku byla vyloučena přítomnost infekce cytomegalovirem. Rozsah zánětlivých změn nebyl změněn, kontrolní sigmoidoskopie potvrdila stabilní rozsah nemoci do 35 cm.
Obr. 1. Endoskopický obraz – výrazné zhoršení stavu 28. 11. 2017. 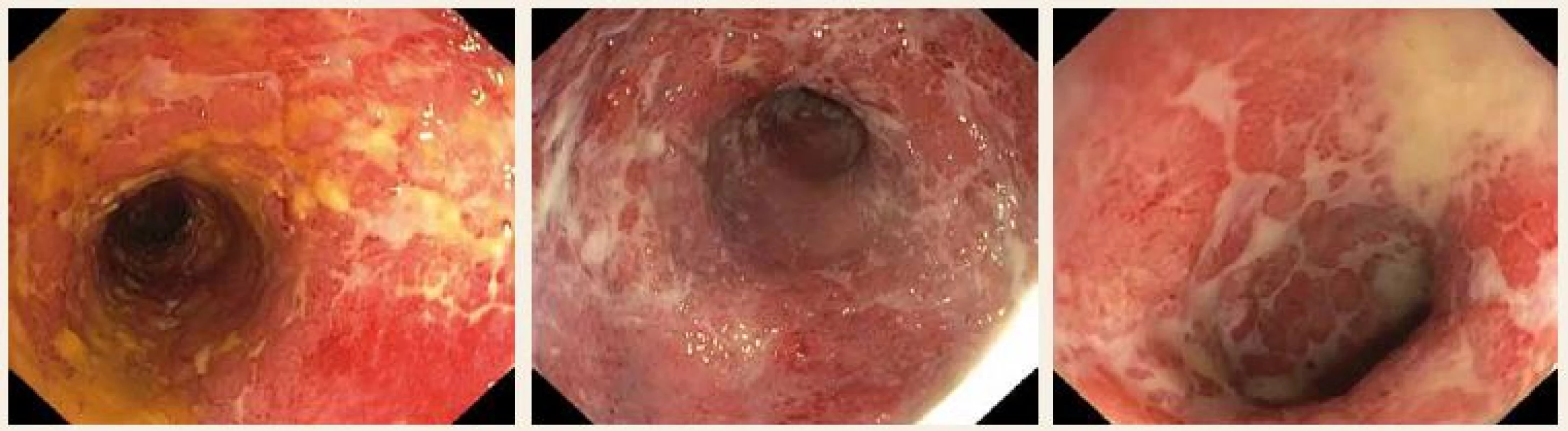
Otázka:
Jaké by bylo Vaše doporučení pro další léčbu?
Správná odpověď a komentář na str. 175
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2018 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
-
Všetky články tohto čísla
- Neobvyklá příčina zvětšování břicha
- Infekce jaterní cysty při polycystóze jater jako zdroj sepse
- Terlipresin – stále nepostradatelný ve dvou indikacích
- Akutní poškození ledvin u pacientů s akutní pankreatitidou
- Léčba komplikované Crohnovy choroby vedolizumabem
- Kombinace endoskopické slizniční resekce a „full-thickness“ resekce v léčbě adenomu ascendens s příznakem „non-liftingu“
- Gastrointestinálne prejavy familiárnej stredomorskej horúčky – problém aj v strednej Európe?
- Populární sleeve gastrectomy – tubulizace žaludku v chirurgické léčbě těžké obezity a cukrovky 2. typu
- Životní jubileum prof. Zdeňka Marečka
- Pohľad na XXIII. Gastrofórum, Štrbské Pleso, 2018
- 6th Conference of Central European Hepatologic Col laboration
- Výběr z mezinárodních časopisů
- Správná odpověď na kvíz
- Kreditovaný autodidaktický test: hepatologie
- Esomeprazol – S-izomer omeprazolu s výhodnějšími farmakologickými vlastnostmi a silnějším farmakodynamickým účinkem
- Hepatologie
- „Distální“ ulcerózní kolitida u seniora – jaký terapeutický postup zvolit?
- Hepatocelulárny karcinóm na strednom Slovensku – analýza kohorty 207 pacientov v nemocnici 3. stupňa
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Terlipresin – stále nepostradatelný ve dvou indikacích
- Infekce jaterní cysty při polycystóze jater jako zdroj sepse
- Neobvyklá příčina zvětšování břicha
- Akutní poškození ledvin u pacientů s akutní pankreatitidou
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



