-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Výživa a bariatricko-metabolická chirurgie
Nutrition and bariatric-metabolic surgery
Bariatric interventions are a very effective tool for treating obesity. However, success is largely dependent on patient compliance and observance of dietary regimens. Nutrition is crucial in this context, with the type of diet being dependent on the time after the operation. Postoperative diet should be rational, with an emphasis on proteins. Repetitive education is important to prevent undesirable nutritional deficits, as well as other adverse events.
Conflict of Interest: The author declares that the article/manuscript complies with ethical standards, patient anonymity has been respected, and she states that she has no financial, advisory or other commercial interests in relation to the subject matter.
Publication Ethics: This article/manuscript has not been published or is currently being submitted for another review. The authors agree to publish their name and e-mail in the published article/manuscript.
Dedication: The article/manuscript is not supported by a grant nor has it been created with the support of any company.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Keywords:
bariatric procedures – liquid food – mushy food – proteins – bariatric plate
Autoři: Hlavatá K.
Působiště autorů: OB klinika a. s., Centrum pro léčbu obezity a metabolických onemocnění, Praha
Vyšlo v časopise: Gastroent Hepatol 2019; 73(6): 492-495
Kategorie: Bariatrie: přehledová práce
prolekare.web.journal.doi_sk: https://doi.org/10.14735/amgh2019492Souhrn
Bariatrické zákroky představují velmi účinný nástroj řešení obezity. Úspěšnost však do značné míry závisí na compliance pacienta a na dodržování režimových opatření. V tomto kontextu má stěžejní význam výživa. Charakter stravy je odlišný podle doby od operace, zpočátku je indikována strava tekutá, poté strava kašovitá. Strava v následujícím období má být racionální, s důrazem na bílkoviny. Důležité jsou opakované edukace, jejichž cílem je mimo jiné zabránit nežádoucím nutričním deficitům.
Klíčová slova:
bariatrické zákroky – strava tekutá – kašovitá strava – bílkoviny – bariatrický talíř
Úvod
Základem léčby nadváhy a obezity je úprava stravovacích a pohybových návyků, psychoterapie (v léčbě obezity se osvědčuje především kognitivně-behaviorální terapie) a při vyšších stupních obezity nebo přítomných zdravotních komplikacích je vhodným řešením léčba chirurgická. Současné dlouhodobé studie ukazují, že po bariatrickém výkonu dochází k podstatnému snížení úmrtnosti i k poklesu rizika rozvoje nových chorob souvisejících s obezitou, ke snížení potřeby zdravotní péče a poklesu přímých nákladů na zdravotní péči. Bariatrické řešení obezity je schopno nejen zlepšit, ale i úplně vyléčit řadu onemocnění vzniklých v souvislosti s obezitou, přičemž zároveň působí jako prevence proti vzniku těchto onemocnění.
Možná rizika související s výživou
Bariatrické operace se v zásadě dělí na restriktivní (omezující velikost žaludku) a malabsorpční (vedoucí ke sníženému vstřebávání živin). Potenciální nedostatky ve výživě se odvíjí od typu provedeného chirurgického zákroku a samozřejmě od spolupráce pacienta. Principem restriktivních operací (adjustabilní gastrická bandáž, plikace žaludku, sleeve gastrektomie) je zmenšení objemu žaludku a omezení množství přijímané stravy. U malabsorpčních výkonů (hlavním představitelem je biliopankreatická diverze) je obcházena horní část tenkého střeva (duodenum a proximální jejunum), což zabrání vstřebávání značné části přijímaných živin. Provádějí se i kombinované výkony, které zmenšují kapacitu žaludku a zároveň omezují vstřebávání živin, příkladem je Roux-en-Y gastrický bypass [1].
Operace restriktivního typu nebývají spojeny se závažnějšími nutričními nedostatky. V případě nevhodného výběru potravin pacientem však hrozí proteinová malnutrice, nízký příjem vápníku, železa a vitaminu D. Malabsorpční zákroky jsou v porovnání s restriktivními operacemi z hlediska případných karencí rizikovější, zejména s ohledem na snížené vstřebávání vápníku, železa, mědi, vitaminu D, vitaminu B12, zinku, hořčíku a mědi. Pro minimalizaci rizik vyplývajících z nedostatečné výživy jsou velmi důležité důkladné a opakované nutriční konzultace, a to jak před plánovaným zákrokem, tak v následném období [2,3].
Výživa krátce po operaci
Krátce po zákroku je nutné infuzní podávání léků a tekutin, následuje podávání ledových kostek a popíjení čiré vody, nejprve po lžičkách, postupně po doušcích. První 1–2 týdny po operaci je indikována strava tekutá, následuje 3–4týdenní období stravy kašovité, s pozvolným přechodem na stravu běžné konzistence. Objem jednotlivé porce je omezen zprvu na 100 ml, s postupem času se zvyšuje na 150 ml. Schéma časování jednotlivých fází diety shrnuje tab. 1.
Tab. 1. Přehled časování diety po operacích.
Tab. 1. Overview of diet timing after operations.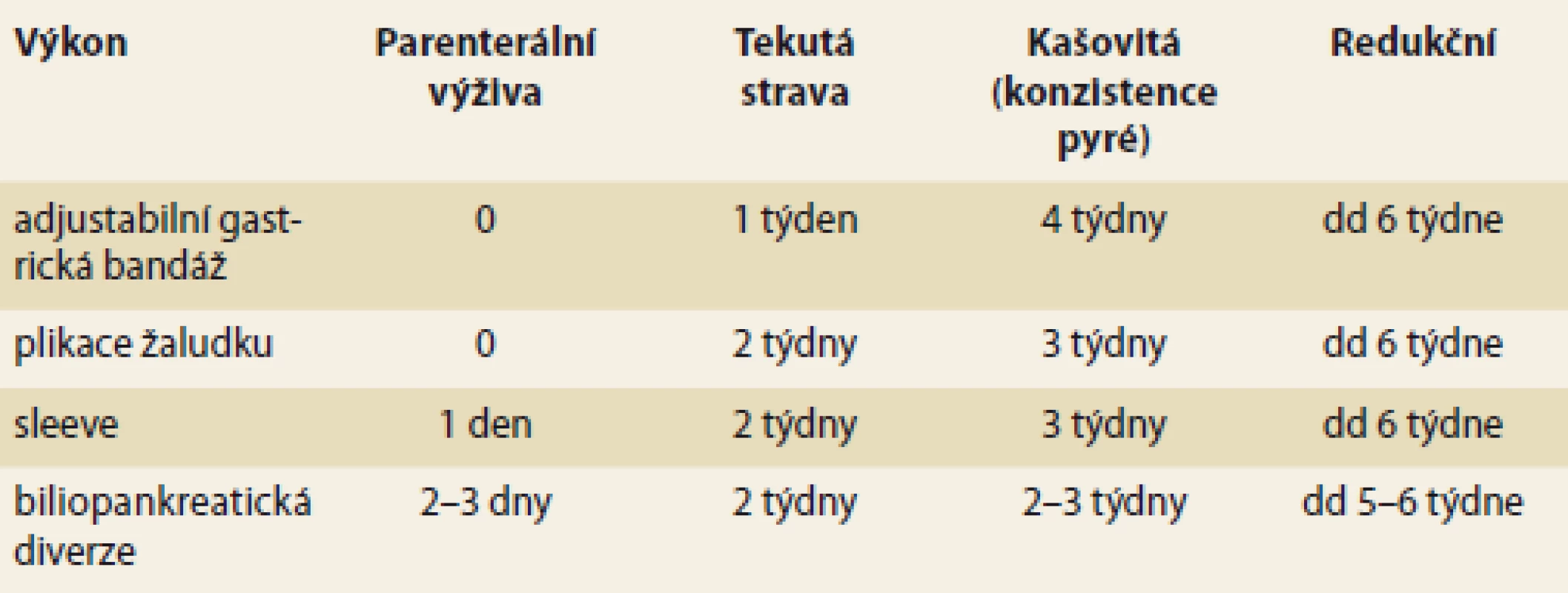
Vhodnými potravinami pro tekutou fázi jsou zakysané mléčné výrobky, vodou ředěný jogurt, mléko (i bezlaktózové nebo sójové), maso-zeleninové vývary, proteinové nápoje či proteinové doplňky stravy. Ve fázi kašovité stravy mají být zařazovány přednostně potraviny bohaté na bílkoviny (rybí maso, drůbež, jogurty, tvarohy, pudinky, mléčné výrobky), poměrově menší část pak tvoří sacharidy (ovocné pyré, doměkka uvařená zelenina, brambory, dle individuální snášenlivosti rýže, těstoviny). Strava má být šetřící, nekořeněná, jídla doměkka uvařená a mixovaná. Z nápojů je nejvhodnější voda, slabší čaje, v menší míře vodou ředěné džusy nebo zeleninové šťávy. V tomto období nejsou vhodné sycené nápoje, káva nijak zakázána není [1,4–7].
Důležité je:
- pečlivé odměřování velikosti porce;
- tekutiny přijímat odděleně od pevné stravy (před jídlem a po jídle má být rozestup 60 min), tekutiny popíjet, nepít najednou objem > 150 ml;
- pečlivě kousat, nehltat, jíst a pít pomalu;
- odstraňovat tuhé slupky z ovoce a zeleniny, maso používat rozemleté nebo nasekané na malé kousky;
- léky drtit;
- v případě malabsorpčních zákroků důraz na celoživotní substituci multivitaminovými preparáty, vápníkem, železem, vitaminem K a vitaminem D.
Nerespektování výživových doporučení v časném pooperačním období může vést k závažným komplikacím. V pozdějším období může být porušování diety příčinou nedostatečných hmotnostních úbytků nebo opětovného přibírání na váze.
Bílkoviny
Z hlavních živin je nutné věnovat největší pozornost bílkovinám. Vysokobílkovinná dieta je ve srovnání s vysokotukovou a vysokosacharidovou dietou spojena s menším pocitem hladu, menší chutí k jídlu a v důsledku toho i se sníženým energetickým příjmem. Tlumivý vliv bílkovin na příjem stravy je dán jak stimulací sekrece cholecystokininu, glukagonu a glukagonu podobnému peptidu 1, tak přímým ovlivněním regulace příjmu potravy v hypotalamu některými aminokyselinami, např. tryptofanem jako prekurzorem serotoninu. Výrazný je také vliv bílkovin na postprandiální termogenezi, která je stimulována po jejich požití. Protektivní vliv vysokobílkovinné diety byl prokázán i během poredukčního období [8,9].
Příjem bílkovin je snížen po všech bariatrických operacích, riziko rozvoje proteinové malnutrice je však nejvýraznější po malabsorpčních zákrocích. V těchto případech vykazuje 18–25 % pacientů deficit bílkovin, u restriktivních operací to jsou 2 %. Rizika plynoucí z nedostatečného příjmu bílkovin se potencují při stavech spojených se zvýšenou potřebou bílkovin, jako je například těhotenství nebo závažnější infekce [6].
Příjem bílkovin bývá nízký zejména v 1. roce po operaci, kdy je redukce hmotnosti nejvyšší. Nedostatek bílkovin ve stravě pak může vést k nežádoucímu úbytku aktivní svalové hmoty, pocitům hladu a ve výsledku k porušování redukčního režimu. Projevem dlouhodobějšího nedostatečného příjmu bílkovin je únava, otoky, zhoršené hojení ran a vypadávání vlasů. Mírné vypadávání vlasů je sice v prvních měsících po bariatrické operaci normální, pokud ale přetrvává i po 6 měsících od zákroku, je třeba myslet na deficit proteinů [1].
Podle současných doporučení by měl minimální příjem bílkovin činit 60 g/den a až 1,5 g/kg ideální tělesné hmotnosti, v individuálních případech až 2,1 g/kg ideální tělesné hmotnosti. V případě biliopankreatické diverze je minimální doporučený příjem bílkovin 90 g, lépe však 120 g/den [6].
Doporučeného příjmu bílkovin není snadné dosáhnout, a to z několika důvodů. Klíčová je v tomto případě práce nutričních terapeutů, jejichž úkolem je ukázat zdroje bílkovin a poukázat na fakt, že obsah bílkovin je v mnoha potravinových zdrojích nízký. Obsah bílkovin ve vybraných potravinách ukazuje tab. 2. Důležité je opakovaně zdůraznit nutnost zařazovat bílkoviny do každého pokrmu. Příčinou nedostatečného příjmu bílkovin může být vedle nízké úrovně nutriční gramotnosti i laktózová intolerance vyskytující se zejména v pooperačním období a vedoucí k vyřazení mléčných výrobků z jídelníčku. Zajištění adekvátního příjmu bílkovin může být problematické u pacientů, kteří z různých důvodů odmítají maso nebo nekonzumují ryby či mléčné výrobky. V případě, že pacient není schopen dosáhnout optimálního množství bílkovin z běžných zdrojů, jsou řešením doplňkové proteinové nápoje, tyčinky a modulární dietetika (např. Protifar, Fresubin® protein powder). Doplňky bílkovin (v množství alespoň 30 g/den) mohou napomoci dosáhnout odpovídajícího příjmu bílkovin v prvním období po operaci. Velmi důležitá je spolu s množstvím bílkovin i jejich kvalita, především s ohledem na obsah leucinu, který v pooperačním období napomáhá udržení svalové hmoty. Nejvydatnějšími zdroji leucinu jsou vejce, maso, tvrdé sýry, luštěniny, sójové výrobky a proteinové doplňky stravy na bázi syrovátky [10].
Tab. 2. Obsah bílkovin ve vybraných potravinách rostlinného i živočišného původu.
Tab. 2. Protein content in selected foods of plant and animal origin.
Pomůcky pro sestavení vyváženého jídelníčku
Lepší představu o podobě vyváženého jídelníčku po bariatrické operaci pomáhá nastínit tzv. bari-talíř (obr. 1). Ukazuje, jakým způsobem by měla být porce o objemu 150 ml rozdělena na dezertním talíři. S ohledem na zvýšený příjem bílkovin by polovinu talíře měly zaujímat potraviny bohaté na bílkoviny, o druhou půlku se dělí sacharidy a zelenina. Častá je tendence zcela vyřazovat obiloviny a výrobky z nich ze stravy, má to však svá rizika. Především jsou celozrnné obiloviny zdrojem vlákniny, která příznivě působí na zažívání a má i nezanedbatelné metabolické účinky. Dalším důvodem pro zařazování obilovin je obsah vitaminů skupiny B. Z tuků mají být upřednostňovány tuky s převahou mono-a vícenenasycených mastných kyselin [11].
Obr. 1. Bari-talíř. Upraveno dle UHN Toronto Western Hospital [11].
Fig. 1. Bari-plate. According to UHN Toronto Western Hospital [11].![Bari-talíř. Upraveno dle UHN Toronto Western Hospital [11].<br>
Fig. 1. Bari-plate. According to UHN Toronto Western Hospital [11].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image_pdf/37b12abb72146d11ee31bec2d5308cf0.png)
Doručeno: 9. 10. 2019
Přijato: 9. 12. 2019
PhDr. Karolína Hlavatá, Ph.D.
OB klinika a. s.
Pod Krejcárkem 975
130 00 Praha-Žižkov
Konflikt zájmů: Autorka deklaruje, že text článku odpovídá etickým standardům, byla dodržena anonymita pacientů a prohlašuje, že v souvislosti s předmětem článku nemá finanční, poradenské ani jiné komerční zájmy.
Publikační etika: Příspěvek nebyl dosud publikován ani není v současnosti zaslán do jiného časopisu pro posouzení. Autoři souhlasí s uveřejněním svého jména a e-mailového kontaktu v publikovaném textu.
Dedikace: Článek není podpořen grantem ani nevznikl za podpory žádné společnosti.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Zdroje
1. Fried M et al. Bariatrická a metabolická chirurgie. Nové postupy v léčbě obezity a metabolických poruch. Mladá fronta 2011.
2. Brolin RE, LaMarca LB, Kenler HA et al. Malabsorptive gastric bypass in patients with superobesity. J Gastrointest Surg 2002; 6 (2): 195–203. doi: 10.1016/s1091-255x (01) 00 022-1.
3. Dolan K, Hatzifotis M, Newbury L et al. A clinical and nutritional comparison of biliopancreatic diversion with and without duodenal switch. Ann Surg 2004; 240 (1): 51–56.
4. Busetto L, Dicker D, Azran C et al. Practical Recommendations of the Obesity Management Task Force of the European Association for the Study of Obesity for the Post-Bariatric Surgery Medical Management. Obes Facts 2017; 10 (6): 597–632. doi: 10.1159/000481825.
5. Heber D, Greenway FL, Kaplan LM et al. Endocrine and nutritional management of the post-bariatric surgery patient: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab 2010; 95 (11): 4823–4843. doi: 10.1210/jc.2009-2128.
6. Mechanick JI, Youdim A, Jones DB et al. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient – 2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery. Obesity (Silver Spring) 2013; 21 (Suppl 1): S1–S27. doi: 10.1002/oby.20461.
7. Sherf Degan S, Goldenshluger A, Globus I et al. Nutritional recommendations for adult bariatric surgery patients: clinical practice. Adv Nutr 2017; 8 (2): 382–394. doi: 10.3945/an.116.014 258.
8. Westerterp-Plantenga MS, Lejeune MP, Nijs I et al. High protein intake sustains weight maintenance after body weight loss in humans. Int J Obes Relat Metab Disord 2004; 28 (1): 57–64. doi: 10.1038/sj.ijo.0802461.
9. Westerterp-Plantenga MS. The significance of protein in food intake and body weight regulation. Curr Opin Clin Nutr Metab Care 2003; 6 (6): 635–638. doi: 10.1097/00075197-200311000-00005.
10. Layman DK. The role of leucine in weight loss diets and glucose homeostasis. J Nutr 2003; 133 (1): 261S–267S.
11. UHN Toronto Western Hospital. Eating for health before and after bariatric surgery. [online]. Available from: https: //www.uhn.ca/PatientsFamilies/Health_Information/Health_Topics/Documents/Eating_for_Health_after_Gastric_Bypass_Surgery.pdf#search=bariatric%20plate.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článek EditorialČlánek Obezita a dětská ledvina
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2019 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Editorial
- Chirurgická léčba obezity a metabolických onemocnění – nové výzvy i pro další obory
- Stanovisko Pracovní skupiny pro dětskou gastroenterologii, hepatologii a výživu České pediatrické společnosti (PSDG ČPS) k používání dietních opatření v léčbě Crohnovy nemoci u dětských pacientů
- Dieta CDED v indukční terapii Crohnovy nemoci
- Diagnostika ložiskových lézí jater u dětí s využitím kontrastní ultrasonografie
- Vitamin D – substituce po malabsorpční operaci
- Výživa a bariatricko-metabolická chirurgie
- Kožné imunologicky mediované nežiaduce účinky indukované anti-TNF alfa terapeuticky zvládnuté zmenou liečby za ustekinumab
- Ložiskové zánětlivé procesy jater
- Obezita a dětská ledvina
- Díl VI. – Příčiny úmrtí pacientů s idiopatickými střevními záněty se zaměřením na hospitalizace v závěru života pacienta
- Ružinovský gastroenterologický deň 2019 8. november 2019 ABSTRAKTA
- Zpráva z kongresu Obezitologie a bariatrie 2019, Brno
- 36th Czech and Slovak Congress of Gastroenterology
- Vzpomínka na profesora Meinharda Classena
- Novinky z výzkumu horního GIT
- Výběr z mezinárodních časopisů
- Kreditovaný autodidaktický test: dětská gastroenterologie a hepatologie obezitologie a bariatricko-metabolická chirurgie
- Alogenní mezenchymální kmenové buňky (ALOFISEL) jsou efektivní v eradikaci komplexních perianálních píštělí u Crohnovy nemoci
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Ložiskové zánětlivé procesy jater
- Dieta CDED v indukční terapii Crohnovy nemoci
- Vitamin D – substituce po malabsorpční operaci
- Alogenní mezenchymální kmenové buňky (ALOFISEL) jsou efektivní v eradikaci komplexních perianálních píštělí u Crohnovy nemoci
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



