-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Pacient ve vegetativním stavu a jeho rehabilitace
A patient in Persistent Vegetative State and his Rehabilitation
The aim of this article is to introduce the possibility of rehabilitation for vegetative patients, something that is far from common in the Czech Republic. We maintain that it is very important to draw attention to the matter, particularly today, when the comprehensive system of care for patients with cerebrovascular disease is at its very beginning. The vegetative state (term used in Anglophone countries), or “apalic syndrome” (translation of the term used in German-speaking contries) refers to subacute or chronic failure of brain cortex functions leading to a dissociation between awareness and optical vigilance (capacity for visual pursuit), assuming that the activating system of the formatiae reticularis is functioning. Some patients remain vigilant despite vegetative functions but communication with them is impossible.
In spite of a great deal of diagnostic and therapeutic progress, the prognosis for those in whom a vegetative state lasts longer that four weeks remains doubtful. For the majority of patients, complete remission not achieveable. In certain cases, however, remission over a period of years is still possible. Having established an improvement in vigilance and inceptive capacity for perception, the primary aims of rehabilitation in the early stages of remission are to extend vigilance and facilitate its enhancement. However, patients have very limited endurance and therefore rehabilitation should be individually targeted, preferably taking place in an optimally-adapted environment, especially without intrusive impacts. During the following stages of remission it is possible gradually to enhance the complexity of individual rehabilitation, still with the aim of alleviating the functional deficiency based on the actual abilities of the patient at any given point.Key words:
vegetative state – apalic syndrome – rehabilitation – remission
Autori: M. Lippert-Grüner 1,2; Y. Angerová 2; M. Hralová 3; O. Švestková 2
Pôsobisko autorov: Universität zu Köln, Kolín nad Rýnem, Německo 1; Klinika rehabilitačního lékařství 1. LF UK a VFN v Praze 2; Fyziologický ústav 1. LF UK v Praze 3
Vyšlo v časopise: Cesk Slov Neurol N 2011; 74/107(3): 279-284
Kategória: Přehledný referát
Súhrn
Cílem tohoto sdělení je seznámit odbornou veřejnost s možností rehabilitace pacientů ve vegetativním stavu, která není dosud v České republice plně rozvinuta. Domníváme se, že toto téma je závažné i vzhledem k vznikající komplexní péči o pacienty s cerebrovaskulárním onemocněním (Věstník Ministerstva zdravotnictví České republiky částka 2, ročník 2010). U vegetativního stavu (termín se používá v angloamerickém prostředí), apalického syndromu (termín se používá v německy mluvících zemích) se jedná o subakutní nebo chronický výpadek funkcí mozkové kůry, který vede, při funkce schopném aktivačním systému retikulární formace, k disociaci mezi vědomím a bděním. Pacienti jsou v bdělém stavu se zachovanými vegetativními funkcemi, ale není možné s nimi navázat kontakt. Přes všechny diagnostické a terapeutické pokroky zůstává prognóza vegetativního stavu (apalického syndromu), jenž trvá déle než čtyři týdny, neperspektivní. U většiny pacientů již nelze dosáhnout kompletní remise, i když v ojedinělých případech je remise i po několika letech možná. Nejdůležitějšími cíli rehabilitace raných stadií remise je dosáhnout, po zlepšení bdělosti a počátečních schopnosti vnímání, prodloužení fází bdění a následně zlepšení pozornosti. Pacienti však mají jen velmi omezenou schopnost zátěže, a proto by rehabilitace měla být prováděna individuálně, v co nejoptimálněji upraveném okolí, hlavně s omezením rušivých impulzů. V průběhu dalších fází remise je postupně možné zvyšovat komplexitu individuální rehabilitace, s cílem zlepšení funkčních deficitů na základě aktuálních schopností pacienta.
Klíčová slova:
vegetativní stav – apalický syndrom – rehabilitace – remiseÚvod
Preklinické i klinické ošetření pacientů s těžkým poškozením mozku obsahuje dnes diferencované interdisciplinární rehabilitační přístupy [1–3]. Právě v těchto oblastech bylo v posledních letech dosaženo značného pokroku, který vedl v první řadě ke snížení mortality těchto pacientů. Z tohoto důvodu je rehabilitační medicína konfrontována se skupinou pacientů, kteří mozkové poškození přežívají s velmi těžkými, dříve smrtelnými, komplexními deficity [4,5]. Jsou to zejména deficity senzomotorické, ale také mnohdy i týdny až měsíce trvající poruchy vědomí a široké spektrum neuropsychologických deficitů [6–10].
Tradiční koncepty rehabilitační medicíny byly vytvořeny pro skupinu pacientů, kteří byli schopni aktivní spolupráce, a jsou dodnes orientovány hlavně na dosažení funkčního zlepšení motorických schopností. Skupina pacientů ve vegetativním stavu (apalickém syndromu) byla považována za neschopnou rehabilitace ještě před dvěma desetiletími. První pokusy o rehabilitaci těchto pacientů nacházíme na začátku 90. let. Až do této doby bylo očekáváno spontánní zlepšení vědomí, což pro valnou většinu pacientů znamenalo, že se rehabilitace nikdy nedočkali. Teprve po prvních pozitivních zkušenostech s inovativními formami rehabilitace, ke kterým patří hlavně různé koncepty terapeutické stimulace, se přístup k těmto pacientům změnil. Terapeutická stimulace byla přijata do souboru základních forem terapie včasné neurorehabilitace, jelikož pro skupinu pacientů s poruchami vědomí a vnímání se tradiční koncepty rehabilitace dají využít jen z části [7–9,11–13].
Cílem moderní neurorehabilitace je vyvíjet další inovativní terapeutické strategie, které by se daly u pacientů v kómatu lépe využít a které integrují nejen klinické zkušenosti, ale také nové poznatky o možnostech neuroplasticity a roli senzitivity jak na zlepšení vědomí, tak i v terapii motorických deficitů [10,14–19].
Pojmem vegetativní stav nebo apalický syndrom označujeme komplexní onemocnění zapříčiněné těžkým mozkovým poškozením různé etiologie. Jedná se tedy o subakutní nebo chronický výpadek funkcí mozkové kůry (pallium), který vede při zachované funkci aktivačního systému retikulární formace k disociaci mezi vědomím a bděním [6,11,12,20]. Pacienty ve vegetativním stavu (apalickém syndromu) však nelze vidět jako nevyléčitelně nemocné nebo jako nemocné ve stadiu mozkové smrti. Musejí být klasifikováni jako těžce nemocní či jako pacienti s těžkou disabilitou [21]. Tito pacienti potřebují zdravotní péči a intenzivní, velice často dlouhodobou, interdisciplinární rehabilitaci. V angloamerické oblasti je pro tyto pacienty častěji používán název vegetativní stav [7,22].
Vegetativní stav (apalický syndrom)
K hlavním kritériím jeho definice patří:
- zachovaný rytmus spánku a bdění, zachované vegetativní funkce
- otevírání očí bez možnosti fixace objektů nebo osob
- chybí smysluplná reakce na oslovení nebo dotek.
Pacienti jsou v bdělém stavu se zachovanými vegetativními funkcemi, ale není možné s nimi navázat kontakt. Pohyby očí jsou konjugované, avšak bez cíle. Výživa je možná s pomocí sondy. Horní končetiny jsou většinou ve flexi, dolní v extenzi. Často nacházíme také poruchu vegetativních funkcí ve formě tachykardie, tachypnoe a zvýšeného pocení.
Poslední dvě kritéria se ukazují v rámci určení klinické diagnózy jako problematická. Položme si otázku, co chápeme pod pojmem smysluplná reakce a v jaké formě může být kontakt s okolím navázán.
Zkušeným lékařům a terapeutům, kteří se zabývají zdravotní péčí a rehabilitací pacientů těžce mozkově postižených, je jasné, že tato kritéria skrývají nebezpečí falešného posouzení. Ale právě u pacientů v raných stadiích remise, kteří na nezkušeného pozorovatele působí jako nereagující, mohou být částečně etablovány velmi diferencované komunikační kódy. Hlavní podmínkou dobré diagnostiky je ale velmi dobrá znalost pacienta a jeho schopnost vnímání a reakcí na určité situace [23]. V mnoha případech potřebujeme někdy i několikatýdenní pozorování, než se podaří vyvinout první komunikační kód, jenž umožní pacientovi kontakt s okolím. Přes všechnu snahu včetně použití moderní technické diagnostiky k neuromonitorování, sledování funkcí centrálního a periferního nervového systému neurofyziologickými metodami (elektroencefalografie, multimodální evokované potenciály: zrakové, somatosenzorické, sluchové) (obr. 1) je chybné posouzení těchto pacientů oběma směry možné a časté.
Obr. 1. 24hodinový neuromonitoring 36letého pacienta ve stadiu včasné remise apalického syndromu. 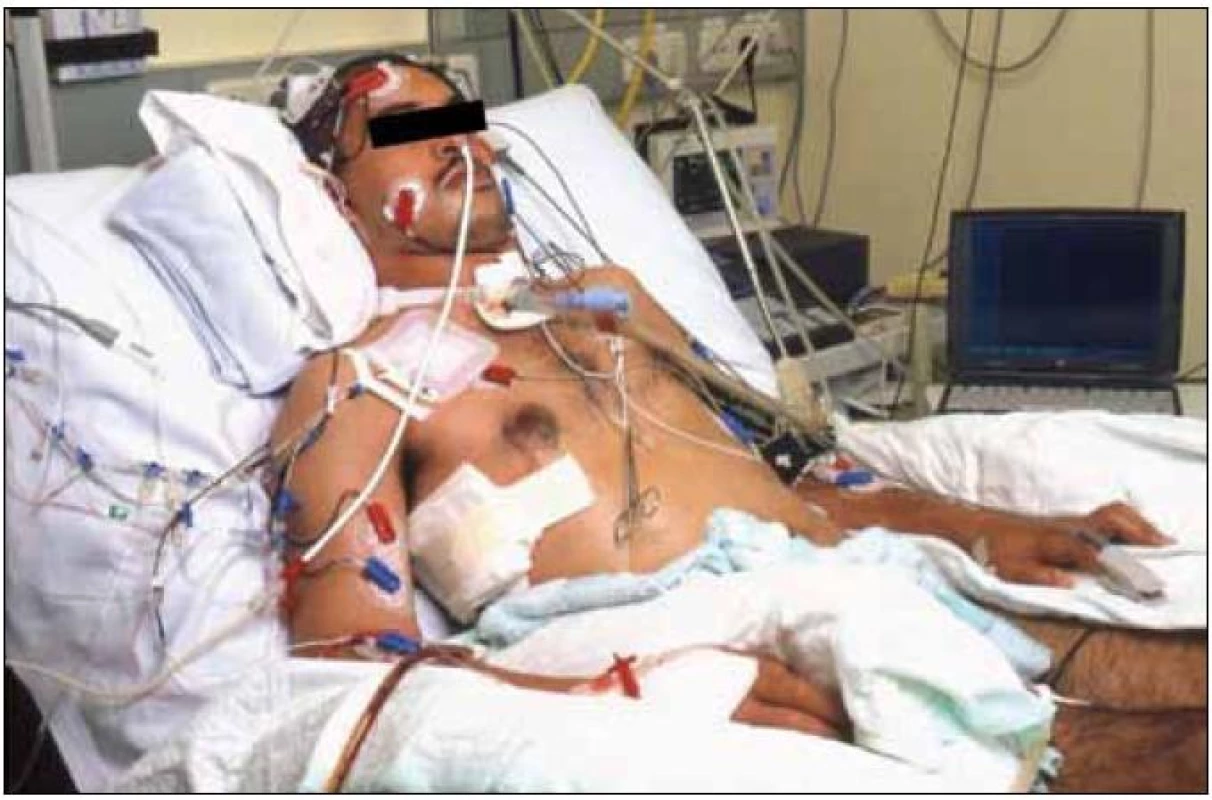
Z jedné strany existuje pochopitelně přání, jak rodinných příslušníků, tak i ošetřujícího personálu, aby pacient po dlouhé době těžkého onemocnění začal opět vnímat. Na druhou stranu mohou zůstat první známky začínajícího vnímání nepoznány.
I když moderní diagnostické možnosti přinesly značnou podporu při zvládnutí těchto problémů, zůstává i nadále jisté posouzení vnímání (overt behaviour vscovert behaviour) velmi obtížné a počet chybných diagnóz tohoto onemocnění je velmi vysoký [24]. Při vlastní diagnostice je velmi důležité, že u mnohých pacientů s těžkým mozkovým poškozením nacházíme význačné poruchy smyslů, např. poruchy zraku nebo sluchu, které často vedou k selhání obvyklých diagnostických testů. Mnoho pacientů v locked-in syndromu nebo s podobným onemocněním bylo z tohoto důvodu po řadu let považováno za apaliky.
Přes všechny diagnostické a terapeutické pokroky zůstává prognóza vegetativního stavu, který trvá déle než čtyři týdny, špatná. Prognosticky jsou důležité i jiné faktory (věk, typ, rozsah a lokalizace postižení mozku, včasná intervence atd.) [8,9,11,22]. U většiny pacientů nelze již poté dosáhnout kompletní remise [2,25], i když v jednotlivých případech je remise i po několika letech možná.
Podle Gerstenbranda [26], který jako první apalický syndrom popsal, rozlišujeme osm fází apalického syndromu a jeho remise:
- apalický syndrom v akutním stadiu
- fáze primitivní psychomotoriky
- fáze návratu k normě
- Klüver-Bucy syndrom
- Korsakovův syndrom
- amnestický syndrom
- organický psychosyndrom
- stadium defektu.
Průběh remise
Klinický obraz apalického syndromu je označen pacientovým bděním, ale neukazuje žádné známky funkce mozkové kůry. Na bolestivou stimulaci nebo intenzivní akustické a optické stimulace reaguje pacient ve formě primitivních motorických vzorů a vegetativními symptomy. Rytmus bdění a spánku se orientuje podle únavy pacienta a není vázán na denní dobu. Průměrně bdí pacient dvě hodiny a poté tři hodiny spí. Pacient není schopen spontánní motoriky, oční bulby mají většinou divergentní postavení. Horní končetiny se nacházejí ve spastické flexi, dolní končetiny ve většině případů v extenzi a plantární flexi (obr. 2, 3). Reakce na stimulace okolí probíhají reflektoricky, na úrovni mozkového kmene ve formě vegetativní dysregulace. V případech akutního mozkového poškození se manifestuje v 80 % případů stadium remise, jak bylo již shora uvedeno.
Obr. 2. Dolní končetiny v extenzi a plantární flexi. 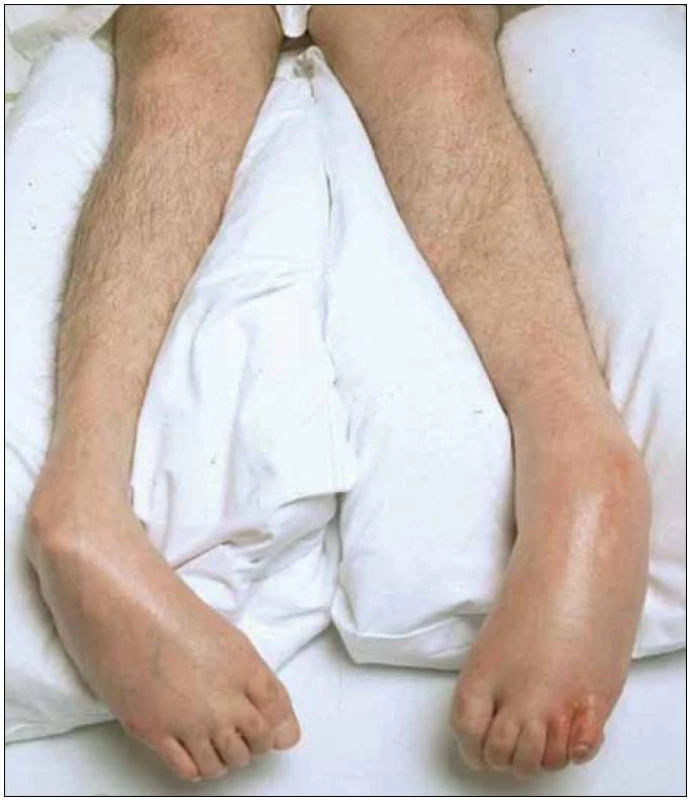
Obr. 3. Horní končetiny se nacházejí ve spastické flexi. 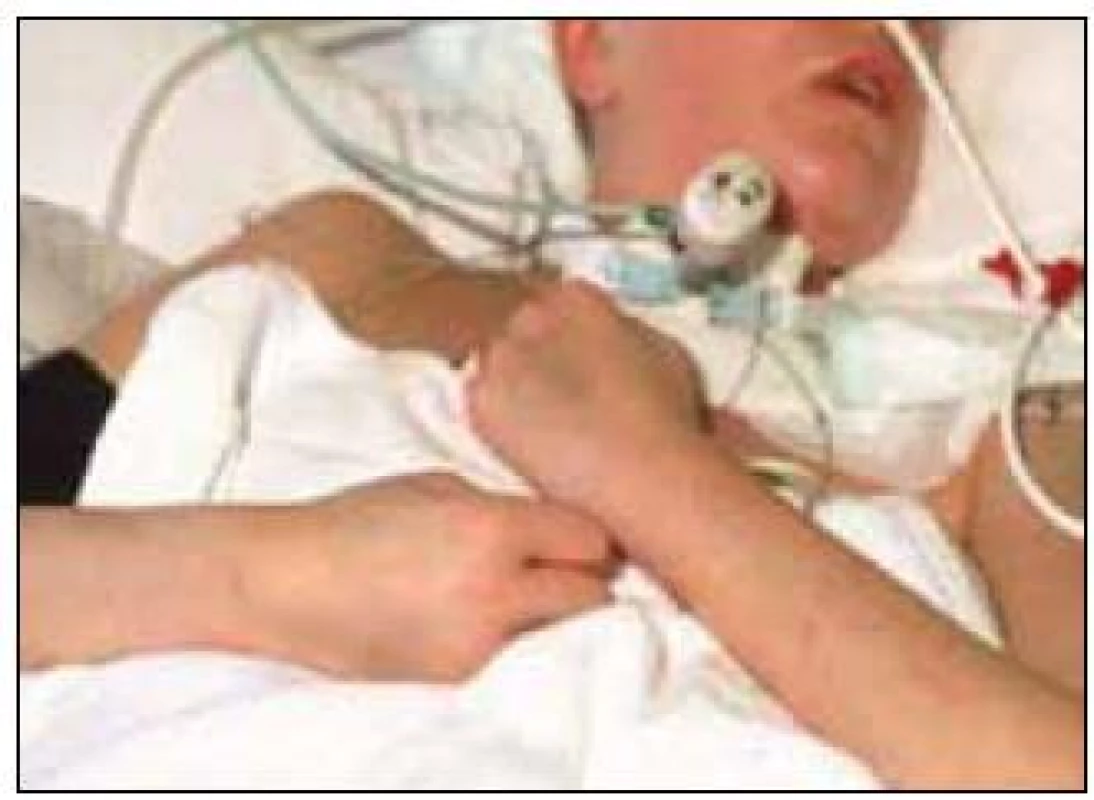
V první fázi remise pozorujeme schopnost optické fixace a motorické primitivní reflexe v periorální oblasti a tendenci k uchopení předmětů. Rytmus bdění a spánku se začíná přizpůsobovat normálnímu rytmu. Ve druhé fázi dochází k redukci motorických vzorů. Spastická flexe horních a extenze dolních končetin se redukuje, pacient je schopen nejen optické fixace, ale také sledování objektů nebo osob. Rytmus bdění a spánku se upravil podle denního rytmu.
V dalších fázích dochází ke stoupající Klüver-Bucy symptomatice, s tendencí uchopení předmětů a jejich vedení k ústům tak, aby mohly být žvýkány a polknuty, ale bez rozeznání druhu předmětu. Poprvé pacient reaguje na stimulaci cílenou reakcí a začínají se vytvářet schopnosti tvoření tónů. V následujícím průběhu Klüver-Bucy symptomatiky začínají pacienti navazovat kontakt s okolím. Flexe horních a extenze dolních končetin se ztrácí, vegetativní reakce ukazují již jen nízkou tendenci dysregulace. V Korsakovově fázi pacienti ukazují jen nízkou rigido-spasticitu, hlavními poruchami jsou kognitivní poruchy se symptomy Korsakovova syndromu. V další fázi remise stojí v popředí amnestická symptomatika, nálada pacienta je dysforická, podrážděná, nacházíme jen ve výjimečných případech primitivní motorické vzory. V poslední fázi remise nacházíme organický psychosyndrom s různými kognitivními a neurologickými deficity, které jsou výrazem kortikální dysfunkce.
Remise se může během prvních čtyř fází zastavit, nejčastěji k tomu dochází při druhé fáze remise nebo v začátcích Klüver-Bucy symptomatiky. V anglo-americké oblasti se často používá pojem Minimally-Responsive-State, který odpovídá přibližně našemu stadiu 2 až 3 a neměl by být používán jako samostatná diagnóza, nýbrž jako stadium vývoje vegetativního stavu.
Celý průběh remise je často doprovázen těžkými komplikacemi, které mohou být příčinou opakovaného přerušování rehabilitace a vyžadují opětné přijetí pacienta do akutní, někdy i intenzivní péče. Tím dochází k snížení efektivity rehabilitace a omezení doby, kdy může být rehabilitace prováděna. To vysvětluje také nutnost pravidelné profylaxe již od akutní fáze onemocnění, abychom dokázali počet komplikací omezit a umožnit efektivní a kontinuální rehabilitaci.
Při posuzování doby rehabilitace musí být čas akutního onemocnění vždy odečten, aby celková doba rehabilitace nebyla chybně považována za vyčerpanou, jako například osmitýdenní pobyt pacienta v rehabilitačním zařízení, během něhož byl jen polovinu doby schopen absolvovat rehabilitaci. Správné určení doby rehabilitace má pro pacienta velký význam, aby rehabilitace nebyla předčasně jako bezúspěšná přerušena, i když rehabilitační potenciál pacienta ještě nebyl plně využit.
Rehabilitace během remise
Nejdůležitějšími cíli rehabilitace raných stadií remise je po dosažení zlepšení vigilance a začínající schopnosti vnímání dosáhnout zejména prodloužení fází bdění, aby se umožnilo také zlepšení pozornosti. Vždy musíme vědět, že v těchto fázích rané remise může být doba pozornosti velmi krátká, v začátcích například jen několik sekund. U pacientů v tomto stadiu nacházíme často značné poruchy psychomotorického tempa, a proto může zpočátku doba schopnosti reakce přesahovat dobu udržení pozornosti. V těchto případech není pacient pro své okolí schopen reakce nebo reakce může být pozorována až se značným zpožděním. Nejdůležitějším cílem rehabilitace je v této fázi naučit pacienta jednoduchým, ale reprodukovatelným činnostem. Jako první bývá nácvik optické fixace a schopnosti sledovat osoby a předměty nebo nácvik schopnosti otevírat a zavírat oči jako základního komunikačního kódu. Od začátku se snažíme do terapie integrovat nové podněty, pokud možno z denního života, s cílem prodloužit a zvýšit komplexitu intervalů, kdy je pacient schopen reagovat. Postupně je pacientovi možné podávat a brát různé předměty, nejlépe z oblasti aktivit denního života, jež využije ve svém okolí. Například uchopení hrnku a jeho vedení k ústům či uchopení ručníku a osušení mokrého obličeje atd.
Pacienti mají v této fázi jen velmi omezenou schopnost zátěže, a proto má být rehabilitace prováděna vždy individuálně, v pokud možno optimálně upraveném okolí, hlavně s omezením rušivých impulzů. V průběhu dalších fází remise je postupně možné zvyšovat komplexitu individuální rehabilitace, s cílem zlepšení funkčních deficitů na základě aktuální schopnosti pacienta. Právě v této fázi je rehabilitační intervence multidisciplinárního týmu odkázána na velmi úzkou spolupráci a koordinaci jednotlivých odborností (lékaři, fyzioterapeuti, ergoterapeuti, kliničtí psychologové, neuropsychologové, kliničtí logopedi apod.), které přímo profitují jedna z úspěchů druhé.
Základní terapeutický koncept během rehabilitace apalického syndromu tvoří:
- a) rehabilitační ošetřovatelství
- b) fyzioterapie
- c) ergoterapie
- d) logopedie
- e) psychologie
- f) dlouhodobé sociální služby a podpory.
Rehabilitační ošetřovatelství je každodenní několikahodinová práce sester, kterou provádějí od přijetí pacienta do nemocnice až po umístění v rodině či pečovatelském domově. Rehabilitační ošetřovatelství je založeno na základní premise, že zdravotní sestra s pacientem ve vegetativním stavu stráví nejvíce času z celého multidisciplinárního týmu. Proto je nezbytné, aby měla základy fyzioterapie a ergoterapie (např. Bobath koncept), které může využívat při osobní hygieně a oblékání pacienta stejně jako v základech bazální stimulace. Měla by rovněž umět základy terapie poruch polykání, orofaciální stimulaci tak, aby byla schopna pacienta správně nasytit. V neposlední řadě by měla být i velmi dobrý „psycholog“, zejména ve styku s rodinou. Rehabilitační ošetřovatelství je součástí základního vzdělávání zdravotních sester.
Fyzioterapie raných fází remise pracuje s prvořadým cílem redukce vzorů primitivní motoriky a zlepšení rovnováhy. I když pacienti trpí hlavně těžkými spastickými parézami, deficity v oblasti koordinace a senzibility, podaří se terapeutům při přesném pozorování najít první známky vědomé motoriky. Terapii této fáze mohou značně ztěžovat sekundární komplikace, jakými jsou kontraktury, heterotopické osifikace, atrofie muskulatury. Z tohoto důvodu jsou hlavními cíli fyzioterapie v tomto stadiu terapie kontraktur, zamezení ventilačním problémům, redukce inaktivitou zaviněné atrofie a svalové slabosti, jakož i obnovení rovnováhy a cílené motoriky (obr. 4).
Na začátku rehabilitace těchto pacientů je nezbytné polohování, vertikalizace a mobilizace. Správné polohování je základem veškerých terapeutických aktivit. Cílem vertikalizace v rámci včasné rehabilitace je nejen umožnit stoj a chůzi, ale také sloužit jako trénink oběhového systému a profylaxe osteoporózy, pneumonie, kontraktur, podpořit funkci močového měchýře a peristaltiky. Současně dochází při vertikalizaci k aktivaci systému ARAS (ascendentní aktivační systém retikulární formace, Ascending Reticular Activating System) v retikulární formaci, a tím ke zlepšení bdělosti. Tento poznatek je využíván zejména v rámci vestibulární stimulace.
Mobilizace by měla být včasně zahájena již v rámci akutní terapie s ohledem na kardiopulmonální situaci pacienta a výši jeho intrakraniálního tlaku. Cílem včasné mobilizace je dosažení pokud možno optimálního výsledku rehabilitace co nejrychlejší a nejekonomičtější cestou a omezení vzniku typických rizik imobilizace. Zamezení vzniku kontraktur je samozřejmě jedním z hlavních předpokladů úspěšné rehabilitace pacientů s poškozením centrálního nervového systému. V rámci včasné pohybové léčby by měly být končetiny alespoň jednou denně, pokud možno v plném fyziologickém rozsahu, cvičeny buď pasivně, ale pokud možno především aktivně nebo pomocí asistence fyzioterapeuta.
Po zlepšení vědomí a schopnosti spolupráce rozšiřujeme terapeutický koncept o další formy terapie, jako senzomotorický trénink a trénink schopností aktivit denního života.
Nejdůležitější ergoterapeutickou intervencí rané fáze remise je po ukončení multimodální stimulace cílená aktivace pacienta. Tato terapeutická forma je svým způsobem pokračováním multimodální stimulace a cílem prezentace objektů a aktivit denního života, které vedou ke zlepšení vnímání i v této fázi ještě častých poruch vnímání (obr. 5). Tímto způsobem dochází k iniciaci prvního procesu učení a zlepšení pozornosti.
Obr. 5. Vizuální stimulace barevným světlem. 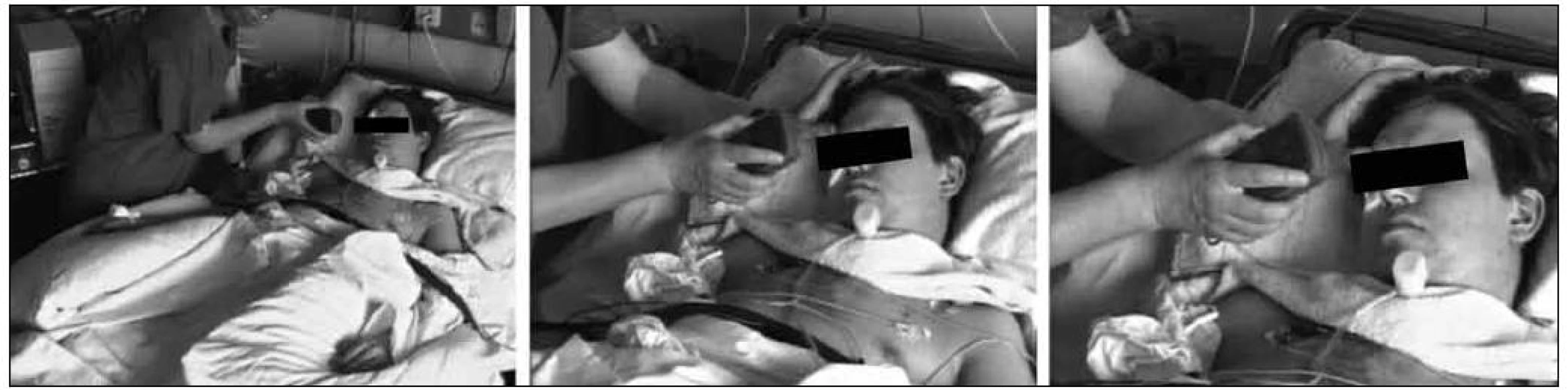
Multimodální stimulace je prováděna v oblastech:
- orofaciální
- gustatorické
- olfaktorické
- vizuální
- auditivní
- taktilní
- proprioceptivní
- kinestetické
- vestibulární.
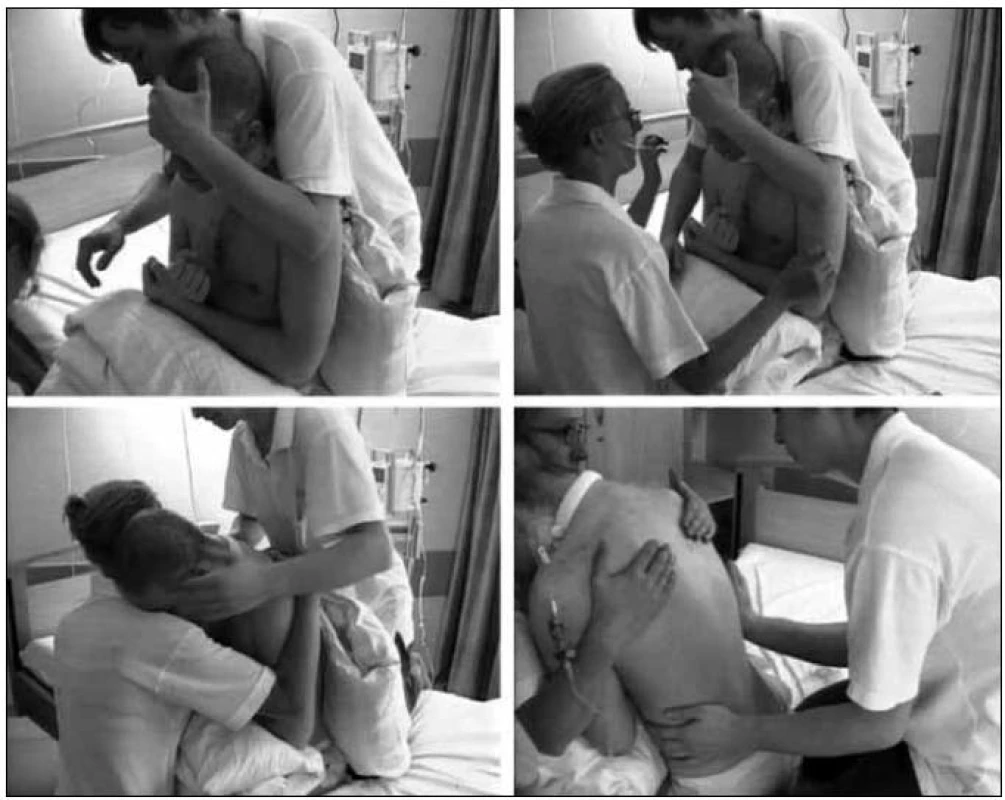
Již během raných fází remise může být započato také s terapií senzomotorických funkcí na horních končetinách, přičemž mohou být využity též zbytky patologických motorických reflexů v terapii. Ve spolupráci s oborem logopedie a fyzioterapie provádíme facioorální terapii (FOT) (obr. 6). Touto terapií se podaří dosáhnout normalizace svalového tonu v orofaciální oblasti a poté můžeme začít s tréninkem orofaciální motoriky a s terapií poruch polykání. V oblasti logopedie patří normalizace vnímání a tonu orofaciální oblasti k nejdůležitějším terapeutickým cílům. Zároveň terapie usiluje o redukci dysregulace patologických orálních reflexů a reakcí (kousací reflex).
Obr. 6. Facioorální terapií (FOT) se postupně podaří dosáhnout normalizace tonusu v orofaciální oblasti. 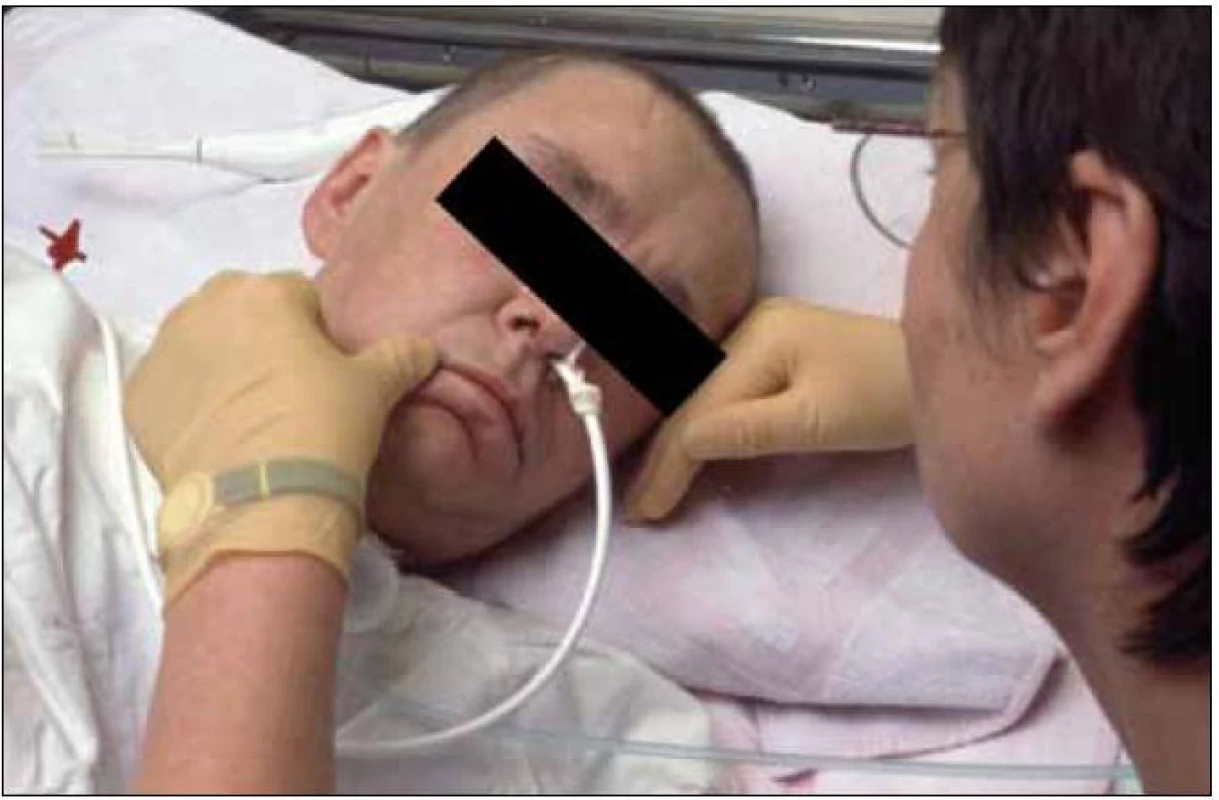
Ve spolupráci s ergoterapeuty, fyzioterapeuty a zdravotními sestrami je možné začít postupně trénink polykání, a tím také perorálního příjmu potravy. Postupné cíle terapie vedoucí ke zlepšení porozumění řeči a možnosti mluvení jsou někdy možné jen za pomoci využití alternativních komunikačních systémů. Tato terapie by měla být intenzivní.
I když rané fáze remise jistě nepatří k primárním oblastem psychologické terapie, je i přesto důležité, aby byla psychologická podpora umožněna již od akutní fáze rehabilitace. Terapeutická práce se na začátku nekoncentruje na pacienta, ale na podporu jeho rodinných příslušníků, kteří, zejména během akutní fáze onemocnění a s tím spojené krizové situace, potřebují často podporu terapeuta. Se zlepšením vědomí je postupně možná cílená psychologická podpora postižených, nejprve s neuropsychologickým a později s psychoterapeutickým obsahem.
V případě, že vegetativní stav pacienta dlouhodobě přetrvává, je nezbytná dlouhodobá ošetřovatelská péče buď v institucích, nebo doma. I v České republice již existují rodiny, které se o svého blízkého ve vegetativním stavu starají doma s podporou potřebných rehabilitačních pomůcek, sociálních služeb a často se rodinní příslušníci naučí základy bazální stimulace, polohování apod.
Závěr
Dle Evropské komise, v případě dobře fungující včasné rehabilitace u pacientů původně těžce postižených, se 1/3 pacientů vrací do původní kvality života, 1/3 může s dlouhodobými podporami a službami (které již v ČR máme) žít doma a teprve poslední 1/3 zůstává těžce postižena. Avšak i tito pacienti, resp. někteří z nich, mohou s podporou služeb i rodiny žít doma a ostatní v pečovatelských institucích.
Při funkčním zlepšení pacienta je naším cílem jeho optimální integrace do místa bydliště s indikací všech potřebných sociálních služeb a podpor. U pacienta v produktivním věku je naším cílem jeho zařazení do pracovního procesu, na normální trh práce, do podporovaného zaměstnání, event. na chráněné místo. V případě permanentního vegetativního stavu je pacient ve většině případů překládán do léčebny dlouhodobě nemocných. Pečuje-li o něho doma rodina, je nutné poskytnout jejím členům maximální podporu – kompenzační pomůcky, sociální služby a finanční výhody podle platné legislativy.
dr. Marcela Lippert-Grüner
Universität zu Köln
Dürenerstr. 260
50935 Köln
e-mail: marcela.lippert-gruener@uk-koeln.dePřijato k recenzi: 29. 6. 2010
Přijato do tisku: 8. 10. 2010
Zdroje
1. Matis GK, Birbilis TA. Poor relation between Glasgow coma scale and survival after head injury. Med Sci Monit 2009; 15(2): 62–65.
2. Sörbo AK, Blomqvist M, Emanuelsson IM, Rydenhag B. Psychosocial adjustment and life satisfaction until 5 years after severe brain damage. Int J of Rehab Res 2009; 32(2): 1–22.
3. Jeon IC, Kim OL, Kim MS, Kim SH, Chang CH, Bai DS. The effect of premorbid demographic factors on the recovery of neurocognitive function in traumatic brain injury patients. J Korean Neurosurg Soc 2008; 44(5): 295–302.
4. Green RE, Colella B, Hebert DA, Bayley M, Kang HS, Till C et al. Prediction of return to productivity after severe traumatic brain injury: investigations of optimal neuropsychological tests and timing of assessment. Arch Phys Med Rehabil 2008; 89 (Suppl 12): S51–S60.
5. Niedzwecki CM, Marwitz JH, Ketchum JM, Cifu DX, Dillard CM, Monasterio EA. Traumatic brain injury: a comparison of inpatient functional outcomes between children and adults. J Head Trauma Rehabil 2008; 23(4): 209–219.
6. Teasdale G, Jennett B. Assessment of coma and impaired consciousness. Lancet 1974; 2(7872): 81–84.
7. Katz DI, Alexander MP. Traumatic brain injury: Predicting course of recovery and outcome for patients admitted to rehabilitation. Arch Neurol 1994; 51(7): 661–670.
8. Chua KS, Kong KH. Rehabilitation outcome following traumatic brain injury – the Singapore experience. Int J of Rehab Res 1999; 22(3): 189–197.
9. Lancioni GE, Olivetti Belardinelli M, Oliva D, Signorino M, De Tommaso M, Megna G et al. Successful extension of assessment and rehabilitation intervention for an adolescent with postcoma multiple disabilities through a learning setup. Eur J Phys Rehab Med 2008; 44(4): 449–53.
10. Wilson FC, Harpur J, McConnell N. Vegetative and minimally conscious state(s) survey: attitudes of clinical neuropsychologists and speech and language therapists. Disabil Rehabil 2007; 29(22): 1751–1756.
11. Grossmann P, Hagel K. Post-traumatic apallic syndrome following head injury. Part 2: treatment. Disabil Rehabil 1996; 18(2): 57–68.
12. Talbot LR, Whitaler HA. Brain Injured persons in an altered state of consciousness: measures and intervention strategies. Brain Inj 1994; 8(8): 689–699.
13. Mitchell S, Bradlez VA, Welch JL. Coma arrousal procedure: a therapeutic intervention in the treatment of head injury. Brain Inj 1990; 4(3): 273–279.
14. Lippert-Grüner M, Terhaag D. Multimodal early onset stimulation [MEOS] in rehabilitation after brain injury. Brain Inj 2000; 14(6): 585–594.
15. Mazaux JM, Richer E. Rehabilitation after traumatic brain injury in adults. Disabil Rehabil 1998; 20(12): 435–447.
16. Schönle PW. Neurologische Frührehabilitation erste epidemiologische und medizinische Untersuchungsergebnisse. In: von Wild K (ed). Spektrum der Neurorehabilitation. München: W Zuckschwerdt Verlag 1993 : 125–130.
17. Pierce JP, Lyle DM, Quine S, Evans NJ, Morris J, Fearnside MR. The effectiveness of coma arousal intervention. Brain Inj 1990; 4(2): 191–197.
18. Wood RL, Winkowski TB, Miller JL, Tierney L, Goldman L. Evaluating sensory regulation as a method to improve awareness in patients with altered states of consciousness: a pilot study. Brain Inj 1992; 6(5): 411–418.
19. Hall M, MacDonald S, Young GC. The effectiveness of directed multisensory stimulation versus non-directed stimulation in comatose CHI patients: pilot study of a single subject design. Brain Inj 1992; 6(5): 435–445.
20. Pfurtscheller G, Schwory G, Gravenstein N. Clinical relevance of long latency SEPs and VEPs during coma and emergence from coma. Electroencephalogr Clin Neurophysiol 1985; 62(2): 88–98.
21. Lippertová-Grünerová M. Neurorehabilitace. Praha: Galén 2005.
22. Jennet B, Bond M. Assessment of outcome after severe brain damage – a practical scale. Lancet 1975; 2 : 480–484.
23. Lippertová-Grünerová M . Trauma mozku a jeho rehabilitace. Praha: Galén 2009.
24. Andrews K, Murphy L, Munday R, Littlewoo C. Misdiagnosis of the vegetative state: retrospective study in a rehabilitation unit. BMJ 1996; 313 (7048): 13–16.
25. Zieger A. Frührehabilitation komatöser Patienten auf der neurochirurgischen Intensivstation Zentralbl Neurochir 1992; 53 : 92–113.
26. Gerstenbrand F. Das traumatische Apallische Syndrom. Wien, New York: Springer 1967.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článek Léčba adenomů hypofýzyČlánek Vplyv chirurgickej liečby na prognózu dospelých pacientov so supratentoriálnymi low-grade gliómamiČlánek Profit pacientů ze stanovení cerebrovaskulární rezervní kapacity pomocí SPECT mozku a hyperkapnieČlánek Webové okénko
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2011 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- CIDP: epidemiológia, klinický obraz a diagnostika v kocke
-
Všetky články tohto čísla
- Léčba adenomů hypofýzy
- Kognitivní funkce při onemocnění vnitřní krkavice a vliv léčebných intervencí
- Farmakologická sekundární prevence nekardioembolického mozkového infarktu/tranzitorní ischemické ataky – současnost a budoucnost
- Vplyv chirurgickej liečby na prognózu dospelých pacientov so supratentoriálnymi low-grade gliómami
- Pacient ve vegetativním stavu a jeho rehabilitace
- Hypothalamo-hypofyzární dysfunkce po kraniocerebrálních traumatech a po spontánním subarachnoidálním krvácení
- Vliv funkčního mapování na výsledky operací nízkostupňových gliomů WHO grade II
- Profit pacientů ze stanovení cerebrovaskulární rezervní kapacity pomocí SPECT mozku a hyperkapnie
- Stereotaktické ozáření nízkostupňových gliomů na Leksellově gama noži
- Peroperační měření průtoku likvoru pomocí ultrazvuku při dekompresi cervikokraniálního přechodu u Chiariho malformace typu I
- Peroperační monitoring aktivovaného koagulačního času při karotické endarterektomii
- Lehké mozkové poranění – intrakraniální komplikace a indikační kritéria pro CT vyšetření
- Limbická encefalitida – dvě kazuistiky
- Difuzně vážený obraz a možnost predikce vývoje mozkové žilní trombózy na magnetické rezonanci – dvě kazuistiky
- Jednostranné intravitreální krvácení po předávkování metamfetaminem (pervitinem): varianta Tersonova syndromu u 16letého narkomana – kazuistika
- Uzávěr bazilární tepny disekcí v souvislosti s manipulací krční páteře – kazuistika
- Organizovaný chronický subdurální hematom – kazuistiky
- Chronická žilní cerebrospinální insuficience u roztroušené sklerózy – staronový koncept, nové otázky?
- Webové okénko
-
Analýza dat v neurologii.
XXVII. Hodnocení diagnostických testů – vliv prevalence nemoci - VII. olomoucký workshop cévní neurologie 11. neurosonologické dny – „Pokroky v neurosonologii“
- 15. Jedličkovy neuroimunologické a likvorologické dny
- Atypical Parkinsonian Syndromes – an International Symposium on Neurodegenerative Diseases
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Léčba adenomů hypofýzy
- Limbická encefalitida – dvě kazuistiky
- Pacient ve vegetativním stavu a jeho rehabilitace
- Lehké mozkové poranění – intrakraniální komplikace a indikační kritéria pro CT vyšetření
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy