-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Perinatální paréza brachiálního plexu na podkladě avulze, řešená konzervativně
Perinatal brachial plexus palsy based on avulsion, conservative treatment
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manu script met the ICMJE “uniform requirements” for biomedical papers
Autoři: R. Poděbradská 1,2; E. Minks- 3 5; J. Havelka 6; M. Janura 7
Působiště autorů: Katedra podpory zdraví, FSpS MU, Brno 1; Rehabilitace REHEX – EDU, v. o. s., Lipová-lázně 2; 1. neurologická klinika LF MU, a FN u sv. Anny v Brně 3; Neurologie a rehabilitace Skopalíkova, Brno 4; Neurologie, TERAneuro s. r. o., Židlochovice 5; Radiodiagnostický ústav, FN Ostrava 6; Katedra přírodních věd v kinantropologii, Fakulta tělesné kultury, UP v Olomouci 7
Vyšlo v časopise: Cesk Slov Neurol N 2019; 82(5): 569
Kategorie: Dopis redakci
prolekare.web.journal.doi_sk: https://doi.org/10.14735/amcsnn2019569Souhrn
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manu script met the ICMJE “uniform requirements” for biomedical papers
Vážená redakce,
rádi bychom prezentovali kazuistiku dítěte s perinatální parézou brachiálního plexu (PPBP). PPBP je perinatální komplikace, při jejíž léčbě se setkává několik odborností – neurolog, neurochirurg, fyzioterapeut. Kazuistika seznamuje s efektem terapie Vojtovou metodou (VRL) u PPBP a poukazuje na neuroplasticitu nervového systému v kojeneckém věku. Tato zkušenost může obohatit lékaře i fyzioterapeuty setkávající se s touto diagnózou v diagnosticko-terapeutické rozvaze a při stanovení prognózy.
Perinatální paréza brachiálního plexu je chabá obrna horní končetiny, která je podmíněna postižením nervových struktur plexus brachialis (C5–Th1) [1]. Vzniká tahem za nervové struktury plexu v průběhu porodu, ale předpokládá se, že část těchto postižení vzniká již intrauterinně [2]. Klinické projevy PPBP jsou výsledkem poškození konkrétní části brachiálního plexu a projevují se různým stupněm parézy horní končetiny v závislosti na charakteru a tíži traumatického mechanizmu. V prvních měsících po porodu se postupuje konzervativně [3]. U lehčích stupňů poranění dojde k úpravě během několika týdnů či měsíců spontánně. Po tuto dobu se provádí odborně vedená fyzioterapie. Celkem 10–20 % dětí absolvuje vzhledem k nepostupující či nedostatečné regeneraci rekonstrukční operaci mezi 3. a 6. měsícem věku [4].
Prezentujeme kazuistiku 3letého chlapce, se kterým jsme se poprvé setkali 10. den po porodu. Porod byl indukován ve 41. týdnu vaginálně záhlavím, porodní míry 4 650 g a 54 cm a Apgar skóre 8–10–10. Po porodu byla patrná stagnační cyanóza obličeje a plegie pravé horní končetiny (PHK) v oblasti ramene a lokte s hypotonií, končetina byla pasivně volně pohyblivá. Hornerův syndrom (mióza zornice, ptóza víčka a enoftalmus) nebyl přítomen. Pažní kost i pravý klíček byly pohmatově bez patologického nálezu. V oblasti ruky byla lehká paréza se zachovaným aktivním pohybem v zápěstí v rozsahu přibližně 30° do palmární flexe a 10° do dorzální flexe a minimální aktivní hybností prstů, úchopový reflex byl slabě výbavný. Pediatr indikoval ještě v porodnici fyzioterapii. Vybrali jsme VRL. Tato metoda využívá tlak na tzv. spoušťové zóny v přesně vymezených oblastech těla při přesně definovaných polohách. Tlak vyvolává automatické lokomoční pohyby, které obsahují motorické reakce a základní dílčí prvky lidské lokomoce [5,6]. Terapie VRL byla zahájena 10. den po porodu a probíhala 4× denně, jak je obecně doporučováno. Délka terapie v rámci jednoho cvičení v domácím prostředí byla v prvním trimenonu 3 min s postupným prodlužováním adekvátně věku, kdy v období jednoho roku byla cvičební jednotka přibližně 10 min. Stav hybnosti PHK v uvedeném kalendářním věku chlapce: 10. den – PHK plegická v oblasti ramene a lokte, aktivní hybnost zápěstí a prstů zachována, ale omezena, pro hojení pupečního pahýlu chlapec na břicho nepolohován; 3 týdny – PHK nadzvedl mírně nad podložku do flexe do 5 cm a opět položil, loketní kloub byl při tomto pohybu v extenzi, předloktí přepadalo pasivně do pronace; 4 týdny – PHK nově s rozsahem do abdukce v ramenním kloubu 5 cm; 8 týdnů – rozsah do flexe a abdukce vleže na zádech v ramenním kloubu stále do 5 cm, vleže na břiše při pasivním nastavení PHK do pozice odpovídající druhostranné končetině ukazoval chlapec snahu o vzpřímení na pravém ramenním pletenci, PHK ale směřovala do extenze, addukce a vnitřní rotace v ramenním kloubu; 10–12 týdnů – hybnost PHK se v ramenním pletenci začala postupně zvyšovat, chlapec zvedl PHK vleže na zádech v ramenním kloubu do flexe 90°, v loketním kloubu přitom předloktí přepadalo pasivně do flexe a pronace, v ramenním pletenci byla patrná protrakce, tedy posun lopatky nahoru, vpřed a do vnitřní rotace, a dále addukce a vnitřní rotace paže. V této pozici PHK si chlapec spojil navzájem obě ruce a spojené vložil do úst; 4 měsíce – vleže na zádech zvedl PHK v ramenním pletenci do 90°, snažil se o laterální úchop hračky, předloktí bylo přitom v pronaci, supinace vázla, přidržoval si hračku oběma rukama a dával do úst, aktivní flexe v loketním kloubu byla přítomna ale pouze v pronačním postavení předloktí, zapojení flexorů loketního kloubu bylo patrné spíše ve stabilizační funkci při držení hračky před tělem a manipulaci, vleže na břiše opět lepší vzpřímení pravého ramenního pletence s lépe centrovaným postavením pravé lopatky (obr. 1, 2, 3).
Obr. 1. Věk 4 měsíce, při úchopu hračky patrná nedostatečná zevní rotace v ramenním kloubu, postavení je ve vnitřní rotaci, předloktí je v pronačním postavení, aktivní supinace vázne.
Fig. 1. Age 4 months, in the grip of the toy apparent lack of external rotation in the shoulder joint, the position is in internal rotation, the forearm is in pronation position active supination flounders.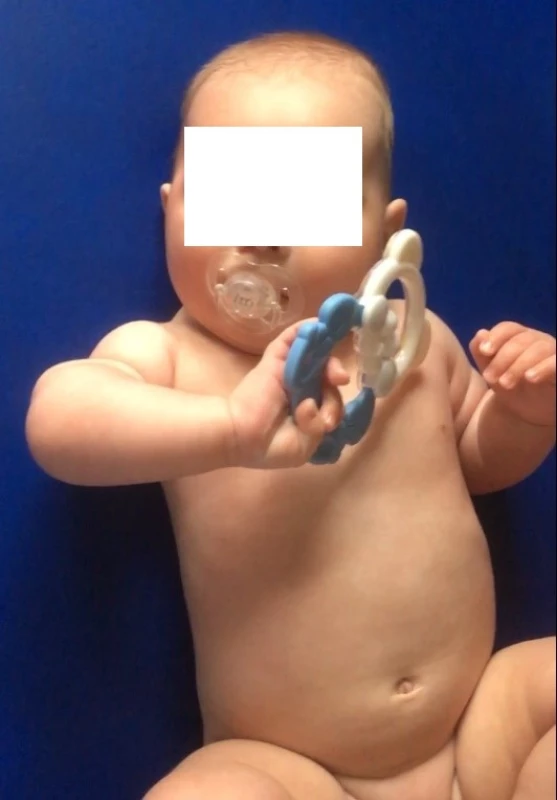
Obr. 2. Věk 4 měsíce, na obrázku je patrná zejména hypotrofie musculus deltoideus a pažních svalů.
Fig. 2. Age 4 months, the picture is particularly evident hypotrophy the deltoid muscle and upper arms muscles.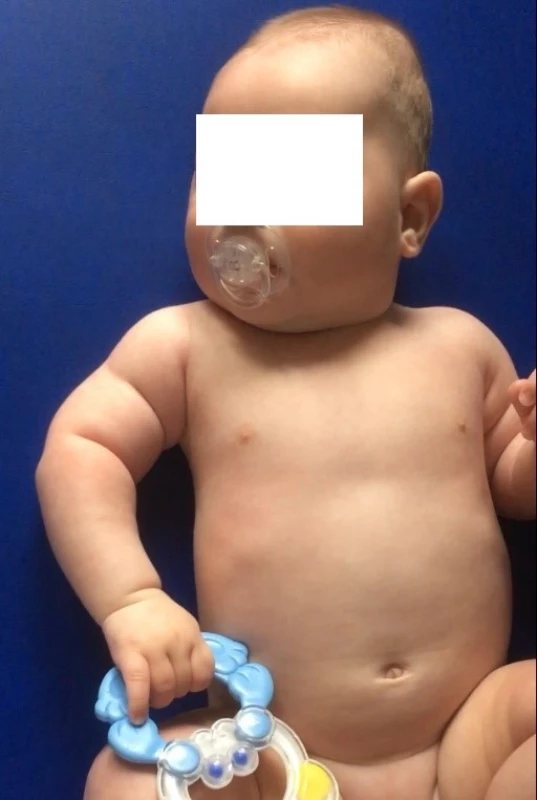
Obr. 3. Věk 4 měsíce, při fyzickém pohybu při manipulaci s hračkou je rozsah v ramenním kloubu vleže na břiše nad 90°, z hlediska fyzioterapeutického hodnocení lze předpokládat, že dítě dosáhne tento rozsah i po vertikalizaci.
Fig. 3. Age 4 months, while physical movement during manipulation with the toy's range in the shoulder joint while lying in prone position above 90°, from the point of view of physiotheraphy evaluation it can be assumed that the child reaches this range even after verticalization.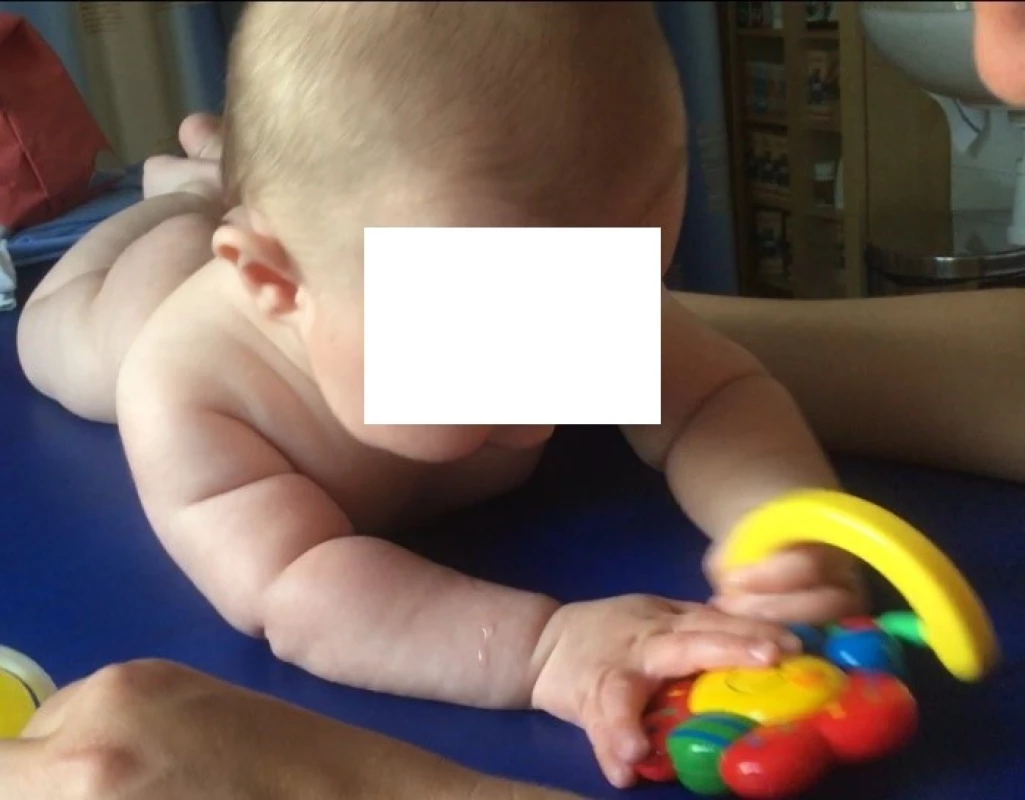
Pro minimální změny v hybnosti PHK byl chlapec ve věku 10 týdnů objednán na EMG a MR, vyšetření bylo naplánováno na kalendářní věk 4 měsíců. Po celou dobu probíhalo cvičení prostřednictvím VRL. Výsledek vyšetření MR C a Th páteře ukázal v axiálních řezech pseudomeningokélu v úrovni C5–6 vpravo s avulzí kořene C6. Vzhledem ke zlepšování aktivní hybnosti byl výsledek MR znovu konzultován s radiologem, který jej doplnil o následující vysvětlení: Při daných malých rozměrech vyšetřované oblasti nemusí být kořeny dobře přehledné, a navíc mohou být přítomny artefakty z pulzace likvoru. Proto může být z MR obrazu obtížné přesně rozhodnout, zda se jedná o úplnou avulzi, či jen distenzi a ischemii kořene (obr. 1, 4–7).
Obr. 4. MRI – 3D gradientní echo (ciss), multiplanární rekonstrukce, axiální rovina v úrovni C5–6. Hypersignální kolekce likvoru v oblasti foramina C5–6 vpravo odpovídá pseudomeningocele při poranění kořene C6.
Fig. 4. MRI – 3D gradient-echo (ciss), multiplanar reformatted image, axial plane. Pseudomeningocele with hyperintense CSF collection at the level of assumed C6 nerve root avulsion.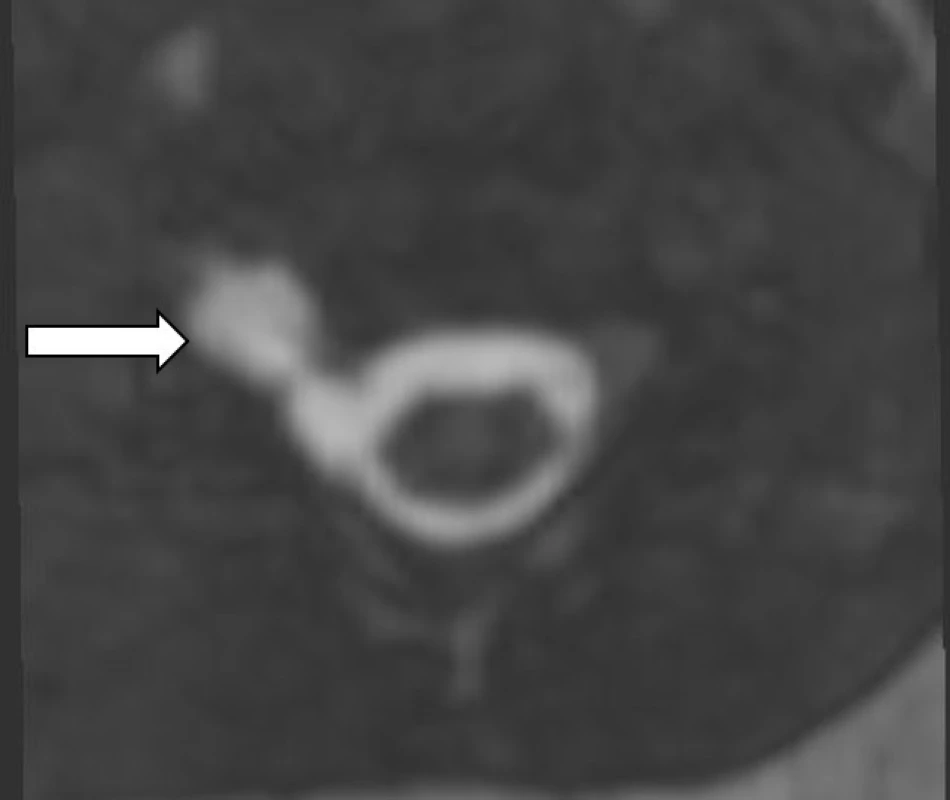
Obr. 5. MRI – T2 vážený TSE obraz, sagitální rovina v úrovni intervertebrálních foramin. T2 hypersignální pseudomeningocele v oblasti foramina C5–6 bez diferencovatelného kořene C6.
Fig. 5. MRI – T2 weighted image, sagital plane at the level of intervertebral foramina. T2 hyperintense pseudomeningocele at C5–6. No C6 root can be identified.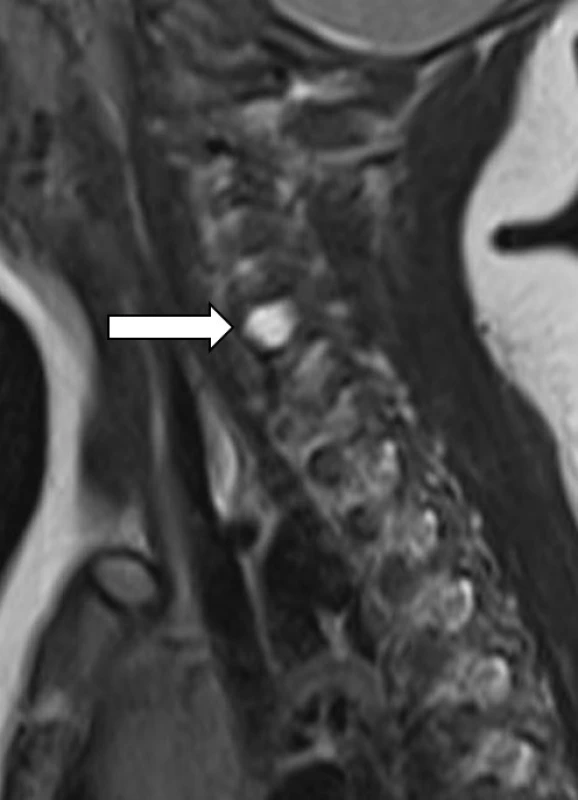
Obr. 6. MRI – 2D T2 vážený obraz, axiální rovina v úrovni disku C5–6. Hypersignální pseudomeningocele foraminálně C5–6 vpravo.
Fig. 6. MRI – 2D T2 weighted image, axial plane. Hyperintense pseudomeningocele at the level of right C5–6 neural foramen.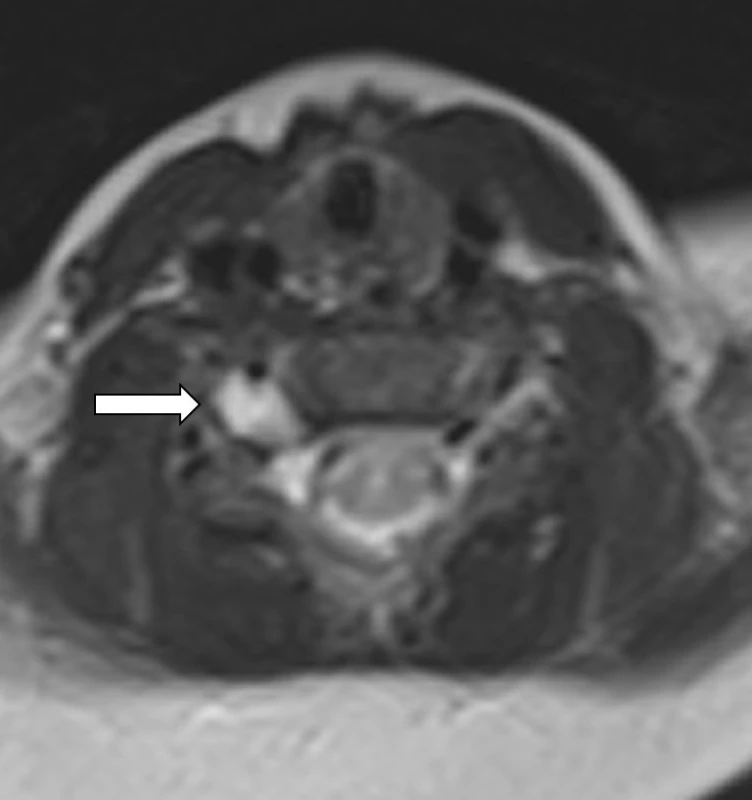
Obr. 7. 2D T2 vážený obraz, koronární rovina. Hypersignální pseudomeningocele v úrovni C5–6 vpravo.
Fig. 7. MRI – 2D T2 weighted image, coronal plane shows pseudomeningocele as hyperintense fluid collection at the level of right C5–6 neural foramen.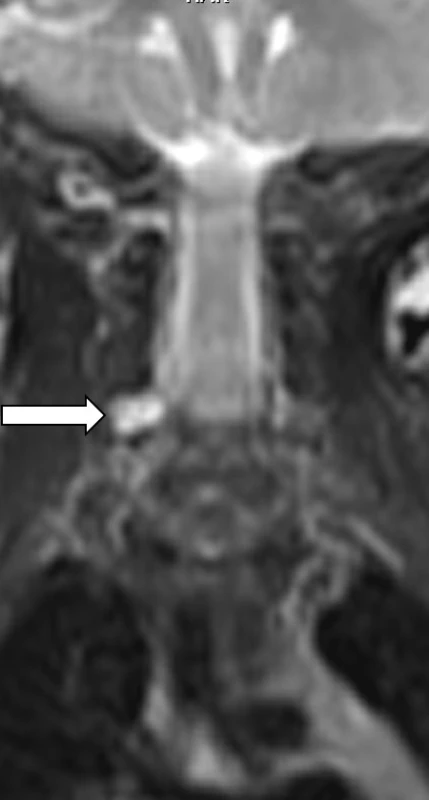
Výsledek vyšetření EMG prokázal normální motorické vedení nervus medianus vpravo vč. výbavnosti F vlny. Jehlová EMG svalů ramene, paže, předloktí i ruky PHK (m. deltoideus, m. biceps brachii, m. triceps brachii, m. extensor digitorum communis, m. abductor digiti minimi) nalezla nepříliš četné fibrilace a pozitivní ostré vlny, dále relativně dobrý nábor motorických jednotek ve všech vyšetřených svalech, kromě m. biceps brachii l. dx., kde byl nábor výrazně redukován.
I přes nepříznivý výsledek MR nebylo díky klinickému zlepšení indikováno operační řešení. Chlapec byl až do ukončení psychomotorického vývoje (samostatnou chůzí) v terapii VRL. Postupně docházelo ke zlepšení stabilizační funkce v oblasti pravého ramenního pletence, k obnovení plné aktivní flexe v loketním kloubu a ke zlepšení funkce PHK. Jako poslední se dařilo aktivovat supinaci předloktí, a to až kolem 1 roku věku chlapce. Z pohybů horní končetiny však supinace předloktí nejvíce vázne i v současné době. Ve 2 letech zapojovalo dítě PHK do běžných denních činností ve stejné frekvenci jako LHK (obr. 2, 8–10).
Obr. 8. Věk 7 měsíců, symetrická opora o ruce a kolena, patrná jen minimální změna trofiky v oblasti pravého ramenního pletence s velmi kvalitním zajištěním opory.
Fig. 8. Age 7 months, symmetrical support on hands and knees, evident only a minimal change in trophic in the area of the right shoulder girdle with a very high quality providing support.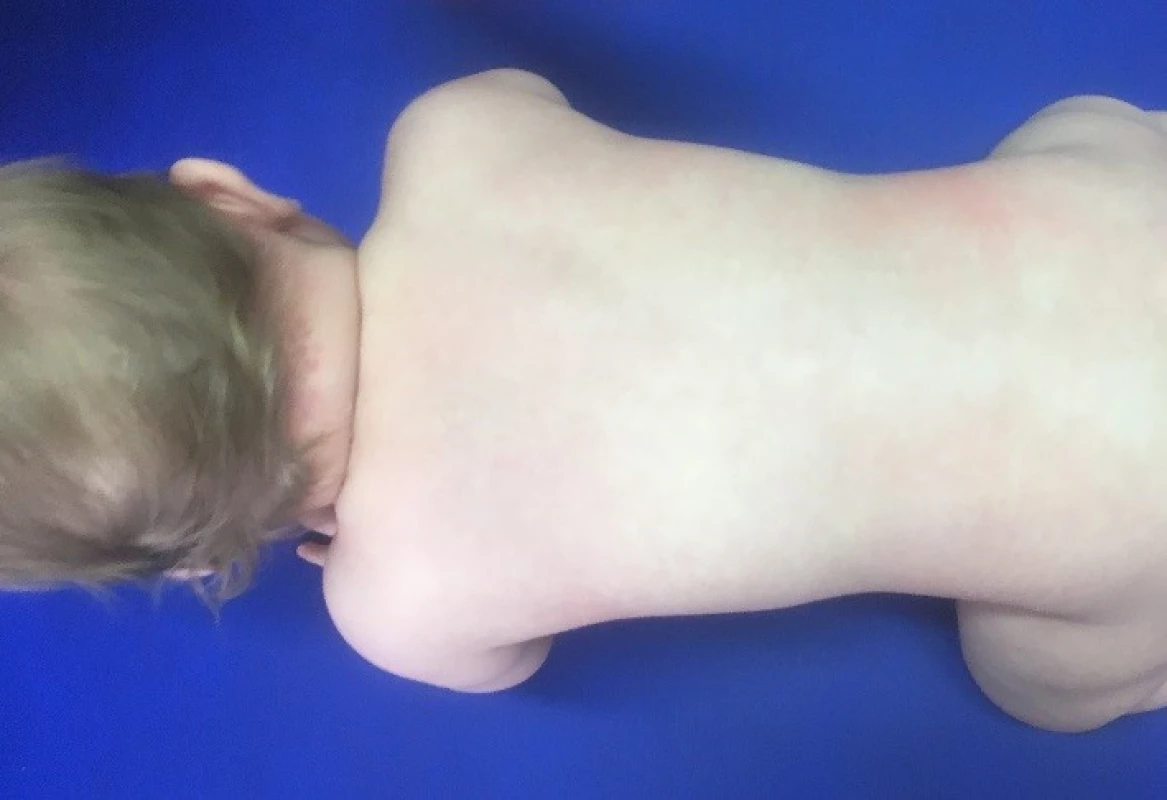
Obr. 9. Věk 7 měsíců, ve volném sedu chlapec častěji zatěžuje více levou hýždi, pravý ramenní pletenec je v lehké elevaci, PHK ve větší protrakci a vnitřní rotaci.
Fig. 9. Age 7 months, in a free sitting position, the boy more often burdens the more left buttock, the right shoulder girdle is in a slight elevation, the right upper limb in the greater protraction and internal rotation.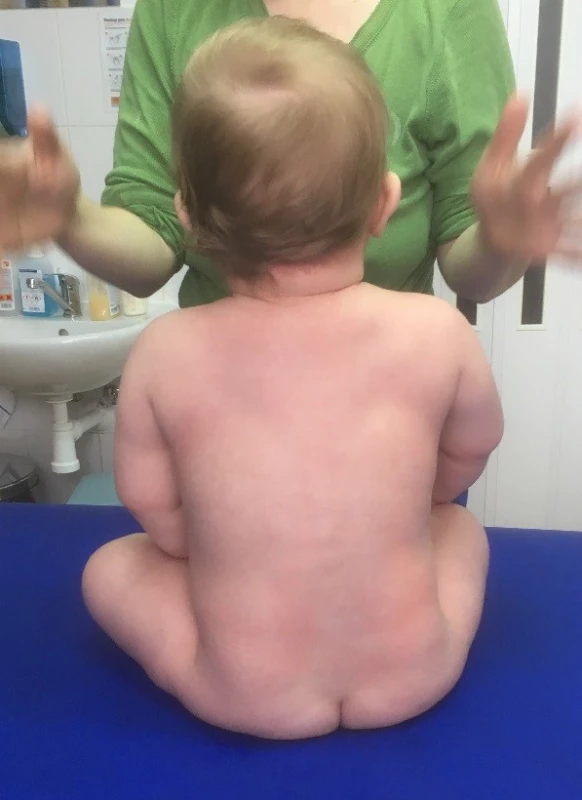
Obr. 10. Věk 2,5 roku, úchop předmětu ve vzpažení, patrný větší souhyb lopatky do abdukce a zevní rotace, než je odpovídající rozsahu pohybu do flexe v rameni PHK, stále lehce vázne supinace předloktí.
Fig. 10. Age 2,5 years, grip of the subject in elevation of upper arm, noticeable more movement of the scapula into abduction and external rotation than is the corresponding range of motion in flexion in the shoulder right upper limb, still slightly falters supination of the forearm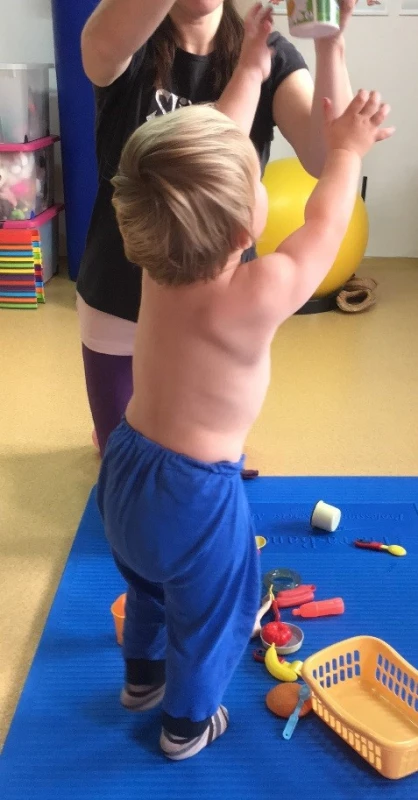
V současné době má chlapec 3 roky a nedochází již na cílenou terapii, pouze na kontroly do rehabilitační ambulance s doporučením pro rodiče sledovat zapojení PHK a případnou asymetrii v oblasti ramenních pletenců a vhodně stimulovat jemnou i hrubou motoriku spontánní hrou. Indikace VRL u diagnózy PPBP je obecně doporučována [6], ale není podložena randomizovanými studiemi. Empiricky se doporučuje začít s terapií co nejdříve po porodu a podpořit tak v případě avulze či těžké trakční léze rozvoj nervového zásobení PHK z jiných nervových kořenů. Každý sval na horní končetině je zásoben minimálně dvěma nervovými kořeny. Dle MR byla popsána traumatická léze nervového kořene C6. Dle klinického obrazu ale musela být poškozena výrazně také vlákna náležící kořenu C5 a C7 a lehce i vlákna pocházející z kořene C8, což také koreluje s EMG nálezem. Ve svalech inervovaných těmito kořeny EMG prokázalo lehkou akutní axonopatii a dále byl redukován nábor motorických jednotek v m. biceps brachii (který je zásoben převážně z kořene C6). Tyto další nervové struktury ale nebyly poškozeny avulzí (neurotmézou), ale pouze neurapraxií a axonotmézou. Tento předpoklad je v korelaci s tím, že se aktivní síla začala upravovat v řádů týdnů (neurapraxie) a u některých svalů až v řádu měsíců (axonotméza), přičemž reinervace zde probíhala přes vlákna ze stejného kořene nebo z druhého kořene v daném svalu. Klinicky se jednalo o obraz parézy brachiálního plexu (převážně horního typu a supraklavikulárně). Zda ale etiopatogeneticky šlo o poškození pouze kořenů, nebo pravděpodobněji distálnějších struktur brachiálního plexu – např. horního trunku –, nelze jednoznačně rozhodnout.
Z prezentované kazuistiky vyplývá, že i při nálezu avulze jednoho kořene na MR lze v ojedinělých případech u poporodní parézy brachiálního plexu s úspěchem využít konzervativní postup léčby s aplikací VRL. Jde ale pouze o kazuistiku a vždy je nezbytné každý případ posoudit individuálně v rámci multidisciplinárního týmu odborníků, který se pacientům s postižením brachiálního plexu věnuje. Do takového centra je potřeba pacienty s takto komplexním a těžkým poraněním včas po porodu směřovat.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
PhDr. Radana Poděbradská, Ph.D.
Rehabilitace REHEX – EDU, v.o.s.
Horní Lipová 254
790 63 Lipová-lázně
e-mail: rehex@seznam.cz
Přijato k recenzi: 1. 3. 2019
Přijato do tisku: 6. 8. 2019
Zdroje
1. Macko J. Perinatální paréza brachiálního plexu. Čes Gynek 2010; 75(4): 279–283.
2. Haninec P, Kaiser R. Operační léčba poranění plexus brachialis. Cesk Slov Neurol N 2011; 74/107(6): 619–630.
3. Haninec P, Kaiser R, Brzezny R et al. Chirurgická léčba porodní parézy brachiálního plexu. Neonatologické listy 2011; 17(2): 3–8.
4. Zaferiou DI, Psychogiou K. Obstetrical brachial plexus palsy. Pediatr Neurol 2008; 38(4): 235–242. doi: 10.1016/j.pediatrneurol.2007.09.013.
5. Kříž J, Hlinková Z. Neurorehabilitace senzomotorických funkcí po poranění míchy. Cesk Slov Neurol N 2016; 79/112(4): 378–396. doi: 10.14735/amcsnn2016378.
6. Skaličková-Kováčiková V. Diagnostika a fyzioterapie hybných poruch dle Vojty. Olomouc: RL-Corpus 2017.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2019 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Kompresivní neuropatie jako nemoc z povolání
- Refrakterní myastenia gravis – klinická charakteristika a možnosti biologické léčby
- Úloha pohybovej aktivity v liečbe pacientov s Parkinsonovou chorobou
- Změna struktury paraspinálních svalů u pacientů s chronickými nespecifickými bolestmi dolní části zad
- Léčba nespavosti při neuropatické bolesti
- Význam kolaterální cirkulace u akutní okluze arteria basilaris
- Jiný pohled na inhibitor agregace krevních destiček klopidogrel – vhodné antiedematikum v předklinickém modelu poranění mozku?
- Možnosti stanovení likvorového tripletu tau proteinů a β-amyloidu 42 metodami ELISA a orientační normativní vodítka
- Endoskopické operace výhřezu bederních meziobratlových plotének – první zkušenosti
- CRP stanovený vysoce senzitivní metodou u pacientů s ichemickou cévní mozkovou příhodou – od rizikových faktorů po vývoj
- Pegylovaný interferon beta 1-a v klinické praxi
- Kongenitální fibróza zevních okohybných svalů u české rodiny a její molekulárně genetická příčina
- Rozsáhlý cervikální hematom po minimálním traumatu
- Perinatální paréza brachiálního plexu na podkladě avulze, řešená konzervativně
- Plicní arteriovenózní malformace jako vzácná příčina ischemické cévní mozkové příhody
- Akutní amnestický syndrom při bilaterální lézi hipokampů jako raritní projev CMP
- Perforace jícnu způsobená dislokovanou krční dlahou pět let po operaci krční páteře – vzácná komplikace
- Závažné vaskulopatie u neurofibromatózy typu 1
- Simultánní vícečetné intracerebrální hemoragie
- Analýza dat v neurologii LXXVII. Korelační analýza vícerozměrných souborů kvantitativních dat – příklady
- Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Léčba nespavosti při neuropatické bolesti
- Kompresivní neuropatie jako nemoc z povolání
- Změna struktury paraspinálních svalů u pacientů s chronickými nespecifickými bolestmi dolní části zad
- Endoskopické operace výhřezu bederních meziobratlových plotének – první zkušenosti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



