-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Cavum septi pellucidi, cavum vergae a cavum veli interpositi
Cavum septi pellucidi, cavum vergae and cavum veli interpositi
Cavum septi pellucidi, cavum vergae and cavum veli interpositi are anterior midline intracranial findings which are typically incidental and are usually developmentally obliterated during postnatal life. Symptomatic and abnormally expanded cavities that do not have free communication with the lateral ventricles are called cysts. This review focuses on the embryology, anatomy, epidemiology, clinical symptomatology, radiological findings and treatment of these rare conditions.
Keywords:
endoscopy – hydrocephalus – septum pellucidum – velum interpositum – cavum vergae
Autori: O. Krejčí 1; T. Krejčí 1,2; P. Vacek 3; M. Chlachula 1; R. Lipina 1,2
Pôsobisko autorov: Neurochirurgická klinika FN Ostrava 1; LF OU, Ostrava 2; Neurochirurgická klinika, LF UK a FN Plzeň 3
Vyšlo v časopise: Cesk Slov Neurol N 2020; 83(2): 166-172
Kategória: Přehledný referát
doi: https://doi.org/10.14735/amcsnn2020166Súhrn
Cavum septi pellucidi, cavum vergae a cavum veli interpositi patří mezi anteriorní, středočárové intrakraniální cysty, které jsou většinou náhodným nálezem a zpravidla zanikají během postnatálního období. Při poruše komunikace s postranními komorami může dojít k jejich abnormální expanzi a k rozvoji klinické symptomatiky. V tomto přehledném sdělení se věnujeme embryologii, anatomii, epidemiologii, klinickým projevům, radiologickým nálezům a léčbě těchto vzácných lézí.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Klíčová slova:
endoskopie – hydrocefalus – septum pellucidum – velum interpositum – cavum vergae
Úvod
Cavum septi pellucidi (CSP), cavum vergae (CV) a cavum veli interpositi (CVI) patří mezi anteriorní, středočárové intrakraniální cysty. Tyto dutiny se normálně vyvíjí během gestačního období a v průběhu dalšího vývoje postnatálně zpravidla zanikají. V některých případech mohou zbytky těchto dutin přetrvávat, většinou však bez klinické symptomatiky. Vzácně může dojít k jejich abnormní expanzi, která působí neurologickou symptomatiku tlakem na okolní struktury. V těchto případech nazýváme tyto dutiny symptomatickými cystami [1–4]. Cílem práce je upozornit na tuto problematiku a seznámit s ní širokou odbornou veřejnost. V našem sdělení se věnujeme embryologii, anatomii, epidemiologii, klinickým projevům, radiologickým nálezům a léčbě těchto vzácných lézí.
Embryologie a anatomie
Tyto dutiny vznikají během vývoje mozku v důsledku štěpení hemisfér a těsně souvisí s vývojem corpus callosum (CC) a fornixu. Vznik těchto struktur začíná mezi 11.–12. gestačním týdnem (g.t.) [2]. CC se vyvíjí dorzo-kaudálním směrem, přičemž jsou fornixy tlačeny dolů a do strany. Během kaudálního růstu těchto struktur dochází k rozpětí septum pellucidum (SP) mezi CC a columnae fornicis a k oddělení postranních komor [2]. S dalším vývojem dochází k postupnému zanikání CSP v kaudo-rostrálním směru (splynutí obou plotének SP), přičemž úplný zánik nastává zpravidla v období kolem porodu [2]. S dorzálním šířením CC dochází mezi 18.–20. g.t. současně k přesunu diencephalon spolu s arachnoidálním záhybem ve stejném směru. Horní část tohoto arachnoidálního záhybu lne k fornixu a spodní část sleduje strop třetí mozkové komory a vytváří tak arachnoidální kapsu, cisternu velum interpositum komunikující s arachnoidálními prostory [2].
Cavum septi pellucidi je dutina mezi listy SP, kterou prvně popsal Franciscus Sylvius De La Boe roku 1671 [5,6]. SP je tenká ploténka rozpínající se mezi CC a fornixy. Jsou popsány tři varianty SP [5,6]. V první variantě (50 %) se SP skládá z jedné membrány, u druhé varianty (25 %) je tvořeno SP dvěma listy, které však k sobě těsně přiléhají, a v poslední variantě se jedná o pravé CSP, kdy oba listy SP jsou viditelně odděleny a mezi nimi vzniká dutina různé velikosti [5,6]. SP není prostou gliální ploténkou, ale je považováno za významnou převodní stanici a součást limbického systému zajištující spojení mezi hypotalamem, hipokampem nebo prefrontálním kortexem [4,7]. CSP je ventrálně a shora ohraničeno rostrem, kolénkem a tělem CC. Zadní a spodní hranicí tvoří columnae fornicis, které je též hranicí mezi CSP a CV. Pokračuje-li dutina CSP dorzálněji, formuje CV. Toto spojení může být široké nebo tvaru zúžení a pak může být označováno jako tzv. aqueductus septi. CV prvně popsal Andrea Verga roku 1851 [6,8]. Není zcela jasné, jestli se jedná o dorzální šíření CSP nebo zda vzniká samostatně [6]. CV se vyskytuje prakticky vždy s CSP, kdežto CSP se může vyskytovat samostatně i bez přítomnosti CV (obr. 1) [2]. CSP a CV jsou někdy ve starší literatuře nazývány pátou a šestou komorou. Toto označení je však chybné, jelikož tyto dutiny neobsahují choroidální plexus ani ependymální výstelku. CVI prvně popsal Krause v roce 1935. Velum interpositum je subarachnoidální prostor mezi stropem třetí komory a fornixy a jedná se vlastně o protažení suprapineální části quadrigeminální cisterny dopředu (obr. 2) [9]. Při dilataci tohoto prostoru hovoříme o CVI. CVI je možné zaměnit za samostatně se vyskytující CV. K odlišení obou struktur slouží znalost topografické anatomie těchto dutin. Součástí CVI jsou vnitřní mozkové žíly (obr. 3), které jsou při expanzi této cysty tlačeny dolů a laterálně, přičemž fornixy jsou vytlačeny nahoru a dopředu (obr. 4). U CV jsou fornixy roztlačeny spíše laterálně a vnitřní mozkové žíly jsou součástí jiného prostoru. Jinak řečeno CVI leží vždy pod fornixy, směřuje k interventrikulárnímu foramen a nezasahuje do SP [4].
Obr. 1. Zobrazení MR cyst CSP a CV ve všech rovinách. Hranice mezi CSP a CV je znázorněna červenou čárou. CSP – cavum septi pellucidi; CV – cavum vergae
Fig. 1. MRI of the CSP and CV in all planes. The border between CSP and CV is marked by a red line. CSP – cavum septi pellucidi; CV – cavum vergae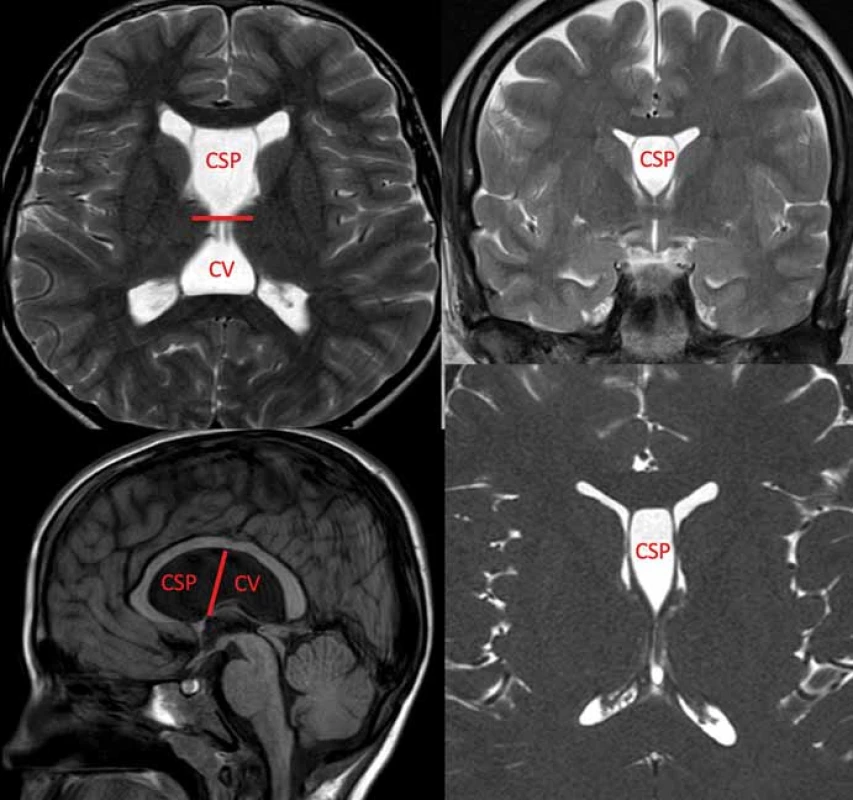
Obr. 2. Velum interpositum (*) je subarachnoidální prostor mezi stropem III. komory a fornixy. Obsahuje ICV. Leží mimo III. komoru a LV a za normálních okolnosti komunikuje se suprapineální části quadrigeminální cisterny. ICV – vnitřní mozková žíla; LV – postranní komora
Fig. 2. Velum interpositum (*) is a subarachnoid space between the roof of the IIIrd ventricle and the fornices. It contains ICV. It lies outside the IIIrd ventricle and LV and normally communicates with the suprapineal part of the quadrigeminal cistern. ICV – internal cerebral veins; LV – lateral ventricle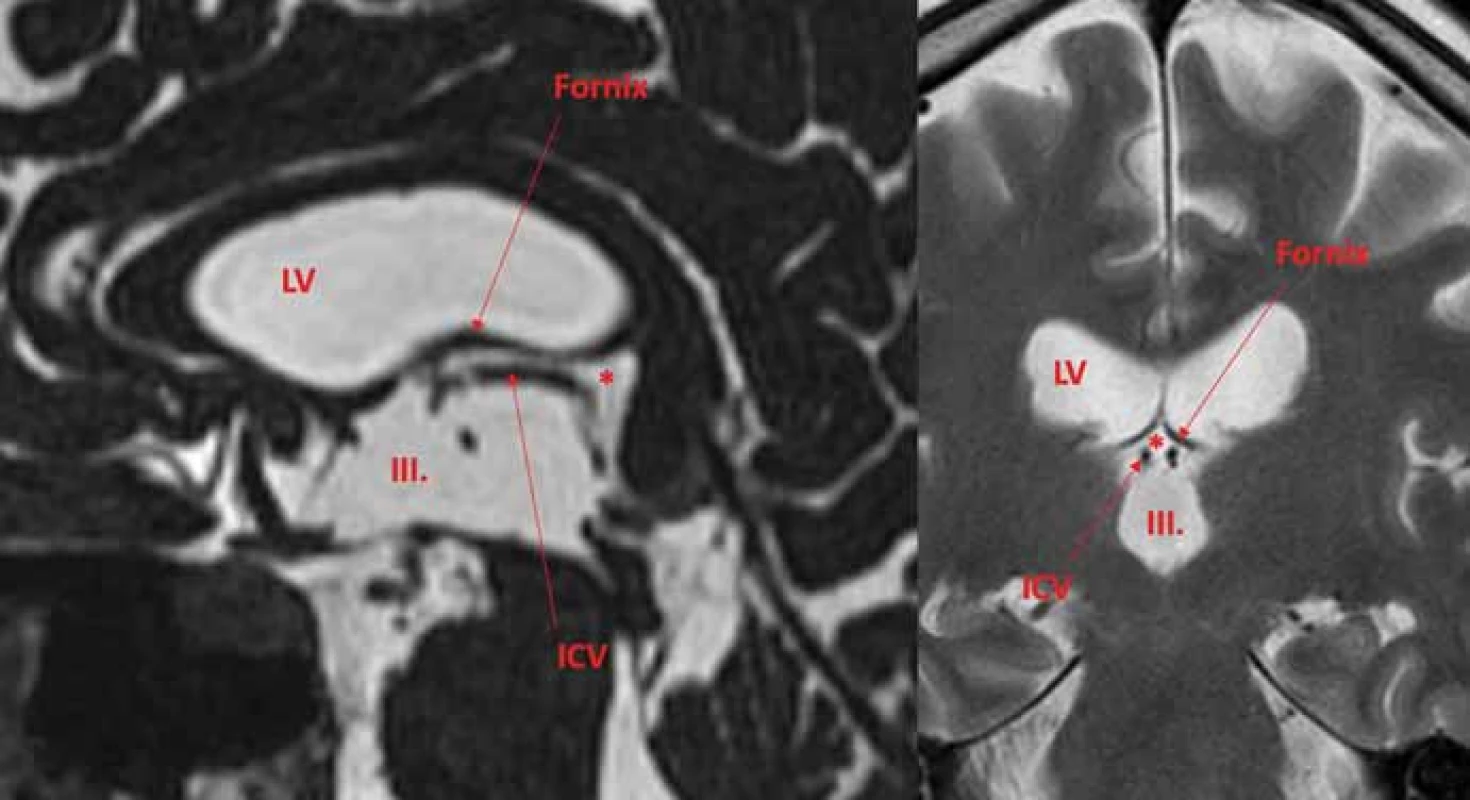
Obr. 3. Vnitřní mozkové žíly uvnitř cysty cavum veli interpositi (endoskopický pohled).
Fig. 3. Internal cerebral veins inside the cyst of the cavum veli interpositi (endoscopic view).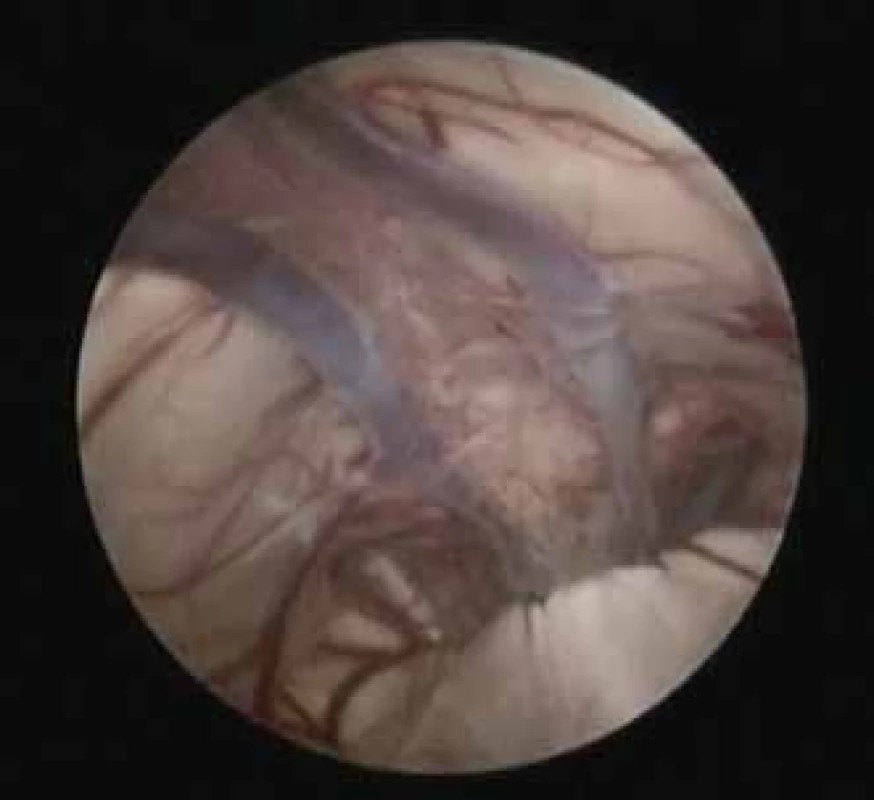
Obr. 4. Symptomatická cysta CVI. Fornixy jsou vytlačeny dopředu a ICV dolů spolu se stropem III. komory. CVI – cavum veli interpositi; ICV – vnitřní mozková žíla
Fig. 4. Symptomatic CVI cyst. Fornices are elevated anteriorly and ICVs are pushed down together with the roof of the IIIrd ventricle. CVI – cavum veli interpositi; ICV – internal cerebral vein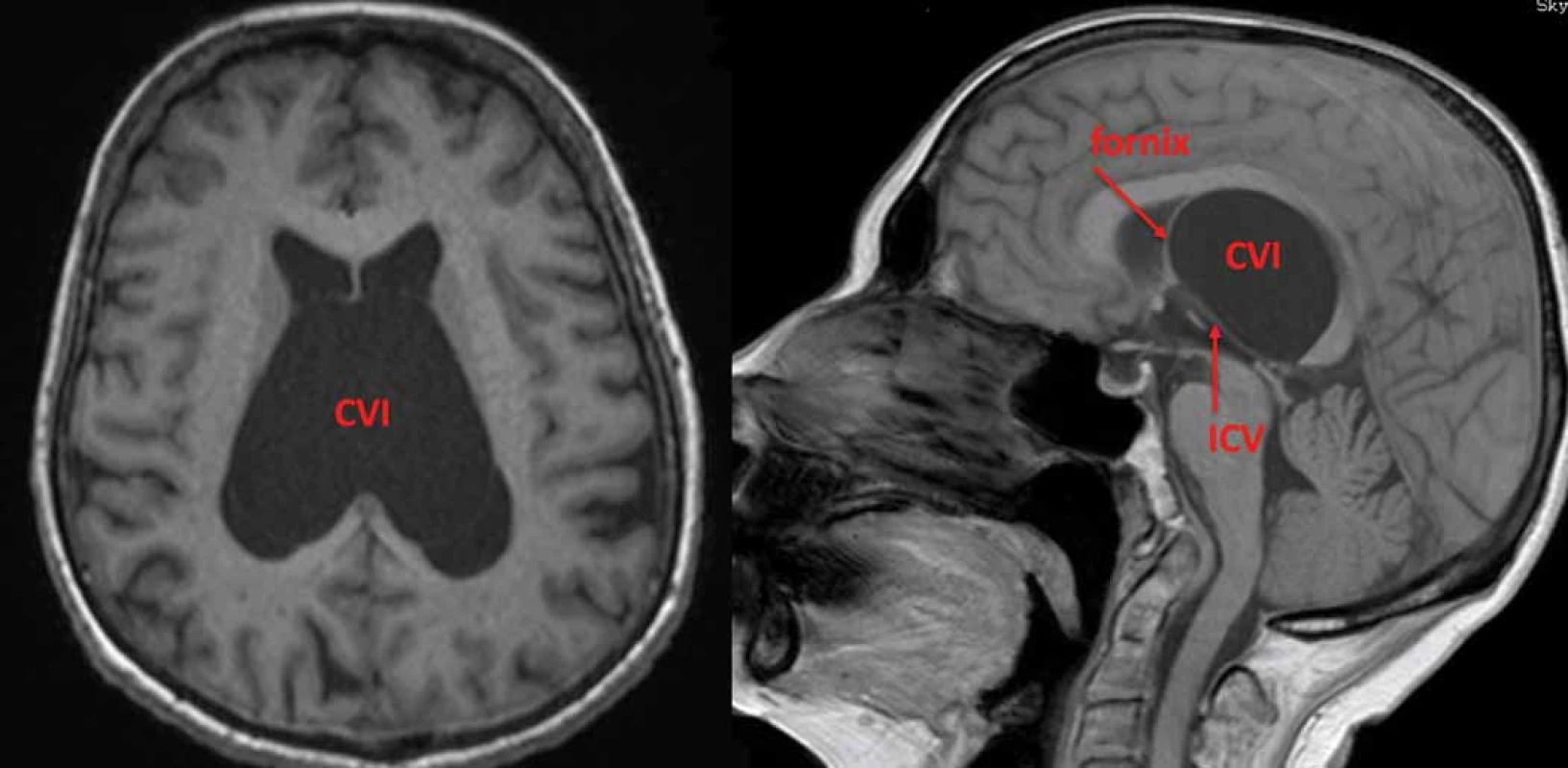
Epidemiologie
Incidence CSP a CV je závislá na věku [1,4]. Vyskytují se ve fetálním období u všech plodů a jejich výskyt postupně klesá s blížícím se termínem porodu a následně i v dalším období. CSP se v době termínu porodu vyskytuje v 97 % [1]. CV se vyskytuje u téměř většiny plodů v 6 měsících, ale pouze u 30 % v termínu porodu [2]. Podle jedné z CT studií byla zjištěna celková incidence CSP v 3,3 % (21 z 633 případů), přičemž u dětí ve věku do 1 roku pak v 43 % [4]. Celková incidence CV byla v tomto souboru 1,6 % [4]. Nakano et al uvádějí celkovou incidenci CSP a CV u dětí do 14 let věku u 5,5 % (1 050 případů), přičemž u dětí ve věku do jednoho roku 10 % [10]. V recentní studii zahrnující 19 031 pacientů s průměrným věkem 52,6 roku (v rozmezí 0–99 let) byla zjištěna celková incidence CSP a CV v 0,93 % případech [11]. U 95,5 % z nich se vyskytovalo CSP spolu s CV, samostatné CSP bylo zjištěno u 2,8 % a CV u 1,7 % z nich [11]. V námi publikovaném souboru bylo v osmi případech z devíti nalezeno CSP spolu s CV (89 %) a pouze jedenkrát samostatné CSP [3]. Je zjevné, že se CSP vyskytuje nejčastěji v koincidenci s CV. Samostatný výskyt CSP nebo CV je vzácný. Společný výskyt CSP a CV souvisí s vývojem mozku, kdy k uzávěru těchto dutin dochází v kaudo-rostrálním směru [2]. Od 6. prenatálního měsíce nastává postupný zánik CV a v čase kolem porodu i CSP [2]. Je tedy logické, že je-li tento proces narušen a nedojde k zániku CV, nedojde pak i k uzavření CSP. Důvod samostatného výskytu CV není zcela jasný. Uvažuje se, že příčinou jsou poruchy vývoje fornixu a splenia CC [4]. Incidence CVI podobně jako u CSP a CV klesá s věkem [2]. U dětí do 2 roků jej lze nalézt až v 30 %, u pacientů starších se pak vyskytuje přibližně ve 2–3 % [2,12].
V našem souboru jsme pozorovali vyšší výskyt těchto cyst u mužů (60 %). Toto zjištění potvrzují i literární data. V CT studii zkoumající 19 031 pacientů s nálezem 177 pacientů s CSP nebo CV byli muži zastoupeni v 103 případech (58,2 %) a ženy 74 případech (41,8 %) [11]. V souboru autorů Wang et al bylo mužské pohlaví zastoupeno v 80 % [13], ve studii autorů Lancon et al a Gangemi et al v 78, resp. v 75 % [5,14].
Vyšší incidence CSP bývá uváděna u boxerů [15,16] a také ve spojitosti s prodělaným úrazem mozku [17]. Vyšší výskyt těchto lézí je také spojován s různými psychiatrickými onemocněními jako jsou např. schizofrenie [18,19] nebo obsedantně kompulzivní porucha (obsessive compulsive disorder; OCD) [20]. V metaanalýze 15 studií bylo zjištěno, že výskyt CSP je u pacientů se schizofrenií stejný ve srovnání se zdravými dobrovolníky, nicméně u pacientů se schizofrenií byla signifikantně vyšší incidence velkých CSP [19]. U pacientů s OCD byl signifikantně vyšší výskyt CSP a také jeho velikost byla signifikantně větší ve srovnání s kontrolní skupinou [20]. Taktéž bylo zjištěno že pacienti se schizofrenií a s větším CSP (≥ 7 mm v této studii) mají nižší hodnoty IQ [21]. V jiném souboru pacienti s velkým CSP prokázali slabší výkonnost při měření verbálního učení a paměti než pacienti s menšími CSP [22]. Nabízí se pak otázka, zda u pacientů s těmito poruchami a s větší cystou CSP, CV nebo CVI nezvážit její fenestraci s cílem ovlivnit tato onemocnění. K takovýmto závěrům nám však zatím chybí potřebná data.
Klinická symptomatika
Projevují-li se tyto léze klinicky, pak hovoříme o tzv. cystách. Panuje shoda, že CSP a CV se mohou klinicky projevit při rozměrech > 10 mm [4] a pravděpodobně tomu tak bude i u CVI. V našem souboru byla minimální šířka cysty 13 mm (13–33 mm) [3]. Z klinické symptomatiky jsou nejčastěji uváděny bolesti hlavy, dále poruchy chování a autonomního systému (např. emoční nestabilita, bizarní chování, poruchy paměti, opoždění vývoje a školního prospěchu, anorexie, hubnutí, inkontinence a další) [5]. Setkat se také můžeme s poruchami zraku, epileptickými projevy, neurologickým deficitem (parézy) a dalšími symptomy [5]. Jsou popisovány 4 základní patofyziologické mechanizmy symptomatiky těchto cyst [5,6]. Prvním je semiobstrukce foramen interventriculare (Monro) expandující cystou. To má za následek přechodné zvýšení nitrolebního tlaku, které se může projevit bolestmi hlavy, nauzeou nebo zvracením, ale také náhle vzniklou poruchou vědomí. Dalším mechanizmem je narušení hluboké žilní drenáže. Již Dandy pozoroval u jednoho ze svých pacientů výraznou dilataci povrchových kortikálních žil na pravé hemisféře [23]. Aoki et al byli prvními, kteří spojili CSP s chronickým postižením hlubokého žilního systému [24]. Angiograficky potvrdili dislokaci a natažení vnitřních žil u pacienta s progresivní levostrannou hemiparézou, s hypotrofickým pravým talamem a s kalcifikacemi v hlavě pravého nucleus caudatus. Sami jsme u jednoho z pacientů s cystou CSP a CV pozorovali nápadnou dilataci kortikálních žil (obr. 5). Třetím možným mechanizmem je komprese hypotalamoseptálního trojúhelníku [5,6]. Komprese této oblasti může způsobit celou řadu symptomů, jako jsou poruchy chování, ztráty paměti, poruchy vývoje a učení u dětí, poruchy spánku, inkontinenci, poruchy příjmu potravy a další. Posledním mechanizmem je pak komprese zrakové dráhy, a to ať už přímou kompresí expanzivně se chovající cystou nebo jako následek hydrocefalu [5,6].
Obr. 5. Nápadná dilatace kortikálních žil u jednoho ze symptomatických pacientů (šipky).
Fig. 5. Prominent dilatation of cortical veins in one of the symptomatic patients (arrows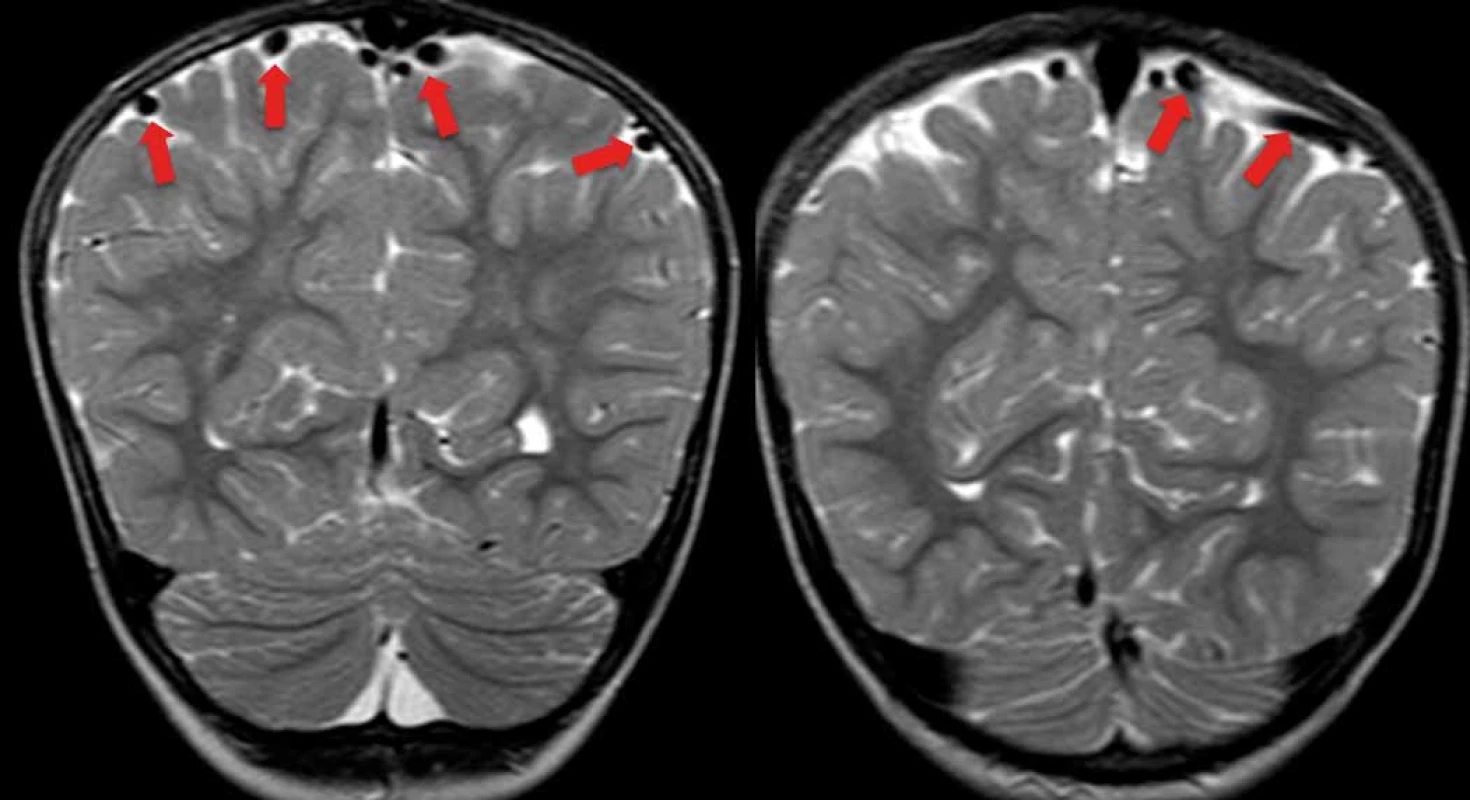
Lancon et al nalezli v literatuře 18 pacientů (vč. jednoho vlastního), u kterých byly popisovány bolesti hlavy v 61 %, poruchy chování a autonomního systému v 67 %, zrakové potíže v 50 %, epileptické projevy v 17 % a parézy taktéž v 17 % [5]. V souboru 14 pacientů autorů Wang et al byly nejčastějším klinickým projevem bolesti hlavy v 93 %, následovány závratěmi v 29 %, nevolností nebo zvracením v 21 %, mentálními poruchami a poruchami zraku shodně ve 14 %, přičemž městnání na očním pozadí bylo pozorováno u 50 % pacientů v souboru [14,25,26]. Gangemi et al u svých 4 pacientů pozorovali bolesti hlavy v 75 %, dále pak zvracení, psychomotorickou retardaci s poruchami chování a epilepsii v 50 % [3,8,25]. Podobně jako u ostatních autorů byly i v našem souboru nejčastějším symptomem bolesti hlavy (70 % pacientů) a na druhém místě poruchy chování. Co se týká charakteru bolestí, tak typicky bývají udávány akutně vzniklé bolesti trvající několik minut až hodin, přičemž potíže bývají někdy ve spojitosti s fyzickou námahou [26].
Lancon et al hodnotili poruchy chování a autonomního systému společně, což je vlastně logické, jelikož mají společný původ v kompresi hypotalamoseptálního trojúhelníku [5]. Při použití stejného způsobu hodnocení na náš soubor byly poruchy chování a autonomního systému zjištěny u 50 % našich pacientů [3]. Zajímavé bylo zhodnocení klinické symptomatiky zvlášť u dětí a dospělých. U dospělých pacientů v našem souboru zcela dominovaly bolesti hlavy, které byly pozorovány u všech šesti pacientů, a poruchy chování nebo autonomního systému byly zjištěny u 33,3 % z nich. U dětí byly nejčastěji zjištěny poruchy chování nebo autonomního systému celkem v 75 %, kdežto bolesti hlavy pouze u jednoho dítěte. Lancon et al nalezli bolesti hlavy u 80 % dospělých pacientů a u 37,5 % dětí, poruchy chování a autonomního systému u 60 % dospělých a 83 % dětí [5]. Z čtyř pacientů Gangemiho et al u tří dětí pozorovali psychomotorickou retardaci s poruchami chování, bolesti hlavy u dvou dětí a u jediné dospělé pacientky [14,25]. Zdá se, že děti mají větší tendenci k rozvoji poruch chování nebo autonomního systému, u dospělých se zase jeví četnější výskyt bolestí hlavy. Sami se domníváme, že tomu tak nemusí vždy být, jelikož povahové změny nemusí postiženému dospělému pacientovi činit potíže, resp. je neuvádí jako obtěžující problém. Na druhou stranu poruchy psychomotorického vývoje, změny chování nebo školního prospěchu jsou u dětí snadněji odhalitelné. Naopak bolesti hlavy u malých dětí nemusí být odhaleny, jelikož tyto děti nejsou schopny samy uvést, co je trápí, a při hodnocení klinických potíží vycházíme z jejich pozorování. Bolest hlavy se u malých dětí může projevit agitovaností či jinou poruchou chování a může tak být špatně hodnocena jako projev komprese hypotalamoseptálního trojúhelníku. Obecně si však myslíme, že souvislost s neuropsychologickými poruchami je u těchto cyst podceňována.
Pouze ve dvou případech jsme literatuře nalezli spontánní regresi cyst CSP [27,28]. U symptomatického pacienta došlo po spontánní regresi cysty k vymizení klinické symptomatiky [28]. Důvodem tohoto spontánního zmenšení byla pravděpodobně ruptura stěny cysty vlivem rozpětí stěn a tlakového gradientu mezi komorami a dutinou cysty [27,28].
Radiologický nález
Z radiologického pohledu může být někdy komplikované odlišit jednotlivé typy cyst, nicméně znalost anatomie dané oblasti vždy pomůže se správně zorientovat (viz sekci embryologie a anatomie). Pro symptomatické cysty CSP, CV a CVI je typická především jejich velikost. Jak jsme uvedli výše, klinickou symptomatiku lze očekávat u cyst širších než 10 mm, resp. u těch menších nebyla dosud pozorována [3,4]. Za typický radiologický ukazatel jejich expanzivního chování považujeme balonové vyklenování stěn cyst patrné na koronárních řezech MR mozku (obr. 6). Toto laterální, balonové vyklenování stěn cysty působí obstrukci foramen Monroi, což je jeden z důvodů klinické symptomatiky těchto lézí. Radiologický obraz koronárního řezu s cystou CSP Libý označuje jako tzv. the „wolf sign“ [29]. Po úspěšné marsupializaci cysty pozorujeme úpravu tohoto balonového vyklenování a redukci šířky cysty. Pozorovali jsme v průměru redukci šířky cyst o 44,3 %, přičemž šíře komor zůstala po marsupializaci cyst nezměněna [3]. Předpokládá se, že asymptomatické CSP, CV a CVI volně komunikují s likvorovými cestami, kdežto ty symptomatické nikoliv. Komunikaci těchto lézí bylo možné prokázat již v minulosti, a to např. pomocí pneumoencefalografie nebo mozkové ventrikulografie s použití kontrastní látky [30,31]. V dnešní době lze k těmto účelům využít zobrazení pomocí MR. Yamada et al popisují novou techniku MR mozku, tzv. time-spatial labeling inversion pulse (time-SLIP), pomocí které prokazuje volnou komunikaci mezi CSP a komorami po endoskopické marsupializaci původně nekomunikujícího CSP [32]. Za nepřímé známky obstrukce těchto cyst lze samozřejmě také považovat progresi jejich velikosti a balónové vyklenování jejich stěn uvedené výše.
Obr. 6. Na obrázku vlevo je zobrazena expanzivně se chovající cysta cavum septi pellucidi (*) s balonovým vyklenování stěn cysty (šipky). Na obrázku vpravo je patrné výrazné zmenšení cysty po její úspěšné endoskopické marsupializaci. Modrá šipka znázorňuje defekt v septum pellucidum vpravo.
Fig. 6. The fi gure on the left side shows an expansive cyst of the cavum septi pellucidi (*) with a balloon-shaped bulging of the cyst walls (arrows). On the right side is signifi cant shrinkage of the cyst after its successful endoscopic marsupialization. The blue arrow shows the defect in the septum pellucidum on the right side.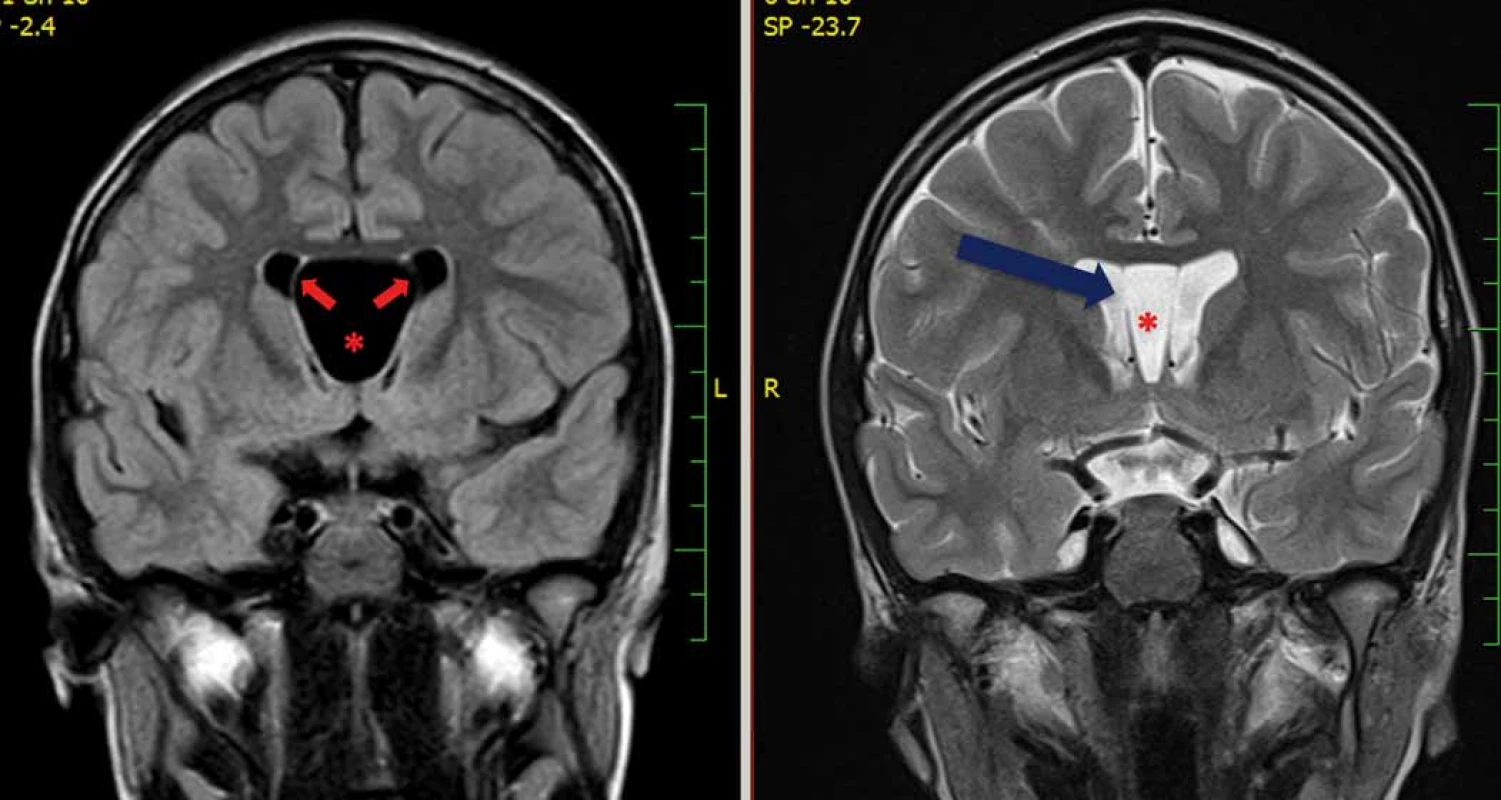
Léčba
Jedinou kauzální léčbou těchto symptomatických cyst je vytvoření komunikace mezi cystou a komorovým systémem. Walter E. Dandy jako první v roce 1931 publikoval chirurgickou léčbu cysty CSP a CV [23]. Dandy provedl marsupializaci cyst u dvou pacientů – u prvního nedošlo po operaci k nabytí vědomí a zemřel, druhý pacient se zlepšil a byl dále bez klinických projevů [23]. Od té doby byla publikována celá řada chirurgických technik, ať už výše zmíněné fenestrace cysty z kraniotomie [33] nebo stereotaktické punkce cysty [34] a cysto-peritoneální drenáže [35]. V roce 1995 Jackowski et al jako první publikovali úspěšnou endoskopickou fenestraci cysty [36]. V současnosti je endoskopická fenestrace cysty považována za bezpečnou metodu první volby v léčbě cyst CSP, CV a CVI [6,12–14,25]. Všichni výše citovaní autoři byli úspěšní v léčbě klinických symptomů svých pacientů. U cyst CSP a CV se diskutuje o přístupu, kdy většina autorů preferuje přístup frontální [13,37,38]. Italskými autory je doporučován přístup zadní, skrze okcipitální roh postranní komory [14]. Gangemi et al považují za výhody zadního přístupu větší prostornost okcipitálního rohu ve srovnání s frontálním, možnost přímé trajektorie fenestrace stěny cysty a také nižší riziko poranění nervových a vaskulárních struktur [14]. Taktéž u cyst CVI je využíván frontální [6] nebo zadní přístup [12,25]. V našem souboru byl vždy použit frontální přístup (vč. cysty CVI), přičemž preferována byla pravá strana (v osmi případech) a jednou byl použit levostranný přístup pro obavy z rizika poranění septální žíly zasahující do pravého frontálního rohu. S použitím neuronavigace jsme neměli problém s proniknutím do frontálního rohu postranní komory. Diskutuje se také, zda provádět unilaterální nebo bilaterální fenestraci cysty, tzv. fenestrace skrze cystu do druhé postranní komory (obr. 6) [13,14,37,38]. Důvodem a výhodou druhé fenestrace má být dlouhodobě nižší riziko uzávěru fenestrace a rekurence cysty [14]. Osobně nemáme zkušenost s rekurencí těchto cyst a ani v literatuře jsme nenalezli zmínku o této možnosti, na druhou stranu logicky ji nelze zcela vyloučit podobně jako např. u ventrikulocisternostomie třetí komory. Wang et al na souboru 14 úspěšně léčených pacientů potvrzují, že unilaterální technika fenestrace je dostačující [13]. Pokus o druhou fenestraci lze považovat za rizikovější pro možnost poranění nervových a cévních struktur, např. septální vény, jež nemusí být z vnitřní strany cysty dobře vizualizovatelná. Sami jsme v pěti případech provedli bilaterální fenestraci cysty a ve čtyřech případech unilaterální, přičemž s komplikacemi jsme se u obou technik nesetkali. Podle našich zkušeností lze za plně dostačující považovat techniku jednostranné fenestrace.
Závěr
Symptomatické cysty CSP, CV a CVI jsou vzácným a někdy podceňovaným onemocněním. Ze známých příznaků dominují bolesti hlavy a dále pak poruchy autonomního systému, které dosud nejsou detailně prozkoumány a mohou být přehlédnuty. Další výzkum by měl cílit na detailní studium klinických symptomů těchto lézí. Endoskopická marsupializace je bezpečnou a úspěšnou metodou první volby v léčbě těchto lézí.
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Tomáš Krejčí, Ph.D.
Neurochirurgická klinika
LF OU a FN Ostrava
17. listopadu 1790/5
708 52 Ostrava-Poruba
e-mail: tomas.krejci@fno.czPřijato k recenzi: 26. 1. 2020
Přijato do tisku: 4. 3. 2020
Zdroje
1. Shaw CM, Alvord EC. Cava septi pellucidi et vergae: their normal and pathogical states. Brain J Neurol 1969; 92 (1): 213–223.
2. Yokota A. Cysts originating from a defect in the hemispheric cleavage (cavum septi pellucidi, cavum vergae, cavum veli interpositi). In: Raimondi AJ, Choux M, Di Rocco C (eds). Intracranial cyst lesions. New York: Springer 1993 : 87–99.
3. Krejčí T, Vacek P, Krejčí O et al. Symptomatic cysts of the cavum septi pellucidi, cavum vergae and cavum veli interpositi: a retrospective duocentric study of 10 patients. Clin Neurol Neurosurg 2019; 185 : 105494. doi: 10.1016/j.clineuro.2019.105494.
4. Sarwar M. The septum pellucidum: normal and abnormal. AJNR Am J Neuroradiol 1989; 10 (5): 989–1005.
5. Lancon JA, Haines DE, Raila FA et al. Expanding cyst of the septum pellucidum. Case report. J Neurosurg 1996; 85 (6): 1127–1134. doi: 10.3171/jns.1996.85.6.1127.
6. Donati P, Sardo L, Sanzo M et al. Giant cyst of the cavum septi pellucidi, cavum Vergae and veli interpositi. Minim Invasive Neurosurg 2003; 46 (3): 177–181. doi: 10.1055/s-2003-40732.
7. Cho ZH, Chi JG, Choi ZH et al. A newly identified frontal path from fornix in septum pellucidum with 7.0 T MRI track density imaging (TDI) – the septum pellucidum tract (SPT). Front Neuroanat 2015; 9 : 151. doi: 10.3389/fnana.2015.00151.
8. Donauer E, Moringlane JR, Ostertag CB. Cavum vergae cyst as a cause of hydrocephalus, “almost forgotten”? Successful stereotactic treatment. Acta Neurochir (Wien) 1986; 83 (1–2): 12–19. doi: 10.1007/bf01420502.
9. Tubbs RS, Krishnamurthy S, Verma K et al. Cavum velum interpositum, cavum septum pellucidum, and cavum vergae: a review. Childs Nerv Syst 2011; 27 (11): 1927–1930. doi: 10.1007/s00381-011-1457-2.
10. Nakano S, Hojo H, Kataoka K et al. Age related incidence of cavum septi pellucidi and cavum vergae on CT scans of pediatric patients. J Comput Assist Tomogr 1981; 5 (3): 348–349. doi: 10.1097/00004728-198106000-00006.
11. Chen JJ, Chen CJ, Chang HF et al. Prevalence of cavum septum pellucidum and/or cavum Vergae in brain computed tomographies of Taiwanese. Acta Neurol Taiwanica 2014; 23 (2): 49–54.
12. Tong CK, Singhal A, Cochrane DD. Endoscopic fenestration of cavum velum interpositum cysts: a case study of two symptomatic patients. Childs Nerv Syst 2012; 28 (8): 1261–1264. doi: 10.1007/s00381-012-1770-4.
13. Wang L, Ling SY, Fu XM et al. Neuronavigation-assisted endoscopic unilateral cyst fenestration for treatment of symptomatic septum pellucidum cysts. J Neurol Surg A Cent Eur Neurosurg 2013; 74 (4): 209–215. doi: 10.1055/s-0032-1331385.
14. Gangemi M, Maiuri F, Cappabianca P et al. Endoscopic fenestration of symptomatic septum pellucidum cysts: three case reports with discussion on the approaches and technique. Minim Invasive Neurosurg 2002; 45 (2): 105–108. doi: 10.1055/s-2002-32483.
15. Corsellis JA, Bruton CJ, Freeman-Browne D. The aftermath of boxing. Psychol Med 1973; 3 (3): 270–303. doi: 10.1017/s0033291700049588.
16. Handratta V, Hsu E, Vento J et al. Neuroimaging findings and brain-behavioral correlates in a former boxer with chronic traumatic brain injury. Neurocase 2010; 16 (2): 125–134. doi: 10.1080/13554790903329166.
17. Silk T, Beare R, Crossley L et al. Cavum septum pellucidum in pediatric traumatic brain injury. Psychiatry Res 2013; 213 (3): 186–192. doi: 10.1016/j.pscychresns.2013.03. 001.
18. Nopoulos P, Swayze V, Flaum M et al. Cavum septi pellucidi in normals and patients with schizophrenia as detected by magnetic resonance imaging. Biol Psychiatry 1997; 41 (11): 1102–1108. doi: 10.1016/S0006-3223 (96) 00 209-0.
19. Trzesniak C, Oliveira IR, Kempton MJ et al. Are cavum septum pellucidum abnormalities more common in schizophrenia spectrum disorders? A systematic review and meta-analysis. Schizophr Res 2011; 125 (1): 1–12. doi: 10.1016/j.schres.2010.09.016.
20. Chon MW, Choi JS, Kang DH et al. MRI study of the cavum septum pellucidum in obsessive-compulsive disorder. Eur Arch Psychiatry Clin Neurosci 2010; 260 (4): 337–343. doi: 10.1007/s00406-009-0081-6.
21. Nopoulos P, Krie A, Andreasen NC. Enlarged cavum septi pellucidi in patients with schizophrenia: clinical and cognitive correlates. J Neuropsychiatry Clin Neurosci 2000; 12 (3): 344–349. doi: 10.1176/jnp.12.3. 344.
22. Flashman LA, Roth RM, Pixley HS et al. Cavum septum pellucidum in schizophrenia: clinical and neuropsychological correlates. Psychiatry Res 2007; 1554 (2): 147–155. doi: 10.1016/j.pscychresns.2006.09.001.
23. Dandy W. Congenital cerebral cysts of the cavum septi pellu-cidi (fifth ventricle) and cavum vergae (sixth ventricle). Arch NeurPsych 1931; 25 (1): 44–66. doi: 10.1001/archneurpsyc.1931.02230010056003.
24. Aoki N. Cyst of the septum pellucidum presenting as hemiparesis. Childs Nerv Syst 1986; 2 (6): 326–328. doi: 10.1007/bf00271950.
25. Gangemi M, Donati P, Maiuri F et al. Cyst of the velum interpositum treated by endoscopic fenestration. Surg Neurol 1997; 47 (2): 134–137. doi: 10.1016/s0090-3019 (96) 00367-9.
26. Wang KC, Fuh JL, Lirng JF et al. Headache profiles in patients with a dilatated cyst of the cavum septi pellucidi. Cephalagia 2004; 24 (10): 867–874. doi: 10.1111/j.1468-2982.2004.00760.x.
27. Sayama CM, Harnsberger HR, Couldwell WT. Spontaneous regression of a cystic cavum septum pellucidum. Acta Neurochir (Wien) 2006; 148 (11): 1209–1211. doi: 10.1007/s00701-006-0903-5.
28. Koçer N, Kantarci F, Mihmalli I et al. Spontaneous regression of a cyst of the cavum septi pellucidi. Neuroradiology 2000; 42 (5): 360–362. doi: 10.1007/s002340050899.
29. Liby P. Letter: the wolf sign. Neurosurgery 2017; 81 (5): E68–E69. doi: 10.1093/neuros/nyx460.
30. Kautzky R, Zülch KJ, Wende S et al. Neuroradiology. Berlin: Springer 1982.
31. Mapstone TB, White RJ. Cavum septi pellucidi as a cause of shunt dysfunction. Surg Neurol 1981; 16 (2): 96–98. doi: 10.1016/0090-3019 (81) 90104-X.
32. Yamada S, Goto T, Mccomb JG. Use of a spin-labeled cerebrospinal fluid magnetic resonance imaging technique to demonstrate successful endoscopic fenestration of an enlarging symptomatic cavum septi pellucidi. World Neurosurg 2013; 80 (3–4): 436.e15-8. doi: 10.1016/j.wneu.2012.01.039.
33. Amin BH. Symptomatic cyst of the septum pellucidum. Childs Nerv Syst 1986; 2 (6): 320–322. doi: 10.1007/bf00271948.
34. Wester K, Pedersen PH, Larsen JL et al. Dynamic aspects of expanding cava septi pellucidi et Vergae. Acta Neurochir (Wien) 1990; 104 (3–4): 147–150. doi: 10.1007/BF01842833.
35. Miyamori T, Miyamori K, Hasegawa T et al. Expanded cavum septi pellucidi and cavum vergae associated with behavioral symptoms relieved by a stereotactic procedure: case report. Surg Neurol 1995; 44 (5): 471–475. doi: 10.1016/0090-3019 (95) 00339-8.
36. Jackowski A, Kulshresta M, Sgouros S. Laser-assisted flexible endoscopic fenestration of giant cyst of the septum pellucidum. Br J Neurosurg 1995; 9 (4): 527–531. doi: 10.1080/02688699550041179.
37. Fratzoglou M, Grunert P, Leite dos Santos A et al. Symptomatic cysts of the cavum septi pellucidi and cavum vergae: the role of endoscopic neurosurgery in the treatment of four consecutive cases. Minim Invasive Neurosurg 2003; 46 (4): 243–249. doi: 10.1055/s-2003-42351.
38. Miki T, Wada J, Nakajima N et al. Operative indications and neuroendoscopic management of symptomatic cysts of the septum pellucidum. Childs Nerv Syst 2005; 21 (5): 372–381. doi: 10.1007/s00381-004-1063-7.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článek Poměr fosforylovaného tau proteinu k beta amyloidu v likvoru predikuje pozitivitu amyloidové PETČlánek Chirurgická léčba benigních neurogenních tumorů mediastina – analýza 7letého souboru pacientůČlánek Dopis redakciČlánek Komentář redakceČlánek Prof. Mraček oslavil 90 letČlánek Odešla MUDr. Olga Baudyšová
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2020 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Cévní morfologie, symptomy, diagnostika a léčba ischemických příhod mozkového kmene
- Je koncept vaskulární demence trvale udržitelný?
- Je koncept vaskulární demence trvale udržitelný? NE
- Je koncept vaskulární demence trvale udržitelný? Komenář
- Mezinárodní klasifikace bolestí hlavy (ICHD-3) – oficiální český překlad
- Schwannóm extrakraniálnej časti trojklanného nervu
- Chirurgická léčba mozkových metastáz
- Cavum septi pellucidi, cavum vergae a cavum veli interpositi
- Poměr fosforylovaného tau proteinu k beta amyloidu v likvoru predikuje pozitivitu amyloidové PET
- Provocative factors and treatment response in juvenile myoclonic epilepsy – experience from a tertiary epilepsy center
- Chirurgická léčba benigních neurogenních tumorů mediastina – analýza 7letého souboru pacientů
- Transkraniální sonografie mediotemporálního laloku u pacientů s Alzheimerovou demencí
- Endarterektomie zevní karotické tepny
- Vestibulární funkce u pacientů s kochleárním implantátem
- Cystická hydatidóza mozečku – vzácná kazuistika
- A case of late brachial plexopathy after chemotherapy and radiotherapy
- Spontaneous vaginal extrusion of the distal catheter of a ventriculoperitoneal shunt
- Opakovaná trombektómia u pacienta so zriedkavou kombináciou etiologických faktorov
- Dopis redakci
- Komentář redakce
- Prof. Mraček oslavil 90 let
- Odešla MUDr. Olga Baudyšová
- K jubileu profesorky Soni Nevšímalové
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Cavum septi pellucidi, cavum vergae a cavum veli interpositi
- Cévní morfologie, symptomy, diagnostika a léčba ischemických příhod mozkového kmene
- Mezinárodní klasifikace bolestí hlavy (ICHD-3) – oficiální český překlad
- Chirurgická léčba mozkových metastáz
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



